Особенности анемии в период беременности
Основаниями для развития железодефицитной анемии у женщин считают периоды обильных менструаций, а также процессы беременности и родов. Однако дефицит железа в период вынашивания ребенка возникает не всегда, тому есть особые предпосылки:
- хроническая анемия у женщины;
- заболевания внутренних органов;
- частые беременности и роды;
- вынашивание двойни или тройни;
- острый токсикоз или неправильное питание.
Железодефицитная анемия у беременных женщин выражается симптомами, которые легко спутать с токсикозом и лишь при выраженном дефиците признаки становятся явными.
При бессимптомном течении болезни, выявить анемию поможет анализ крови, а в тяжелых стадиях ее симптомами являются: головокружение, одышка, бледность и сухость кожи, изменения вкусовых ощущений и выпадение волос. Анемия не всегда проходит сама после родов, нередко ее приходится лечить еще в период беременности. Лечение для беременной женщины прописывает врач с учетом причин дефицита. Женщинам назначается курс препаратов двухвалентного железа в сочетании с фолиевой кислотой.
Основные симптомы анемии
Признаки анемии зависят от стадии, пола и особенностей определенных пациентов
Важно понимать, чем меньше количество гемоглобина в крови объекта — тем быстрее развивается болезнь и приобретает опасный характер. Малокровие проявляется при определенных заболеваниях, из жалоб пациентов анемия характеризуется симптомами:
- Общая бледность кожи и слизистой;
- Равномерная потеря волосяного покрова;
- Белые пятна и ломкость на ногтевых пластинах;
- Жжение ротовой полости, изменения вкуса;
- Трещины в области уголков рта;
- Сбой менструального цикла у женского пола;
- Ухудшение активности (интеллектуальной и физической);
- Общее недомогание;
- Сонливость;
- Резкий перепад настроения, повышенная раздражительность;
- Головная боль, помутнение сознания, головокружение;
- Нездоровое желание попробовать различные предметы на вкус;
- Боль в области сердца.
Вид анемии взаимосвязан с тяжестью и скоростью протекания болезни, физическими особенностями организма. Существуют общие неспецифические проявления, которые характерны для определенного типа анемии. Отсутствие основных симптомов не исключает возможности наличия заболевания, ибо при легкой анемии и медленном развитии точно выявить недуг может исключительно лабораторный анализ.
Особенности протекания анемии
Одна из причин анемии – недостаток железа в организме. Симптомы железодефицитной анемии возникают только при наличии тяжелого дефицита железа. Железодефицитная анемия – наиболее частый симптом дефицита «металла», предполагающий, что и другие микроэлементы могут быть в дефиците.
Среди множества веществ, необходимых для выработки эритроцитов, есть не только железо, но и витамин B12, фолиевая кислота. В отсутствие этих веществ развиваются различные формы анемии. В Европе от этого заболевания страдают до 27 млн человек. Заболевание приводит к ухудшению качества жизни, снижению работоспособности, ослаблению иммунной системы и, как следствие, росту инфекций. Наиболее частые жалобы пациентов – утомляемость, слабость и недостаток внимания.
Железодефицитная анемия характерна для всех возрастных групп, от детей до взрослых и пожилых пациентов. Чаще встречается у женщин во время беременности
Очень важно диагностировать анемию у детей, т.к. она тормозит рост, развитие и возможность образования
Лучше всего лечить препаратами, содержащими не только железо, но и витамины, необходимые для его усвоения и кроветворения. Самую высокую биодоступность имеет двухвалентное железо.
Каковы симптомы железодефицитной анемии у беременных?
Недостаток железа в организме проявляется большим разнообразием симптомов. А у будущих мам патологические признаки путаются с физиологическими проявлениями беременности.
Выделяют две большие группы признаков анемии — гипоксический синдром и сидеропенический синдром.
Симптомы, обусловленные кислородным голоданием:
слабость;
снижение работоспособности;
бледность кожных покровов и слизистых оболочек;
мелькание «мушек» перед глазами;
одышка при физической нагрузке;
головная боль;
головокружение;
шум в ушах;
усиленное сердцебиение;
тошнота;
нарушения сна;
апатия;
обмороки.
Признаки сидеропенического синдрома, обусловленного недостатком железа в тканях:
сухость и шелушение кожи;
ломкость и слоистость ногтей;
выпадение волос;
извращения вкуса — пристрастие к мелу, извести, глине;
токсикомания — тяга к запахам ацетона, лака, краски, бензина;
язвы и трещины в уголках рта;
жжение языка;
нарушение работы органов пищеварения: обострение хронического гастрита, синдромы нарушения всасывания в кишечнике, затрудненное глотание сухой и твердой пищи;
миокардиодистрофия, недостаточность мышечных сфинктеров и другие тяжелые проявления в запущенных случаях.
Многообразие клинических симптомов обусловлено тем, что железо входит в состав и контролирует работу большого количества ферментов. А его недостаток приводит к разладу в обменных процессах и, как следствие, к метаболическим нарушениям.
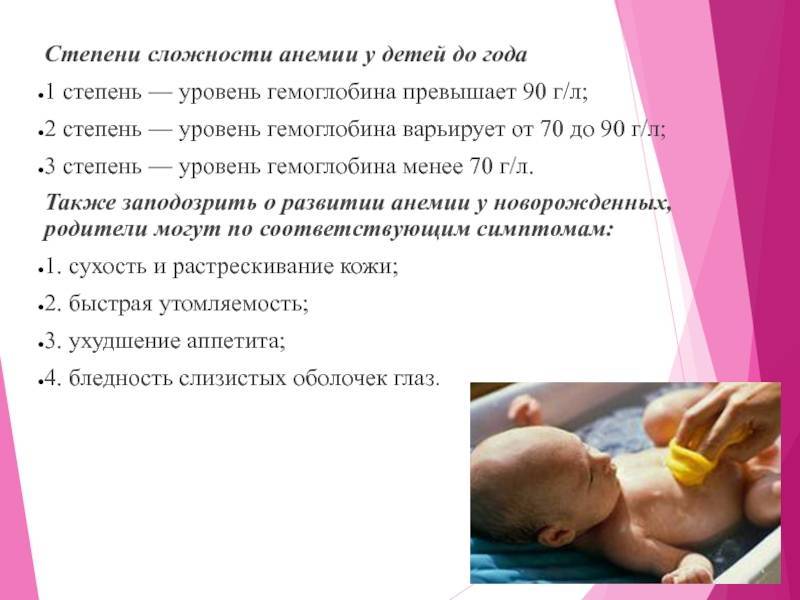
Степени тяжести
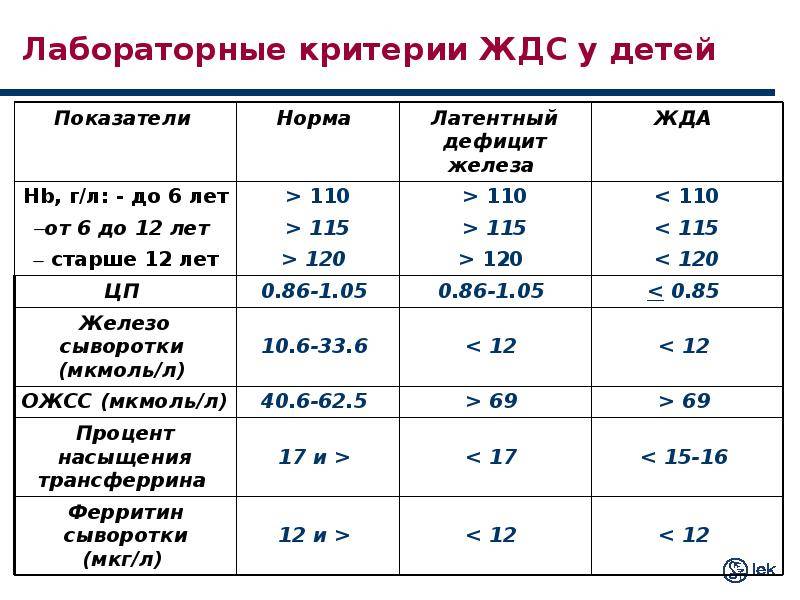
В зависимости от глубины дефицита железа различают 3 степени тяжести ЖДА:
- Легкая – значения гемоглобина находятся в пределах 110 – 90 г/л;
- Средняя – содержание Hb колеблется от 90 до 70 г/л;
- Тяжелая – уровень гемоглобина падает ниже 70 г/л.
Человек начинает плохо чувствовать себя уже на стадии латентного дефицита, но симптомы станут хорошо заметны только при сидеропеническом синдроме. До появления клинической картины железодефицитной анемии в полном объеме пройдет еще лет 8 – 10 и только тогда человек, мало интересующийся своим здоровьем, узнает, что у него малокровие, то есть, когда заметно снизится гемоглобин.
Лечение анемии
Терапия патологии должна проводиться только по назначению врача, после всех необходимых диагностических тестов и определения причины заболевания. Для каждого вида анемии применяют специфические схемы лечения.
Лечение железодефицитной анемии
Терапия железодефицитной анемии направлена на устранение причины, которая приводит к потере железа, и восстановление его запасов в организме человека.
Если к анемии приводит потеря крови, важно немедленно остановить кровотечение. Поэтому лечить людей с ЖДА могут врачи разных специальностей – гематологи, гастроэнтерологи, гинекологи, онкологи. . При тяжелой железодефицитной анемии может возникнуть необходимость в переливании крови или эритроцитарной массы.
При тяжелой железодефицитной анемии может возникнуть необходимость в переливании крови или эритроцитарной массы.
Основные лекарственные средства для лечения ЖДА – железосодержащие препараты. Принимать их следует длительно (не менее трех месяцев), пока в организме не будут сформированы достаточные запасы этого микроэлемента.
Лечение гемолитической анемии
Методы терапии гемолитических анемий зависят от причин их развития. При аутоиммунных формах заболевания, когда разрушение эритроцитов происходит в результате нарушений иммунной системы, показан прием иммунодепрессоров и стероидных гормонов.
При некоторых видах гемолитических анемий хороший эффект оказывает удаление селезенки – органа, в котором слишком активно происходит разрушение эритроцитов.
Если патология связана с воздействием токсических веществ, показано очищение плазмы крови — плазмаферез. В ходе этой процедуры происходит забор определенного объема плазмы, за счет чего в крови уменьшается количество токсинов. Благодаря этому их негативное действие на клетки крови прекращается, и состояние людей с гемолитической анемией улучшается.
При значительном снижении уровня гемоглобина пациентам показано переливание донорских эритроцитов.
Лечение В12- и фолиеводефицитных анемий
При таких формах анемии проводится заместительная терапия препаратами фолиевой кислоты и витамина В12, которые принимают внутрь в виде капсул или таблеток. Людям с патологиями желудочно-кишечного тракта, при которых прием таблеток неэффективен, лекарство вводят с помощью инъекций.
Лечение апластической анемии
Для лечения апластической анемии используют иммуносупрессивные средства. Они позволяют «взять под контроль» функции иммунной системы, подавляют выработку ею антител против клеток кроветворной системы.
При тяжелом течении заболевания проводят переливание цельной крови или ее компонентов.
Наиболее эффективный метод лечения апластической анемии — это пересадка костного мозга. Однако эту процедуру в клинической практике используют не так часто, поскольку подобрать совместимого донора достаточно сложно, и только в некоторых лечебных учреждениях есть технические возможности для таких операций.
В настоящий момент проводят исследования, направленные на лечение апластической анемии пересадкой стволовых клеток периферической крови. Они представляют собой незрелые клетки, из которых в дальнейшем будут формироваться все клетки крови – эритроциты, лейкоциты, тромбоциты. Стволовые клетки могут быть получены как от самого пациента с апластической анемией, так и от совместимого с ним донора.
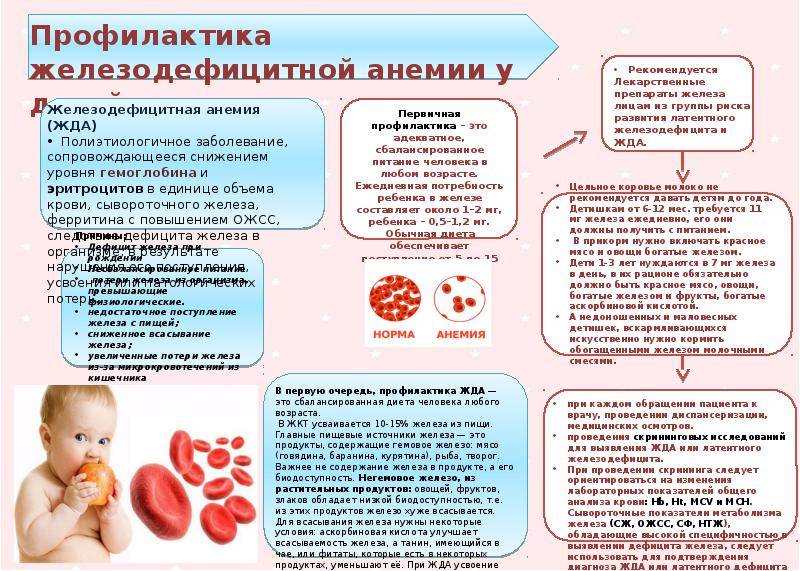
Профилактика Анемий у детей:
1. Регулярный осмотр педиатром
2. Регулярные лабораторные исследования
3
Особое внимание уделяют детям из групп риска: новорожденные с маленькой массой тела, дети с матерью, которая больна анемией, дети от беременности двумя или больше плодами, детки с большими темпами роста, малыши на искусственном вскармливании
3. Недоношенным грудничкам назначают препараты железа для профилактике – доза составляет ½ лечебной.
4. Полноценное питание.
5. Прогулки на свежем воздухе.
6. Правильный режим сна и бодрствования.
7. Закаливание, гимнастика, массажи.
Профилактика сидеробластной анемии
Чтобы избежать отравления ребенка свинцом, нужно при реконструкции старых домов переселять детей. Нужно избегать сжигания и закапывания в землю свинцовых красок, соскабливайте их или удаляйте химическими средствами.
Лекарственные препараты
Препараты железа также отличаются друг от друга по его форме. Помимо этого, они могут идти в составе с веществами, которые помогают этому элементу усваиваться. Лекарственных средств, относящихся к этой группе, достаточно много, к тому же у них есть определённые побочные действия. Поэтому лечение ими строго назначается врачом. Надо отметить, что назначение препаратов железа происходит только после проведения анализов на количество различных форм железа в крови, а также на связанные с ним факторы.
Дозировки подбираются индивидуально, в зависимости от возраста пациента и от степени тяжести анемии. Детям грудного возраста назначают препараты в жидкой форме для облегчения их употребления. Если же проявления ЖДА достаточно серьёзные, врачи назначают введение препарата внутривенно для усиления эффекта. А также ребёнку могут назначить переливание эритроцитов.
Мамам важно знать некоторые правила, которые обеспечат полноценное выздоровление их детям:
- Если уровень гемоглобина восстановился, это не значит, что можно прервать приём препарата. Вспомните о том, что во время заболевания истощаются тканевые запасы железа, а также депо. Поэтому лечение железодефицитной анемии у детей обычно длительное.
- Принимать лекарство необходимо регулярно, без перерывов. В противном случае эффект от его приёма будет значительно снижен.
- Если у вашего малыша возникают признаки, указывающие на непереносимость препарата (тошнота, изменение характера стула), посоветуйтесь с врачом. Возможно, вам назначат другое лекарственное средство.
- Молочные продукты снижают всасывание железа, поэтому грудным детям его назначают в промежутках между кормлениями, а детям более старшего возраста рекомендуют запивать лекарство напитками, богатыми витамином С (например, апельсиновым соком).
- Если вы ввели в рацион питания вашего ребёнка достаточное количество продуктов, богатых железом, это не значит, что такое питание вылечит анемию. Для компенсации количества железа на тканевом уровне без лекарственных средств не обойтись. Питание лишь поддерживает количество этого элемента в организме на должном уровне.
- Не пугайтесь, если вы видите, что цвет стула изменился (стал тёмно-зелёным или чёрным). Препараты железа способны его окрашивать, и это совершенно нормально.
- Не стоит давать ребёнку препарат железа, если он болеет. Особенно в том случае, когда наблюдается подъём температуры. Обязательно обсудите это со своим педиатром.
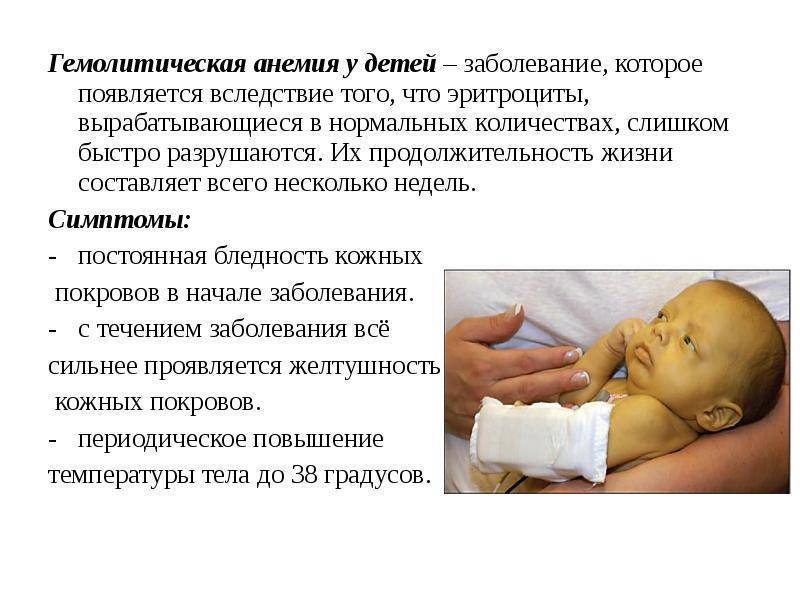
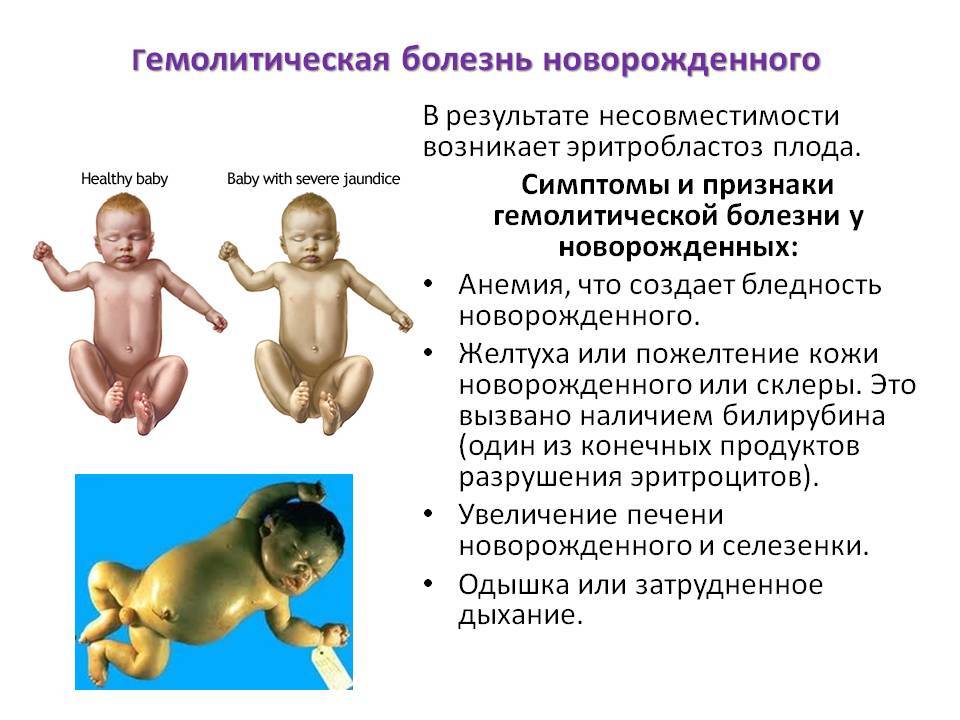
Гемолитическая анемия у детей
Симптомы гемолитической анемии у детей
Помимо этого у ребенка могут наблюдаться следующие симптомы:
- головокружение;
- общая слабость;
- снижение работоспособности;
- немотивированное скачкообразное повышение или понижение температуры тела;
- изменение цвета мочи (моча приобретает коричневатый или красноватый оттенок);
- боли в области живота;
- подкожные кровоизлияния;
- изъязвления на нижних конечностях;
- судороги;
- башенная форма черепа, широкая переносица, высокое готическое небо, плотная увеличенная селезенка (характерно при наследственном сфероцитозе);
- оливковый оттенок кожи, бурый или черный цвет мочи (при дефиците глюкозо-6-фосфат-дегидрогеназы);
- выраженная бледность кожных покровов, умеренное увеличение печени и селезенки (при иммунной гемолитической анемии).
билирубинлипидамиголовной мозг
Гипосидероз
Симптомы гипосидероза связаны с недостатком железа в тканях. Это сопровождается:
- ухудшением структуры волоса с расслаиванием кончиков;
- признаками астении;
- чрезмерной сухостью кожи, поддающейся минимальной коррекции с помощью увлажняющих косметических средств;
- патологическими изменениями в ногтях, поперечной исчерченностью ногтевой пластинки, изменением ее формы;
- нарушением защитных свойств организма с частыми вирусными заболеваниями;
- появлением ангулярного стоматита, проявляющегося трещинами с участками воспаления в уголках рта;
- признаками воспалительного поражения языка;
- изменением цвета кожных покровов до бледно-зеленоватого оттенка;
- необычными пристрастиями в еде (желание есть мел, пепел и другие вещества);
- пристрастием к необычным запахам;
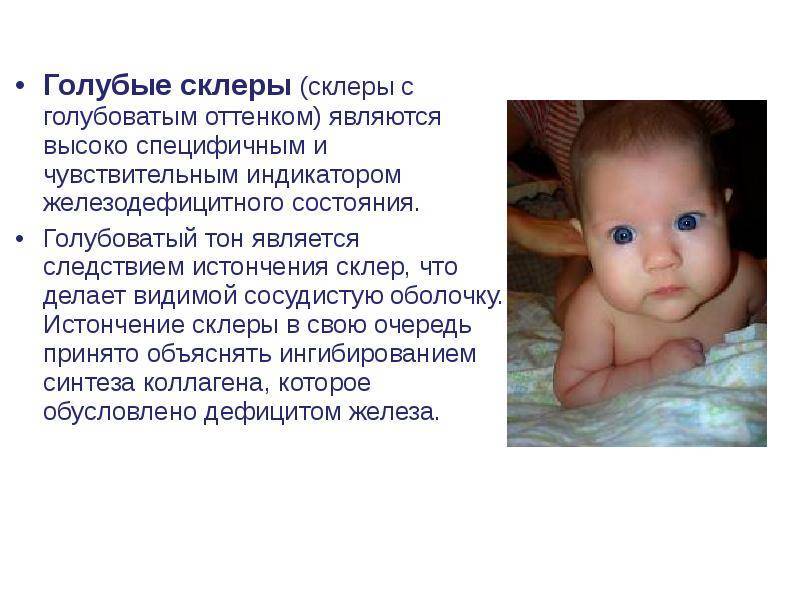
- синевой склер вследствие дистрофических изменений роговицы глаза на фоне дефицита железа.
Согласно последним исследованиям, проведённым педиатрами и гематологами, у детей с тканевым дефицитом железа наблюдается задержка умственного развития. Это связано с нарушением процессов миелинизации нервных волокон со снижением электрической активности головного мозга. Также у маленьких пациентов наблюдается высокий риск развития сердечной недостаточности, однако, четких механизмов поражения миокарда при гипосидерозе не выявлено.
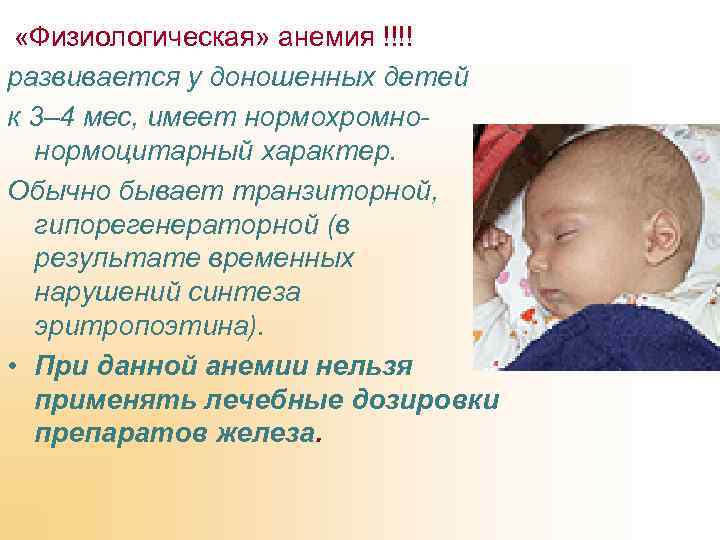
Лечение железодефицитной анемии
Лечение анемии должно быть комплексным и базироваться на четырех принципах: нормализация режима и питания ребенка; возможная коррекция причины железодефицита; назначение препаратов железа; сопутствующая терапия.
У грудных детей, находящихся на естественном вскармливании, потребности в железе не могут быть восполнены только за счет молока. Расчеты показали, что для восполнения суточной потребности в железе ребенок должен выпивать до 15 л молока в сутки! В материнском молоке – 0,3 мг/л железа. А в коровьем молоке в 5 раз ниже. Поэтому детям с 5 месяцев надо вводить в рацион овощи, а с 8-ми мясное пюре.
Детям, находящимся на искусственном вскармливании не следует назначать молочные смеси, обогащенные железом. Неусвоенное железо может стать причиной усиления жизнедеятельности условно-патогенной микрофлоры кишечника и способствовать развитию дисбактериоза.
Следует обращать внимание не на общее содержание железа в продуктах, а на форму, в которой оно содержится. Железо пищи разделяется на гемовое ( соединенное с белком) и негемовое (в виде солей железа)
Лучше всего усваивается гемовое железо, которое содержится в мясных продуктах. Растительные продукты хотя и богаты железом, но значительно уступают мясным по усвояемости. Из растительных продуктов предпочтительнее цитрусовые, черная смородина, шиповник, персики, курага, бобовые, корень петрушки, шпинат, укроп. Роль яблок и гранат как источника железа явно преувеличена.
В питании детей старшего возраста с железодефицитной анемией не следует совмещать прием мясных продуктов с молочными и мучными блюдами. В них содержится фитин, который препятствует всасываю железа. Усилению всасывания железа способствуют цитрусовые, поэтому за едой полезно пить, например, апельсиновый сок.
Тормозят всасывание железа растительные волокна, отруби, жиры, соли щавелевой и фосфорной кислоты. Не следует запивать мясные блюда чаем, так как содержащийся в чае танин также тормозит всасывание железа.
Лечение железодефицитных состояний следует проводить препаратами железа. Для маленьких детей лучше использовать жидкие формы препаратов ( гемофер, актиферрин), для более старших детей – капсулированные формы или таблетки ( конферон, ферроплекс, тардиферон ретард, ферро-градумет). Детям подросткового возраста целесообразно назначать пролонгированные препараты железа (тардиферон, ферро-градумет), которые медленно всасываются и хорошо переносятся. В любом случае, препарат и дозу должен определить врач. Современные препараты, как правило, являются комбинированными и содержат кроме железа компоненты, улучшающие его всасывание и переносимость, например, аскорбиновую кислоту.
Препараты железа в виде инъекций не имеют существенного преимущества перед таблетированными формами, зато могут дать ряд нежелательных эффектов: аллергические реакции, отложение избытка железа в тканях, инфильтраты при внутримышечном введении.
Необходимо помнить, что у детей раннего возраста дефицит железа никогда не бывает изолированным и часто сочетается с недостаточностью витаминов С, В12, В6, РР, А, Е, фолиевой кислоты, цинка, меди и др. Это связано с тем, что алиментарная недостаточность и нарушенное кишечное всасывание, приводящие к дефициту железа, влияют и на насыщаемость данными микронутриентами. Поэтому в комплексную терапию ЖДА необходимо включать поливитаминные препараты.
Противопоказаниями к назначению препаратов железа являются:
- отсутствие лабораторного подтверждения дефицита железа;
- сидероахрестические анемии;
- гемолитические анемии;
- гемосидероз и гемохроматоз;
- инфекция, вызванная грамотрицательной флорой (энтеробактерии, синегнойная палочка, клебсиелла).
В чем же причина?
Если у матери резус-отрицательная кровь, а у ребёнка резус-положительная, то возникает резус-несовместимость. Из-за этого иммунная система матери эритроциты плода может определить как потенциально опасные, инородные, и начнет вырабатывать антитела против резус-фактора, расположенного на них. Прикрепившись к эритроцитам ребёнка, антитела разрушают их. Причем начинается этот процесс еще в период внутриутробного развития плода и после рождения ребенка продолжается. Если же у плода кровь резус-отрицательная, а у мамы — резус-положительная, то это ситуации не возникает.
Типы
Гемолитические анемии делятся на две основные разновидности: наследственная (врожденная) и приобретенная.
Первым разберем генетический тип гемолитической анемии, который возникает вследствие разрушающих факторов, влияющих на генетику пациента. Выделяют несколько разновидностей:
- микросфероцитарная анемия характеризуется мутационными аномалиями в генах, отвечающих за строение белков, из которых состоят стенки красных кровяных телец. На стенке эритроцита образуется мембрана, а в ней начинает скапливаться вода, повышается концентрация натрия, вследствие чего стенки кровяных телец начинают разрушаться, и их жизненный цикл сокращается в разы. Эритроциты приобретают форму сферы и не могут проходить сквозь узкие просветы сосудов, поэтому начинают скапливаться на определенном участке, образуя микросфероциты;
- из-за талассемии происходит нарушение в процессе образования гемоглобина, в результате чего белковые цепи начинают распадаться. Мембрана эритроцита разрушается, погибает и сам эритроцит;
- у пациентов с гемолитической анемией несферического типа наблюдается недостаточная выработка в организме специального фермента глюкозо-6-фосфатдегидрогеназы, который обеспечивает длительный жизненный цикл эритроциту;
- серповидноклеточная анемия развивается вследствие патологии генов, отвечающих за выработку гемоглобина. Кровяные клетки образуют серповидную форму и не могут видоизменяться, из-за чего быстро распадаются.
Во втором приобретенном типе гемолитической анемии на распад эритроцитов влияют внешние негативные факторы. Развитие этой разновидности заболевания провоцируют следующие особенности:
- резус-конфликт, обычно диагностируется у новорожденных детей, когда резус-фактор плода и матери различен. В организме женщины начинают вырабатываться антитела, которые разрушают красные кровяные тельца у ребенка;
- приобретенная анемия характеризуется гемолизом, вследствие приема лекарственных средств либо интоксикации. Яды и другие химические вещества начинают разрушать красные кровяные тельца в организме;
- аутоиммунная разновидность развивается в случае, когда организмом вырабатываются антитела, которые распознают эритроциты, как чужеродные, и иммунная система начинает их разрушать;
- травматическая — красные кровяные тельца могут распадаться из-за повреждения сосудов или протезирования органов.
Также развивается гемолитическая анемия по причине редкого синдрома — пароксизмальной ночной гемоглобинурии, характеризующейся патологией в строении эритроцитов, при которой происходит быстрое разрушение его оболочки. Однако данная болезнь диагностируется только у 16 пациентов из 1 миллиона.
Классификация анемии
В диагнозе указывают не только причину патологии — также уточняют степень тяжести анемии. Этот параметр зависит от уровня гемоглобина в крови (табл. 1).
| Возраст, пол пациента | Легкая степень | Средняя степень | Тяжелая степень |
| От 6 месяцев до 4 лет | 109–100 г/л | 70–99 г/л | 69 г/л и ниже |
| От 5 до 11 лет | 114–110 г/л | 109–80 г/л | 79 г/л и ниже |
| От 12 до 14 лет | 119–110 г/л | 109–80 г/л | 79 г/л и ниже |
| Женщины от 15 лет и старше | 119–110 г/л | 109–80 г/л | 79 г/л и ниже |
| Мужчины от 15 лет и старше | 123–110 г/л | 109–80 г/л | 79 г/л и ниже |
| Беременные женщины | 109–100 г/л | 70–99 г/л | 69 г/л и ниже |
В крови пациентов с подозрением на анемию определяют не только уровень гемоглобина, но и ряд других показателей:
- наличие специфических «юных» форм эритроцитов;
- размер и форму красных клеток крови;
- цветовой показатель — относительное количество гемоглобина в одном эритроците;
- гематокрит – “плотность крови”, соотношение ее жидкой части и форменных элементов.
По каждому из этих параметров существуют отдельные классификации анемий. Их применение в клинической практике облегчает проведение дифференциальной диагностики, позволяет оценить тяжесть течения, эффективность лечения и определить прогноз у пациента.
Анемия у ребенка
Малокровие у детей может развиваться вследствие частых кровопотерь:
при периодических носовых кровотечениях;
при заболеваниях крови (болезни Виллебранда, гемофилии);
при меноррагии у девочек;
при желудочно-кишечных расстройствах;
при кровопотерях вследствие оперативных вмешательств.
Повышенная потеря железа наблюдается при пищевых аллергиях, нейродермите, экссудативном диатезе. Высокий риск развития малокровия у детей с синдромом мальабсорбции, который сопровождает такие состояния, как рахит, целиакия, гипотрофия, лактазная недостаточность, муковисцидоз и др.
Анемия может быть следствием любого инфекционного процесса, хронического заболевания.
Повышена потребность в железе в периоды ускоренного роста (недоношенные, дети 2 полугодия и 2 года жизни, пре- и пубертатный возраст).
Чем опасна анемия у грудных детей
Эритроциты необходимы организму для доставки кислорода ко всем его клеткам. Они на 98% состоят из белка-гемоглобина. А он в свою очередь формируется из железа и белка. Именно для поставки железа в организм ребенка, начиная с полугода, вводится
При сильном недостатке гемоглобина возникает опасность сильного отставания в развитии структур головного мозга и иммунодефицит. Поэтому при обнаружении малейших симптомов анемии, следует незамедлительно обратиться к врачу за консультацией. Если легкая степень патологии корректируется достаточно легко, то вторая и третья степени требуют тщательного соблюдения рекомендаций лечащего врача.
Если пренебречь рекомендациями и не уделить проблеме должное внимание, то у ребенка могут развиться сопутствующие нарушения, такие как дистрофия, кислородное голодание, патологические изменения в работе печени и почек, работе сердечно-сосудистой системы, нарушение деятельности центральной нервной системы