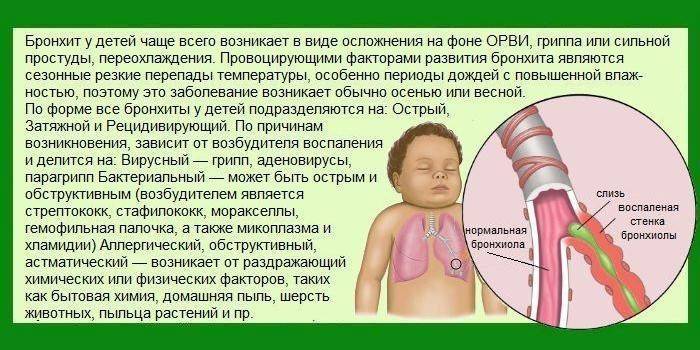
Острый бронхиолит
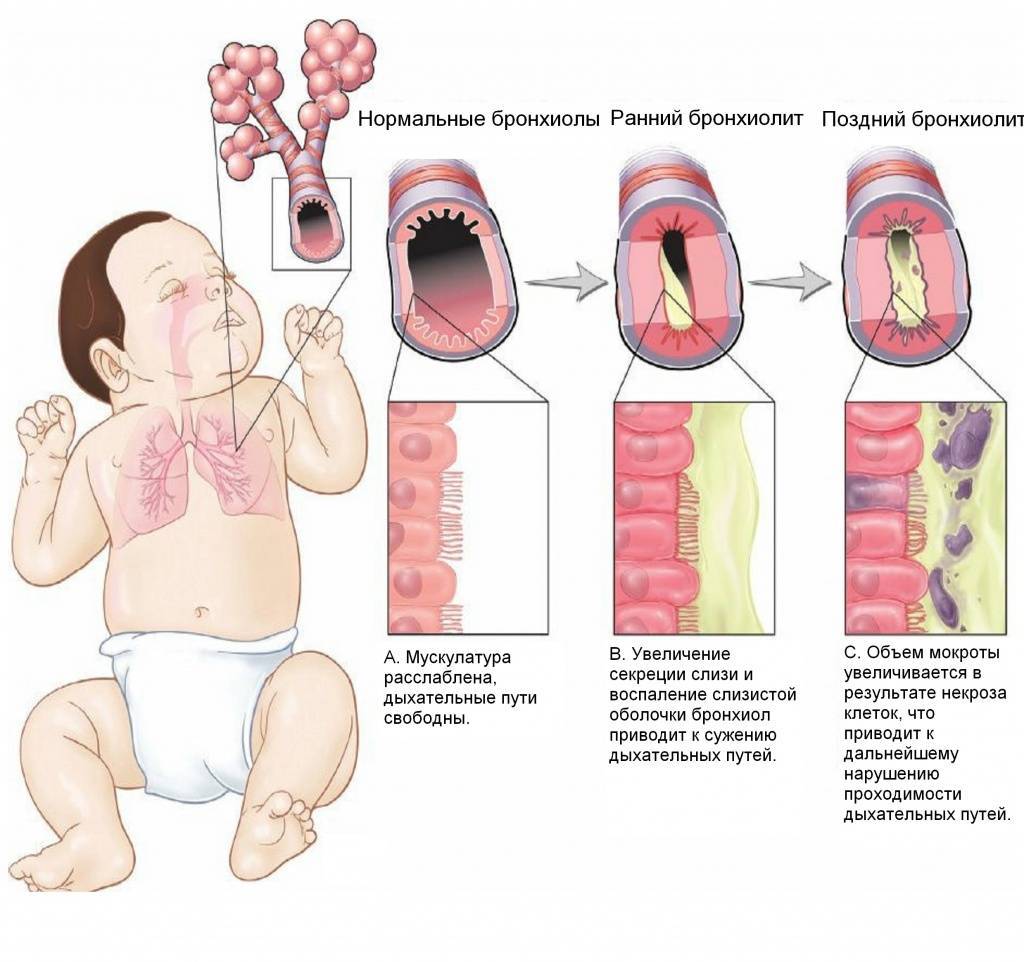
Острый бронхиолит – острое воспаление мелких бронхов и бронхиол, протекающее с дыхательной недостаточностью и обилием мелкопузырчатых хрипов. Заболевание развивается преимущественно у детей на первом году жизни. Наиболее часто бронхиолит вызывают респираторно-синцитиальный вирус, вирусы парагриппа, несколько реже – аденовирусы, ещё реже – микоплазмы и хламидии.
Клиническая картина острого бронхиолита
Обычно лихорадка продолжается 2-3 дня (при аденовирусной инфекции – до 8-10 дней). Состояние детей довольно тяжёлое, выражены признаки дыхательной недостаточности: цианоз носогубноготреугольника, одышка экспираторная или смешанная, тахипноэ. Часто наблюдают вздутие грудной клетки, участие вспомогательной мускулатуры вдыхании, втяжение уступчивых мест грудной клетки. При перкуссии выявляют коробочный перкуторный звук, при аускультации – рассеянные влажные мелкопузырчатые хрипы на вдохе и выдохе. Значительно реже выслушивают средне- и крупнопузырчатые влажные хрипы, количество которых изменяется после откашливания.
Осложнения осторого бронхиолита у детей могут развиться при прогрессировании дыхательных расстройств. Увеличение РаС02, развитие гиперкапнии, свидетельствующие об ухудшении состояния, могут привести к апноэ и асфиксии; очень редко возникают пневмоторакс и медиастинальная эмфизема.
Лабораторные и инструментальные исследования
При рентгенографии органов грудной клетки определяют признаки вздутия лёгких, в том числе повышение прозрачности лёгочной ткани. Возможны ателектазы, усиление прикорневого лёгочного рисунка, расширение корней лёгких. При исследовании газового состава крови выявляют гипоксемию, снижение Ра02и РаС02 (последнее из-за гипервентиляции). Спирографическое обследование в раннем возрасте провести обычно не удаётся. Показатели периферической крови могут быть не изменены или выявляют невыраженные увеличение СОЭ, лейкопению и лимфоцитоз.
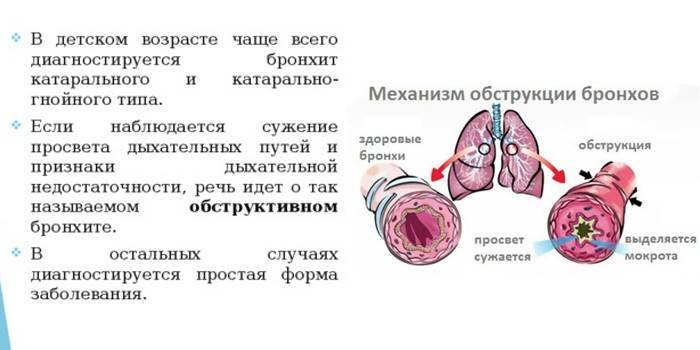
Острый обструктивный бронхит у детей
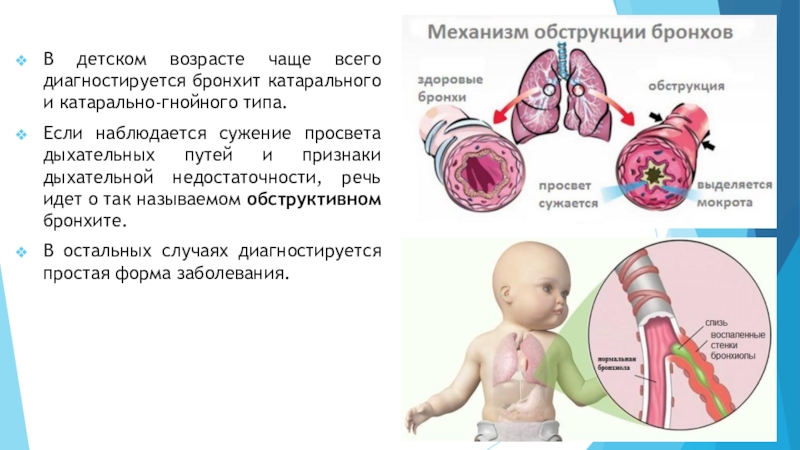
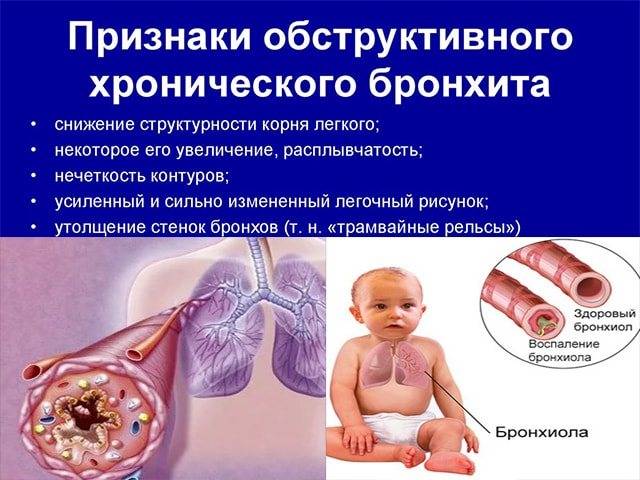
Острый обструктивный бронхит – острый бронхит, протекающий с синдромом бронхиальной обструкции. Обычно развивается у детей на 2-3-м году жизни.
Клиническая картина острого обструктивного бронхита
Признаки бронхиальной обструкции нередко развиваются уже в первый день ОРВИ (раньше, чем при бронхиолите), реже – на 2-3-й день болезни. У ребёнка наблюдают шумное свистящее дыхание с удлинённым выдохом, слышное на расстоянии (дистанционные хрипы). Дети могут быть беспокойными, часто меняют положение тела. Однако общее их состояние, несмотря на выраженность обструктивных явлений, остаётся удовлетворительным. Температура тела субфебрильная или нормальная. Выражены тахипноэ, смешанная или экспираторная одышка; в дыхании может участвовать вспомогательная мускулатура; грудная клетка вздута, втягиваются её уступчивые места. Перкуторный звук коробочный. При аускультации выявляют большое количество рассеянных влажных средне- и крупнопузырчатых, а также сухих свистящих хрипов.
Лабораторные и инструментальные исследования
На рентгенограмме органов грудной клетки выражены признаки вздутия лёгких: повышение прозрачности лёгочной ткани, горизонтально расположенные рёбра, низкое расположение купола диафрагмы. При исследовании газового состава крови обнаруживают умеренную гипоксемию. В анализе периферической крови возможны небольшое увеличение СОЭ, лейкопения, лимфоцитоз, при аллергическом фоне – эозинофилия.
Диагностика
Чаще всего острый бронхит у детей необходимо дифференцировать с острой пневмонией. Для бронхита характерен диффузный характер физикальных данных при удовлетворительном общем состоянии детей, тогда как при пневмонии физикальные изменения асимметричны, выражены признаки инфекционного токсикоза, значительно нарушено общее состояние. Лихорадка более длительная, в периферической крови выражены воспалительные изменения: нейтрофильный лейкоцитоз, увеличение СОЭ. Рентгенологически определяются локальные инфильтративные изменения лёгочной ткани.
При повторных эпизодах бронхиальной обструкции необходимо проводить дифференциальную диагностику с бронхиальной астмой.
Причины бронхита у детей

Среди вирусов виновниками бронхита чаще являются вирус парагриппа, гриппа, аденовирусы, риновирусы, микоплазма.
Среди бактериальных возбудителей встречаются стафилококки, стрептококки, пневмококки, гемофильная палочка. Бронхит бактериальной природы нередко встречается у детишек с хронической инфекцией в носоглотке (аденоидиты, тонзиллиты). Однако чаще всего причиной являются условно-патогенные бактерии (аутофлора) при нарушении выделительной и защитной функции внутренней оболочки бронхов за счёт острой респираторной инфекции.
Эти бактерии постоянно циркулируют в организме человека, но не вызывают заболевания в здоровом состоянии.
Аллергический бронхит возникает при вдыхании различных аллергенов — химических (моющие и парфюмерные средства), домашней пыли, природных компонентов (пыльца растений), шерсти и продуктов жизнедеятельности домашних животных.
Предрасполагающими факторами в развитии бронхита считаются переохлаждение или внезапное перегревание, загрязнённый воздух и пассивное курение. Эти факторы актуальны для детей, проживающих в больших городах.
Принципы лечения бронхита у грудничка
Лечение острого воспаления бронхов должно проводиться правильно и своевременно, иначе это заболевание может перейти в периодически рецидивирующую форму и учащение эпизодов бронхитов в дальнейшем.
При уточнении диагноза бронхит у ребенка:
- Малыш нуждается в щадящем режиме – в первые дни болезни постельный режим, в дальнейшем – исключаются подвижные игры и другая физическая активность ребенка.
- Гулять с ребенком нельзя, чтобы исключить возможность переохлаждения и осложненного течения бронхита.
- Питание должно быть полноценным:
- при естественном вскармливании кроху чаще прикладывают к груди, мама должна исключить из рациона аллергенные продукты;
- если кроха находится на искусственном вскармливании – смесь на фоне болезни нельзя менять, при срыгиваниях и задержке стула — немного уменьшают количество смеси и добавляют ферментные препараты для улучшения переваривания.
Малышу назначается лечение:
теплое витаминизированное питье или отвары противовоспалительных трав;
противовирусная терапия – обязательно проводится параллельное лечение респираторной вирусной инфекции;
муколитические противокашлевые лекарственные средства (Лазолван, Флюдитек, Флавомед, Амбробене);
антигистаминные препараты (Зодак, Зиртек, Эриус, Кларитин);
антибиотикотерапия (на усмотрение лечащего врача) + пробиотики.
Также применяют симптоматическое лечение и физиотерапию:
- жаропонижающие (при повышении температуры) – в детских формах (сироп, ректальные свечи) в разовых возрастных дозах;
- ингаляции (с помощью ультразвуковых или компрессионных ингаляторов) – препарат, доза и кратность ингаляций определяется только лечащим педиатром;
- вибрационный массаж для облегчения отхождения мокроты.
Если у грудничка диагностирован обструктивный бронхит – ребенок нуждается в госпитализации и обязательном наблюдении в стационаре.
врач-педиатр Сазонова Ольга Ивановна
Сохранить
Сохранить
Сохранить
Сохранить
Сохранить
Сохранить
Сохранить
Сохранить
Сохранить
Сохранить
Прочинано статью: 1 106
Лечение
Тактика лечения бронхита у детей до года направлена на воздействие на возбудителя, включает в себя симптоматическую и патогенетическую терапию. Ребенка такого возраста желательно госпитализировать и создать условия, способствующие быстрому выздоровлению (постельный режим, теплый, но не слишком сухой воздух в помещении, полноценное и правильное питание).
Этиотропная терапия
1. Противовирусные препараты
Частая ошибка при лечении бронхита – бесконтрольное использование антибиотиков. Так как в 99% случаев данную патологию вызывают различные вирусы, то обязательно нужно назначить противовирусные препараты. Детям с рождения и до 12 месяцев из этой группы можно дать такие лекарства в соответствующих возрастных дозировках:
- средства, содержащие интерферон: Виферон, Лаферобион, Назоферон,
- гомеопатические препараты: Афлубин,
- средства на натуральной основе: Иммунофлазид.
Самый лучший эффект будет если их использовать в первые 48 часов с момента начала болезни. Обязательно необходимо следовать той схеме приема, которую назначил врач.
2. Когда нужны антибиотики?
Иногда при бронхите у грудничков необходимо и оправдано использование антибактериальных средств. Эти препараты назначаются, если:
- болезнь бактериального характера,
- наличие гнойной мокроты,
- затяжное течение заболевания,
- болеют дети первых шести месяцев, которые родились недоношенными, с гипотрофией, родовой травмой,
- высокая температура у ребенка удерживается более 4-х дней,
- на фоне улучшения в процессе лечения возникло резкое повышение температуры тела и симптомы интоксикации.
Предпочтение отдается антибактериальным препаратам широкого спектра действия:
- Амоксиклав,
- Аугментин,
- Макропен,
- Сумамед,
- Азитромицин,
- Цефтриаксон,
- Цефотаксим.
Справка. При легком течении заболевания антибиотики для детей до года можно назначить в жидкой форме (сироп, капли), при тяжелом – в инъекциях.
Симптоматическая терапия
Симптоматическая терапия направлена на уменьшение клинических проявлений болезни. С этой целью показаны такие группы препаратов:
- Жаропонижающие средства позволяют нормализовать температуру тела. Для грудничков используются в виде суспензий, сиропов или ректальных свечей. Это препараты, основным действующим веществом которых является парацетамол (Панадол детский, Тайленол, Эффералган, Цефекон, Парацетамол) и ибупрофен (Нурофен, Ибупрофен, Ибуфен). Поможет сбить температуру и обильное питье, поэтому дитя следует чаще прикладывать к груди.
- Антигистаминные препараты позволяют снять отечность и помогают предотвратить риск развития аллергических реакций в результате приема остальных лекарств. Из этой группы малышам с месячного возраста можно давать Фенистил в каплях. Детям после 6 месяцев можно дать Зиртек.
- Препараты от кашля маленьким детям следует употреблять с натуральными компонентами. Это Проспан, Алтейка, сироп корня солодки.
Важно! Муколитики детям до 1 года использовать не рекомендуется. Грудные мышцы в этот период слабые и малыш не может полностью откашлять слизь
То же самое касается препаратов, которые подавляют кашлевой рефлекс, который у грудничков и так развит недостаточно. В результате их применения мокрота застаивается в бронхах, что является высоким риском возникновения осложнений.
- При сильной бронхообструкции показаны Вентолин или Беродуал в виде ингаляций.
- При обезвоживании следует дать малышу регидранты: Орсоль, Регидрон и другие.
Массаж
Вибрационный массаж – отличный метод вспомогательного лечения при бронхите в восстановительный период. Противопоказан в острой стадии. Назначается после нормализации температуры тела и отхождении мокроты. Ребенка нужно уложить на живот, сначала последовательно поглаживать кожу, а затем производить легкие постукивающие движения по направлению снизу вверх. Длительность процедуры – 7-8 минут. Курс лечения – 10-14 сеансов массажа.

Рекомендуется часто переворачивать грудничков со стороны в сторону. Это инициирует рефлекторный кашель и обеспечивает хорошее отхождение мокроты.
Внимание! Грудничку нельзя ставить горчичники или банки, кожа у него очень нежная, поэтому есть высокий риск ожога. Подробнее о массажах в другой статье
Подробнее о массажах в другой статье.
Осложнения
Последствиями недолеченного или запущенного бронхита является развитие таких патологий:
- Обструкция.
- Пневмония.
- Перерастание в хроническую форму бронхита.
- Развитие дыхательной или сердечной недостаточности.
При выявлении симптомов, похожих на признаки бронхита, необходимо сразу обратиться к доктору за помощью. Не стоит заниматься самолечением и надеяться, что всё пройдёт. Также нельзя затягивать с визитом и запускать болезнь, могут развиться серьёзные последствия. Если вы будете соблюдать все рекомендации врача, то сможете своевременно побороть болезнь, а ваш малыш и дальше сможет быть здоровым и жизнерадостным.
Симптоматика

Признаки бронхита у грудничка довольно схожи с симптомами у взрослых. Определить развитие воспалительного процесса можно по характерным симптомам даже у малышей.
Симптомы бронхита у детей до года:
- Наблюдается сухой кашель первые несколько дней. Потом появляется отхождение мокроты. Ее довольно много, но она жидкая и выходит неплохо. Если причиной развития болезни послужила инфекция, слизь похожа на гной. А когда это спровоцировал вирус, она будет прозрачная с желтизной, позднее приобретет зеленоватый цвет.
- Младенец будет кашлять не менее 14 дней. Даже потом остаточные явления кашля могут наблюдаться в течение месяца. Если после этого кашель не прошел, нужно рассказать об этом врачу. Только он сможет определить, как лечить обструктивный бронхит у детей.
- У грудничка могут появиться хрипы, и будет слышно бульканье. Это происходит из-за того, что ребенок в этом возрасте еще не может хорошо откашляться, а в период воспаления много скапливается жидкости и слизи.
- Маленький ребенок станет трудно дышать, особенно на выдохе. При этом может слышаться даже свист. Станет довольно заметной одышка.
- Может проявиться заложенность носа и покраснение горла. Это проявляется в самом начале развития бронхита у грудничка. Но это не основные симптомы бронхита. Нельзя лечить бронхит у детей и не обращать на это внимания.
- В течение нескольких дней (до 10 дней) может наблюдаться повышение температуры тела. Когда отсутствует этот симптом, можно предположить, что болезнь возникла из-за аллергии или при слабом иммунитете. Бронхит у грудного ребенка может спровоцировать осложнения. Лечить бронхит у грудничка нужно правильно.
- На фоне всех этих признаков малыш станет вялым, капризным, будет плохо спать и кушать. Могут наблюдаться признаки интоксикации. По их проявлениям можно судить об объеме поражения бронхов.
Поэтому при появлениях похожих симптомов нужно обращаться к лечащему врачу и не тянуть дольше с этим. Можно даже вызвать скорую помощь. Врач должен осмотреть, прослушать, а при необходимости провести исследование крови и сделать рентген. Это обследование поможет распознать бронхит у грудничка. Лечить бронхит у детей должен детский врач. Все эти рекомендации будут полезны, если выявлен трахеобронхит в 7 месяцев.
Классификация
Способы подразделения позволяют более точно описать патологическое состояние, разработать качественные меры коррекции.
По происхождению расстройства называют:
Аллергический бронхит. Встречается в 30% клинических случаев или около того. Сопровождается выраженным, стремительным началом, сильной симптоматикой. Несет критическую опасность, поскольку в любой момент может привести к отеку дыхательных путей и асфиксии.
Аллергия развивается в ответ на вещества, к которым у организма есть непереносимость. Как только аномальный агент перестает влиять на тело, все постепенно возвращается в норму. Выздоровление происходит гораздо быстрее, чем при инфекционном поражении.
- Септический процесс. Эта форма обусловлена вирусами, грибками или бактериями. У детей преобладает первый тип расстройства. Развитие вялое, медленное, зато на пике оно сопровождается тяжелыми симптомами, опасными для жизни. В том числе удушьем. Лечение проводится под контролем пульмонологов.
- Смешанный процесс. В этом случае расстройство имеет черты как аллергического, так и инфекционного бронхита, с преобладанием какого-либо одного компонента. Симптомы накладываются и создают более опасную клиническую картину и ситуацию, чем по отдельности.
В зависимости от течения:
Острый бронхит. Встречается почти всегда. Полная картина складывается в продолжение нескольких суток. Болезнь быстро доходит до пика, который держится еще на протяжении ряда дней.
Затем наблюдается период плато и восстановление. На все требуется порядка 2-3 недель. После чего расстройство уходит и все возвращается в норму.
- Подострая разновидность. Клиническая картина вялая, но хорошо заметная. Подострый бронхит сопровождается одышкой, слабостью, незначительными симптомами общей интоксикации, соответствует постепенному выздоровлению после острой фазы.
- Хроническая форма. Признаков практически нет. Чередуются периоды ремиссии и обострения. Рецидивы происходят до нескольких раз в год.
В зависимости от протяженности, объема поражения:
- Очаговый бронхит. Нарушение целостности ткани на локальном уровне. Как правило, дает минимум симптомов. Обнаруживается по результатам рентгенографии.
- Распространенная форма. Когда состояние затрагивает сразу несколько долей, группы тканей.
- Диффузный тип. Сопровождается тотальным поражением бронхов. Несет реальную опасность для пациентов младшего возраста. Клиника яркая, все понятно и без специальной диагностики.
По типу, морфологическим отклонениям в тканях выделяют еще несколько форм:
- Катаральный бронхит. Как таковых изменений в слизистых оболочках нет. Ребенок страдает от кашля, одышки, но после выздоровления все возвращается на круги своя. Как таковых симптомов не остается. Тип характеризуется выделением большого количества мокроты, слизистого секрета.
- Язвенная форма. Как и следует из названия, на стенках, внутренней выстилке бронхов образуются небольшие эрозивные дефекты. Они доставляют немало дискомфорта, остаются после выздоровления.
По окончании патологического процесса рубцуются. Большие по площади очаги могут привести к дыхательным расстройствам — рестрикции.
- Гнойный тип. Сопровождается интенсивным воспалением тканей бронхов. В конечном итоге, отходит много мокроты, которая отличается желтым оттенком и резким неприятным запахом.
- Геморрагическая форма. Затрагивает сосуды слизистого и других слоев. Развивается внезапно, сопровождается легочными кровотечениями разной интенсивности. Это очень опасно.
- Некротический бронхит. Характеризуется постепенным отмиранием тканей слизистого и подслизистого слоев. Возможна гибель от осложнений. В том числе от септического шока, заражения крови.
- Смешанный тип. Когда присутствуют признаки нескольких видов бронхита у детей.
По степени сужения выделяют обструктивную и необструктивную формы. Есть и другие классификации.
Они позволяют врачам лучше понять характер заболевания. Оценить степень поражения и разработать грамотные и эффективные методы лечения.
Виды заболевания

При бронхите микробы активно размножаются на слизистой оболочке бронхов. Попадают они туда воздушно-капельным, реже – орально-фекальным путем. Для обезвреживания «врага» ткани начинают интенсивно вырабатывать слизь (мокроту). В результате возникает кашель – рефлекс, целью которого является очищение дыхательных путей. Параллельно с этим в кровь ребенка попадают токсины – продукты распада тканей и жизнедеятельности патогенной микрофлоры. Из-за этого нарушается его общее состояние.
В зависимости от того, какой именно агент спровоцировал заболевание, выделяют три вида бронхита:
- вирусный – вызывается РС-вирусом, вирусом парагриппа, аденовирусом
- бактериальный – может быть как самостоятельным недугом, так и осложнением после ОРВИ, основные возбудители – стрептококк, моракселла, гемофильная палочка
- аллергический – провоцируется длительным контактом с пылью, пыльцой, табачным дымом или химическими веществами
Комаровский утверждает, что в 99% случаев симптомы патологии у детей связаны с действием вирусов
Важной характеристикой заболевания является наличие или отсутствие обструкции дыхательных путей
Кроме того, разграничивают острый (до месяца) и хронический бронхит. В последнем случае заболевание длится дольше 30 дней и сопровождается структурными изменениями в тканях бронхов, которые со временем могут спровоцировать астматический кашель. У детей хроническая форма бывает редко.
Симптомы бронхита у грудничка
Симптомы: приступы сильного кашля, хрипы, одышка
Симптомы бронхита у грудничка будут отличаться в зависимости от формы заболевания. Так, при остром бронхите у грудничка, симптомы ярко выражены и развиваются буквально за считанные часы. А если острый бронхит переходит в хроническую форму, то проявления болезни отличаются вялостью и продолжительностью. Как показали исследования, развитие острого бронхита происходит из-за простудного заболевания, которое не было до конца излечено.
Ведь нередко случается так, что родители добиваются облегчения состояния ребенка и сразу перестают давать малышу лекарство. Это приводит к тому, что слизистые респираторных путей продолжают воспаляться, иммунная система ослабевает, в результате чего через небольшой промежуток времени младенец снова начинает болеть. Также заболевание может развиться из-за наличия аллергии на какой-нибудь раздражитель. И если аллерген вовремя не был выявлен, то заболевание начинает прогрессировать, вплоть до появления бронхита.
Для того чтобы вовремя выявить бронхит у младенца, симптомы заболевания необходимо оценивать комплексно. О воспалительном процессе в бронхах могут говорить следующие симптомы:
- приступы сильного кашля. Вначале, первые пару дней, кашель будет сухим, частым, изнуряющим. Потом количество отделяемой мокроты увеличивается, слизь становится более жидкой и легче отделяется. Если заболевание имеет бактериальную природу, то после кашля происходит отделение гнойной мокроты, а если вирусную, то выделяется прозрачная мокрота с желтоватым, а иногда и зеленым оттенком;
- продолжительность кашля составляет около 2 недель, иногда может продолжаться и на протяжении нескольких недель после исчезновения всех остальных симптомов. Но если кашель продолжается более, чем 4 недели, то следует обратиться к врачу за консультацией;
- повышенная температура тела. Обычно повышение температуры незначительно, до 37,1 градусов, но иногда может достигать и 39 градусов. Такая температура тела обычно держится на протяжении 6 дней, очень редко – до 10 дней. В некоторых случаях бронхит не сопровождается повышением температуры тела. Обычно такое бывает, когда заболевание носит аллергический характер или просто такие особенности работы иммунитета малыша;
- хрипы. Кашлевый рефлекс у грудничков еще слабо развит, поэтому слизь имеет особенность накапливаться в верхних дыхательных путях, отчего у ребенка возникают хрипы и бульканье;
- одышка, затруднительное дыхание. Во время выдоха воздуха, малыш тратит больше времени, чем на вдох, а также этот процесс сопровождается свистящими звуками, которые указывают на наличие бронхоспазма. Обычно дыхательная недостаточность наблюдается после активных действий малыша;
- насморк, боли в горле. Эти симптомы возникают в начале развития заболевания и не ярко выражены;
- отсутствие аппетита, ухудшение самочувствия, слабость, вялость. В дневное время грудничок плачет и капризничает, а ночью спит беспокойно. Может отказываться от кормления грудью. Чем больше объем бронхов воспален, тем сильнее выражены признаки интоксикации.
Эти симптомы способны указать на наличие у грудничка воспаления бронхов, но поставить диагноз и назначить лечение бронхита у грудничков способен только врач. После того как были обнаружены первые симптомы бронхита у детей до года, необходимо обратиться к специалисту. Диагностика заболевания происходит при помощи прослушивания грудной клетки грудничка стетоскопом, проведения анализов, рентгена.
Во время прослушивания грудной клетки грудничка, больного бронхитом, врач отмечает наличие хрипов, жесткого дыхания, одышки. После выявления бронхита, врач назначает лечение, главными условиями является соблюдение постельного режима и обильное питье теплой жидкости. Особенности лечения зависят от разновидности заболевания, так лечение обструктивного бронхита проводят в стационаре, а другие формы бронхита лечат в домашних условиях.
Виды бронхитов
Классификация патологии основывается на природе возникновения воспаления и особенностях течения болезни.
По провоцирующим факторам различают три вида бронхита:
- Вирусный. Грудничка атакуют аденовирусы, парагрипп, респираторно-синцитиальный вирус.
- Бактериальный (инфекционный). Является следствием ОРВИ, вызывается палочками и грибками.
- Аллергический. Проявляется у детей с непереносимостями. Длительный контакт с аллергеном приводит к отеку слизистой, кашлю, одышке. Причиной негативной реакции грудничка чаще становится пыльца, аллергенная пища, сигаретный дым, косметика мамы, бытовая химия.
По течению болезни и продолжительности лечения педиатры выделяют следующие виды бронхитов:
- Острый. Всегда возникает на фоне ОРВИ. Излечивается полностью за 7–10 дней.
- Острый обструктивный. Сопровождается одышкой и обструкцией дыхательных путей. Мышцы бронхов сокращаются, сужают просвет для прохода воздуха. Патологическая мокрота накапливается внутри бронхов, стенки слизистой утолщаются. При правильном лечении малыш выздоровеет за 14 дней, улучшение наступает на пятые–шестые сутки.
- Бронхолитический. Развивается отек бронхов, активно выделяется слизь. Выведение мокроты нарушается, она создает пробки, проход для воздуха затруднен. В результате снижается насыщенность крови кислородом, одышка и диспноэ. Восстановиться полностью ребеночку удастся на пятнадцатый–семнадцатый день болезни.
- Рецидивирующий. Диагностируется у малышей, если бронхиты повторяются три раза в год два года подряд. В группе риска дети до 7 лет, малыши с хроническими лор-заболеваниями, аденоидами, наследственными болезнями дыхательной системы, аллергики.
Хронический. Ставится детям, если на фоне любой простуды, ОРВИ развивается острый бронхит.
Болеть ребенок может длительное время, кашель не проходит 1–3 месяца. Хронический бронхит является первой ступенькой к астме.
Причины бронхита без температуры
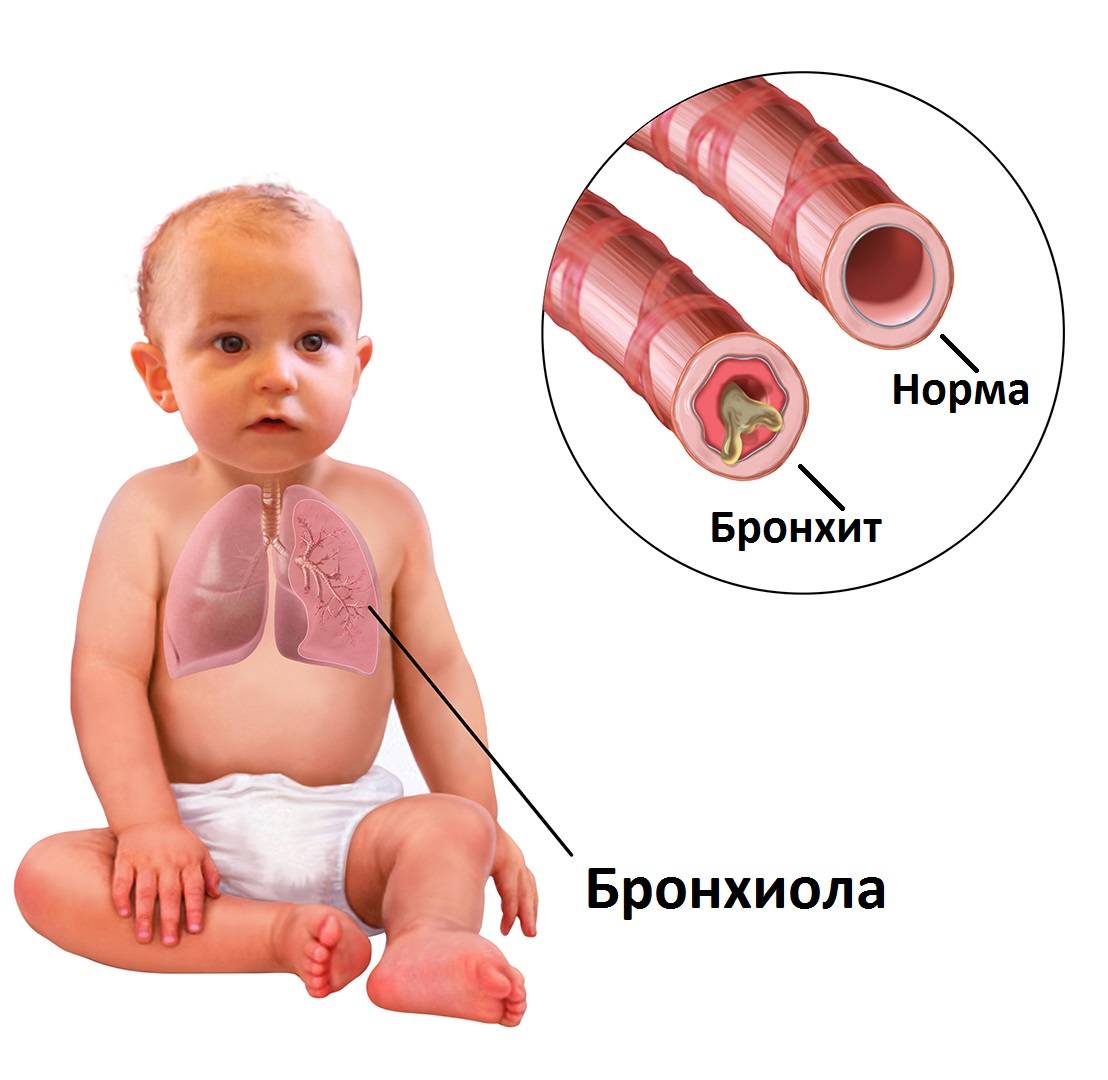
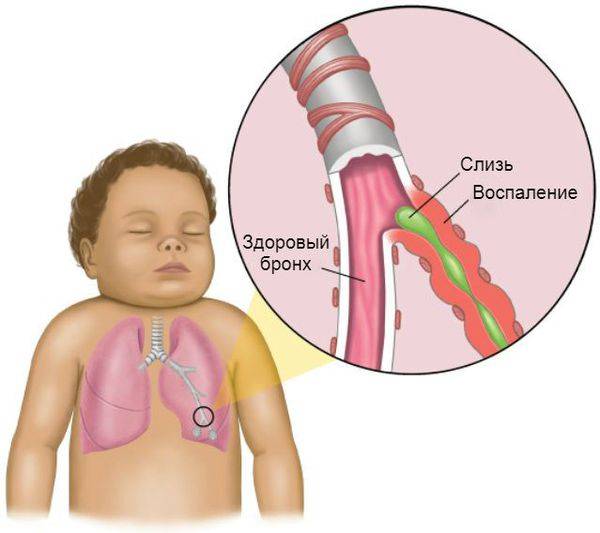
Виды бронхита у грудничков
Обратите внимание на здоровую бронху и закупоренную слизью
В зависимости от фактора, вызвавшего заболевание в грудном возрасте, принято разделять патологию на несколько типов:
- аллергический бронхит — вызван использованием некоторых лекарственных средств (известно, что большинство из них не подходят малышам до года(Амоксиклав, Флемоксин, Ампицилин); также возбудителем может послужить пыль, пыльца, табачный дым;
- вирусный — возникает при воздействии на ткани бронхов PC-вирусов, ОРВИ и ОРЗ, парагриппа, гриппа;
- бактериальный — часто является осложнением респираторных инфекций, также вызывают его такие микроорганизмы, как стрептококк, гемофилийная, кишечная палочка или моракселла;
- обструктивный — у грудничков представляет собой заболевание, при котором происходит скапливание вязкой мокроты в дыхательных путях, что способно вызвать утяжеление дыхания, осиплость голоса, приступ удушья;
- острый — является воспалительным процессом слизистой оболочки бронхов и их стенок. Вызван смешанными возбудителями: вирусно-бактериальной инфекцией. Развивается заболевание в течение суток;
- бронхиолит — этот вид патологии характерен для новорожденных. Заражение им может произойти в родильном доме. Заболевание опасно дыхательной недостаточностью, которая влечет за собой гибель грудничка;
- хронический детский — сопровождается выделением секрета из бронхов, прогрессирует только при не долеченном заболевании острой формы;
- гнойный — это заболевание, сопровождающееся обильным выходом гноя из носоглотки, присутствует неприятный запах изо рта у грудничка
Лечение
Для разных видов бронхита у детей (обструктивный, острый, аллергический и т. д.) характерны разные симптомы и, соответственно, разные методы лечения. Мы же рассмотрим общую терапевтическую картину.
Лечение воспаления бронхов в целом имеет два преимущественных направления: устранение возбудителей заболевания и избавление от его симптомов. Хочется сразу сказать, что бронхит у детей– это не тот недуг, лечением которого стоит заниматься самостоятельно в домашних условиях, поэтому обращение к специалисту в данном случае – обязательно.

Так, при наличии вирусной этимологии заболевания используются, соответственно, противовирусные препараты: Рибавирин, Ремантадин, Арбидол, Интерферон и т. д. В тех случаях, когда бронхит вызван бактериальной инфекцией, используют антибиотики, исходя от вида патогенных бактерий. Как правило, это антибиотики тетрациклинового, пенициллинового ряда, цефалоспорины или макролиды. При грибковом поражении бронхов могут быть назначены Низорал, Актинолизат, Амфоглюкамин и другие противогрибковые препараты.
Еще одной, не менее важной, составляющей лечения при бронхите является непосредственное устранение бронхиального воспаления и его следственной причины – кашля. Так, для выведения мокроты, которая скапливается на внутренней стороне бронхов, используют отхаркивающие (Гербион, Проспан, Аскорил, Доктор Мом) и муколитические препараты (АЦЦ, Бромгексин, Амброксол, Ацетилцистеин)
Они, как правило, разжижают мокроту, чем и облегчают ее выведение.
При длительном сухом кашле без образования мокроты используются препараты, блокирующие кашлевой центр головного мозга: Глауцин, Бутамират и т. д (читайте подробнее о том, —как лечить сухой кашель у ребенка—). Также врач может назначать препараты, снимающие спазм бронхов и расширяющие их просвет при закупорке: Эуфиллин, Беродуал, Эреспал.
Для снятия воспаления ребенку в дополнение ко всем вышеперечисленным препаратам могут быть назначены ингаляции (например, содово-солевые). При высокой температуре (выше 38 градусов) могут применяться и жаропонижающие лекарственные средства: Ибупрофен, Парацетамол и т. д.
Для быстрого и успешного выздоровления следует также соблюдать следующие правила:
- употреблять теплое питье в большом количестве (воду, компот, чай, морс, кисель, молоко и т. д.) и питаться сбалансированной полезной пищей;
- придерживаться постельного режима (однако при улучшении состояния и отсутствии температуры спокойные прогулки на свежем воздухе тоже необходимы);
- поддерживать оптимальную температуру в помещении, где находится больной ребенок (18 – 23 градуса), и влажность воздуха (слишком сухой воздух лишь усиливает бронхиальное воспаление).
Причины заболевания
Воспаление бронхов у детей может быть вызвано:
- вирусами (наиболее частые возбудители этого заболевания): гриппа, парагриппа, энтеровирусом, риновирусом, аденовирусом и т. д.;
- бактериями (как правило, заболевание, причиной которого стала бактериальная инфекция, протекает тяжелей): стрептококками, стафилококками, гемофильной палочкой, микоплазмой и т. д.;
- грибками: аспергиллой, кандидой.

Также бронхит может быть спровоцирован и другими факторами:
- продолжительным вдыханием воздуха, загрязненного пылью, дымом (в том числе и табачным), различными испарениями, газами и т. д.;
- чрезмерной сухостью воздуха в том помещении, где зачастую проводит время ребенок;
- авитаминозом;
- чрезмерным переохлаждением;
- различными сердечно-сосудистыми патологиями;
- патологиями в работе и строении бронхолегочной системы.

Лечение бронхита у детей
Особенности возникновения бронхита у грудничков
Неотложная помощь при остром приступе
Если вы видите, что состояние резко ухудшилось, симптомы усиливаются, нарастает цианоз кожных покровов, а частота дыхания ребенка резко возрастает или, наоборот, снижается (в тяжелых случаях возможно и такое), необходимо срочно принимать экстренные меры. В первую очередь нужно вызвать скорую помощь, но пока она доберется до вас, вы можете облегчить состояние малыша. Возьмите его на руки так, чтобы он находился вертикально, этим вы поможете ему дышать и немного облегчите симптомы. Обязательно нужно максимально увлажнить воздух в помещении. Если у вас нет увлажнителя, то пройдите на кухню – просто кипятите воду, либо в ванную – включите горячую воду, зимой можно развесить на батареях мокрые полотенца.
https://youtube.com/watch?v=ARYGmz5X7O8