Порядок проведения гражданам профилактических прививок в рамках национального календаря прививок 2021
- Данное медицинское вмешательство должно проводиться исключительно в учреждениях медицинского профиля. Обязательным условием является наличие лицензии на проведение вакцинации.
- Проводить иммунизацию имеют право только медицинские работники, которые прошли соответствующее обучение в данной сфере. Они должны владеть правилами и техникой проведения подобных процедур. Помимо этого, медицинский персонал должен владеть знаниями в области оказания неотложной помощи при возникновении экстренной ситуации.
- Календарь прививок 2021 регламентирует проведение вакцинации и ревакцинации с использованием иммунобиологических лекарственных препаратов, которые активируют иммунные силы организма для борьбы с инфекционными заболеваниями. Вакцина должна пройти регистрацию и отвечать соответствующим нормам законодательства РФ. Разрешается проведение вакцинации и ревакцинации с использованием комбинированных вакцин.
- Накануне процедуры самому пациенту или его законному представителю должны быть разъяснены следующие моменты:
- необходимость данного медицинского вмешательства,
- возможные побочные эффекты после прививки,
- последствия отказа от вакцинации.
В обязательном порядке должно быть оформлено добровольное согласие на проведение подобной процедуры.
- Граждане, которые планируют участвовать в профилактической вакцинации, должны пройти врачебный осмотр.
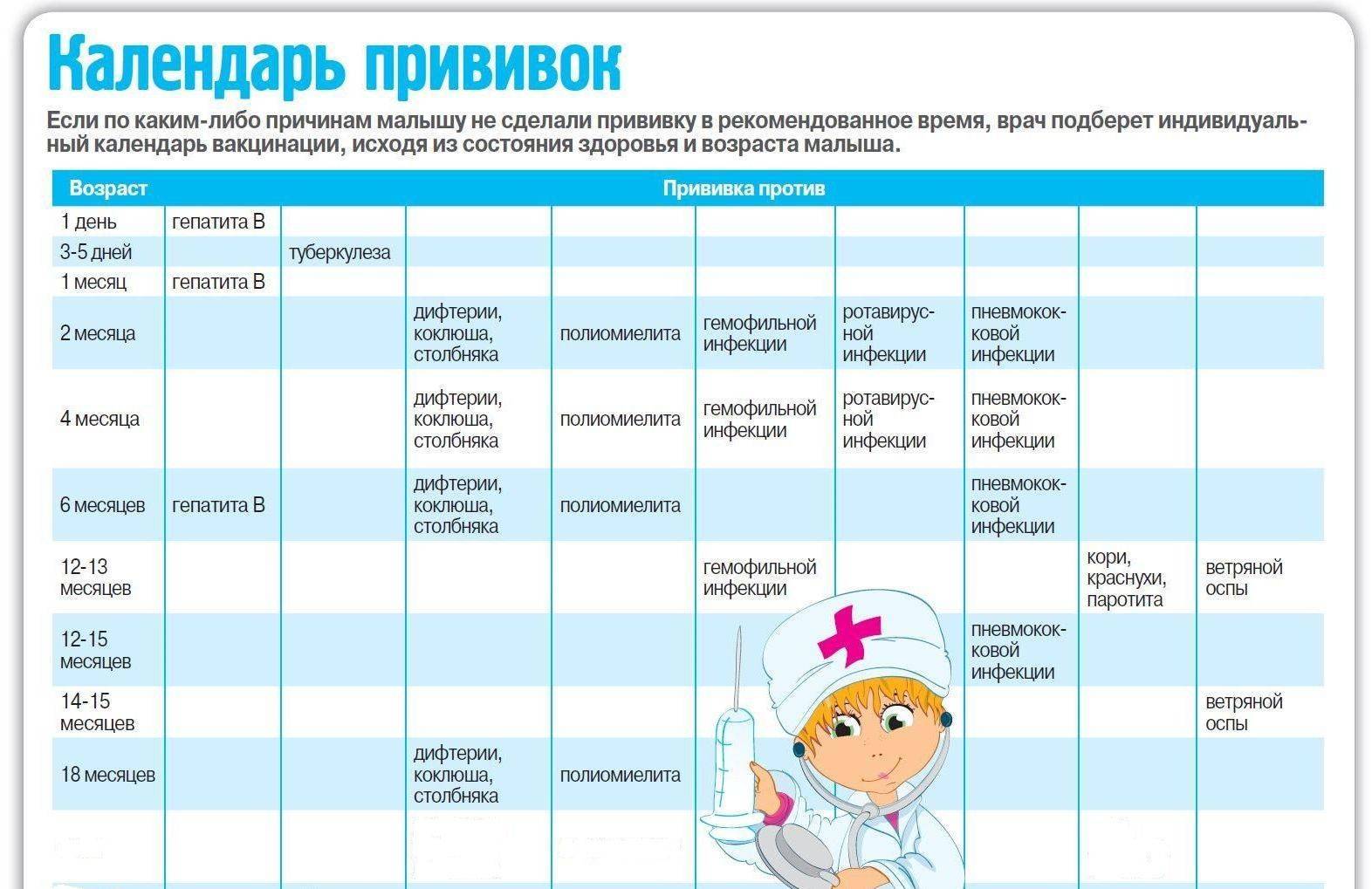
- Если произошло смещение сроков вакцинации, то ее схема проведения должна регламентироваться на законодательном уровне. Одобряется вариант введения сразу нескольких вакцин в рамках одного визита в прививочный кабинет, но при условии использования разных шприцов и выполнения прививки в разные места. Исключение составляет только прививка от туберкулеза.
- Если ребенку не была поставлена первая прививка против пневмококковой инфекции в первые полгода после рождения, то предусматривается ее двукратное выполнение с промежутком не меньше двух месяцев.
- Календарь прививок 2021 также регламентирует процесс вакцинации детей, которые были рождены от ВИЧ-инфицированной матери. В данном случае необходимо учесть сразу ряд факторов: наличие ВИЧ-инфекции у ребенка, вид препарата, иммунные характеристики организма, возраст пациента и наличие иных заболеваний.
- Существуют особые правила вакцинации детей от туберкулеза, которые были рождены от матери с диагнозом ВИЧ, но при этом они прошли трех-этапную профилактику химическими препаратами, предупреждающими передачу ВИЧ-инфекции от матери к ребенку. В таком случае прививка делается сразу после рождения с использованием препаратов для предупреждения туберкулеза.
- Для детей с ВИЧ-инфекцией, которые относятся к первой и второй иммунной категории, производится процедура с использованием живых вакцин. Исключение составляет только вакцина от туберкулеза.
- Если ребенок родился от ВИЧ-инфицированной матери, но данный диагноз у него не подтвердился, то вакцинация выполняется с использованием живых вакцин. При этом даже не проводится первичное иммунологическое обследование.
- Для всех детей, появившихся на свет от ВИЧ-инфицированной матери, предусмотрено введение анатоксинов, убитых и рекомбинантных вакцин. Введение данных препаратов для детей с ВИЧ-инфекцией допускается только в том случае, если не наблюдается тяжелого и выраженного иммунодефицита.
- В рамках вакцинации граждан РФ применяются только те препараты, в состав которых входят актуальные для данной страны антигены. Подобная мера позволяет создать максимальный эффект от проведенной процедуры.
- В вакцине не должны содержаться консерванты, если:
- ставится прививка от гепатита B для ребенка первого года жизни;
- проводится вакцинация детей от гриппа, возраст которых превышает 6 месяцев;
- в качестве пациентов выступают ученики общеобразовательных учреждений;
- прививается беременная женщина.
Можно ли отложить прививки на более поздний срок?
Помимо того, что прививки защищают от опасных болезней, при определенных обстоятельствах они способны вызвать побочные действия и осложнения местного и общего характера. Все эти проблемы описаны в литературе, и с ними имеет право познакомиться каждый родитель. Тяжелые реакции на прививки бывают редко, но именно риск их возникновения (пусть даже минимальный) пугает мам и пап.
Так не лучше ли перенести вакцинацию на более поздний срок (например, на второй год жизни), когда иммунная система ребенка станет более зрелой, и тогда он легче перенесет прививки?
Прививки начинают делать на первом году жизни.
Конечно, решение остается за родителями, но важно знать следующее:
Именно на первом году жизни инфекции, от которых прививают ребенка, переносятся особенно тяжело и могут унести жизнь малыша.
На втором и последующих годах жизни привить малыша не так-то просто, потому что он начинает регулярно болеть респираторными и кишечными инфекциями.
После каждого заболевания нужно выжидать 2-4 недели до вакцинации, но в этот промежуток ребенок может снова заболеть.
На более поздний срок прививки переносят при противопоказаниях, которые имеет право определять только врач. Бывает и так, что врач совсем не разрешает делать некоторые прививки ребенку, если риск от вакцинации очень высок
В таком случае очень важно, чтобы было привито окружение малыша: тогда ему будет негде «подхватить» опасную болезнь
Вакцинация — это ответственное дело, в котором обязательно нужно найти поддержку и союзника. Обычно таким союзником является участковый педиатр или иммунолог, которые переживают за здоровье каждого маленького пациента и желают ему только добра и счастливого детства!
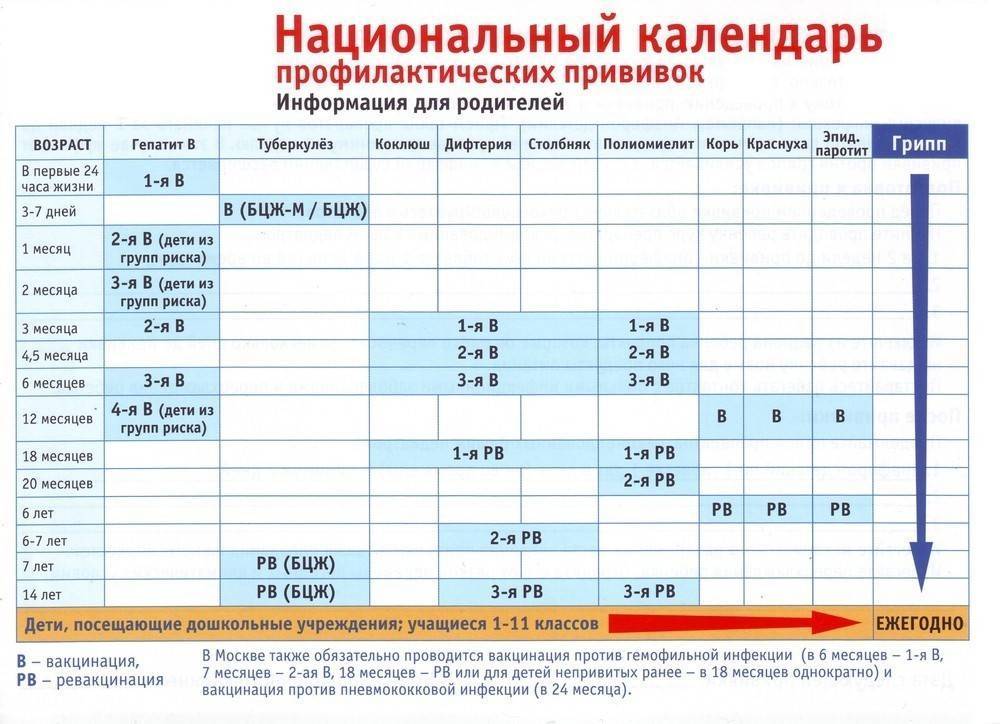
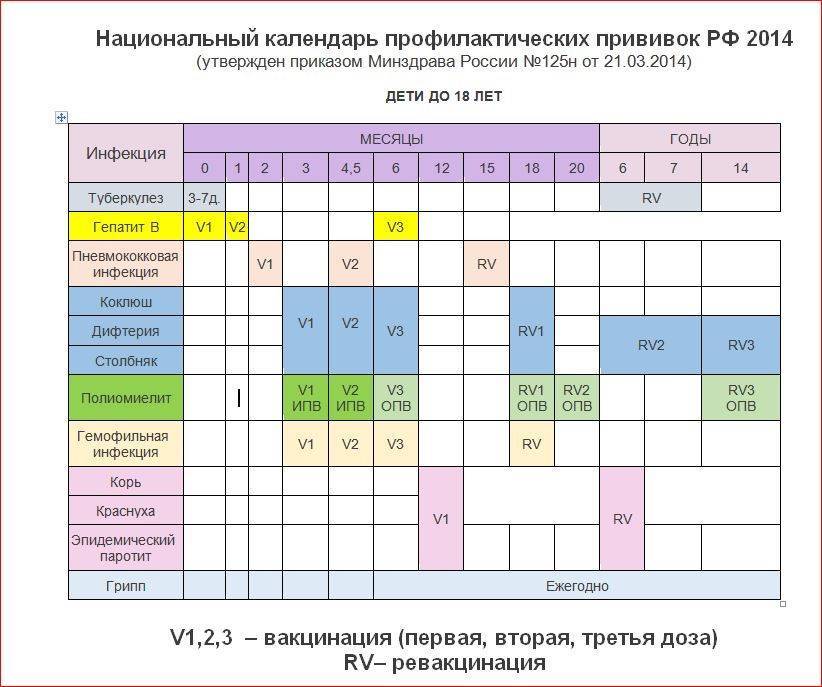
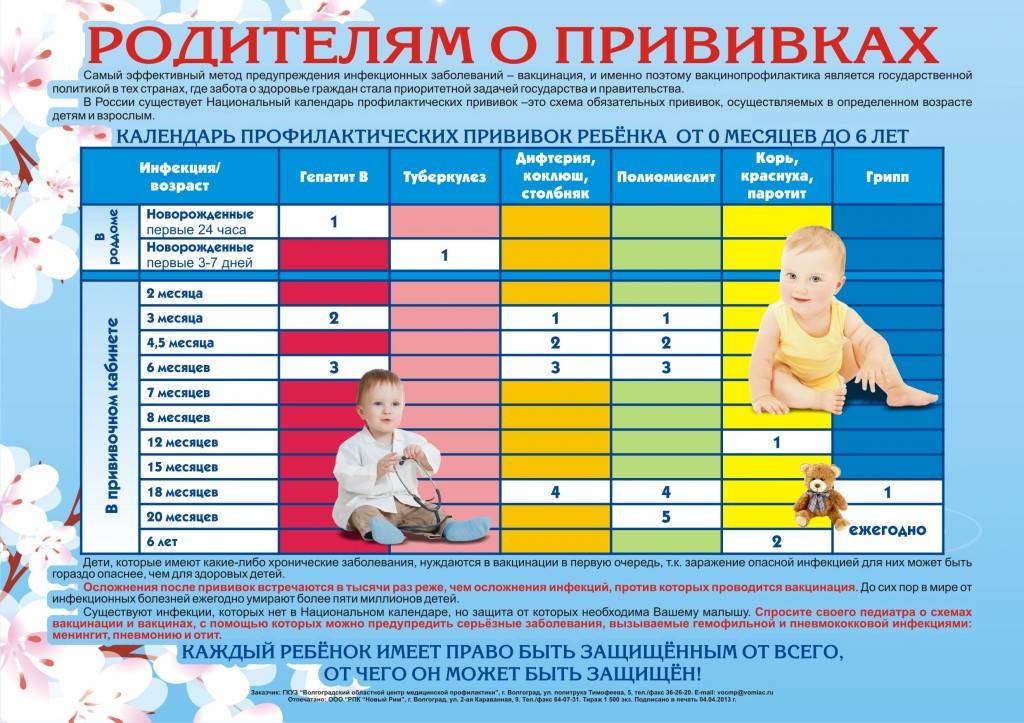
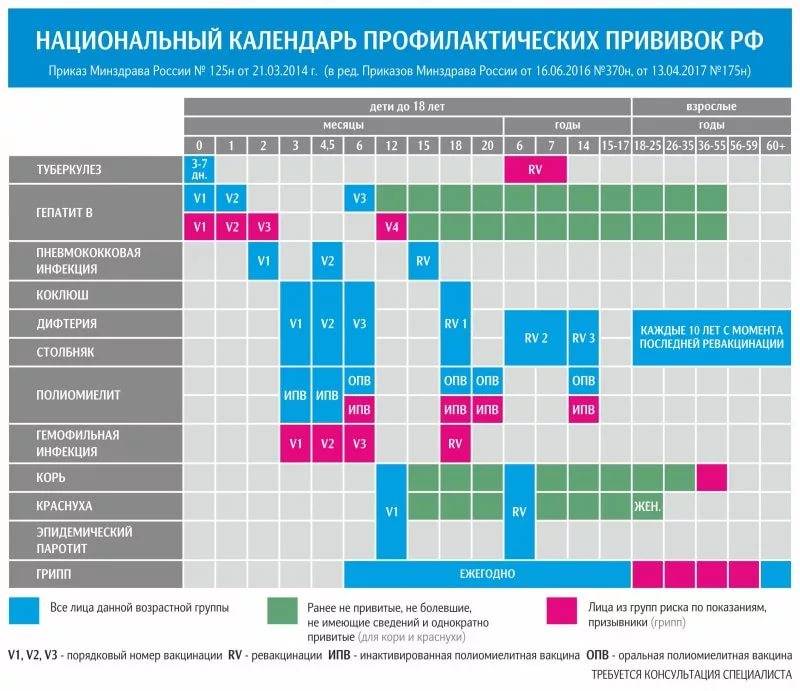
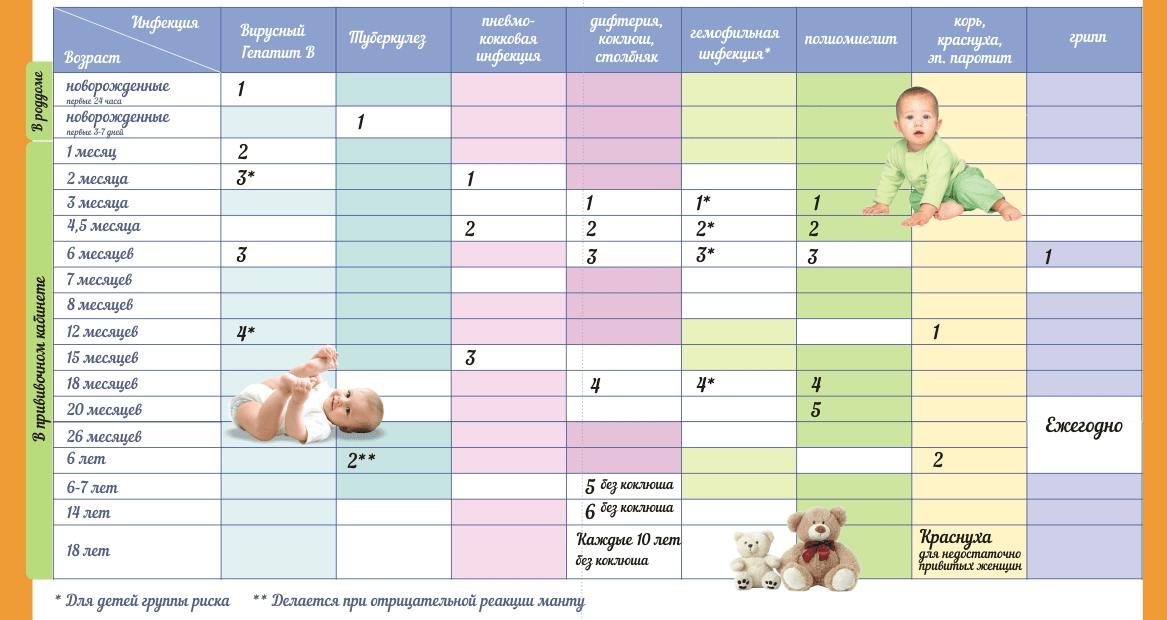
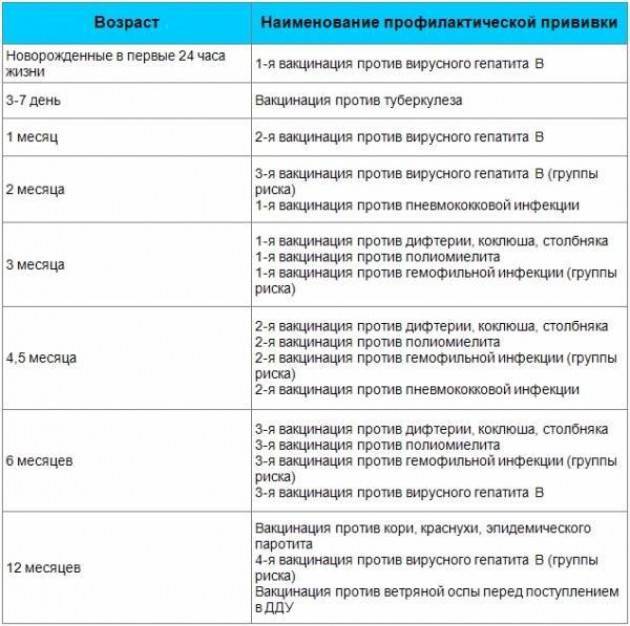
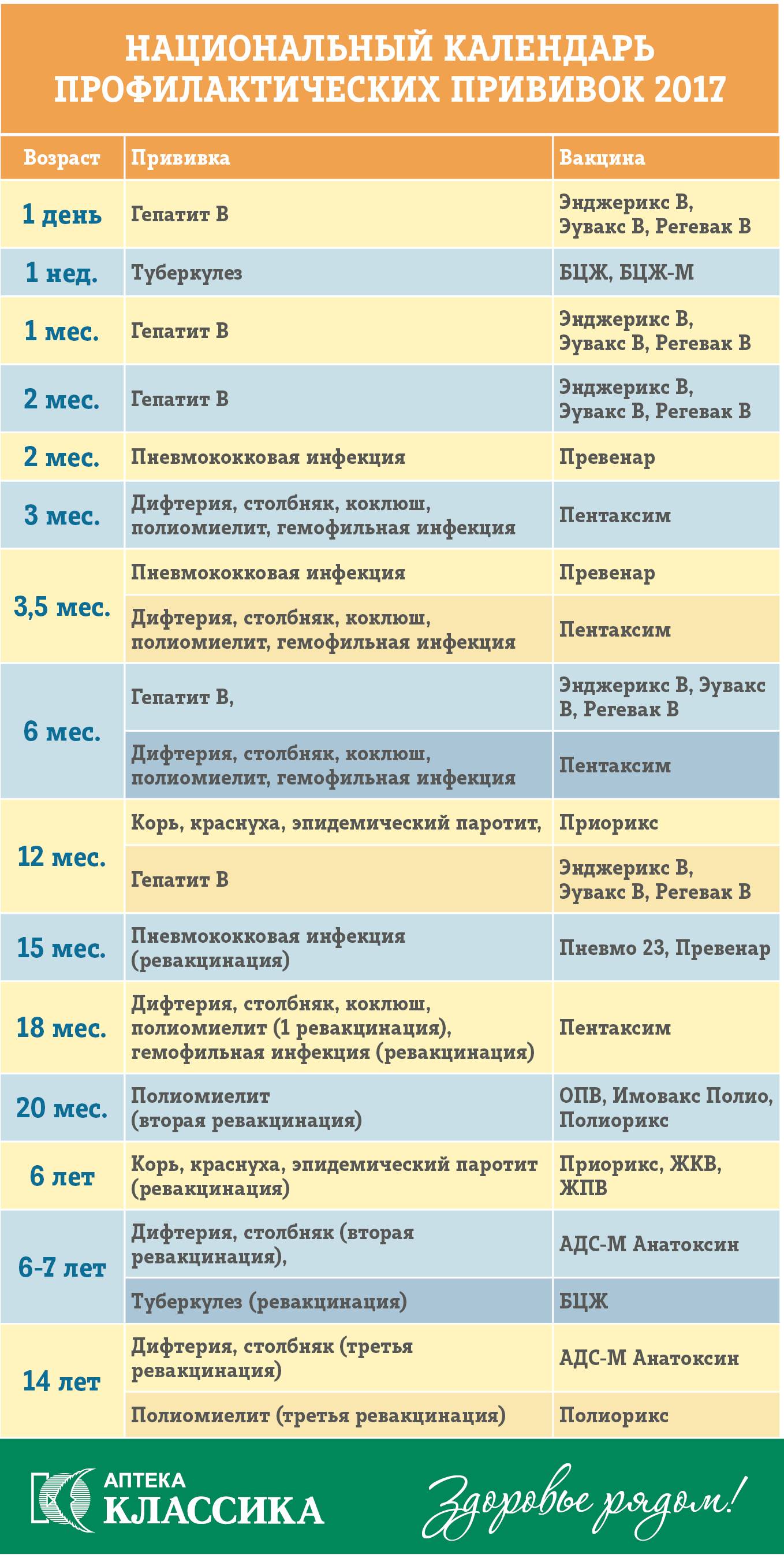
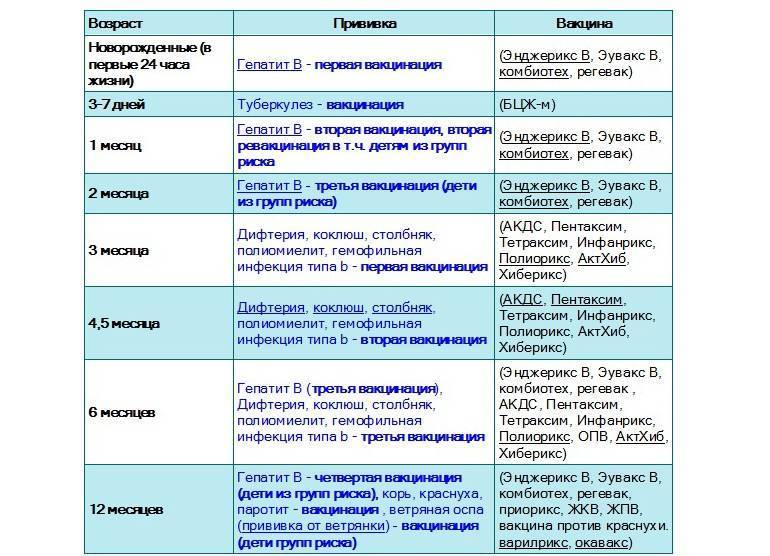
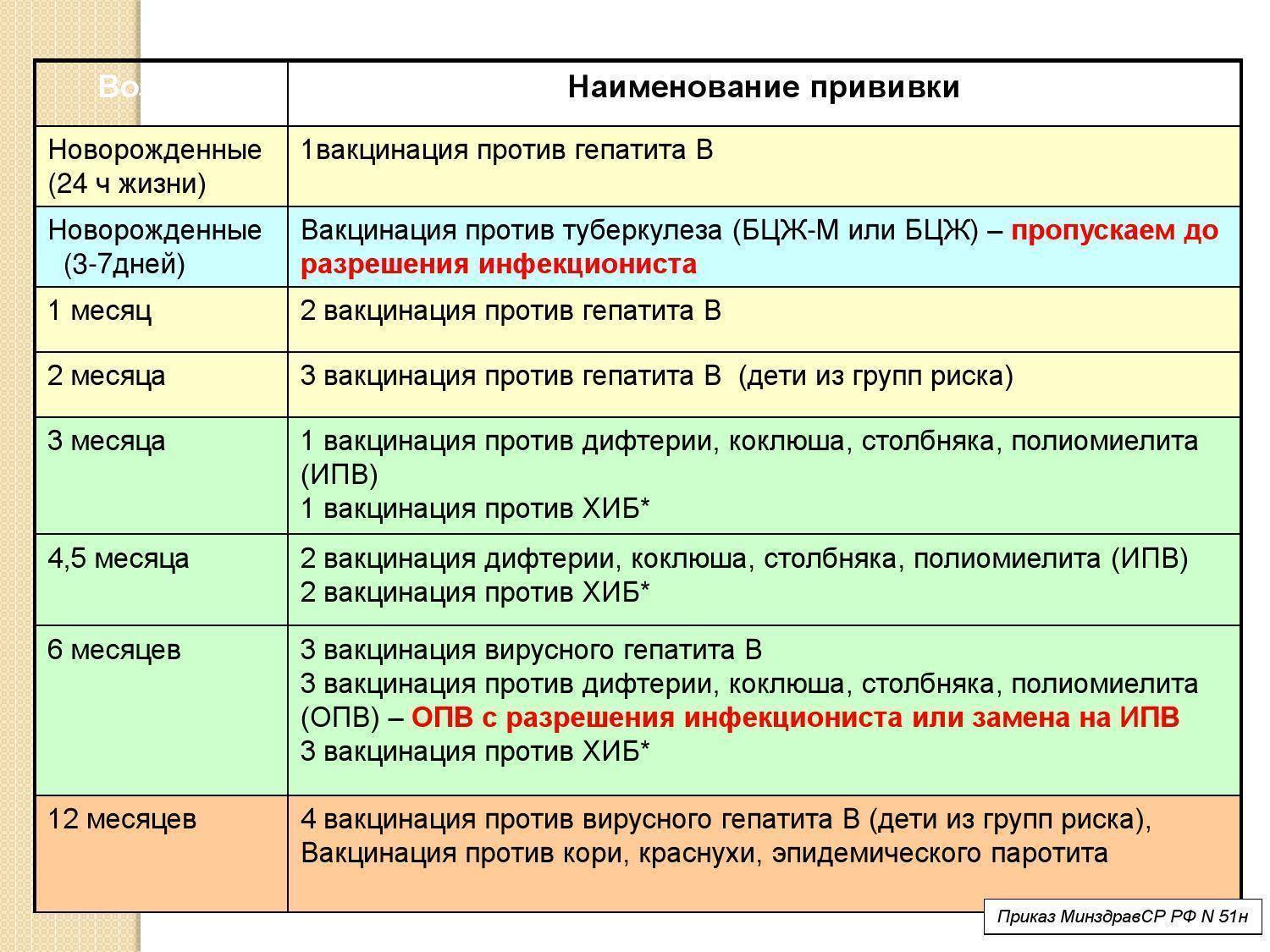
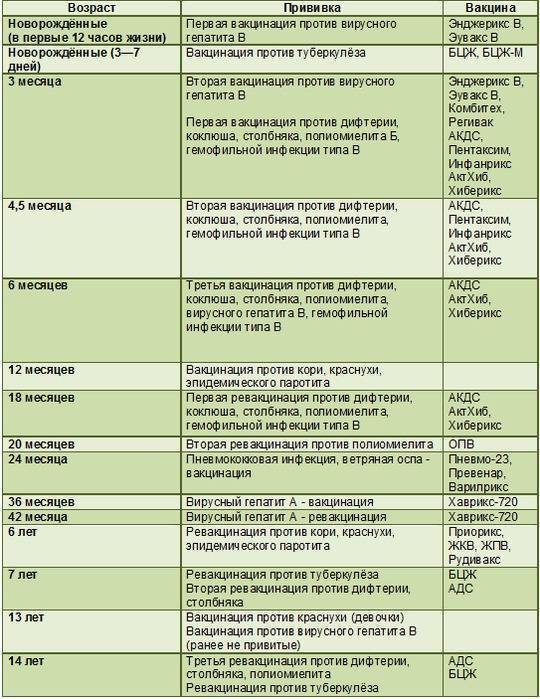
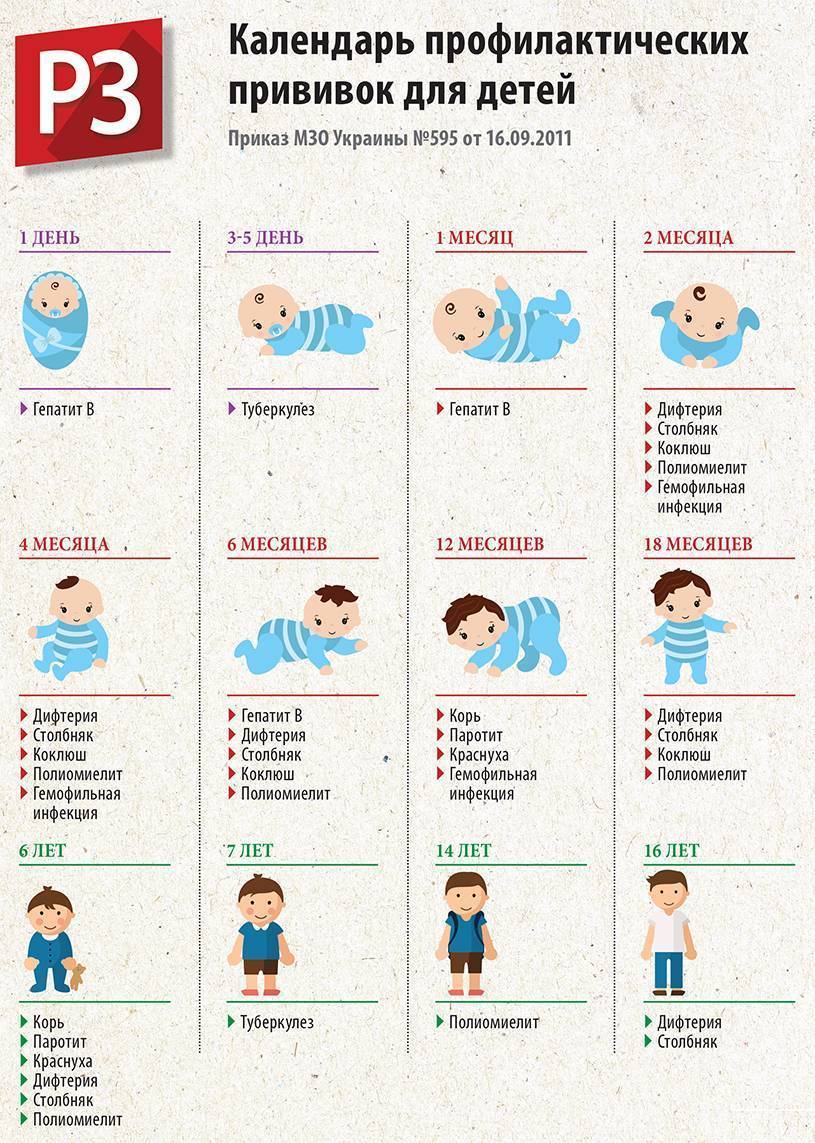
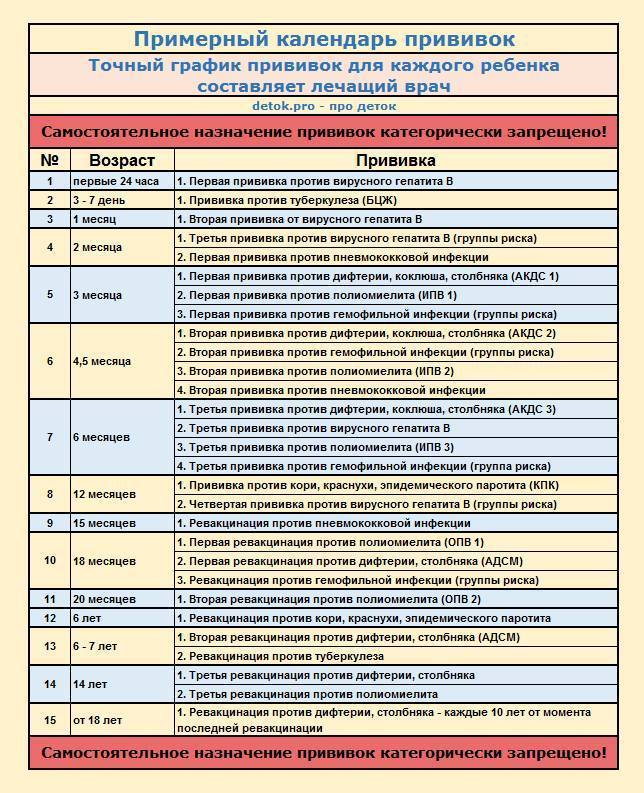
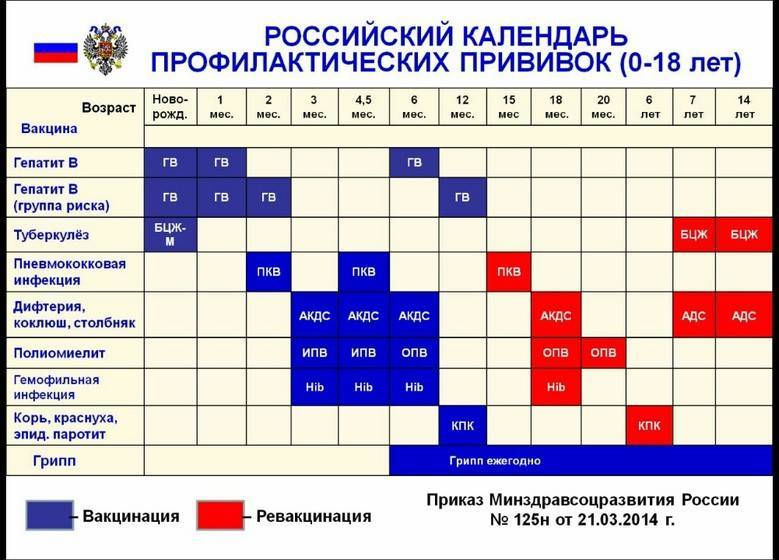
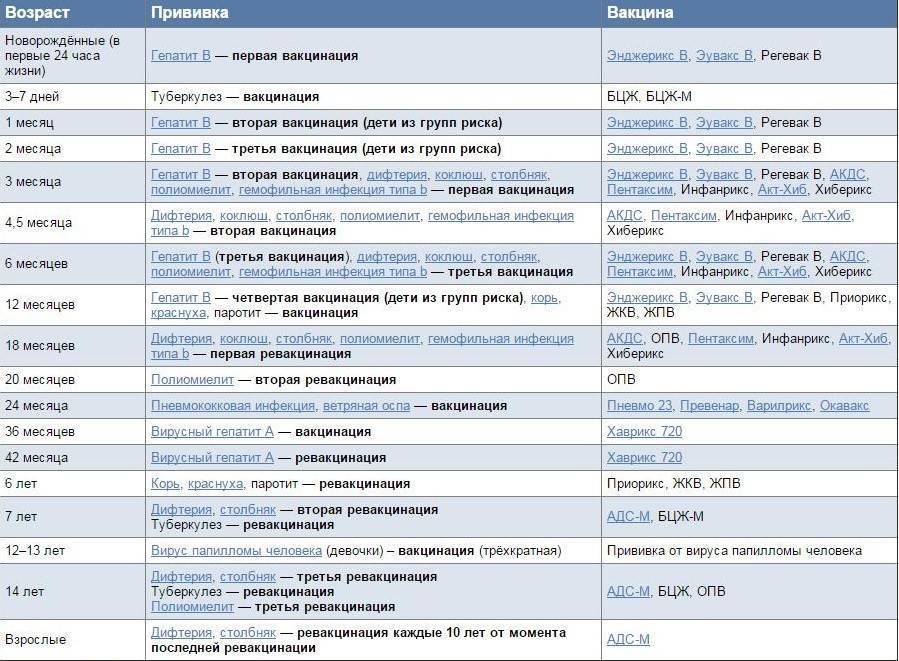
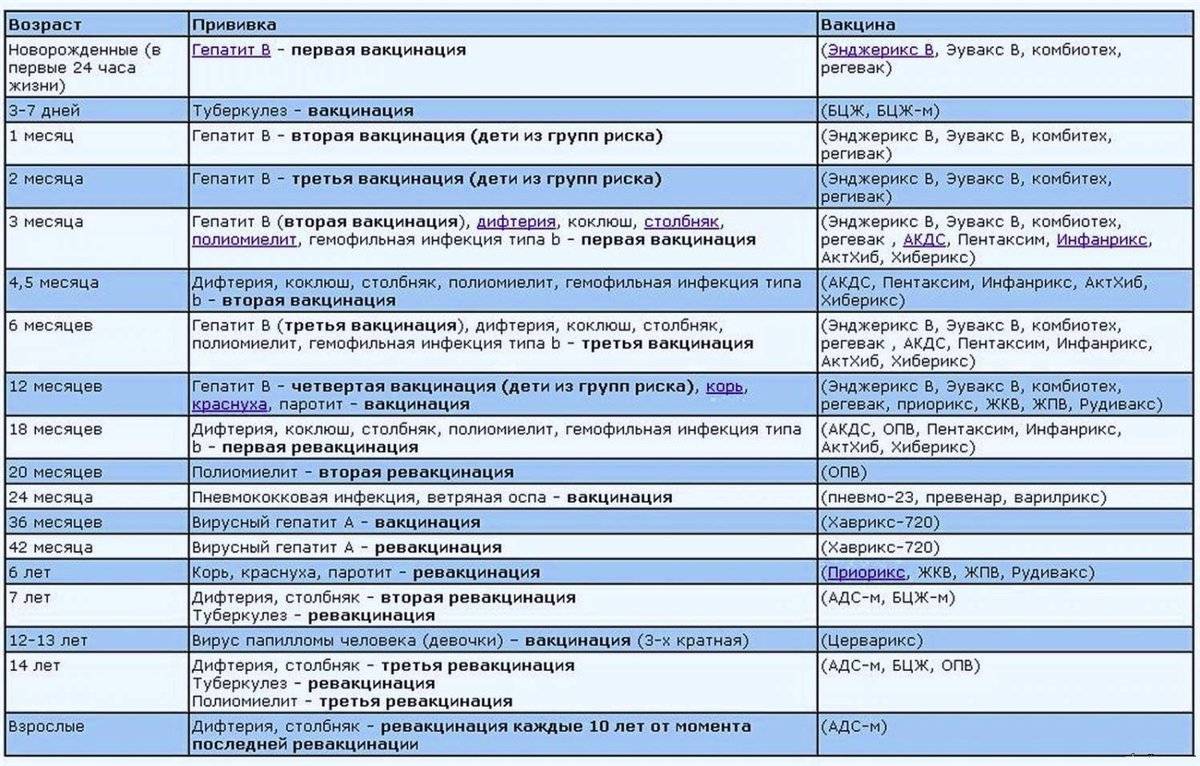
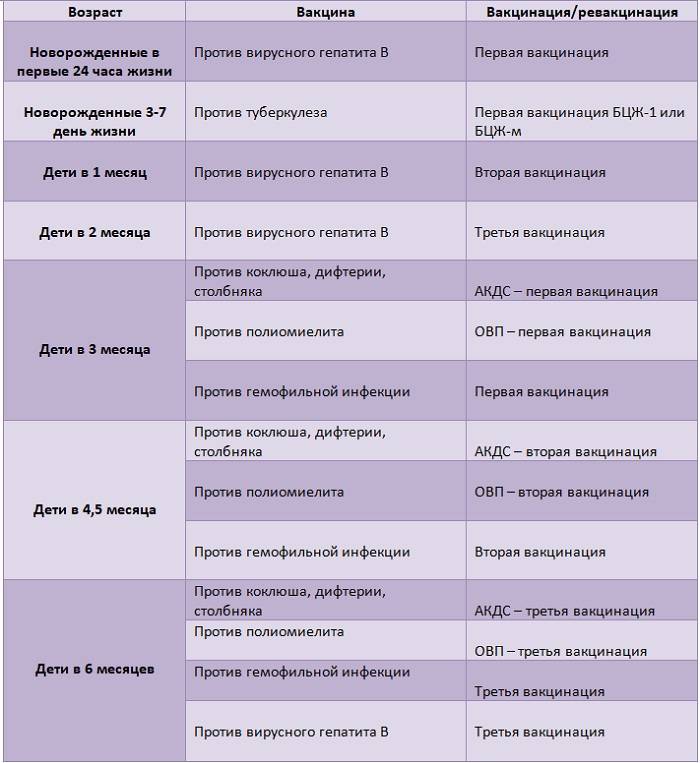
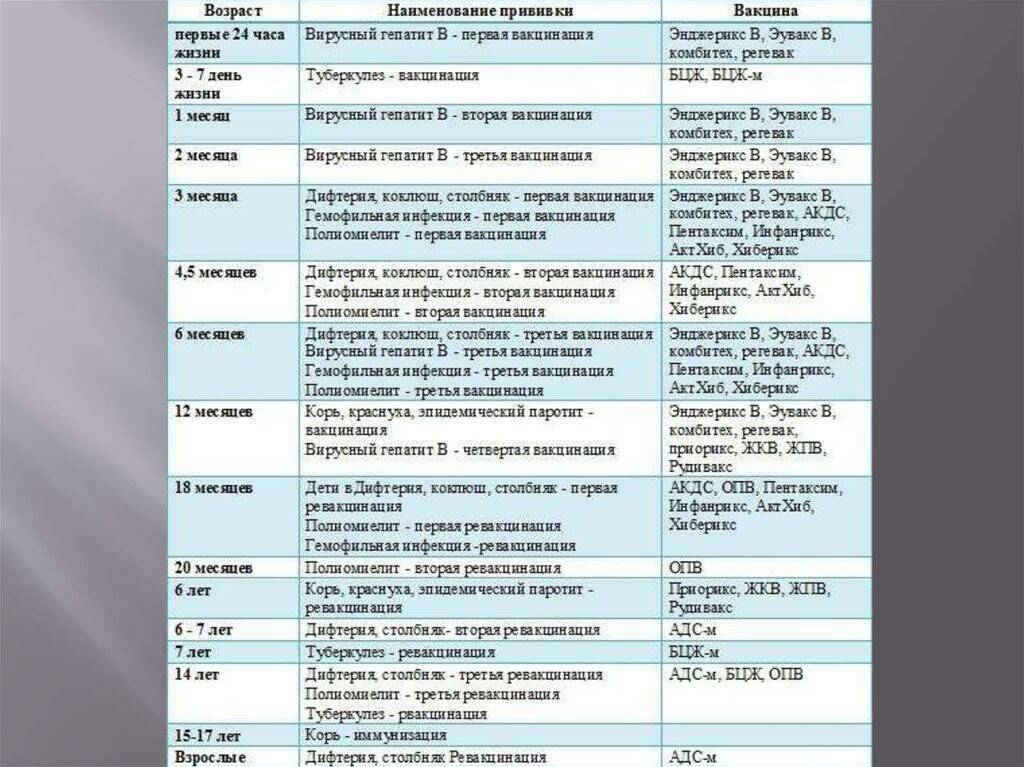
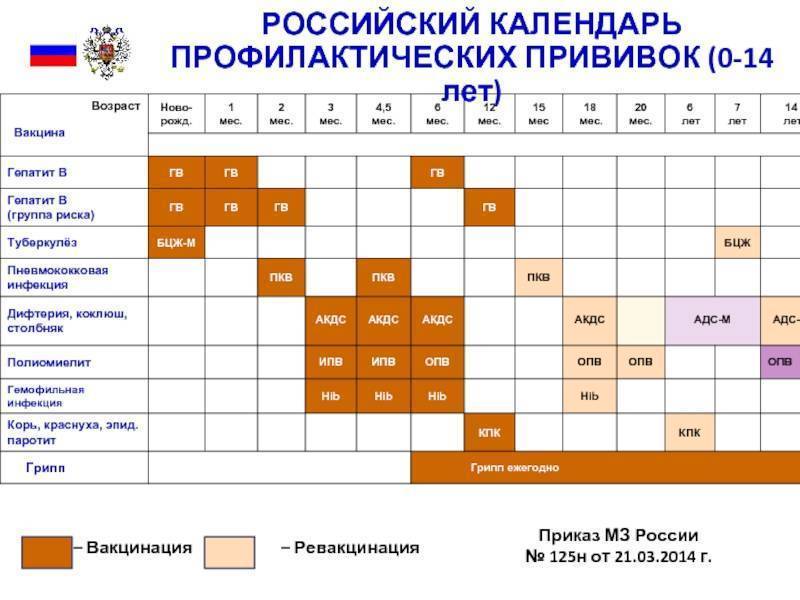
Календарь прививок детям до года
Календарь прививок детям до года – это утвержденный Минздравом России срок проведения обязательных вакцин (табл. 1).
| Инфекция | Возраст ребенка | ||||||||
| Первые 24 часа | 3–5 дни | 1 мес. | 2 мес. | 3 мес. | 4,5 мес. | 6 мес. | 9 мес. | 12 мес. | |
| Вирусный гепатит В | B1 | B2 | B3 | ||||||
| B1 | B2 | B3 | B4 | ||||||
| Туберкулез | B | ||||||||
| Коклюш | B1* | B2* | B3* | ||||||
| Дифтерия | |||||||||
| Столбняк | |||||||||
| Полиомиелит | B1* ИПВ | B2*ИПВ | B3*ИПВ | ||||||
| Гемофильная инфекция | B1* | B2* | B3* | ||||||
| Корь | B1* | ||||||||
| Краснуха | |||||||||
| Эпидемический паротит | |||||||||
| Пневмококковая инфекция | B1 | B2 | |||||||
| Грипп | B |
Условные обозначения:
- B1, B2, B3, B4, — порядковый номер вакцинации;
- В — все дети данной возрастной группы;
- В — дети из групп риска, по показаниям;
- * — преимущественно в составе комбинированных вакцин;
- ИПВ — инактивированная полиомиелитная вакцина;
- ОПВ — оральная полиомиелитная вакцина.
В ряде стран в национальный календарь детям до года включены прививки от ротавирусной инфекции и менингококка, а после года — от ветряной оспы, гепатита А, клещевого энцефалита, ВПЧ (вируса папилломы человека). В России указанные инфекции пока не подлежат обязательной иммунопрофилактике, хотя Союз педиатров России рекомендует их делать.
Национальный календарь прививок до года включает минимальное количество вакцинаций, необходимых для защиты от опасных инфекций. При наличии определенных состояний у детей и желании родителей можно сделать дополнительные прививки.
Чем опасен полиомиелит?
Полиомиелит называют также “детским спинным параличом”, поскольку от полиомиелита страдают в основном дети младше 6 лет. Полиомиелит очень заразен. Заболевание провоцирует поливирус, который может передаваться как воздушно-капельным путём, так и контактно-бытовым. Заразиться полиомиелитом можно в процессе общения с больным человеком или через загрязнённые пищу, воду и предметы.
Поливирус может быть очень живучим. Если поблизости нет подходящего “носителя”, то вирус легко адаптируется к окружающей среде и может оставаться активным в течение полугода, он не боится высушивания или замораживания, поэтому может жить практически в любом климате.
Человек, который заразился полиомиелитом, может перенести болезнь без видимых симптомов, однако всё это время он будет опасен для окружающих. Вне зависимости от наличия симптомов, больной человек является переносчиком и распространителем инфекции. Главная опасность полиомиелита в том, что он поражает оболочку спинного мозга, а вместе с ней и двигательные нервные клетки, что приводит к их гибели. Полиомиелит может вызвать паралич отдельных групп мышц и привести к их атрофии, в результате человек превращается в инвалида.
Какая прививка делается от полиомиелита?
Родители часто спрашивают, в каком возрасте делается прививка от полиомиелита? На этот вопрос может ответить врач, поскольку многое зависит от плана прививок и от того, какой препарат используется для вакцинации. До 2010 года в России не было зафиксировано ни одного случая заболевания полиомиелитом, поэтому детей прививали при помощи инактивированной вакцины, в составе которой не было живых вирусов. Инъекции препарата делали ребёнку в первые два года жизни, а затем проводили ревакцинацию в 14 лет. К сожалению, инактивированная, т.е. “мёртвая” вакцина, не способна обеспечить ребёнку защиту от “дикого штамма” полиомиелита, поэтому инактивированную вакцину решили заменить “живой”.
В составе “живой” вакцины содержатся живые, но ослабленные вирусы, считается, что живая вакцина помогает организму выработать необходимый иммунный ответ на “дикий штамм” поливируса. Однако живую вакцину не применяют на протяжении всего курса вакцинации, первые две прививки малышам по-прежнему делают с использованием инактивированной вакцины.
После прививки
В первые 30 минут после прививки
Не забудьте и стесняйтесь задать ваши вопросы врачу. Обязательно спросите о том, какие и когда реакции на прививку могут возникнуть и в каких случаях обращаться за медицинской помощью.
Не торопитесь покинуть медицинский центр. Посидите в течение 20-30 минут неподалеку от кабинета. Во-первых, это поможет успокоиться, во вторых – позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку.
Если ребенок находится на грудном вскармливании – дайте ему грудь, это поможет ему успокоиться.
Если ребенок достаточно взрослый, порадуйте его каким-нибудь приятным сюрпризом, наградите его чем-нибудь, похвалите. Скажите ему, что все в порядке.
По возвращении домой после прививки
В случае прививки АКДС-вакциной: если врачом не было предписано иначе, дайте ребенку дозу (свечку или сироп) жаропонижающего. Это позволит избежать неприятных реакций, возникающих в первые часы после прививки.
Первая ночь после прививки
Чаще всего, температурные реакции на инактивированные вакцины (АКДС и другие) возникают в первые сутки после прививки.
При возникновении сильных температурных реакций (37,5оС и выше) дайте однократно ребенку жаропонижающее, например свечи Цефекон или Нурофен в дозировке соответствующей возрасту.
При температурных реакциях не пренебрегайте обтиранием ребенка теплой водой. Не используйте для обтираний водку – она раздражает и сушит детскую кожу.
Не забывайте о том, что суточная дозировка парацетамола не безгранична. При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь (панадол, эффералган, тайленол, цефекон(свечи)).
Ни в коем случае не пользуйтесь аспирином. Его применение у детей младшего возраста чревато тяжелыми осложнениями.
Первые два дня после прививки
(инактивированные вакцины – АКДС, АДС, гепатит В, ХИБ-вакцина, ИПВ)
Принимайте те препараты для профилактики аллергических расстройств, которые назначил врач.
Продолжайте принимать жаропонижающие согласно инструкции к препаратам, если температура остается повышенной.
АКДС-вакцины. Следите за температурой тела ребенка. Старайтесь, чтобы она не поднималась выше 38,5оС (под мышкой). У части детей на фоне повышения температуры возможно появление т.н. фебрильных судорог. Принимайте жаропонижающие, не дожидаясь подъема температуры.
С ребенком можно и нужно гулять, можно и нужно купать его. Исключение составляют случаи, когда у ребенка повышена температура вследствие или независимо от прививки.
Если была проведена проба Манту – при купании старайтесь, чтобы вода не попадала на место постановки пробы. Не забывайте, что пот это тоже жидкость, поэтому следите за тем, чтобы ручка ребенка не потела.
Не вводите новых продуктов в рацион ребенка (и свой, если ребенок находится на грудном вскармливании). Это можно будет сделать на 3-и сутки после прививки и позже.
В случае АКДС-, АДС-, гепатитных В и АДС-М-вакцин. При появлении сильных реакций в месте укола (припухлость, уплотнение, покраснение) сделайте согревающий компресс или просто периодически прикладывайте смоченную водой ткань. Если противовоспалительные средства еще не принимаются, начните их давать.
Через 5-12 дней после прививки
В случае прививки живыми вакцинами (капли полиомиелитной вакцины ОПВ, коревая, паротитная, краснушная) побочные реакции обычно возникают на 5-12 сутки после прививки.
Если возникла какая-либо реакция, но прививка была сделана не живой вакциной, то вакцинация с 99% вероятностью здесь ни при чем. Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
Побочные проявления прививки против дифтерии, столбняка и коклюша
Когда родитель ведет свое чадо на прививку АКДС, доктор обязан уведомить его о возможных побочных реакциях:
- Повышение температуры тела, которая у некоторых деток может вызвать так называемые фебрильные судороги. Во избежание этого обычно назначают профилактическую дозу жаропонижающего средства.
- Часто детки после АКДС испытывают общую слабость в теле, боль, отек и покраснение места укола.
- Нередко прививка АКДС может сопровождаться проявлениями аллергии, которую чаще всего провоцирует коклюшный компонент. Предрасположенным деткам назначают «Супрастин» для профилактики.
- Иногда можно наблюдать визг и пронзительный крик ребенка – доктора объясняют его болевым синдромом после прививки.
- На фоне инъекции АКДС возможно обострение имеющихся хронических заболеваний.
Любые «побочки», как на АКДС, так и на другие вакцины, нельзя игнорировать, даже если вам помог «Супрастин» и «Парацетамол», обо всем необходимо уведомить лечащего доктора.
В крайне редких случаях встречаются тяжелые осложнения на АКДС. Их устраняют не родители, а представители медицины. Не стоит пытаться самостоятельно применять «Супрастин» или «Парацетамол». Немедленно вызывайте «скорую», если после укола появляются такие симптомы:
- Характерные для анафилактического шока, могут возникнуть в течение нескольких минут или часов после вакцинирования: ребенок внезапно бледнеет (иногда кожа приобретает синеватый оттенок), появляются холодный пот, вялость, потеря сознания. СРОЧНО «скорую»!
- Энцефалит и энцефалопатия. Наблюдается рвота, расстройство сознания на фоне высокой температуры, судороги.
- Афебрильные судороги – температура тела остается в норме, ребенок при этом может как бы кивать.
Хорошо ли переносится вакцинация?
Сейчас побочные реакции введения вакцин встречаются редко, но все же они случаются, и родителям следует о них знать, чтобы вовремя оказать помощь ребенку. Чаще других встречаются такие осложнения: покраснение, отек, нагноение в месте прививки, повышение температуры тела, аллергия. Когда возникает сильная реакция на прививку, например, гипертермия или значительный отек, следует срочно обратиться за медицинской помощью.
Для профилактики осложнений рекомендуется подготовить малыша к прививке:
- при дерматите, температуре, насморке вакцинация не проводится;
- нельзя ставить прививку, если недавно был контакт с заразными больными, например, ОРВИ;
- аллергикам за 2-3 дня до прививки дают антигистаминные препараты;
- в домашней аптечке должны быть жаропонижающие лекарства, препараты против аллергии.
Прививки детям: делать или нет. За и против
Обязательны ли прививки детям? Делать, или нет прививки — дело каждого родителя. Предварительно педиатр должен объяснить показания к проведению прививки детям, “за” и “против” процедуры, но решает все же родитель. Также в средствах массовой информации можно натолкнуться на огромное количество информации, касающейся прививок. Делать, или нет их ребенку — главная тема для дискуссии.
Итак, нужны ли прививки детям — за и против? Среди родителей существуют различные мнения по этому поводу, однако, врачи практически единогласно настаивают на важности и необходимости вакцин! Основные “за”, касающиеся вакцинации, включают:
- Риск ребенка заразиться инфекционным заболеваниям значительно снижается.
- Если ребенок все же заболел, риск развития осложнений и летального исхода значительно снижается. Заболевание в вакцинированных детей протекает в легких и среднетяжелых формах.
- Благодаря вакцинации снижается риск заражения других детей.
- Вакцинация способствует выработке коллективного иммунитета, а следовательно, полного исчезновения заболевания в будущем (как, например, оспа, полиомиелит и др.).
- Проведение прививки детям свидетельствует о высокой осведомленности родителей!
Минусы вакцинации весьма относительны. К ним иногда относят следующее:
- Отсутствие стопроцентной гарантии того, что привитый ребенок не заболеет в будущем.
- Стоимость некоторых вакцин может казаться родителям слишком высокой.
Наблюдение за ребенком после прививки.
После прививки ваш ребенок нуждается в большей любви и внимании. Многие прививки, которые защищают детей от серьезных болезней, также могут вызвать временный дискомфорт. Вот ответы на вопросы, которые задают родители по поводу беспокойства, жара или боли, иногда появляющихся у детей после прививок.
Мой ребенок стал беспокойным, после того как ему сделали прививку. Что мне делать?
После прививки ребенок может начать нервничать из-за боли или жара. Следуйте указаниям вашего врача по поводу приема жаропонижающих или обезболивающих препаратов. Не давайте аспирин. Если ребенок не успокаивается более суток, позвоните своему врачу или в отделение скорой помощи ближайшей больницы.
У моего ребенка опухла рука или нога, она горячая и красная. Что мне делать?
Чтобы облегчить состояние ребенка, вы можете сделать следующее. При необходимости приложите к больному месту чистую, прохладную, влажную ткань.
Если краснота или болезненность будут усиливаться по прошествии суток, позвоните своему врачу или в отделение скорой помощи ближайшей больницы.
Следуйте указаниям вашего врача по поводу приема жаропонижающих или обезболивающих препаратов. Не давайте аспирин.
Я думаю, что у моего ребенка жар. Что мне делать?
Измерьте температуру ребенка, чтобы узнать, действительно ли это жар. Простой способ сделать это – измерить температуру под мышкой с помощью электронного термометра (либо воспользоваться тем способом, который вам порекомендовали ваш врач или медсестра).
Вот что вы можете сделать, чтобы помочь сбить температуру.
- Давайте ребенку обильное питье.
- Одевайте ребенка легко. Не накрывайте и не кутайте его.
- Обтирайте ребенка губкой в неглубокой ванне с чуть теплой (не холодной) водой.
- Дайте жаропонижающее или обезболивающее лекарство – в зависимости от веса ребенка, в соответствии с указаниями врача. Не давайте аспирин.
Вновь проверьте температуру ребенка через 1 час. При необходимости продолжайте давать лекарства 1-3 дня в соответствии с указаниями, данными ниже (если ничего не указано, следуйте дозировке, указанной на упаковке препарата).
Что делать, если у ребенка понос?
Желудочно-кишечный тракт ребенка является очень чувствительным и неустойчивым, поэтому прививка способна вызвать расстройства пищеварения. Это связано с двумя причинами.
- Прививка содержит микробы, которые способны оказать воздействие на слизистую кишки. Если перед инъекцией ребенок имел любые проблемы с пищеварением (например, вздутие живота, колики или запор), то кишечник ослаблен, и прививка вполне может спровоцировать понос.
- Родители накормили ребенка слишком обильно, против его желания или продуктами, которые вызвали расстройство пищеварения.
Если понос удается прекратить приемом биопрепаратов (линекс, бифиформ, энтерол и др.), то беспокоиться не стоит. Если же цвет кала стал зеленым, или появилась примесь крови, или понос не удается остановить в течение суток – необходимо обратиться к врачу.
Если у ребенка возникла рвота, что делать?
Рвота после прививки может быть только однократно в течение дня. Если рвота развилась у ребенка спустя несколько дней после прививки, необходимо обратиться к врачу, так как в этом случае она может быть признаком совершенно иного заболевания, не связанного с вакцинацией.
Мой ребенок выглядит очень больным. Мне вызвать врача?
Если вы хоть немного обеспокоились тем, как выглядит или чувствует себя ваш ребенок, позвоните своему врачу или в отделение скорой помощи ближайшей больницы.
Итак, при возникновении следующих симптомов после прививки лучше не полагаться на самолечение: если ребенок беспокоен более одних суток с момента прививки, если краснота или болезненность на месте укола будут усиливаться по прошествии суток, если долго не спадает температура, если цвет кала стал зеленым, или появилась примесь крови, или понос не удается остановить в течение суток, если у ребенка развилась рвота спустя несколько дней после прививки. В этих случаях позвоните своему врачу или в отделение скорой помощи ближайшей больницы.
Материалы раздела подготовлены на основе информации сайта доктора Комаровского – http://www.komarovskiy.net/
А у меня вопрос…
У каждого, кто планирует вакцинацию, возникает множество вопросов. Андрей Беседин отвечает на самые распространенные из них.
Можно ли сразу сделать несколько прививок?
Да. Большинство вакцин можно вводить одновременно (после консультации с врачом), и это не повлияет на их эффективность. Однако препараты должны вводиться в разные участки тела пациента.
Безопасна ли вакцинация?
В большинстве случаев — да. Обычно у здоровых людей вакцины вызывают лишь незначительные побочные эффекты (повышение температуры, легкое недомогание). Однако до конца исключить риск осложнений нельзя — заранее обсудите возможные реакции организма с врачом. Но гораздо больше рискуют те, кто сознательно отказывается от прививки без веских на то причин.
Когда можно делать прививки?
Некоторые — перед началом сезона заболеваемости. Например, от гриппа лучше привиться в конце лета — начале осени. Прививки от многих других заболеваний можно делать в любое время года.
А когда вакцинацию нужно отложить?
Если у вас лихорадка или, например, первый день ОРВИ, идти на вакцинацию не стоит. Но это не касается экстренной вакцинации. После укуса животного прививку от бешенства делают в любом случае.
Что делать, если пропустил одну из прививок?
Необходимо приложить все усилия для соблюдения рекомендованного графика. Но если вы пропустили прививку, нет необходимости начинать всю схему сначала. Можно сделать прививку сразу, как только у вас появилась возможность, а потом вернуться к первоначальному плану.
Возможные последствия для ребёнка после прививания
Осложнения после прививания – это всегда опасно, в каждом конкретном случае врачебная комиссия выявляет причину возникновения тяжёлых последствий.
Причины возникновения осложнений после прививания – игнорирование противопоказаний, неправильное проведение манипуляций, использование некачественных вакцин, индивидуальная непереносимость компонентов препарата.
Чаще всего осложнения возникают после АКДС и других комбинированных препаратов – это связано с повышенной нагрузкой на неокрепший иммунитет ребёнка.
Наиболее распространённые осложнения
| Название прививки | Негативные последствия |
| АКДС | Местные реакции – отёки, уплотнения, аллергия. Повышение температуры более 39 градусов, судороги, анафилактический шок, сильная головная боль, раздражительность. Нередко наблюдаются диспепсические расстройства, снижение артериальных показателей, потеря сознания. В течение месяца может возникнуть менингит, энцефалит, резкое снижение количества тромбоцитов. |
| От столбняка | Повышение температуры, увеличение лимфатических узлов, покраснение в месте укола, ухудшение сна, головная боль. Реже на фоне введения противостолбнячной сыворотки развивается менингит, неврит зрительного или слухового нерва. |
| Пентаксим – поливакцина против дифтерии, коклюша, столбняка, полиомиелита, гемофильной инфекции. | Гипертермия, продолжительный плач, шишка в месте укола. Редко – судороги, незначительные неврологические расстройства, тошнота, рвота, понос. Чаще всего выраженные последствия возникают после введения II дозы вакцины, после I, III дозы негативные реакции бывают редко. |
| Гепатит | Местные реакции, жар, нарушение сна, диспепсические расстройства, насморк, мышечная боль. Редко – анафилактический шок, отёк Квинке, временная гипотония, потеря сознания, артрит, менингит, энцефалит. |
| Полиомиелит (оральная вакцина) | Проблемы со сном, нарушение психоэмоционального состояния, головная боль, снижение аппетита, диарея, тошнота. Редко – вакцинно-ассоциированный полиомиелит, паралич. |
| Полиомиелит (инъекции) | Повышение температурных показателей, боль, отёчность в месте укола, сыпь, отёк Квинке. |
| БЦЖ | Жар, абсцесс, язва, келоидный рубец в месте введения. Редко – остеит, остеомиелит. |
| КПК | Сыпь, головная, суставная, мышечная боль, бессонница, раздражительность, диарея, насморк, анафилактический шок. У мальчиков редко наблюдается воспаление яичек. |
Когда и как прививают больных детей?
Если у ребёнка имеются заболевания, находящиеся в настоящее время вне обострения и ему нужно сделать прививку, то к мерам профилактики, проводимым у здоровых детей, добавляются предварительные обследования. Решается вопрос о необходимости назначения различных препаратов за 3—4 дня до проведения прививки и на весь период после процесса: 3—5 дней после введения неживых, химических вакцин и т.д., и 14 дней при использовании живых вакцин.
Профилактика поствакцинальных осложнений включает ещё целый комплекс мероприятий, к которым относится соблюдение техники вакцинации, назначение в ряде случаев до прививки и после лекарственных средств, помогающих избежать осложнений, определённый режим и питание ребёнка, патронаж (специальное наблюдение) после вакцинации. Медицинские работники навещают привитого ребёнка на дому или узнают о состоянии его здоровья по телефону, чтобы не пропустить ситуации осложнения, развившиеся после прививки.