Патогенез
Гемолитическая болезнь зарождается и протекает в следующей последовательности:
- из организма плода в тело женщины попадают с движением крови эритроциты, содержащие несуществующий у нее антиген;
- у матери образуются антитела;
- антитела через плаценту попадают в кровяное русло плода;
- они запускают агглютинацию (соединение, склеивание) эритроцитов у плода;
- начинается распад эритроцитов, в кровь выделяется свободный гемоглобин, способствующий образованию непрямого билирубина (НБ);
- НБ изменяет процессы тканевого дыхания, синтез АТФ, транспортировку электролитов у плода или младенца.
Наблюдается нарушение естественных процессов в клетках плода, включая структуры головного мозга, которое нередко заканчивается их некрозом.
Низкий гемоглобин у ребенка
Снижение уровня гемоглобина и эритроцитов трактуется большинством врачей как однозначный признак наличия одной из самых разнообразных анемий (железодефицитной, лучевой, постинфекционной и т.д.).
Анемия у ребенка младшего возраста диагностируется при снижении гемоглобина в зависимости от конкретного возраста. В зависимости от уровня концентрации белка в крови диагностируются три степени анемии – легкая, умеренная и острая.
| Возраст ребенка | Степени тяжести анемии | |||
|---|---|---|---|---|
| острая | умеренная | легкая | отсутствует | |
| с полугода до 5 лет | гемоглобин ниже 70 г/л | гемоглобин в пределах 70-100 г/л | гемоглобин в пределах 100-110 г/л | уровень гемоглобина 110 г/л и выше |
| с 5 лет и старше | гемоглобин ниже 80 г/л | гемоглобин в пределах 80-109 г/л | гемоглобин в пределах 110-114 г/л | уровень гемоглобина 115 г/л и выше |
Симптомы низкого гемоглобина
Анемия у ребенка редко проходит незамеченной. Часто наблюдаются один или несколько ярко выраженных симптомов:
- полное отсутствие аппетита;
- беспричинная слабость мышц;
- головокружения, обмороки;
- бледность кожных покровов;
- нарушения сна (сонливость или, наоборот, бессонница);
- сухость кожи, шелушения;
- субфебрильная температура тела;
- появление на ногтях белых пятен и т.д.
Низкий гемоглобин у ребенка — мнение мамы:
Причины пониженного гемоглобина у детей
Низкий гемоглобин у детей чаще всего является следствием железодефицитной анемии.
- Нехватка железа у детей грудничкового возраста нередко бывает спровоцирована анемией мамы при беременности, которая не давала малышу накопить нужный запас элемента в организме.
- У детей старше полугода упущение момента введения прикорма приводит к дефициту железа. Все запасы элемента, накопленного в период внутриутробного развития, к 6 месяцам истощаются; а в грудном молоке и смеси содержится недостаточно железа для полноценного развития и роста. В итоге у малыша развивается нехватка железа, что уже к году приводит к анемии.
- К пяти-шести годам дефицит железа, как правило, обусловлен неполноценным, несбалансированным питанием. Такое возможно, если ребенок отказывается есть каши, мясные блюда, или вся семья придерживается вегетарианской диеты.
К другим причинам низкого гемоглобина у детей можно отнести:
- острую или хроническую кровопотерю;
- нарушение продукции эритроцитов;
- гемолитическую анемию (разрушение эритроцитов);
- острые и хронические болезни ЖКТ;
- перенесенные инфекционные заболевания;
- аутоиммунные заболевания;
- прием некоторых медикаментов и т.д.
Опасность низкого гемоглобина
В состоянии анемии (сниженного содержания гемоглобина) самочувствие ребенка ухудшается. Органы находятся в состоянии кислородного голодания, т.к. недополучают кислород в полной мере. Нехватка гемоглобина приводит к ослабленному состоянию здоровья, подверженности частым простудным заболеваниям, снижению иммунитета. Если проблема долгое время остается нерешенной, то существует риск возникновения задержки интеллектуального и/или физического развития ребенка.
Что еще нужно знать о гемоглобине грудного ребенка. Что делать при анемии:
Что делать при сниженном уровне гемоглобина?
Установить наличие у ребенка анемии может только врач на основании клинического анализа крови. Для начала педиатр должен выявить причину возникновения данного состояния, чтобы подобрать правильно лечение.
- При железодефицитной анемии ребенку назначаются в обязательном порядке лекарственные препараты с железом (Мальтофер, Ферронат, Тотема и др.). Прием медикаментов обычно растягивается на курс длительностью в 6-8 недель.
- Если у ребенка грудного возраста гемоглобин за короткий срок достиг отметки менее 85 г/л, это состояние оценивается медициной как критическое и требует донорского переливания крови. Для малышей старше 12 месяцев переливание выполняют уже в другом случае – если гемоглобин понизился до 70 г/л и ниже.
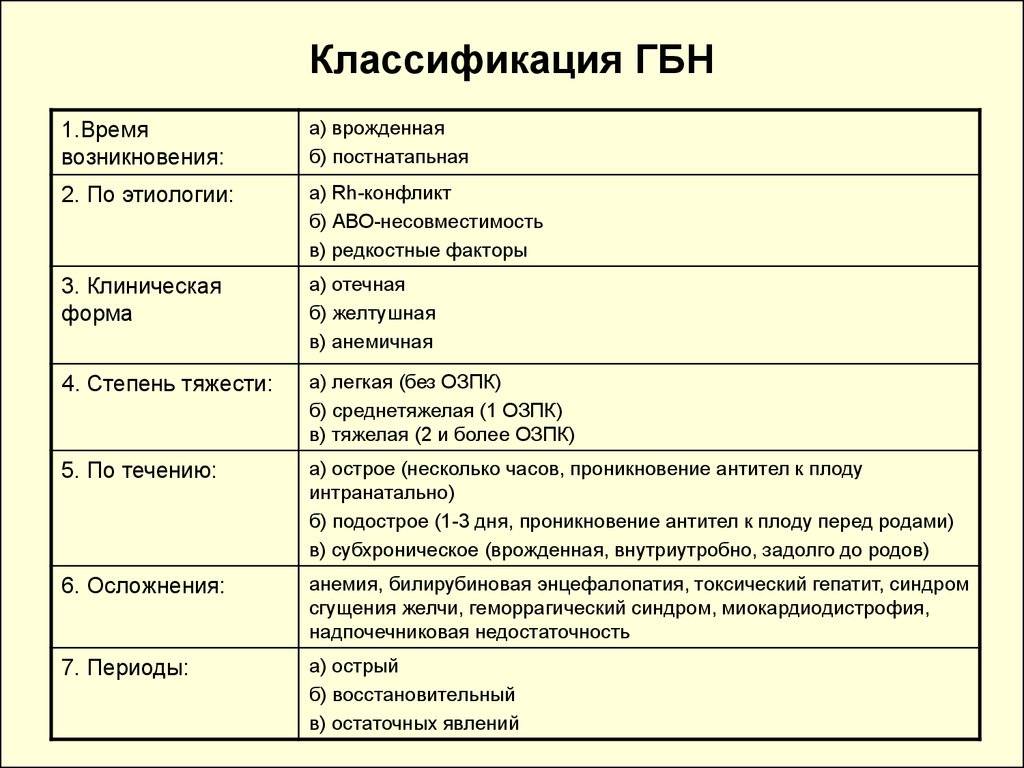
ФОРМЫ ГБН И ИХ КЛИНИЧЕСКИЕ ОСОБЕННОСТИ
По тяжести течения в 50% случаев гемолитическая болезнь крови новорожденных протекает легко, в 25–30% случаев ее течение расценивается как средней тяжести, в 20–30% – как тяжелое.
По виду конфликта бывают ГБН по системе резус, по АВ0 системе и по антигенам, относящимся к другим эритроцитарным системам. Клинические формы гемолитической болезни новорожденных во многом определяются видом возникшего конфликта.
Водянка плода
Если имеет место Rh-конфликт, и на 20–29 неделях беременности антитела массово атакуют незрелый плод, развивается водянка плода.
При этой форме гемолитической болезни новорожденных малыш рождается без желтухи, но с выраженными отеками тела и всех внутренних органов. У ребенка имеют место признаки незрелости, снижен тонус мышц, слабые рефлексы, он мало двигается. Кожа бледная, на ней могут быть кровоизлияния. Регистрируются расстройства дыхания и признаки острой сердечной недостаточности.
В анализе крови – тяжелая анемия и очень низкое содержание общего белка.
Если антитела начинают атаковать малыша после 29-й недели, то клиническая форма ГБН и то, будет она врожденной или приобретенной, зависят от того, в каком количестве и когда (внутриутробно и (или) в родах) материнские антитела проникли к малышу.
Желтушная форма
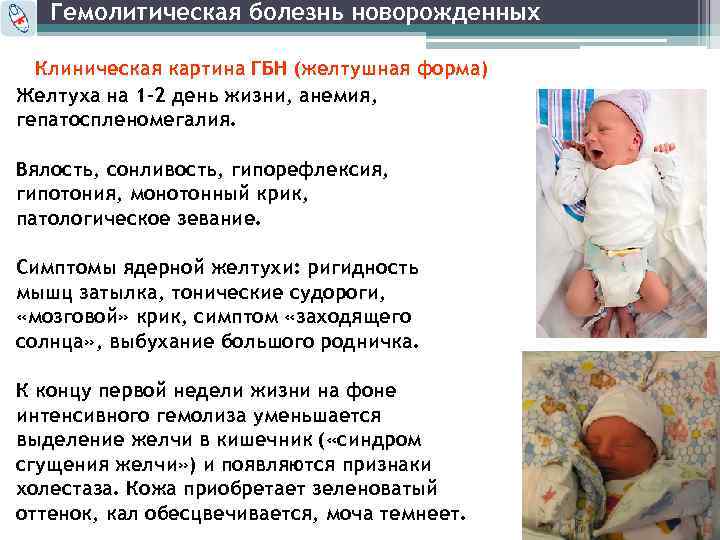
 Эта форма – результат массивного попадания Rh-антител матери к ребенку с 37-й недели до родов (врожденная) и во время родов (приобретенная). Отличительная особенность самой частой (90% всех случаев) желтушной формы – раннее (в первые часы или сутки) появление желтухи. Она достигает своего максимума ко 2–4 дню, сопровождается нетяжелой анемией, некоторой отечностью тканей, увеличением печени и селезенки. Чем раньше появляется желтуха, тем тяжелей течение болезни.
Эта форма – результат массивного попадания Rh-антител матери к ребенку с 37-й недели до родов (врожденная) и во время родов (приобретенная). Отличительная особенность самой частой (90% всех случаев) желтушной формы – раннее (в первые часы или сутки) появление желтухи. Она достигает своего максимума ко 2–4 дню, сопровождается нетяжелой анемией, некоторой отечностью тканей, увеличением печени и селезенки. Чем раньше появляется желтуха, тем тяжелей течение болезни.
Анемическая форма
Эту форму диагностирую у 10% всех детей с гемолитической болезнью, причина ее – длительное воздействие на плод, начиная с 29-й недели, небольших «порций» Rh-антител. Ребенок рождается очень бледным, желтухи или нет, или она очень слабо выражена. Отмечаются постепенно нарастающие признаки билирубиновой интоксикации (адинамия, вялость, «плохие» рефлексы).
Отечная форма
Если после 29-й недели беременности Rh-антитела начинают массовую атаку плода, развивается отечная форма ГБН. Клинические проявления ее схожи с симптомами водянки плода.
ГБН по системе АВ0: клинические особенности:
- поздно (на 2–3 день) появляется желтухи;
- редко увеличиваются печень и селезенка;
- крайне редко развиваются врожденная желтушная и отечная формы;
- часто имеют место приобретенные желтушно-анемические формы;
- близится к нулю частота развития грозных осложнений.
Почему АВ0-конфликт реже, чем Rh-конфликт, выливается в манифестную тяжелую форму ГБН?
- Для АВ0-сенсибилизации женщины необходимо, чтобы в ее кровь попало гораздо больше крови плода, чем при Rh-сенсибилизации.
- В отличие от Rh-антигенов групповые АГ помимо эритроцитов содержатся во всех других тканях плода, в плаценте и в околоплодных водах. При встрече с материнскими АТ иммунный «удар» приходится не только на эритроциты, а распределяется на все эти ткани.
- В организме матери имеются собственные групповые антитела, способные справиться с попавшими в кровь эритроцитами плода.
Механизм развития ГБН
Разрушение эритроцитов приводит не только к анемии плода или младенца, но и к значительному повышению уровня билирубина в крови. В норме непрямой билирубин связывается с альбумином (разновидность белков крови) и превращается в прямой билирубин. Но слишком большое количество непрямого билирубина, выделяющегося из разрушенных эритроцитов, не успевает связываться с альбумином крови и продолжает циркулировать и нарастать в крови.
Непрямой билирубин является токсичным для нервной системы. При достижении уровня выше 340 мкмоль/л у доношенных младенцев и выше 200 мкмоль/л у недоношенных он способен проникать через гематоэнцефалический барьер и поражать головной мозг (прежде всего кору и подкорковые ядра). В результате развивается билирубиновая энцефалопатия, или ядерная желтуха.
В результате разрушения эритроцитов у ребенка развивается анемия, в ответ на что появляются нетипичные очаги кроветворения. Во внутренних органах откладываются продукты распада эритроцитов. Развивается дефицит микроэлементов (меди, железа, цинка и др.).
Классификация по формам
В зависимости от характера иммунологического конфликта заболевание делится на 3 формы. К ним относится гемолитическая болезнь новорожденных, возникшая в результате несоответствия:
- группы крови матери и ребенка (по системе АВО);
- их резус-факторов;
- антигенов по другим, более редким причинам.
Наряду с этим выделяют отечную, желтушную и анемичную клиническую форму заболевания. Существует также классификация ГБН по степени тяжести, в соответствии с которой болезнь может иметь легкую, среднетяжелую и тяжелую форму.
Желтуха по группе крови
ГБН в этом случае возникает, когда мама имеет 0(I), а ребенок А(II) или В(III). Наиболее часто иммунологический конфликт происходит у женщины с 0(I) и плода с А(II). Вероятность развития такого рода несовместимости повышается с каждой последующей беременностью. Во время вынашивания первого ребенка данная ситуация может произойти, если у матери существует скрытая сенсибилизация, возникшая до зачатия.
Приобретенная организмом повышенная чувствительность к аллергенам может развиться в результате вакцинации, тяжелых инфекционных патологий, переливаний крови. ГБН, возникшая из-за несовместимости группы крови матери и ребенка, в отличие от других форм болезни протекает достаточно легко. Такая клиническая картина связана со следующими моментами:
- формирование достаточной иммунизации у женщины требует большого количества плодной крови;
- в отличие от D-антигена, А- и B-антигены содержатся не только в эритроцитах, но и в околоплодных водах, тканях плаценты и плода, что способствует нейтрализации большей части антител матери.
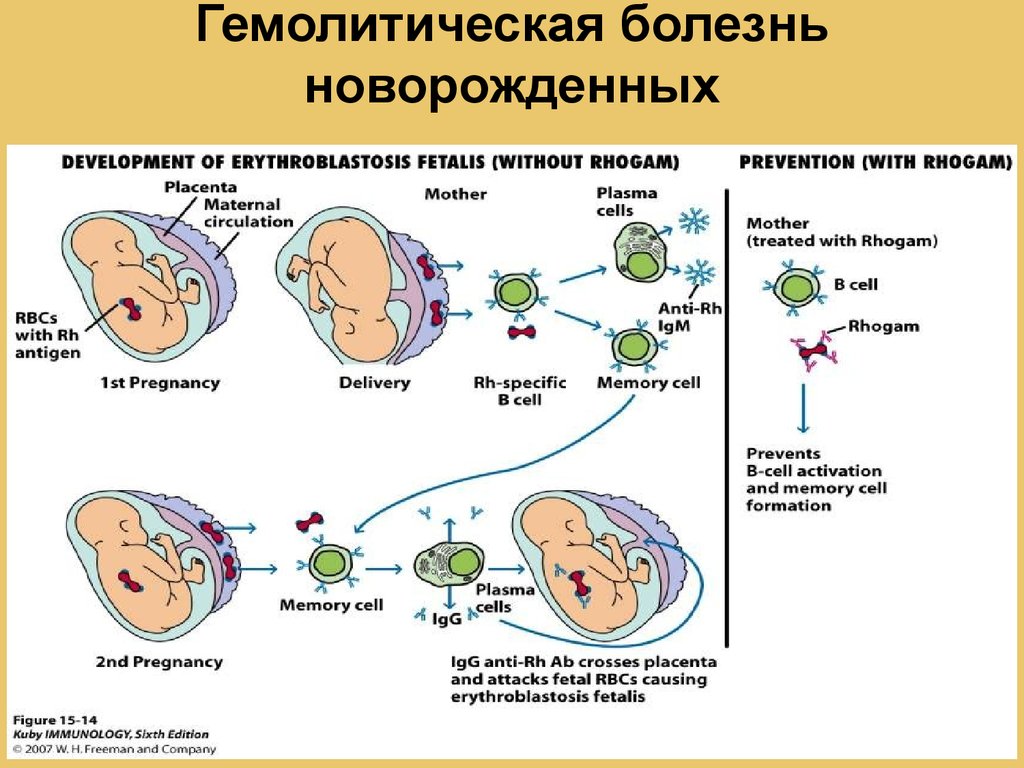
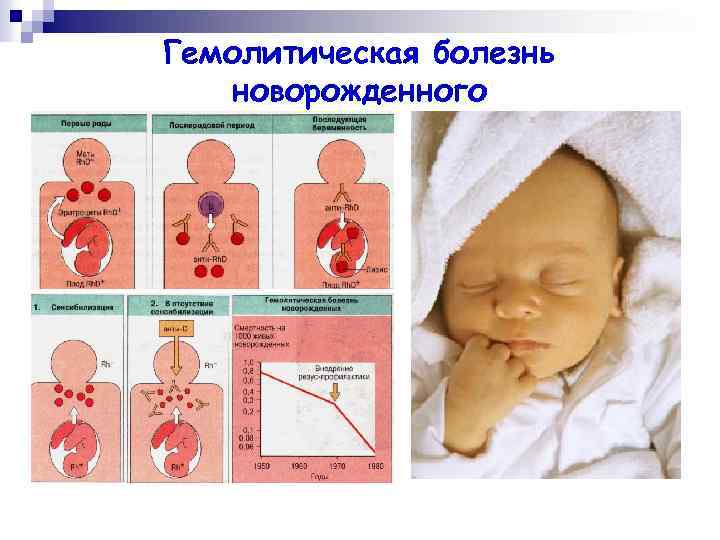
Гемолитическая болезнь по резус-фактору
Вероятность развития ГБН в результате несочетаемости резус-факторов мамы и малыша возрастает с каждой последующей беременностью. Этот конфликт происходит, как правило, в тех случаях, когда женщина имеет Rh-, в то время как ребенок унаследовал от отца Rh+. Данное явление в медицине носит название «резус-конфликт».
Развитию желтушной формы гемолитической болезни новорожденных способствует наличие в анамнезе у матери:
- одного или нескольких прерываний беременности;
- выкидышей;
- вынашивания и рождения ребенка с Rh+;
- переливаний крови;
- отслойки плаценты;
- осложнений в процессе вынашивания в виде отеков, наличия белка в урине, повышения давления;
- тяжелых инфекционно-воспалительных патологий;
- инфицирования околоплодных вод;
- трансплантаций органов или тканей;
- гемолитической болезни новорожденных во время предыдущих родов.
Желтуха новорожденных по системе АВО
Согласно системе АВО, существует 4 группы крови, которые характеризуются присутствием либо отсутствием агглютиногенов А и В на поверхности эритроцитов, и агглютининов альфа (α) и бета (β) в плазме крови. Иммунная система синтезирует агглютинины в плазме против тех агглютиногенов, которые отсутствуют на поверхности эритроцитов. Если на ней присутствуют агглютиногены А, тогда в плазме крови будут находиться агглютинины бета.
Одноименные агглютиногены и агглютинины не могут содержаться в крови одного и того же человека, поскольку их взаимодействие приводит к гибели эритроцитов. Возможны следующие сочетания агглютиногенов и агглютининов:
- Если на поверхности эритроцитов отсутствуют агглютиногены, в плазме крови будут находиться агглютинины альфа и бета. Данное сочетание соответствует 0 (I).
- Комбинация агглютиногена А с агглютинином бета характерна для А (II).
- При взаимодействии агглютиногена В с агглютинином альфа получается В (III).
- Для АВ (IV) свойственно присутствие на поверхности эритроцитов обоих агглютиногенов при отсутствии агглютининов.
Конфликт крови матери и ребенка развивается следующим образом: при зачатии происходит формирование системы «женщина – плацента – плод». Именно с помощью плаценты осуществляется взаимодействие мамы с малышом во время беременности. Благодаря этому эмбриональному органу их кровь никогда не взаимодействует. Однако в силу различных причин в кровь женщины могут проникать клетки из кровотока плода, что провоцирует возникновение конфликта по системе АВО.
Во время родовой деятельности целостность плаценты нарушается, в результате чего происходит смешивание крови матери и ребенка с риском возникновения их несовместимости.
Женщина с I группой крови обладает обоими видами агглютининов. Несовместимость исключена лишь в том случае, когда ребенок имеет такую же группу крови без агглютиногенов. При попадании в кровь новорожденного агглютинины матери атакуют его эритроциты, в результате чего они разрушаются, выделяя при этом непрямой билирубин. По той же схеме отторжение происходит при других сочетаниях.
Симптомы гемолитической болезни новорожденных
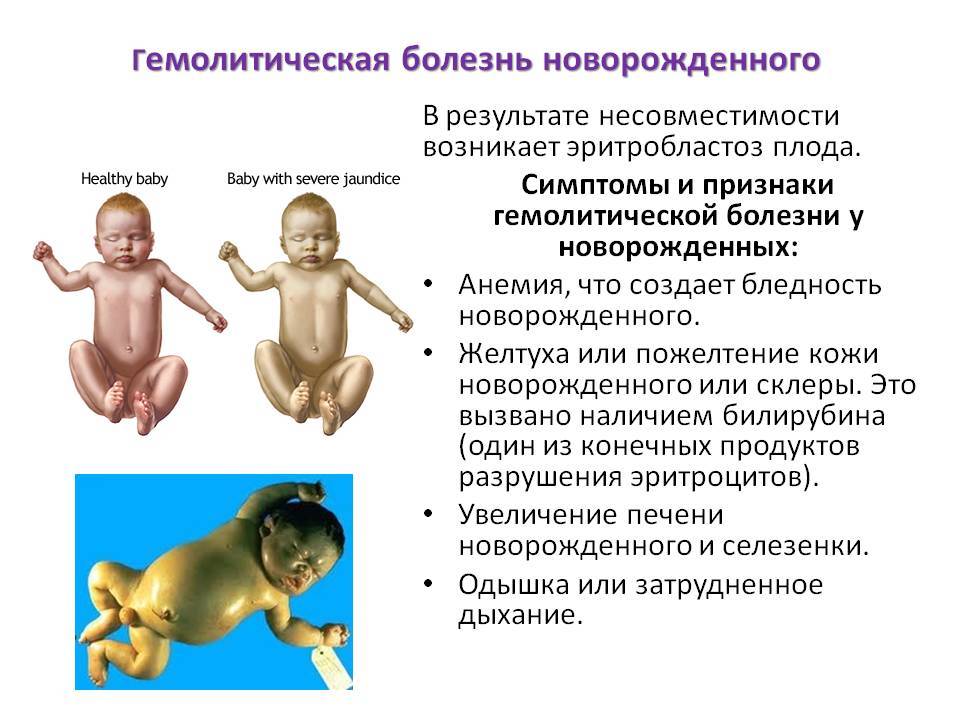
Гемолитическая болезнь новорожденного и плода имеет три клинические формы: анемическая, желтушная и отечная. Среди них самая тяжелая и прогностически неблагоприятная — отечная.
Общие клинические признаки всех форм гемолитической болезни новорождённого: бледность кожных покровов и видимых слизистых оболочек в результате анемии, гепатоспленомегалия. Наряду с этим отёчная, желтушная и анемическая формы имеют свои особенности.
Отёчная форма
Наиболее тяжёлая форма гемолитической болезни новорождённого. Клиническая картина, помимо вышеперечисленных симптомов, характеризуется распространённым отёчным синдромом: анасарка, асцит, гидроперикард и т.д. Возможно появление геморрагий на коже, развитие ДВС-синдрома как следствие гипоксии, гемодинамические нарушения с сердечно-лёгочной недостаточностью. Отмечают расширение границ сердца, приглушённость его тонов. Часто после рождения развиваются дыхательные расстройства на фоне гипоплазии лёгких.
Желтушная форма гемолитической болезни
Это наиболее часто встречаемая форма гемолитической болезни новорождённого. Кроме общих клинических проявлений, к которым относят бледность кожных покровов и видимых слизистых оболочек, как правило, очень умеренное и умеренное увеличение селезёнки и печени, отмечают также желтуху преимущественно тёплого жёлтого оттенка. При рождении ребёнка могут быть прокрашены околоплодные воды, оболочки пуповины, первородная смазка.
Характерно раннее развитие желтухи: она возникает либо при рождении, либо в первые 24-36 ч жизни новорождённого.
По степени выраженности желтухи различают три степени желтушной формы гемолитической болезни новорождённого:
- лёгкую: желтуха появляется к концу первых или к началу вторых суток жизни ребёнка, содержание билирубина в пуповинной крови не превышает 51 мкмоль/л, почасовой прирост билирубина — до 4-5 мкмоль/л, увеличение печени и селезёнки умеренное — менее 2,5 и 1,0 см соответственно;
- среднетяжёлую: желтуха возникает сразу при рождении или в первые часы после рождения, количество билирубина в пуповинной крови превышает 68 мкмоль/л, почасовой прирост билирубина — до 6-10 мкмоль/л, увеличение печени — до 2,5- 3,0 см и селезёнки до 1,0-1,5 см;
- тяжёлую: диагностируют по данным УЗИ плаценты, показателям оптической плотности билирубина околоплодных вод, полученных при амниоцентезе, количеству гемоглобина и значению гематокрита крови, полученной при кордоцентезе. При несвоевременно начатом или неадекватном лечении желтушная форма может сопровождаться развитием следующих осложнений.
Ядерная желтуха
При этом отмечают симптомы, указывающие на поражение нервной системы. Сначала в виде билирубиновой интоксикации (вялость, патологическое зевание, снижение аппетита, срыгивания, мышечная гипотония, исчезновение II фазы рефлекса Моро), а затем и билирубиновой энцефалопатии (вынужденное положение тела с опистотонусом, «мозговой» крик, выбухание большого родничка, исчезновение рефлекса Моро, судороги, патологическая глазодвигательная симптоматика — симптом «заходящего солнца», нистагм и др.).
Синдром сгущения жёлчи, когда желтуха приобретает зеленоватый оттенок, печень несколько увеличивается по сравнению с предыдущими днями, появляется тенденция к ахолии, увеличивается насыщенность окраски мочи.
Анемическая форма гемолитической болезни новорождённых
Наименее распространённая и наиболее лёгкая форма заболевания. На фоне бледности кожных покровов отмечают вялость, плохое сосание, тахикардию, гепатоспленомегалию, возможны приглушённость тонов сердца и систолический шум.
Наряду с изменениями в организме плода, имеются изменения и в плаценте. Это выражается в увеличении ее массы. Если в норме соотношение массы плаценты к массе плода составляет 1 : 6, то при резус-конфликте — 1 : 3. Увеличение плаценты происходит в основном за счет ее отека.
Но этим не ограничивается патология при резус-конфликте. Кроме перечисленного, при резус-конфликте отмечаются антенатальная (дородовая) гибель плода и повторные самопроизвольные прерывания беременности.
Причем при высокой активности антител самопроизвольные аборты могут наступать в ранние сроки беременности.
У женщин, перенесших резус-конфликт, чаще развиваются токсикозы беременности, анемия, нарушается функция печени.
Online-консультации врачей
| Консультация ортопеда-травматолога |
| Консультация офтальмолога (окулиста) |
| Консультация невролога |
| Консультация проктолога |
| Консультация анестезиолога |
| Консультация психоневролога |
| Консультация психиатра |
| Консультация вертебролога |
| Консультация пластического хирурга |
| Консультация андролога-уролога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация сексолога |
| Консультация диетолога-нутрициониста |
| Консультация онколога-маммолога |
| Консультация нейрохирурга |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Переливание крови
В случае тяжелых проявлений заболевания прибегают к оперативному лечению, которое представляет собой заменное (обменное) переливание крови. Показаниями к его применению являются:
- показатели билирубина более 68 мкмоль/л, более 170 мкмоль/л в 1день жизни младенца, 256 мкмоль/л на 2 день, 340-400 мкмоль/л на 3 сутки после рождения;
- тяжелая анемия;
- быстрый прирост гипербилирубинемии – больше чем на 6-8 мкмоль/л в час;
- реакция Кумбса.
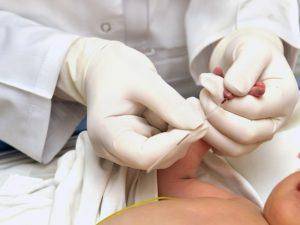 Суть этого способа лечения заключается в следующем. Кровь ребенка, содержащая готовые к разрушению эритроциты, через пупочную вену практически полностью заменяется донорским биоматериалом, который не содержит конфликтный антиген и способен противостоять действию антител матери. Для заменного переливания ребенку с Rh+ подбирается донор с Rh-. Это значит, что в результате замены крови в детский организм не попадут эритроциты с Rh+, которые могут разрушиться антителами, циркулирующими по его кровяной системе. В этом случае малыш получит устойчивые к действию антител матери эритроциты с Rh-.
Суть этого способа лечения заключается в следующем. Кровь ребенка, содержащая готовые к разрушению эритроциты, через пупочную вену практически полностью заменяется донорским биоматериалом, который не содержит конфликтный антиген и способен противостоять действию антител матери. Для заменного переливания ребенку с Rh+ подбирается донор с Rh-. Это значит, что в результате замены крови в детский организм не попадут эритроциты с Rh+, которые могут разрушиться антителами, циркулирующими по его кровяной системе. В этом случае малыш получит устойчивые к действию антител матери эритроциты с Rh-.
В тяжелых ситуациях однократного переливания бывает недостаточно, поэтому процедуру проводят повторно. Одновременно с этим требуется дезинтоксикация организма. С этой целью с помощью пищевого зонда внутрь вводится жидкость. Также осуществляется внутривенное введение глюкозы, плазмы, раствора «Альбумин».
Диагноз
Предположение о возможности развития Гемолитической болезни новорождённых должно возникнуть при обследовании беременной в женской консультации. Резус-отрицательная кровь у матери и резус-положительная у отца, указания в анамнезе матери на переливание крови без учета резус-фактора должны вызвать предположение о возможности Г. б. н. у ожидаемого ребенка. Наличие отягощенного акушерского анамнеза (мертворождения, самопроизвольные выкидыши, рождение детей с Г. б. н., отставание в психическом развитии старших детей) заставляет подумать о возможности более тяжелого течения Г. б. н. у ожидаемого ребенка, т. к. последующие беременности ведут к усилению сенсибилизации у изоиммунизированных женщин.
В таких случаях можно до рождения ребенка исследовать на антитела околоплодные воды, полученные с помощью амниоцентеза (см.). Наличие неполных антител в околоплодных водах говорит о конфликте средней тяжести или тяжелом, но отрицательный результат анализа не исключает возможности развития Г. б. н.
Ранний диагноз Г. б. н. и оценка тяжести заболевания должны быть проведены сразу после рождения ребенка. Наличие резус-отрицательной крови у матери и резус-положительной крови у новорожденного (при групповой несовместимости — наличие 0(I) группы у матери и А(II) или B(III) — у ребенка) и наличие резус-антител в сыворотке крови матери указывают на возможность развития Г. б. н. Для выяснения тяжести заболевания необходимо определить титр резус-антител (при высоком титре — начиная с 1 : 16 и выше — чаще имеют место тяжелые формы заболевания ребенка). При групповой несовместимости следует учитывать наличие высокого титра иммунных а- и (3-агглютининов (см. Группы крови). Как правило, в случае тяжелого течения диагноз не вызывает затруднений даже при отсутствии анамнестических данных: околоплодные воды и родовая смазка окрашены в желтый или зеленый цвет, ребенок отечный, желтушный или бледный, увеличены печень и селезенка. В неясных случаях имеет значение клин, анализ крови новорожденного, особенно пуповинной, т. к. изменения со стороны крови при Г. б. н. выявляются значительно раньше, чем другие клин, признаки заболевания. Диагностическое значение имеет снижение гемоглобина ниже 16,6 г%, наличие в крови нормобластов и эритробластов (больше чем 10 на 100 лейкоцитов), содержание билирубина в пуповинной крови выше 3 мг% по Ван-ден-Бергу, положительная проба Кумбса (см. Кумбса реакция) при резус-конфликте (при конфликте по системе AB0 — проба Кумбса отрицательная).
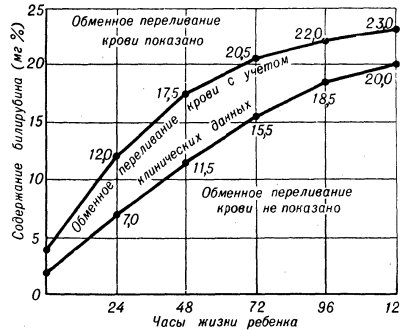
Рис. 2. Таблица Полачека для определения показаний к обменному переливанию крови в соответствии с динамикой билирубина у детей в первые дни жизни при гемолитической болезни новорожденных. При содержании билирубина выше верхней кривой показано обменное переливание крови, нише нижней кривой — обменное переливание крови не показано. При содержании билирубина, соответствующем промежутку между верхней и нижней кривыми, обменное переливание крови производится в зависимости от клинических данных.
Трудно бывает поставить диагноз, если Г. б. н. вызвана другими антигенами. В таких случаях проводят исследования сыворотки крови на наличие антител и определение их титра. Ранняя диагностика Г. б. н. имеет значение для срочного проведения заменного переливания крови. Если же сразу при рождении сложно решить вопрос о тяжести Г. б. н., то можно провести оценку по таблице Полачека (К. Polacek) (рис. 2) или вычислить почасовой прирост билирубина по формуле В. А. Таболина:
Bt = (Bn2 – Bn1) / (n2-n1) мг%,
где: Bt — почасовой прирост билирубина; Bn1 — уровень билирубина при первом определении; Bn2 — уровень билирубина при втором определении; n1 — возраст ребенка в часах при первом определении билирубина; n2 — возраст ребенка в часах при втором определении билирубина.
Дифференциальный диагноз: надо исключить затянувшуюся физиологическую желтуху новорожденных (см. Желтуха, у детей), транзиторную негемолитическую гипербилирубинемию (см.), наследственные гемолитические анемии — сфероцитарную Минковского — Шоффара и несфероцитарную (см. Гемолитическая анемия, Энзимопеническая анемия), желтухи вследствие дефицита глюкуронилтрансферазы или семейную негемолитическую гипербилирубинемию с ядерной желтухой — так наз. синдром Криглера — Найярра (см. Гепатозы), желтуху и анемию при сепсисе (см.), цитомегалии (см.), токсоплазмозе (см.), врожденном сифилисе (см.) и других инфекционных заболеваниях, анемии при кровотечениях и кровоизлияниях и др.