Лечение
Если речь идет о новорожденном (ребенке до 28 дней от роду), то консультация врача обязательная и в том, и в другом случае. Младенцам старше месяца родители вполне могут оказать помощь самостоятельно при потнице.
Аллергия — задача для врача, причем задача с массой неизвестных, ведь еще предстоит обследование и поиск аллергена, если мама не уверена, что точно знает причину высыпаний.
При потнице
Родителям следует отрегулировать микроклимат в помещении. Температура воздуха не должна превышать 21 градуса тепла, относительная влажность воздуха, при которой ребенок не будет сильно потеть, – 50-70%.
Такие параметры помогут поддерживать нормальное состояние кожных покровов, а существующие элементы сыпи достаточно быстро исчезнут, если мама и папа будут купать ребенка без мыла, добавляя в воду отвар ромашки или череды.
Если образовались мокнущие участки кожи, используют присыпку или «Судокрем», если потничка уже подсохла и образовалась корочка, то ее осторожно смягчающим детским кремом или заживляющим и противовоспалительным «Бепантеном» или «Пантенолом»
При потнице обязательно нужно проводить воздушные ванны, давать младенцу возможность побыть голышом.
Появление потницы — верный знак того, что родители неправильно одевают малыша, кутают его. Следует оставить в гардеробе только одежду и пеленки из натуральных тканей, снять лишний слой чепчиков и распашонок, даже если бабушка и дедушка малыша активно протестуют против этого.
При аллергии
Отличие лечения аллергии от терапии потницы заключается в том, что могут потребоваться медикаменты. Обычно ребенку назначают антигистаминные препараты «Супрастин», «Тавегил» или другие. Диатез на лице и других частях тела становится меньше, если корректируется питание ребенка.
Из рациона кормящей мамы исключаются все потенциально опасные продукты питания, а малышу-искусственнику может потребоваться замена одной марки адаптированной молочной смеси на другую, гипоаллергенную.
Также лучше отказаться от использования народных средств, в частности отваров ромашки и других лекарственных трав, поскольку все целебные травы тоже представляют опасность с точки зрения усиления аллергии.
После купания вечером и несколько раз в течение дня сыпь обрабатывают антисептиком, если она обширная, смазывают мазями с противогистаминным действием. Иногда может потребоваться применение гормональных мазей. Задача местного лечения в этом случае — как можно скорее избавить малыша от зуда.
Независимо от типа аллергена, вызвавшего сыпь, грудничка следует оградить от любых опасных веществ — бытовой химии, домашней пыли, шерсти животных и так далее.
О том, как отличить потницу от аллергии у грудничка, смотрите в следующем видео.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
Источник
Общие сведения о болезни
Потница – это воспалительное заболевание, которое возникает в результате закупорки протоков потовых желез. Таким способом организм реагирует на нарушение процессов выделения и испарения пота.
Чрезмерная секреция возникает при повышенных температурах. Когда ребенку жарко, железы работают слишком интенсивно и выделяют лишний секрет. Если при этом влаге некуда испаряться, соли начинают агрессивно влиять на кожу и вызывают раздражение. Чем дольше длится такой процесс, тем сильнее проявляется сыпь, покраснение.
Это крайне распространенная патология, которая в том или ином возрасте возникает практически у каждого ребенка. Но тот факт, что чаще других детей с ней сталкиваются новорожденные, связан с тем, что у грудного ребенка кожа максимально тонкая, а центр терморегуляции еще не работает так, как нужно. Поэтому такой ребенок чаще перегревается, переохлаждается и страдает от кожных воспалений.
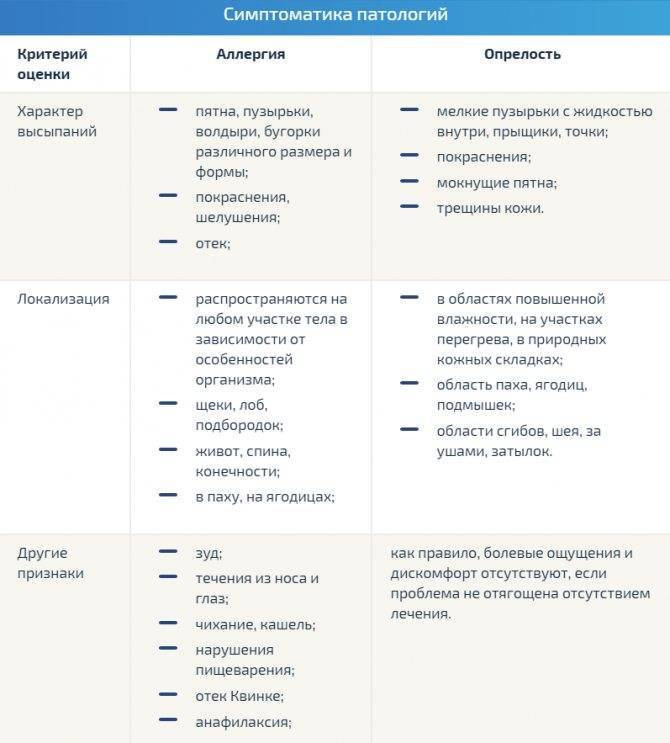
Как отличить потницу от аллергической реакции?
Очень многие родители путают появление аллергической реакции и потницы, по этой причине происходит отсутствие своевременного лечения.
Выделяют следующие отличительные черты потницы и аллергической реакции у малышей.
Аллергическая реакция:
- Сыпь сопровождается сильным зудом и может увеличиваться после контакта с аллергеном;
- Аллергия может усугубиться и на эпидерме проявляются раны;
- Очень часто появляется сильное воспаление, которое вызывает инфекция;
- Наблюдается выделение жидкости и образование корки при аллергии в месте сыпи высыпаний;
- Образуются трещины на коже, которые могут воспаляться;
- Кожная сыпь чаще всего покрывает всю площадь тела, сливаясь в одно пятно.
Потница имеет следующие особенности:
- Потница чаще всего появляется симптомами жжения;
- Сыпь быстро проходит и легко поддаётся лечению;
- При правильном уходе исчезает высыпания и краснота с эпидермиса;
- После контакта с водой места поражения кожи не краснеют.
В случае если родители не могут самостоятельно отличить потницу у новорожденного от аллергии необходимо обратиться за консультацией к детскому врачу.
Как отличить потницу от аллергии
Распространенные аллергические заболевания у малышей, с которыми можно спутать потничку, — это атопический и контактный дерматит.
У детей до 2-летнего возраста аллергические реакции проявляются в основном на пищу. В отличие от потницы, для которой характерны одномоментные и однотипные высыпания, атопический дерматит существует продолжительное время — до тех пор, пока не будет найден и исключен из питания продукт-провокатор. При этом на коже одновременно присутствуют элементы разного вида: мокнутие, пузырьки, прыщи, корки, шелушение7. К наиболее значимым пищевым аллергенам относятся коровье молоко, куриное яйцо, арахис, орехи, рыба, морепродукты, пшеница и соя8.
При контактном аллергическом дерматите реакция возникает после контакта аллергена (например, косметики, бытовой химии) с кожей. Поражение обычно происходит в зонах контакта с аллергеном и имеет вид покраснения, отека, пузырьков, корок, чешуек. Причем проявления на коже могут появиться не обязательно сразу после контакта7.
Причины потницы
Тело выделяет пот, чтобы помочь нам остыть при перегреве. Когда мы начинаем потеть больше, чем обычно, это может подтолкнуть железы к перегрузке и вызвать закупорку потовых протоков.
Когда это происходит, пот может либо задерживаться глубоко под кожей, либо просачиваться через слои эпидермиса и задерживаться около верхнего слоя.
Потница чаще всего возникает из-за перегрева, особенно в сочетании с влажностью.
Некоторые лекарства являются еще одной причиной потницы, особенно те, которые повышают температуру тела или оказывают прямое воздействие на потовые железы. Заболевание также может развиться на участках кожи, где обнаружены стафилококки.
Отличия аллергии от потницы

У деток грудного возраста довольно часто встречается и истинная аллергия, но ее часто путают с диатезом и потницей. Отличить эти заболевания от аллергии можно, обратив внимание на особенности проявления. При истинной аллергии присутствует покраснение кожи через 1-2 часа после поступления аллергена в организм. Аллергические высыпания могут выглядеть как:
Аллергические высыпания могут выглядеть как:
- Множество зудящих волдырей, напоминающих ожог от прикосновения крапивы (крапивница). Элементы могут сливаться в очень крупные бляшки. Опасность представляют волдыри на слизистых носоглотки, так как они могут вызывать приступ удушья (отек Квинке). Крапивница иногда сопровождается ознобом, температурой, тошнотой и рвотой.
- Красные шершавые зудящие пятна, которые потом образуют мокнущие или шелушащиеся эрозии (экзема). Образуются они обычно на лице и кистях, но могут образоваться и в других местах.
- Зудящие везикулы (возвышающиеся над поверхностью кожи образования с жидкостью внутри), которые могут вызывать болевые ощущения, а в тяжелых случаях – водянистые пузыри (атопический дерматит).
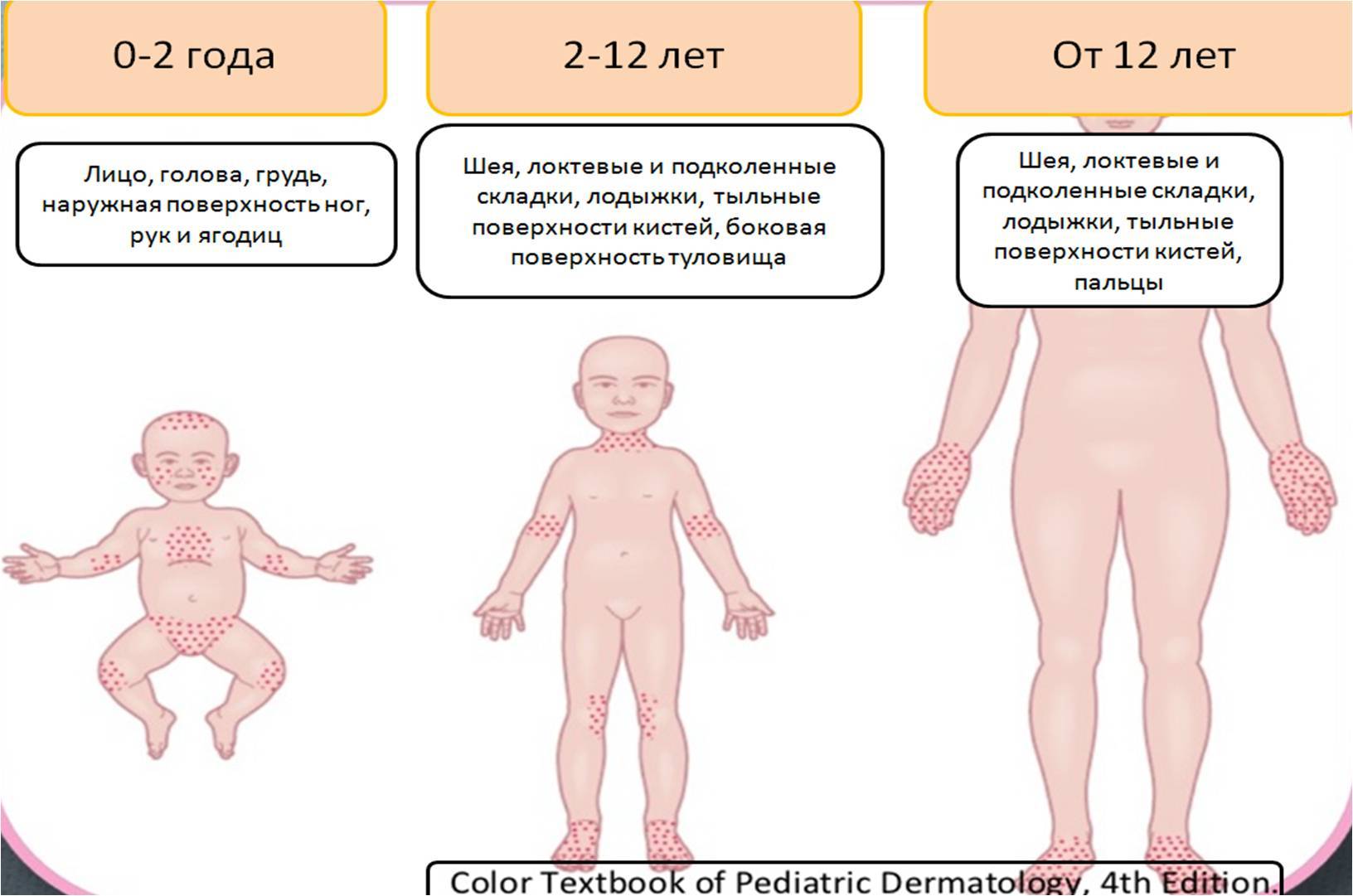
- Папулезные (плотные на ощупь однородные элементы) зудящие высыпания, которые могут сливаться в бляшки (нейродермит). Отличительная черта этого типа аллергической сыпи – усиливающийся к вечеру зуд, сухость кожи. Располагается сыпь в основном на шее ребенка, в ямках на внутренней стороне локтя, под коленями и вокруг ануса. Очаги поражения могут быть ограниченными и обширными.
Кроме пищевой аллергии у малышей встречается контактный дерматит, вызванный моющими средствами и др. Сыпь при данном виде аллергии проявляется спустя неделю-две после первого контакта с аллергеном. На месте контакта появляется красное зудящее пятно с папулами и пузырьками, мокнущие эрозии, наблюдается отечность.
Высыпания при любом виде аллергии даже при устранении аллергена сохраняются на коже до его полного выведения из организма (от недели и дольше). Чтобы виновника было легче вычислить, родителям грудных деток рекомендуется вести дневник, в который надо записывать все новые виды продуктов.
«Сыпь» – тема очередной передачи доктора Комаровского. Посмотрите, вы узнаете много нового, научитесь различать виды сыпи у малышей.
Общие признаки потницы, аллергии, опрелостей и цветения новорожденных
Причин, по которым неопытные родители могут спутать заболевания, несколько. Во-первых, это покраснение кожи. Если есть сомнения, как выглядит сыпь, имеет смысл внимательно рассмотреть фотографии на специализированных ресурсах. Форма, размер, цвет пятнышек имеют достаточно существенные различия.
Во-вторых, поведение ребенка. Раздражительность, некоторая нервозность – нормальная реакция малыша на дискомфорт. Правда, при аллергии ребенок ведет себе намного беспокойнее, чем при потнице. В-третьих, все эти высыпания не заразны и могут пройти самостоятельно, без назначения и приема лекарственных средств, благодаря соблюдению режима и правил гигиены.
ЧИТАЕМ ТАКЖЕ: аллергия на попе у ребенка: симптомы с фото
В любом случае, если кожа цветет, краснеет или зудит, при возникновении малейших сомнений необходимо показать ребенка педиатру. Только специалист может точно диагностировать аллергию или другое заболевание у грудничка и дать правильные рекомендации.
Скарлатина
Скарлатина – это острое инфекционное заболевание, которое вызывается β-гемолитическим стрептококком группы А и протекает с симптомами острого тонзиллита.
Источником заболевания может быть больной человек или бессимптомный носитель стрептококковой инфекции. Передача бактерии происходит преимущественно воздушно-капельным путем. Место входа инфекции – полость рта. Алиментарный путь заражения (через пищу) наблюдается при несоблюдении гигиенических норм при приготовлении продуктов. А контактно-бытовой путь передачи инфекции актуален только для маленьких детей. Одна из опасностей стрептококка – это высокая выживаемость во внешней среде, на бытовых предметах и в молочных продуктах они могут сохраняться до нескольких месяцев.
Наиболее часто скарлатиной болеют дети в возрасте от 2 до 10 лет, особенно если они пребывают в скученных коллективах. После болезни формируется стойкий иммунитет, а повторные случаи заболеваемости возможны при развитии иммунодефицита.
Скарлатина начинается с резкого повышения температуры до 39 С°, появляется головная боль, рвота. Уже в первый день заболевания появляется боль в горле, которая усиливается при глотании. Близлежащие лимфатические узлы уплотняются и становятся болезненными.
Мягкое небо при осмотре ярко-красного цвета, а на миндалинах появляется фибринозно-гнойный налет. К 4-5 дню заболевания налет на языке сменяется явлением «малиновый язык» (ярко-красный с крупными сосочками).
Сыпь на теле у ребенка появляется на 1-2 день заболевания. Это ярко-розовые пятна на фоне общей гиперемии кожи. Сыпь появляется одномоментно по всему телу, единственный участок, который не поражается ей, – это треугольник Филатова (носогубный треугольник). К 4-5 дню заболевания сыпь становится бледной, а затем начинает активно шелушиться.
У новорожденных случаи заболевания скарлатиной наблюдаются редко. Однако, при отсутствии лечения они могут осложняться стрептодермией (гнойно-воспалительным поражением кожи), пневмонией, сепсисом и менингитом. У детей старшего возраста также могут развиваться серьезные осложнения при этом состоянии:
- инфекционно-токсический шок;
- острая ревматическая лихорадка;
- кардит;
- артрит;
- хорея;
- PANDAS-синдром;
- Гломерулонефрит.
Многие из этих осложнений развиваются не сразу, а спустя несколько месяцев после выздоровления.
Диагностика скарлатины основана на данных анамнеза и лабораторных исследований. Для быстрой диагностики стрептококка и выбора подходящей антибиотикотерапии даже существует специальный тест.
Лечением скарлатины занимается детский врач-инфекционист. Терапия может проводиться как в домашних условиях, так и в стационаре. Этот выбор основывается на степени тяжести заболевания. Для борьбы со стрептококковой инфекцией используются антибиотики, а для облечения самочувствия подбирается симптоматическая терапия. Лечить скарлатину народными методами нет смысла, это лишь приведет к развитию серьезных осложнений.
В настоящее время нет прививки против скарлатины, а единственные методы профилактики – это частое мытье рук и объяснение ребенку правил личной гигиены.
Что делать если анализы подтверждают аллергию?
В этом случае Вы также можете получить бесплатную консультацию врача лабораторной диагностики, но тут уже будет совсем другой алгоритм действий, – нам потребуется определить какие именно аллергены “мучают” Ваш организм.
И в этом мы снова можем предложить Вам нечто уникальное: Детальная программа диагностики аллергии, в процессе которой исследуется чувствительность сразу на 282 аллергена (к экстрактам и аллергокомпонентам) наиболее распространенных в наших регионах пищевых и непищевых аллергенов до молекулярного уровня, что составляет до 147 компонентов (молекул аллергенов).
Аллергия у детей: продукты, которые ее вызывают
Очень важно предотвратить развитие пищевой аллергии у детей. Дело в том, что именно с едой ребенок сталкивается раньше всего, еще находясь в животе матери
И возникновение пищевой аллергии провоцирует развитие других ее видов.
Какие же продукты чаще всего ее вызывают?
Продукты, которые часто вызывают аллергию:
- яйца;
- пшеница, соя, рожь;
- мед;
- морепродукты, рыба и ракообразные;
- орехи;
- консервы;
- некоторые фрукты.
Конечно, этот список можно серьезно дополнить, но другие продукты вызывают аллергию реже.
Как защитить будущего малыша от пищевой аллергии?
- Читайте состав. Привыкайте изучать этикетки на всех продуктах. Если в их составе присутствуют улучшители вкуса, консерванты, трансжиры — от них лучше отказаться.
- Меньше готовых продуктов. Выпечка промышленного производства, различные полуфабрикаты и даже блюда, подаваемые в кафе и ресторанах, — все это может быть вредно для вас, потому что состав такой еды в большинстве случаев неизвестен.
- Отдавайте предпочтение сезонным овощам и фруктам вашей полосы. У нас не всегда есть возможность выяснить происхождение продуктов, оказавшихся на нашем столе. Но покупая овощи и фрукты длительного хранения, прибывшие из экзотических стран, вы также создаете условия для развития аллергии у ребенка. Стоит помнить, что употребление фруктов и ягод красного цвета сейчас необходимо ограничить: они также могут стать причиной аллергии у малыша. В холодное время года замороженные ягоды и консервированные овощи, выращенные на даче, окажутся гораздо полезнее «свежих» привезенных из других стран плодов.
- Мойте овощи, фрукты и зелень. Различные пестициды и удобрения также являются мощнейшими аллергенами, поэтому постарайтесь избавиться от них, даже если вы подвергаете овощи длительной термической обработке.
- Покупайте детское питание. На полках наших магазинов не так много товаров с пометкой «Для беременных», но зато велик выбор детских пюре, творожков, йогуртов. Покупая продукты этой категории от проверенных производителей, вы можете быть уверены в их качестве. Попробуйте ассортимент Агуши — вы наверняка найдете что-то себе по вкусу.
Если вы аллергик и ждете малыша, вам нужно проконсультироваться со своим врачом, чтобы обсудить диету и прием антигистаминных препаратов во время беременности. А как правильно вводить прикорм, чтобы избежать проявлений аллергии, мы рассказываем здесь.
Список использованной литературы
- Парийская Т. В. Аллергия. Мама, хочу быть здоровым! Москва: Издательство «Эксмо», 2009 — 100 с.
- Большакова Анна. Аллергошкола для мам. Санкт-Петербург: Издательство «Питер», 2016 — 192 с.
- Онойко Н. Ю. Аллергия. Саратов: Издательство «Научная книга», 2017 — 158 с.
Какие степени опрелостей бывают
Врачи выделяют 3 степени пеленочного дерматита:
- 1 степень. Самая легкая стадия, при которой заметны лишь небольшие покраснения или сыпь. На коже отсутствуют повреждения, а малыш не проявляет никаких признаков беспокойства.
- 2 степень. Покраснения становятся ярче, в дополнение к ним появляются микротрещины и небольшие гнойнички. Ребенок пытается тянуться руками к поврежденным участкам кожи, капризничает, плачет, когда вы меняете подгузник или одежду.
- 3 степень. Покраснение очень интенсивное, место опрелости покрыто гнойниками и язвами, из трещин на коже выделяется жидкость. Малыш постоянно плачет, становится чрезмерно беспокойным, так как боль мешает ему спать, кушать, бодрствовать.
Если с опрелостями легкой формы родители справляются самостоятельно, то при появлении более серьезных симптомов следует немедленно обратиться к педиатру. Только он сможет точно поставить диагноз, определить степень развития заболевания и назначить лечение. Пожалуйста, никогда не выполняйте функции врача самостоятельно, иначе можете столкнуться с осложнениями и ненужными побочными эффектами.
Лечение
Обычно лечение потницы у ребенка проводится комплексно и включает следующие моменты:
- Поддержание в доме оптимальной температуры — не более 20-22 градусов по Цельсию. То же самое касается влажности, за которой нужно следить — 50-70%.
- Правильный выбор одежды. Она должна соответствовать температуре, не быть синтетической и слишком плотной.
- Регулярные гигиенические процедуры — подмывание, купание с использованием щадящих косметических средств, разработанных специально для нежной детской кожи.
- Регулярная смена подгузников. Кожа малыша всегда должна быть чистой и сухой.
- Использование медикаментов и других средств, назначенных врачом. Иногда допускаются отвары лекарственных трав, но только тогда, когда врач это разрешил. В остальном используются специально подобранные мази, присыпки и другие лекарства. В сложных случаях могут применяться противогрибковые препараты, мази на основе антибиотиков — но родителям не стоит приобретать подобные средства самостоятельно.
Как правило, при появлении потницы у ребенка прогнозы хорошие. После налаживания гигиенических процедур проблема исчезает довольно быстро. Если иммунитет малыша сильно ослаблен, а на фоне потницы развивается опасная инфекция, есть риски осложнений. В этом случае лечение будет более длительным и сложным, в исключительных случаях оно потребует госпитализации ребенка.
Если у малыша наблюдаются симптомы детской потницы, не ждите, пока начнутся осложнения — обязательно обращайтесь к педиатрам или дерматологам АО «Медицина» — пройдите осмотр у врача, получите точный диагноз и эффективный план лечения.
Чего ни в коем случае нельзя делать при потнице у ребенка
До посещения специалистов многие родители пытаются помочь ребенку самостоятельно и применяют разные советы из интернета. Этого нельзя делать ни в коем случае. Мы собрали краткий список того, что запрещено:
- Выдавливать, вскрывать пузырьки на коже ребенка.
- Замазывать воспаления и пузырьки йодом или зеленкой, а также другими агрессивными средствами.
- Увлажнять кожу любыми подручными средствами. Часто в ход идут тяжелые увлажняющие кремы, которые в этом случае категорически противопоказаны.
- Сушить мокнущие участки грубыми материалами или резкими движениями. Если необходимо убрать влагу, это делается очень чистой, мягкой и хорошо впитывающей материей — исключительно аккуратными и плавными движениями.
Но лучше всего сразу посетить врача и получить подробную консультацию о том, что можно делать, а чего нельзя.
Как это выглядит?
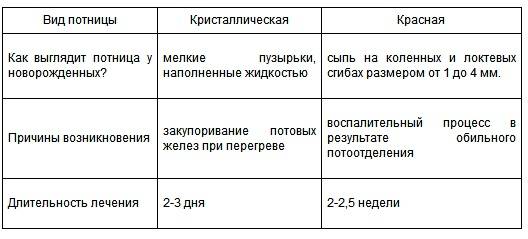
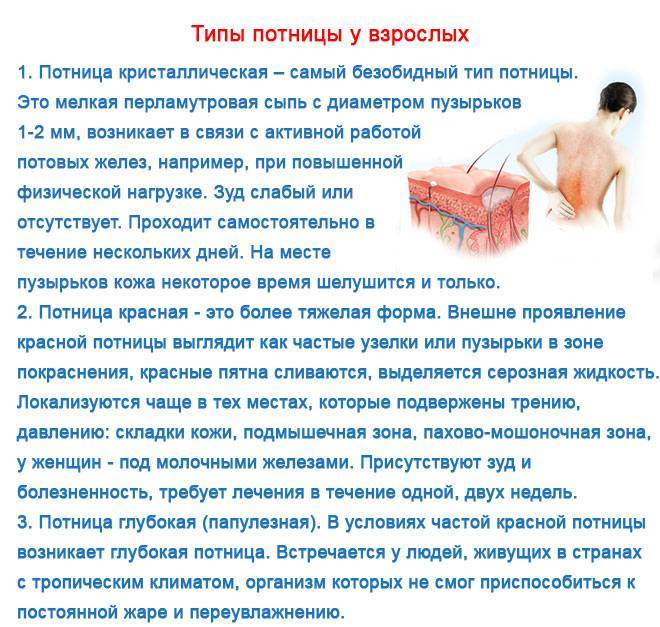
Если внимательно приглядеться к самой сыпи, то тоже можно понять, что разница между аллергией и потницей у новорожденного есть, и она существенная. При потнице сыпь имеет очерченные границы и хорошо проглядываются отдельные ее элементы — волдыри, бугорки, красные пятна. Лопаясь, волдырики в складках кожи превращаются в мокнущую экзему:
- при кристаллической потнице сыпь выглядит как белые или желтоватые пузырьки;
- при красной потнице — как красноватые узелки на коже;
- при глубокой потнице — как пятна чуть более насыщенного, но все-таки телесного цвета.

Аллергическая сыпь явно очерченных элементов практически не имеет. Она выглядит как покраснение, эритема, пятно. Достаточно часто наблюдается воспаление, небольшая отечность кожных покровов в области поражения.
Как и потничка, аллергия может расширяться в площади, сливаться, захватывать соседние участки здоровой кожи, однако аллергическая сыпь может появляться в местах, далеких от потоотделения — на животе, на боках, на конечностях, тогда как потница способна к слиянию и распространению только в областях с затрудненным доступом воздуха — в складках кожи, под подгузником, в волосах.
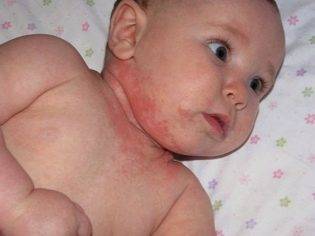
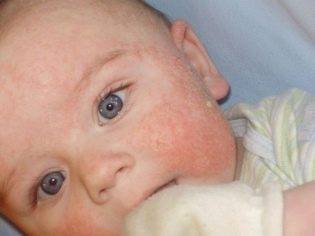
Если визуально отличить сыпь при аллергии от потнички не получилось, достаточно оставить ребенка голышом на час-другой:
- Потница при воздействии свежего воздуха достаточно быстро начинает подсыхать, покрываться корочкой, светлеть, мелкие элементы могут побледнеть и начать исчезать.
- Аллергическая сыпь останется неизменной, поскольку воздушные ванны не оказывают на нее никакого действия.
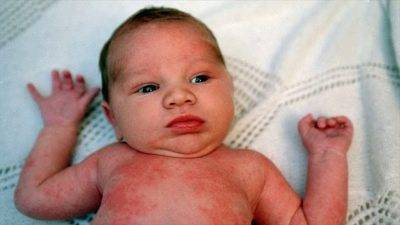
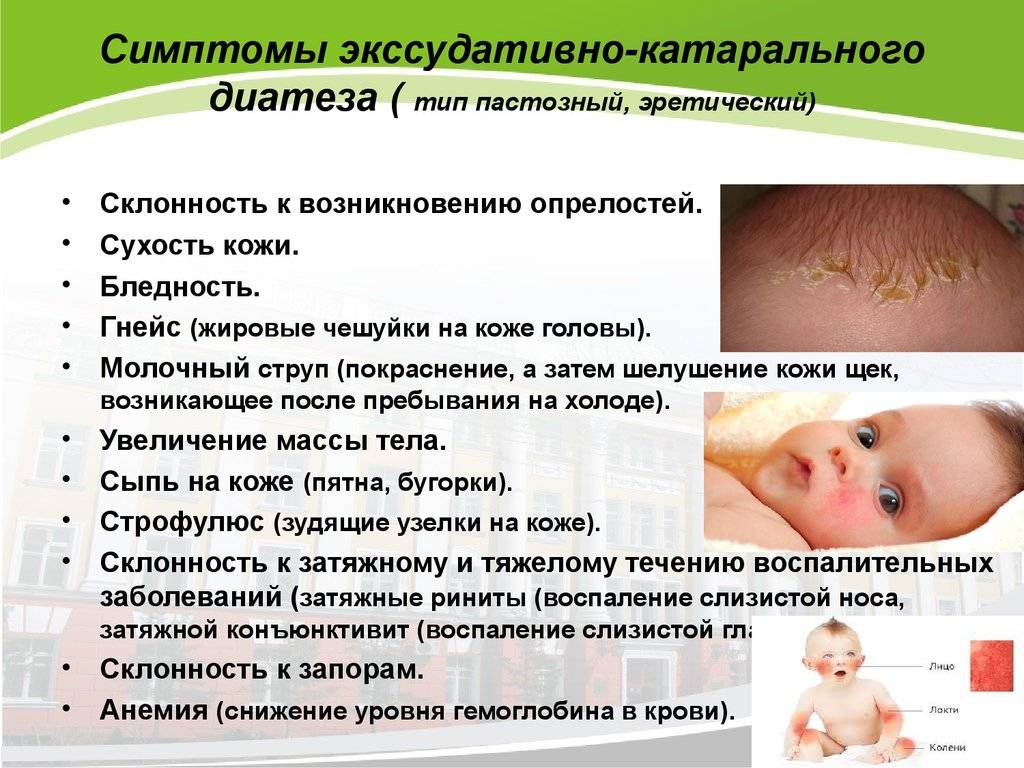
Симптомы аллергической сыпи у ребенка
Основные признаки аллергических высыпаний у детей следующие:
- Эритема (покраснение) определенных участков кожи.
- Возможна небольшая отечность в месте высыпания.
- Мелкие папулы – пузырьки.
- Зуд, порой очень сильный.
- Раздражительность, плаксивость.
- Если папулы лопаются, возможно появление эрозивных ран, наполненных экссудатом.
- При пищевой аллергии локализация на коже лица (щеки), ягодицах, икрах ног, реже на предплечьях.
Симптомы аллергической сыпи у ребенка зависят от формы основного заболевания – аллергии, которая может быть хронической или острой.
- Острая форма аллергии чаще всего развивается как реакция на пищевой аллерген или медикаментозный фактор. Аллергическая сыпь выглядит как папулы, реже большие волдыри, локализованные на коже лица, предплечьях. Пузырьковые образования окрашены в розовый, неяркий цвет, вызывают характерный зуд и раздражение. Острая форма аллергии проявляется в основном на верхней половине тела ребенка, также сыпь может располагаться в крупных складках (паховых). Ребенок капризничает, начинает расчесывать зудящую кожу, теряет аппетит, плохо спит. На фоне общей раздражительности возможна рвота, диспепсические проявления.
- Если аллергия проявляет симптомы в течение длительного времени, и сыпь не проходит спустя 4-6 недель, такие высыпания диагностируются как хроническая аллергическая сыпь. Симптомы ее схожи с острыми проявлениями аллергии, однако, вызывают более отягощенные проявления со стороны нервной системы – бессонницу, нервозность, раздражительность, потерю веса тела в связи с отказом от пищи.
Симптомы аллергической сыпи могут проявлять и в виде ангионевротического отека (Квинке), который считается наиболее опасным и характерен стремительным развитием следующих признаков:
- Ощущение покалывания в языке, в губах или небе.
- Боли, колики или спазмы в области живота.
- Эритематозная сыпь, чаще на лице.
- Сыпь на лице быстро распространяется и сопровождается развивающейся отечностью.
- Веки и слизистая оболочка рта отекают буквально на глазах.
- Возможен конъюнктивит.
- Отек может распространиться (мигрировать) на носоглотку и вызвать затруднение дыхания.
- Кожа лица приобретает характерный синюшный оттенок (цианоз).
- Ангионевротический симптом представляет серьезную угрозу жизни и требует немедленной медицинской помощи во избежание серьезных осложнений.
Диагностика
Определение наличия у ребенка пеленочного дерматита обычно не вызывает затруднений. При диагностике руководствуются данными осмотра ребенка, выясняют частоту мочеиспускания и дефекации, тип используемых подгузников, особенности гигиенического ухода, частоту смены памперсов
Обращают внимание на тип и локализацию высыпаний. Для того, чтобы определить возможные причины заболевания и исключить грибковый характер высыпаний, назначают анализ мочи, копрограмму, исследование на грибки Кандида
Для того, чтобы определить возможные причины заболевания и исключить грибковый характер высыпаний, назначают анализ мочи, копрограмму, исследование на грибки Кандида.
При проведении диагностики следует исключить другие заболевания с аналогичными симптомами. Это себорейный дерматит, псориаз, импетиго, ягодичная гранулема новорожденнных.
Лечение потницы у грудничков
Чтобы лечение потницы у новорожденных быстро дало необходимый результат, надо сначала избавиться от причин, которые спровоцировали потницу:
- следите за температурой воздуха в помещении, где постоянно находится ребенок, она не должна быть выше 22 градусов, при более высокой температуре старайтесь чаще проветривать комнату;
- не используйте синтетические ткани для одежды и постельного белья ребенка;
- чаще оставляйте малыша без подгузника — особенно, когда он бодрствует дома;
- не бойтесь «застудить» ребенка в теплом помещении, постоянно кутая его в теплую кофточку и ползунки: при температуре 20-22 градуса здоровый ребенок не замерзнет;
- не пользуйтесь жирными кремами и маслами — особенно для паховых областей, лучше используйте присыпки;
Устранить симптомы потницы у новорожденных поможет:
- применение травяных отваров череды, ромашки и специальных сборов во время купания ребенка: можно заваривать травы по инструкции, заранее приготавливая около литра отвара и затем добавляя остуженный настой в ванну с водой; можно протирать участки кожи, где возникла потница, отваром после принятия ванны; слегка подсушивающим эффектом обладает слабый раствор марганцовки, добавленный в ванну;
- после принятия ванны кожу малыша необходимо тщательно высушить промокающими движениями — особенно в подмышечных и паховых областях, а также на шее. Места, пораженные потницей, можно обработать присыпкой, содержащей оксид цинка, крахмал, тальк, анестезин (для легкого охлаждения) и пантенол (для быстрого заживления ранок);
- по рекомендации врача можно применить кремообразные средства Бепантен, Деситин, Драполен: они быстрее помогут справиться с высыпаниями.
- при потнице у новорожденных могут быть эффективны и народные средства: протирание пораженных мест содой (1 ч.л.), растворенной в воде (1 ст.); присыпание сыпи крахмалом; протирание настоем лаврового листа (7 шт. на 1 ст. кипятка).
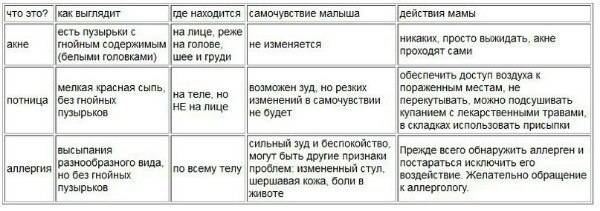
Симптомы и виды: как выглядит и как проявляется потница у грудничков
Потница может проявляться различными симптомами:
- в виде узелков или пузырьков на фоне красной кожи, которая при этом не сливается в единую «картину»; такие высыпания чаще всего могут появляться в кожных складках — на шее, в паху, в подмышечных впадинах; они могут вызывать боль, а также сильно зудеть (это становится очевидным, когда малыш пытается почесывать покраснения); подобные симптомы могут держаться 1-2 недели;
- в виде пузырьков серебристого или белого оттенка, которые возникают на шее, туловище или лице. Пузырьки с содержимым могут сливаться в единое крупное пятно, затем они лопаются, постепенно подсыхают и отшелушиваются; такая сыпь обычно не доставляет боли и не зудит, а симптомы сохраняются не более трех дней;
- в виде пузырьков телесного цвета: они могут появиться спустя несколько часов, после того, как малыш перегрелся и вспотел; пузырьки возникают на туловище, руках и ногах и довольно быстро исчезают, не оставляя следов;
- в виде осложненных форм (белая и желтая потница).
Понятие потницы
Она характеризуется образованием точечных пятнышек, которые затем превращаются в маленькие прыщики розового цвета. Чаще всего появляются они у новорожденных в кожных складках или у детей до года, которым не оказывается должный гигиенический уход.
Никаких тяжелых симптомов у младенцев не наблюдается. Однако, при поражении больших участков малыш крайне беспокойно себя ведет, отказывается от еды. У маленьких деток может возникать зуд, отечность, возможно незначительное повышение температуры тела.
В некоторых случаях сыпь представляется в виде мелких пузырьков, наполненных жидкостью, которые самостоятельно вскрываются, образуя сухую корочку. Она со временем самостоятельно отпадает, не оставляя следов.