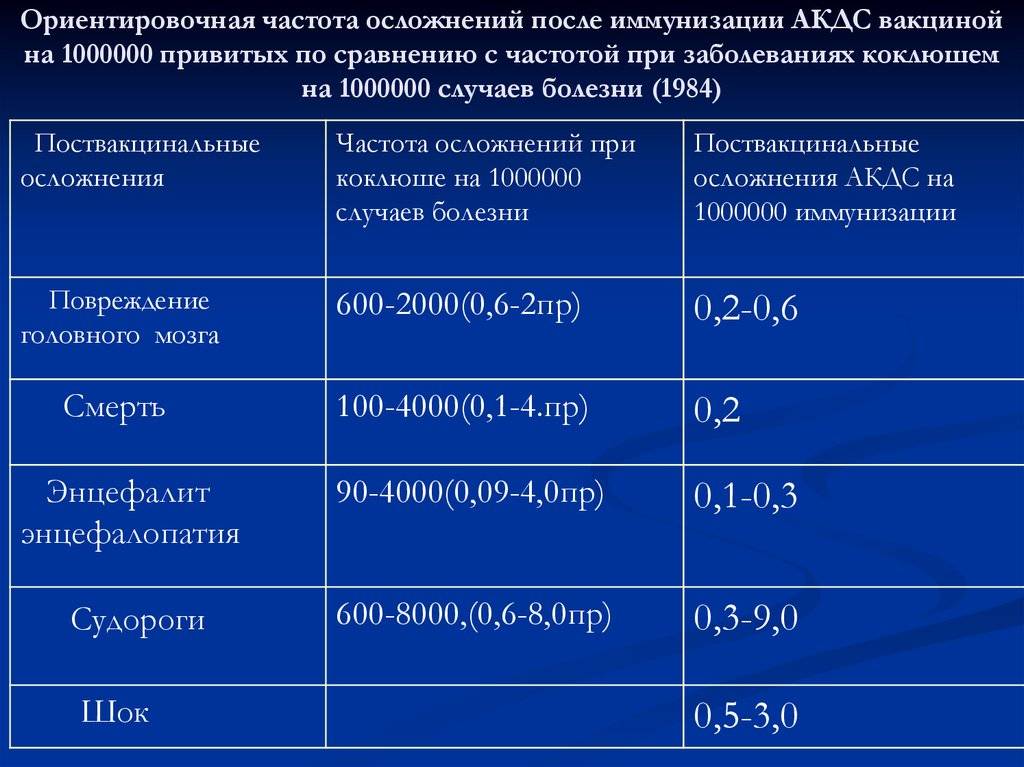
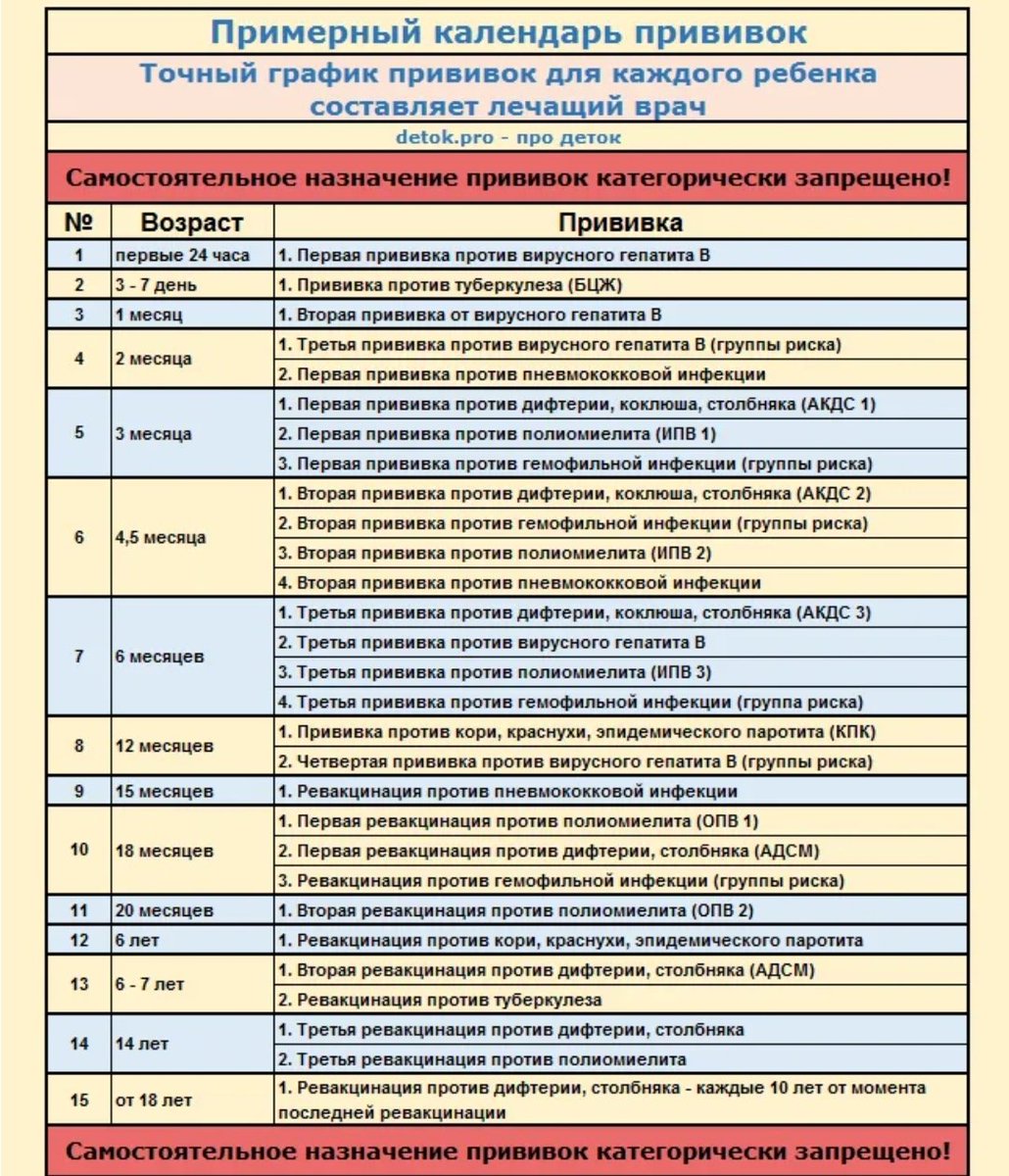
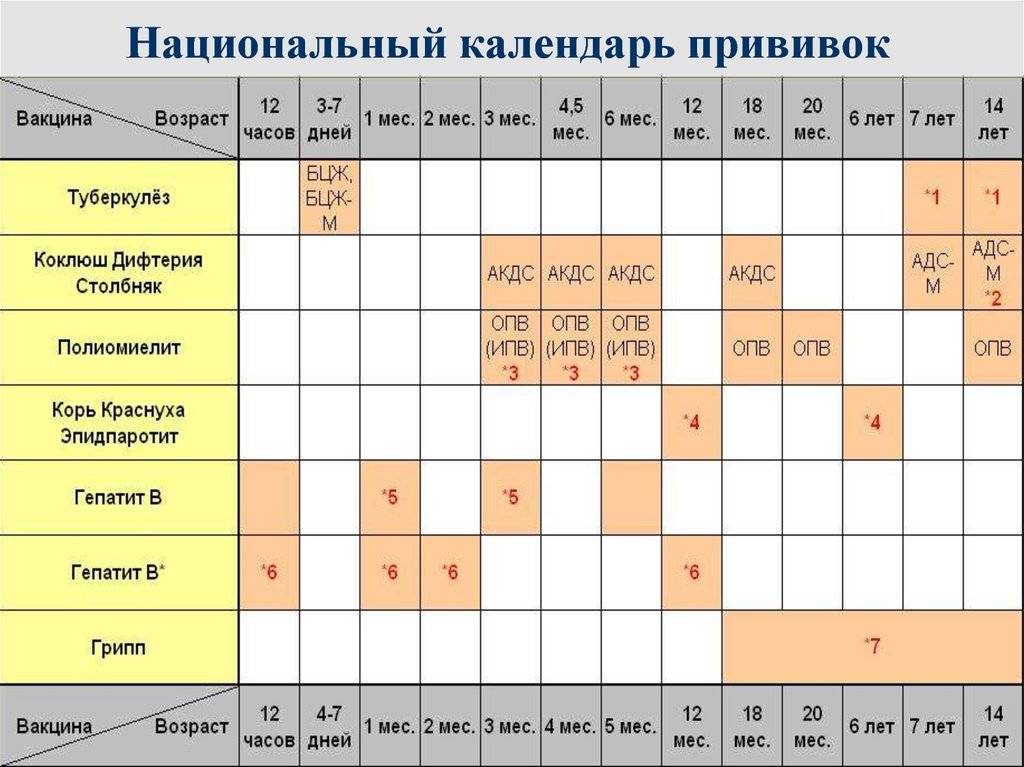
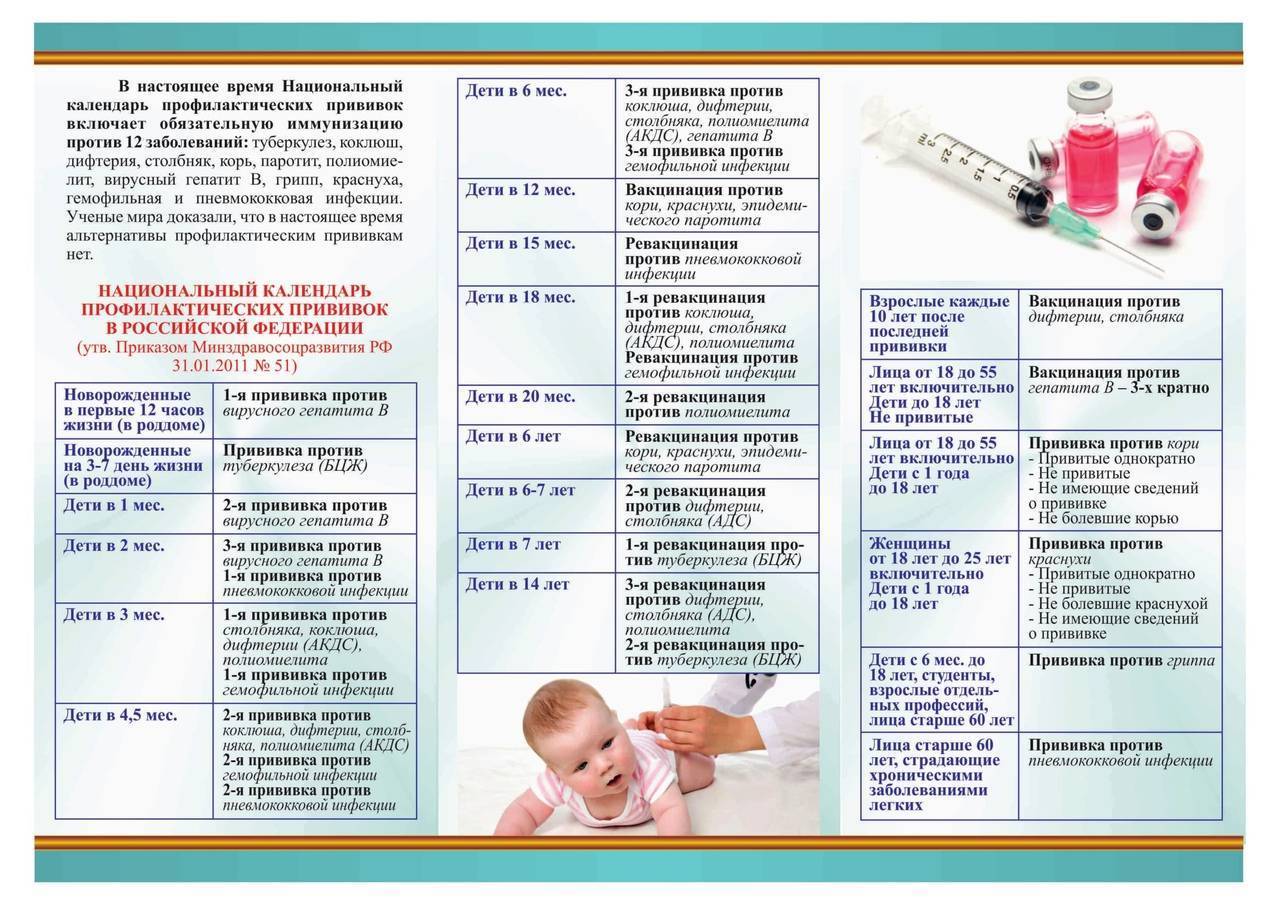
Реакции на введение вакцин
Способность вакцин вызывать реакции со стороны организма в медицине носит название реактогенности.
Побочное действие, которые возникают после вакцинации делят на поствакцинальные реакции (местные и общие) и осложнения.
Местные поствакцинальные реакции
На месте укола образуется воспаление: болезненность, уплотнение, покраснение и небольшая отечность кожи, иногда увеличиваются соседние лимфоузлы.
В некоторые вакцины специально вводятся вещества (адъюванты) с целью усилить иммунный ответ организма. Адъюванты (в основном это гидроокись алюминия или его соли) провоцируют воспаление в месте укола, чтобы большее количество иммунных клеток «познакомилось» с вакцинным антигеном.
Общие поствакцинальные реакции
- Повышение температуры
- Слабость
- Головная боль
- Снижение аппетита
- Нарушение сна
- Кожные высыпания
Такие состояния относят к нормальным поствакцинальным реакциям, которые проходят самостоятельно без лечения через 2-3 дня.
В очень редких случаях вакцины могут вызвать осложнения.
Поствакцинальные осложнения
- аллергические проявления: анафилактический шок, отек Квинке, ларингоспазм и другие.
- неврологические расстройства.
Что делать в день прививки
Для безопасности прививки делают в день, когда организм здоров. Объясняется это тем, что во время болезни иммунитет ослаблен, а прививка — это дополнительная нагрузка на иммунную систему.
 Оценка здоровья малыша важна, прежде всего, с точки зрения мамы. Иначе говоря, критерии для оценки здоровья — обычное поведение, аппетит и настроение малыша. Самые первые признаки заболевания обнаруживает мама. В день прививки убедитесь, что ребёнок здоров. В сомнительных случаях лучше отложить прививку на 1–2 дня, чем мучиться сомнениями постфактум.
Оценка здоровья малыша важна, прежде всего, с точки зрения мамы. Иначе говоря, критерии для оценки здоровья — обычное поведение, аппетит и настроение малыша. Самые первые признаки заболевания обнаруживает мама. В день прививки убедитесь, что ребёнок здоров. В сомнительных случаях лучше отложить прививку на 1–2 дня, чем мучиться сомнениями постфактум.
Придя в поликлинику, проконсультируйте ребёнка перед прививкой и измерьте температуру. Повышение температуры является противопоказанием. Обсудите с врачом, какую вакцину следует применить. Попросите рассказать о возможной реакции на прививку.
Перед выходом в поликлинику не забудьте взять с собой прививочную карту и пелёнку. Возьмите и любимую игрушку ребёнка, это придаст малышу чувство уверенности в себе, а в поликлинике избавит от чувства беспокойства при виде людей в белых халатах.
Что собой представляет прививка
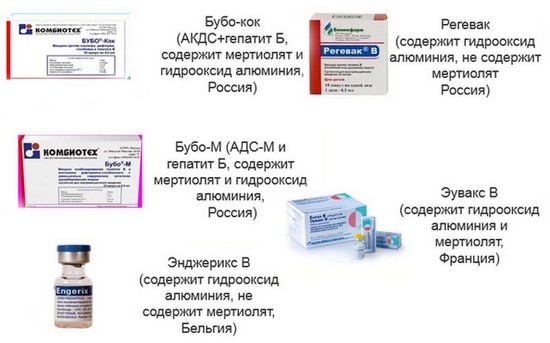
Аббревиатура вакцины расшифровывается как адсорбированная коклюшно-дифтерийно-столбнячная. Биологическая взвесь содержит в себе ослабленные клетки патогенных микроорганизмов, провоцирующих эти болезни.
При введении АКДС в организме ребенка вырабатываются стойкие антитела на каждый вид инфекции, и их защитная активность сохраняется на протяжении нескольких лет
Введенные малышу бактерии не находятся в активной фазе, поэтому спровоцировать развитие болезней не могут. Но наблюдается имитация заболевания, когда в процесс включается фагоцитарный аппарат, отвечающий за выработку антител.
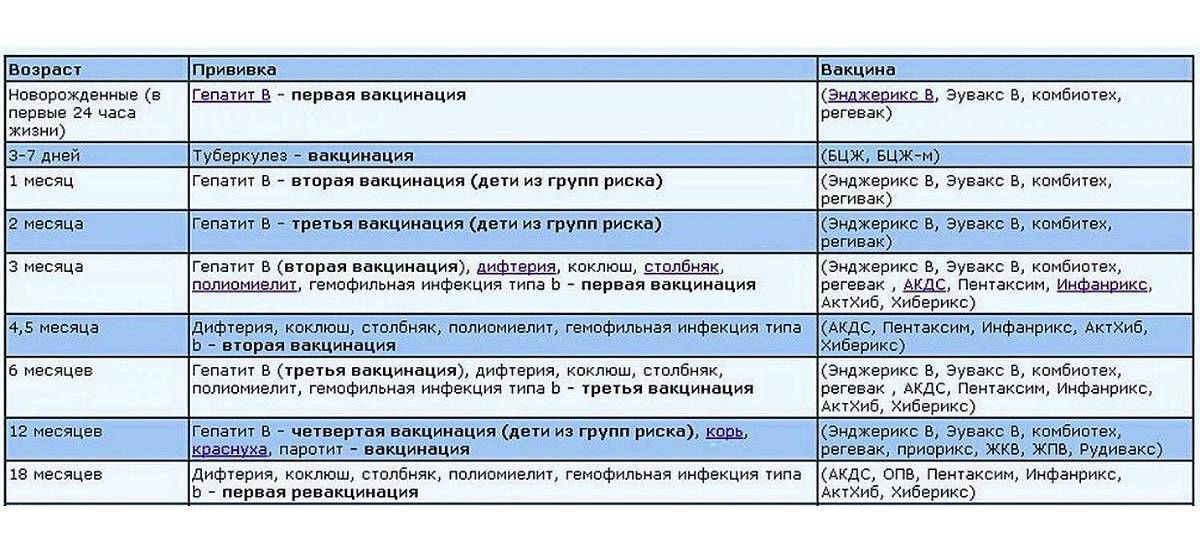
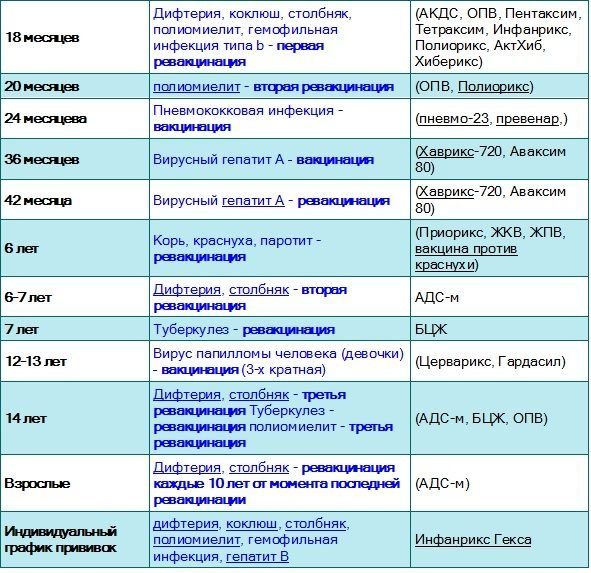
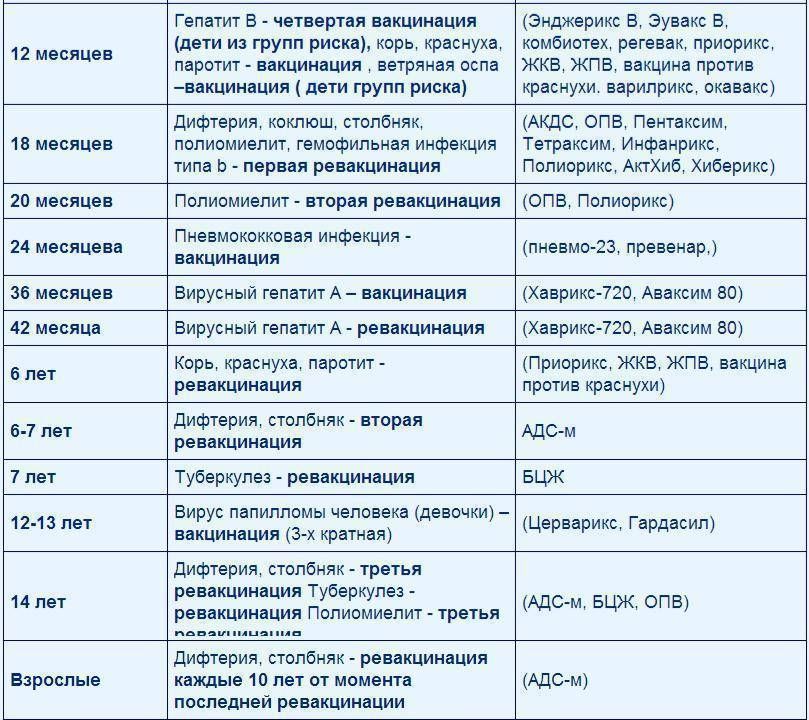
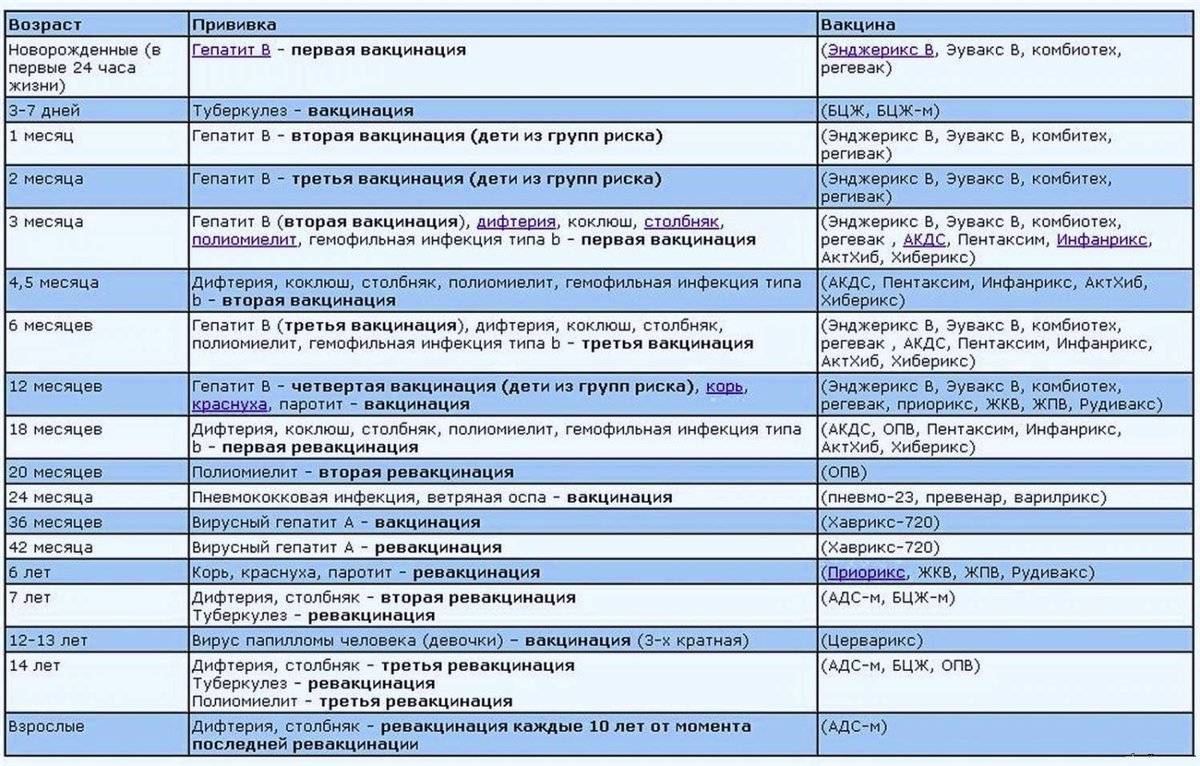
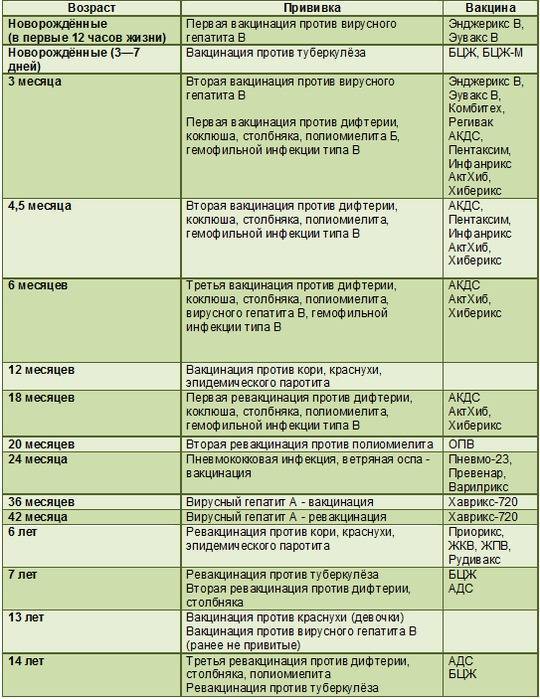
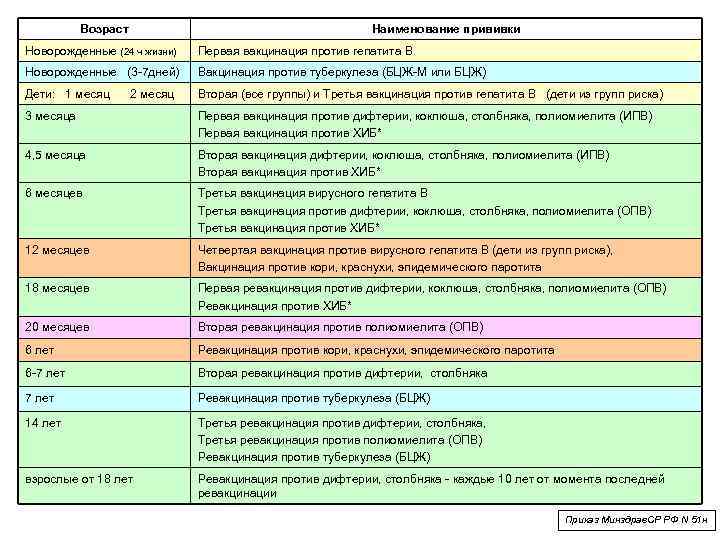
Вакцинацию проводят по определенной схеме: 3 основных захода с интервалом 30-45 дней, начиная с 3-х месячного возраста, и 4-й − в 1,5 года. Более поздние периоды (6-7 лет и 14) – время разовой ревакцинации.
Если по какой-либо причине не удалось поставить очередную прививку, схему по новой не начинают, просто продолжают прерванную цепочку.
Куда ставят прививку
АКДС вводят только внутримышечно, чтобы обеспечить максимальную скорость высвобождения компонентов. Детям до 4-х лет вакцину ставят в бедро, где более развиты мышечные ткани. В старшем возрасте для проведения ревакцинации выбирают плечо ребенка.
В ягодицу делать прививку нельзя из-за риска зацепить седалищный нерв или запустить патогенные микроорганизмы в кровеносную систему. К тому же большой слой жировой клетчатки у некоторых деток просто не позволит игле достать до мышечной ткани.
Нужно ли как-то готовиться к АКДС? Так как ребенку вводится многокомпонентный препарат, защитный механизм проявляется тройным действием.
Это становится серьезным испытанием для маленького организма, который в результате получает длительный постинфекционный иммунитет.
От правильной подготовки к вакцинации зависит, насколько комфортно малыш перенесет прививку. Предварительно принятые меры помогут избежать серьезных осложнений.
Подготовка ребенка к вакцинации КПК
Если у ребенка отсутствуют хронические заболевания, аллергические реакции, то подготовка к процедуре является стандартной, ребенок посещает педиатра и сдает общие анализы.
Для профилактики осложнений при наличии аллергических реакций назначают противоаллергические препараты за несколько дней до иммунизации, детям часто болеющих воспалительными заболеваниями назначают общеукрепляющие препараты за 1 -2 дня до процедуры. Малыши, имеющие в анамнезе поражение нервной системы, проходят укрепляющую терапию, которое не допустит обострения хронического заболевания.
Побочные эффекты после вакцинации появляются на 5 – 15 сутки после прививки. К ним относятся: болезненность и покраснения в области введения вакцины, повышение температуры до 40 градусов, появление сыпи на лице, руках, спине, ягодицах и шеи, увеличение лимфатических околоушных узлов. Одно из самых редких и опасных нарушений при вакцинации это идиопатическая тромбоцитопеническая пурпура, возникающая 1:22’300 дозы. Проявляется ИТП — изменению цвета кажи, кровотечению из носа и появлению синяков. В случае отклонений или ухудшения состояния малыша, вызывайте врача на дом.
Для чего проводят вакцинацию?
Вакцина – медицинский препарат, содержит живые ослабленные или мёртвые микробы, после прививания в организме начинают вырабатываться специфические антитела, формируется стойкий иммунитет против соответствующих патологий.
Зачем нужно делать прививки:
- после вакцинации организм новорождённых детей учится бороться с патогенными микробами, быстро распознавать чужеродные бактерии и вирусы;
- формируется иммунная память – организм запоминает все бактерии и вирусы, с которыми ему удалось справиться;
- ревакцинация – повторное введение вакцины способствует формированию длительного или пожизненного иммунитета.
Даже если непривитый ребёнок переболеет коклюшем, краснухой, столбняком, вирусным гепатитом, краснухой, у него не формируется специфический иммунитет, а значит остаётся риск рецидива болезни. Только после введения вакцины дети надёжно защищены от конкретных вирусов и бактерий.
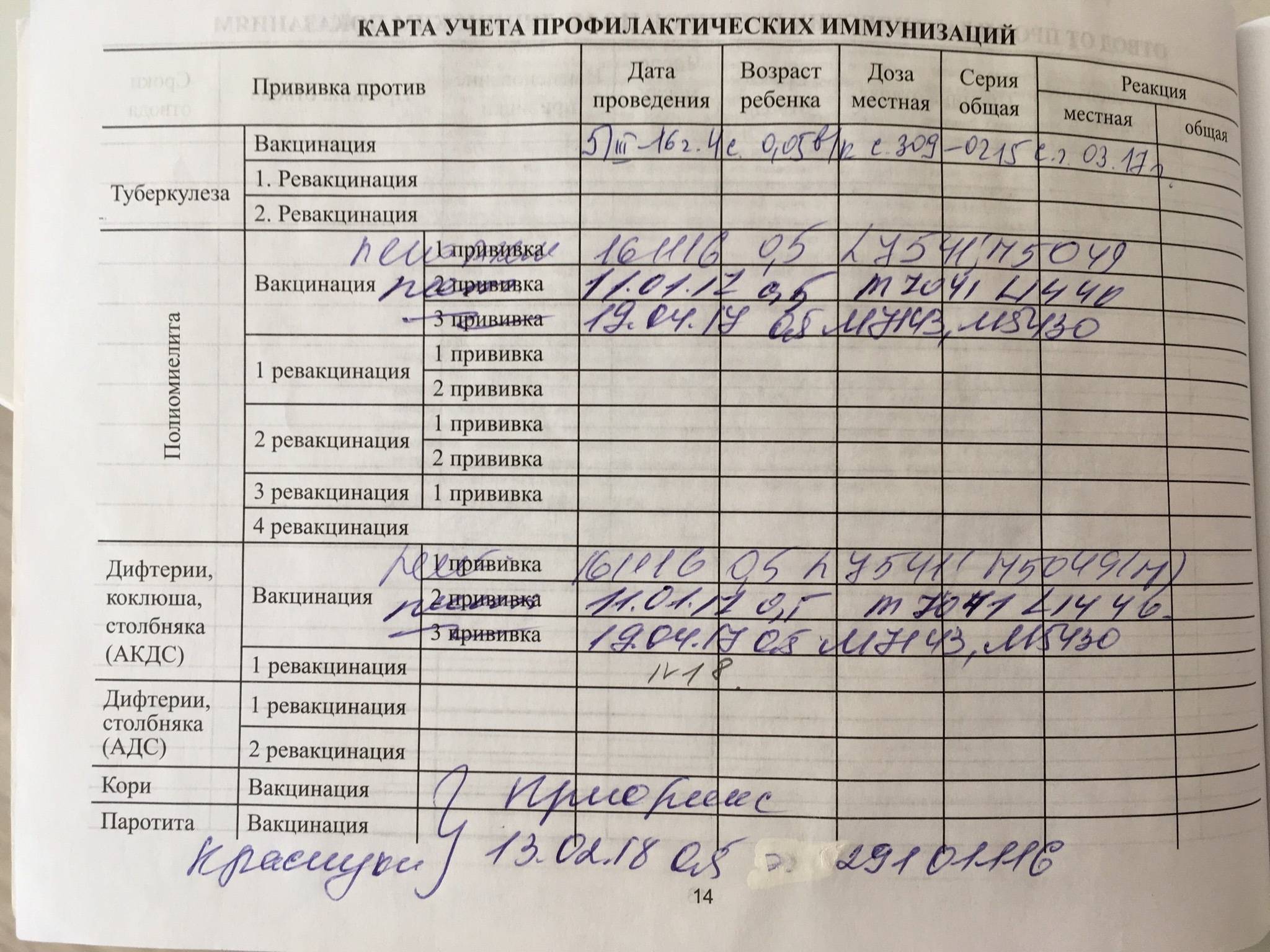
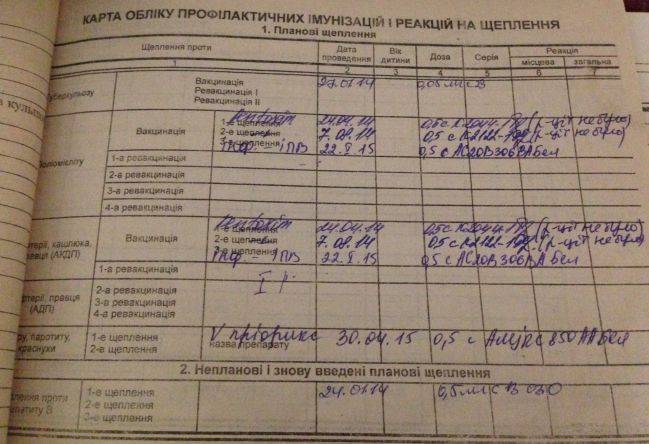
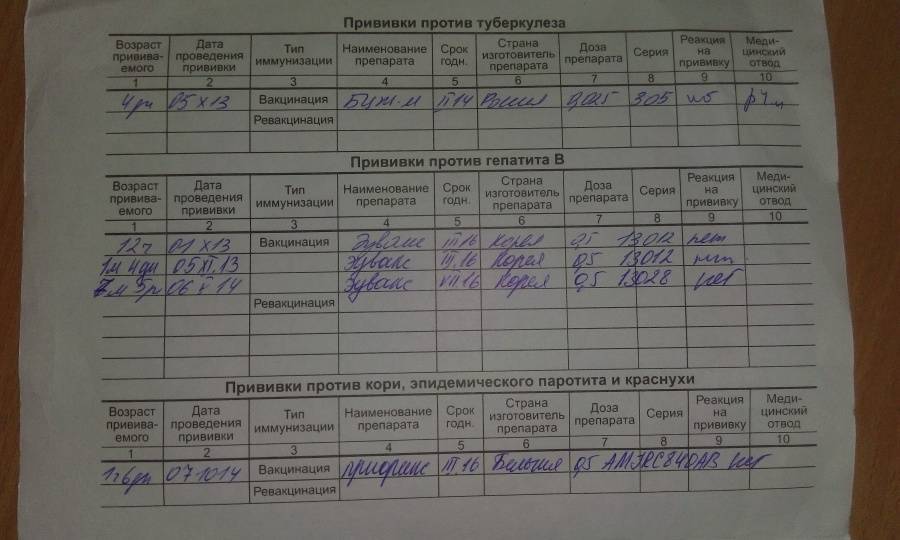
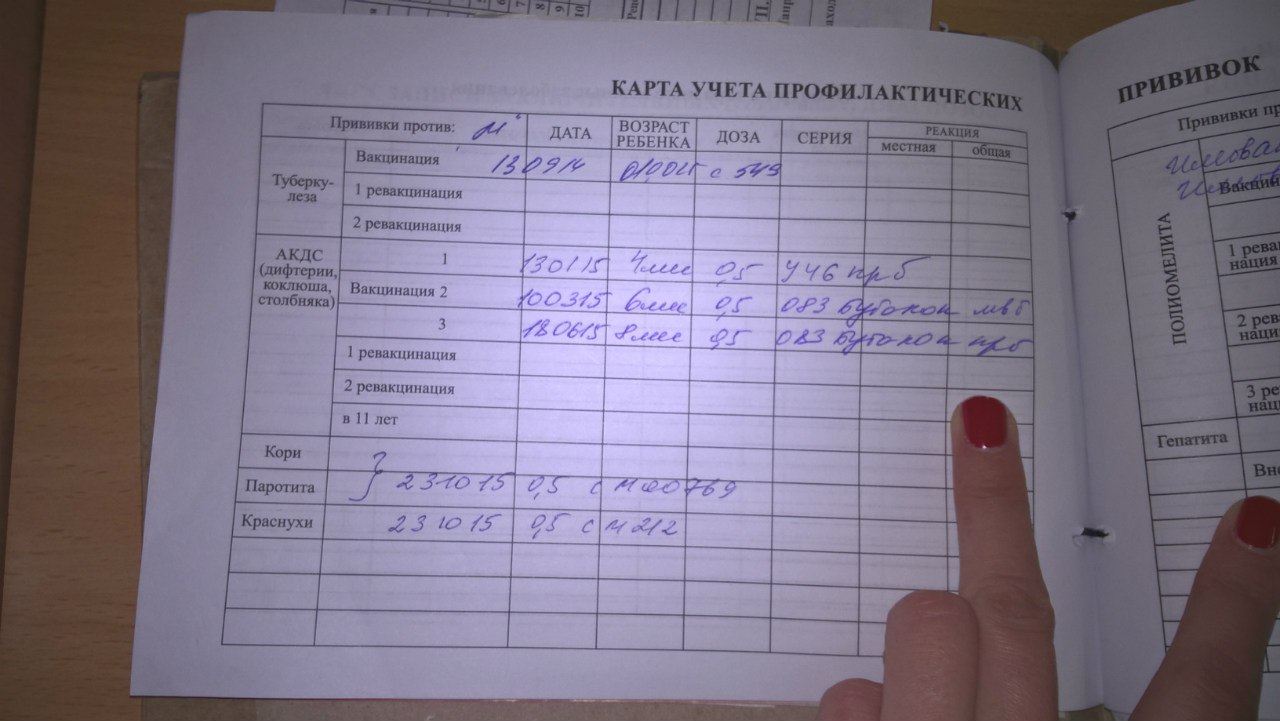
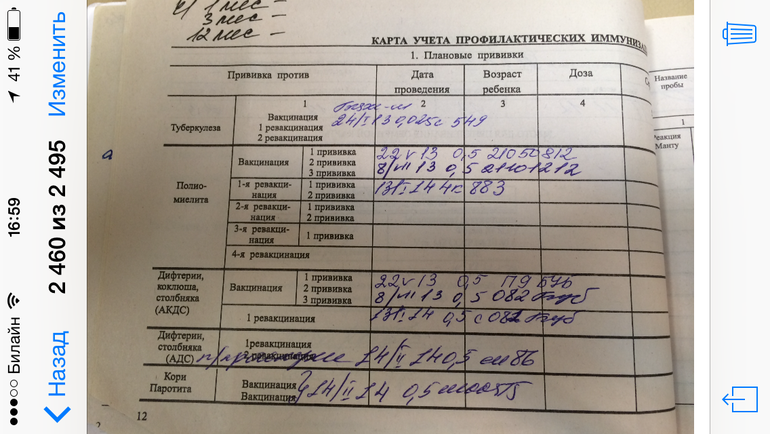
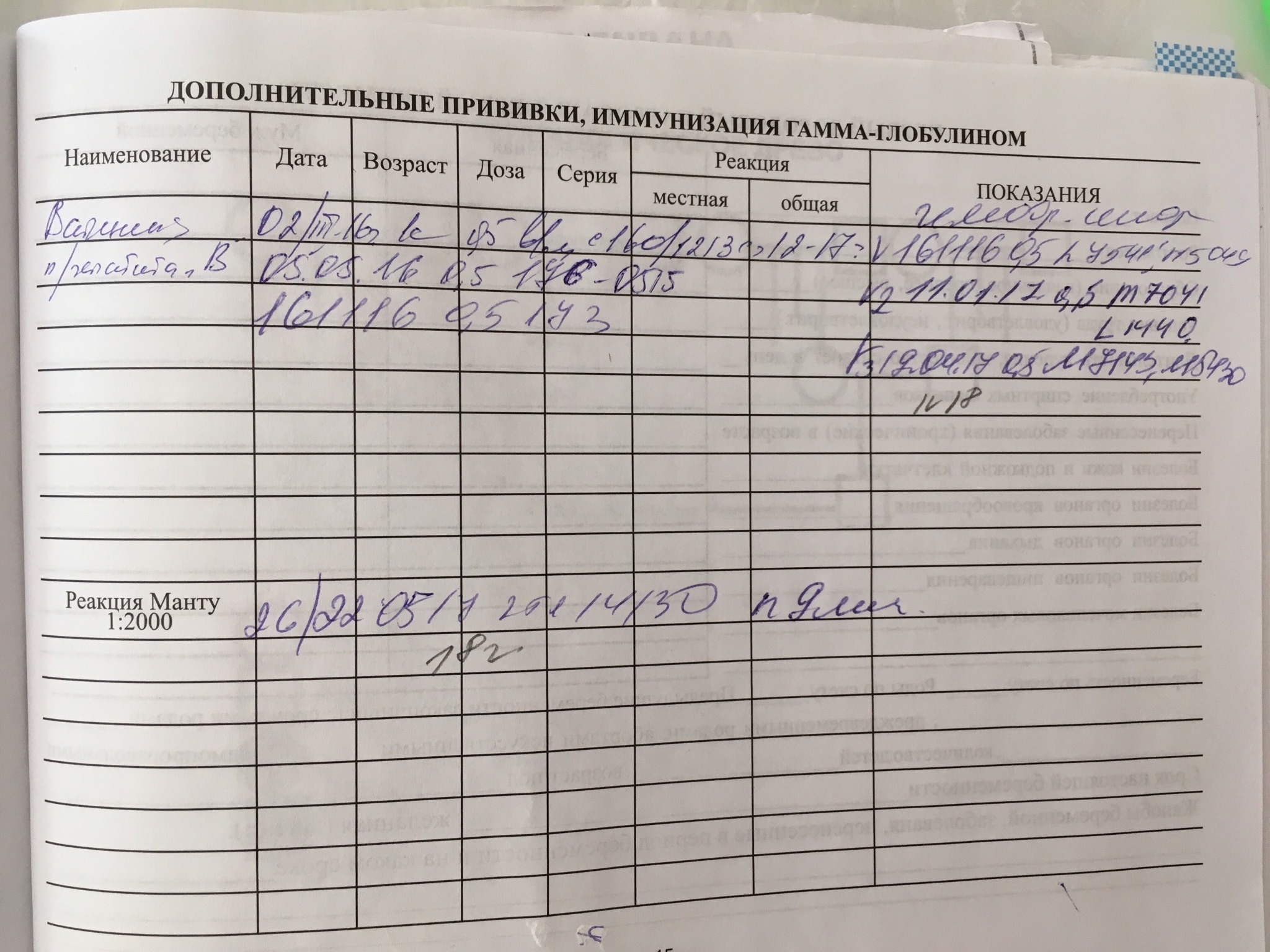
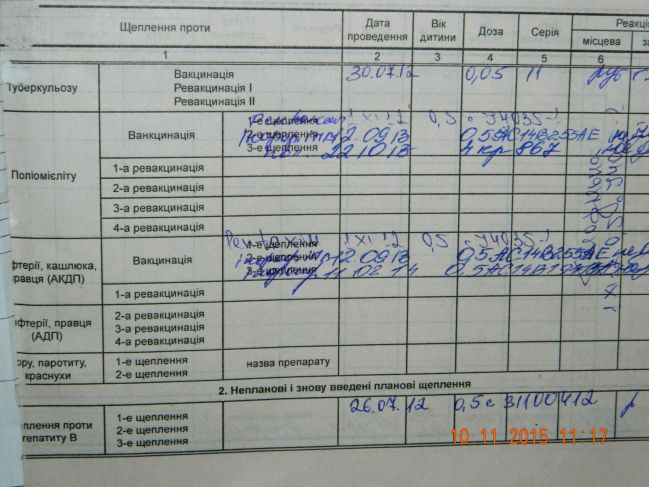
Каждый педиатр ведёт дневник вакцинации, все прививки записывают в карту ребёнка и журнал прививания населения. Большую часть основных вакцин, согласно графику, вводят малышам с рождения до 1 года, после года начинается ревакцинация. При переезде в другой город, или в случае утери карты, каждый родитель имеет право сделать официальный запрос о прививках.
Как поступить, если после вакцинации ухудшилось состояние ребенка, поднялась температура тела
Обязательно сообщите о том, что состояние малыша ухудшилось медицинской сестре, которая узнает о его состоянии по телефону или проводит патронаж. Воздержитесь в это время от прогулок и купаний. Дайте малышу одно из жаропонижающих средств в возрастной дозировке: если ранее у него были судороги – сразу, как только повысилась температура тела, независимо от ее величины (даже при 37,1°C), остальным – при повышении температуры более, чем 38,5 градусов.
Обратившись своевременно к врачу, Вы сможете выяснить, из-за чего повысилась температура тела – случайного заболевания, реакции на введение вакцины или чего-то другого. Точно установленный диагноз является залогом безопасности вакцинации в дальнейшем.
Не забывайте о том, что в месте введения всех вакцинальных препаратов может возникнуть уплотнение и краснота, которые, как правило, должны исчезнуть, спустя 1-3 дня. В случае если уплотнение удерживается более, чем 4 дня и размеры его преувеличивают 5-8 см, обязательно обратитесь за консультацией к врачу.
Медицинская сестра перед прививкой обязана:
- проверить, есть ли заключение педиатра о состоянии здоровья вакцинируемого ребенка и об отсутствии противопоказаний к прививке;
- хорошо помыть руки;
- сверить, совпадает ли название вакцины на флаконе (ампуле) с назначением врача;
- проверить целостность флакона (ампулы) и ее маркировку, отсутствие в вакцине посторонних включений;
- проверить срок годности препарата и одноразовых инструментов;
- подготовить препарат согласно инструкции его использования;
- проверить, есть ли на процедурном столе средства противошоковой терапии.
Что нужно делать после прививки?
Не нужно уходить из поликлиники на протяжении получаса после введения вакцины. Такие негативные последствия, как анафилактический шок, чаще всего возникают на протяжении 30 минут после прививки. Внимательно следите за ребенком. Если возникли такие подозрительные симптомы, как холодный пот, одышка, бледность кожных покровов или их покраснение, немедленно сообщите об этом процедурной медсестре или врачу. Не забудьте, какие Вы хотели задать вопросы врачу и не стесняйтесь сделать это. Обязательно спросите, когда и какие реакции могут возникнуть после прививки, и в каких случаях необходимо обратиться за медицинской помощью.
Ребенку-грудничку, если он капризничает после вакцинации, дайте грудь, так он быстрее успокоится. Более взрослым деткам придумайте какой-то приятный сюрприз, который мог бы их порадовать. Похвалите ребенка, скажите, что все в порядке.
Оставайтесь всегда здоровыми!
В нашем центре ведут прием высококвалифицированные специалисты: педиатры, иммунолог/вакцинолог.
Можно ли расширить программу?
По желанию вы всегда можете проконсультироваться с педиатром и расширить перечень вводимых вакцин. Национальный календарь прививок РФ содержит значительно меньше вакцин, нежели американский или европейские.
В российском отсутствуют препараты от:
- Вирус папилломы человека (ВПЧ) Ветряной оспы Ротавирусной инфекции
Не предусмотрена вторая ревакцинация от коклюша. Вакцинация от гепатита А, менингококка, ротавируса показана детям, которые находятся в группе риска/при наличии эпидемиологических показаний. Вакцинацию против этих инфекций желательно проводить более широко для минимизации заболеваемости и госпитализаций.
Опасные заболевания
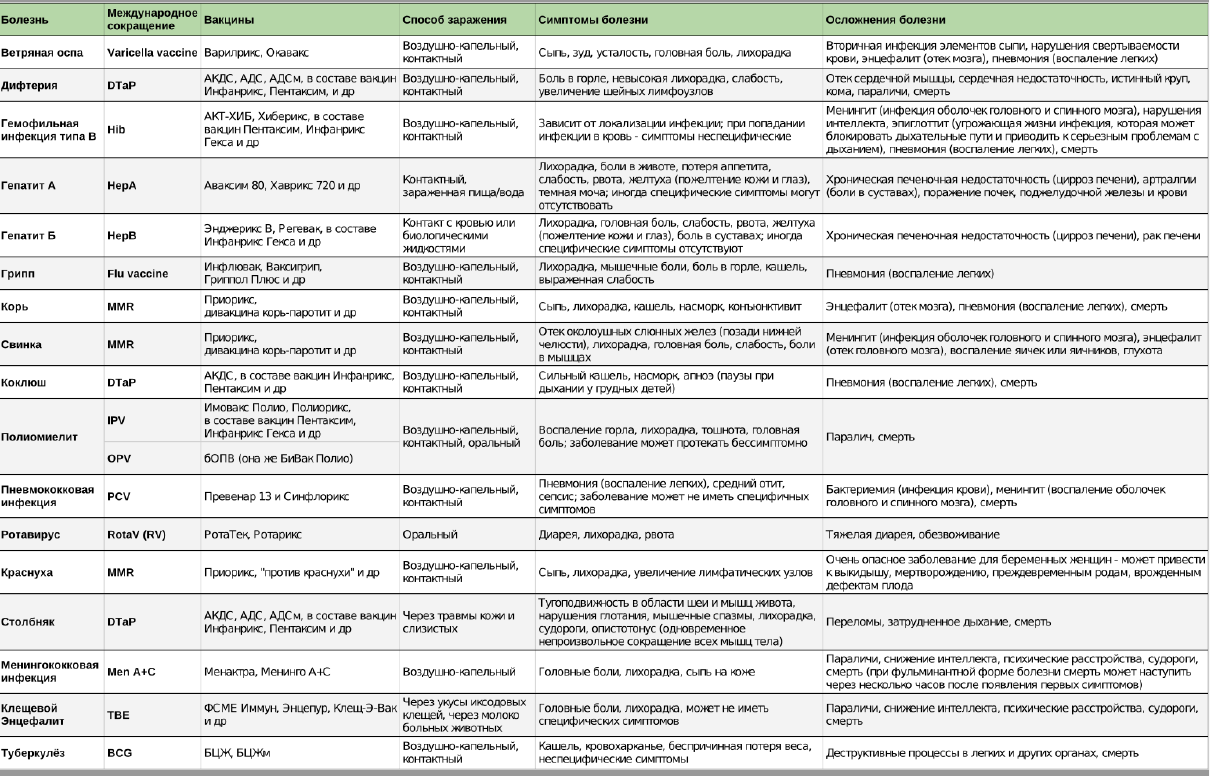
Вакцина АКДС защитит от коклюша, дифтерии и столбняка. Чем опасны эти заболевания?
Коклюш – это болезнь, вызванная острой инфекцией. Наблюдается очень сильный кашель, который может спровоцировать остановку дыхания, судороги. Осложнением является развитие пневмонии. Болезнь очень заразна и опасна, особенно для детей до 2-х лет.
Дифтерия – это заболевание инфекционное. Легко распространяется воздушно–капельным путем. Происходит сильная интоксикация, при этом образуется плотный налет на миндалинах. Может произойти отек гортани, есть большая угроза нарушения работы сердца, почек и нервной системы.
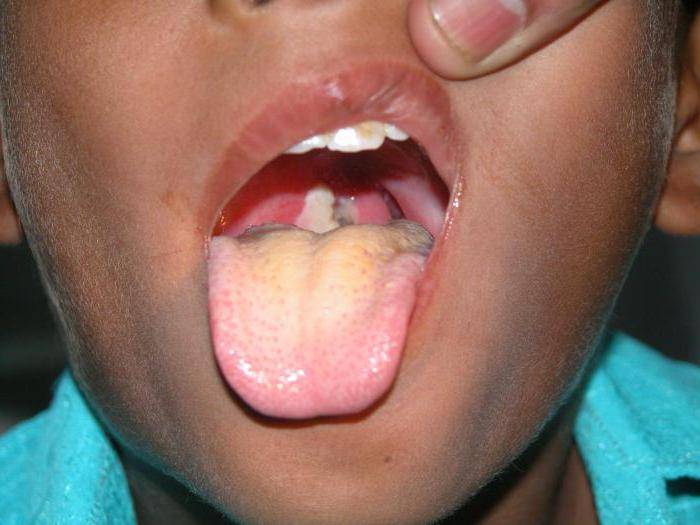
Столбняк – это заболевание острое и инфекционное. Происходит поражение нервной системы. Сводит мышцы на лице, конечностях, спине. Возникают трудности при глотании, тяжело разомкнуть челюсти. Опасно нарушение работы органов дыхания. В большинстве случаев летальный исход. Переносится инфекция через повреждения на коже и слизистых оболочках.
Общие реакции на прививку
Самая распространенная из общих реакций на прививку – это повышение температуры. Наблюдается практически всегда и свидетельствует о том, что организм ребенка обнаружил «вторжение» вакцины и начал борьбу с инфекцией или вирусом. В норме температура поднимается до 37-38° и держится 1-2 дня. Повышение температуры может сопровождаться:
- сонливостью
- головной болью
- капризами
- отсутствием аппетита
- Все это тоже считается нормальным.
Когда нужно беспокоиться
Если температура поднялась выше 38° или держится дольше 3-4 дней – немедленно обращайтесь к врачу.Индивидуальные реакции на прививки
В редких случаях на прививку могут быть следующие реакции:
- понижение давления
- головокружение и обморок
- бледность, слабость
- аллергические проявления (сыпь, отек, в исключительных случаях – анафилактический шок)
Риск возникновения этих последствий повышается, если у вашего ребенка диагностирована вегетососудистая дистония или гипотония и присутствует аллергия на какие-либо продукты или лекарства.
Перед тем, как отправить ребенка на прививку, врач нашей клиники обязательно постарается выяснить присутствие этих факторов, а также объяснит вам, как бороться с возможными последствиями.
Если ваш ребенок очень тревожный или у него случались обморочные состояния, после прививки лучше некоторое время полежать на кушетке – это исключит риск обморока и возможных травм при падении. Помните: сама по себе гипотония и ВСД противопоказанием для прививок не являются, но именно такие пациенты чаще других теряют сознание во время введения вакцины.
Кроме того, маленький пациент должен оставаться в клинике примерно в течение получаса после того, как была проведена вакцинация – это позволит своевременно вмешаться в случае бурной аллергической реакции. Аллергия развивается, как правило, в первые 15-20 минут после введения вакцины. Если за этот период времени ничего не произошло, можно смело идти домой.
Как помочь ребенку перенести прививку?
Даже если сама прививка прошла нормально, дома лучше придерживаться некоторых несложных правил, которые позволят улучшить самочувствие ребенка. Постарайтесь создать максимально спокойную и привычную атмосферу. Лучше всего, если в первые дни после прививки ваш ребенок будет избавлен от:
- незнакомых продуктов в меню
- чрезмерных физических и эмоциональных нагрузок
- перегрева и переохлаждения
Для облегчения общего состояния наш врач может также порекомендовать прием жаропонижающих и антигистаминных препаратов.
Даже если вакцинация проводилась в муниципальной поликлинике, но самочувствие вашего ребенка после прививки по какой-то причине вас беспокоит, вы можете обратиться за консультацией к нашим специалистам: мы расскажем, как справиться с последствиями прививки, проведем необходимые обследования и поможем сохранить здоровье вашего ребенка.
На сегодняшний день вакцинация является единственной эффективной мерой, позволяющей сократить риск заражения наиболее опасными заболеваниями. Своевременно сделанная прививка не только формирует иммунитет, но и спасает от осложнений в случае заболевания. Прививка Превенар – это современная вакцина, позволяющая создать защиту организма от пневмококка. Вводить препарат можно в любом возрасте: как детям, так и взрослым.
Кому нельзя делать АКДС
АКДС – одна из вакцин, которая тяжело переносится в детском возрасте. И если до этого не было никаких реакций на прививки, то она может вызвать побочные явления
Чтобы не вызвала нежелательные прививка АКДС последствия, Комаровский советует обратить внимание на причины, по которым следует отменить вакцинацию
Причины могут носить временный характер, к таковым можно отнести:
- Простудные заболевания.
- Инфекционные болезни.
- Повышенная температура тела.
- Обострение хронических заболеваний.
В таких случаях необходимо вылечить ребенка, и только спустя две недели после полного выздоровления можно делать АКДС.
Прививку АКДС делать нельзя, если есть следующие заболевания:
- Отклонения в работе нервной системы, которые прогрессируют.
- Предыдущие прививки очень трудно переносились.
- У ребенка наблюдались судороги в анамнезе.
- Ранее сделанные прививки вызывали фебрильные судороги.
- Иммунодефицит.
- Особая чувствительность к компонентам вакцины или их непереносимость.
Если у вашего ребенка есть какое-либо заболевание, или вы боитесь, что вызовет нежелательные прививка АКДС последствия, необходимо посоветоваться с доктором. Возможно, вам назначат вакцину, не содержащую анатоксины коклюша, ведь именно они могут вызвать побочные реакции.
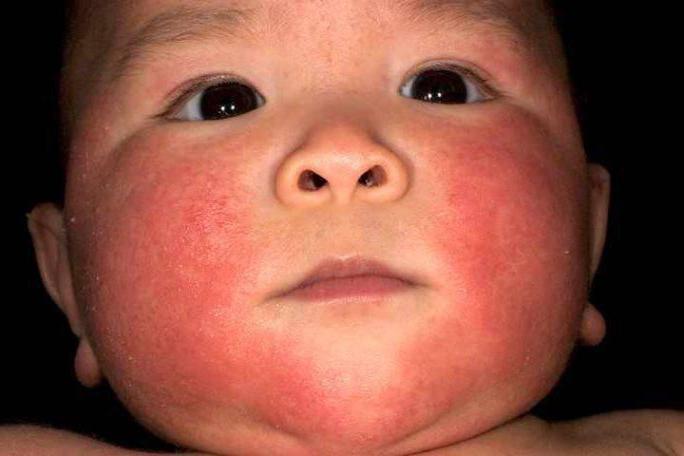
Также вакцинацию могут отложить в случае, если у ребенка:
- Диатез.
- Маленький вес.
- Недоношенный ребенок.
- Энцефалопатия.
В этих условиях вакцинация возможна, но подготовка к прививке АКДС, Комаровский это особо отмечает, должна заключаться в стабилизировании состояния здоровья. Лучше всего использовать для таких детей бесклеточную вакцину, с высокой степенью очистки.
Чем опасен грипп?
Большинство из нас считает, что это достаточно безобидное заболевание. («Подумаешь – пару дней температура, головная боль, боль в мышцах?! Пройдет!»). Но, к сожалению, грипп – это та инфекция, которая дает наибольшее количество осложнений. Попав в организм, вирус гриппа размножается, разрушая клетки легких и других органов с высокой скоростью. Развиваются такие осложнения как пневмония, бронхит, поражение сердечно-сосудистой и центральной нервной систем, почек и т.д. Именно эти осложнения и являются непосредственной причиной смерти после перенесенного гриппа.
- У детей высока также вероятность развития отита, приводящего к глухоте. Нередко перенесенное заболевание гриппом приводит к инвалидности.
- Организм здорового человека после перенесенного гриппа средней тяжести тратит столько сил, что это «стоит» ему одного года жизни.
Какие вакцины могут вызвать гипертермию
Многолетние наблюдения за популярными вакцинами позволили оценить последствия прививок, в том числе степень и длительность повышения температуры. В этом разделе статьи мы ответим на вопросы, которые чаще всего задают на эту тему в поисковых системах.
АКДС
Это “тяжелая” комбинированная вакцина, и гипертермию в ней вызывают бактерии коклюша. Вероятность заметного повышения температуры очень высокая – до 90%, норма – около 38.5 градусов. Но и спадает температура довольно быстро – на 2-3 день. Значительно меньше риск гипертермии при использовании аналога – французской вакцины Пентаксим: в неё используется принципиально иная вакцина против коклюша, которая дает меньшие осложнения и не столь значительное повышение температуры.
БЦЖ
Ставится вскоре после рождения и не приводит к заметному повышению температуры – обычно в пределах 37.5 градусов. Как и для большинства других вакцин, приходит в норму на третий день.
Гепатит В
Также, как и БЦЖ, прививка против гепатита ставится новорожденным, и реакция примерно такая же, с небольшим повышением температуры.
Корь краснуха паротит
Живые вакцины против этих болезней обычно не вызывает сколь-либо серьезных осложнений, температура, если и повышается, то совсем немного.
Манту
Манту – это не прививка, а диагностический тест на туберкулез, но многие все равно интересуются, может ли повыситься температура после манту. О общем случае такого быть не должно, поэтому при признаках гипертермии надо обратиться к врачу.
Пневмококк
Это сравнительно новая вакцина, поэтому надежной статистики по её последствиям еще не накопили. На данный момент считается, что температура после пневмококковой прививки не должна превышать 38 градусов и держаться дольше двух дней. Хотя случаи гипертермии также наблюдались.
Грипп
Гипертермия после прививки от гриппа – нормальная реакция, так как вакцины содержат живые микроорганизмы, и их появление в теле человека вызывает те же симптомы, что и при самой болезни. Как и после большинства других прививок, температура должна нормализоваться на 3-й день.
Превенар
Симптоматика после ввода вакцины Превенар такая же, как для любых других пневмококковых вакцин, то есть температура сравнительно редко бывает высокой и спадает на третий день.
Инфанрикс гекса
Это аналог отечественной АКДС, только включает вакцины от большего числа болезней. И как и при АКДС, часто наблюдается высокая температура из входящей в состав вакцины компоненты против коклюша. Гипертермия обычно длится три дня.
Менактра
Данная прививка против менингококка переносится довольно легко, её можно считать мало реактивной. Случаи гипертермии редки, хотя, конечно, бывают; температура приходит в норму на 3-й день.
Ложные противопоказания к проведению профилактических прививок:
Помимо инфекций, при которых оправдана отсрочка вакцинации до выздоровления, существует большой спектр состояний (таких как перинатальная энцефалопатия, аллергия, анемия), которые являются основными неоправданными причинами задержек проведения вакцинации.
- Острое заболевание легкой степени тяжести, без температуры.
- Недоношенность. Исключение составляет вакцинация БЦЖ, в случае, если ребенок родился с весом менее 2000 грамм. Все остальные прививки проводятся согласно общепринятому графику.
- Недостаточность питания, анемия
- Дисбактериоз как диагноз оправдан у больного, расстройство стула у которого связано с массивным применением антибиотиков широкого спектра; очевидно, что в этих случаях прививка откладывается до выздоровления. У ребенка с нормальным стулом диагноз «дисбактериоз» не имеет под собой каких-либо оснований, так что факт количественных или качественных отклонений микробной флоры кала от «нормы» не является поводом для отмены или отсрочки прививки).
- Перинатальная энцефалопатия — собирательный термин, обозначающий повреждение ЦНС травматического или гипоксического происхождения, острый период которого заканчивается в течение первого месяца жизни. На практике, тем не менее, этот термин часто используется как диагноз для обозначения не прогрессирующих остаточных расстройств (изменения мышечного тонуса, запаздывание становления психических и моторных функций, нарушения периодичности сна и бодрствования), который в некоторых регионах выставляется 80-90% детей первых месяцев жизни. Прививки в этих случаях откладывать не нужно. Естественно, что если нет ясности в характере изменения ЦНС, то прививку лучше отложить до дополнительной консультации невропатолога для окончательного установления диагноза и решения вопроса о вакцинации.
- Стабильные неврологические состояния (синдром Дауна и другие хромосомные заболевания, ДЦП, акушерские параличи и парезы, последствия травм и острых заболеваний) не несут в себе риска неблагоприятных последствий вакцинации
- Аллергия, астма, экзема, другие атопические проявления — являются скорее показаниями к вакцинации, чем противопоказанием, поскольку у этих детей инфекции протекают особенно тяжело (например, коклюш у больного астмой). Перед вакцинацией целесообразно проконсультироваться у аллерголога с целью выбора оптимального времени вакцинации и подбора необходимой лекарственной защиты.
- Врожденные пороки развития, в том числе пороки сердца, в стадии компенсации не являются противопоказанием к вакцинации.
- Хронические заболевания сердца, легких, почек, печени -не являются противопоказанием для вакцинации, если болезнь находится в стадии ремиссии.
- Местное лечение стероидами в виде мазей, капель в глаза, спреем или ингаляций не сопровождается иммуносупрессией и не препятствует вакцинации.
- Поддерживающая терапия при хронических заболеваниях (антибиотики, эндокринные, сердечные, противоаллергические препараты), проводимое детям с соответствующим заболеванием, само по себе не является противопоказанием к вакцинации.
- Увеличение тени тимуса на рентгенограмме является либо анатомическим вариантом, либо результатом после стрессовой гиперплазии. такие дети хорошо переносят прививки, дают нормальный иммунный ответ, а частота поствакцинальных реакций у них не больше, чем у детей без видимой не рентгенограмме тени тимуса.
- Состояния, которые имели место до вакцинации, но к настоящему времени уже отсутствуют (в анамнезе) также не являются противопоказанием для прививок: Умеренные местные реакции на предыдущее введение вакцины
- Недоношенность
- Перинатальная энцефалопатия
- Гемолитическая болезнь (желтуха) новорожденных
- Сепсис, болезнь гиалиновых мембран
- Неблагоприятный семейный анамнез (аллергия в семье, эпилепсия и осложнения после вакцинации у родственников, внезапная смерть в семье). Исключением является указание на наличие в семье больного с симптомами иммунодефицита (в этом случае вместо живой полиомиелитной вакцины используют инактивированную и новорожденного дополнительно обследуют до введения ему БЦЖ).
Надеюсь, эта статья поможет родителям определиться в решения вопроса, прививать или нет своего ребенка, ведь его здоровье в Ваших руках.
Как подготовиться к прививке
1. Поможет ли антигистаминное лекарство (от аллергии) до или после прививки уменьшить реакцию на вакцину, избежать повышения температуры, боли и отека в месте укола?
— Нет, такая медикаментозная «подготовка» не нужна. Более того, она только навредит. Как показало недавнее исследование, прием антигистаминных препаратов может негативно повлиять на иммунный ответ после вакцинации. Антигистаминные могут понадобиться пациентам, у которых есть соответствующий аллергический анамнез. Если они принимают такие препараты по назначению врача на регулярной основе, прерывать прием в связи с прививкой не стоит. Всем остальным гражданам эти препараты не показаны.
3. Что делать, если после прививки возникает гриппоподобный синдром – повышается температура, болит голова и др.?
— Не у всех может быть такая реакция, но, если она есть — это нормально. Допускается симптоматическая терапия – можно принять парацетамол. Если нужен более выраженный эффект – примите ибупрофен. В целом оба эти препарата обладают жаропонижающим, противовоспалительным и обезболивающим эффектами. После прививки от коронавируса (не из-за нее, а при последующем заражении вирусом) можно заболеть, описаны такие случаи. При появлении симптомов, в том числе ОРВИ у привитого человека, нужно немедленно обратиться к врачу и сделать ПЦР-тест. При этом люди, которые заболевают после вакцинации, переносят инфекцию легко и не имеют осложнений.
4. Что делать, если человек все-таки не уберегся и после первой прививки подхватил коронавирус?
— В этом случае вторая доза вакцины не вводится.
5. Что делать людям с хроническими заболеваниями (хронический гастрит, другие заболевания ЖКТ, артериальная гипертония и др.)?
— Людям с любыми хроническими заболеваниями нужно прививаться в первую очередь, поскольку они находятся в группе повышенного риска тяжелых осложнений COVID-19, но перед вакцинацией нужно обязательно проконсультироваться с лечащим врачом.
6. Нужно ли перед вакцинацией сдать какие-нибудь анализы, пройти обследования?
— Таких требований нет. Главное, чтобы у вас в день вакцинации было нормальное самочувствие. Перед прививкой пациента осматривает врач, измеряет давление, проверяет температуру, и состояние слизистых (нос, горло), чтобы исключить острые заболевания. Сдавать ПЦР-тест или тест на антитела к коронавирусу, чтобы убедиться, что вы не перенесли заболевание бессимптомно, личный выбор каждого.
7. Можно ли принять успокоительные препараты перед вакцинацией, чтобы не волноваться?
Да, можно. На фоне тревоги, стресса может подниматься давление. Поэтому в день вакцинации рекомендуется с утра проконтролировать давление и, если нужно, принять гипотензивные препараты, назначенные вам лечащим врачом.
8. Если человек аллергик, есть ли риск получить реакцию на вакцину?
Если вы аллергик, обязательно сообщите об этом врачу перед прививкой. Врач порекомендует, какой вакциной привиться, у них разный состав.
Будьте здоровы!
До прививки
Перед первой прививкой АКДС-вакциной необходимо сделать общий анализ крови и мочи, а также получить разрешение невропатолога на вакцинацию.
При наличии у ребенка аллергических расстройств (диатез и др.) заранее обсудите с врачом схему профилактики обострения аллергии. Обычно она представляет собой прием антигистаминных препаратов (супрастин, фенистил) в течение 2 дней до прививки и 2 дней после.
- Если вы это еще не сделали, купите детские жаропонижающие с парацетамолом. Лучше покупать свечи, поскольку ароматизаторы в сиропах сами способны вызвать побочные реакции. Купите анальгин.
В день прививки
Не вводите новый прикорм или новые виды пищи. Если ребенок находится на грудном вскармливании – не вводите в свой рацион новые продукты.
Не забудьте принять антигистаминные и другие препараты, которые назначил врач.
Убедитесь, что дома есть анальгин (особенно в случае АКДС-вакцин) и детские свечи с парацетамолом (эффералган, панадол). Не полагайтесь только на гомеопатические препараты – ими можно пользоваться, но при сильных реакциях на прививки они не помогут.
Если ребенок достаточно взрослый – никогда, даже в шутку не пугайте ребенка прививкой.
Если ребенок спросит про укол – будьте честны, скажите, что это может быть немного болезненным, но ведь это всего на несколько секунд.
Перед выходом из дома
Если у вас есть прививочный сертификат, в который вносятся сделанные прививки, возьмите его с собой.
Обязательно возьмите с собой любимую игрушку или пеленку ребенка.
Все прививки для новорожденных в «МедВедике»
Заполните форму. Администратор клиники свяжется с вами и запишет к нужному специалисту в удобное время.
Во фрязинской Клинике детского здоровья «МедВедик» можно сделать грудничкам Все профилактические прививки, которые предусмотрены Национальным календарём.
Известно, что в первые 12 месяцев жизни организму малыша предстоит «встретиться» с максимальным количеством прививок. Практически каждый ежемесячный визит к педиатру сопровождается обсуждением сроков следующей вакцинации.
В России прививки малышам делают по специально утверждённой схеме. Очередная доза для стимуляции выработки антител в организме ребенка вводится согласно графику, с учётом его самочувствия и индивидуальных рекомендаций. За первый год малыша вакцинируют от семи болезней.
Список включает в себя прививки:
- от гепатита В; туберкулёза; дифтерии; коклюша; столбняка; полиомиелита; кори; краснухи; паротита; гемофильного инфицирования.
Прививки от гриппа, энцефалита, гепатита А и ветряной оспы в Национальный календарь не включены. Но родители могут их сделать ребёнку по собственному желанию.
Как подготовить ребенка к прививке: общие рекомендации
 Для проведения подготовки достаточно придерживаться общих требований и правил, соблюдение которых позволит выявить противопоказания к проведению иммунизации, а также определить общее состояние здоровья ребенка.
Для проведения подготовки достаточно придерживаться общих требований и правил, соблюдение которых позволит выявить противопоказания к проведению иммунизации, а также определить общее состояние здоровья ребенка.
К числу общих рекомендаций относят осмотр доктора и прохождение определенных анализов.
В некоторых случаях могут понадобиться дополнительные исследования
Однако направление для их прохождения должен выписывать только врач, принимая во внимание индивидуальные особенности организма и состояние здоровья человека
Осмотр терапевта
 Перед тем как посетить манипуляционный кабинет, следует посетить терапевта.
Перед тем как посетить манипуляционный кабинет, следует посетить терапевта.
Доктор проведет осмотр посетителя, а также задаст ему несколько вопросов относительно ранее перенесенных инфекций и осложнений, возникших после какой-либо прививки. В процессе осмотра пациенту также измеряют температуру.
Если выяснится, что на момент осмотра температурные показатели повышены, человек страдает кишечным расстройством или ОРВИ, вакцинация будет отложена до тех пор, пока его состояние здоровья не улучшится. В некоторых случаях для прояснения ситуации доктор может отправить пациента на анализы.
Рекомендованные анализы и обследования
Список рекомендованных анализов в разных медицинских учреждениях может быть разным.
Как правило проходящих вакцинацию просят предварительно сдать:
общий анализ крови. Данный анализ показывает наличие в организме аллергии, нарушений в процессе обмена веществ, воспалительных процессов
Повышенный или пониженный уровень содержания лейкоцитов может говорить об ослабленном иммунитете, что особенно важно в процессе иммунизации;
анализ крови на антитела. В данном случае речь идет об антителах к болезнетворному организму, на которого направлено действие выбранной вакцины
Если таковые были выявлены, прививку не делают;
иммунограмма. Данный анализ крови позволяет определить состояние иммунной системы. Если иммунитет ослаблен, вакцинацию откладывают до того момента, пока состояние иммунитета не улучшится.
Также посетителю медучреждения могут порекомендовать сдать кровь на антитела к вирусам герпеса, Эпштейна-Барр, к хламидиям и лямблиям, общий анализ мочи, пройти тест на определение наличия аллергии к данной вакцине и некоторые другие.