Симптомы: как отличить аллергический кашель у ребенка
Как понять и распознать, что у ребенка начался аллергический кашель? Если родители ещё не сталкивались с проявлениями аллергии у своего ребёнка, то довольно часто кашель принимается ими за симптомы простудного или вирусного заболевания.
Кашель может продолжаться довольно продолжительное время, его не удаётся смягчить обычными домашними противокашлевыми средствами, например такими, как горячее молоко с мёдом. Не помогают медикаментозные противокашлевые препараты.
Кашель, возникающий на фоне аллергических реакций, очень сильный, иногда носит характер изнуряющих приступов, ребёнок пытается откашляться и не может.
При этом наблюдаются следующие симтомы:
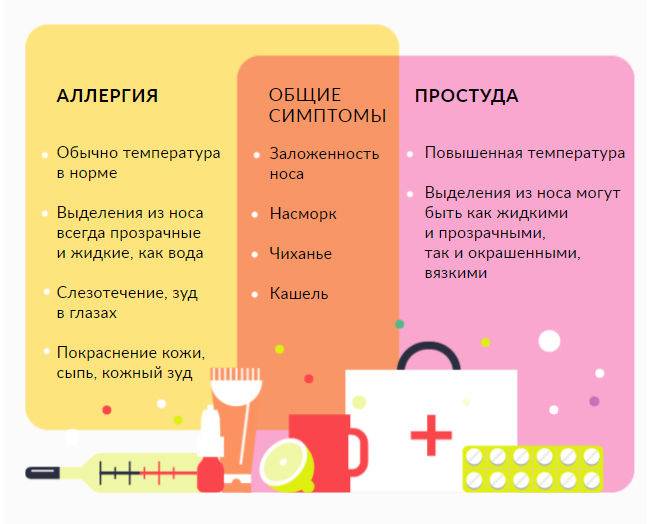
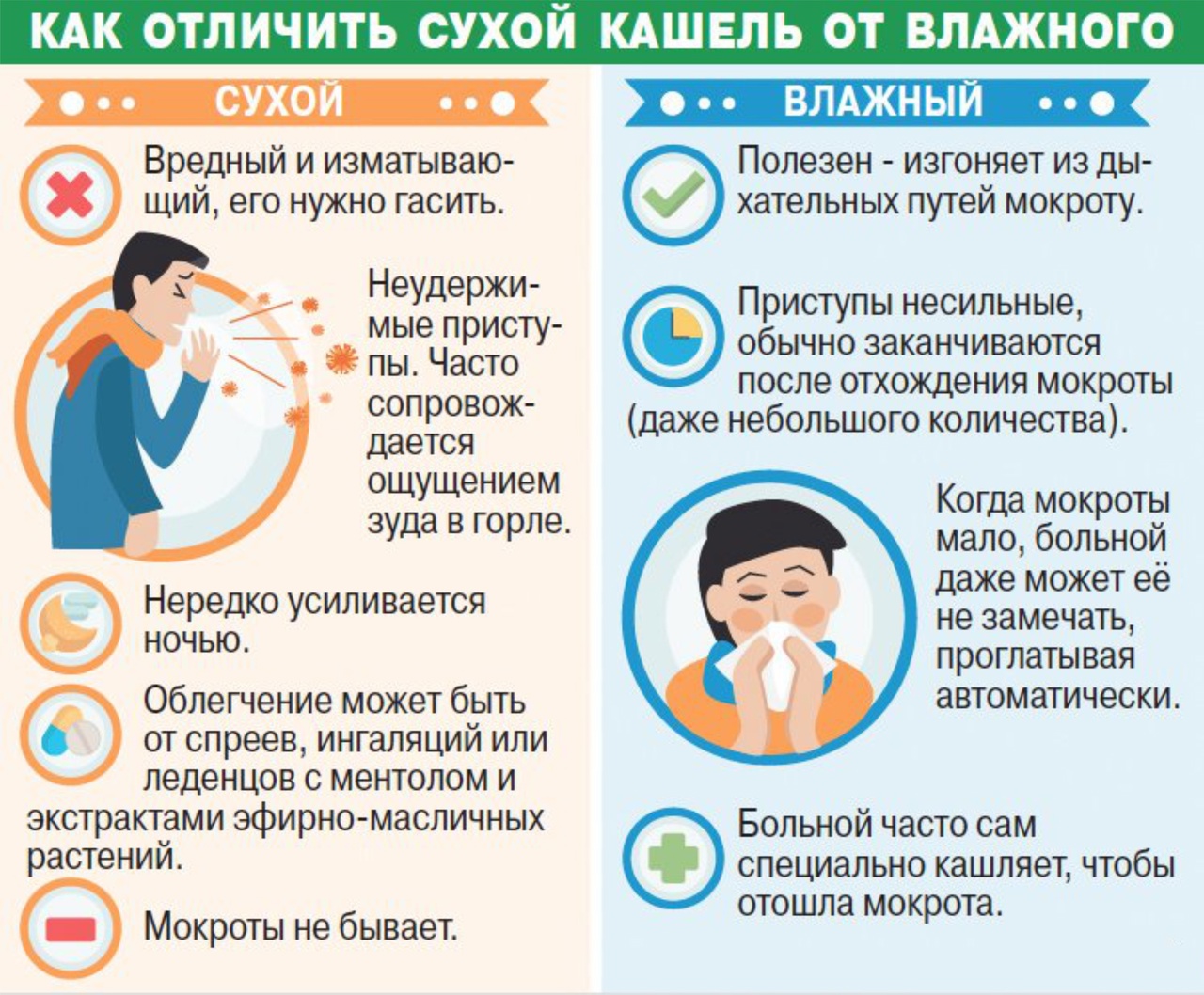
- кашель при аллергии сухой;
- мокрота почти отсутствует;
- возникает чувство нехватки воздуха;
- не наблюдаются другие признаки простудных заболеваний;
- кашлеобразные приступы усиливаются при определённых обстоятельствах – при приближении животного или при определённом запахе;
- может наблюдаться сезонное обострение кашля – при аллергии на растительные компоненты.
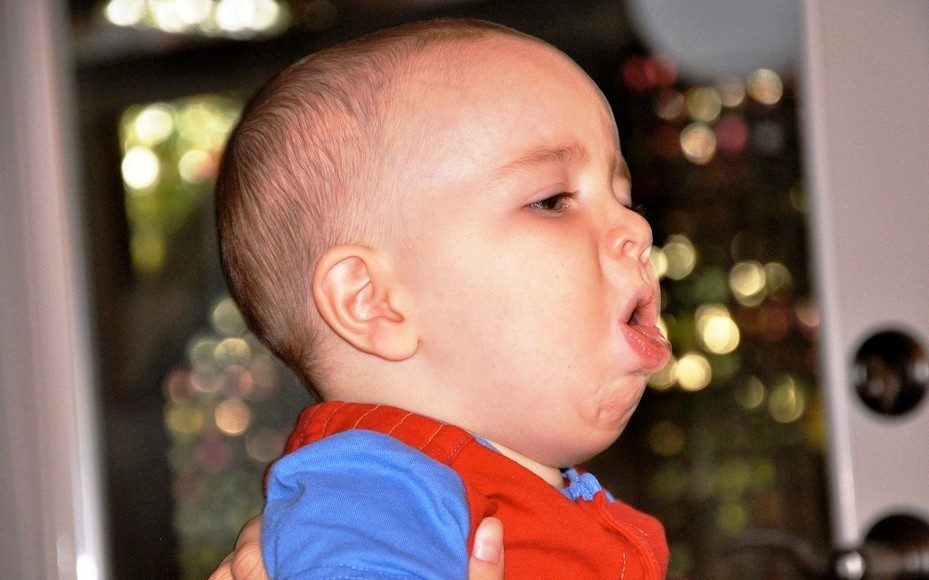 как определить аллергический кашель у ребенка
как определить аллергический кашель у ребенка
Кроме приступов кашля, аллергические реакции сопровождаются и другими явно выраженными показателями:
- покраснением глазного яблока;
- отёком лица;
- обильным слезотечением;
- прозрачными выделениями из носа;
- отёками гортани, носовых пазух, других органов;
- покраснением и зудом гортани.
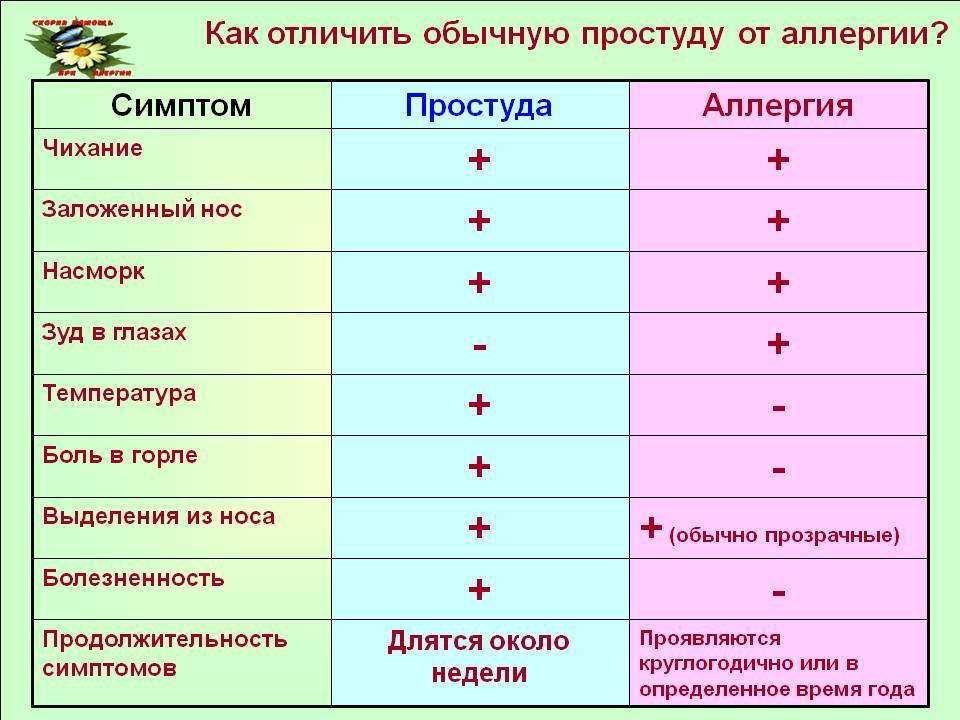
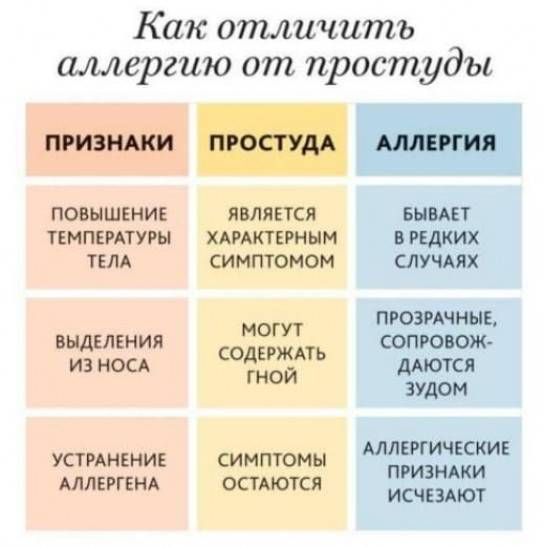
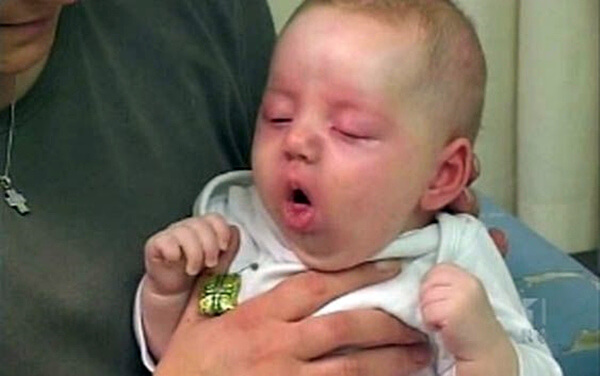 Такой кашель очень отличается от обычного при простуде
Такой кашель очень отличается от обычного при простуде
Симптомы и признаки аллергии у ребенка: сильные приступы кашля
Аллергены могут создавать серьёзные проблемы в дыхательной системе ребёнка. Причём кашель может появиться в любом возрасте. Он связан с воспалительными процессами в трахеях, бронхах, слизистой оболочке горла. Без лечения кашель утяжеляется и приводит к появлению хронических заболеваний или таких опасных острых состояний, как одышка и приступы удушья.
Причины
Предрасположенность к аллергии может передаваться генетически или возникать вследствие неправильных условий жизни. Длительное пребывание в сырых, пораженных грибком помещениях, неправильное питание и неблагоприятная экологическая обстановка способствуют появлению аллергических реакций в виде кашля.
Чем лечить мокрый кашель у ребенка читайте тут.
Аллергены попадают в организм чаще всего через дыхательную систему. Там происходит их первая встреча с клетками иммунной системы. Они должны распознать новоприбывшие вещества и передать информацию о них лимфоцитам. Если в цепи случается сбой, то иммунная система идентифицирует безобидную пыль как опасный элемент.
Лимфоциты начинают вырабатывать иммуноглобулин – защитный белок. Он включается в борьбу с аллергеном. Специфические клетки начинают вырабатывать и выбрасывать в кровь гистамин, который расходится по всем органам, вызывая отеки, зуд, кашель и удушье.
Причины аллергического кашля зависят от вида аллергии. Сегодня популярна версия, что у детей аллергия появляется из-за трепетного отношения родителей к гигиене. Инна Данилычева, научный сотрудник Института иммунологии, считает, что чрезмерная чистота не способствует формированию иммунитета у ребёнка. А умеренные загрязнители, наоборот, тренирует иммунную систему.
Как правильно делать ингаляции при кашле у детей читайте здесь.
Какими бы ни были причины, кашель нужно лечить. И заниматься этим должен специалист. Диагностика аллергических заболеваний проводится в лабораториях путём проб на выявление аллергена, а лечение назначает врач.
Как отличить от простудного и других видов кашля
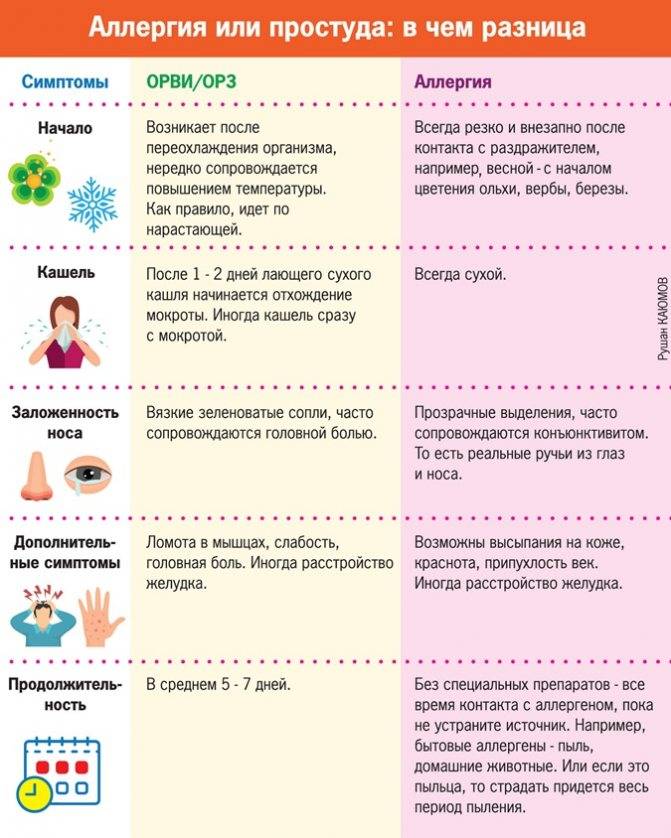
Кашель, вызванный аллергией, не может быть продуктивным. Он всегда сухой, иногда лающий, не проходит, пока не устранить причину его появления.
 Главные отличия аллергического кашля от простудного.
Главные отличия аллергического кашля от простудного.
Основные признаки аллергического кашля у детей:
- Начинается внезапно.
- Приступы кашля затяжные.
- Состояние не меняется, если не устранён аллерген.
- Приступы обостряются летом и зимой, или во время массового цветения растений.
- В ночное время кашель проявляется наиболее остро, иногда только во время контакта с аллергеном или сразу после соприкосновения с ним.
- Кашель сухой, если мокрота отделяется, то она прозрачная, бесцветная, без гноя.
- Кашель не сопровождается повышением температуры и другими проявлениями простуды, однако, возможно появление ринита, зуд в носу, чихание.
Любой предмет, продукт или вещество в современном мире может быть аллергеном. Пищевую аллергию чаще всего вызывают экзотические фрукты и овощи, кофе, копчености, еда с консервантами, грибы, мёд, яйца.
Моющие средства с едким запахом, например, «Доместос» и другие хлорсодержащие вещества тоже вызывают аллергический кашель у детей. А также прогулка возле шоссе с активным движением транспорта, поход в магазин с сильными запахами, попадание в организм непривычного белка во время вакцинации, контакт с шерстью животных.
Рекомендуем вам ознакомиться с симптомами кашля при щитовидке в данном материале.
Однако, не только аллергия вызывает сухой кашель. Причиной могут являться гельминтозы. Во время миграции личинки аскарид попадают в ткани легких, вызывая покашливание. Поэтому диагностика аллергического кашля предусматривает исключение гельминтоза.
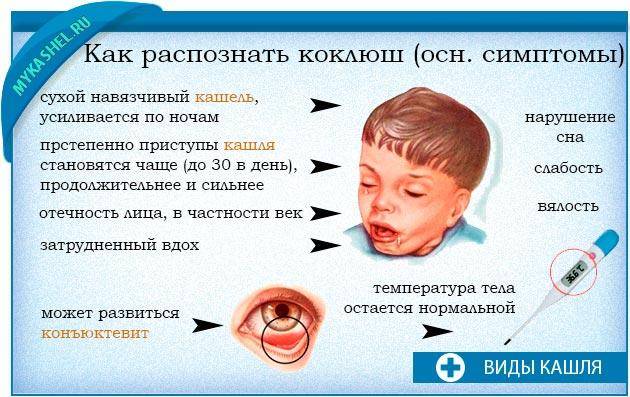
Сложно отличить на первых стадиях коклюшный кашель от аллергического. Он становится спазматическим, с характерным свистящим вдохом, лишь на третьей неделе. Такой кашель можете перейти в аллергический. Лечение этого заболевания своими силами опасно.
Причины кашля после еды подробно описаны в данной статье.
Простой тест поможет определить наличие спазма в бронхах, как одного из симптомов аллергического кашля. Для этого нужно держать лист бумаги за края перед лицом ребёнка. Он должен сильно дуть на бумагу. Если усилий будет достаточно для того, чтобы лист принял горизонтальное положение, то с бронхами всё в порядке, если нет – нужно пройти обследование.
Как часто болеют дети?
Дети до 5 лет в среднем переносят до 8 эпизодов ОРВИ в год. В детских садах особенно высока заболеваемость на первом и втором году посещения – на 10-15% выше, чем в другое время.
Количество обращений к педиатрам с ОРВИ увеличивается с сентября по апрель, а на период с февраля по март приходится пик заболеваемости. В летние месяцы заболеваемость снижается примерно в 3-5 раз.
Дети особенно уязвимы к гриппу. Причиной тому является недостаточно сформированный иммунитет. Распространение вируса в детских коллективах (в школах, в детских садах, в интернатах) происходит очень стремительно.
Как облегчить приступ?
1.
Если малышу больше двух лет, приготовьте луково-медовый сироп. Измельчите небольшую луковицу (в блендере, на терке, или просто очень мелко нарежьте), смешайте полученную массу с медом (его можно заменить сахарным песком). Пусть немного постоит, пустит сок. Слейте, а массу отожмите. Полученный сироп дают детям по чайной ложке до 5-6 раз в день. Не переусердствуйте. Иначе у крохи может начаться рвота.
2.
Для того, чтобы облегчить приступ аллергического кашля у ребенка старше трех лет, можно приготовить яичную болтушку. Как следует, перемешайте столовую ложку меда (его лучше предварительно нагреть, но ни в коем случае не доводить до кипения!), столько же топленого сливочного масла и один сырой яичный желток. Это суточная доза лекарства. Если ребенок может – пусть скушает за один раз, нет – разделите, чтобы было несколько приемов. Давайте за полчаса до еды.
3.
Состояние ребенка, страдающего приступами аллергического кашля можно улучшить и еще одним сладким лакомством. Несколько желтых и спелых плодов протрите через сито или измельчите в блендере. Полученную массу разбавьте горячим сахарным сиропом (в пропорции два средних банана на стакан воды, сахар – по вкусу). Смесь давайте выпить малышу, когда она теплая, почти горячая.
4.
Напоследок – еще один рецепт, который поможет снять аллергический кашель. Сок одного большого лимона отожмите в стакан (если туда же попадают кусочки мякоти – ничего страшного). Влейте две столовые ложки глицерина, а затем добавьте меда столько, чтобы стакан был полон. Давайте лекарство 4-6 раз в день, дошкольникам – чайная ложка, ребятам постарше – десертная.
Доктор Комаровский об аллергическом кашле: видео
Признаки аллергического кашля
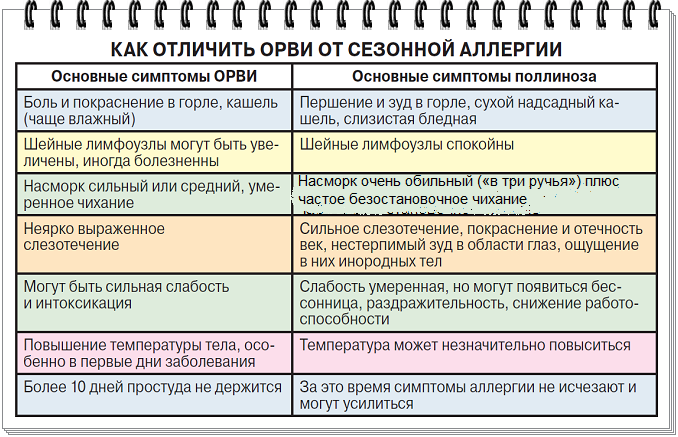
Кашель возникает, как симптом ОРВИ или аллергии, в результате отека слизистой верхних дыхательных путей.
В 90% случаев, по мнению известного детского врача доктора Комаровского, такие признаки, как покашливание, чихание, кашель сухой или влажный, появляются при ОРВИ.
Лишь 10% случаев приходится на долю аллергии, вызванной аллергическим ринитом, бронхиальной астмой, аллергической реакцией на продукты питания. Все перечисленные состояния характеризуются типичными для них симптомами, по которым можно отличить их от ОРВИ, гриппа или бактериальной инфекции дыхательных путей.
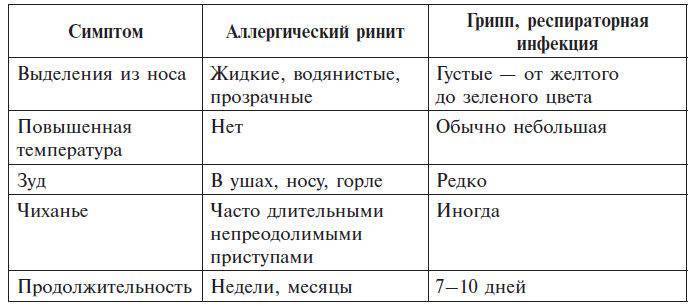
Сухой кашель, вызванный раздражением носоглотки аллергенами, сопутствует у детей сезонному и круглогодичному аллергическому риниту. Различают по характеру протекания аллергический ринит:
- сезонный или поллиноз – совпадает с периодом появления в воздухе пыльцы растений, которая выступает аллергеном;
- круглогодичный – симптомы появляются при контакте с бытовыми аллергенами, среди которых домашняя пыль, плесень, средства гигиены, перо подушки, шерсть животных, табачного дыма, холода, физического усилия.
При кашле, вызванном аллергическим ринитом, мокрота не образуется, как при ОРВИ, а выделяющаяся слизь в конце приступа затекает из полостей носа. Влажный кашель не характерен для аллергии.
Кашель при аллергии всегда сухой, а появление влажной мокроты во время приступа указывает на формирование инфекционного заболевания у ребенка.
- Если во влажной мокроте не присутствует желтовато-зеленоватого гноя, то инфекция вирусная.
- Присутствие гноя в мокроте, выделяющейся во время кашлевого приступа, указывает на бактериальную инфекцию.
При насморке, вызванном аллергией, обильно выделяется водянистая прозрачная слизь, не имеющая запаха или признаков присутствия гноя, крови. И выделяется слизь не во время кашлевого приступа, т. е., не откашливается, а появляется после окончания приступа.
Аллергический кашель у грудничков
Причиной аллергии в виде кашля у детей служит контакт с пыльцой растений, домашними животными. Аллергический кашель возникает, как реакция на присутствие в воздухе табачного дыма. Но все эти и другие возможные причины аллергии полностью исключаются из окружения грудничка.
Как же возникает аллергический кашель у грудного ребенка, и чем лечить такое заболевание?
Аллергия у грудничков проявляется, в первую очередь, атопическим дерматитом, который сопровождается такими симптомами, как:
- зуд кожных покровов;
- румяные и шершавые на ощупь щечки;
- покраснение на ягодицах;
- сухой, тонкой, чувствительной кожей, склонной к появлению опрелостей;
- появлением на волосистой части головы чешуек сухой кожи;
- пеленчатый дерматит;
- появление пузырьков, язвочек на коже при поражении глубоких слоев.
Атопический дерматит – это распространенное явление у грудничков. По статистике атопией страдает до 40% младенцев.
В большинстве случаев, по мере созревания иммунной системы, аллергия к 3 годам исчезает. Но у части детей атопический дерматит перерастает в аллергический ринит, бронхиальную астму.
Если кашель у грудничка сопровождается симптомами атопии, это указывает на аллергию и говорит о развивающемся аллергическом рините. На странице «Аллергический ринит» рассказано о причинах и симптомах данного заболевания у детей подробно.
Неаллергический кашель у грудничков
При отсутствии симптомов аллергии приступы сухого кашля у грудничка могут вызываться:
- затеканием грудного молока в дыхательные пути при кормлении;
- скоплением слюны в полости рта;
- пересыханием слизистой из-за сухого воздуха в помещении;
- воздухом, загрязненным табачным дымом, пылью;
- присутствием инородного тела в дыхательных путях;
- отитом – если легко нажать на козелок ушной раковины, при отите малышу будет больно;
- в ночное время — стеканием слизи по задней стенке носоглотки;
- респираторной инфекцией.
Кашель при аллергии и ОРВИ
В первую очередь нужно обратить внимание на время появления кашля. Если приступы возникают в определенный сезон года, сопровождаются сильным насморком с прозрачным отделяемым, слезотечением, зудом в носу, то, вероятнее всего, у ребенка сезонный аллергический насморк
Первая помощь при аллергическом кашле
Если присутствует сухой аллергический кашель у ребенка — чем лечить, подскажет врач после определения основного аллергена. Однако случаются ситуации, когда приступ кашля появляется внезапно, тогда родители должны создать благоприятные условия и оказать малышу первую помощь, которая состоит из следующих действий:
- Успокоить ребенка, дать ему пить теплый напиток: молоко, чай, компот.
- Доступ свежего воздуха.
- По мере возможности устранить контакт с аллергеном.
- Дать антигистаминный препарат: Супрастин, Тавегил, Эриус или другое лекарство.
- Дать ребенку выпить спазмолитик: Но–шпа или Неофелин. Такие препараты снимают спазм бронхов, тем самым улучшают поступление воздуха в дыхательные пути.

Антигистаминные препараты – первая помощь при аллергии
Если кашель не прекращается, при этом родители замечают, что ребенку трудно дышать, присутствуют свистящие хрипы, нужно вызывать Скорую помощь. В тех случаях, когда такие приступы присутствовали не первый раз или ребенок, болеет бронхиальной астмой, купировать симптомы можно при помощи бронхорасширяющих препаратов: Беротек, Вентолин, Сальбутамол. Выпускаются такие лекарства в форме дозированного ингалятора или небулах для ингаляций.
Как лечить аллергический кашель у детей – решает врач, но в основном лечение амбулаторное. Госпитализации поддаются только дети до 2-х лет или те, у кого состояние среднее тяжелое или критическое.
Методы лечения
Лечение аллергического кашля у детей должно проводиться комплексно и состоять как из лечебных мероприятий, направленных на устранение основного симптома, так и профилактику осложнений. Лечебная терапия при аллергическом кашле этиотропная, то есть включает иммунотерапию, симптоматическую терапию, устранение контакта с аллергеном.
В основном врач может назначить следующие препараты:
- Антигистаминные лекарства — основа терапии аллергического кашля: «Димедрол», «Супрастин», «Тавегил», «Эриус», «Зиртек» и другие, которые подавляют агрессивность аллергена, снимают отек слизистых. Действие некоторых препаратов сохраняется в течении 24 часов.
- Спазмолитики: Неофилин, Но – шпа — снимают спазм бронхов.
- Отхаркивающие препараты – относятся к симптоматическому лечению, позволяют облегчить отделение мокроты, сделать кашель продуктивным: Мукалтин, Амброксол, Лазолван.
- Бронхорасширяющие препараты: «Беротек», «Сальбутамол», «Беродуал». Назначаются при отдышке, приступах удушья. Применение таких лекарств позволяет улучшить состояние ребенка уже через 5 минут после приема.
- Энтеросорбенты – помогают очистить организм от аллергенов: «Полисорб», «Полифепам», «Энтеросгель».
Бронхорасширяющие препараты для купирования аллергического кашля и приступов удушья.
В некоторых случаях врач рекомендует родителям пройти процедуру Плазмоферез, которая состоит из очищения крови от аллергенов. Любой из лекарственных препаратов должен назначать врач индивидуально для каждого ребенка. Длительность лечебной терапии может занять от 3-х до 10 дней. Прежде чем принимать любой препарат, нужно ознакомится с тем, что пишет инструкция.
ВАЖНО: Помимо медикаментозного лечения важно определить аллерген и устранить его контакт с ребенком
Некоторые родители используют народные средства, но несмотря на то, что цена на такое лечение мелочная, многие врачи не рекомендуют такое лечение, поскольку многие травы или другие натуральные компоненты способны вызывать аллергию, что только ухудшит состояние ребенка.
Некоторые родители используют народные средства, но несмотря на то, что цена на такое лечение мелочная, многие врачи не рекомендуют такое лечение, поскольку многие травы или другие натуральные компоненты способны вызывать аллергию, что только ухудшит состояние ребенка.
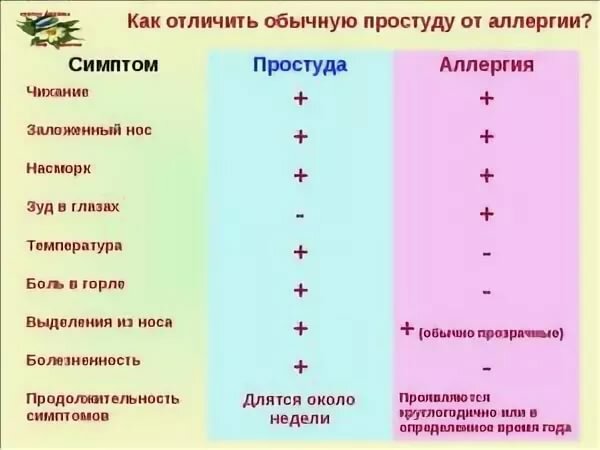
Как отличить аллергический кашель от простудного
Многие родители не знают, как определить происхождение неконтролируемых спазмов гортани и горла. В большинстве случаев, для понимания первоисточников неприятного симптома и подбора правильного, эффективного лечения следует вспомнить, не было ли у ребенка контакта с возможными аллергенами, например, с животными или бытовой химией.
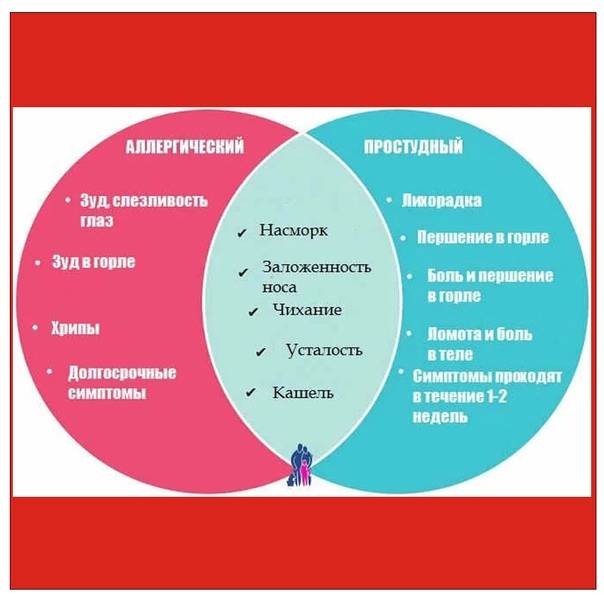
Понять какой кашель при аллергии возникает у детей можно по следующим симптомам:
- неприятные проявления патологического состояния появляются внезапно;
- аллергический кашель у ребенка обычно длится более 3-х недель, иногда несколько месяцев;
- спазмы не сопровождаются повышением температуры тела, ознобом, немотивированной слабостью;
- почти всегда есть сопутствующие признаки, неправильного ответа иммунной системы на раздражители (насморк, слезливость, зуд и першение в горле).
Важно знать, что кашель при аллергии не всегда сухой. Иногда спазмы влажные с отхождением мокроты
При этом слизь бесцветная или стекловидная. В редких случаях (пищевые отравления, контакт с ядами) возможно появление отеков, покраснения, диареи, рвоты, конъюнктивита.

Врачи рекомендуют родителям внимательно следить за состоянием здоровья детей, имеющих предрасположенность к аллергическому кашлю.
Иногда симптомы указывают на появление бронхиальной астмы или обструктивного бронхита. Такие заболевания требуют немедленного лечения.
Возможные причины кашля
Чтобы понять, почему появляется кашель, важно знать, как работает дыхательная система. Дело в том, что даже в здоровом организме каждый день появляется слизь. С ее помощью верхние и нижние дыхательные пути очищаются от различных загрязнений
Это естественное состояние организма. Если возникают какие-либо нарушения, то железы, выделяющие секрет, начинают работать интенсивнее и в итоге появляется мокрота различной вязкости
С ее помощью верхние и нижние дыхательные пути очищаются от различных загрязнений. Это естественное состояние организма. Если возникают какие-либо нарушения, то железы, выделяющие секрет, начинают работать интенсивнее и в итоге появляется мокрота различной вязкости.
Сухой кашель еще более опасен, ребенку тяжело откашляться и он может, например, заплакать, что только усилит приступ. В особо тяжелых случаях сухой кашель у малыша может заканчиваться рвотой.
Кашель у новорожденных, как правило, не считается патологией, так как обусловлен физиологическими изменениями в организме малыша, готовящегося к появлению на свет. Дело в том, что еще при нахождении в утробе в дыхательных путях ребенка появляется некая жидкость, малыш заглатывает ее, учась вдыхать. После родов она выходит или же ее откачивают, но часто не полностью. Именно эту жидкость пытается откашлять новорожденный.
Если кашель наблюдается у ребенка в возрасте от двух до шести месяцев, то наиболее вероятно, что это следствие пересыхания слизистой оболочки верхних дыхательных путей.
В данном случае достаточно увлажнить воздух в помещении при помощи специальных приборов или разложить на батареи мокрую ткань
Аналогичный эффект может вызвать и раздражение слизистой, поэтому важно следить, чтобы ребенок дышал чистым воздухом. Однако данный вид кашля также считается нормальным явлением и не относится к патологиям. Тем не менее, в таком состоянии у малыша выше шанс получить инфекцию и поэтому стоит принять меры как можно быстрее, пока кашель не превратился в симптом заболевания
Тем не менее, в таком состоянии у малыша выше шанс получить инфекцию и поэтому стоит принять меры как можно быстрее, пока кашель не превратился в симптом заболевания.
Нередко грудные детки, вынужденные в силу возраста есть лежа, попросту давятся едой, в результате чего и появляется кашель. В данном случае достаточно просто придать ребенку вертикальное положение и подождать пока он успокоится. Затем можно кормить дальше.
Иногда кашель может возникать также в период, когда режутся зубки, то есть в возрасте от 6 до 8 месяцев. В данном случае симптом провоцирует повышенное слюноотделение.
Помимо физиологических причин кашель может провоцировать и простуда, во время которой, как правило, воспаляется носоглотка. В этом случае кашель приступообразный и может возникать как отдельно, так и вместе с другими симптомами простуды. Чаще всего кашель вызывают такие болезни как:
- Ларингит,
- Отит,
- Синусит,
- Ринит,
- Фарингит,
- Тонзиллит,
- Гайморит,
- Назофарингит.
Кроме простудных кашель также могут вызывать еще и более серьезные заболевания, такие как:
- Трахеит,
- Пневмония,
- Бронхиолит,
- Абсцесс легких,
- Бронхит,
- Саркоидоз,
- Бронхиальная астма,
- Эмпиема плевры.
Помощь
Педиатры рекомендуют при появлении неблагоприятных симптомов обратиться к доктору. Он проведет аускультацию (прослушивание) легких при помощи фонендоскопа. Если кашель связан с чрезмерной секрецией слизи или повышенным слюноотделением, здоровье растущего организма в безопасности. В этом случае нужно следовать врачебным рекомендациям, чтобы облегчить самочувствие маленького пациента:
- Ежедневные прогулки на свежем воздухе
- Поддержание оптимального уровня влажности воздуха в жилом помещении
- Ежедневная влажная уборка жилья
- Очищение носа от слизи при помощи аспиратора
- Обильное теплое питье
- Увлажнение слизистых оболочек в носу, промывание носа растворами с морской водой (Аквалор, Аквамарис)
Аспираторы для удаления слизи из носовых ходов отличаются по стоимости и способу применения. Наиболее простой, недорогой и действенный вариант – спринцовка из резины. Ее необходимо сжать, после чего ввести наконечник поочередно в ноздри и разжать, извлекая слизь.
Аспиратор для удаления слизи из носа
Вакуумные назальные аспираторы не слишком просты в использовании, поэтому не каждый решится их использовать. Для применения вакуумного аспиратора необходим пылесос, который позволит вытянуть слизь из носовых ходов. Главный недостаток данного устройства – шумность во время проведения процедуры.
Электрические устройства максимально эффективны и управляются при помощи специальной кнопки, что позволяет быстро и удобно извлечь слизь, но их стоимость достаточно высока.
Оптимальный вариант – механический назальный аспиратор. Внешне он представляет собой емкость для извлечения слизи со специальным наконечником и трубочкой. Наконечник вводится в ноздри маленького пациента, а при помощи трубочки производится всасывание воздуха при помощи рта. Устройство имеет сменные фильтры, предотвращающие попадание отделяемого в полость рта родителя.
Диагностика поллиноза
Если у вас возникают подозрения на развитие поллиноза необходимо, прежде всего, обратиться за квалифицированной помощью к терапевту или аллергологу
Очень важно исключить наличие заболеваний, имеющие сходное течение. Прежде всего, это ОРЗ (ОРВИ), острый трахеит или бронхит. Важно помнить, что только опытный аллерголог-иммунолог с помощью современного диагностического оборудования, может с точностью поставить правильный диагноз и назначить адекватное лечение
Важно помнить, что только опытный аллерголог-иммунолог с помощью современного диагностического оборудования, может с точностью поставить правильный диагноз и назначить адекватное лечение. Лечение и диагностику поллиноза в Национальном медицинском исследовательском центре оториноларингологии ФМБА России успешно проводят специалисты отделения аллергологии и иммунологии
Прежде всего, для выставления диагноза «поллиноз» аллерголог-иммунолог проводит тщательный сбор и анализ анамнеза пациента, тщательный осмотр. При необходимости врач-оториноларинголог проводит риноскопию для определения состояния носовой полости, ее отечности и сужения носовых ходов
Лечение и диагностику поллиноза в Национальном медицинском исследовательском центре оториноларингологии ФМБА России успешно проводят специалисты отделения аллергологии и иммунологии. Прежде всего, для выставления диагноза «поллиноз» аллерголог-иммунолог проводит тщательный сбор и анализ анамнеза пациента, тщательный осмотр. При необходимости врач-оториноларинголог проводит риноскопию для определения состояния носовой полости, ее отечности и сужения носовых ходов.
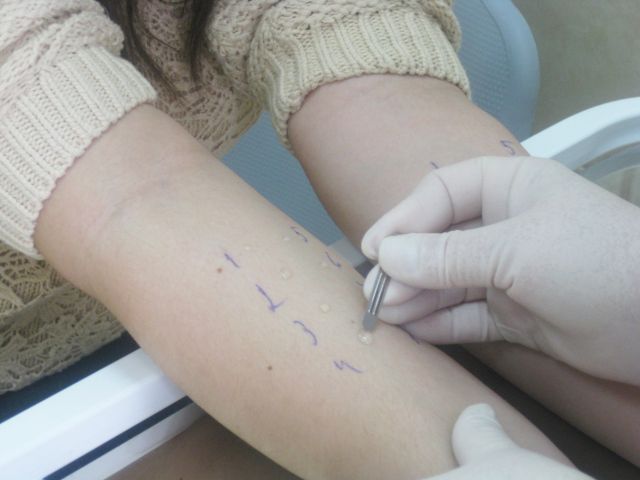
В нашем Центре специалист-аллерголог проводит комплексную аллергодиагностику пациенту для уточнения причинно-значимого аллергена. Аллергообследование проводится с использованием самых современных методов диагностики. Кожные тесты позволяют выявить аллерген уже через 20 минут после начала проведения теста.
Кожное аллерготестирование хорошо себя зарекомендовало и для диагностики бытовой аллергии (аллергии на домашнюю пыль, микроскопического клеща, библиотечную или книжную пыль), аллергии на домашних животных (эпидермальной аллергии), пищевой аллергии.
Кожные тесты – это безопасный и высокоинформативный метод обследования. Такие тесты целесообразно проводить вне обострения аллергического заболевания. В НМИЦО проводится так называемое «прик-тестирование» — это наиболее современный метод кожных тестов. Преимущество «прик-тестирования» по сравнению с классическими скарификационными тестами заключается в меньшей травматизации кожи при более высокой специфичности реакции (т.е. исключается неспецифическая реакция кожи на скарификационное воздействие, уменьшается вероятность «ложноположительного» результата).
Техника проведения пробы заключается в нанесении на кожу предплечья маленьких капель, содержащих различные аллергены. Затем проводится минимальный поверхностный прокол кожи («прик» означает укол), а затем, через 20 минут после нанесения, производится визуальный анализ произошедшей реакции. При наличии аллергии в месте нанесения виновного аллергена возникает волдырная реакция. По размеру волдыря определяется степень реакции.
Кожное тестирование больным поллинозом желательно проводить в осеннее-зимний период. Рекомендуется проведение тестов после прекращения приема противоаллергических средств, так как на фоне приема антигистаминных препаратов происходит «блокировка» кожи и тесты могут показать ложноотрицательный результат. При необходимости пациенту проводится анализ крови на наличие аллергических антител (иммуноглобулинов Е, IgE) к самым разнообразным аллергенам. Этот анализ можно делать пациентам любого возраста вне зависимости от проводимого лечения и фазы заболевания.
Лечение аллергии у детей
На сегодняшний день нет лекарств, помогающих полностью вылечиться от аллергии. При этом есть множество способов избежать неприятных реакций организма или эффективно с ними бороться.
В случае с детьми одним из «докторов» является время. По мере взросления и адаптации организма к окружающей среде, у большинства детей формируется корректный иммунный ответ, и аллергия пропадает.
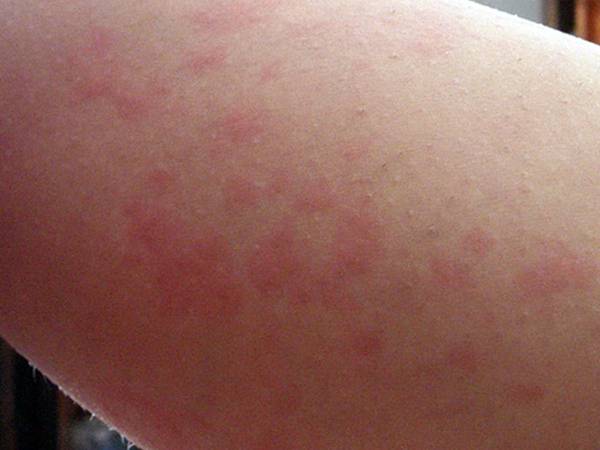
Для эффективной борьбы с симптомами аллергии у детей нужно как можно быстрее выявить источник раздражения и прервать контакт с ним.
- Если источником аллергии является домашняя пыль – следует раз в неделю проводить генеральную уборку, по возможности отказаться от ковров, глубоко очищать мебель, шторы, шкафы и другие места возможного скопления грязи.
- Для очищения воздуха могут использоваться специальные вентиляторы-«мойки» воздуха и фильтры, которые очищают воздух от витающей в нём пыли, а также могут увлажнять его.
- У младенцев, которые находятся на грудном вскармливании, пищевую аллергию могут вызывать продукты, которые употребляет кормящая мамочка. Например, девушка поела клубники или апельсинов, а у ребёнка после кормления появилось раздражение на коже. Также возможна негативная реакция на витамины и другие добавки в детские молочные смеси.
- При сильных проявлениях болезни, в качестве лечения аллергии у детей назначаются антигистаминные препараты – они блокируют рецепторы, взаимодействующие с опасными веществами, что значительно снижает проявление реакции. Но такие препараты используются только по назначению врача – многие из них предназначены только для взрослых пациентов.
- Такжесуществуют специальные препараты – сорбенты, ускоряющие процесс выведения аллергена из организма. В аптеках представлен широкий ассортимент таких лекарств для приёма внутрь, которые подходят самым маленьким детям.
- Кроме того, назначаются противовоспалительные (гормональные и негормональные) препараты местного действия, при необходимости системные гормональные препараты.
Способы лечения
Врачу необходимо определить, о какой патологии идет речь и лечить выявленную первопричину заболевания. Только опытный лор-врач и при наличии диагностического оборудования может правильно оценить состояние ребенка. Для постановки диагноза могут понадобиться: анализы крови, лабораторная диагностика (аллергологические, бронходилятационные и бронхопровокационные тесты, исследование мокроты), рентген и КТ грудной клетки.
Выбор метода терапии зависит от характера заболевания. Среди лекарств назначают: противокашлевые, отхаркивающие, муколитические, обволакивающие, антигистаминные препараты. Хорошо зарекомендовала себя в лечении физиотерапия:
- облучение ультрафиолетом;
- галотерапия;
- прогревания;
- использование аппарата «Милта».
Назначенное детским отоларингологом комплексное лечение обязательно вскоре даст свои результаты. Врачи «Клиники уха, горла и носа» добьются быстрого и эффективного облегчения состояния вашего ребенка при кашле. Звоните нам для записи на прием!
Лечение аллергического кашля у детей
Комплексное лечение аллергического кашля у детей направлено на снижение чувствительности к аллергену (десенсибилизацию), избавление от него по мере возможности (иммуннотерапия), а также на снятие симптомов — спазма бронхов.
Для снижения чувствительности к аллергену, в качестве средств общего лечения аллергического кашля у детей, применяются антигистаминные (противоаллергические) препараты. Они блокируют гистамин — медиатор реакций организма человека на аллергены.
Необходимо отметить, что часто назначаемые противоаллергические препараты первого поколения (димедрол, дипразин, супрастин, пильфен, пипольфен, тавегил) оказывают не только седативное (успокоительное) воздействие и вызывают сонливость. Среди негативных побочных эффектов этих популярных лекарств обнаружено их влияние на формирование нервных соединений у детей даже при средних терапевтических дозах. Помимо этого, прием данных медпрепаратов приводит к сухости слизистой дыхательных путей, то есть кашель может стать интенсивнее с густой мокротой впридачу. Именно по этой причине эти лекарства дают детям максимум пять дней. К примеру, тавегил (он же клемастин) строго противопоказан детям до года. А детям в возрасте до 12 лет его назначают по 0,5 таблетки 2 раза в день (до еды, запивая небольшим количеством воды).
У антигистаминных препаратов последнего поколения — кларитина, фенистила, зиртека, кестина — седативного эффекта нет. Так, кларитин (он же ломилан, лотарен, клаллергин и др.) выпускается в форме таблеток и сиропа. Доза препарата для детей от 2 до 12 лет — 5 мл сиропа (1 чайная ложка) или полтаблетки (5 мг) при массе тела не выше 30 кг; для детей старше 12 лет суточная доза составляет 1 таблетку (10 мг) или 2 чайные ложки сиропа.
Самое лучшее, хотя и самое длительное (в течение трех-пяти лет) лечение любой аллергии и аллергического кашля у детей — аллерген-специфическая иммунотерапия (АСИТ), которая «приучает» иммунную систему организма к аллергенам. Метод основан на введении пациенту постепенно увеличиваемых доз того самого аллергена, который вызывает аллергическую реакцию. Как утверждают аллергологи, в результате этого лечения иммунная система просто перестает реагировать на ранее не переносимый раздражитель.
Симптоматическое лечение аллергического кашля у детей ведется с помощью лекарств- спазмолитиков, которые, уменьшают или совсем снимают спазм бронхов и приступы кашля. Препарат беротек в виде 0,1%-го раствора для ингаляций противодействует развитию бронхоспастических реакций. Он назначается детям 6-12 лет по 5-10 капель, старше 12 лет — по 10-15 капель на одну ингаляции. Ингаляции проводятся не более четырех раз в день, перед применением препарат нужно развести в одной чайной ложке физраствора.
Эффективное отхаркивающее средство солутан (раствор для приема внутрь) принимается детьми от года до 6 лет по 5 капель трижды в течение дня; от 6 до 15 лет — по 7-10 капель. Детям 2-6 лет лучше применять аэрозоль для ингаляций сальбутамол (вентолин) — по 1-2 мг 3 раза в день.
Сироп от кашля гликодин с терпингидратом и левоментолом нужно принимать 3-4 раза в день: детям в возрасте 4-6 лет — по четверти чайной ложки, 7-12 лет по половине чайной ложки. А препатат флуифорт в виде сиропа оказывает муколитическое (разжижающее мокроту) и отхаркивающее действие. Детям в возрасте от 1 до 5 лет назначают по половине чайной ложки 2-3 раза в сутки, более старшим детям – по чайной ложке трижды в день.