Что требует особого внимания
Не всегда боли в груди указывают на сердечную проблему. Часто неприятные ощущения являются следствием заболевания другого внутреннего органа
Но, если ребенок регулярно жалуется на боли в сердце, родителям стоит обратить пристальное внимание на следующие признаки:
- периодичность болей;
- продолжительность приступа;
- характер симптоматики: острые, ноющие или тупые боли;
- после чего появляются неприятные ощущения;
- дополнительные признаки: головокружение, одышка, слабость, отеки.
Важно запомнить все детали, чтобы потом подробно описать их детскому кардиологу в Калининграде. Характер течения приступов боли тоже имеет огромное значение при диагностике
Диета
При миокардите следует обеспечить ребенку правильное питание. При легкой форме болезни рекомендовано ограничение потребления углеводов (исключение сдобы, шоколада и ограничение макаронных изделий, блинов, выпечки). Не следует кормить ребенка наваристыми бульонами, жирным мясом, копчеными и острыми блюдами, солениями.
Даже такие фрукты, как виноград, сливы, твердые сорта груш и яблок, не нужно давать ребенку при миокардите.
А что же можно давать? Больному ребенку будут полезны следующие продукты:
- нежирная говядина и курица;
- печень;
- рыба (хек, треска, минтай, щука, судак);
- яйца (3 шт. в неделю) в виде омлета;
- любые каши;
- овощи (морковь, картофель, цветная капуста, помидоры, огурцы, свекла, петрушка и салат).
Не запрещены кисломолочные продукты и молоко. Побаловать сладкоежку можно зефиром, мармеладом, медом или вареньем (при отсутствии аллергии). Разрешены также мягкие сорта свежих фруктов и сухофрукты.
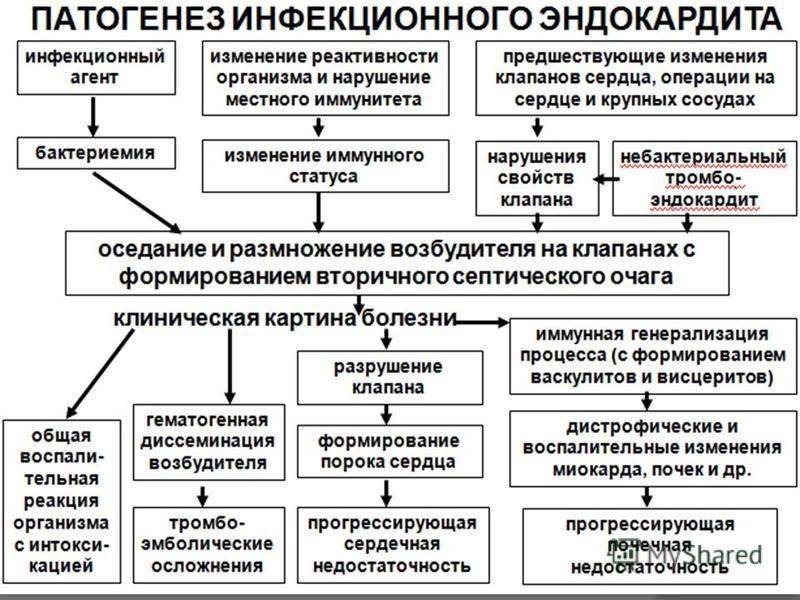
Этиология и патогенез заболевания

Возбудитель аденовирусной инфекции характеризуется весьма значительной степенью устойчивости во внешней среде, что обусловливает высокую контагиозность заболевания. В связи с этим, вспышки нередки в детских дошкольных учреждениях. При комнатной температуре аденовирусы могут сохранять жизнеспособность до двух недель. Вирус способен выдерживать получасовое нагревание и неоднократное замораживание; погибает он только при кипячении и при обработке помещения ультрафиолетовой лампой.
Источником возбудителя является инфицированный человек. Вирус выделяется с секретом носоглотки и калом. Больной представляет опасность для окружающих в течение трех-четырех недель от момента заражения. Чаще всего передача происходит воздушно-капельным путем. Возможно также алиментарное заражение (фекально-оральная передача при недостаточном уровне личной гигиены) и распространение вируса контактно-бытовым путем. Возбудитель может присутствовать в открытых водоемах и попадать в организм при случайном заглатывании воды.
Продолжительность инкубационного периода в различных случаях колеблется в пределах от 1-2 до 12 дней. У инфицированного ребенка могут еще отсутствовать характерные симптомы, но выделение возбудителя в окружающую среду уже происходит.
Обратите внимание: вероятность заражения грудничка сравнительно невелика, поскольку малыша надежно защищают антитела, присутствующие в организме матери и получаемые с грудным молоком. После перенесенной аденовирусной инфекции у детей вырабатывается иммунитет, который сохраняется 5-8 лет
Следует отметить, что иммунитет отличается типоспецифичностью, а типов аденовируса выявлено уже более 50. В связи с этим, перенесенное заболевание не страхует от заражения другой разновидностью вируса данной группы
После перенесенной аденовирусной инфекции у детей вырабатывается иммунитет, который сохраняется 5-8 лет. Следует отметить, что иммунитет отличается типоспецифичностью, а типов аденовируса выявлено уже более 50. В связи с этим, перенесенное заболевание не страхует от заражения другой разновидностью вируса данной группы.
«Входными воротами» для аденовируса становятся слизистые оболочки органов респираторной и пищеварительной системы, а также конъюнктивы глаз. Проникнув в эпителий, вирус активно размножается, убивая клетки в течение нескольких часов. Характерной особенностью заболевания является высокая вероятность поражения возбудителем клеток лимфоидной ткани.
Симптомы и признаки ОРЗ у детей
Симптоматика различается, в зависимости от локализации воспалительного процесса:
В связи с особенностью анатомии дыхательных путей (у детей они более узкие) и высокой предрасположенностью слизистых оболочек к отечности, часто появляются симптомы нарушения проходимости, заложенность.
Сколько дней у детей держится температура при ОРЗ?
Повышение температуры тела – это признак инфекционного процесса в организме и реакции на воспаление. Это защитная функция – так организм борется с инфекцией. При повышенной температуре стимулируются иммунные реакции.
То, сколько дней у ребенка при ОРЗ будет держаться температура, зависит от правильности лечения и общего состояния здоровья. Вместе с ней обычно появляются мышечные боли, общая слабость, головная боль, болезненность глазных яблок, редко – рвота и обмороки.
Температура до 37° с небольшим может наблюдаться у ребенка и после ОРЗ. Поводов для беспокойства в этом случае нет, если сохраняется хорошее самочувствие, в норме анализы крови, мочи и кала, а врачебный осмотр не выявил патологии.
Диагностика
Диагноз ставят на основе дифференциальной диагностики, осмотра педиатром, лабораторных анализов
Принимаются во внимание клинико-эпидемиологические данные. Обследование включает: общий анализ мочи, клинический анализ крови, иммунофлюоресценцию (для выявления специфических антигенов в носу и ротоглотке), при необходимости – коагулограмму, биохимию крови, рентгенографию, УЗИ, БАК-посев из ротоглотки, мочи, крови, ликвора
Классификация
В 1998 году принята классификация, согласно которой присутствует следующее разделение миокардитов:
- ревматические кардиты у детей;
- неревматические кардиты.
Затем миокардит стали разделять по течению:
- острый. Длится до 6 недель;
- подострый. Продолжительность до 6 месяцев;
- хронический активный. Заболевание длится более 6 месяцев;
- хронический персистирующий. Хроническое течение с периодами ремиссии и обострения.
По времени появления:
- врождённый;
- приобретённый.
По форме:
- очаговый;
- диффузный. Затрагивает практически весь миокард.
Профессор Белоконь Н. А. в 1984 — 85 годах использовал термин «кардит». Считалось, что воспалительные заболевания сердца затрагивают все оболочки сердца, и было бы не рационально подразделять их. Но в 2010 году Ассоциация детских кардиологов России предложила применять термин «миокардит».
3.Диагностика миокардита
Для подтверждения диагноза миокардит врач может использовать специальные методы диагностики, такие как:
- Анализ крови для определения наличия инфекции, антител;
- Рентген грудной клетки для проверки состояния сердца, легких и других органов грудной клетки;
- ЭКГ, которая покажет электрическую активность сердца;
- УЗИ сердца (эхокардиография), которое позволяет получить изображение сердца и его структуры;
- МРТ
- Биопсия сердечной мышцы (в редких случаях).
Если у Вас и Ваших близких есть симптомы миокардита, обратиться к врачу стоит немедленно. Вероятность заболевания достаточно высока, если подобные симптомы появились во время или после перенесенной инфекции. Если признаки миокардита проявляются в серьезной форме, медицинская помощь должна быть оказана незамедлительно. Кроме того, если у Вас уже был диагностирован миокардит, но боли в груди усилились, либо появились проблемы с дыханием, повысилась отечность, также стоит незамедлительно обратиться к врачу.
Диагностика миокардитов
Общий анализ крови и мочи.
Биохимические анализы. Существуют характерные маркеры повреждения миокарда (Тропонин, Креатининфосфокиназа (КФК МВ), Лактатдегидрогиназа (ЛДГ)). Данные ферменты появляются в крови в повышенном количестве при возникновении воспалительных изменений в сердце.
Биохимический анализ крови (белки острой фазы, ревматоидный фактор при подозрении на ревматизм).
Антистрептолизин. Говорит о наличии продуктов жизнедеятельности стрептококка в крови.
Бактериологический посев крови.
Рентгенография грудной клетки поможет уточнить размеры сердца, изменение его формы.
Электрокардиография.
Эхокардиография
Самое важное по значимости. С её помощью возможно определить работу левого желудочка, обнаружить признаки сердечной недостаточности на раннем этапе.
МРТ (магнитнорезонансная томография).
Инвазивные методы исследования – взятие биопсии миокарда, катетеризация сердца
Проводится в специализированных кардиохирургических центрах.
Противирусная терапия.
Если персистирование вируса в миокарде доказано (выявлен геном вируса методом ПЦР), обоснованным является применение противовирусных медпрепаратов. При инфицировании миокарда вирусами группы герпеса назначают ганцикловир. Рибавирин в комбинации с интерфероном альфа у взрослых пациентов с вирусным миокардитом продемонстрировал эффективность против вируса Коксаки. Хорошо зарекомендовали себя препараты β-интерферона.
Если миокардит имеет вирусную этиологию, в первые 2-3 недели противопоказано применение неспецифических противовоспалительных медпрепаратов, так как в острой фазе вследствие их действия может значительно ускориться репликация вирусов, увеличиться поражение миокарда, а также уменьшиться выработка интерферона.
Сейчас для лечения острого вирусного миокардита применяют гамма-глобулин (внутривенно в дозе 2 г / кг / сут). Если идентифицированы вирусы простого герпеса, Эпштейна-Барр, цитомегаловируса, назначают ацикловир (детям до 2 лет — в дозе 100 мг 5 р / сут в течение 5 дней, старше 2 лет — 200 мг 5 р / сут в течение 5 дней) или рибавирин.
При бактериальной этиологии миокардита назначают антибактериальные препараты широкого спектра действия в течение 2-3 недель, учитывая чувствительность возбудителя к препарату.
Глюкокортикоидные препараты являются важными в лечении детей с миокардитом, поскольку имеют иммуносупрессивные и противовоспалительные эффекты. Показания к применению кортикостероидов — тяжелое течение миокардита с клиническими симптомами СН, нарушения ритма и проводимости. Преднизолон назначают внутрь из расчета 1 мг / кг в течение 10-12 дней с последующим постепенным снижением дозы.
Диагностика
Способы диагностики миокардита:
- посев крови и мочи на выявление вирусных возбудителей недомогания;
- анализы крови: общий и иммунологический;
- электрокардиограмма, показывающая правильность сердечного ритма;
- биопсия миокарда, помогающая определить количественное и качественное поражение кардиомицитов (клеток миокарда);
- эхокардиограмма, отображающая нарушения функции миокарда и наличие тромбоза;
- рентгенографическое обследование грудной клетки, при помощи которого можно своевременно выявить увеличение размеров сердца.
К обязательным пунктам диагностики также относится физикальное обследование, заключающееся в выслушивании жалоб больного, а также поверхностный осмотр — выслушивание частоты сердечного ритма при помощи стетоскопа, выявление отеков, набухших вен, прослушивание систолических шумов.
Про насморк при ОРВИ у детей
Сосудосуживающие капли.Они только облегчают носовое дыхание, не ускоряют выздоровление, не уменьшают вероятность развития осложнений. Применять очень редко, перед сном или кормлением, если ребенок из-за соплей совсем не может дышать. Сначала нос нужно промыть, часто этой меры достаточно. Сосудосуживающие — это симптоматическая мера.
Гормональные капли для носа, капли с антибиотиком в случае обычного насморка не нужны.Родителей не должны пугать желтые, зеленые, тягучие сопли, сопли с неприятным запахом. Такое отделяемое нормально для ОРВИ и не означает наличие гноя и бактериальной инфекции. Просто в начале болезни сопли жидкие и прозрачные, в конце — густые, зеленые с запахом. Кстати, для бактериальной инфекции, например, бактериального синусита гнойные сопли не обязательны, при этом изначально должна быть лихорадка, боль в пазухах.
Затяжной насморк при ОРВИ — тоже нормально и по-прежнему не требует вмешательства. Он может быть на фоне прорезывания зубов или у детсадовского ребенка, когда одна инфекция сменяет другую.
При насморке у детей нужно промывать нос солевыми растворами, физраствором или закапывать их, нужно отсмаркивать содержимое из носа, допустимо применение детских сосудосуживающих капель строго по потребности. Всё остальное бессмысленно и вредно.Подробнее про насморк у детей здесь
Про антибиотикиВо Всемирной организации здравоохранения составили наглядную таблицу относительно того, в каких случаях антибиотики нужны, а в каких – нет.
Вирусные инфекции, насморки – нет.Бронхит – нет, большинство бронхитов у ранее здоровых детей – это вирусная инфекция.Коклюш – да. Грипп – нет. Стрептококковая ангина – да. Она доказывается посевом – берется мазок с миндалин, и у маленьких детей бывает очень редко
Любая другая ангина, больное горло, какие бы ни были пузыречки, налеты, что-то, что выглядит неважно как, – нет. Жидкость в среднем ухе, то есть отит, – нет
В большинстве случаев отит тоже не требует лечения антибиотиками. Инфекции мочевыводящих путей – да. Диагноз также доказывается посевом, а не наличием лейкоцитов в моче. То есть антибиотики показаны только в совершенно конкретных случаях, которые только врач может определить.
Важно знать, что температура при вирусной инфекции может длиться и пять, и семь, и десять дней. Сбивать температуру нужно, тогда, когда она приносит дискомфорт
Подробнее про температуру у детей, о том, как и чем ее сбивать здесь
Сбивать температуру нужно, тогда, когда она приносит дискомфорт. Подробнее про температуру у детей, о том, как и чем ее сбивать здесь
Если у ребенка насморк и температура пять дней – это вирус. Если кашель и температура пять дней при отсутствии других признаков – это тоже, скорее всего, вирус.
«В большинстве случаев, когда дети болеют, их даже не обязательно показывать врачу. Дети болеют, это нормально, они выздоровеют – вы им даете питье, вы им даете парацетамол, максимум немножечко чего-то в нос», — заключила педиатр.
Причины и факторы риска
Чаще всего причиной воспалительных заболеваний миокарда становятся вирусы. Они выявляются у 23-68% больных миокардитом и у 40% с дилатационной кардимиопатией. В настоящее время известно около 20 вирусов,которые очень любят поражать именно сердечную мышцу. Интересно, если раньше среди причин миокардитов лидировали энтеровирусы, то сегодня эта роль отходит парвовирусу В19, вирусам гепатита С, Эпштейн Барр, герпес-вируса 6 типа. Иногда причиной воспаления может стать сочетанная вирусная инфекция, чаще это парвовирус В19 и герпес-вирус 6 типа.
Реже встречается бактериальная природа воспаления миокарда. По статистике возбудителями становятся хламидии, дифтерийная, туберкулезная и гемофильная палочки, легионелла, стрептококк. Также встречаются возбудители бореллиоза и сифилиса.
Аллергические миокардиты в основном развиваются в ответ на вакцинацию и прием таких препаратов как сульфониламиды, антиконвульсанты, психотропные вещества. Некоторые препараты приводят к развитию токсических миокардитов, например амфетамин, кокаин, некоторые группы антибиотиков, цитостатики. Токсическим действием обладают соли тяжелых металлов, фосфор, угарный газ, электрошок, радиация.
Часто миокардит сопутствует аутоиммунным заболеваниям: диффузным заболеваниям соединительной ткани (системная красная волчанка, системная склеродермия), язвенному колиту, ревматоидному артриту, системным васкулитам (узелковый периартериит, облитерирующий тромбангиит, грануломатоз Вегенера), сахарного диабета 1 типа и болезни Грейвса.
Диагностика миокардитов
Общий анализ крови и мочи. Биохимические анализы. Существуют характерные маркеры повреждения миокарда (Тропонин, Креатининфосфокиназа (КФК МВ), Лактатдегидрогиназа (ЛДГ)). Данные ферменты появляются в крови в повышенном количестве при возникновении воспалительных изменений в сердце. Биохимический анализ крови (белки острой фазы, ревматоидный фактор при подозрении на ревматизм). Антистрептолизин. Говорит о наличии продуктов жизнедеятельности стрептококка в крови. Бактериологический посев крови.
Рентгенография грудной клетки поможет уточнить размеры сердца, изменение его формы. Электрокардиография. Эхокардиография
Самое важное по значимости. С её помощью возможно определить работу левого желудочка, обнаружить признаки сердечной недостаточности на раннем этапе
МРТ (магнитнорезонансная томография). Инвазивные методы исследования – взятие биопсии миокарда, катетеризация сердца
Проводится в специализированных кардиохирургических центрах.
Лечение вирусного и других видов миокардита
Лечение миокардитов обязательно должно быть комплексным, в условиях стационара.

Оно основано на устранении причины, вызвавшей миокардит – вируса, бактерии, или иного инфекционного процесса.
- Постельный режим. Но обязательна дыхательная гимнастика для поддерживания работы сердечной мышцы.
- Полноценное сбалансированное питание.
- Питье под контролем выделенной мочи за сутки для предотвращения отёчности.
- Антибактериальная терапия. Чаще используют ряд цефалоспоринов, пенициллинов при стрептококковой инфекции. Длительность 2 — 4 недели, лучше с внутривенным или внутримышечным введением.
- Противовирусная терапия. Все зависит от возбудителя, вызвавшего миокардит. Если герпес-инфекция — Ацикловир, ЦМВ-инфекции — Цитотект.
- Симптоматическая терапия сердечной недостаточности с применением мочегонных препаратов, сердечных гликозидов.
Американская ассоциация кардиологов не рекомендует назначение иммунодепрессантов детям с миокардитами. Недавно проводимые исследования доказали их неэффективность.
- Препараты интерферона. Как правило, применяются при вирусных, вирусно-бактериальных миокардитах.
Классификация
Большая часть классификаций миокардитов основывается на причинне их возникновения. Так они делятся на первичные или идиопатические миокардиты, которые чаще всего являются вирусными. К ним рекомендуют относить гистологические формы:
- гигантоклеточные;
- лимфоцитарные;
- эозинофильные;
- гранулематозные.
Выделяют и вторичные перикардиты, которые делят по этиологическому принципу на:
- инфекционные (вирусные – парвовирус В19, вирусы герпеса 6 типа, Эпштейн-Барр, гепатита С; бактериальные – хламидии, дифтерийная, туберкулезная и гемофильная палочки, легионелла, стрептококк);
- аллергические (вакцины, сульфониламиды, антиконвульсанты);
- аутоиммунные (системные васкулиты, язвенный колит, реавматоидный артрит);
- токсические (амфетамин, кокаин, цитостатики – группа противоопухолевых препаратов, радиация, соли тяжелых металлов и др).
Также широко используется классификация по клиническим проявлениям миокардитов:
- фульминантный или молниеносный;
- острый;
- подострый;
- хронический активный;
- хронический персистирующий.
Существует также понятие о стадиях развития миокардитов. Выделяют 4 стадии:
Начальная длится от нескольких часов до нескольких суток, характеризуется проникновением вируса в организм человека, в частности в сердце. при нормальном состоянии иммунной системы вирус выходит из миоцитов через 2 недели.
Аутоиммунная развивается при длительном нахождение возбудителя в в клетках сердца или недостаточном ответе иммунной системы. В этот момент иммунитет сначала начинает вырабатывать антитела против клеток миокарда что сильно усугубляет поражение сердечной мышцы. Развивается сердечная недостаточность. Книга благоприятном течении заболевания происходит выздоровление. в других случаях болезни переходит на 3 стадию.
Хронический миокардит. В этом случае внутри сердечной мышцы разрастается соединительная ткань, орган увеличивается в размерах, его камеры расширяются, развивается сердечная недостаточность.
Лечение Миокардита у детей:
Острый миокардит у ребенка лечат в стационаре. Лечат основное заболевание которое стало причиной миокардита. Этиотропное лечение применяют, только если точно известен возбудитель болезни. Специфическая терапия не разработана. В острой фазе ребенок обязательно должен придерживаться постельного режима на 10-14 суток, чтобы сократить потребности организма в обороте крови.
Исследования показали, что внутривенный гаммаглобулин эффективен для лечения острого миокардита с улучшением левожелудочковой функции и показателя выживаемости.
Применяют для лечения миокардита у детей в основном симптоматическую терапию, чтобы вылечить сердечную недостаточность. Если есть выраженная сердечная недостаточность, применяют такие препараты: добутамин, допамин. При избыточном содержании экстрацеллюлярной жидкости для снижения преднагрузки назначают диуретики.
В некоторых случаях врачи могут назначить имплантацию искусственного водителя ритма или трансвенозную кардиостимуляцию. При тяжелой форме миокардита у детей применяют глюкокортикостероиды. Чаще всего это такой препарат как преднизолон. Показаниями могут быть выраженная сердечная недостаточность, выпот в перикард, аутоиммунная природа заболевания и пр.
Прогноз миокардита у детей
Прогноз зависит от возраста больного ребенка, природы заболевания, состояния иммунитета. Вероятно наступление внезапной смерти, сердечная недостаточность, нарушения ритма и проводимости, дилатационная кардиомиопатия, кардиосклероз, тромбоэмболии или выздоровление.
Большинство пациентов с легким течением заболевания выздоравливают без резидуальной дисфункции сердца. У некоторых детей последствие рассматриваемой болезни может быть дилатационная кардиомиопатия и хронический миокардит.
Диспансеризация детей
После миокардита ребенок должен наблюдаться у педиатра или детского кардиоревматолога. На протяжении 4 месяцев после выписки из больницы ребенка осмтривают 1 раз в месяц, дальше на протяжении 12 месяцев осмотр проводится у раз в квартал, далее – 1 раз в пол года. Если есть показания, то осмотр может проводиться чаще. При каждом посещении врача проводят ЭКГ. Раз в год проводят ЭхоКГ (или чаще).
В завершение
Поскольку такой специалист выполняет очень важную работу – сохраняет здоровье детей – выбирать его стоит очень внимательно. Если ваш участковый вам не нравится, не стесняйтесь обратиться к другому врачу. На приеме не бойтесь задавать все интересующие вопросы, готовность ответить на них определяет качество самого доктора. Как и в остальных сферах здравоохранения, в данном случае родителей предупреждают об опасности самолечения. Не стоит «играть в педиатра» и выдумывать методы лечения малыша, это точно ему не поможет. Своевременная квалифицированная помощь позволит избежать многих проблем и продолжать радоваться своему растущему малышу.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Фурманова Елена Александровна
Специальность: врач педиатр, инфекционист, аллерголог-иммунолог.
Общий стаж: 7 лет.
Образование: 2010, СибГМУ, педиатрический, педиатрия.
Другие статьи автора
Редактор статьи:
Момот Валентина Яковлевна
Специальность: Онкология.
Место работы: Институт экспериментальной патологии, онкологии и радиобиологии им. Р. Е. Кавецкого НАН Украины.
Все отредактированные статьи редактора
Будем признательны, если воспользуетесь кнопочками:
Лечение детской аритмии в «СМ-Клиника»
В наших медицинских центрах проводят комплексную диагностику и терапии сердечно-сосудистых патологий у маленьких пациентов. Обращаясь к «СМ-Клиника», вы можете быть уверены в том, что:
- лечить ребенка будут квалифицированные кардиологи;
- при необходимости к терапевтическому процессу привлекут смежных специалистов, которые обеспечат комплексный подход;
- малыш пройдет обследование в современном диагностическом центре с прогрессивным оборудованием, которое выдает высокоточные результаты и исключает возможность получения ошибочных данных;
- консультации и другие процедуры пройдут в четко назначенное время, без очередей и томительного ожидания.
Записывайтесь на консультацию по телефону или заполняйте форму обратной связи, и мы свяжемся с вами для подтверждения записи.
Профилактика
1. Первичная профилактика:
- профилактика внутриутробных инфекций, своевременное их выявление и лечение
- иммунопрофилактика инфекций;
- расширение Национального календаря прививок;
- сезонная профилактика гриппа и ОРВИ;
- закаливание ребёнка;
- санация очагов инфекции;
- своевременное лечение кариеса, тонзиллита.
2. Вторичная профилактика. Правильное диспансерное наблюдение и реабилитация излеченных от миокардита. Адекватное лечение детей со стертыми клиническими формами миокардита.
Инфекционный миокардит — грозное заболевание с тяжёлыми осложнениями. Но если внимательно относиться к ребёнку и делать ежегодные обследования, хотя бы минимальные лабораторные и инструментальные, то можно избежать этой проблемы.
Врач педиатр всегда должен настороженно относиться к часто болеющим малышам с хроническими инфекциями и вовремя направлять к детскому кардиологу.
Диагностика миокардитов
Общий анализ крови и мочи.
Биохимические анализы. Существуют характерные маркеры повреждения миокарда (Тропонин, Креатининфосфокиназа (КФК МВ), Лактатдегидрогиназа (ЛДГ)). Данные ферменты появляются в крови в повышенном количестве при возникновении воспалительных изменений в сердце.
Биохимический анализ крови (белки острой фазы, ревматоидный фактор при подозрении на ревматизм).
Антистрептолизин. Говорит о наличии продуктов жизнедеятельности стрептококка в крови.
Бактериологический посев крови.
Рентгенография грудной клетки поможет уточнить размеры сердца, изменение его формы.
Электрокардиография.
Эхокардиография
Самое важное по значимости. С её помощью возможно определить работу левого желудочка, обнаружить признаки сердечной недостаточности на раннем этапе.
МРТ (магнитнорезонансная томография).
Инвазивные методы исследования – взятие биопсии миокарда, катетеризация сердца
Проводится в специализированных кардиохирургических центрах.
Состояния, при которых ребенку с простудой нужна консультация педиатра
– Если температура не сбивается. Нужно убедиться, что дозировка рассчитана правильная.- Если ребенок не может пить. В таком случае нужно ехать в клинику.- Рвота после любой пищи или любого питья. Речь о кишечных инфекциях.- Любое измененное дыхание, то есть дыхание с усилием, со странными, непривычными звуками или более частое, чем обычно (особенно это последнее – ребенок сидит и часто дышит, как будто бегал, но на самом деле не бегал).- Измененное состояние сознания, например, заторможенность, а уж тем более потеря сознания.- Любая сыпь в сочетании с температурой.- Если вам почему-либо тревожно из-за состояния ребенка.
Фото Freepik
20.10.2022 г.
Классификация
Миокардиты могут различаться этиологией, клиническими проявлениями и последствиями:
- Болезнь Шагаса развивается из-за простейших организмов – трипаносом. При этом возникает экстенсивный миокардит, проявляющийся обычно спустя несколько лет после инфицирования. Заболевание имеет преимущественно хроническое течение, обострение может происходить лишь в исключительно редких случаях. Болезнь характеризуется прогрессирующей сердечной недостаточностью и аритмией; именно они при отсутствии адекватной терапии приводят к летальному исходу.
- Гигантоклеточный миокардит имеет невыясненное происхождение. При этой форме в миокарде обнаруживают многоядерные гигантские клетки, что вызывает быстро прогрессирующую фатальную сердечную недостаточность. Этот миокардит диагностируют достаточно редко, развивается он у взрослых людей и часто протекает вместе с такими заболеваниями как тимома, системная красная волчанка, тиреотоксикоз.
- Миокардит, вызванный токсоплазмами, является редкой формой поражения сердечной мышцы и развивается чаще всего у молодых людей со слабым иммунитетом. Для заболевания характерны сердечная недостаточность, аритмия, нарушения проводимости.
- Радиационные миокардит возникает из-за ионизирующей радиации. Ведут они к разнообразным острым (реже) и хроническим (преимущественно) нарушениям работы сердца. Вместе с этой формой миокардита часто развивается фиброз миокарда.
- Болезнь Лима – заболевание, вызываемое клещевым возвратным тифом. Его типичным симптомом является нарушение сердечной проводимости. Нередко этой форме сопутствуют перикардиты, нарушения функций левого желудочка.
- Бактериальные миокардиты довольно редки и вызываются преимущественно палочками золотистого стафилококка или энтерококка. Эта форма заболевания поражает клапанные кольца и межжелудочковые перегородки. Возникает бактериальный миокардит также при дифтерии (у 25 % больных), являясь её серьезнейшим осложнением и частой причиной смерти. При дифтерии вырабатывается специфический токсин, предотвращающий синтез протеинов. Именно он способствует расширению, дряблости сердца, ухудшает его сокращаемость. Больным назначаются антитоксин и антибиотики.
Для любой разновидности миокардита характерны разные формы: острая, подострая и хроническая (рецидивирующая). Тип и форму окончательно может определить только врач-кардиолог после проведения объективного обследования.
Online-консультации врачей
| Консультация анестезиолога |
| Консультация иммунолога |
| Консультация онколога |
| Консультация генетика |
| Консультация эндоскописта |
| Консультация невролога |
| Консультация гастроэнтеролога детского |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация неонатолога |
| Консультация пластического хирурга |
| Консультация дерматолога |
| Консультация сурдолога (аудиолога) |
| Консультация сосудистого хирурга |
| Консультация маммолога |
| Консультация нейрохирурга |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020