Что считать поносом?
В соответствии с определением Всемирной организации здравоохранения (ВОЗ), диарея – это выделение жидкого кала 3 и более раз в сутки5
При этом следует обратить особое внимание не только на кратность опорожнения, но и на консистенцию стула. Частое выделение оформленных каловых масс не считается диареей5, то есть при поносе стул не только учащается — он становится более водянистым, жидким, а иногда в нем могут присутствовать примеси (слизь, кровь или непереваренные частички пищи)3,4
Поскольку не всегда легко понять, насколько оформлен стул, специалисты создали специальную шкалу — Бристольскую шкалу оценки каловых масс. Она включает 7 категорий, классифицирующих каловые массы в зависимости от их внешнего вида1.
Тип 1 | Отдельные, труднопроходящие, твердые комки, похожие на овечий кал |
Тип 2 | Испражнения в форме цилиндра, состоящего из множества комков |
Тип 3 | Кал в форме цилиндра, покрытого исчерченностями, меньшего диаметра, чем во втором случае |
Тип 4 | Колбасовидный кал с гладкой поверхностью |
Тип 5 | Отдельные мягкие, оформленные комочки, легко продвигаются по прямой кишке |
Тип 6 | Каловые массы пористые, представлены неоформленными хлопьями |
Тип 7 | Кал жидкий, водянистый, без плотных элементов |
Понос, согласно шкале, соответствует типам 5, 6 и 73.
Способы первой помощи
Когда возникают боль в животе, диарея, повышенная температура, рвота, вовремя начатое лечение может значительно уменьшить негативное воздействие этих симптомов на организм и позволит избежать осложнений. Поэтому каждый родитель должен знать, что делать в первую очередь.
Если причина указанных выше симптомов ясна, а состояние ребенка удовлетворительное, то можно не обращаться к врачу. В первую очередь необходимо убрать токсины из организма. Это следует сделать с помощью сорбентов, таких как Смекта, Энтеросгель. Если есть рвота, необходимо давать ребенку препараты, восстанавливающие водно-солевой баланс. Это такие средства, как Регидрон, Гидровит.
Если понос и боли вызваны дисбактериозом, то следует принимать препараты, содержащие пробиотики. К ним относят Линекс, Бактистатин.
Помимо лекарственных средств большое значение в восстановлении организма, особенно, если наблюдается диарея и болит живот, играет правильно организованный режим питания. Необходимо давать ребенку больше жидкости в виде компотов, киселя, некрепкого чая, морсов. Из рациона стоит исключить жирные, жареные, острые блюда, а также мучное, сладкое, соки.
Если в домашней аптечке нет Регидрона или его аналогов, то похожий раствор можно приготовить самостоятельно. Для этого в полулитре воды нужно растворить 4 чайные ложки сахара и одной чайную ложку соли. Таким раствором нужно поить ребенка каждые 10 минут.
Хороший эффект при поносе и болях в животе дает ромашковый чай, обладающий противовоспалительным действием.
Для детей старшего возраста, если есть диарея и болит живот, можно использовать препараты, снижающие перистальтику кишечника. К ним относят Лоперамид или Иммодиум. В этом возрасте также показаны ферментные средства, такие как Креон, Фестал.
Если возникает температура, сильная рвота, частый профузный понос и интенсивно болит желудок, лучше в первую очередь вызвать врача.
Таким образом, важно знать возможные причины и методы первой помощи при возникновении поноса и болей в животе. Своевременная помощь существенно снизит риск осложнений и будет способствовать более быстрому восстановлению организма ребенка
comments powered by HyperComments
Вопрос-ответ:
Что делать, если у ребенка возникла сильная боль в животе?
Если у ребенка возникла сильная боль в животе, в первую очередь следует вызвать скорую помощь. До приезда врачей можно дать ребенку пить немного теплой воды или чая, но не в больших количествах, чтобы не вызвать рвоту
Важно не давать ребенку анальгетики или обезболивающие лекарства без назначения врача. Если ребенок плохо переносит боль и не может находиться в удобной позе, можно попробовать положить на живот грелку или горячую прессу
Какие причины могут вызвать боль в животе у ребенка?
Боль в животе у ребенка может быть вызвана различными причинами. Одной из самых распространенных причин является кишечная инфекция, которая может вызывать сильные боли и рвоту. Другой возможной причиной может быть пищевое отравление, которое также сопровождается сильными болями в животе. Боль может быть вызвана и кишечными коликами, особенно у младенцев. Также боли в животе могут быть связаны с заболеваниями органов пищеварительной системы, например, аппендицитом или язвой желудка. В любом случае, если боли в животе у ребенка не проходят или усиливаются, необходимо обратиться за медицинской помощью.
Какие симптомы должны насторожить родителей при болях в животе у ребенка?
При болях в животе у ребенка следует обратить внимание на такие симптомы, как повышенная температура тела, рвота, понос, отсутствие аппетита, слабость. Если ребенок заметно похудел за короткий период времени или у него возникли проблемы с мочеиспусканием, это также может быть признаком серьезного заболевания
Если ребенок не может выдерживать боль и плачет непрекращающимся плачем, это также требует немедленного обращения к врачу. В любом случае, если симптомы вызывают беспокойство, лучше обратиться за медицинской помощью.
Что делать, если у ребенка возникла сильная боль в животе?
Если у ребенка возникла сильная боль в животе, в первую очередь нужно успокоиться и вызвать скорую помощь. До приезда врачей, ребенку нужно предоставить покой, положить его на спину и прикрыть теплым покрывалом. Не стоит давать ребенку никаких лекарств без указания врача. Также не рекомендуется накладывать горячий компресс или использовать обезболивающие мази без консультации специалиста.
Какие могут быть причины сильной боли в животе у ребенка?
Сильная боль в животе у ребенка может быть вызвана различными причинами. Одной из самых распространенных является кишечная инфекция, которая может привести к желудочно-кишечному кровотечению или острой аппендициту. Другими возможными причинами могут быть кишечный непроходимость, гастроэзофагеальный рефлюкс, язва желудка, запоры или кишечные колики. В случае сильной боли в животе у ребенка необходимо незамедлительно обратиться к врачу.
Какую первую помощь можно оказать ребенку при сильной боли в животе?
При сильной боли в животе у ребенка можно оказать первую помощь, следуя нескольким рекомендациям. В первую очередь, нужно успокоить ребенка и позвонить в скорую помощь. До приезда врачей, ребенку нужно предоставить покой, положить его на спину и прикрыть теплым покрывалом. Не стоит давать ребенку никаких лекарств без указания врача. Также не рекомендуется накладывать горячий компресс или использовать обезболивающие мази без консультации специалиста.
Функциональные боли в животе у ребенка – лечение
Если во время обследования будет обнаружена определенная причина боли в животе, врач обсудит методы лечения таких состояний, как хронические запоры, непереносимость лактозы, инфекции, ВЗК, целиакия и пищевая аллергия. Если причина не обнаружена и имеются подозрение на функциональную боль в животе, ребенка необходимо убедить в том, что его или ее боль в животе воспринимается как реальное расстройство, а не что-то как «просто в голове».
Цель лечения функциональной боли в животе – обеспечить удовлетворительное качество жизни за счет поддержки, обучения, лекарственных средств и улучшения навыков преодоления трудностей. Уверенность в положительном исходе функциональной боли в животе и положительных аспектах здоровья ребенка имеет решающее значение
Важное значение имеют также решение проблем и страхов родителей и ребенка и выявление факторов эмоционального или психологического стресса. Как отмечалось ранее, некоторые методы диагностики могут потребоваться во время оценки функциональной боли в животе, но также важно, чтобы родители и дети знали, что выполнение слишком большого количества ненужных диагностических методов могут расстроить семью и ребенка
Если имеются серьезные подозрения, что функциональная боль в животе является вероятным диагнозом, тестирование следует ограничить наиболее полезными, простыми и относительно неинвазивными методами.
Ребенку могут быть полезны определенные диетические изменения в зависимости от его / ее анамнеза, рекомендованные в индивидуальном порядке. Врач может посоветовать избегать жирной и острой пищи, кофеина, соков и газированных напитков. Исключение из рациона лактозы (натурального сахара, содержащегося в молоке и других молочных продуктах) может принести пользу тем, кто страдает непереносимостью лактозы в дополнение к функциональной боли в животе. У некоторых детей с болью в животе, которые также имеют метеоризм, может улучшиться состояние, если употреблять пищу медленно и избегать газированных напитков и продуктов, образующих газ, таких как капуста или бобы. Кроме того, следует избегать фруктовых напитков, жевательной резинки без сахара и леденцов без сахара, подслащенных сорбитолом. Сорбит переваривается, а при приеме в больших количествах может вызвать спазмы, вздутие живота и даже диарею.
Некоторым детям могут быть назначены лекарственные средства, если функциональная боль в животе значительно ограничивает распорядок дня. Эти препараты включают спазмолитики для детей, страдающих спастической болью при дефекации, слабительные для детей с запорами и кислотоподавляющие препараты для детей с болью и диспепсией. Если ребенок не реагирует на какой-либо из этих методов лечения, ему могут помочь низкие дозы препаратов, называемых трициклическими антидепрессантами (которые используются в гораздо более высоких дозах для лечения депрессии). В низких дозах эти препараты могут быть прекрасными болеутоляющими.
Однако тревожный или находящийся в депрессии ребенок должен пройти полное обследование у психиатра или психолога. Некоторые психологические методы лечения, помогающие детям справиться с функциональной болью в животе и другими факторами стресса, включают поведенческую терапию, упражнения на расслабление и гипноз
Очень важно, чтобы врач, родители и школа поощряли ребенка вернуться к обычному распорядку дня
Симптомы
Не всегда острые кишечные инфекции у детей сопровождаются повышением температуры. Она может быть субфебрильной, возникнуть только на 2-3 день болезни или совсем не подняться. Температура является свидетельством интоксикации организма и работы иммунной системы. При некоторых патологиях рекомендуется ее не сбивать, если она ниже 38 градусов. Но при кишечной инфекции борьба с температурой обязательна. Ведь даже небольшое ее повышение приводит к потерям жидкости организмом.
Другие проявления подобных болезней очень разнообразны и зависят от типа возбудителя и индивидуальных особенностей малыша. Начинается заболевание обычно со снижения аппетита и небольших болей в животе. Ребенок чувствует слабость, он вялый, бледный и ничего не хочет делать. Могут появиться головные боли, тяжесть в животе, тошнота. После этого в течение суток развиваются признаки поражения пищеварительного тракта. Вместе с ними может повыситься температура. При вирусной инфекции возможно появление болей в мышцах, нарушения работы нервной системы, развитие конъюнктивита, ринита, болей в горле.
 Больной ребенок ощущает слабость, сонливость, у него может подняться температура
Больной ребенок ощущает слабость, сонливость, у него может подняться температура
Но основные симптомы кишечной инфекции у детей – это рвота и понос. Именно они представляют наибольшую опасность для ребенка, так как могут быстро привести к обезвоживанию. Причем рвота может появляться только после еды или же чаще, иногда она бывает однократной. Сначала рвотные массы содержат пищу, потом они прозрачные, далее в них могут появиться примеси желчи. Иногда возникают болезненные рвотные позывы. Тошнота и рвота чаще всего появляется при пищевом отравлении и поражении патогенными микроорганизмами слизистой желудка.
Частота и цвет стула зависят от типа инфекционного заболевания и его тяжести. При вирусной инфекции стул жидкий, водянистый, желтоватого цвета, имеет зловонный запах. Поражение кишечника бактериями вызывает появление пенистого стула, он может иметь зеленоватый оттенок, примеси крови, слизи или гноя.
Обезвоживание
Большую опасность представляет кишечная инфекция из-за угрозы обезвоживания. Особенно быстро такое состояние развивается у новорожденных и детей до года. Большие потери жидкости приводят к усугублению симптомов интоксикации, кроме того, с ней теряются необходимые для жизнедеятельности минералы. Именно обезвоживание и нарушение электролитного баланса может стать причиной смерти малыша. Такое состояние может привести к сгущению крови, почечной и сердечно-сосудистой недостаточности, нарушению дыхания, появлению судорог.
Поэтому основная задача родителей при появлении рвоты и поноса у ребенка – давать ему как можно больше пить. Но не нужно заставлять его выпить сразу много. Отпаивать малыша нужно по несколько ложечек через каждые 5-10 минут. Норма жидкости в сутки должна составлять не менее 100 мл на каждый килограмм веса ребенка. Но может потребоваться больше жидкости, главное, чтобы малыш мочился не реже, чем каждые 3 часа.
На начальных этапах достаточно давать ему обычную кипяченую водичку. Можно рисовый отвар, отвар изюма. Если сильная рвота и понос продолжаются несколько дней, с жидкостью теряется большое количество необходимых минералов. Для их восполнения нужно давать малышу специальные препараты. Это Регидрон, Оралит, Глюкосолан, Хумана Электролит. Они не только нормализуют водно-солевой баланс в организме, но и снимают симптомы интоксикации.
 Основным методом лечения любой кишечной инфекции является восполнение потерь жидкости
Основным методом лечения любой кишечной инфекции является восполнение потерь жидкости
Эти препараты содержат соли натрия и калия, которые чаще всего теряются с жидкостью при поносе и рвоте. Приготовить подобный раствор можно самостоятельно. Нужно добавить в литр теплой кипяченой воды 2 столовые ложки сахара, по чайной ложке соли и соды. Все хорошо перемешать, поить ребенка нужно теплым раствором.
Иногда родителям не удается давать малышу необходимое количество жидкости, например, из-за сильной рвоты. В таком случае необходимо лечь в больницу, где регидрационный раствор введут ребенку внутривенно.
Причины высокой температуры
Любой воспалительный процесс может стать причиной повышения температуры. Природа воспаления при этом может быть различной – бактериальной, вирусной, грибковой. В большинстве случаев при этом температура носит характер сопутствующего симптома: например, при отите – болит («дергает») ухо и повышена температура…
Температура обращает на себя особое внимание, когда других симптомов не наблюдается. Температура на фоне стандартных признаков ОРВИ обыденна, а вот только одна высокая температура пугает.
Заболевания, при которых может наблюдаться высокая температура без других симптомов:
Заболевания, при которых может наблюдаться высокая температура без других симптомов:
ОРВИ и грипп. Грипп, а в некоторых случаях и другие ОРВИ могут начинаться с внезапного подъема температуры. В этом случае катаральные явления начинаются несколько позднее (ближе к вечеру или на следующий день);
ангина. Вместе с температурой обычно наблюдается боль в горле при глотании. Боль в горле довольно быстро усиливается, так что не заметить ее нельзя;
ветрянка (ветряная оспа). Типично начало ветрянки – высокая температура. Характерные высыпания могут появляться только на 2-3 день заболевания;
абсцесс (скопление гноя в поверхностных тканях или во внутренних органах). При абсцессе температура «плавает»: температурные пики могут перемежаться нормальной температурой в течение дня (в отличие от типичного для «обыкновенного» инфекционного заболевания температурного графика – когда наиболее низкая температура наблюдается после утреннего пробуждения, а к вечеру подрастает);
воспаления мочеполовой системы (пиелонефрит, гломерулонефрит) обычно проявляются высокой температурой и болью в проекции почек. Но в некоторых случаях боль может отсутствовать;
аппендицит – также может протекать без боли;
менингиты и энцефалиты (воспаление мозговых оболочек инфекционного происхождения). В этом случае высокая температура сопровождается сильной головной болью, тошнотой, нарушением зрения. Характерный симптом – напряжение мышц шеи (подбородок невозможно опустить к груди);
геморрагическая лихорадка (обычно заражение происходит при укусе диких животных, например, мыши-полёвки). Тут тоже есть свои характерные симптомы – уменьшение (вплоть до прекращения) мочеиспускания, появление подкожных кровоизлияний (точечное покраснение кожи, сыпь), мышечные боли.
Повышенная температура (до 37,5-38°C ) без ярко выраженных иных симптомов может наблюдаться при:
туберкулёзе;
онкологических заболеваниях;
заболеваниях щитовидной железы (тиреотоксикоз);
неврологических расстройствах;
аллергической реакции (так может проявляться индивидуальная непереносимость медицинских препаратов).
Также с повышением температуры протекают следующие заболевания:
воспаление легких (пневмония). Воспаление легких – распространённая причина высокой температуры. При этом обычно наблюдаются боль в груди, одышка, кашель;
инфекционные заболевания желудочно-кишечного тракта (гастроэнтероколиты). Тут температура выступает побочным симптомом. Основные жалобы: боль в животе, диарея, тошнота, рвота;
вирусный гепатит А, для которого характерно появление желтушной окраски кожных покровов и белков глаз;
другие вирусные заболевания – корь, краснуха, эпидемический паротит (свинка), мононуклеоз, полиомиелит и др.;
хронические заболевания мочевыводящей системы (хронический пиелонефрит, цистит), у женщин – хронический сальпингоофарит. Наряду с субфебрильной температурой могут наблюдаться боли в животе и нарушения мочеиспускания;
заболевания, передающиеся половым путем (гонорея, сифилис, урогенитальные инфекции – токсоплазмоз, трихомониаз, уреаплазмоз и др.);
хронические миокардит и эндокардит. При этом обычный симптом – боли в области сердца;
аутоиммунные заболевания (ревматизм, системная красная волчанка и др.).
Это, конечно, далеко не полный список заболеваний, способный вызвать повышение температуры
У каких детей чаще развивается инфекция мочевого пузыря
У девочек гораздо больше шансов заболеть инфекциями мочевого пузыря, чем у мальчиков, за исключением первого года жизни. Среди мальчиков младше 1 года, тех, у кого не была удалена крайняя плоть (выполнено обрезание) имеют более высокий риск инфекции мочевого пузыря. Тем не менее, у большинства необрезанных мальчиков инфекция мочевого пузыря не развивается.
Как правило, любое патологическое состояние или привычка задерживать мочу в мочевом пузыре ребенка слишком долго, могут привести к инфекции. Другие факторы, которые могут повысить вероятность развития цистита, включают:
- гиперактивный мочевой пузырь, излечимое заболевание, которое часто проходит по мере взросления ребенка;
- неполное опорожнение мочевого пузыря;
- слишком долгое ожидание, чтобы помочиться;
- запор – менее двух испражнений в неделю или жесткие фекалии, которые болезненны или трудны для прохождения;
- пузырно-мочеточниковый рефлюкс (ПМР) – обратный поток некоторого количества мочи из мочевого пузыря по направлению к почкам во время мочеиспускания;
- сужение уретры – проблему, которая ограничивает нормальный поток мочи, например, камень или слишком узкий канал (стриктура). В некоторых случаях это может быть связано с врожденным дефектом;
- нарушения правил гигиены, дефекты ухода за маленьким ребенком;
- семейный анамнез цистита.
Среди девочек-подростков более склонны к инфекции мочевого пузыря те, кто ведет половую жизнь. Из-за особенностей анатомии у девочек гораздо больше шансов заболеть инфекцией мочевого пузыря, чем у мальчиков.
У девочек уретра короче, чем у мальчиков, таким образом, бактериям нужно проделать небольшой путь, чтобы достичь мочевого пузыря и вызвать инфекцию.
У девочек уретра расположена ближе к анальному отверстию, источнику бактерий, которые могут вызвать инфекцию мочевого пузыря.
Лечение медикаментами
Лечение воспаления толстой кишки у детей, прежде всего, направлено на устранение причины заболевания и восстановление нормальной микрофлоры в кишечнике.
Медикаментозная терапия включает использование следующих препаратов:
- Антибактериальные средства, такие как Мексаформ и Эритромицин, используются для борьбы с инфекцией.
- Ферменты, такие как Панкреатин и Панзинорм, помогают улучшить пищеварение.
- Холинолитики и анальгетики, такие как Новокаин, Атропин и Платифиллин, могут использоваться для снятия боли и спазмов.
- Пробиотики, такие как Линекс и Бифидумбактерин, помогают восстановить нормальную микрофлору кишечника.
- Адсорбенты, обволакивающие и вяжущие препараты, такие как висмут и крахмал, могут использоваться для улучшения общего состояния кишечника.
- Антигистаминные препараты, такие как Фенистил, Зодак и Супрастин, могут использоваться для снятия аллергических реакций.
- Спазмолитики, такие как Но-шпа, могут помочь снять спазмы и боли в кишечнике.
- Средства от диареи, такие как Лоперамид, могут использоваться для уменьшения частоты и интенсивности поноса.
- Витамины, такие как РР, А и В, помогают поддерживать общее здоровье организма.
Дозировки и продолжительность курса лечения назначает врач. Возникновение воспаления толстой кишки у новорожденных редкое явление, но в случае его появления ребенок должен находиться под наблюдением медицинского персонала.
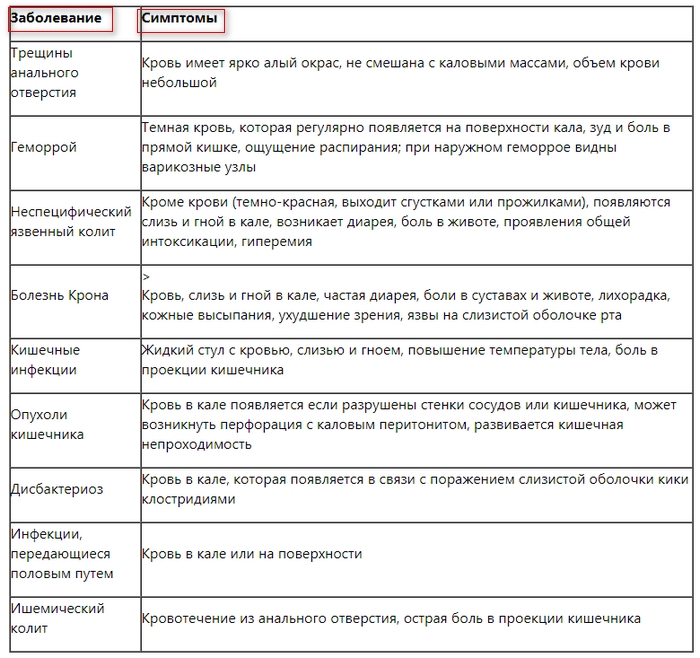
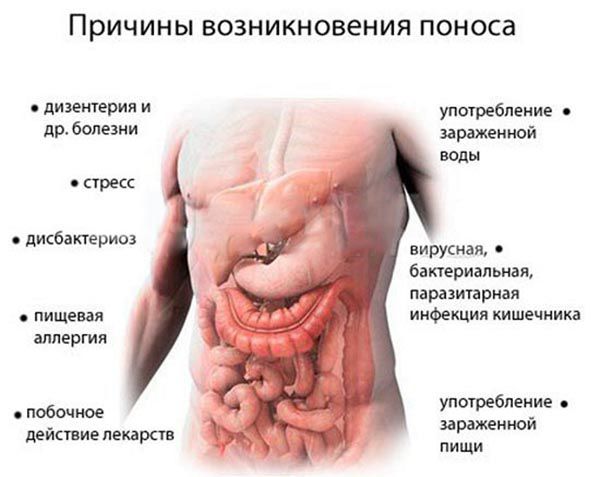
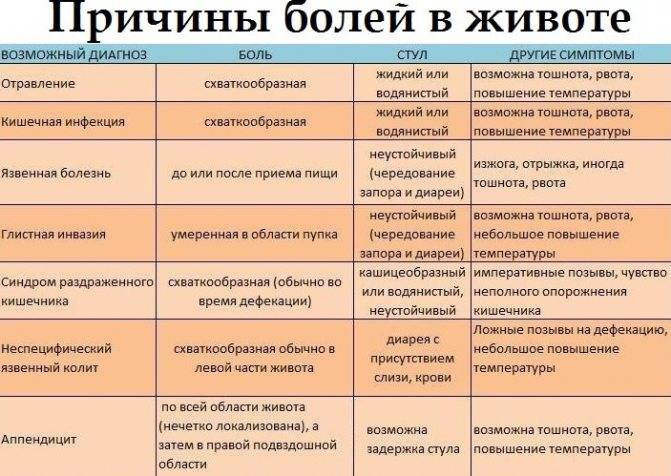
Причины боли в животе и жидкого стула у детей
Конечно, живот при поносе у ребенка болит не всегда, но появление одновременно обоих симптомов может означать наличие воспаления в кишечнике17, спазма17 или перерастяжения его стенки13.
Если у ребенка болит живот, и начался понос, причиной может быть острая кишечная инфекция. У детей и подростков она протекает остро, обычно вызывается вирусами11 (ротавирусная инфекция3, также известная как «кишечный грипп»6) или бактериями – сальмонеллез, кампилобактериоз8, дизентерия2. При кишечной инфекции боль обычно возникает из-за спазма гладких мышц кишечника18.
Инфекционные гастроэнтериты — воспаление желудка и тонкого кишечника — у детей проявляются характерной симптоматикой16:
- острое начало;
- повышение температуры тела;
- отсутствие аппетита;
- тошнота, рвота;
- схваткообразные боли в животе;
- диарея, иногда – с ложными позывами к дефекации.
При появлении перечисленных жалоб нельзя медлить или заниматься самолечением — нужно обратиться к специалисту. Если инфекция исключена, врач продолжает поиск уже среди неинфекционных причин боли в животе и диареи у детей. В отличие от острых кишечных инфекций, эти расстройства пищеварения длятся обычно 3 месяца и более и протекают в хронической форме7.
Предлагаем разобрать наиболее частые причины боли в животе при поносе у ребенка, не связанные с воздействием вирусов и бактерий.
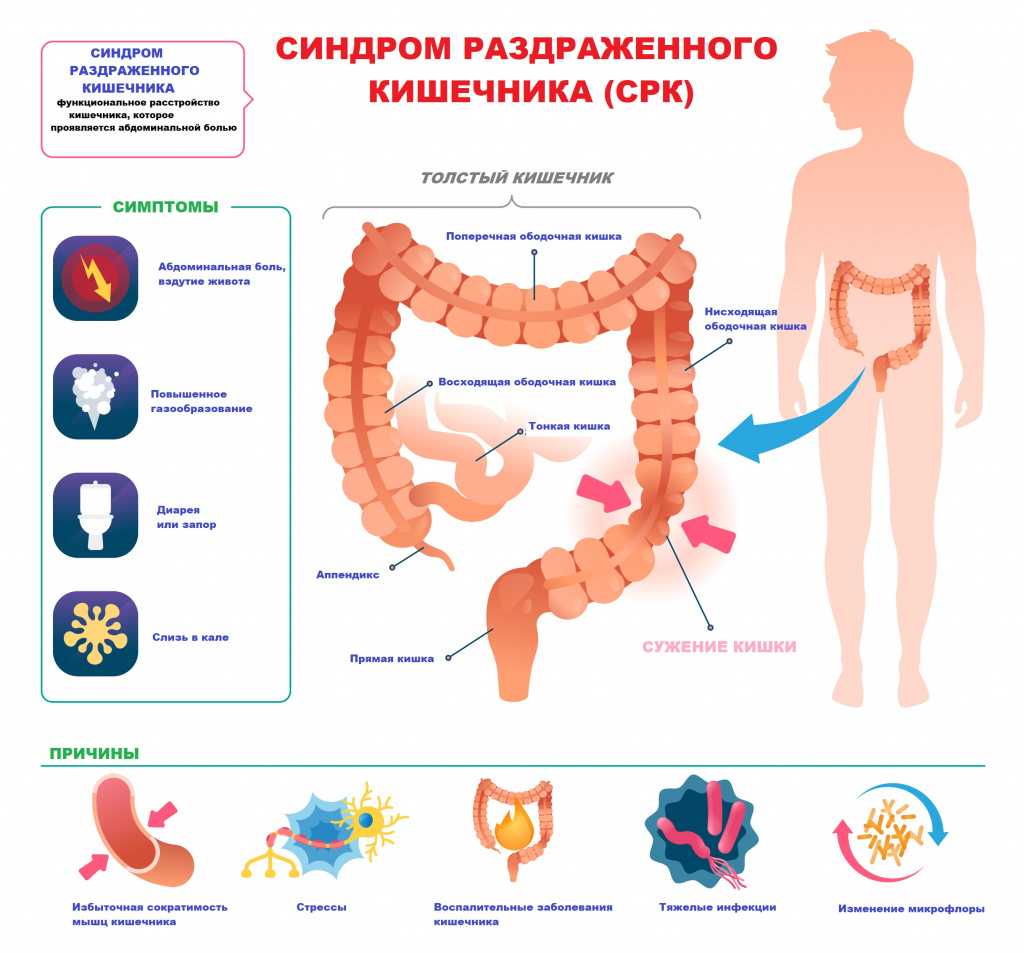
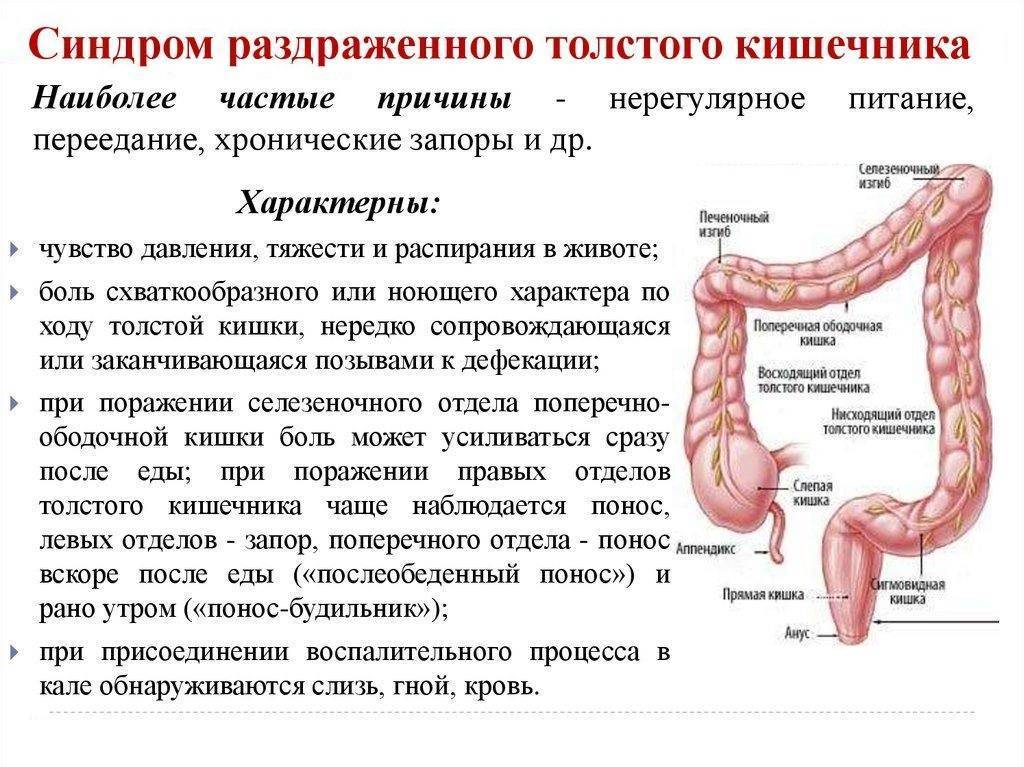
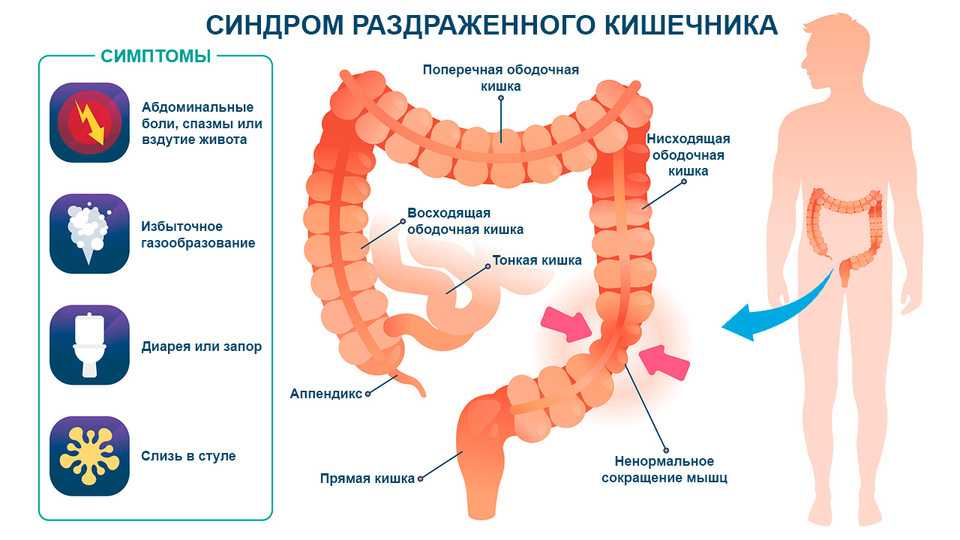
Синдром раздраженного кишечника
На понос и боли в животе обычно жалуются дети, которые часто тревожатся, имеют какие-либо фобии или склонны к перепадам настроения. Если ваш ребенок привык подавлять эмоции или с трудом справляется с психологическим стрессом, это может повлиять на двигательную активность кишечника, вызывая диарею. Одновременно стресс способен понижать порог боли15, поэтому ребенок становится чувствительнее даже к обычному, неболевому раздражению кишечной стенки19. Подобное состояние характерно для синдрома раздраженного кишечника15.

Перенесенная острая кишечная инфекция (ОКИ)
У некоторых детей после перенесенных кишечных инфекций диарея приобретает хронический характер4. К этому предрасполагают следующие факторы4:
- низкая масса тела;
- иммунодефицит;
- рацион, бедный питательными веществами и микроэлементами;
- неправильное лечение острого воспаления или несоблюдение врачебных рекомендаций.
Если после ОКИ, на фоне нормализации общего самочувствия, продолжает сохраняться понос – следует обратиться к гастроэнтерологу. Игнорирование болезненных проявлений в дальнейшем может стать причиной серьезных проблем с пищеварением4.

Нарушение микрофлоры
Дисбактериоз (дисбиоз) – это качественное и количественное изменение нормального состава микрофлоры кишечника. По сути, это ситуация, когда уменьшается число «хороших» микроорганизмов – бифидо-, лактобактерий и энтерококков, а количество «плохих», наоборот, растет14,20.
Такой дисбаланс развивается в том числе при синдроме избыточного бактериального роста (СИБР). СИБР способствует формированию местного воспаления, нарушает нормальную моторику (двигательных активность) и, как следствие, провоцирует диарею и боли в животе14,20.
Питание
Несбалансированное питание достаточно часто становится причиной жидкого стула и болей в животе7. Важную роль играет любовь детей и подростков к жирной пище7, лимонадам и подслащенным напиткам4.
К поносам и боли в животе также склонны дети и подростки с пищевой непереносимостью или аллергией на определенные продукты3. В этих случаях соблюдение строгой диеты позволяет нормализовать работу ЖКТ3.

Но иногда к появлению таких жалоб приводят попытки родителей обеспечить правильное питание. Если рацион перегружен пищей, которая усиливает моторику (свежие овощи и фрукты), или запускает процессы брожения (бобовые, дрожжевые продукты)4, ребенка может беспокоить понос и болезненность, которая связана с перерастяжением кишечных стенок и спазмом их гладких мышц17,19.
Смена климата
В некоторых случаях при переезде в страну с непривычным климатом в первые 2 недели наблюдаются понос и боль в животе. Это проявления так называемой «диареи путешественников»2,22.
Помимо смены климата, расстройство пищеварение зависит еще от ряда факторов2:
- отказа от привычного рациона;
- непривычного минерального состава питьевой воды;
- экзотических блюд в меню;
- стресса от переезда.

Прием некоторых лекарств
Особого внимания требуют ситуации, когда диарея и боль в животе появились на фоне приема медицинских препаратов. Это может говорить о развитии побочных реакций. Самостоятельно корректировать лечение в таком случае нельзя, нужно проконсультироваться с педиатром3.
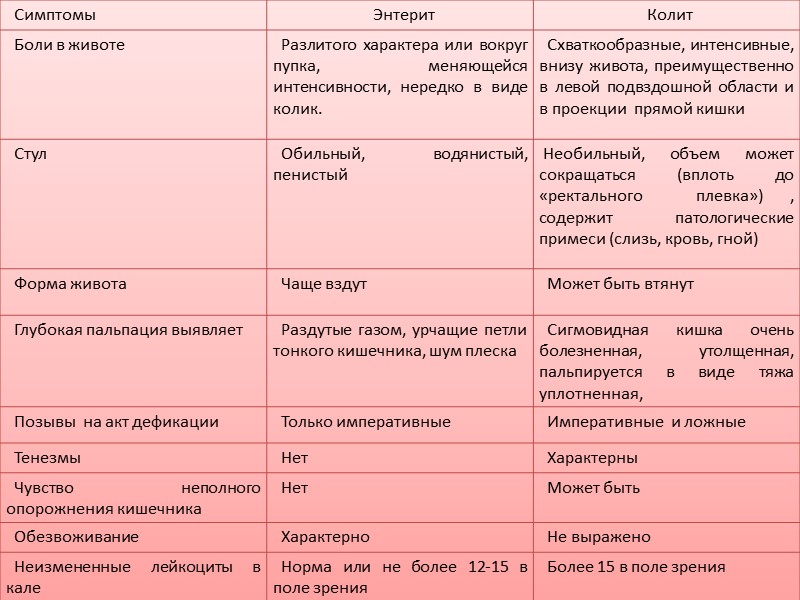
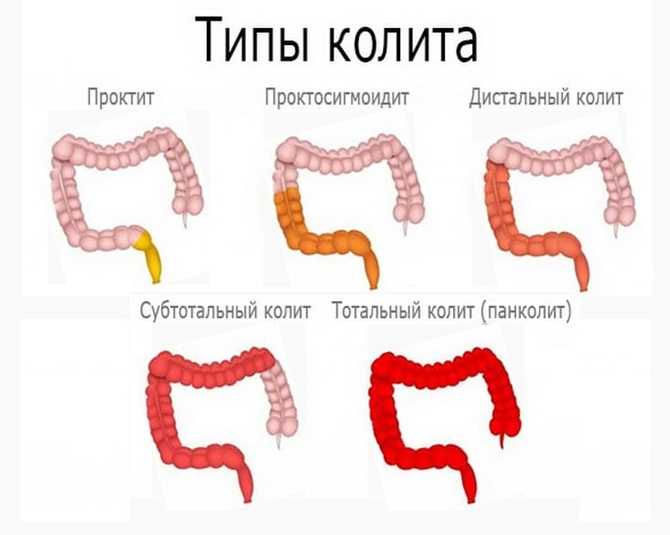
Клинические признаки хронической формы

Во многих случаях острая стадия заболевания переходит в хроническую, даже при правильном и эффективном лечении. Хронический колит кишечника характеризуется размытой симптоматикой, сменой периодов обострений и ремиссий.
Хронический колит кишечника проявляется следующими признаками:
- выпускание газов и рвота после еды, что часто наблюдается у младенцев;
- тошнота и рвота;
- повышенное образование газов (вздутие живота, частое выделение газов);
- небольшая диарея, которая обычно возникает в периоды обострений.
При регулярном прохождении курсов лечения и следовании диете, назначенной врачом, состояние пациента будет удовлетворительным. Болезнь может протекать почти бессимптомно и не обостряться. С возрастом слизистая оболочка кишечника восстановится, но полного выздоровления не произойдет.