Содержание статьи
Прививка БЦЖ ставится в роддоме сразу после рождения малыша. Очень часто у родителей возникает закономерный вопрос – что такое БЦЖ-прививка, когда ее делают и сколько раз, стоит ли вводить ее малышу так рано и не будет ли осложнений.
Туберкулез – серьезная проблема для всех стран мира, хотя заболеваемость этой инфекцией различается в зависимости от уровня медицины и экономического развития государства. До введения вакцинации туберкулез встречался гораздо чаще, и у детей могли возникать серьезные поражения не только легких, но и внутренних органов, костей и головного мозга, нервной системы. Многие годы ученые разрабатывали эффективную вакцину, которая появилась в 1921 году. Но ее активное применение в нашей стране началось только с 1950 года. Рассмотрим, от чего новорожденным ставится прививка БЦЖ, какова расшифровка этого названия и что стоит знать о вакцинации.
Лечение столбняка
При появлении первых признаков столбняка необходимо как можно скорее обратиться за медицинской помощью. Без лечения высока вероятность развития осложнений и смерти. Всем людям с подозрением на столбняк рекомендуется срочная госпитализация в больницу, обычно в отделение реанимации, так как в любой момент у них могут развиться угрожающие жизни осложнения, требующие постоянного медицинского контроля и помощи.
Повышение мышечной активности при столбняке означает, что человеку требуется больше калорий, зачастую до 3500–4000 ккал в день, а также не менее 150 г белка. При затруднении или невозможности глотания человека кормят жидкой пищей с помощью трубки, введенной в желудок через пищевод, а также используют парентеральное питание — внутривенное введение специальных питательных смесей. Для облегчения дыхания может использоваться аппарат искусственной вентиляции легких (ИВЛ).
Лекарственное лечение столбняка
Противостолбнячная лошадиная сыворотка или человеческий противостолбнячный иммуноглобулин вводятся всем заболевшим столбняком. Эти препараты способны обезвредить токсин, который находится в крови. К сожалению, на ту часть яда, которая уже проникла в нервную систему, эти средства не действуют. Однако этот вид лечения позволяет предотвратить дальнейшее поражение спинного и головного мозга. Лекарства вводятся внутримышечно в виде инъекций.
Миорелаксанты назначаются при среднетяжелых и тяжелых формах столбняка. Эти препараты блокируют проведение нервного импульса от мозга к мышцам. Из-за этого происходит расслабление мышц, а при воздействии сильных миорелаксантов полностью утрачивается способность шевелиться. В последнем случае больного обязательно переводят на искусственную вентиляцию легких (ИВЛ), так как самостоятельное дыхание может быть затруднено из-за паралича.
Успокоительные препараты (психотропные средства) тоже используются в комбинированной терапии столбняка. Лекарства из этой группы не только снимают психическое возбуждение, но и способствуют расслаблению мышц, снижают чувствительность к раздражителям, поэтому уменьшают вероятность судорог.
Возбудитель, путь передачи и клинические проявления столбняка
«Неистребимость» столбняка объясняется особенными свойствами его бактерий. Возбудитель в нормальном состоянии присутствует в кишечнике больного человека или животного, а затем вместе с экскрементами оказывается в воде и почве. Это увеличивает опасность заражения при соприкосновении оцарапанной или пораненной кожи с землей. Грамположительная палочка, попадая в непривычные, экстремальные для неё условия, преобразуется в споры, которые отлично адаптируются к минусовым температурам и сохраняют свойства даже при многочасовом кипячении. В почве палочки могут прожить, не утрачивая жизнеспособность, в течение 100 лет.
Столбняк передаётся контактным путем, например, когда в ранку попала земля. В ногу может проникнуть заноза, она может быть поранена чем-то острым. Причинами могут служить обморожение конечностей с нарушением целостности кожи. Заболевание может развиться при проведении криминальных абортов, или когда роды протекают без соблюдения норм санитарии.
Заражение происходит, когда на травмированную кожу или слизистую попадают грязь или грязная вода. Условия в глубокой ране способствуют трансформации попавших спор инфекции в активные бактерии. К группе риска по заболеваемости столбняком относятся:
- маленькие дети (до 9 лет), которые часто травмируются;
- новорождённые младенцы (нарушение асептики при отсечении пуповины);
- представители профессий, связанных с земляными работами и повышенным травматизмом: строители, грузчики, землекопы, железнодорожники;
- спортсмены;
- военные.
Заразиться столбняком можно очень просто, если на теле имеются порезы, раны, ссадины. Если в ранку попадает грязь, уже через 1-2 недели (иногда инкубационный период болезни длится до 1 месяца) могут появиться характерные симптомы, на основании которых медики ставят диагноз.
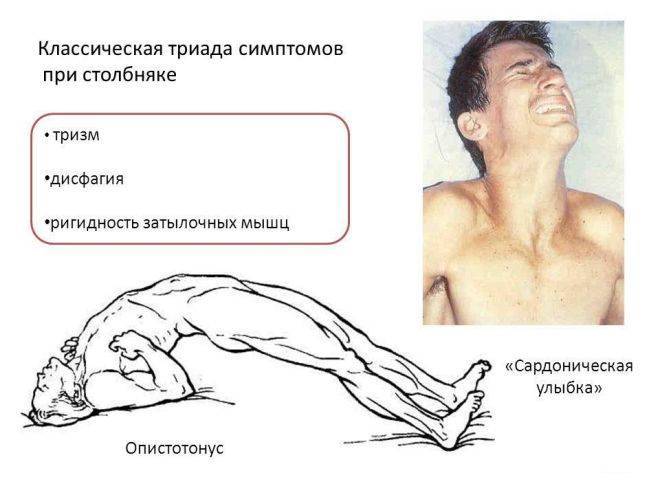
- Рана, даже зажившая, ноет, когда уже не должна болеть.
- Тризм – у больного заметно сжатие мышц лица. Трудно открыть рот.
- Возникает «сардоническая улыбка» за счёт искажения черт лица.
- Развивается дисфагия, человеку больно глотать.
- Появляется напряжение мышц затылка – ригидность.
- Головная боль, потливость, раздражительность.
Такие симптомы столбняка проявляются не всегда. Нередки случаи, когда рана полностью зажила, а симптомы всё равно появляются (напряжение мышц в месте раны).
При наличии таких клинических проявлений врачи делают вывод о столбнячной инфекции у пациента, описанные специфические признаки не требуют подтверждения анализами. Существует несколько вариантов локализации инфекционного процесса.
- Местный столбняк. Парализуются одна или несколько групп мышц в области травматизации кожи. Характерен для тех, кому вакцинация против столбняка проводилась.
- Генерализованный столбняк. Все группы мышц подвержены судорогам. У таких пациентов по тяжести протекания болезни различают степени:
- лёгкую;
- средней тяжести;
- тяжёлую;
- крайне тяжёлую.
По виду входных ворот формы болезни бывают:
- травматическая – после травм, ранений, обморожений;
- воспалительно-некротическая – бывает при наличии пролежней и там, где имеется распадающаяся опухоль;
- криптогенная – образуется на зажившем месте ранения (человек об этом может даже не помнить), ворота инфекции не определены, инкубационный период удлинён до нескольких месяцев.
Основные причины, почему может болеть место укола
Введение вакцинного препарата вызывает реакции разной степени выраженности. То, что прививка от столбняка болит, и опухает место укола, объясняется рядом объективных факторов, вызывающих такие симптомы.
Вспомогательные вещества, содержащиеся в вакцинном препарате. Для формирования стойкого иммунитета столбнячный анатоксин должен поступать в кровь на протяжении всего месяца маленькими порциями. С этой целью в состав вакцины включён гидроксид алюминия, удерживающий его в зоне введения состава. Это вещество не вредит в целом, но способно вызывать местные воспаления. Из-за него и возникает припухлость.
Появление слабости, температуры и головной боли связано с содержанием в вакцине АКДС коклюшного компонента. Именно он вызывает такие симптомы.
Ошибки при введении препарата – ещё одна причина возникновения болезненных симптомов. Если при постановке укола часть состава попала не в мышцу (где происходит лучшее всасывание действующего вещества), а в подкожное пространство, появляется заметная припухлость. Если образовалась шишка, она пройдёт, когда препарат рассосётся
Если сильно болит рука (неважно, у взрослого человека или у малыша, был ли это укол под лопатку, в плечо или бедро), скорее всего, это значит, что препарат был введён подкожно.
Нарушение правил поведения после процедуры вакцинации.
Как долго болит прививка от столбняка
То, как долго болит прививка от столбняка, поставленная под лопатку или в другое место, и когда неприятные ощущения пройдут, зависит от того, насколько были соблюдены правила постановки укола. Если всё было сделано верно, болезненность исчезает уже через 2-3 дня. Но если в результате ошибочных действий образовалось уплотнение от столбнячной прививки, локальная боль сохраняется до 2 месяцев.
Что будет, если намочить раньше времени
Что будет, если намочить? Игнорирование врачебных рекомендаций может привести к инфицированию, поражению кожных покровов при растирании мочалкой или использовании очищающих средств.

Преждевременные водные процедуры могут ухудшить состояние после вакцинации и повысить риск инфекционных осложнений
Иногда для устранения септических осложнений после иммунопрофилактики требуется хирургическое вмешательство.
Реакция на АКДС и полиомиелит
Вторичные инфекционные осложнения выражаются специфическими симптомами:
- повышение температуры (умеренная гипертермия возникает и на саму прививку, что усугубляет инфекционный процесс);
- отечность и покраснение кожи в области укола;
- гноетечение, выделение из ранки желтоватого экссудата;
- зуд, болезненность.
Развиваются и системные нарушения в виде расстройства пищеварения, сна, капризности у детей, головных болей, отсутствия аппетита, повышенного слюноотделения
Все эти признаки могут указывать и на реакцию организма на компоненты АКДС, поэтому при сохранении симптомов более 3 дней и визуальном изменении области введения вакцины важно обратиться к врачу
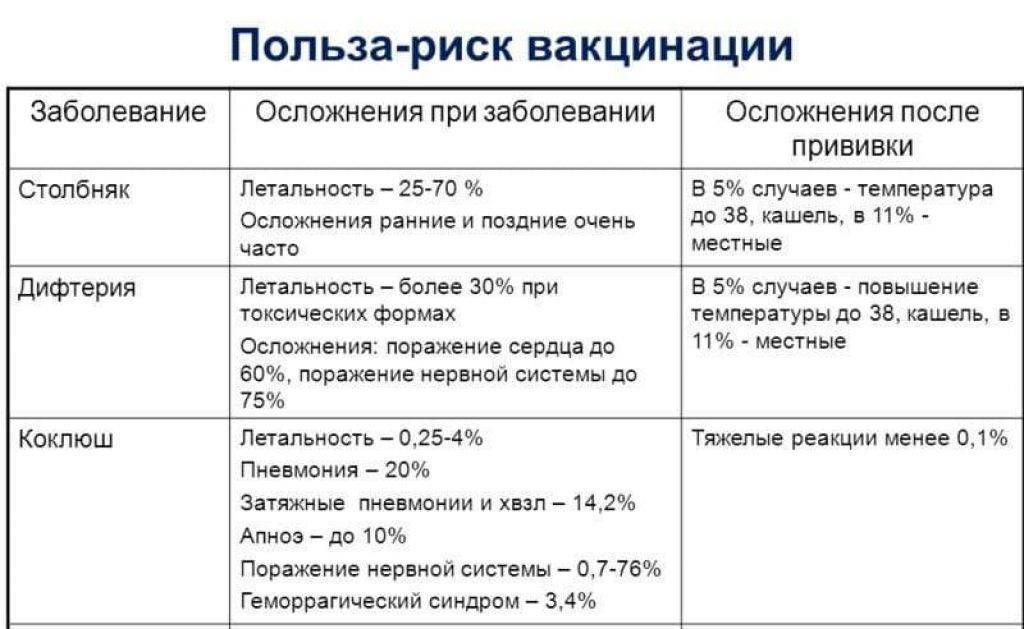
Риск побочных явлений после введения многокомпонентной вакцины от столбняка не редкость, но обычно состояние ограничивается температурой, болезненностью ранки, общим недомоганием. В тяжелых случаях развивается генерализованная крапивница, дыхательная недостаточность, обмороки, воспаления. Сегодня существуют импортные аналоги вакцины против столбняка, которые практически исключают все поствакцинальные осложнения.
Противостолбнячная вакцина — единственный адекватный метод иммунизации такого жизнеугрожающего заболевания, как столбняк. Смерть после заражения в 85% случаев превышает по значимости риск от побочных явлений
Во избежание осложнений после вакцинации важно соблюдать врачебные рекомендации
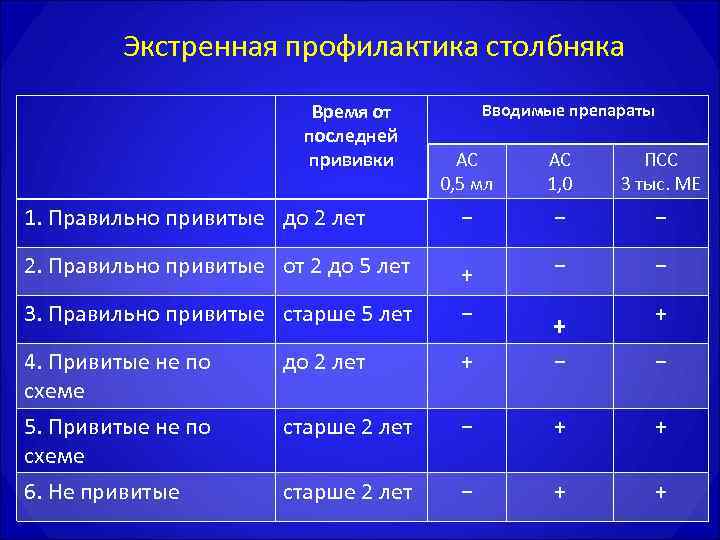
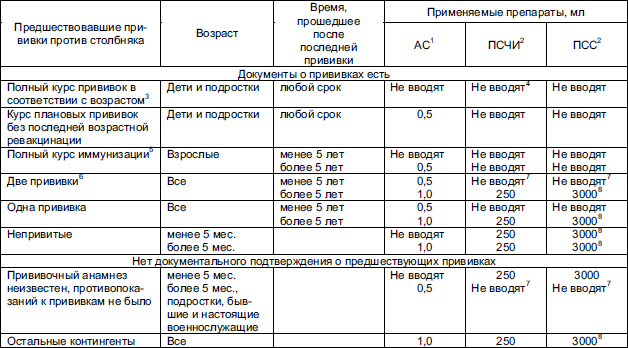
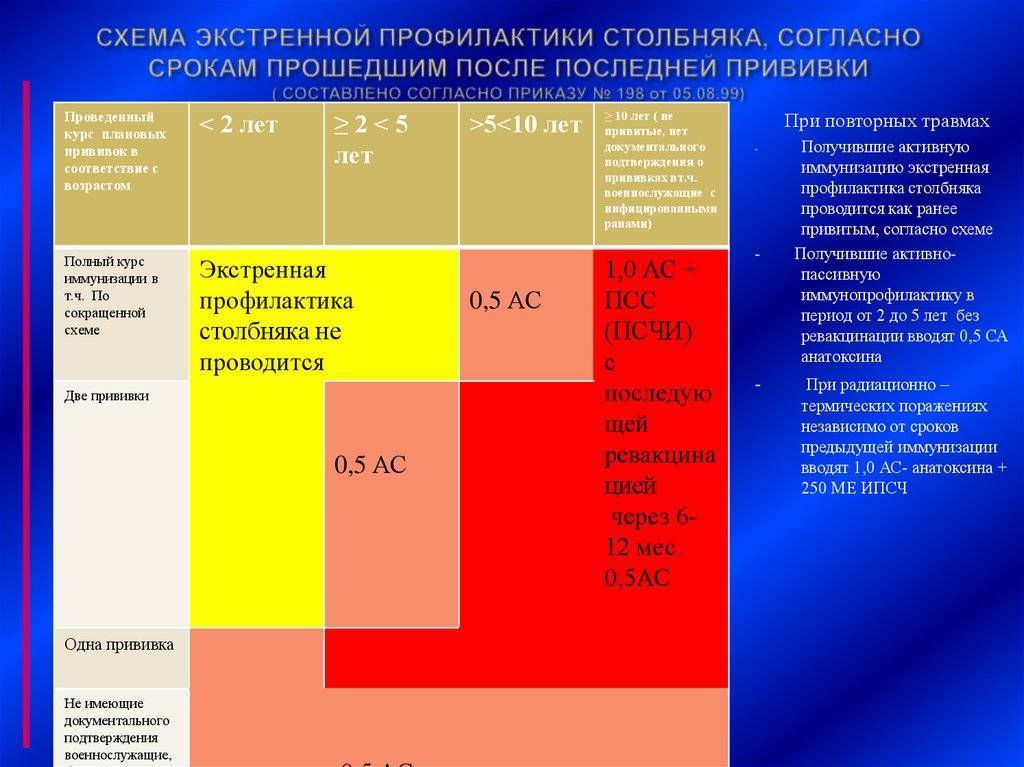
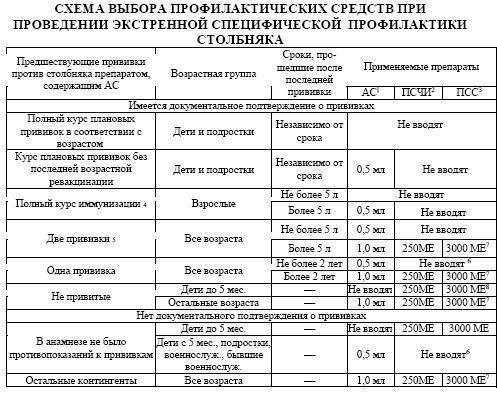
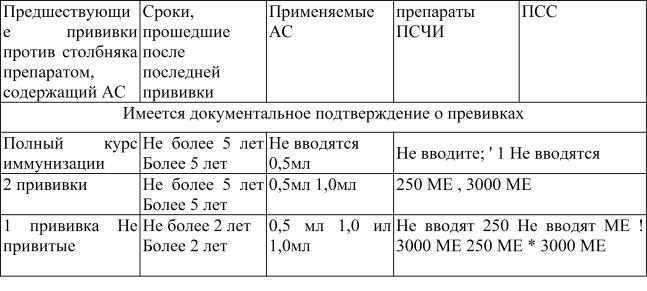
Активно-пассивная профилактика столбняка
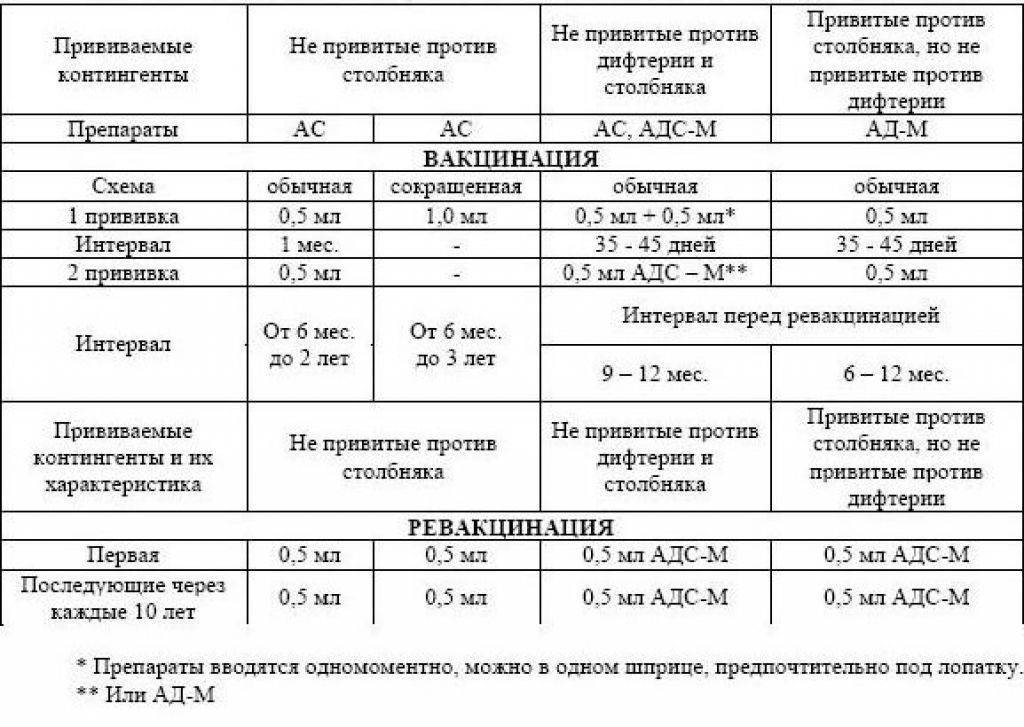
АС нужно ввести в объеме 1 мл, перед этим ознакомившись с инструкцией к препарату. Вместе с этим в другой участок тела нужно ввести ПСЧИ 250 ME в/м, при отсутствии ПСЧИ вводят 3000 ME ПСС. Перед введением ПСС обязательно ставят внутрикожную пробу с лошадиной сывороткой, разведенной в пропорции 1:100, для определения чувствительности к белкам сыворотки лошади (ампула маркирована красным цветом). Внутрикожную пробу нельзя ставить, если пострадавшему на протяжении 1-3 суток перед введением ПСС проба была проведена с разведенным 1:100 антирабическим гаммаглобулином из сыворотки лошади в связи с необходимостью введения антирабического гаммаглобулина.
Для постановки пробы нужно применить индивидуальную ампулу, а также стерильные шприцы с делениями на 0,1 мл и тонкую иглу. Разведенную 1:100 сыворотку вводят под кожу в сгибательную поверхность предплечья в колиестве 0,1 мл. Реакцию контролируют спусатя 20 минут. Пробу считают отрицательной, если диаметр отека или покраснения на месте введения менее 1,0 сантиметра.
Проба считается положительной, если отек или покраснение в диаметре равняются 1,0 см и более. При отрицательной кожной пробе ПСС (из ампулы, маркированной синим цветом) вводят подкожно в объеме 0,1 мл. При отсутствии реакции спустя пол часа, нужно ввести стерильным шприцем остальную дозу сыворотки. На протяжении этого срока вскрытая ампула с ПСС должна быть закрыта стерильной салфеткой.
Примечание. Людям с аллергическими болезнями и реакциями на различные аллергены, а также получавшим ранее препараты, содержащие лошадиную сыворотку (ПСС и другие) или гетерологичные гаммаглобулины (антирабический, противоэнцефалитный и др.), перед введением основной дозы ПСС лучше всего прибегнуть к введению антигистаминных лекарственных средств.
Лицам с положительной реакцией на внутрикожное введение 0,1 мл разведенной 1:100 лошадиной сыворотки или имевшим реакцию на подкожное введение 0,1 мл ПСС, дальнейшее введение ПСС проводить нельзя.
Учитывая, что после введения ПСС и препаратов, в составе которых есть столбнячный анатоксин, у особо чувствительных лиц может развиться шок, за каждым привитым необходимо организовать медицинское наблюдение на протяжении 60 минут после прививания. А учреждение, в котором людям делают прививки, должно быть обеспечено средствами противошоковой терапии на случай необходимости.
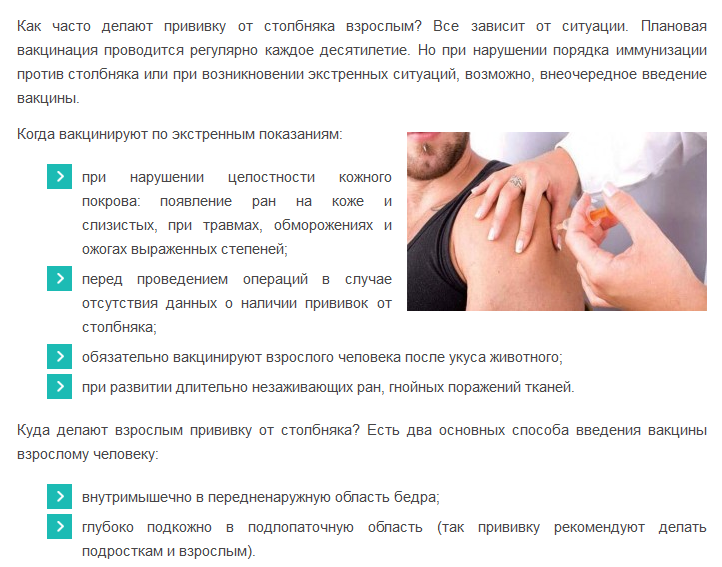
Особенности вакцинации
Родителям нужно знать, куда делают укол, и как затем изменяется место прививки по мере формирования иммунных реакций. Вакцина ставится в плечо, в верхней его трети, тонкой иглой, препарат вводится внутрикожно. Иммунитет формируется постепенно, по мере того, как в месте прививки возникает иммунная реакция на введенных ослабленных возбудителей. Через 6-8 недель в месте укола возникает реакция: сначала – узелок, который приподнимается над поверхностью кожи, становясь похожим на укус комара; затем по центру возникает пузырек, который заполнен желтой жидкостью. Родители думают, что прививка БЦЖ гноится, но это вполне закономерная реакция. Образуется корочка, которая потом отлетает, в итоге остается рубчик.
Но почему остается шрам и можно ли избежать подобной реакции? Врачи говорят, что это нормальный иммунный процесс, и область прививки со временем остается практически незаметной. Чтобы рубчик был небольшим, не нужно трогать болячку, сдирать корку или мазать ее зеленкой или йодом.
Родителей волнует, можно ли купать ребенка при появлении пузырька и корки? Все гигиенические процедуры проводятся в обычном режиме, но место прививки не нужно усиленно тереть, просто аккуратно промыть мылом и водой.
График вакцинации
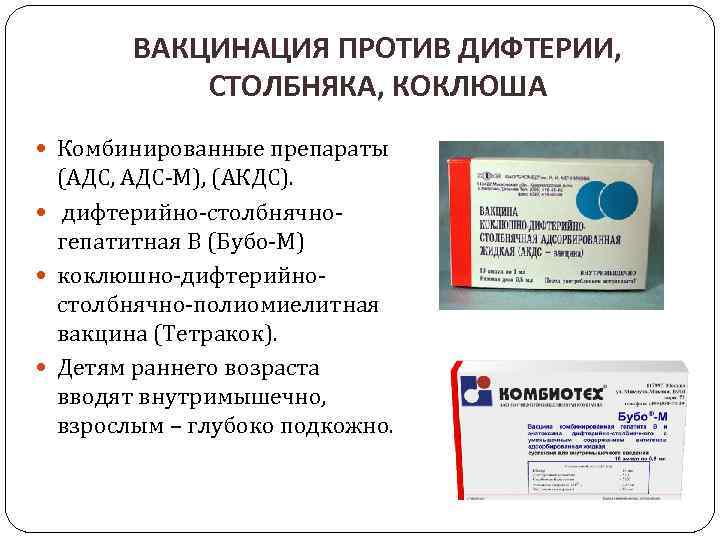
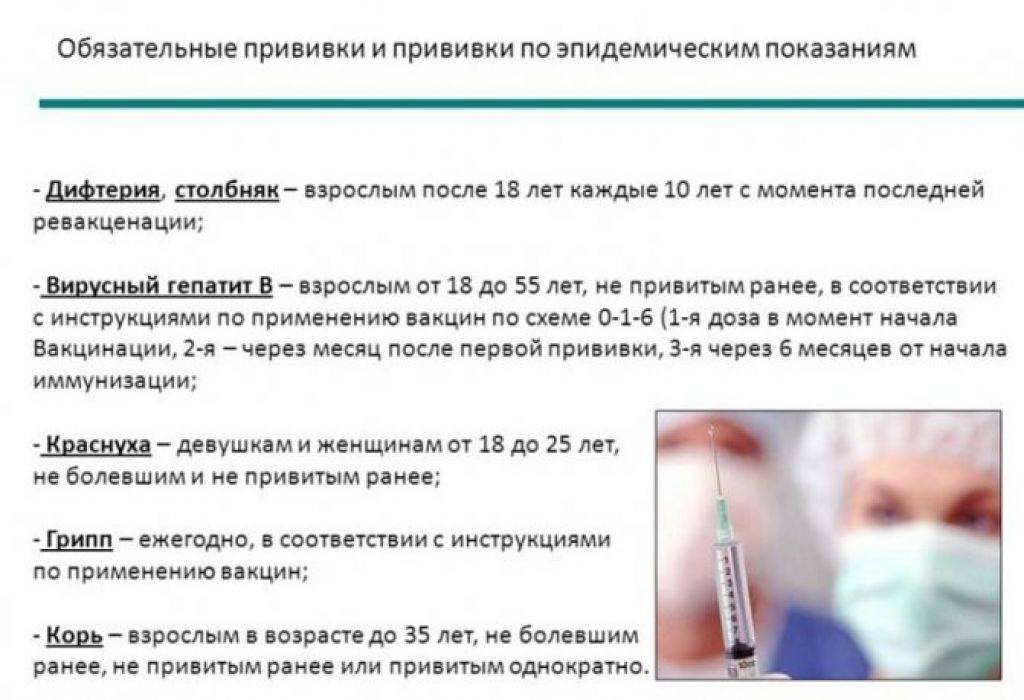
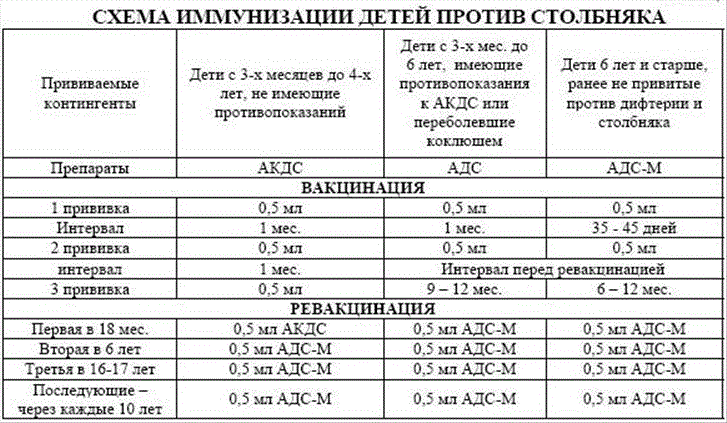
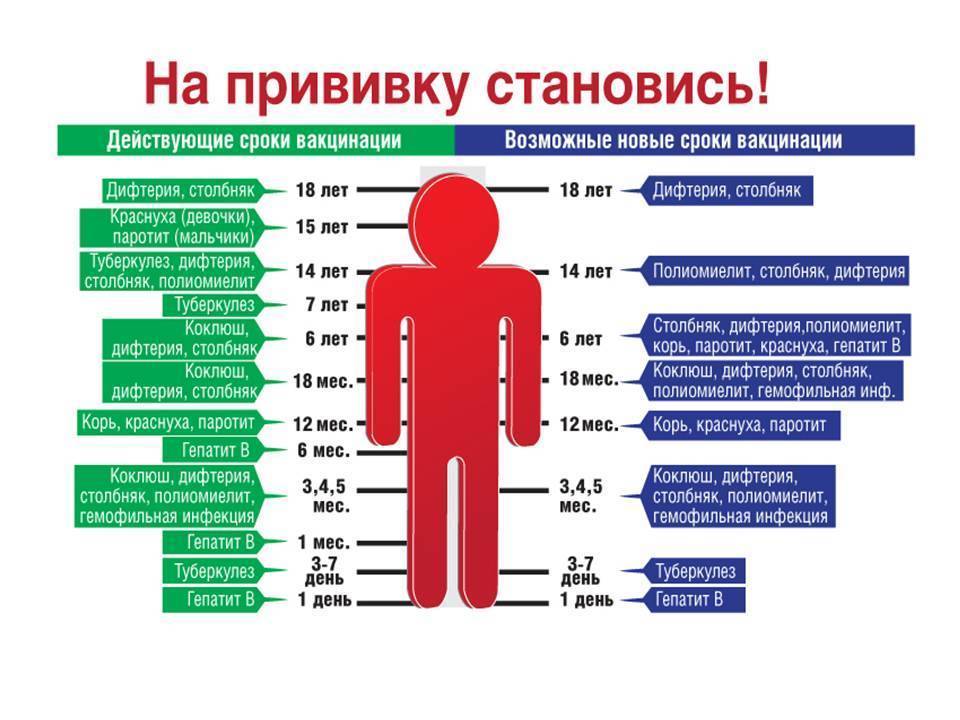
Для плановой иммунизации детей и взрослых применяется комбинированная вакцина АКДС, в состав которой входят анатоксины столбняка, дифтерии и коклюша. Вакцинация от столбняка входит в национальный календарь прививок, а план вакцинации различается у детей и взрослых.
Вакцинация детей
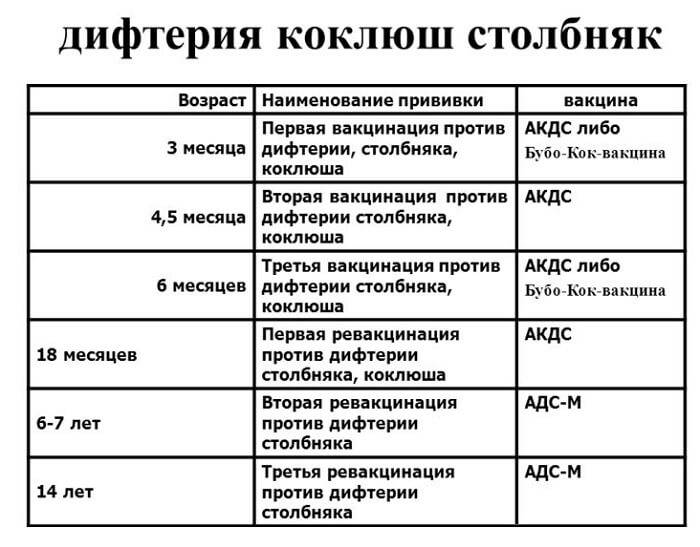
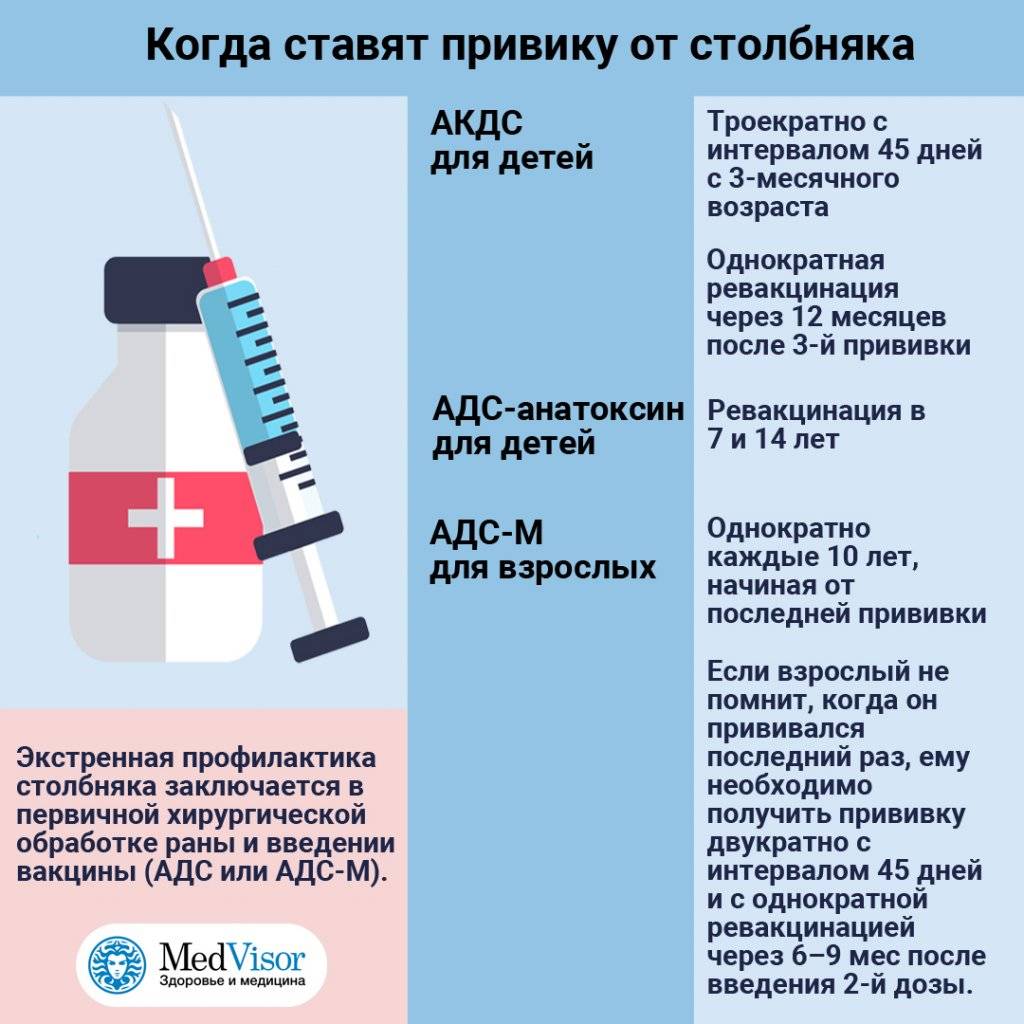
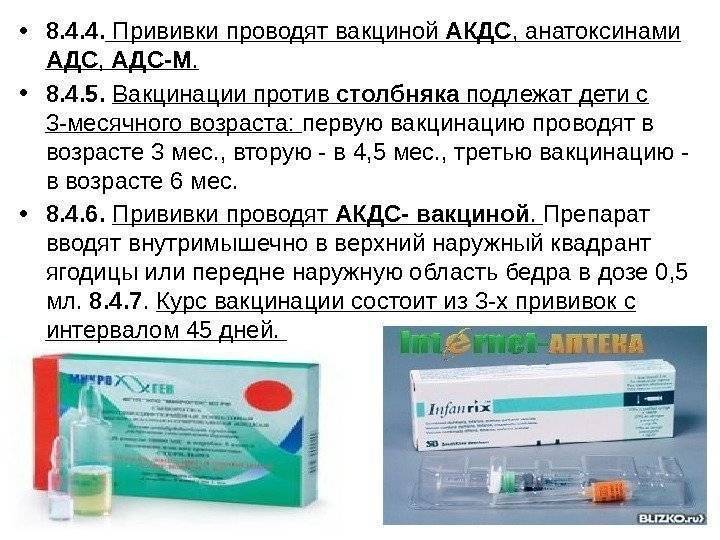
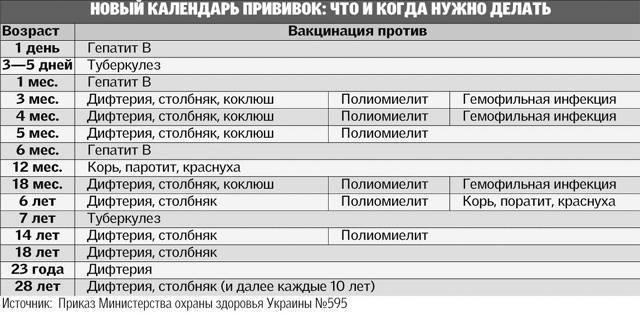
Сколько прививок от столбняка проводится детям? В общей сложности ребенку вводится 5 доз вакцины АКДС, после окончания курса иммунизации у ребенка формируется стойкий иммунитет, действующий на протяжении 10 лет. Прививка детям проводится в следующие возрастные периоды:
- В трехмесячном возрасте;
- В 4,5 месяца;
- В полгода;
- В полтора года;
- В 6 – 7 лет.
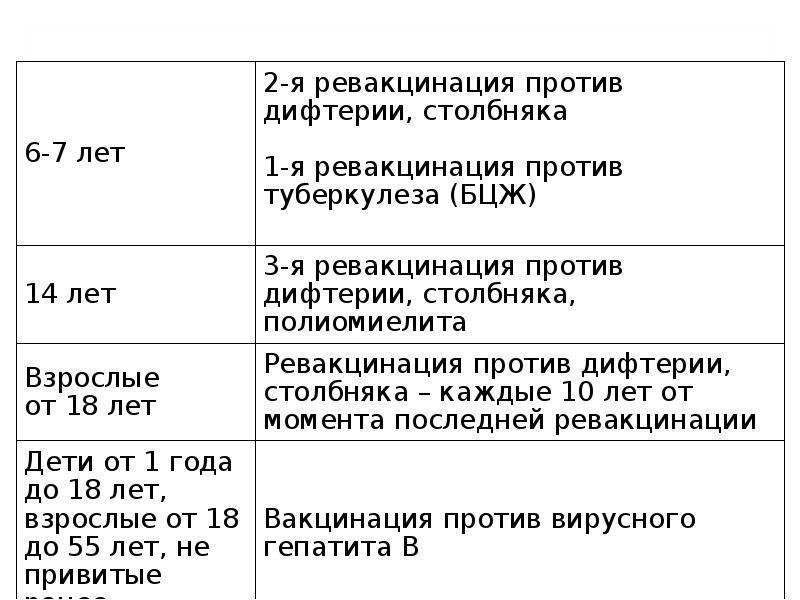
Для поддержания иммунитета необходимо каждые 10 лет проводить ревакцинацию. Первая ревакцинация проводится у подростков в 14- или в 16-летнем возрасте.
Вакцинация взрослых
Прививка от столбняка взрослым выполняется в соответствии с приказом Минздрава Российской Федерации № 174 от 17 мая 1999года. График введения противостолбнячной вакцины у взрослых:
- 18 – 27 лет;
- 28 – 37 лет;
- 48 – 57 лет;
- После 58 каждые 10 лет.
Если взрослого от столбняка вакцинировали раньше, то каждое десятилетие проводится ревакцинация одной дозой столбнячного анатоксина. В случае не проводившейся ранее иммунизации от инфекции вводятся 2 дозы столбнячного анатоксина, соблюдая между их введением перерыв в месяц. Третью и завершающую вакцинацию дозу вводят через 12 месяц, после чего начинается отсчет, и ревакцинацию повторяют каждые 10 лет.
Обязательной ревакцинации от данной болезни подлежат следующие категории граждан:
- Студенты;
- Военнослужащие;
- Рабочие – строители;
- Железнодорожные рабочие;
- Землекопы.
Кроме того, всем взрослым без исключения проводят иммунизацию, если они проживают в эпидемиологически неблагоприятном регионе по столбняку.
Зачем прививка, если есть антибиотики?
Действительно, столбняк — это бактериальная инфекция, но антибиотики от неё не спасают. Дело в том, что человека убивают не сами бактерии, а их токсин. Это один из самых сильных ядов в мире. Он быстро распространяется из раны по нервам, достигает спинного мозга, где повреждает часть нервных клеток. Микроскопических доз достаточно, чтобы вызвать у заражённого судороги всего тела, нарушение работы дыхательных мышц и остановку сердца.
К моменту появления первых симптомов яда уже так много, что уничтожение микробов антибиотиками не влияет на прогноз. Остаётся только надеяться, что организм продержится до тех пор, пока токсин не перестанет действовать. Часто для этого требуется вводить человека в кому, искусственно вентилировать лёгкие, имплантировать искусственный водитель ритма в сердце.
Вообще столбняк, даже лёгкий по классификации, удаётся победить только в реанимации. На это уходит не менее 3-4 недель. В случае выздоровления высока вероятность пожизненных осложнений, связанных с нарушением кровообращения головного мозга, сердца, почек, разрывами мышц и переломами костей во время судорог и пр.
Механизм развития заболевания
С момента попадания столбнячной палочки в благоприятные условия, она активно начинает размножаться, вырабатывая при этом столь вредный для живого организма экзотаксин. С током крови экзотаксин распространяется по всему организму и воздействует на спинной мозг, отделы продолговатого мозга и ретикулярную формацию.
В состав столбнячного токсина входит тетаноспазмин, представляющий большую опасность для нервной системы. Воздействуя на нее, он приводит к появлению тонических сокращений мускулатуры, а также запускает процесс тетаногемолизина, во время которого происходит процесс разрушения эритроцитов.
Возбудитель заболевания
Возбудителем столбняка является Clostridium tetani, это подвижная, грамположительная палочка, способная существовать только в анаэробных условиях (без доступа кислорода). Клостридии образуют споры при неблагоприятных для ее жизни условиях, которые сохраняют свою жизнеспособность на протяжении многих лет. Бактерии столбняка погибают при длительной (3 – 6 часов) обработке антисептиками и дезинфицирующими средствами.
Сами клостридии не представляют опасности для организма, действие на организм, в частности на нервную систему оказывают вырабатываемые ими токсины: тетаноспазмин и тетанолизин. Тетаноспазмин внедряется в отростки нейронов и поступает в центральную нервную систему, где подавляет сигналы торможения, что провоцирует развитие тетанических судорог. Тетанолизин разрушает красные кровяные клетки, оболочки сердечной сумки и ее ткань, что приводит к местному некрозу.
Возбудитель инфекции в норме обитает в кишечнике человека, травоядных животных, птиц и грызунов. С испражнениями столбнячная палочка попадает в окружающую среду (почва, водоемы, помещения, куда проникает с пылью).
Путь передачи
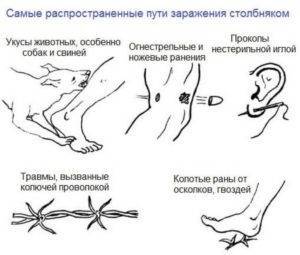 Заразиться столбняком можно только контактным путем при попадании на травмированные кожные покровы и слизистые грязи, пыли, ржавчины или воды из открытых водоемов. Но рана должна быть достаточно глубокой, в которой возможно формирование анаэробных (бескислородных) условий. В этом случае споры столбняка, находясь в ране, трансформируются в активнодействующие бактерии. Больной человек не может передать инфекцию здоровому. Но восприимчивость к заболеванию очень высокая. В группу риска по развитию инфекции входят:
Заразиться столбняком можно только контактным путем при попадании на травмированные кожные покровы и слизистые грязи, пыли, ржавчины или воды из открытых водоемов. Но рана должна быть достаточно глубокой, в которой возможно формирование анаэробных (бескислородных) условий. В этом случае споры столбняка, находясь в ране, трансформируются в активнодействующие бактерии. Больной человек не может передать инфекцию здоровому. Но восприимчивость к заболеванию очень высокая. В группу риска по развитию инфекции входят:
- Дети 9 и младше лет (ввиду высокой травматизации);
- Новорожденные (нарушение асептики в процессе рассечения пуповины);
- Взрослые, получившие глубокие раны.
Иммунизация при беременности
Обязательно ли делать прививку от столбняка, решает каждая женщина для себя самостоятельно. Но лучше проводить иммунизацию до планируемого зачатия. За месяц до беременности ставят прививку АДС-М. Она защищает от болезни не только женщину, но и будущего ребенка. Родившемуся ребенку вместе с грудным молоком будут переходить антитела к столбняку.
Беременным прививку от столбняка ставить можно, но только после 27 недели. Если женщине не была ранее привита, то ей вводят прививку АДС. Если же прививки делались по плану, но с момента последней прошло больше 9 лет, проводят ревакцинацию.
Побочные реакции могут быть в виде покраснения, отека и уплотнения места инъекции, может незначительно повыситься температура тела, нарушиться сон и снизиться аппетит.
Виды вакцин
Сама вакцина от столбняка в любом виде имеет одинаковый состав. Может применяться в изолированном виде или идти в комплексе с другими активными компонентами. Детям делают АКДС.
Многих беспокоит вопрос, опасна ли прививка от столбняка? В большинстве случаев препараты переносятся хорошо, редко развиваются побочные реакции. Место укола может отекать, воспаляться и болеть. Аллергия проявляется появлением зудящей сыпи на теле и повышением температуры тела.
Комбинированная вакцина
В состав многокомпонентной вакцины от столбняка включены еще два дополнительных активных компонента, которые активизируют иммунитет против дифтерии и коклюша. Комбинированный вид вакцины может быть низкодозированным и полным.
Вакцинацию низкодозированным типом вакцины проводят среди детей старше 6 лет и взрослых. Полным типом вакцины прививают детей от трех месяцев до 6 лет.
Изолированная вакцина
Изолированный тип используется в большинстве случаев для ревакцинации взрослых людей. АС-анатоксин после введения в организм начинает формировать иммунитет к столбняку. Вводится препарат по 0,5 мл под лопатку.
Изолированной вакциной прививают не привитых в детстве людей. Ставят две прививки с интервалом в 30–40 дней. Затем через полгода проводят ревакцинацию.
Если и появляется реакция на прививку, то характеризуется местными проявлениями. В месте укола может быть отек, ощущаться боль и жжение. Небольшая припухлость проходит самостоятельно после полного рассасывания введенного препарата. Иногда поднимается температура тела до 38 градусов, и присоединяется боль в голове. Нормальная реакция длится не больше трех дней.
Очень редко в ответ на прививку появляется аллергическая реакция. Наблюдается высокий подъем температуры тела, затрудняется дыхание, присоединяется кашель, отекают отдельные части лица.

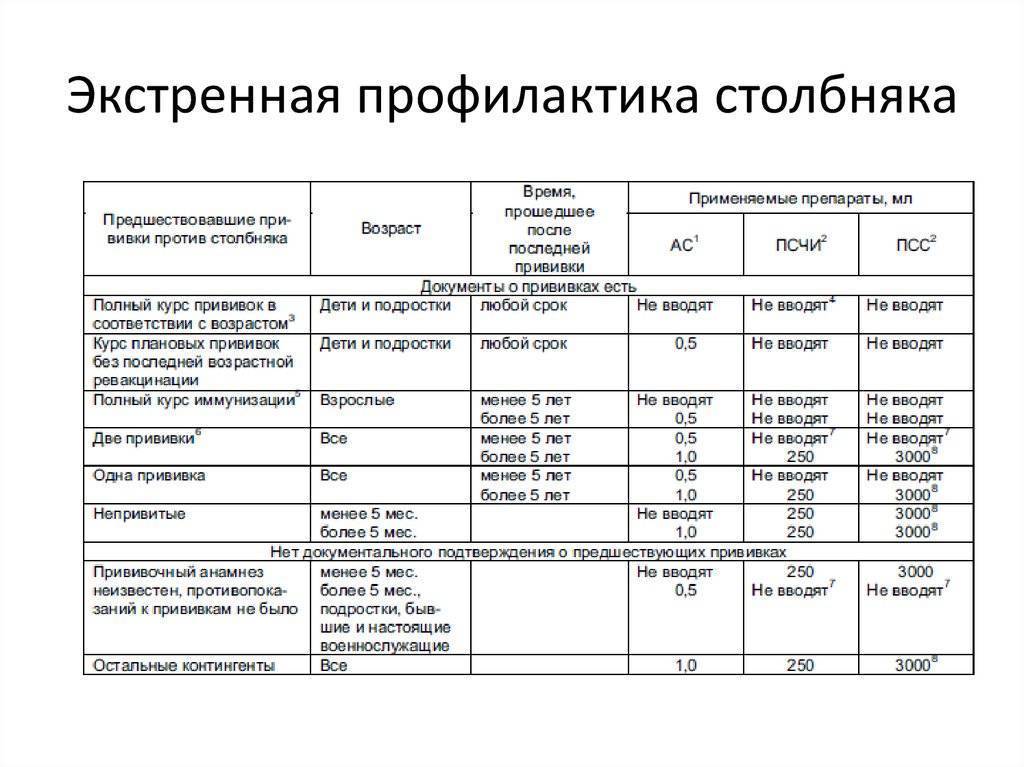
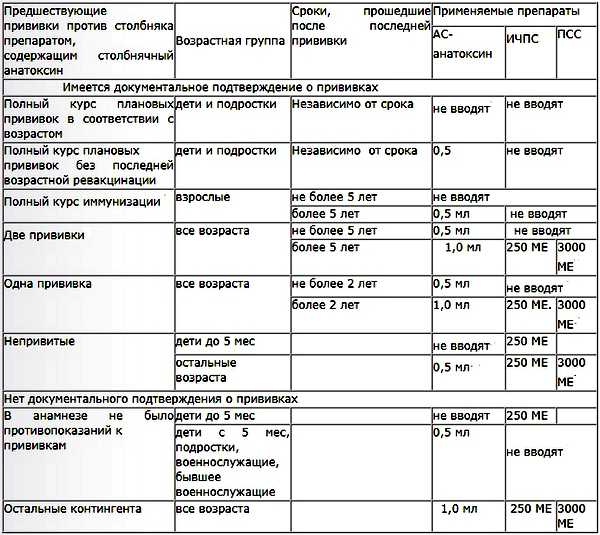
Экстренная вакцина
Кроме плановой вакцинации, существуют и экстренные случаи. Экстренное проведение прививки показано в следующих случаях:
- оперативное вмешательство;
- вакцинацию от столбняка при травмах, ожогах, обморожениях проводят независимо от того, стоят ли плановые прививки или нет;
- в обязательном порядке проводят после укуса кошки или собаки, даже если укушенный человек привит;
- длительно незаживающие язвы, гнойные раны также становятся поводом для дополнительной процедуры.
Экстренную иммунопрофилактику проводить нужно как можно раньше. Для вакцинации используют:
- АС-анатоксин (вводится инъекция глубоко под лопатку на спине);
- иммуноглобулин против столбнячной инфекции (вводят в ягодичную мышцу);
- сыворотка (вводят подкожно).
Введение препарата не проводят в случае наличия паспорта прививок, в котором указаны сроки проведения вакцинации (но только при условии, что с момента последней прививки прошло не больше 5 лет).
Могут возникнуть побочные явления в виде отека и уплотнения в месте укола, боли и покраснения, повышения температуры тела. Все эти состояния проходят самостоятельно через пару дней.
Как вести себя до и после вакцинации
Специальных мероприятий для подготовки к вакцинации против столбняка нет. Существует несколько правил, выполняя которые за несколько дней до и после вакцинации можно предотвратить развитие осложнений на введение АКДС и снизить риск возникновения аллергических реакций, исключить побочные эффекты.
Рекомендации до и после введения вакцины:
- за 3 дня до и в течение 3 дней после инъекции ограничить употребление продуктов, способных провоцировать развитие аллергических реакций: цитрусовые, рыба и морепродукты, кондитерские изделия, газированные цветные напитки;
- исключить употребление алкогольных напитков любой крепости в те же временные сроки;
- принимать антигистаминные (противоаллергические) препараты по назначению врача.
Место укола следует беречь от инфицирования путем наложения асептических повязок в первые сутки после прививки. Принимать водные процедуры в течение 3 дней после инъекции вакцины разрешается без использования моющих средств, тереть мочалкой или губкой не рекомендуется. Это может спровоцировать осложнения в виде дополнительного раздражения на коже, заноса микроорганизмов в ранку и развития нагноения.
Риск поствакцинальных осложнений
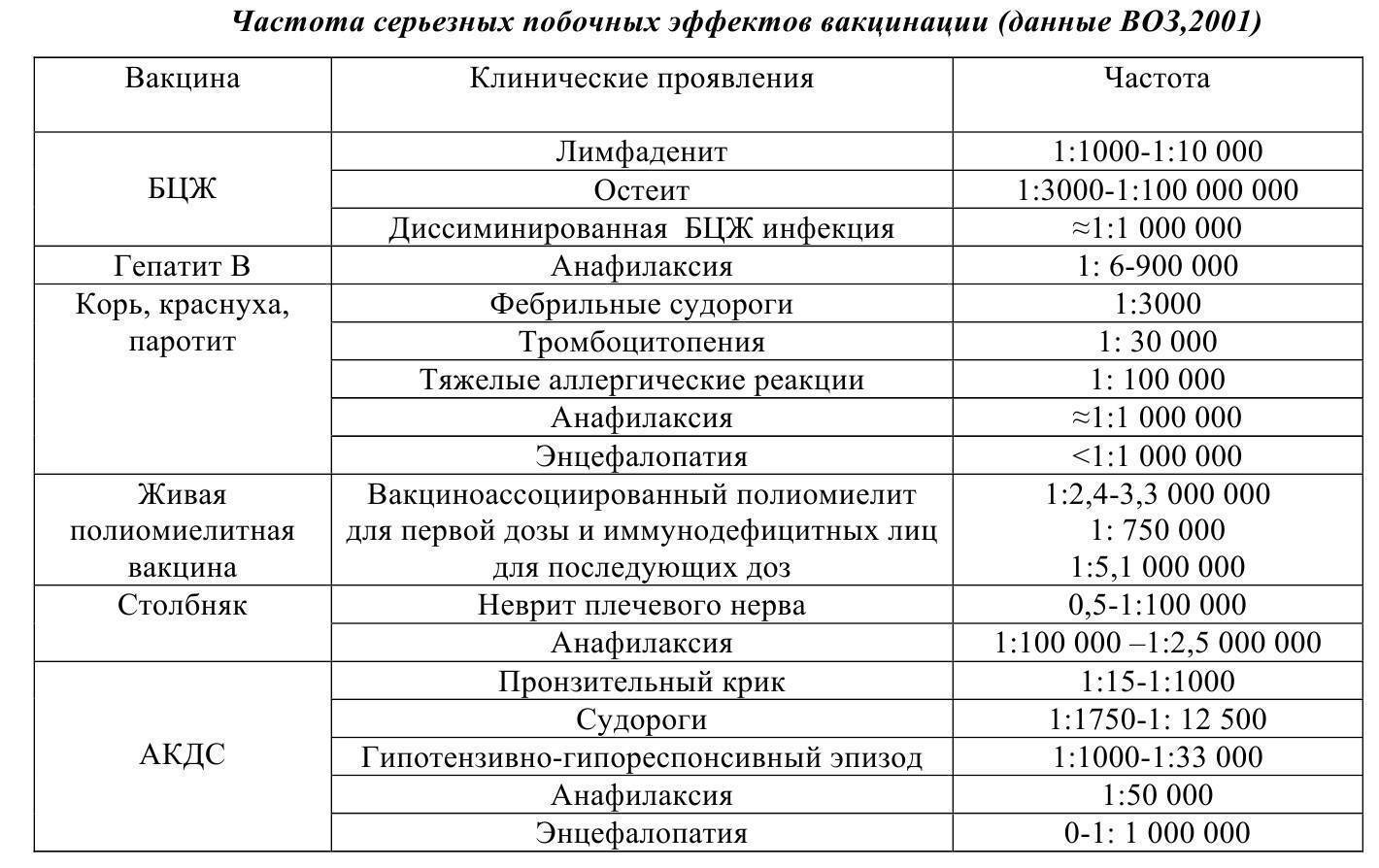
Как и на введение любой другой вакцины, в редких случаях возможны аллергические реакции на компоненты АКДС-вакцины. Эти осложнения связаны не со свойствами прививки, а с количеством вспомогательных веществ в конкретных препаратах, наличием у ребенка аллергии к ним и, в части случаев, несоблюдением правил вакцинации. Показателен тот факт, что, согласно статистике поствакцинальных осложнений в США, даже тяжелые аллергические реакции на АКДС-вакцины не привели к тяжелым последствиям ни в одном случае с 1978 года, с учетом того, что за этот период было сделано около 80 млн прививок против дифтерии. К вероятным специфическим осложнениям на прививки АКДС можно отнести неврологические осложнения, которые крайне редки. Как предполагается, они могут быть вызваны тем, что токсины коклюшной палочки (даже инактивированной) в комбинированных вакцинах имеют свойство раздражать, у крайне небольшой части восприимчивых детей, мозговые оболочки.
Редкими проявлениями неврологических осложнений на прививку от дифтерии могут быть: судороги без повышения температуры – 0,3-90 на 100 тыс. прививок, осложнения в виде энцефалопатии – менее 1 случая на 300 тысяч привитых. В настоящее время в мире судороги без повышения температуры не считают осложнением на прививку. Исследования, проведённые в Великобритании в 1960-1970 гг. свидетельствуют об одинаковой частоте развития судорог у привитых и непривитых детей. При этом первые проявления таких заболеваний как эпилепсия, органическое поражение головного мозга могут проявляться в виде судорог в возрасте 3-4 месяцев, когда начинают проводить вакцинацию, и связаны с прививкой только временным фактором.