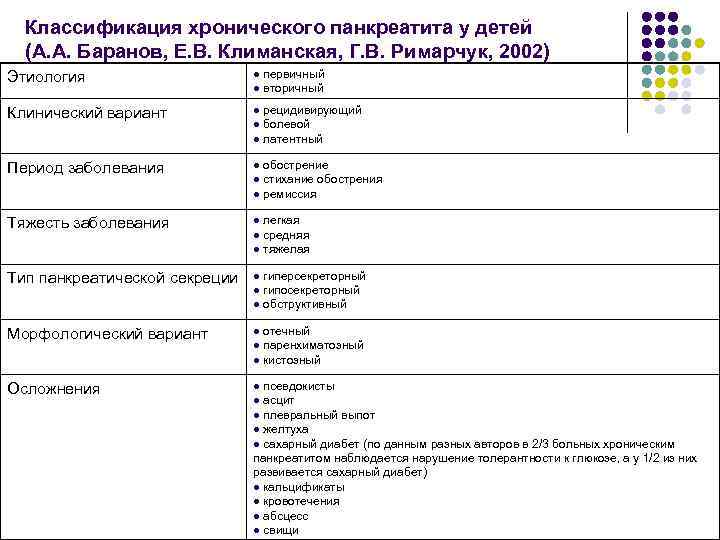
Диета при панкреатите у детей
Диетические рекомендации при панкреатите:
- необходимо соблюдать диету с маленьким содержанием жиров. Экономно употребляйте жиры и масла;
- исключите жареные продукты;
- можно пищу запекать, варить, готовить на пару;
- включить фрукты и овощи;
- есть часто, маленькими порциями.

необходимо исключить:
- жареная еда;
- мясные полуфабрикаты;
- яичный желток;
- жирное красное мясо;
- коровье молоко;
- сливочное масло;
- сметана;
- маргарин;
- мороженое;
- жареные бобы;
- арахис и масло из него;
- орехи и семена;
- чипсы кукурузные или картофельные;
- выпечка из бисквитного и песочного теста (кексы, печенья);
- заправка салата (майонез, растительное масло);
- сало.
Диагностика
При подозрении на панкреатит необходимо обратиться либо к детскому гастроэнтерологу, либо к педиатру. Обычно для подтверждения диагноза требуется консультация и обследование у нескольких специалистов.
 Симптомы детского панкреатита похожи на признаки язвы желудка, холецистита, инвагинации кишечника, поэтому требуется комплексная диагностика, особенно если ребенок маленький и не может сказать, что у него болит
Симптомы детского панкреатита похожи на признаки язвы желудка, холецистита, инвагинации кишечника, поэтому требуется комплексная диагностика, особенно если ребенок маленький и не может сказать, что у него болит
Обычно начинается диагностика с пальпации живота. Из-за того что болевой синдром при панкреатите сильный, при незначительных надавливаниях на верхний отдел живота ребенок реагирует. Тогда, имея подозрения на воспаление поджелудочной, врач назначает такие обследования:
- анализ крови – клинический и биохимия;
- УЗИ поджелудочной железы и органов брюшной полости;
- ЭФГДС;
- КТ или МРТ.
Обычно достаточно результатов анализа крови и УЗИ, остальные методы исследования назначаются при подозрении на развитие новообразований и другие осложнения. С помощью УЗИ органов брюшной полости можно выявить отек железы, изменение ее размера, строения, структуры тканей, повышение эхогенности. Также этот метод исследование позволяет оценить состояние других органов пищеварительной системы.
Диагностика панкреатитов
 О вероятном панкреатите свидетельствуют особенности болевого синдрома, диспепсические явления, а также данные внешнего осмотра с пальпацией (прощупыванием) живота. В ходе пальпации на передней брюшной стенке выявляют зоны болезненности, специфические для панкреатита.
О вероятном панкреатите свидетельствуют особенности болевого синдрома, диспепсические явления, а также данные внешнего осмотра с пальпацией (прощупыванием) живота. В ходе пальпации на передней брюшной стенке выявляют зоны болезненности, специфические для панкреатита.
Для дальнейшего подтверждения диагноза проводится лабораторная и инструментальная диагностика.
Общий анализ крови
Здесь отмечается лейкоцитоз с нейтрофильным сдвигом влево – повышение уровня лейкоцитов преимущественно за счет палочкоядерных нейтрофилов. СОЭ ускорена. Высокий гематокрит свидетельствует о сгущении крови из-за дегидратации.
Биохимический анализ крови
Высокий уровень липазы, альфа-амилазы и трипсина указывает на гиперферментемию. При панкреатите, осложненном сахарным диабетом, повышается уровень глюкозы. А высокий билирубин – признак закупорки желчевыводящих путей или поражения печени. Кроме того, в крови изменяется соотношение белковых фракций: крупномолекулярные глобулины преобладают над низкомолекулярными альбуминами.
Анализы мочи
Избыток альфа-амилазы выводится с мочой. Здесь ее называют диастазой. Высокая диастаза – признак, специфичный для обострения панкреатита. Возможны и другие отклонения – наличие сахара или желчных пигментов.
Дуоденальное зондирование
Вспомогательный метод диагностики панкреатитов. Исследуют содержимое 12-перстной кишки, полученное в ходе зондирования, на наличие бикарбонатов и ферментов.
Контрастная рентгенография
Данное исследование проводят в рамках обзорной рентгенографии органов брюшной полости. Принятое внутрь контрастное вещество из дуоденального просвета забрасывается в протоки поджелудочной железы. Это отчетливо видно на рентгенограмме.
Радиоизотопная сцинтиграфия
Внутривенно вводят вещество, содержащее радиоактивные изотопы. В данном случае это метионин, меченый радиоизотопами селена. Поглощение железой радиоизотопов можно оценить в специальной камере. Здоровая железа быстро и равномерно накапливает введенное вещество. При хронических панкреатитах накопление очаговое и замедленное. А при острых оно может отсутствовать вовсе.
УЗИ
Самый простой, доступный и информативный метод диагностики поджелудочной железы. Здесь можно определить размеры, оценить структуру паренхимы и состояние вирсунгова протока, а также выявить наличие камней, псевдокист, фиброза.
Симптомы и признаки панкреатита
Детский панкреатит в большинстве случаев развивается в легкой форме. Гнойно-воспалительные процессы относятся к единичным эпизодам в медицинской практике. Симптоматика острого и хронического заболевания отличается. В первом случае приступы возникают внезапно и сопровождаются сильным болевым синдромом. Во втором – проявления панкреатита менее выражены, но носят регулярный характер.
Симптомы ДП острой формы:
- повышение температуры тела;
- боль опоясывающего характера;
- приступообразная боль в эпигастральной зоне;
- признаки метеоризма;
- боль в левом подреберье;
- многократная рвота;
- потеря аппетита;
- отрыжка или изжога;
- бледность или мраморность кожных покровов;
- сухость во рту;
- нарастающие признаки интоксикации.
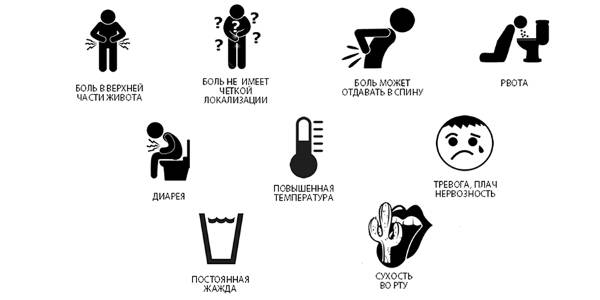 Симптомы нарушения поджелудочной железы у детей.
Симптомы нарушения поджелудочной железы у детей.
Симптоматика хронического ДП зависит от степени поражения поджелудочной железы. Болевые ощущения имеют регулярный характер. Обострение наблюдается после употребления вредных продуктов питания (острая, жирная, жареная пища, фаст-фуд). Спровоцировать приступ могут чрезмерные физические или эмоциональные нагрузки. Симптоматика сохраняется в течение нескольких часов или дней. Сопутствующими признаками хронического панкреатита являются регулярная изжога, тошнота или рвота, плохой аппетит, а также диарея, чередующаяся с запорами.
Что провоцирует / Причины Острого панкреатита у детей:
Среди наиболее частых причин, вызывающих рассматриваемую болезнь, выделяют:
- инфекции,
- обструкцию и повышение давления в панкреатических протоках,
- тупую травму поджелудочной железы,
- гиперкальциемию,
- гепатобилиарную патологию
- медикаментозные и токсические поражения
Острый панктеатит у детей могут вызвать такие инфекции как вирусный гепатит, эпидемический паротит, Коксаки В, энтеровирус, герпес, ветряная оспа, псевдотуберкулез, грипп, сальмонеллез, дизентерия, сепсис и пр. Тупую травму ребенок может получить вследствие удара в живот большой силы.
Повышение давления и обструкцию в панкреатических протоках вызывают такие болезни:
- холедохолитиаз
- папиллит
- дуоденостаз с дуоденопанкреатическим рефлюксом
- киста или стриктура холедоха
- описторхоз
- закупорка дуоденального соска аскаридами
- клонорхоз
- фасциолез
Что касается гепатобилиарной патологии, сюда относят хронический холецистит и желчнокаменную болезнь. Гиперкальциемия возникает в результате гипервитаминоза D или гиперпаратиреоза у ребенка. Токсические поражения – это отравления свинцом, мышьяком, ртутью, фосфором. А медикаментозные поражения поджелудочной возникают от приема препаратов:
- гипотиазид,
- азатиоприн,
- метронидазол,
- фуросемид,
- сульфаниламиды,
- тетрациклины,
- глюкокортикоиды в высоких дозах
Дополнительный фактор, влияющий на проявления заболевания, это потребление жирной и/или жаренной пищи в больших количествах. Примерно у четверти детей с острым панкреатитом не удается выявить причину начала болезни.
Методы лечения
Терапия ДП включает в себя прием медикаментов, консервативные методы и хирургическое вмешательство. При подтверждении диагноза ребенок должен лечиться в стационаре под контролем врачей. Длительность госпитализации зависит от степени поражения пищеварительной системы. После выписки родителям даются рекомендации, соблюдение которых позволит исключить повторные приступы воспалительного процесса. В качестве дополнения к основной терапии разрешено использовать некоторые средства альтернативной медицины.
Консервативное лечение
Целью консервативного лечения ДП является обеспечение пораженному органу функционального покоя, купирование симптомов воспаления и устранение причин его возникновения. В период терапии проводятся мероприятия по предотвращению химического или механического воздействия на пищеварительный тракт. В первые сутки ребенку рекомендована «пищевая пауза» (голодание в течение двух-трех дней). Разрешается употреблять щелочные минеральные воды без газа. Питание начинается с третьих суток с щадящих продуктов и небольшими порциями.
Другие меры консервативного лечения:
- внутривенное введение растворов глюкозы и блокаторов протеолитических ферментов (Контрикал);
- постельный режим и полный покой организма;
- голодание в течение 48 часов после госпитализации.
Медикаментозное лечение
Медикаментозная терапия ДП проводится не только для купирования симптомов заболевания, но и улучшения функционального состояния системы пищеварения. Препараты подбираются индивидуально. При наличии осложнений схема лечения дополняется антибиотиками. В условиях стационара большинство лекарственных средств назначается детям в виде инъекций.
Принимать таблетированные медикаменты можно только после восстановления режима питания.
Примеры препаратов для лечения ДП:
- антисекреторные средства (Фамотидин, Пирензепин);
- спазмолитики и анальгетики (Папаверин, Но-шпа, Анальгин, Баралгин);
- антигистаминные препараты;
- средства для улучшения микроциркуляции (Пентоксифиллин);
- препараты ферментов поджелудочной железы (Панкреатин);
- антибиотики;
- ингибиторы протеаз (Пентоксил).
Хирургическое лечение
Хирургическое вмешательство используется при наличии серьезных осложнений ДП и отсутствия результата других методов лечения. Операции могут подразумевать резекцию части пораженного органа, дренирование абсцесса в тканях или удаление некротического участка. Хирургические процедуры являются радикальными мерами и при терапии детей их используют только при наличии угрозы для жизни маленького пациента.
Медикаментозное лечение панкреатита у взрослых
Медицинские препараты играют важную роль в лечении панкреатита. Они несут в себе сразу несколько функций:
- восстановление недостаточности ферментов,
- восстановление гормонального фона,
- улучшение обменных процессов,
- борьба с воспалением,
- предотвращение спазмов,
- нормализация кровообращения,
- купирование боли,
- возмещение водно-электролитных потерь и плазмопотерь.
Набор прописанных препаратов может быть велик, важно четко следовать инструкциям врача и принимать все необходимые лекарства вовремя
6 советов, которые помогут вам не забывать принимать лекарства
Многие препараты при панкреатите нужно принимать регулярно, не пропуская очередную дозу. Чтобы быстрее приспособиться к жизни во время болезни, следуйте этим простым советам:
Пищеварительные ферменты и некоторые другие препараты важно принимать перед едой. Первое время полезно проговаривать про себя: «Сперва лекарство – потом еда»
Смысл в том, чтобы сделать прием лекарств такой же рутиной, как мытье рук и использование салфетки.
Используйте органайзер для лекарств. Ячейки в нем могут ассоциироваться со временем суток или очередным приемом пищи, некоторые органайзеры снабжены таймером и могут подавать звуковой сигнал. В конце месяца с помощью таблетницы легко отследить, все ли лекарства выпиты вовремя (рис. 2).
Держите таблетки на видном месте. Не забывайте убрать их в сумку, если уходите из дома. Если вы пользуетесь ланч-боксом, кладите таблетки в него или рядом.
Расскажите о вашей болезни друзьям и родным. Кто-то из близких может подсказать вам принять лекарство вовремя, если вы забудете о нем.
Прислушивайтесь к себе. Возобновление симптомов может явно свидетельствовать о пропуске лекарств.
Некоторые лекарства лучше принять дважды, чем не принять вообще. Проконсультируйтесь с врачом, какие из ваших таблеток можно выпить в двойной дозе без ущерба здоровью, так вы не будете бояться выпить таблетку повторно, если не помните момент приема лекарства.
Особенности назначения препаратов при панкреатите женщинам
Острый панкреатит у беременных — редкое явление. Исследования говорят лишь о трех случаях из 10 000. Тем не менее с течением беременности риск развития заболевания увеличивается
Поэтому подходить к лечению таких пациентов следует очень осторожно
Среди врачей нет согласия в вопросе применения антибиотиков в период беременности
При выборе медикамента врач принимает во внимание тяжесть болезни, сопутствующие осложнения, срок беременности. В ряде случаев положительный исход для матери служит решающим фактором в назначении антибиотикотерапии, даже несмотря на риски нарушения развития плода
При отсутствии инфекции в желчных протоках, как правило, антибиотики не назначают.
Легкая форма панкреатита может пройти сама. Врач назначает антигиперлипидемические препараты, инсулин, гепарин и диету. В тяжелых случаях заходит вопрос о прерывании беременности. Решение зависит от множества факторов и принимается врачом в каждом индивидуальном случае.
Венозные катетеры для парентерального питания могут вызвать осложнения беременности. Предпочтение отдается энтеральному питанию с помощью трубки, которая проходит через нос и пищевод в кишечник.
Медикаментозное лечение панкреатита у детей
Врачи сходятся во мнении, что панкреатит у детей сложно диагностировать. Причины его появления отличаются от случаев со взрослыми, но сама болезнь поддается лечению лучше.
Чаще всего панкреатит у детей возникает на фоне других заболеваний. Так, причинами могут стать воспаления других органов: желудка и двенадцатиперстной кишки (гастродуоденит), желчного пузыря (холецистит), кишечника (энтероколит), или язвенная болезнь. Среди других причин — применение некоторых медикаментов, анатомические особенности желудочно-кишечного тракта и травмы живота.
Лечение направлено на устранение причины заболевания и предотвращение опасных последствий. Детям назначают те же препараты, что и взрослым. Дозировку каждого медикамента определяет врач.
Диета — основа лечения детского панкреатита. Переедание или неправильное питание (чрезмерное количество консервированной и жирной пищи) могут спровоцировать воспаление
Важно соблюдать дробное питание небольшими порциями, лимитировать количество жиров, сахара и соли, абсолютно исключить из рациона жареные и маринованные продукты, сладкую газированную воду, шоколад и мороженое. Более подробно о питании при панкреатите читайте в статье «Диета при панкреатите»
Лечение
Детский панкреатит требует серьезного подхода в лечении
Выполнение лечебных действий по отношению к детям с проявлениями острого воспаления поджелудочной железы, либо обострением хронического производится в стационарных условиях медицинского учреждения.
При этом в первую очередь устанавливается строгий постельный режим. Применяются два метода лечения, которые зависят от степени тяжести болезни:
- консервативное;
- хирургическое.
Смысл консервативного способа терапии заключается в выполнении следующих условий:
- гарантирование функционального спокойствия больному органу;
- оберегание органов ЖКТ от механического и химического воздействия;
- нахождение и ликвидация источников возникновения заболевания;
- избавление от болезненных симптомов.
В ходе проведения лечебных действий предписывается пищевой покой на период от 1 до 3 дня в зависимости от самочувствия больного малыша.
В данный период времени допускается частое употребление небольшими глоточками теплой щелочной природной минеральной воды, предварительно выпустив из нее газы. Наиболее распространены: «Боржоми», «Нагутская», «Ессентуки».
Кроме того применяется лечение с помощью медицинских препаратов спазмолитического, а также обезболивающего действия:
- Но-шпа;
- Вольтарен;
- Папаверин;
- Мебеверин;
- Баралгин;
- Трамал;
- Пенталгин;
- Платифиллин;
- Анальгин.
В случаях возникновения слишком сильных болевых ощущений у маленьких пациентов назначаются специальные наркотические анальгетики, такие как «Промедол», «Омнопон», «Трамадол».
В обязательном порядке с использованием внутривенно — капельного введения применяются:
- физраствор;
- глюкоза;
- плазма крови;
- раствор Рингера;
- трисоль;
- блокаторы протеаз («Апрокал», «Контрикал», «Трасилол», «Контривен», «Гордокс»).
Данные медикаментозные средства предоставляются в виде источника энергии для больного ребенка, а также для снятия интоксикации организма.
В виде парентерального введения назначаются следующие медицинские препараты:
- Октреотид, Проксиум — лекарства, предназначенные для уменьшения образования панкреатических ферментов.
- Пентоксифиллин, Вазонит, Персантин — с антиангинальным действием, для повышения качества микроциркуляции и свойств крови.
- Антибиотики — выступают в роли противобактериального средства при возникновении гнойных явлений.
К методу оперативного вмешательства прибегают в определенных случаях. Среди них:
- развитие разного рода осложнений;
- прогрессирование заболевания;
- отсутствие эффективности консервативной лечебной терапии.
Хирургическая операция при панкреатите у детей предполагает проделывание определенных действий:
- резекция пораженного отдела органа;
- некрэктомия (устранение отмершей зоны поджелудочной железы);
- дренирование нагноений.
Взрослые должны помнить, что возможно избежать развития панкреатита у малышей или обострения уже имеющегося заболевания, но при этом им следует приложить максимум усилий для достижения положительного эффекта.
Прежде всего, это касается строгого соблюдения установленной специалистами диеты и выполнения всех врачебных предписаний.
Когда необходимо записаться к врачу?
Малышей до 4-5 месяцев очень часто беспокоят колики и газы, не требующие посещения врача. Дело в том, что в их кишечнике еще не сформирована полезная микрофлора. Визит к врачу понадобится, если ребенок не может сходить в туалет. Ситуация сопровождается покраснением лица, отсутствием аппетита, снижением веса, вздутием. При этом у ребенка напряженный живот, он подгибает ножки к животику и плохо спит.
У старших детей болезнь сопровождается:
- повышенным аппетитом или его отсутствием;
- болями в абдоминальной области, усиливающимися после еды;
- апорами или диареей;
- присутствием примесей и изменением цвета каловой массы;
- приступами тошноты и рвоты;
- привкусом металла во рту;
- приступами метеоризма.
Проявление симптомов бывает также косвенным. Если ребенок вялый, не участвует в играх, апатичен, плохо учится, следует показать его врачу. Тревогу должны также вызвать плохие зубы и ногти, тусклые и редкие волосы, бледная кожа. Об аномалиях говорят и экземы, высыпания, сухая и шелушащаяся кожа.
Внимания заслуживают дети из группы риска: с хроническими или тяжелыми заболеваниями, принимающие медикаментозное лечение, с лишней массой тела.
Причины возникновения хронического и острого панкреатита
Хронический панкреатит может быть следствием повторных эпизодов острого панкреатита любой этиологии. Острый панкреатит считается преходящим явлением, в то время как хронический панкреатит вызывает необратимое повреждение поджелудочной железы. Острый и хронический панкреатит следует рассматривать как две стадии одного и того же заболевания, а не как отдельные заболевания.
Причины развития хронического панкреатита:
- Алкоголь. Наиболее частая причина хронического панкреатита, способствующая началу и прогрессированию заболевания. Для развития хронического панкреатита достаточно употреблять около пяти единиц алкоголя в день в течение пяти лет (1 единица = 10 г этанола, то есть около 250 мл пива, 100 мл вина, 30 мл водки). Тип алкоголя не имеет значения, риск возрастает логарифмически с количеством выпитого алкоголя. При этом некоторые исследования показывают, что низкие дозы алкоголя оказывают защитное действие на поджелудочную железу. У алкоголиков отмечаются рецидивирующие эпизоды острого панкреатита в ранней фазе, после чего возникает картина клинических симптомов хронического панкреатита: хронические боли в животе, сахарный диабет.
- Курение. Потенциальный фактор хронического панкреатита и независимый фактор риска его развития. Более 90% больных хроническим панкреатитом, употребляющих алкоголь, – курильщики. Курение вызывает около четверти случаев хронического панкреатита, увеличивает риск кальцификации поджелудочной железы, экзокринной и эндокринной недостаточности, рака. Напротив, отказ от курения снижает риск прогрессирования хронического панкреатита.
- Гиперкальциемия. Повышенная концентрация кальция, например, из-за гиперпаратиреоза, семейной гипокальциемии, MEN1 или MEN2a.
- Гипертриглицеридемия. Уровни триглицеридов >1000 мг/дл — причина развития острого панкреатита, а более низкие (> 500 мг/дл) триглицериды в крови вызывают рецидив приступов. Опасные показатели: триглицериды натощак выше 300 мг/дл (3,4 ммоль/л) или в тесте без голодания (контингент) выше 500 мг/дл (5,6 ммоль/л).
- Генетический хронический панкреатит. Некоторые пациенты имеют аутосомно-доминантные, например, ген катионного трипсиногена PRSS1, или рецессивные генные мутации, влияющие на развитие хронического панкреатита из поколения в поколение. В таких семьях хронический панкреатит развивается в раннем возрасте и члены семьи подвержены высокому риску развития рака поджелудочной железы, особенно курильщики.
- Аутоиммунный панкреатит 1 типа. Одно из заболеваний, связанное с иммуноглобулином G4 (IgG4). У больных часто отмечается повышенный уровень IgG4 в крови, а гистологическое исследование поджелудочной железы выявляет изображение IgG4-позитивных плазматических клеток – лимфоплазматический склерозирующий панкреатит. Более чем у 60% больных имеется поражение других органов, например стриктуры желчевыводящих путей, ретроперитонеальный фиброз, интерстициальный нефрит.
- Аутоиммунный панкреатит 2 типа. Обычно поражается только поджелудочная железа. Инфильтрации клеток IgG4 в поджелудочную железу и повышения IgG4 в плазме крови нет. Аутоиммунный панкреатит 2 типа может быть связан с воспалительными заболеваниями кишечника – язвенный колит, болезнь Крона.
- Обструктивный хронический панкреатит. Хроническая непроходимость главного протока поджелудочной железы из-за рака, спаек, камней, кист в стенке двенадцатиперстной кишки и др. причин.
- Лекарства. Способствуют возникновению острого панкреатита, а также рецидивирующего панкреатита более 100 препаратов. Среди них: азатиоприн, метилпреднизолон, фенофибрат, ингибиторы ангиотензинпревращающего фермента, статины, эстрогены, вальпроевая кислота.
- Токсины. Например, связанные с радио- или химиотерапией или повреждающие клетки поджелудочной железы – например, при хронической почечной недостаточности.
- Метаболические причины, связанные с диабетом,
- Диета. Употребление >57 г красного мяса в день увеличивает риск, а вегетарианская/веганская диета его снижает.
- Ожирение. Особенно висцеральное.
Острый панкреатит
В чём причина хронического панкреатита?
Подозрения в отношении плохого питания, способного вызвать панкреатит, пока безосновательны, доказательств этого нет. А вот что действительно способствует повреждению поджелудочной железы, так это алкоголь. Не обязательно должен быть хронический алкоголизм или бытовое пьянство, достаточно полтора десятилетия ежедневно употреблять по 60 мл этилового спирта, то есть 150 мл водки или коньяка или пол-литра вина. У алкоголиков панкреатит почти обязателен, правда, часть их погибает от острого токсического панкреатита, но и хронический имеется у восьми из десятка. У всех остальных, нормально выпивающих людей, употребление алкоголя может накладываться на подпорченную наследственность, потенцироваться курением и в результате возникает хроническое воспаление поджелудочной железы.
Курение тоже важнейший фактор риска даже у абсолютных трезвенников, если курить долго и по пачке сигарет в день. У курящих панкреатиты отмечаются в два раза чаще, потому что снижается уровень антиоксидантов, защищающих клетки от губительного действия свободных радикалов, параллельно загустевает панкреатический сок, который закупоривает протоки и повышает в них давление. Высокое давление панкреатического сока в протоках, нарушающее заведенный ритм его продукции, плюс огромная концентрация ферментов — лучший повод для воспаления.
Наследственность передаёт потомству два гена предрасположенности, причём у россиян в 5 раз чаще встречается одна нехорошая мутация гена PSTI, не исключено, что именно из-за этого наши люди вдвое чаще болеют панкреатитом, чем мировое население. Есть и форма наследственного панкреатита, проявляющаяся в несовершеннолетнем возрасте, очень тяжело протекающая и быстро прогрессирующая. Но этот вариант заболевания бывает очень нечасто.
Помогает инициации хронического панкреатита повреждение протоков поджелудочной железы при травмах во время манипуляций, или повреждении их при отхождении камней. Протоки сдавливаются кистами или опухолевыми образованиями, и тогда повышение в них давления запускает почти аналогичный курению механизм воспаления.
Аутоиммунная реакция, когда на собственные органы и ткани нападают собственные иммунные защитники, тоже может вовлечь ткань поджелудочной железы и изолированно, и при аутоиммунных заболеваниях. При некоторых заболеваниях желчевыводящих путей, почечной недостаточности, инфекциях тоже вероятно и возможно развитие ХП.