Что такое Аритмия у детей –
Аритмия у детей – заболевание, которое характеризуется расстройствами сердечного ритма и фиксируется у детей и подростков всех возрастов, но в основном у детей старшего возраста.
По форме аритмия может быть врожденной или приобретенной. Также данное заболевание делят на органическое и функциональное. Расстройства ритма возникают, когда нарушается какая-либо основная функция мышцы сердца – возбуждения, автоматизма, сократительной способности миокарда или проведения. По причине расстройства автоматизма возникает брадикардия или синусовая тахикардия, а также миграция источника ритма и синусовая аритмия и пр.
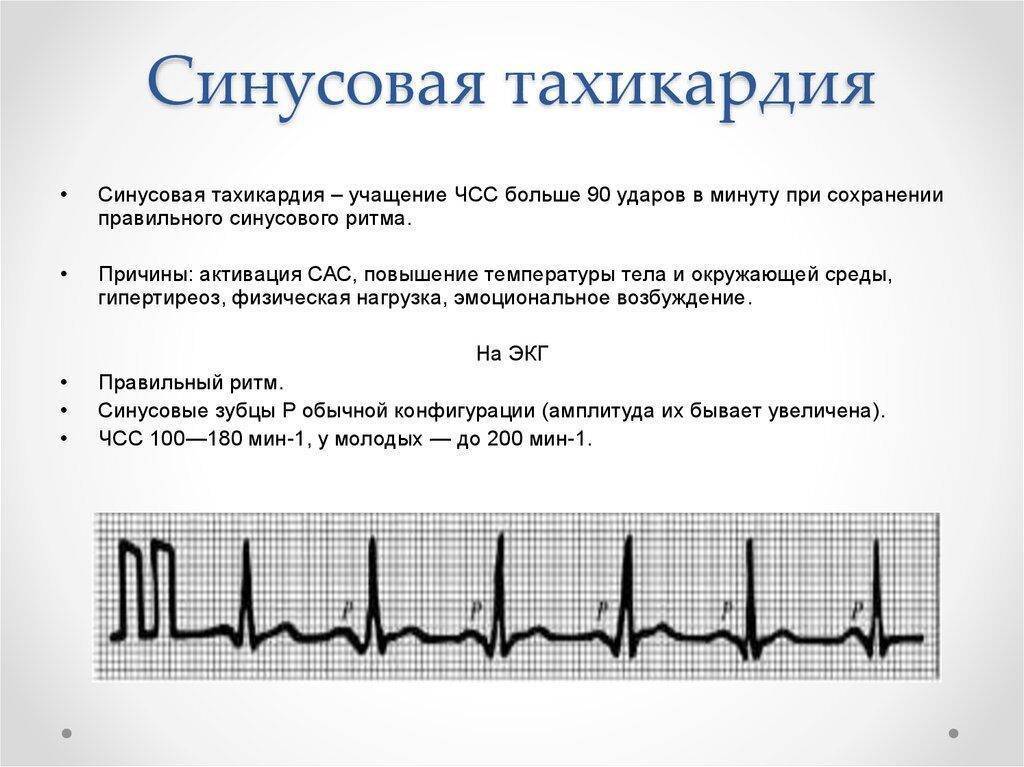
Синусовая тахикардия и брадикардия – заболевания, которые характеризуются учащением или замедлением нормального сердечного ритма на 20-30 ударов в 1 мин (нормы уточняются исходя из возраста ребенка).
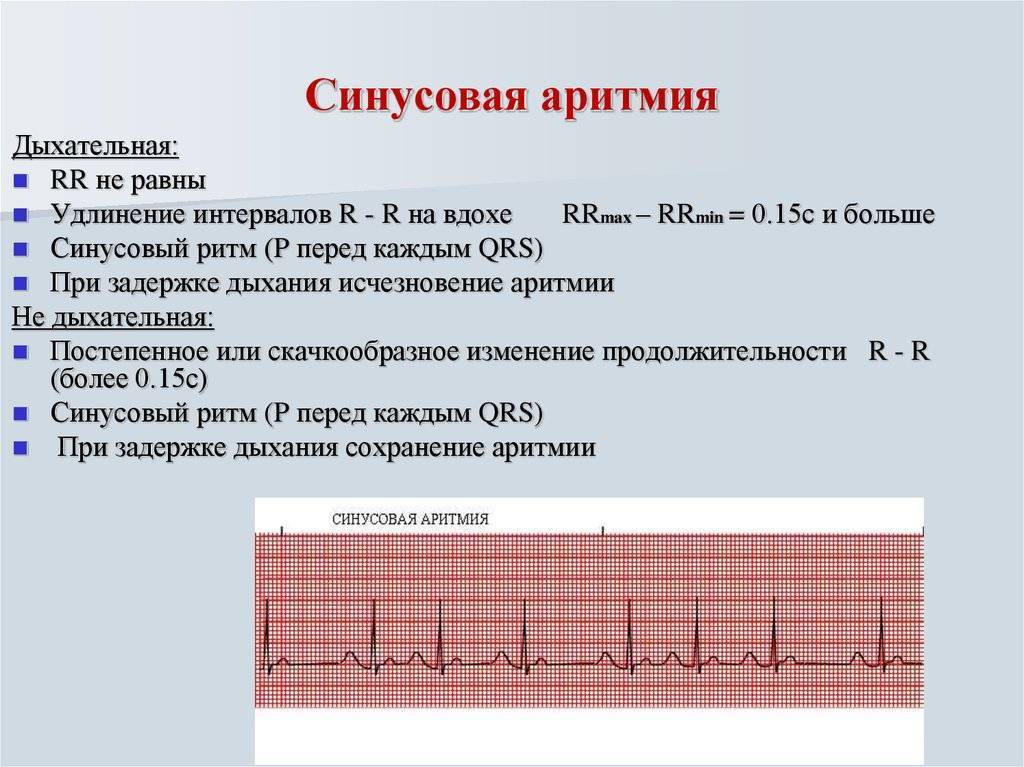
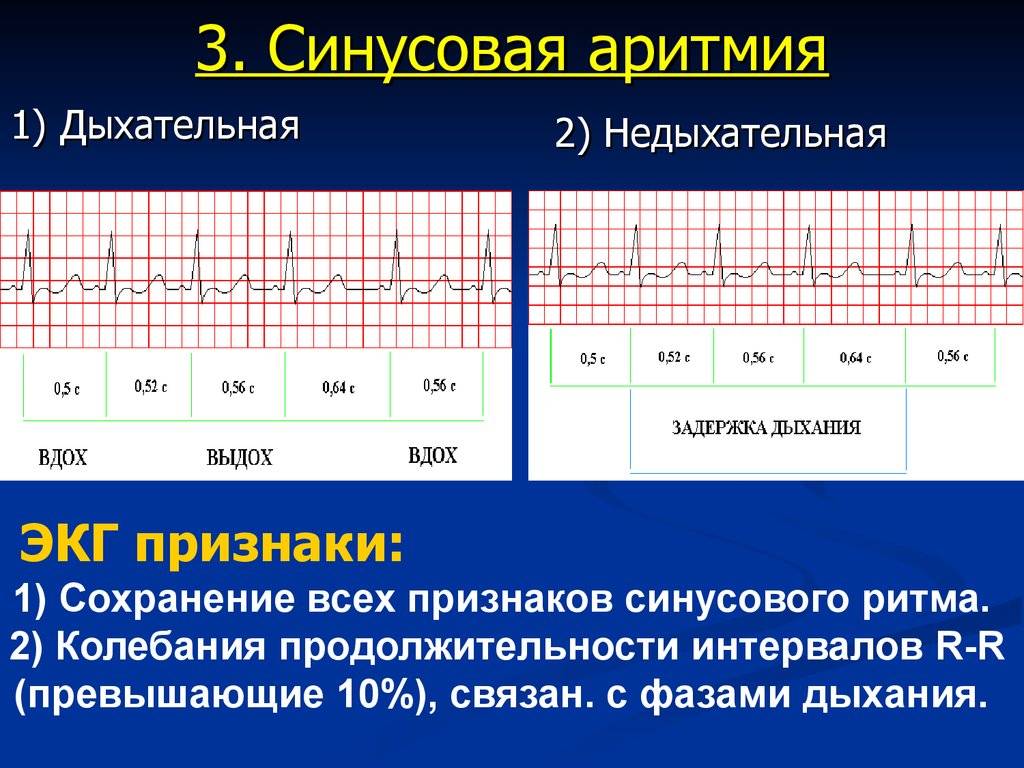
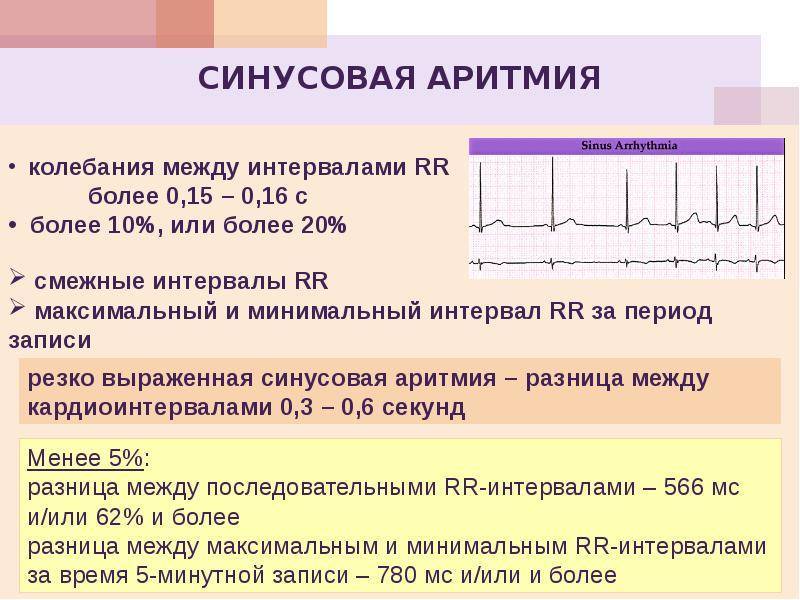
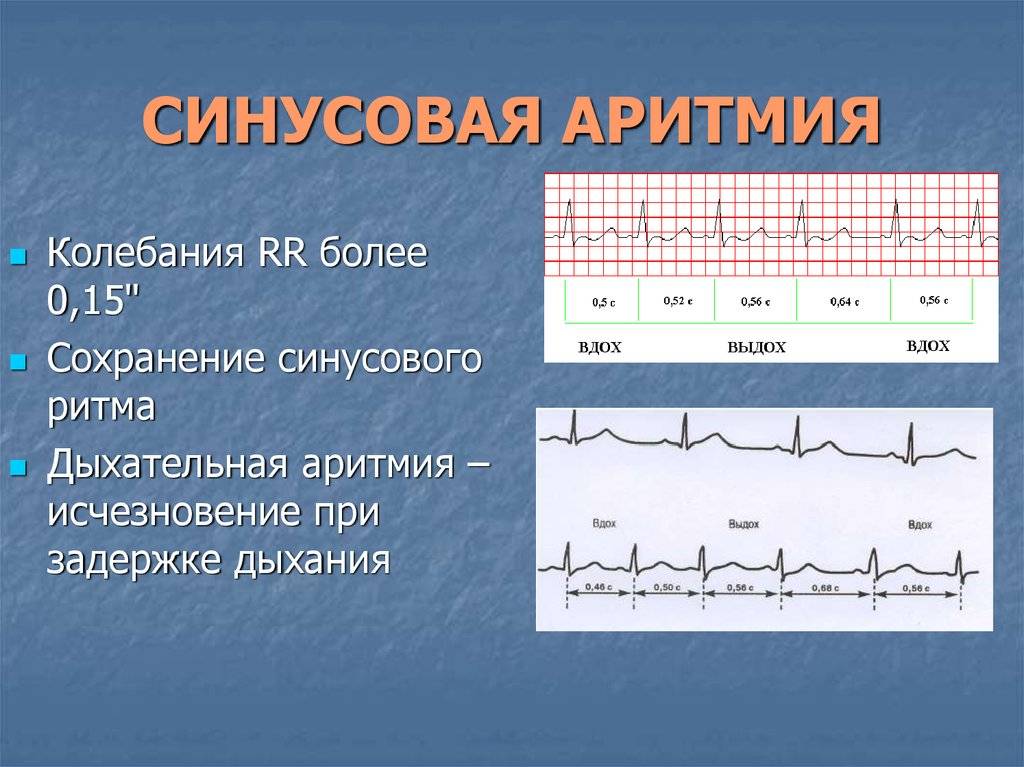
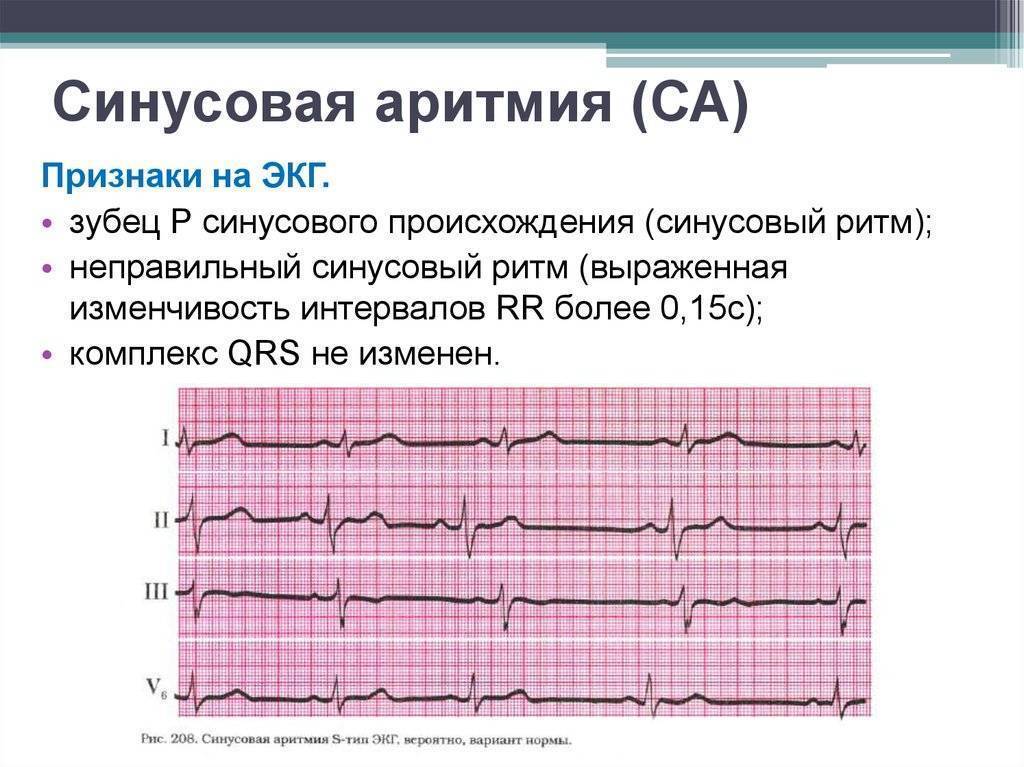
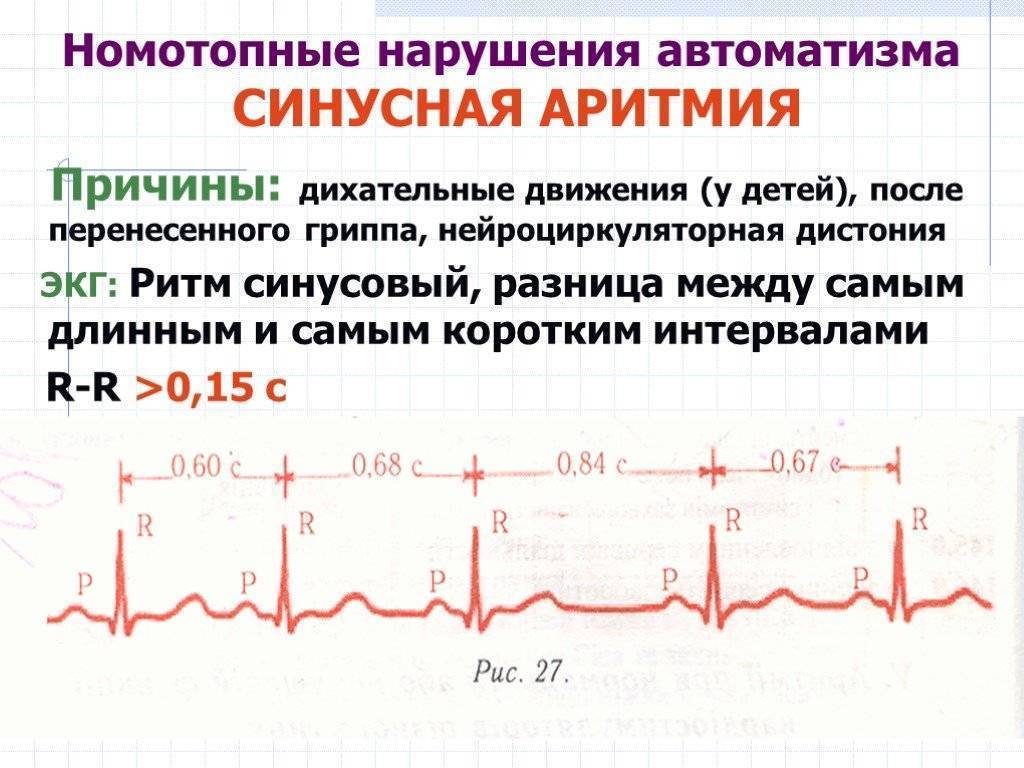
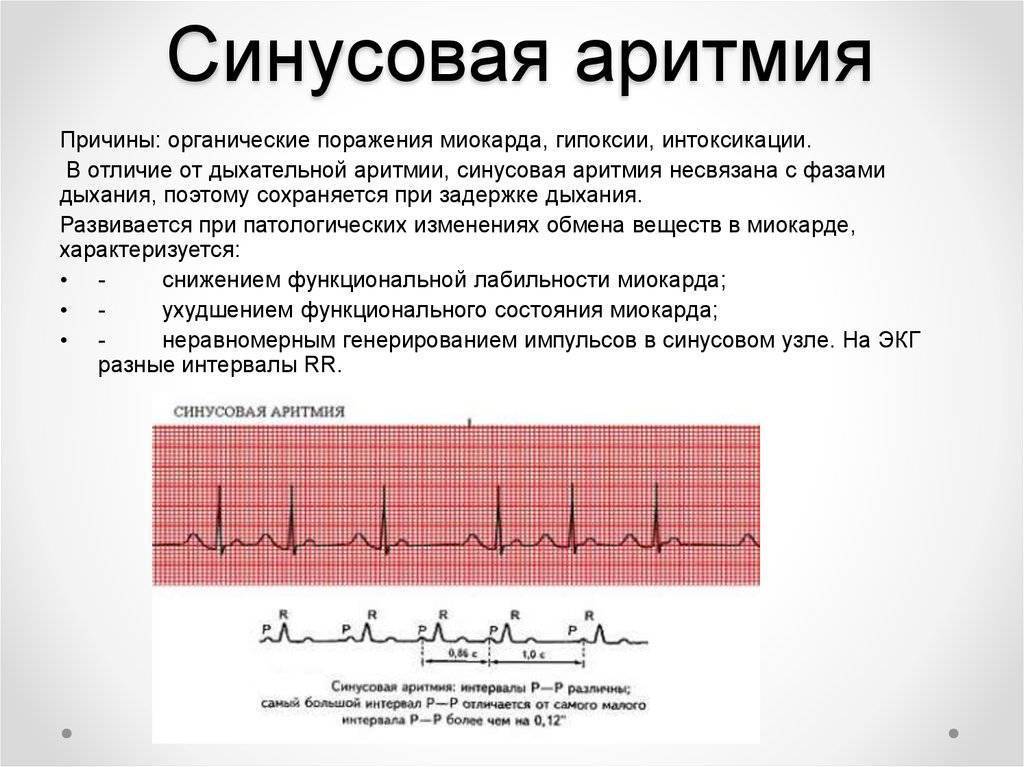
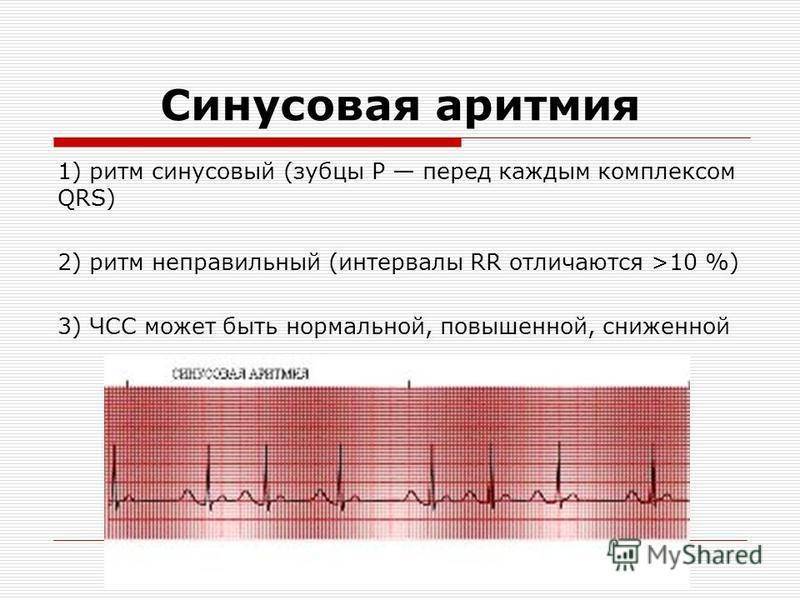
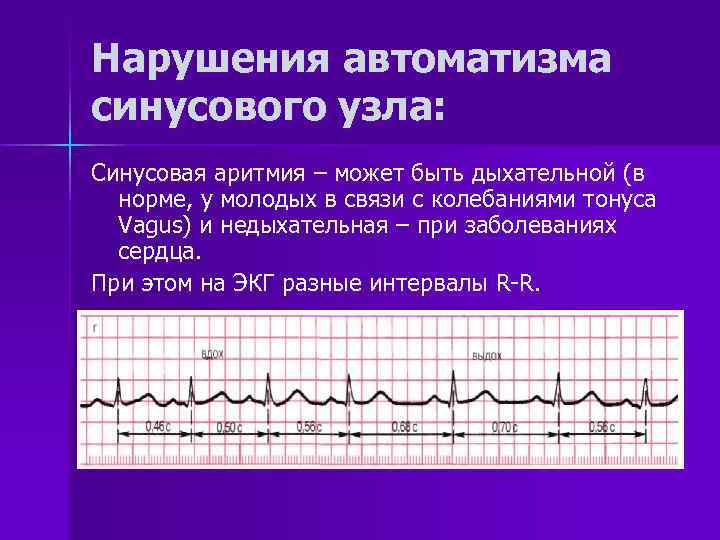
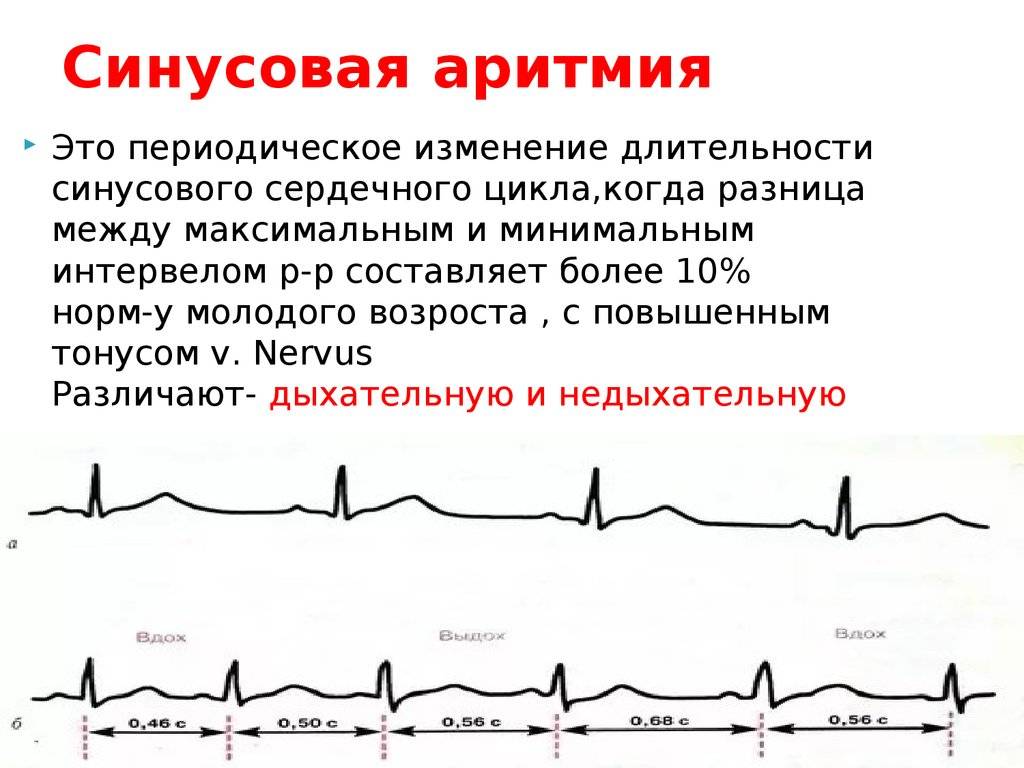
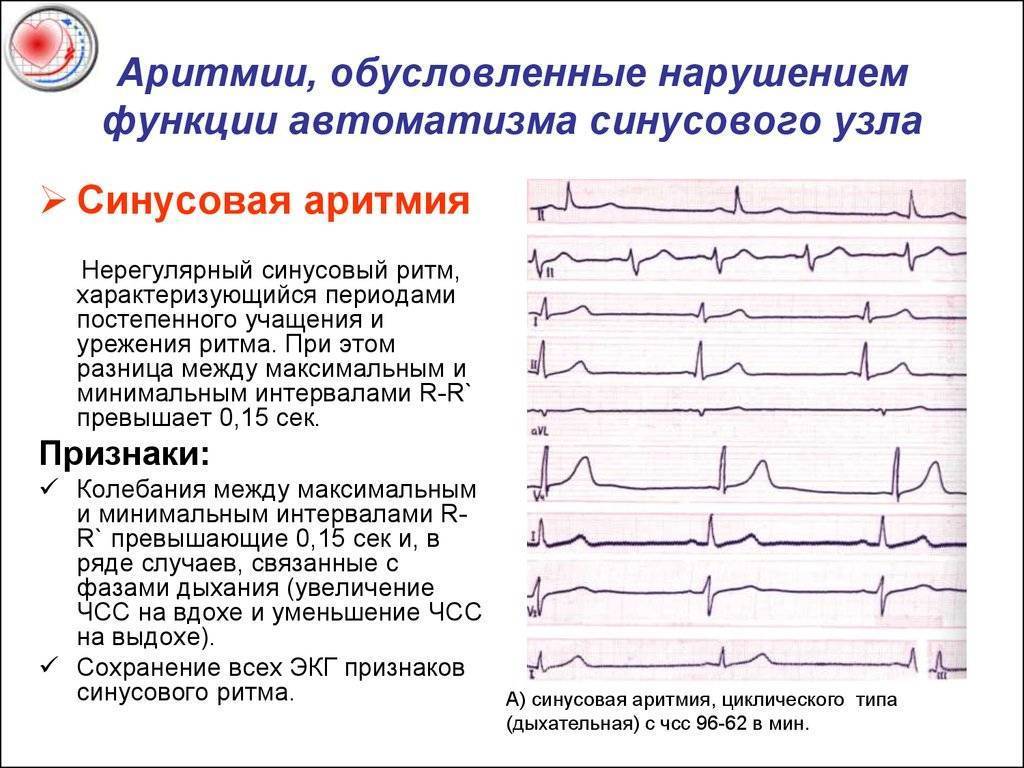
Синусовая аритмия – это заболевание, которое может иметь несколько вариантов. Наиболее частый – дыхательная аритмия, которой могут болеть дети любого возраста. У грудничков эта болезнь встречается редко, чуть чаще – у детей дошкольного возраста. Еще большее число заболеваний среди школьников. Во время физической нагрузки дыхательная аритмия уменьшается. На ЭКГ фиксируют значительную вариабельность длительности сердечных комплексов.
Миграция источника ритма – болезнь, которую можно диагностировать только при проведении ЭКГ по разной форме зубца Р в отдельных отведениях. Если источник ритма выходит за пределы синусового узла, что влияет на направление зубца Р, это говорит о патологии сердца в большинстве случаев. Специального лечения при миграции источника ритма у детей нет.
Расстройства возбуждения сердца могут вызвать экстрасистолию, пароксизмальную тахикардию.
Экстрасистолия – это внеочередное сокращение сердца. Экстрасистолы делят по месту возникновения импульса возбуждения на наджелудочковые и желудочковые. Если чередование экстрасистол с нормальным ритмом правильное, это называется аллоритмией. Более частые случаи беспорядочного сокращения с нормальным ритмом. Экстрасистолия у детей может быть в любом возрасте. Жалоб у малыша не возникает. Но могут всё же быть жалобы на неприятные ощущения в области сердца. Чтобы поставить диагноз, проводят ЭКГ.
Функциональные экстрасистолы в большинстве случаев характерны для препубертатного и пубертатного периодов. Они меняются при смене положения тела, при физических нагрузках. Также при функциональных экстрасистолиях у детей могут быть очаги хронической инфекции, признаки вегетососудистой дистонии, эндокринные нарушения и проч.
Органические экстрасистолы носят более постоянный характер. У больного ребенка наблюдается нарушение общего состояния, есть признаки функциональной недостаточности сердца. Такой вид экстрасистол встречается при врожденных пороках сердца, миокардитах, а также может быть редко при ревматизме у детей.
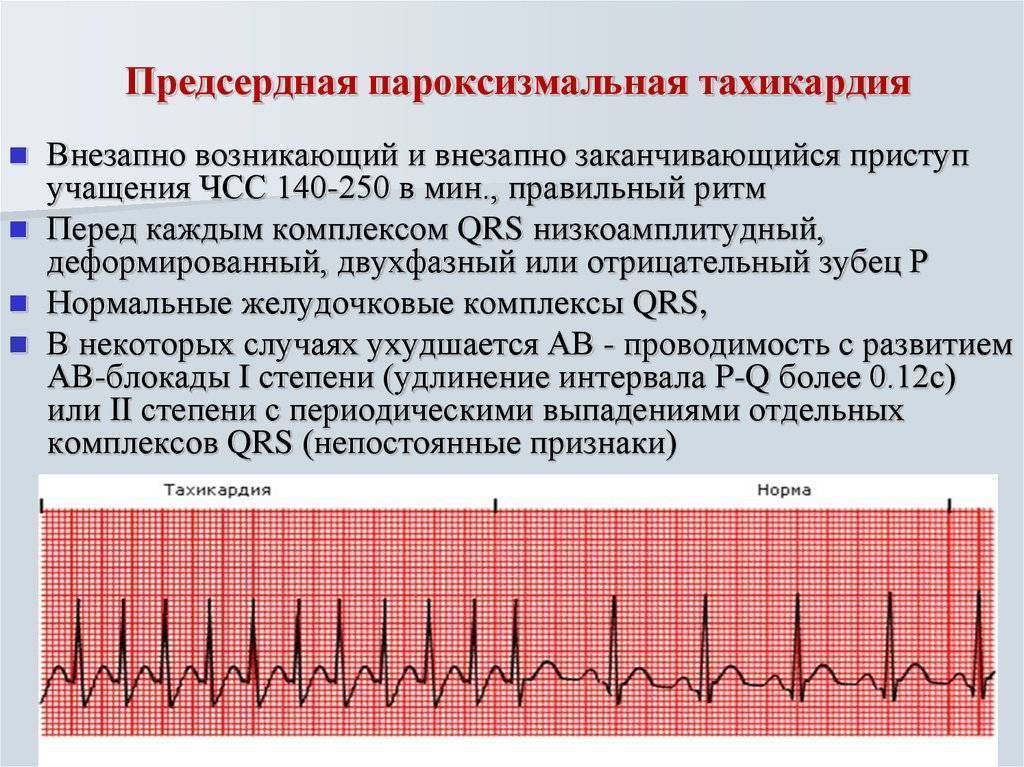
Пароксизмальная тахикардия – приступы резкого учащения сердцебиений, когда сердце бьется 160-180 ударов в минуту и чаще. Существует два вида этого заболевания: суправентрикулярный и желудочковый.
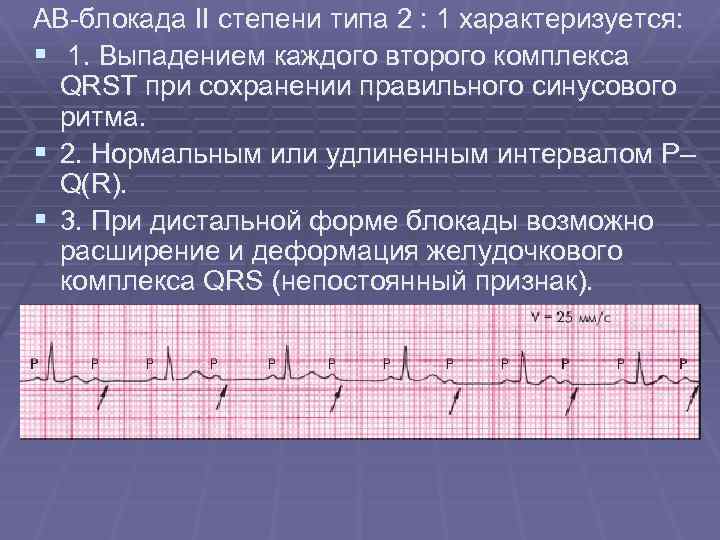
Нарушения функции проведения – блокады, которое в основном не приводят к аритмиям и могут быть выявлены только по ЭКГ. По симптомам можно выявить только полную атриовентрикулярную блокаду с приступами Морганьи—Эдемса—Стокса. В основе этого синдрома лежит острая ишемия мозга из-за внезапного уменьшения сердечного выброса
В таких случаях обращает на себя внимание резкая брадикардия
Нарушение функции проведения может быть функциональным нарушением или наблюдаться как при патологии сердца. Лечить нужно основное заболевание, которое стало причиной нарушений. При полной атриовентрикулярной блокаде применяют хирургические методы лечения, с электростимуляторами.
Мерцательная аритмия — это сложное нарушение ритма, связанное с изменением правильной деятельности предсердий. У детей такое нарушение встречается редко, в основном, если есть тяжелые поражения миокарда: идиопатический миокардит, врожденные пороки сердца, ревматизм. Формы мерцания предсердий: брадиаритмическая, тахиритмическая.
Синдром слабости синусового узла — синдром тахи-брадикардии — сложное нарушение ритма. Иногда он возникает при отсутствии врожденных пороков сердца, но чаще при их наличии или после операций на сердце.
Причины брадиаритмии
Все причины, способные привести к возникновению нерегулярного редкого сердцебиения, можно разделить на функциональные и органические. В первом случае воздействие на сердце имеет преходящий характер и обусловлено дисфункцией симпатических и парасимпатических влияний на сердечную сократимость. Во втором нарушается проведение электрических импульсов по миокарду, в связи с чем предсердия и желудочки сокращаются реже, чем в норме.
Функциональные факторы
Такой вид брадиаритмии, как синусовая, то есть исходящая из нормально функционирующего водителя ритма, может развиться у здорового человека, активно занимающегося спортом и имеющем тренированное сердце. Такой вид брадиаритмии дискомфорта человеку не доставляет и лечения не требует.
Кроме этого, дыхательная брадиаритмия имеет место у совершенно здоровых лиц, и характеризуется урежением частоты при глубоком выдохе. Это вызывается тем, что работа органов дыхания и кровообращения взаимосвязана и регулируется отделами вегетативной нервной системы.
Органическое поражение миокарда
- Кардиосклероз – замещение нормальной сердечной мышцы рубцовыми тканями вследствие воспалительных процессов (миокардитов) или перенесенного инфаркта миокарда.
- Кардиомиопатии вследствие пороков сердца, гипертонической болезни, дисбаланса гормонов щитовидной железы.
В результате данных заболеваний могут появиться такие нарушения сердечной проводимости, сопровождающиеся редким пульсом, как:
- Синдром слабости синусового узла, к которому в свою очередь, относятся синусовая брадикардия, брадиформа мерцательной аритмии и синоатриальная блокада.
- Атрио-вентрикулярная блокада.
- Блокада ножек пучка Гиса – может проявляться редким пульсом в том случае, если есть нарушения проведения импульса по синусовому и атриовентрикулярному узлам.
патологические причины брадиаритмии – пропуски сердечных сокращений из-за слабости, блокады водителей ритма
Кроме вышеперечисленных причин, к брадиаритмии могут приводить заболевания других органов и систем,
в частности, гипофункция щитовидной железы, сопровождающаяся пониженным выбросом гормонов в кровь (гипотиреоз), и болезни органов желудочно-кишечного тракта.
Кроме данных заболеваний, брадиаритмия может возникнуть при отравлении сердечными гликозидами (дигоксин, коргликард и др), которые назначаются пациентам с постоянной формой мерцательной аритмии. Это состояние называется гликозидной интоксикацией и проявляется характерными признаками на ЭКГ.
Аритмия при болезнях сердца
Самые опасные варианты аритмий у ребенка вызваны кардиальными факторами — различными нарушениями в работе сердца. Среди таких причин встречаются серьезные заболевания, которые требуют длительного лечения, нередко даже хирургического вмешательства. Именно поэтому при обнаружении нарушений ритма ребенок должен пройти полное кардиологическое обследование.
К кардиальным причинам относятся следующие болезни сердца:
- Воспалительные процессы, прежде всего миокардит разной этиологии.
- Врожденные пороки (тетрада Фалло, дефект межпредсердной перегородки, открытый артериальный проток и другие).
- МАРС (малые аномалии развития сердца, прежде всего, открытое овальное окно и ложные хорды).
- Приобретенные пороки сердца (повреждения клапанов, в том числе после перенесенной ревматической лихорадки или васкулитов).
- Гипертрофическая и дилатационная кардиомиопатии.
- Миокардиодистрофия.
- Эндокардит Леффлера.
- Новообразования в сердце.
Риски
Родители должна понимать, что любое нарушение работы сердца, независимо от причины, может превратиться в неразрешимую проблему. Поэтому при первых проявлениях патологического состояния, необходимо посетить детского эндокринолога. Лучше лишний раз перестраховаться, чем впоследствии столкнуться с такими осложнениями, как сердечная недостаточность, замедленное физическое развитие. Пароксизмальная тахикардия, если не лечить ребенка, может привести к летальному исходу. Поскольку специфической профилактики не существует, необходимо создать дома спокойную обстановку. Также следует ограничить физические нагрузки и сидение за компьютером. Огромную пользу детям, у которых тахикардия, принесут занятия декоративным творчеством.
Причины у детей и подростков
Подростковые годы, а тем более первые дни жизни ребенка — период неэффективности иммунитета и нестабильности эндокринной системы.
Факторы следующие:
- Врожденные пороки сердца. Обнаруживаются далеко не сразу. Генетические синдромы или грубые дефекты дают знать о себе с самого начала. Определяются типичными симптомами, также объективными моментами. Выраженная брадиаритмия, бледность кожных покровов, цианоз носогубного треугольника, вялость, неспособность нормально питаться. Вот лишь некоторые признаки.
- Недостаточная выработка гормонов щитовидной железы, чаще встречается у подростков. Развивается в русле перестройки фона специфических веществ, полового созревания. По окончании пубертата проходит или приобретает стойкие патологические черты.
- Брадиаритмия у детей — итог гипотермии, малой температуры тела. Регулятивные механизмы не работают как следовало бы, отсюда проблемы с сердечным ритмом. Это преходящий процесс, необходимо наблюдать за показателем термометра.
- Изменение фона специфических гормонов. У представителей обоих полов. По окончании пубертатного периода все нормализуется. Для профилактики рекомендуется каждые 6 месяцев обращаться к специалисту.
- Синусовая брадиаритмия у ребенка часто оказывается итогом повышенной активности блуждающего нерва.
Оценка причин проводится в системе.
Симптомы пароксизмальной тахикардии
Пароксизмальная тахикардия – это патологическое состояние, сопровождающееся пароксизмами (приступами сердцебиения) с частотой сердечных сокращений 140-220 ударов в минуту. Внезапно развивающееся и также внезапно стихающее нарушение пульсации сердца, характеризующееся сохраненным регулярным ритмом, может иметь различную продолжительность (от нескольких секунд до нескольких суток).
В зависимости от места локализации очага возбуждения пароксизмальная тахикардия подразделяется на 3 формы: предесердную, желудочковую и предсердно-желудочковую. Приступы аритмии сопровождаются головокружением, чувством онемения и сжатия в груди, в области сердца, шумом в ушах. У некоторых пациентов может наблюдаться неврологическая симптоматика (ослабление произвольных движений (гемипарезы), нарушение речи). Также к характерным признакам пароксизмальной тахикардии относят незначительное повышение температуры тела, тошноту, скопление газов в кишечнике, повышенную потливость.
После приступа у пациента развивается полиурия (выделение большого количества мочи низкой плотности). При длительно текущей наджелудочковой аритмии отмечается падение артериального давления, развивается сильная слабость, возможны обмороки.
Характеристика патологии
Аритмия у детей – это изменение сердечного ритма, возникающие в результате расстройства сердечных функций: автоматизма, возбудимости и проводимости. В большинстве случаев детские кардиологи диагностируют расстройство сердечного ритма, аналогичные взрослым. Патология может развиться в любом возрасте, однако ей наиболее подвержены новорожденные, дети от 4 до 5 лет, 7-8 лет, а также пубертатный возраст. В связи с возрастными особенностями в период осмотров рекомендуется обязательная консультация у кардиолога с предварительной электрокардиографией.
 У новорожденных патология диагностируется в первые дни жизни
У новорожденных патология диагностируется в первые дни жизни
В некоторых случаях даже у здоровых детей встречаются периоды изменения нормального сердечного ритма, проявляющиеся следующими нарушениями:
- Расстройство автоматизма (относят синусовые аритмии, тахикардию, брадикардию).
- Нарушение возбудимости (патологические изменения в предсердии и желудочке, проявляются трепетанием).
- Изменение проводимости (относят блокады всех типов).
- Комбинация функциональных нарушений (Одновременно может наблюдаться тахикардия, брадикардия, удлинение интервала QT).
У ребенка патология может быть двух типов. Патологическая, которая возникает вследствие перебоев в сердечной деятельности, сопровождаясь нарушением общего состояния ребенка. Физиологическая проявляется незначительной симптоматикой, которая не оказывает негативного влияния на организм малыша.
Что такое ритм сердца?
Сердце — один из главных органов и, по сути, единственный, который может создавать электрические импульсы. Их основной источник — синусовый узел. Он представляет собой скопление нервных клеток, которые локализуются в правом предсердии.
Импульсы зарождаются в синусовом узле в числе, соответствующем возрастной норме каждого ребёнка, и затем по проводящим путям спускаются по всем отделам сердца, где и вызывают сокращение – синусовый ритм.
Проводящая система подобна проводам электростанции, где главный источник подачи «энергии» — синусовый узел.
Правильный ритм – это ритм с одинаковыми промежутками времени между сердечными импульсами.
Возрастные нормы частоты сердцебиения
| Новорожденные | 140-150 ударов в минуту (уд/мин) |
| 1 месяц – 1 год | 120-130 |
| 1-3 года | 110-120 |
| 3-8 лет | Около 100 |
| 8-10 лет | 90 |
| 10-12 лет | 80 |
| Подростки | 60-80 ударов в минуту |
Возможны ли занятия спортом при нарушении сердечного ритма у детей?
Спорт и физические нагрузки не могут спровоцировать заболевание, но если человек имеет предрасположенность или нарушаются общие требования к развитию и росту организма, возможно проявление патологии. Родители обязаны узнать у специалиста, какие нагрузки допустимы. Занятия спортом при легком, умеренном виде болезни (без других недугов) разрешаются, если малыш развивается правильно. Но при слабой нервной системе необходимо избегать стрессов, а участие в соревнованиях — безусловный стресс, напряжение, переживание. Занятия спортом необходимы, они тренируют сердце и сосуды, укрепляют мышечную систему и опорно-двигательный аппарат. Рекомендуются:
- плавание;
- велосипедный спорт;
- различные виды ходьбы;
- дыхательные упражнения;
- йога;
- лечебная физкультура.
Факторы риска развития аритмий
Поскольку структура нарушений ритма сердца довольно широка, то возникать те или иные аритмии могут:
- у здоровых людей;
- в момент внезапной смерти;
- при любой патологии внутренних органов;
- при клинической смерти больного.
Если более детально, то наименее опасные, синусовая тахикардия и наджелудочковая экстрасистолия, развиваются благодаря следующим факторам риска даже у здоровых лиц:
- эмоциональный стресс;
- физическая нагрузка;
- интоксикация;
- употребление кофеина, возбуждающих средств;
- алкоголь;
- курение;
- перемена положения тела;
- кашель;
- натуживание;
- обильный прием пищи;
- прием лекарственных препаратов – симпатомиметики (эфедрин, адреналин, норадреналин, сосудосуживающие препараты для носа – оксиметазолин, ксилометазолин и др.), холинолитики (спирива, атровент, ипратропия бромид, бускопан, атропин и др.;
- нарушения электролитного (снижение или повышение уровня калия, кальция) и/или кислотно-основного баланса крови;
- генетическая предрасположенность.
Для людей более старшего возраста добавляются следующие причины развития аритмий:
- заболевания сердечно-сосудистой системы (ишемическая болезнь сердца, в том числе стенокардия, инфаркт миокарда), гипертоническая болезнь, кардиомиопатии, клапанные пороки сердца, миокардиты, перикардиты и др.);
- эндокринные патологии (наиболее часто – тиреотоксикоз, феохромоцитома, климакс);
- заболевания дыхательной системы (пневмонии, хроническая обструктивная болезнь легких, бронхиальная астма, плевриты);
- механические раздражения сердца (катетеризация, коронарная ангиография, операции, травма);
- нарушения нервной регуляции (неврозы, психопатии, опухоли, кровоизлияния в мозг)
- и другие болезни внутренних органов, которые сопровождаются сердечными проявлениями.
Отдельно стоит упомянуть факторы риска развития опасных для жизни аритмий (пароксизмальные желудочковые тахикардии, фибрилляция желудочков). Риски резко увеличиваются, если у человека были или сейчас имеются следующие состояния:
- обмороки, предобморочное состояние, реанимационные мероприятия по поводу клинической смерти;
- ишемическая болезнь сердца, в том числе инфаркт миокарда, особенно с фракцией выброса по эхокардиографии менее 30-40%;
- тромбоэмболии;
- транзиторные ишемические атаки и инсульты;
- кардиальная астма, отек легких;
- прогрессирующая хроническая сердечная недостаточность III-IV функционального класса;
- пролапс митрального клапана II-III степени, пороки сердца.
Также обращает внимание на себя сообщения о внезапной смерти, кардиомиопатии, ИБС, артериальная гипертензия родственников
Виды
По клинической важности аритмии делят на незначимые (нестойкие, единичные) и значимые (стойкие расстройства). Часто их классифицируют в зависимости от того, какие функции миокарда нарушены, по типу проводимости, возбудимости или автоматизма
Человеческое сердце четырехкамерное, оно имеет два предсердия и два желудочка. Исходя из этого, выделяют предсердные, желудочковые и синусовые аритмии. Последняя подразделяется на выраженную и умеренную.
По частоте сердечных сокращений их делят на:
- тахикардию (при этом количество импульсов, возникающих в синусовом узле, увеличивается, что может быть нормальной реакцией на физическую и эмоциональную нагрузку или признаком многих болезней);
- брадикардию (частота пульса в этом состоянии снижается, что также может наблюдаться у здоровых детей; следует отличать от брадисфигмии, при которой частота сердечных сокращений в норме, но пульс редкий);
- экстрасистолию (происходит преждевременное сокращение сердца или отдельных его камер при правильном ритме).
Норма сокращений сердечной мышцы у детей: младенцы – 140 уд/мин, до года – 120, в 3 года – 110, в 5 лет – 100, в 10 лет – 90, подростки (как и взрослые) – 60-80 уд/мин.
Самыми опасными видами аритмий являются пароксизмальные состояния. Они носят характер приступов и могут вызывать недомогание или резкую потерю сознания. Некоторые из них требуют немедленной медицинской помощи.
Одной из самых распространенных является мерцательная аритмия. В норме сокращение предсердий и желудочков происходит последовательно. Если сокращение первых не происходит, их волокна утрачивают способность к синхронной работе, что приводит к хаотическим подергиваниям – мерцаниям и неритмичной работе вторых.
Как диагностируют аритмии у детей
Некоторые нарушения сердечного ритма можно выявить по частоте и ритмичности пульса.
Первая оценивается с учетом возраста, для каждой возрастной категории своя норма. Так, у новорожденных нормальная частота сердечных сокращений составляет в среднем 140 ударов в минуту. Она постепенно уменьшается и к пяти годам составляет примерно 100 ударов в минуту. С подросткового возраста сердце сокращается с обычной для взрослого человека частотой 60 – 80 в минуту. В любом возрасте пульс должен быть ритмичен. Если это не так, надо обратиться к врачу.
Частоту и ритмичность пульса можно определить при осмотре, а также при проведении ЭКГ, холтеровского мониторирования, УЗИ сердца.
Для детей старшего возраста перечень возможных методов диагностики аритмий расширяется. Перечисленные методы, если нужно, дополняют так называемыми нагрузочными тестами, которые позволяют обнаружить аритмию с помощью физических нагрузок или приема специальных фармакологических препаратов.
К диагностике аритмий можно также отнести методы, направленные на поиск заболевания, вызвавшего аритмию. Этим занимаются врачи по профилю заболевания, которое явилось причиной нарушения ритма.
Синусовая тахикардия – лечение
Иногда, внезапно возникшее сердцебиение, пугает человека, вызывая волнение, и соответственно усиливая сердцебиение и тахикардию. Так формируется порочный круг, который может весьма ухудшить качество жизни.
В некоторых случаях сочетание сердцебиения и тахикардии с высокой тревожностью, дополнительные вегетативные реакции (потливость, чувство нехватки воздуха, тремор конечностей, дурнота) вызывают у пациента страх смерти и ложное убеждение в наличии у него серьезного, опасного для жизни заболевания. В таких случаях лечение синусовой тахикардиипроводится с участием врача – психотерапевта.
Объективную картину состояния сердечно-сосудистой системы дадут такие исследования, как суточное холтеровское мониторирование ЭКГ и нагрузочные тесты (тредмил, велоэргометрия – ЭКГ с нагрузкой).
Если имеется выраженная синусовая тахикардия, симптомы какого-либо сердечно-сосудистого или иного заболевания, то для ее устранения необходимо лечение основной патологии.
Если сердцебиение и тахикардия повторяются достаточно часто или просто вызывают у вас сильную тревогу – покажитесь кардиологу.
Что провоцирует / Причины Аритмии у детей:
Синусовая тахикардия и брадикардия
Частота сокращений сердца может меняться из-за разных заболеваний, органических поражений сердечно-сосудистой системы ребенка. У детей причинами часто выступают функциональные нарушения. О патологии чаще всего говорит синусовая брадикардия. Лечить нужно основную болезнь, специальных мер нет.
Пароксизмальная тахикардия
По генезу пароксизмальные тахикардии связаны, как правило, с явлениями повторного «возвратного возбуждения» в результате существования дополнительных путей проведения. Если болезнь носит функциональный характер, приступы короткие, нет признаков нарушения кровообращения, есть связь с эмоциональными аспектами.
Классификация
В медицине различают несколько видов аритмий – каждый из них отличается симптомами и течением, поэтому диагностировать нужно не просто аритмию, а еще и конкретный ее вид – от результатов будет зависеть выбор терапевтической терапии.
- Синусовая аритмия. Чаще всего диагностируется в детском и подростковом возрасте, характеризуется неправильным чередованием сердечных ударов. При таком виде рассматриваемого нарушения никакого специфического лечения не требуется, состояние больного не нарушено, а быстро восстановить нормальный ритм биения сердца можно обычной задержкой дыхания на несколько секунд.
- Синусовая тахикардия устанавливается в виде диагноза, если частота сердечного ритма превышает 90 уд/мин, разумеется, без видимых на то причин (бег, физические упражнения, волнение). Обычно при такой тахикардии ЧСС не превышает 160 ударов в минуту в спокойных условиях и лишь при интенсивной нагрузке может доходить до 200 ударов. Вызывают ее многие факторы, связанные с патологическими процессами в организме, поэтому и лечение такой тахикардии направлено на основную болезнь;
- Синусовая брадикардия. Аритмия этого вида проявляется снижением частоты сердечных сокращений – у больного этот показатель может быть меньше 55 ударов в минуту.
- Пароксизмальная тахикардия, похожая на экстрасистолию, развивающаяся внезапно и также внезапно прекращающаяся, отличается правильной строгой ритмичностью, хотя частота сокращений может достигать 240 уд/мин (предсердная) или выраженными изменениями гемодинамики (желудочковая);
- Мерцающая аритмия. Врачи характеризуют такой вид аритмии, как трепетание в груди – сердце начинает сокращаться быстрее (до 150 ударов в минуту), затем еще быстрее (до 300 ударов в минуту), предсердия сокращаются не полностью, а желудочки делают это неритмично.
Трепетание и мерцание желудочков считается самым опасным для жизни человека проявлением аритмии. Обычно это происходит на фоне патологий сердца, удара электрическим током, приемом некоторых лекарственных средств.