Когда обращаться к врачу, если тошнит при беременности?
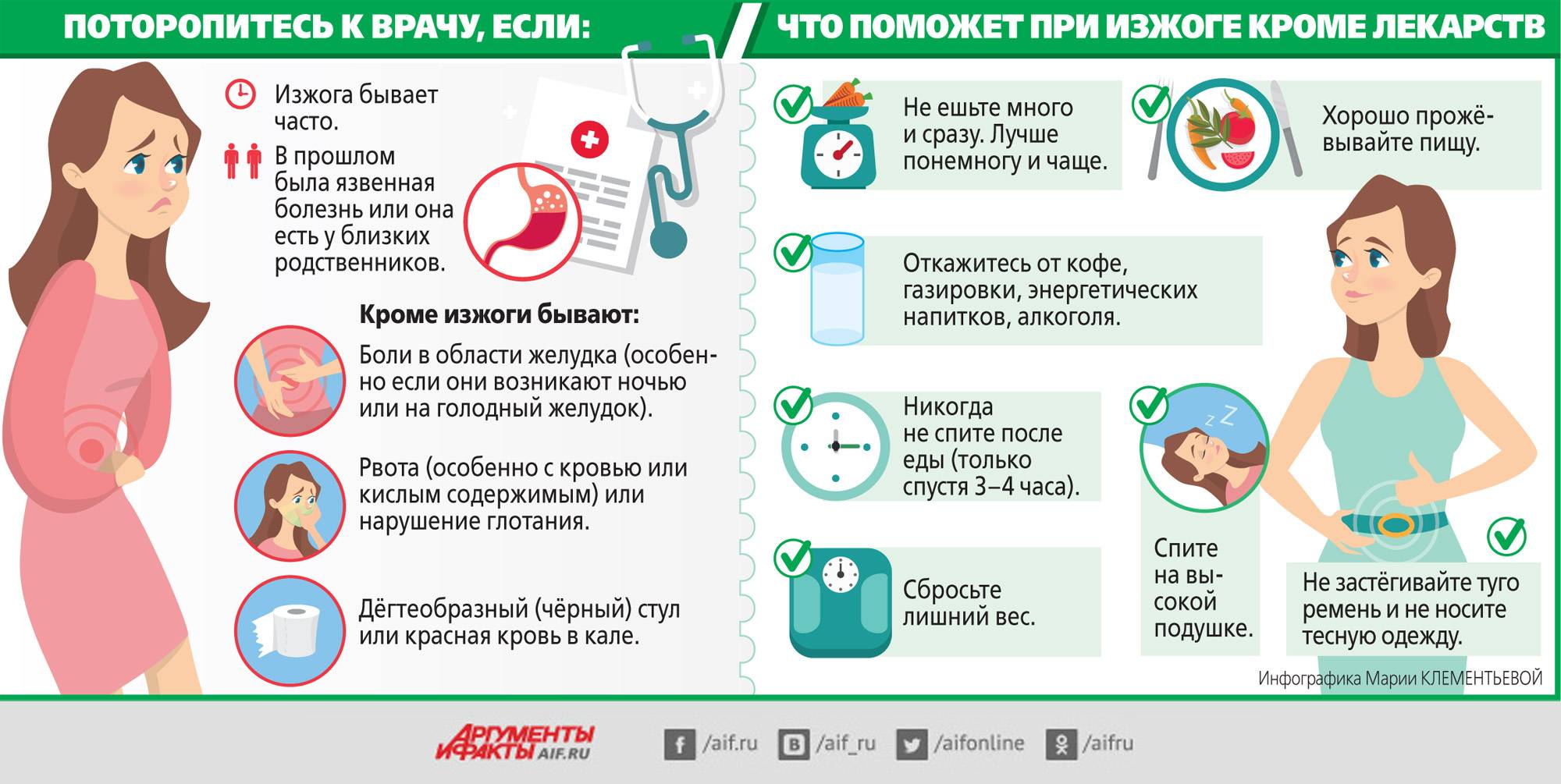
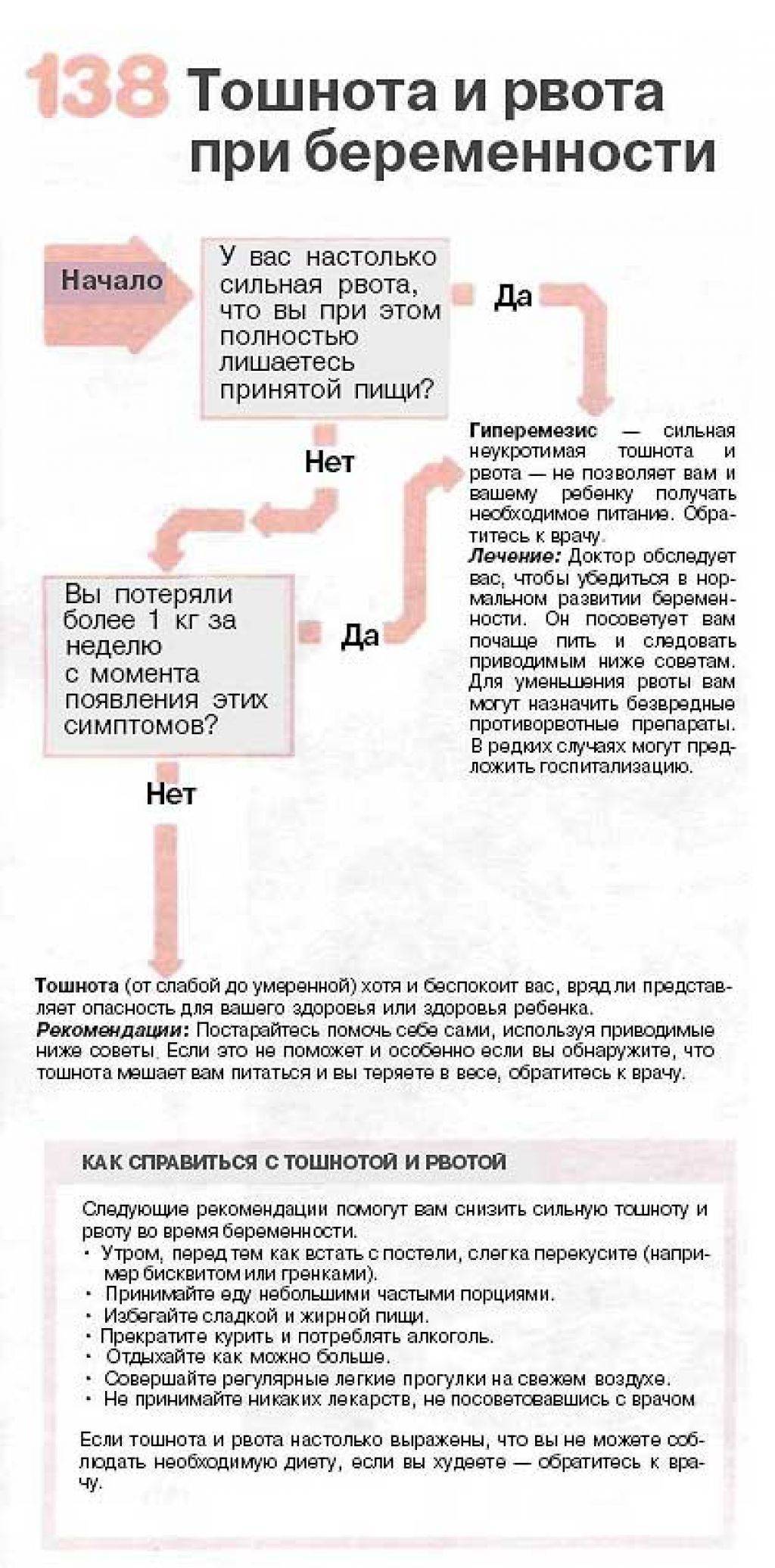
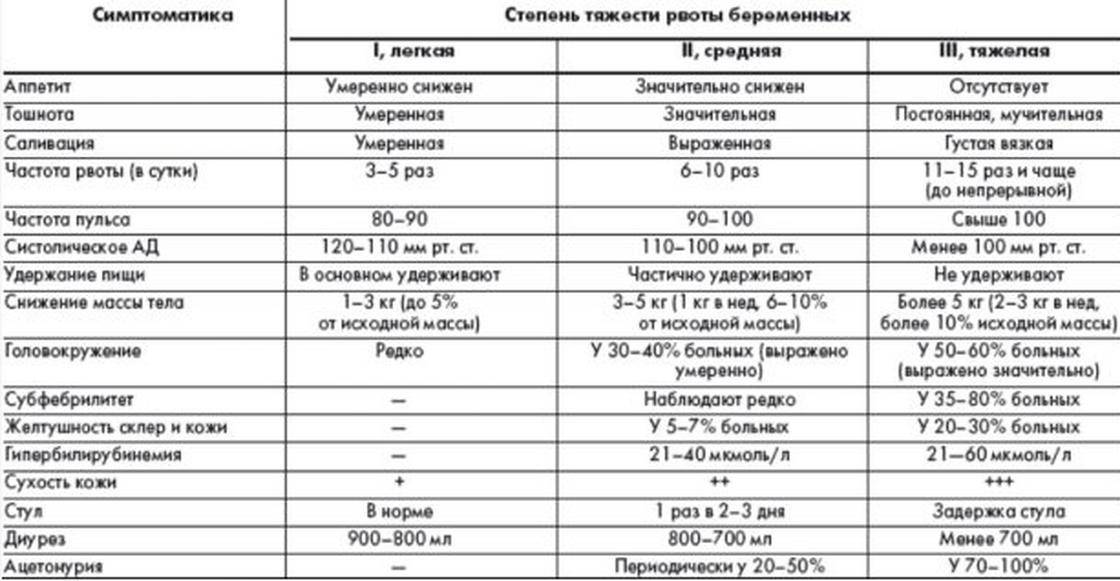
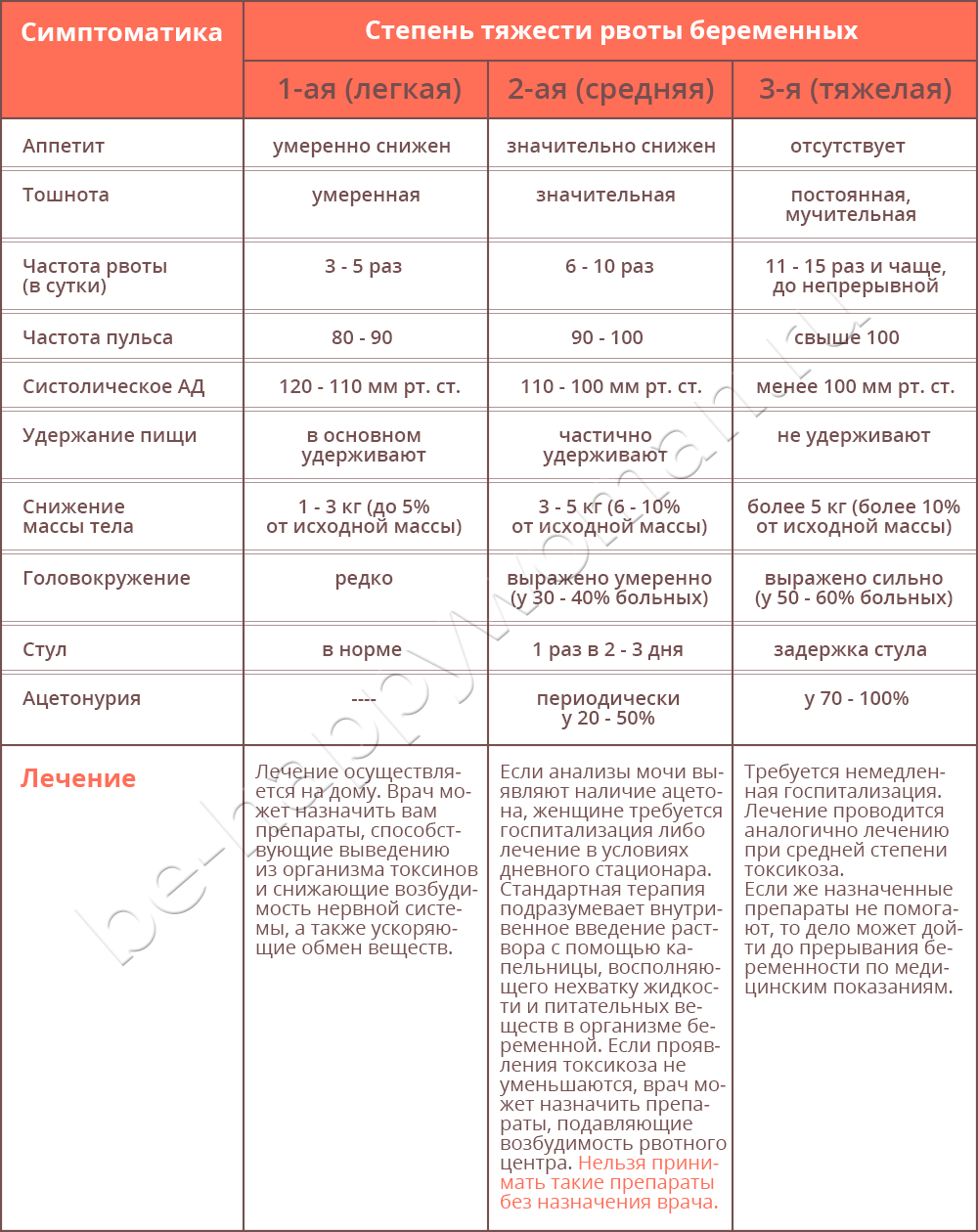
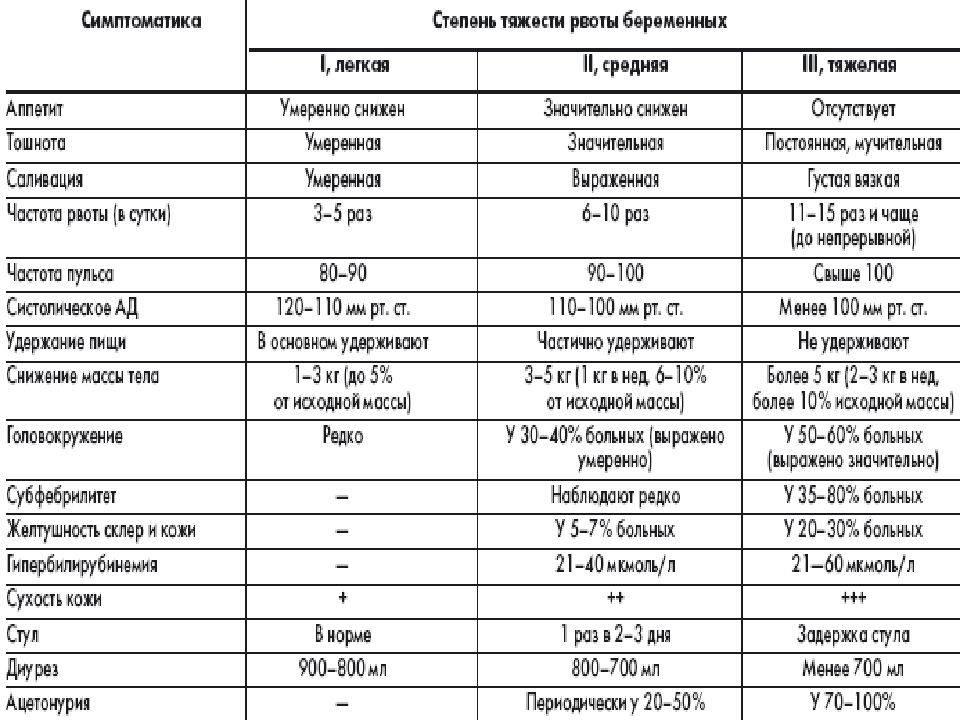
Если тошнота и рвота возникают чаще 3 раз в сутки, рвота не дает удерживать внутри ни пищу, ни жидкость, есть риск обезвоживания или истощения. Поэтому необходимо обратиться к гинекологу или терапевту, работающему в женской консультации. Легкие случаи токсикоза при беременности лечатся дома, однако в тяжелой ситуации может потребоваться лечь в больницу. Беременных женщин на ранних сроках госпитализируют в гинекологические клиники или отделения стационаров.
Следует немедленно связаться с врачом в следующих случаях:
- очень темная моча или отсутствие мочеиспускания в течение более восьми часов;
- многократная рвота, признаки обезвоживания;
- сильная слабость, головокружение или обморок при попытке встать с постели;
- боль в животе;
- температура 38ºC или выше;
- рвота кровью.
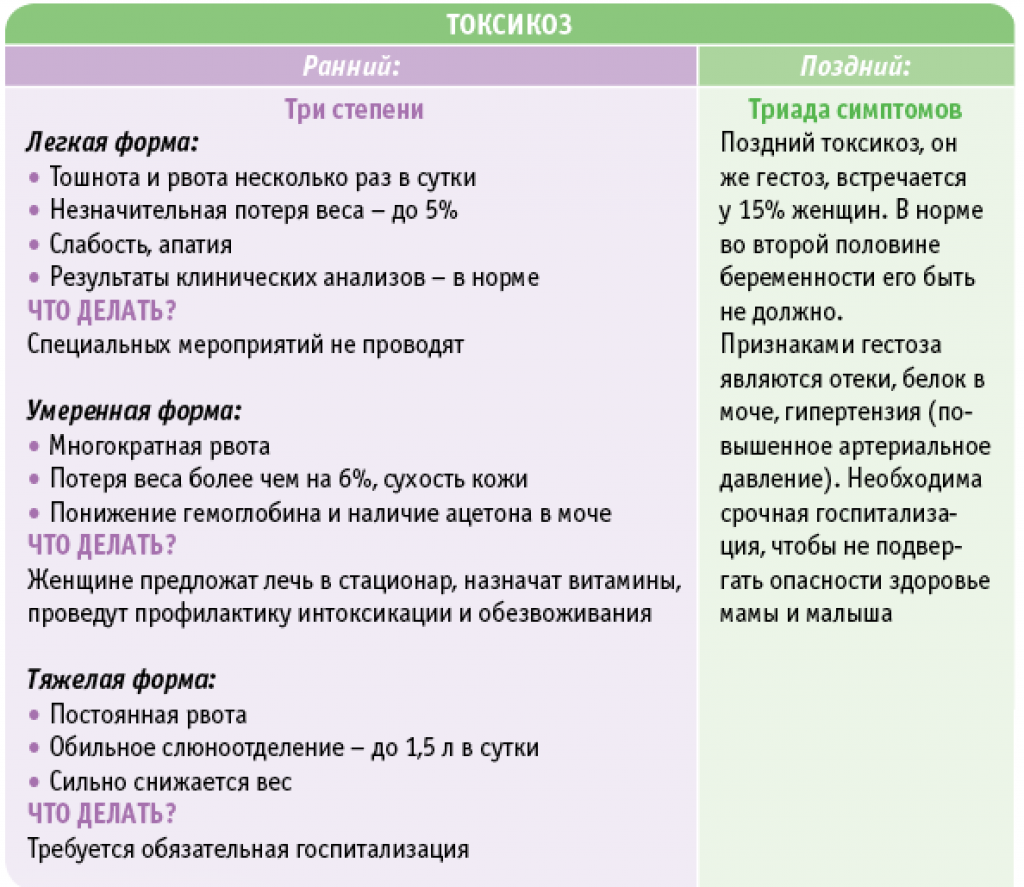
Профилактика гестоза

Чтобы правильно произвести профилактику гестоза, требуется создать благоприятный режим труда и отдыха для беременной женщины. В обязательном порядке нужно предотвратить выполнение каких-либо рабочих обязанностей в ночную смену.
Если появились первые признаки гестоза, то будущую мать вообще требуется освободить от рабочих обязанностей и обеспечить охранительный режим. Предполагается спокойное эмоциональное состояние. При этом назначаются отвары из успокоительных трав, таких как пустырник или валериана.
В некоторых случаях предполагается использование комплексных растительных препаратов, таких как Персен, Новопассит, Саносан. Для достижения благоприятного результата, при предотвращении развития болезни и её лечении допустимо задействовать лекарства, включающие в себя магниевые ионы.
Не рекомендуется сильно ограничивать количество выпиваемой жидкости. Лучше всего употреблять не обыкновенную воду, а зелёный чай, отвар из шиповника или минералку.
Если возникают отёки, то эту проблему рекомендуется решать с помощью мочегонных сборов, которые содержат в себе листья брусники, толокнянки и иные схожие составляющие. Если отёки увеличиваются, артериальное давление возрастает, появляется белок в моче, то для проведения эффективного лечения лучше всего лечь в стационар.
Диагностика токсикоза
Выявить патологическое состояние, его стадию и причины можно с помощью собранного анамнеза и наблюдения за беременной.
Диагностика токсикоза включает проведение следующих исследований:
- общий и биохимический анализ крови;
- электрокардиограмма;
- анализ мочи;
- УЗИ органов малого таза, почек и поджелудочной железы.
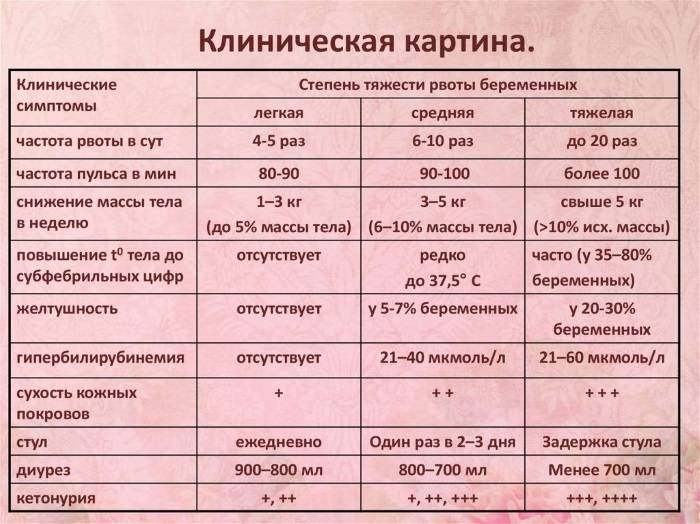
При токсикозе в анализах выявят отклонения от стандартных показателей. В крови возможно повышение уровня гематокрита, что говорит о сгущении крови. Также возможно увеличение концентрации остаточного азота и билирубина, снижение уровня хлоридов, ацидоз.
В моче могут обнаружить ацетон (причина неприятного запаха изо рта), а также белок и цилиндры (белковые образования). Появление у беременной желтушной окраски кожи и склер — характерный признак неэффективности проводимой терапии.
При наличии рвоты врач уточняет ее характеристики:
- продолжительность и частота (прерывистая, постоянная);
- тип (водянистая, с примесью желчи);
- обостряющие и успокаивающие факторы (зависит от приема пищи или нет, какие продукты провоцируют приступ);
- сопутствующие симптомы (запор, диарея, боль в желудке).
Если у женщины осложненный токсикоз, важно регулярно контролировать показатели артериального давления. Обо всех симптомах и признаках, которых не было раньше, нужно сразу сообщить гинекологу
Врач оценит ситуацию и решит, как поступить, к какому специалисту обратиться.
Внематочная беременность
При внематочной беременности плод развивается не в матке, а в канале шейки матки, в маточной трубе, брюшной и тазовой полостях.
В нормальном состоянии яйцеклетка при выходе из яичника попадает в отверстие маточной трубы. Передвигаясь с помощью особых ресничек, которыми покрыта маточная труба, через несколько дней яйцеклетка достигает матки. В обычных случаях процесс оплодотворения яйцеклетки возникает в трубе, затем клетка появляется в матке.
В случае инфекционной непроходимости трубы или другой патологии яйцеклетка застывает на месте или двигается очень медленно, так и не успевая добраться до матки. Так возникает внематочная беременность.
Анализ крови на ХГЧ помогает в установлении диагноза внематочной беременности.
ХГЧ – это хорионический гонадотропин человека. В составе ХГЧ находятся альфа и бета-единицы. При помощи анализов крови по увеличению уровня ХГЧ достаточно точно определяется наличие беременности. Так, при нормальной беременности каждые два дня происходит возрастание уровня ХГЧ на 65%. А при внематочной беременности эта динамика неочевидна.
При обычной беременности ХГЧ растет до 10 недели, затем начинает снижаться. Прекращение увеличения уровня ХГЧ может быть следствием замершей или неразвивающейся беременности.
Мигрень при беременности и у детей
Мигрень при беременности сложно лечить, так как количество допустимых препаратов сводится к минимуму. Со второго триместра допускается экстренное лечение парацетамолом или нестероидными противовоспалительными препаратами. Для профилактики мигрени у беременных могут использовать метопролол и магний.
Препараты от мигрени, противопоказанные при беременности:
- алкалоиды;
- триптаны — в крайних случаях допустимо применение суматриптана и ризатриптана.
Мигрень также может возникать у детей. До 5% детей до 12 лет имеют подобную патологию. Резкий рост случаев мигрени у девочек происходит после полового созревания.
Что это за явление?
Тошнота – это неприятное ощущение в подложечной области груди, желудке, пищеводе, которое предшествует рвоте. Тошнота при беременности является одним из проявлений токсикоза. К другим проявлениям токсикоза относятся рвота и слюнотечение.
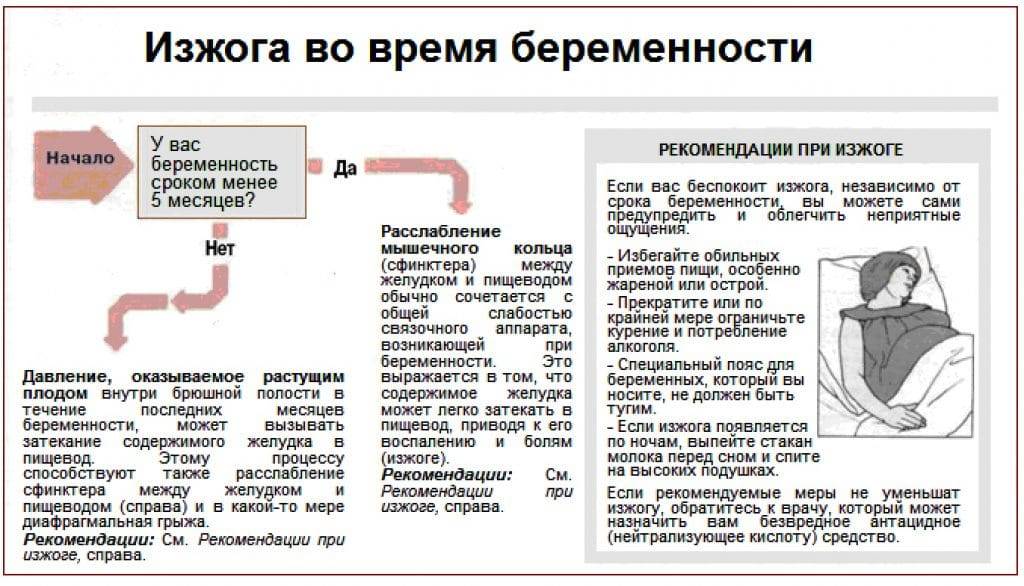
Длительность тошноты беременных зависит от многих факторов – состояния здоровья женщины, ее образа жизни, характера питания, перенесенных гинекологических заболеваний, наследственности, психоэмоционального состояния женщины и т. д. В норме тошнота сопровождает беременность только в первом триместре. Часто это является первым признаком беременности и встречается у 91% женщин. Возникает симптом на – неделе беременности, достигает максимума на – неделе беременности и может продлиться до 12 – недели, а в случае многоплодной беременности – до – недели. В 1 – 10% случаев тошнота продолжается до – недели. При нормальном течении беременности женщину может тошнить 2 – 3 раза в день, в основном, в первой половине дня.
Бывает ли это при замершей беременности?
Тошнота при замершей беременности исчезает внезапно, поэтому при внезапном прекращении тошноты необходимо незамедлительно обратиться к врачу для исключения патологии развития беременности.
Замершая беременность (неразвивающаяся беременность) – патология, при которой плод прекращает свой рост и развитие, что в дальнейшем приводит к его гибели. К замершей беременности приводят вирусные и бактериальные инфекции, патологии и аномалии развития матки, резус–конфликт матери и ребенка, чрезмерное употребление лекарственных препаратов, прием наркотиков и алкоголя, перенесенные ранее аборты, нарушение гормонального фона и многие другие.
Замершая беременность встречается в 1 случае из 170. Риск возникновения данной патологии увеличивается с возрастом. Так, в возрасте женщины до 35 лет риск возникновения замершей беременности составляет 15%, в 35 – 39 лет – 25%, в 40 – 44 года – 50%, после 45 лет – 90%.
Признаками замершей беременности являются:
резкое прекращение токсикоза – исчезновение тошноты, рвоты, слюнотечения, непереносимости запахов; изменения молочных желез – грудь перестает набухать, исчезают неприятные ощущения в груди, она становится мягкой; кровянистые выделения – кровянистые выделения из половых путей возникают в результате отслойки плодного яйца, гнойные выделения из влагалища свидетельствуют о начале разложения плода; повышение температуры тела – высокая температура (более 38°С) может быть признаком многих патологий, поэтому нужно обращать внимание на другие сопутствующие симптомы; понижение базальной температуры – базальная температура ниже 37.0°С свидетельствует о замершей беременности и/или угрозе выкидыша; боли внизу живота – боль вызвана сокращением матки и может быть выраженной, тянущей, схваткообразной. Прекращение тошноты может быть самостоятельным явлением, не вызванным какой–либо патологией
Несмотря на то, что прекращение тошноты и рвоты приводит к общему улучшению состояния женщины, это не всегда является хорошим признаком. Поэтому необходимо обратиться к врачу, особенно при появлении других симптомов, описанных выше
Прекращение тошноты может быть самостоятельным явлением, не вызванным какой–либо патологией. Несмотря на то, что прекращение тошноты и рвоты приводит к общему улучшению состояния женщины, это не всегда является хорошим признаком. Поэтому необходимо обратиться к врачу, особенно при появлении других симптомов, описанных выше.
Причины появления токсикоза

Появляется токсикоз из-за развития плода в утробе женщины. Существует немало теорий, почему появляется такое состояние:
- токсическая. Организм женщины отравляется токсическими продуктами, которое выделяет плод. Вторая токсическая теория в том, что нарушается обмен веществ в организме;
- нейрорефлекторная. Вегетативные реакции организма женщины связаны с раздражением рецепторов, которые находятся на эндометрии. Происходит возбуждение подкорковых структур, следовательно появление соматических симптомов – тахикардия, тошнота, рвота, спазм сосудов. Примерно к концу третьего месяца беременности у организма беременной происходит адаптация;
- гормональная. Теория объясняет токсикоз быстрым ростом ХГЧ в крови женщины, после третьего триместра концентрация гормона в крови уменьшается;
- психогенная. По данной теории токсикозу подвержены эмоциональные и впечатлительные представительницы прекрасного пола. Патология развивается в связи с переживаниями по поводу особого положения;
- иммунологическая. Теория подразумевает, что плод является чужеродным. Организм начинает вырабатывать антитела.
Все вышеперечисленные теории имеют место, а так же тесную связь между собой.
Токсикоз в тяжелой форме, по статистике, чаще бывает у женщин с хроническими заболеваниями. Гипертония, гастрит, язва желудка, лишний вес могут быть дополнительными факторами, которые приведут к появлению сильного токсикоза. Так же патология замечена у беременных, которые ранее делали аборт, либо имели воспаление гениталий. Неправильное питание, нестабильное психическое состояние и вредные привычки так же усугубляют ситуацию.
Мигрень – причины и триггеры
Понимание природы мигрени значительно изменилось за эти годы. Ученые обнаружили, что мигрень связана со многими физиологическими аспектами, включая деятельность центральной нервной системы, активность нейротрансмиттеров и других химических соединений в мозге. Считается, что мигрень – это нервно-сосудистое заболевание, во время которого страдают сосудистая и нервная системы.
С помощью новейших технологий, было установлено, что во время приступов мигрени в определенных областях мозга увеличивается активность. Также было обнаружено, что у людей с частыми приступами мигрени уменьшается серое вещество мозга в частях, отвечающих за боль.
Хотя исследования происхождения мигрени продолжаются, конкретная причина, ответственная за возникновение этого заболевания, до сих пор не идентифицирована. Но есть ряд актуальных и обоснованных предположений (теорий/гипотез?):
- Унаследованная мультигенная комбинация. Исследования показали, что есть семьи, имеющие комбинацию специфических генов, вызывающих приступы мигрени. Но наследование мигрени может варьироваться от поколения к поколению. Гены, вызывающие редкие формы мигрени, идентифицированы. Гены, ответственные за общие формы мигрени, еще не обнаружены.
- Измененные нервные импульсы. Основные нервы, ответственные за головные боли, – тройничный и затылочный нервы. Одна из ветвей тройничного нерва идет в область лба и бровей. В задней части головы боли связаны с затылочными нервами. Это также места, где локализуются мигренозные головные боли.
- Режим жизни. Неоспоримые причинно-следственные связи мигрени обнаруживаются в образе жизни. Прогрессирование или даже возникновение мигрени связано с разумом, эмоциями и общим взаимодействием с окружающей средой. Люди, страдающие мигренью, более эмоциональны, чувствительны к раздражениям, стрессу, вызывающим привыкание веществам и изменениям в режиме сна. Электрическая активность в их мозге происходит немного по-другому.
Мигрень непредсказуема, и часто бывает сложно точно определить, что способствовало приступу. Боль может начаться в любое время, однако некоторые люди более склонны к приступам мигрени, чем другие. Это определяется болевым порогом – чем ниже порог, тем больше риск приступа мигрени.
Гормональный сбой
В этом процессе участвуют и способствуют возникновению приступа так называемые триггеры. Триггеры мигрени не одинаковы для всех, часто это сумма нескольких триггерных факторов, таких как недостаток сна, менструация, голод. Иногда определить основной триггер не удается, а некоторые из них практически невозможно изменить – например, климат, изменения времени.
Основные триггеры мигреней:
- эмоциональный стресс или расслабление после стресса, приступы гнева или грусти;
- гормональные изменения у женщин — менструации, противозачаточные таблетки, заместительная гормональная терапия, менопауза;
- голодание или ограничение пищи;
- условия окружающей среды: изменения погоды, запахи (особенно неприятные или сильные), яркий свет;
- изменения ритма сна;
- боль в шее;
- физические и умственные перегрузки;
- специфические продукты, чаще содержащие кофеин, тирамин, алкоголь, глутамат натрия).
Другие статьи по теме:
- Головная боль при беременности
- Головная боль и тошнота
- Головная боль в затылке
- Головная боль у женщин
- Головная боль при гипертонической болезни
- Головная боль напряжения (ГБН)
- Головная боль как симптом атеросклероза
- Головная боль как симптом менингита
- Стреляющая боль в голове с правой стороны
- Головная боль за ушами
*Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Клинический Институт Мозга не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте neuro-ural.ru.
Физические упражнения и поведение при токсикозе
Сейчас самое время заняться йогой для беременных. Эти занятия помогут нормализировать работу желудка, печени, почек. При регулярных тренировках укрепляется сосудистый тонус, исчезают головные боли, головокружение. На занятиях вас обучат специальному дыханию, которое поможет расслабиться и будет чрезвычайно полезным в родах.
Проводите больше времени на свежем воздухе и, по возможности, ограничьте пребывание в душных помещениях. Также постарайтесь длительное время не сидеть за компьютером, а одежду подбирайте такую, чтоб не стесняла движений. Принимайте ванны с морской солью. Не забывайте пить витамины (сейчас особенно важны витамин B6 и аскорбиновая кислота), но перед их приемом все-таки лучше проконсультироваться с врачом.
Если вы курите, то забудьте об этой пагубной привычке, которая, в первую очередь, вредит не рождённому малышу. Также избегайте пассивного курения. И еще: не забывайте об отдыхе. Он вам сейчас необходим как никогда!
Как лечить тошноту при беременности
Нет единого средства, которое поможет от токсикоза. Но есть советы врачей и народные средства, облегчающие состояние будущей мамы. Первое, что нужно запомнить: ведите здоровый образ жизни. Это не только гарантия правильного развития малыша и здоровых родов, но и способ облегчить ваше состояние.
Что подразумевает ЗОЖ для беременных? Важно гулять на свежем воздухе каждый день в комфортном для вас темпе. Питаться нужно примерно 6 раз в день, дробно
То есть большие порции разбиваются на маленькие. Суточная калорийность должна быть в норме. Отдыхайте полноценно, не переутомляйте себя физически и морально.
Завтрак должен быть полноценным, не смотря на тошноту. Должны присутствовать белковые продукты и фрукты. От тошноты поможет мед, банан или курага на голодный желудок. Старайтесь не есть жирное, острое, сильно пряное и сильно горячее. Тошнит сильнее всего по пробуждению. Потому вечером нужно поставить в своей комнате тарелочку с сухариками. Как только вы проснетесь, съешьте парочку, можно запить водой.
Доктора в целях минимизации тошноты при беременности советуют чаще принимать коленно-локтевую позу. В этой позе происходит небольшой сдвиг матки вперед, и желудок становится на место, потому пища проходит по нему дальше совершенно свободно.
Спите ночью на левом боку, под головой должна быть высокая подушка. Если этими методами вам не удалось облегчить состояние, идите на прием к гинекологу и просите о назначении средств от тошноты.
В какие сроки проявляется тошнота при беременности?
Наиболее часто развивается тошнота с ранних сроков беременности, и обычно ее первые проявления стоит ожидать в период примерно 5-6-ой недели. У женщин с многоплодной беременностью проявления могут возникать на 1-2 недели раньше и длятся дольше.
Важно
Если у будущей мамочки имеются заболевания пищеварительной системы, соматические патологии, проявления токсикоза с тошнотой будут более выраженными и длительными.
 По мнению специалистов, чем раньше начался токсикоз и чем сильнее тошнота и рвота, тем дольше они будут проявляться.
По мнению специалистов, чем раньше начался токсикоз и чем сильнее тошнота и рвота, тем дольше они будут проявляться.
Особого внимания заслуживает тошнота и рвота как проявления токсикоза поздних сроков. Они могут длиться до родов и зачастую возникают из-за повышения давления, отеков и формирования проявлений гестоза, такие проявления опасны для здоровья и требуют немедленного обращения к врачу. Нередко тошнота при гестозе несколько ослабевает после того, как опускается живот к 37-38 неделе или несколько уменьшается после 35 недель беременности.
Преимущественно подобные проявления у беременных возникают при голодании, когда желудок пустой, поэтому рекомендовано не делать долгих перерывов в приеме пищи.
Профилактика гестоза
Женщинам из группы риска необходимо уделить особое внимание профилактике гестоза при беременности. И начинать действовать надо еще на стадии планирования ребенка, то есть до зачатия: обследоваться с целью выявления и устранения патологий, отказаться от вредных привычек, пропить специальные витаминные комплексы и т.д
При наступлении беременности необходимо как можно скорее встать на учет. Когда состояние беременной находится под контролем специалистов, многие проблемы могут быть выявлены и устранены еще на начальных стадиях. Пациенткам приходится часто сдавать анализы и посещать женскую консультацию, где их каждый раз взвешивают и измеряют давление.
Отличной профилактикой гестоза являются следующие простые мероприятия:
- ограничение объемов выпиваемой жидкости и потребляемой соли (особенно во второй половине беременности);
- полноценный сон продолжительностью не менее 8 часов;
- адекватные физические нагрузки;
- прогулки на свежем воздухе;
- избегание стрессов;
- полноценная богатая витаминами пища и правильный режим питания (лучше понемногу, но часто).
- жирное, соленое и острое стоит исключить из рациона – это дополнительная и совсем не нужная нагрузка на печень.
По индивидуальным показаниям может быть назначена и медикаментозная профилактика.
Гестоз – состояние, угрожающее жизни и здоровью матери и плода. Опасно то, что видимых признаков заболевания может и не быть. Женщина чувствует себя прекрасно, а в это время в ее организме происходят патологические изменения.
К счастью, своевременное посещение ведущего беременность врача является гарантией распознавания недуга на ранней стадии. При грамотном подходе беременность после лечения гестоза и дальнейшие роды протекают без осложнений.
Особенности проявлений тошноты при беременности на раннем сроке
Тошнота нередко сопровождает начальные сроки беременности, но не относится к обязательным ее проявлениям. Не стоит только по наличию или отсутствию тошноты в утренние часы или рвоты, судить о том, что в матке появился малыш. Нередко первые проявления возникают вскоре после появления двух полосок на тесте, ближе к 5-6 неделям, и нередко сочетаются с рвотой, сильным слюнотечением и извращением вкусовой чувствительности и обоняния.
Обратите внимание
Появление тошноты в первом триместре относится к вполне нормальным явлениям, это не требует обращения к врачу при условии, что проявления не сильно нарушают привычную жизнь и не изменяют привычного ритма. Если при тошноте также типична рвота, многократная и не только утренняя, при токсикозе женщина резко теряет вес – это уже повод для обследования и лечения.
Важные факты о тошноте при беременности:
- По мнению врачей, те женщины, которые в прошлом имели аборты, страдали воспалительными процессами гениталий или эндокринными патологиями, чаще страдают от ранних токсикозов, переносят они их тяжелее.
- Наличие тошноты свидетельствует о развитии плода в полости матки, и нередко резкое прекращение тошноты и рвоты может быть одним из косвенных признаков замершей беременности или началом выкидыша.
- Данные о том, что матери мальчиков более подвержены токсикозу, чем те, что носят девочку, научного подтверждения не нашли.
Тошнота, слюнотечение, аппетит
Факторы, провоцирующие тошноту:
- Наиболее часто тошнота формируется утром, но в дневное и вечернее время подобные ощущения не исключены, хотя и не столь сильны.
- Усиление тошноты может происходить при резких подъемах с кровати, из-за снижения давления, что грозит еще головокружениями и ощущением слабости потемнением в глазах.
- Могут провоцировать дурноту и тошноту резкие запахи или продукты питания (мясо, рыба, вареные овощи).
Каждая будущая мать имеет свои особенности в течение токсикоза, могут на фоне тошноты возникать изжога и отрыжка, неприятный привкус во рту или ощущение плохого запаха. На фоне тошноты может тянуть на определенные продукты (сладости, соленое, мел, известь). В целом, не резко выраженный токсикоз говорит о прогрессировании беременности и полноценном развитии плода. Но вполне нормальным явлением также считается практически полное отсутствие токсикоза или легкие его проявления, непостоянные и не нарушающие привычной жизни.
Важно
Если на фоне токсикоза вдруг резко полегчало, появились тянущие ощущения в области лобка или поясницы, это может указывать на угрозу прерывания или замершую беременность. Лучше обратиться к врачу!
Когда начинается тошнота при беременности
Четких сроков развития тошноты при беременности (токсикоза) нет. Одни женщины сталкиваются с таким жутким симптомом уже через 2-3 недели после зачатия, другие ― не ощущают такого дискомфорта вообще. Среднестатистические сведения утверждают, что тошнота в большинстве случаев возникает в первом триместре с 5 до 12, реже ― до 16 гестационной недели.
В норме, независимо от причины и срока появления, токсикоз должен ослабевать до конца 12 недели. К этому времени заканчивается гормональная «буря» в женском организме и он уже полностью приспособлен к своему новому статусу. Постепенно у женщины наступает облегчение, и она начинает наслаждаться своей беременностью.

К какому врачу обратиться
Тошнота с утра может быть вызвана самыми разными причинами, в том числе и серьезными заболеваниями. Регулярная и продолжительная тошнота – повод обратиться за помощью к врачу. Особенно если тошнота не проходит на второй, третий день и состояние не улучшается.
В поликлинике стоит пойти к терапевту или гастроэнтерологу. В нашем медицинском центре Mriya Life в Ялте наши врачи имеют большой стаж работы. Они проведут грамотную диагностику пациенту, отправят на сдачу общих анализов, а после полученных результатов обследования установят диагноз и назначат курс эффективного лечения. Запись доступна онлайн и по телефону.