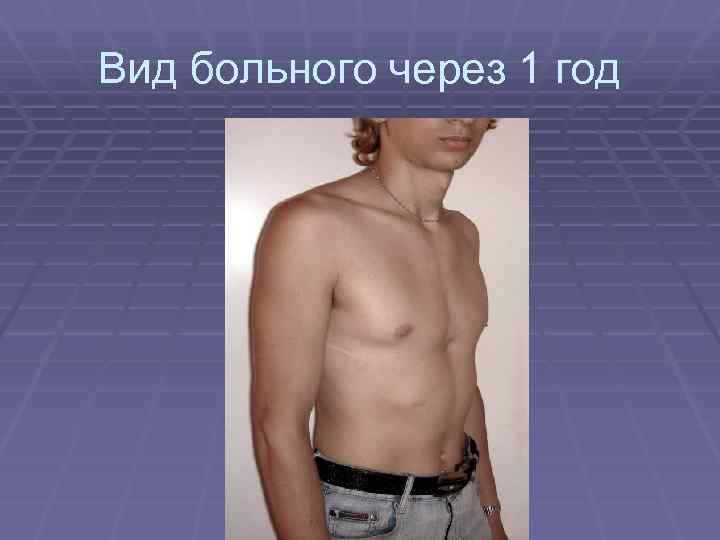
Способы лечения
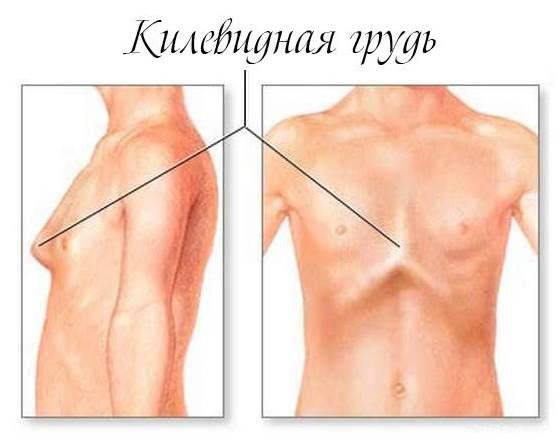
Терапевтическая тактика при патологии грудной клетки определяется на основании степени деформации и имеющихся нарушений работы жизненно важных органов. Некоторые патологические состояния поддаются коррекции при помощи консервативных методов лечения. ЛФК, массаж, специальная гимнастика и физиотерапевтические процедуры помогают при небольших воронкообразных и килевидных деформациях грудной клетки. Консервативная терапия поддерживает правильное функционирование внутренних органов и приостанавливает прогрессирование патологии, но не устраняет причину заболевания.
ЧИТАЕМ ТАКЖЕ: как выполнять гимнастику для ребенка 6 месяцев в домашних условиях?
При средних и тяжелых степенях деформации грудины ребенок нуждается в хирургическом лечении. После операции восстанавливается нормальная функция органов грудной клетки.
Консервативная терапия
Гипотоничная мышца при килевидной, воронкообразной и других видах деформации грудной клетки плохо реагирует на динамическую нагрузку движений антагониста, что приводит к компенсаторной гиперактивности других мышц. С помощью специальных гимнастических упражнений (подробнее об этом смотрите на видео), массажа и физиопроцедур удается решить эту проблему и предотвратить дальнейшую деформацию костей. Гимнастика приводит в норму дыхание и способствует восстановлению естественных функций внутренних органов.
Малышам массаж проводят курсами. Для достижения видимого эффекта потребуется не менее 12 курсов. Грудничкам показан общий массаж.
ЧИТАЕМ ТАКЖЕ: как сделать массаж 3-месячному ребенку в домашних условиях и видео-уроки
Также врач может назначить маленькому пациенту гормональные препараты, витаминно-минеральные комплексы и специальную диету с высоким содержанием кальция и витамина Д. Это позволит укрепить опорно-двигательный аппарат ребенка при деформациях, вызванных нарушением обмена веществ.
В некоторых случаях для устранения патологии применяют специальные корсеты. Ортезы фиксируют грудную клетку в правильном положении. Подобные приспособления необходимо носить в течение длительного времени. К их помощи прибегают в случае небольшого искривления грудины.
Хирургическая коррекция
Если деформация грудной клетки приводит к усугублению нарушений в функционировании жизненно важных органов, это является прямым показанием к проведению операции. Иногда хирургическая коррекция проводится с целью устранения выраженного косметического дефекта.
У детей грудная клетка эластичнее, чем у взрослых, поэтому операция для них менее травматична. Всего насчитывается более 100 методов хирургического вмешательства при патологиях грудной клетки. Из них выделяют операции:
- с внедрением имплантов;
- с использованием фиксаторов;
- с переворотом грудины на 180 градусов;
- без фиксации.
Если операция несложная, то уже через несколько дней пациент приступает к гимнастике. В других случаях постельный режим необходимо соблюдать в течение 3-4 недель.
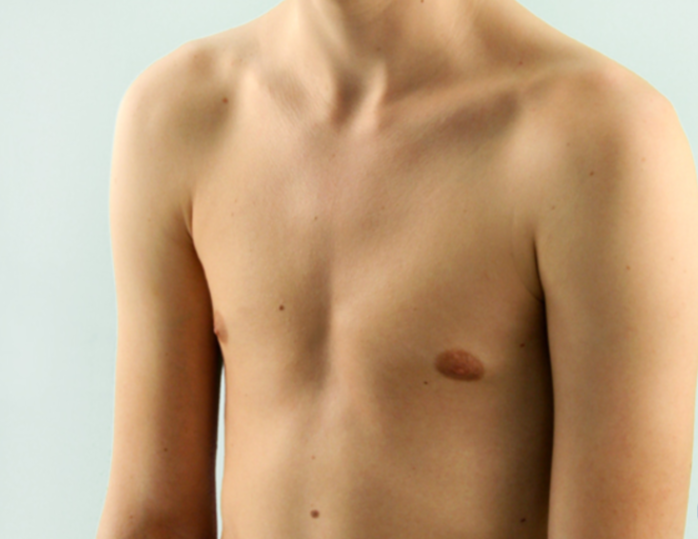
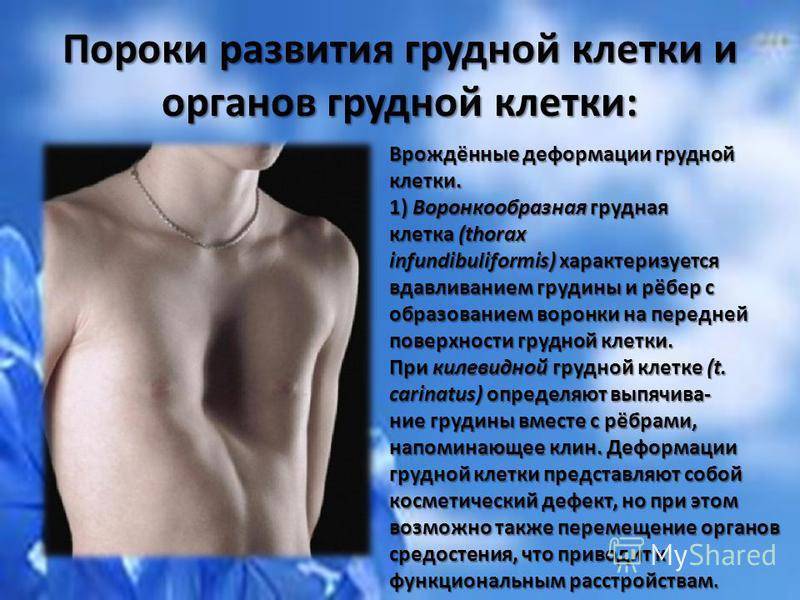
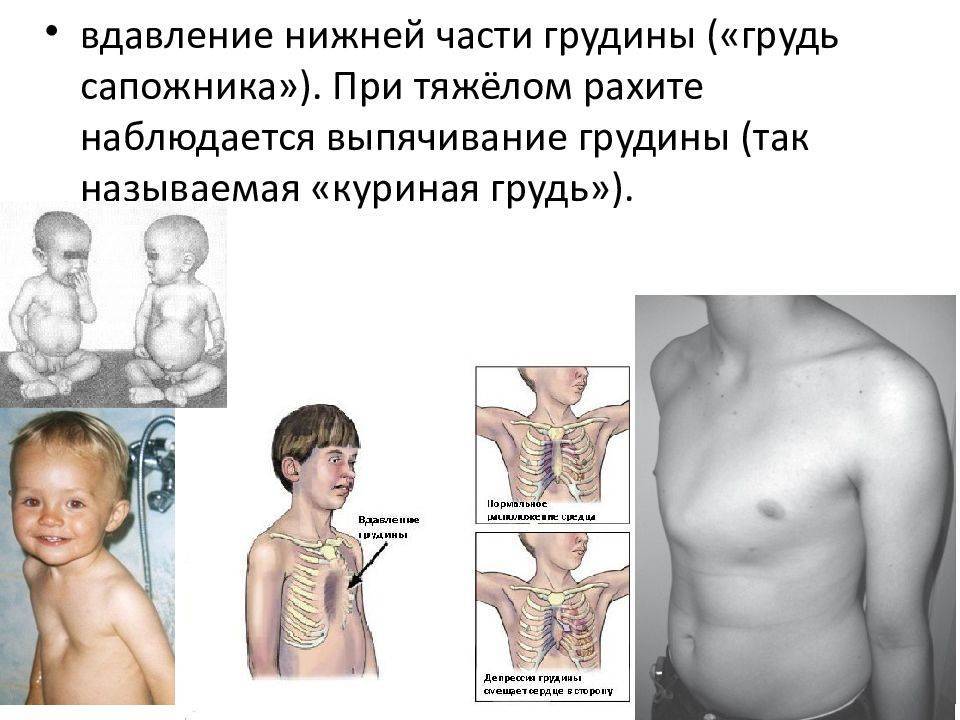
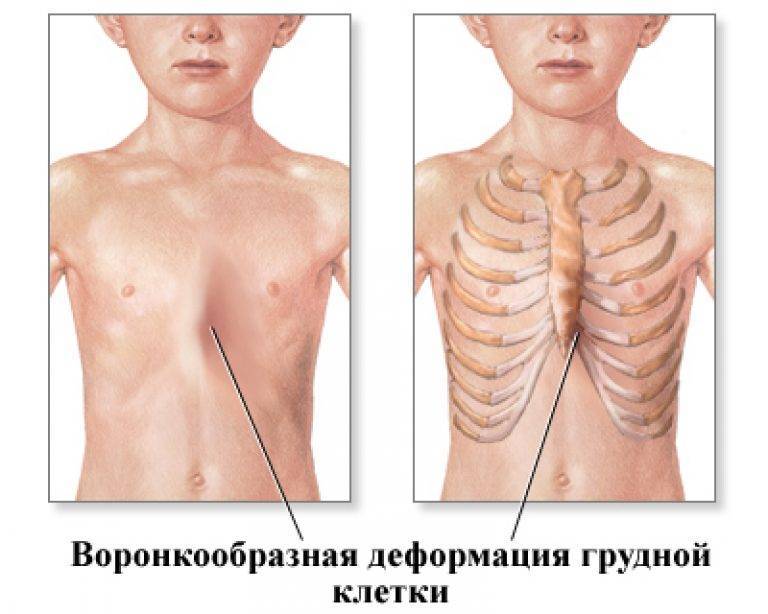
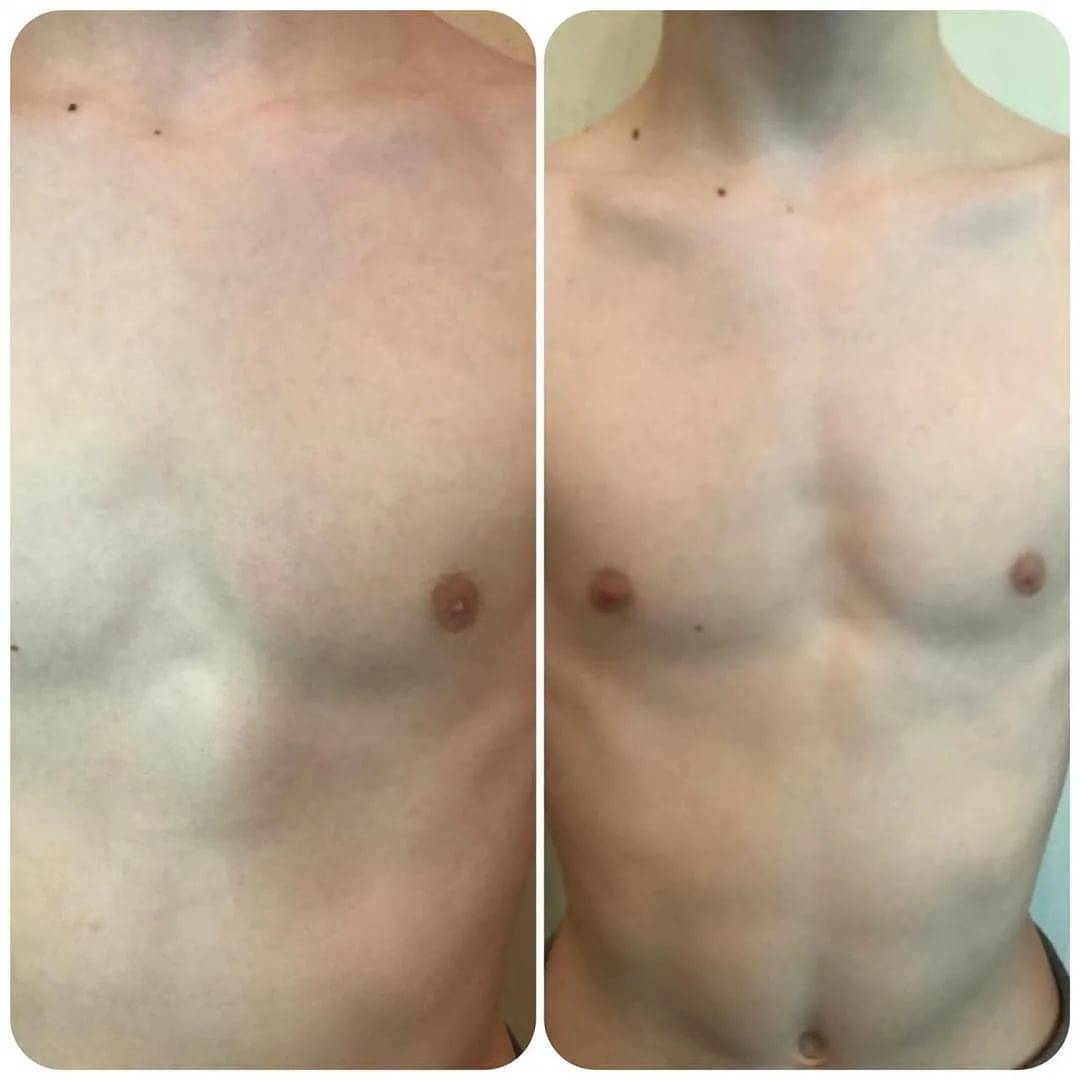
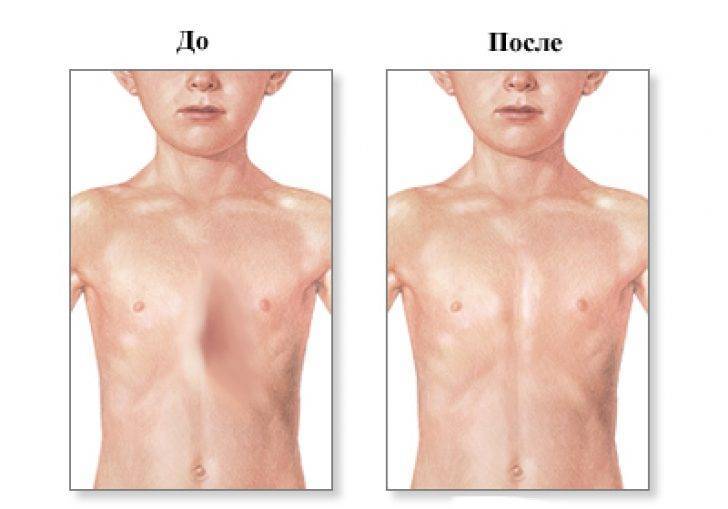
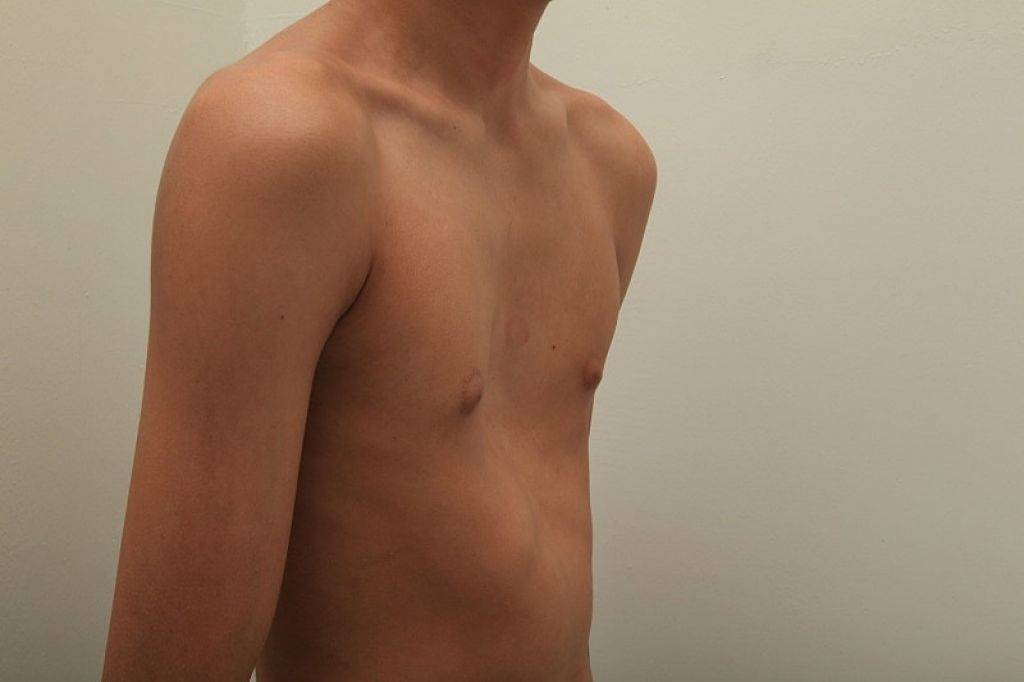
2.Причины воронкообразной груди
Наиболее чётко прослеживается связь развития воронкообразной груди с наследственным фактором. Большинство пациентов, имеющих врождённое нарушение костно-хрящевых тканей груди, обнаруживают в семейном анамнезе родственников с аналогичной патологией той или иной степени.
Более детальное изучение механизмов формирования воронкообразной грудной клетки позволяет выделить четыре основных этиопатогенетических концепции в классификации этого заболевания:
- воронкообразная грудь формируется из-за отставания в развитии грудины и хрящевых отделов рёбер от темпов роста других элементов скелета;
- развитие патологии обусловлено врождёнными аномалиями диафрагмы – воронкообразность грудины выступает как компенсаторный механизм подобных нарушений;
- формирование патологической формы грудной клетки происходит в эмбриональном периоде по причине дисплазии соединительной ткани и сопровождается аномалиями развития органов дыхания, неправильным расположением сердца и иными изменениями;
- эклектическая теория, связывающая воронкообразную деформацию с положением плода в период внутриутробного развития, особенно при маловодной беременности, либо с инфекциями матери в период вынашивания ребёнка.
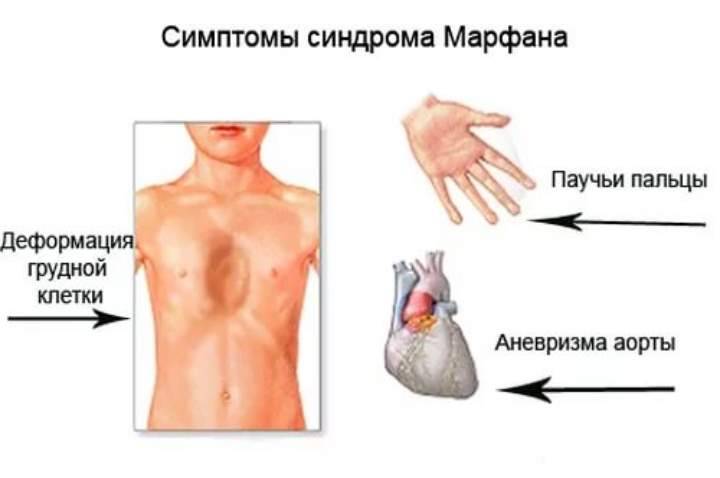
Существенную роль наследственного фактора подтверждают не только наличие данной патологии у нескольких родственников в одной семье, но и сочетание сопутствующих достоверных диспластических признаков у больных: арахнодактилию, гиперэластичность кожи, пупочную грыжу, слабость сфинктеров, дисплазию ушных раковин, пролапс митрального клапана.
Как мне облегчить боль у моей собаки?
- Наркотические обезболивающие препараты: трамадол, буторфанол, дурагезик (фентаниловый пластырь)
- Противовоспалительные обезболивающие препараты: дерамакс, римадил, превикокс или этогезик
- После ортопедических операций может помочь приложение холода к хирургическому шву.
- В качестве холодного компресса можно использовать пакет с замороженным горохом, пакет с застежкой типа «молния» с колотым льдом или гелевый хладоэлемент. Поместите тонкий материал между кожей и холодным компрессом. В качестве альтернативы холодному компрессу можно заморозить воду в пенополистироловом стаканчике; после замораживания вырежьте дно. Охлаждайте область вокруг шва, протирая кожу непосредственно куском льда круговыми движениями. Охлаждение хирургической раны помогает снизить чувствительность этой области.
Диагностика
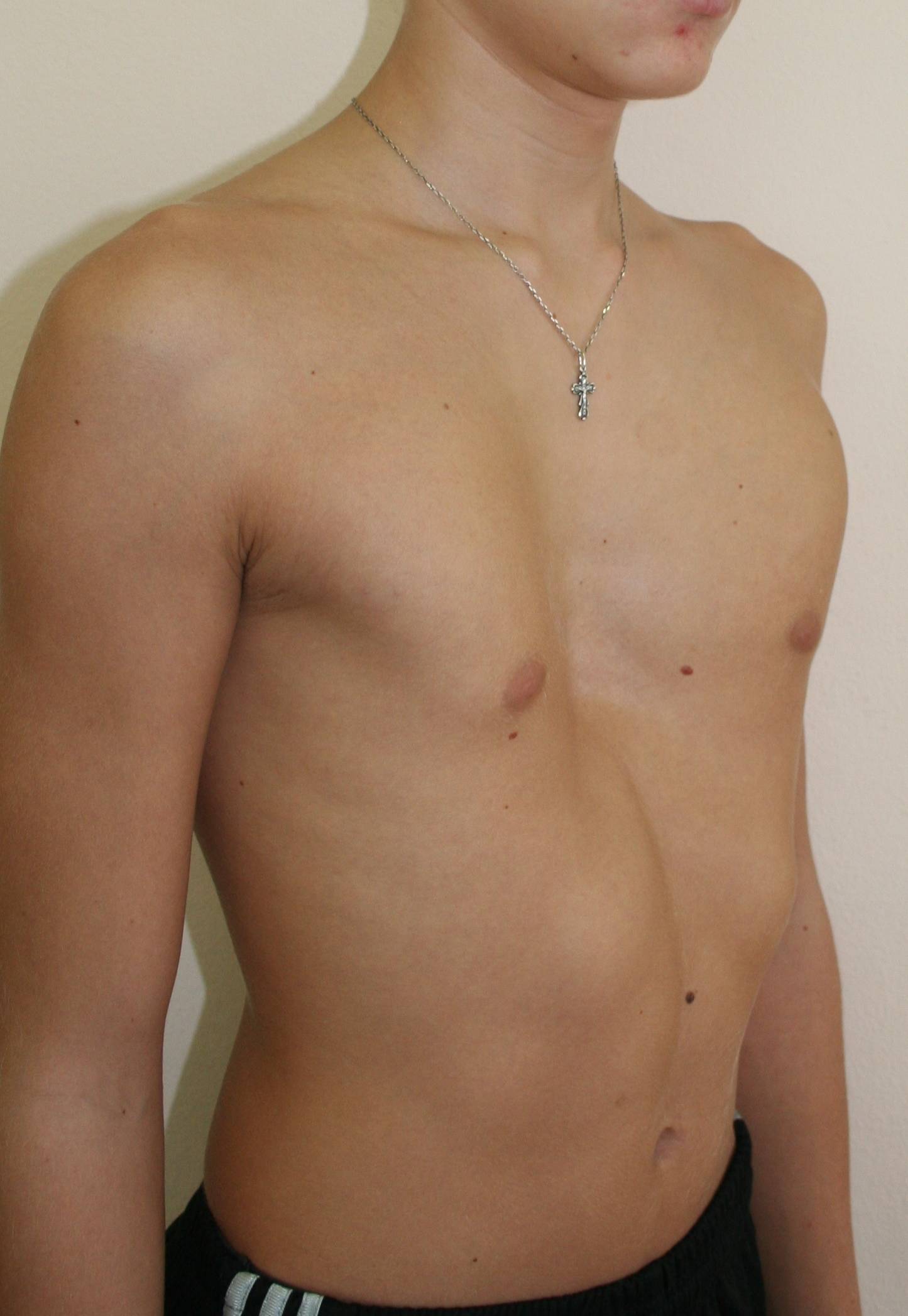
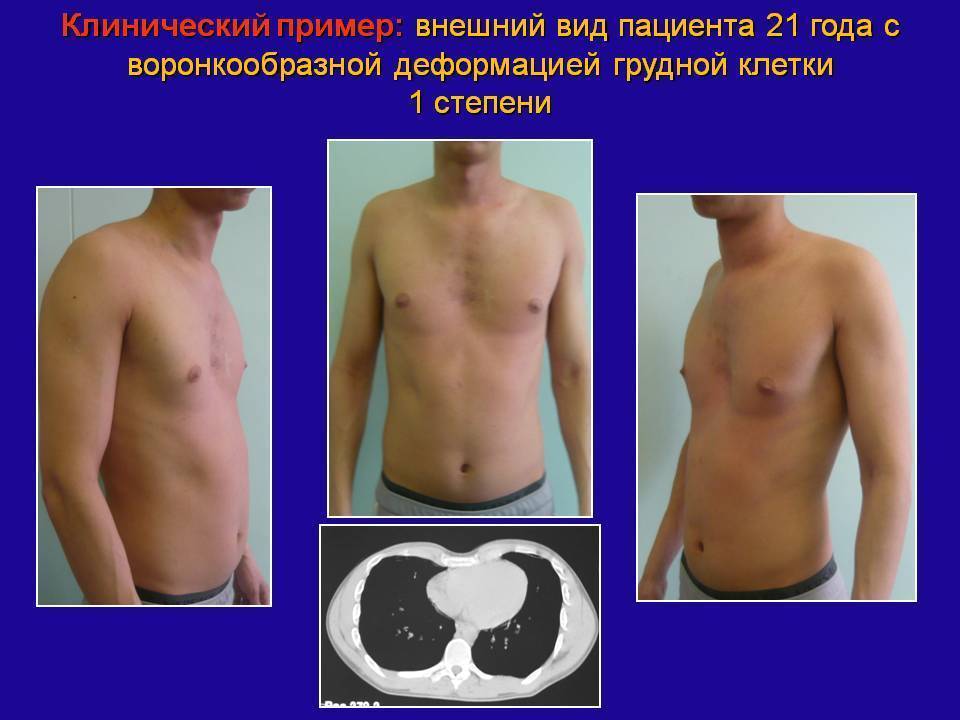
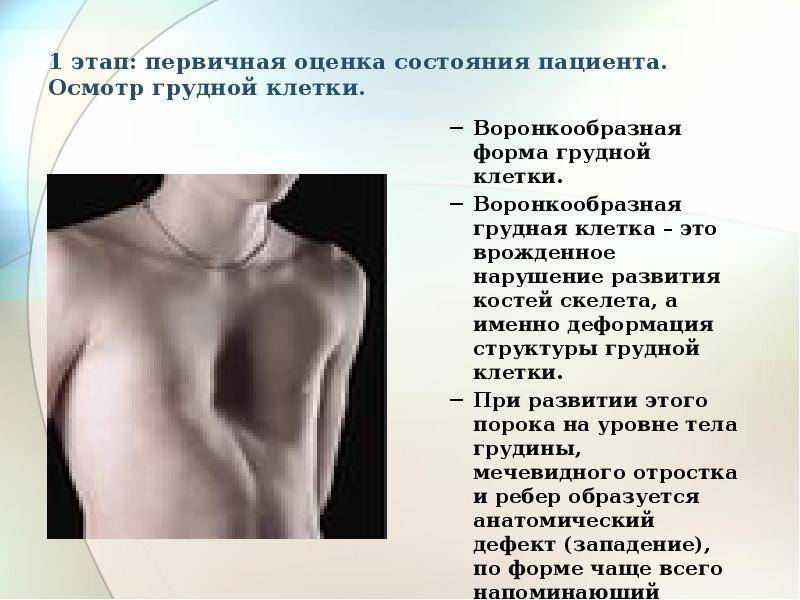
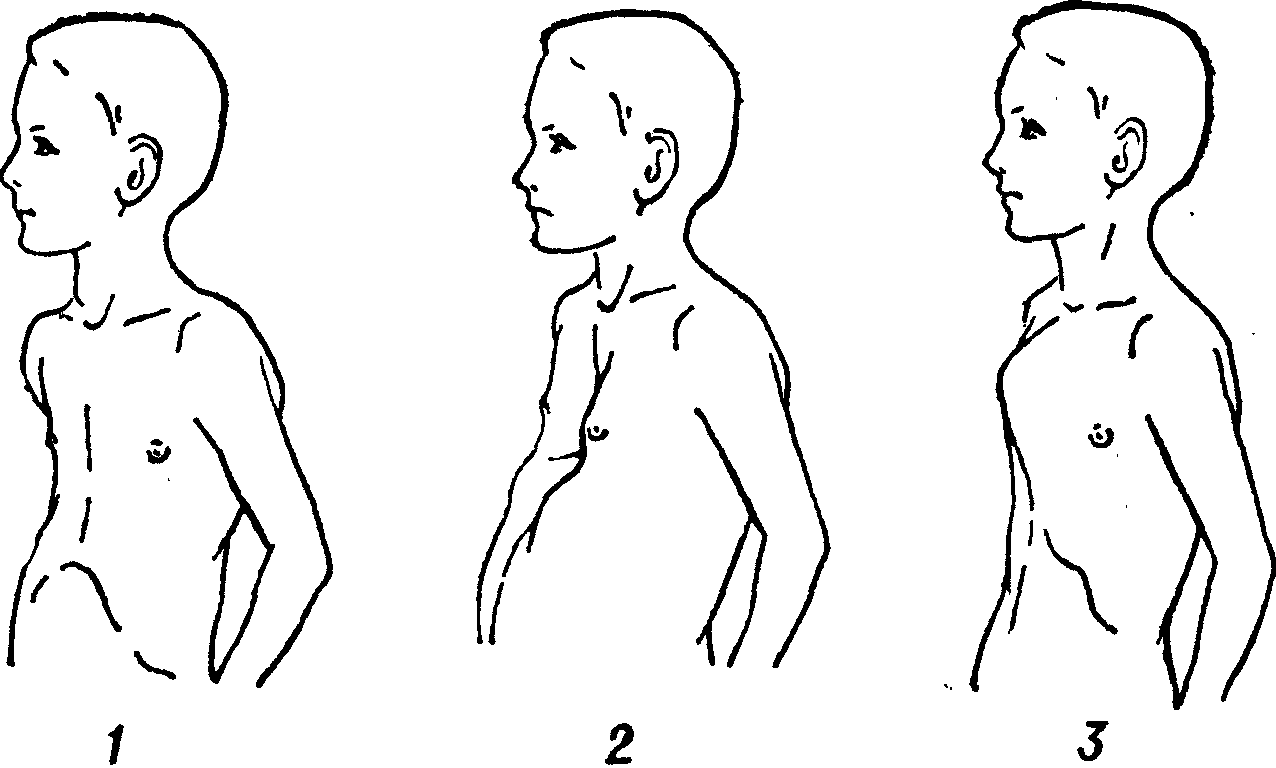
Постановка диагноза воронкообразной грудной клетки – начальный этап диагностики, не составляющий трудностей: обычный визуальный осмотр пациента поможет вынести врачебный вердикт. Более важными и сложными являются:
- оценка компенсаторных возможностей организма и его общего состояния;
- выявление осложнений – в частности, со стороны жизненно важных органов (сердца и легких);
- анализ прогрессирования патологии;
- прогноз для здоровья и жизни такого больного.
 Поэтому обследование пациента травматологи и ортопеды проводят с привлечением консультативной помощи смежных специалистов – торакального хирурга, сосудистого хирурга, кардиолога, пульмонолога, невропатолога. При этом осматривают не только место деформации, но и позвоночник.
Поэтому обследование пациента травматологи и ортопеды проводят с привлечением консультативной помощи смежных специалистов – торакального хирурга, сосудистого хирурга, кардиолога, пульмонолога, невропатолога. При этом осматривают не только место деформации, но и позвоночник.
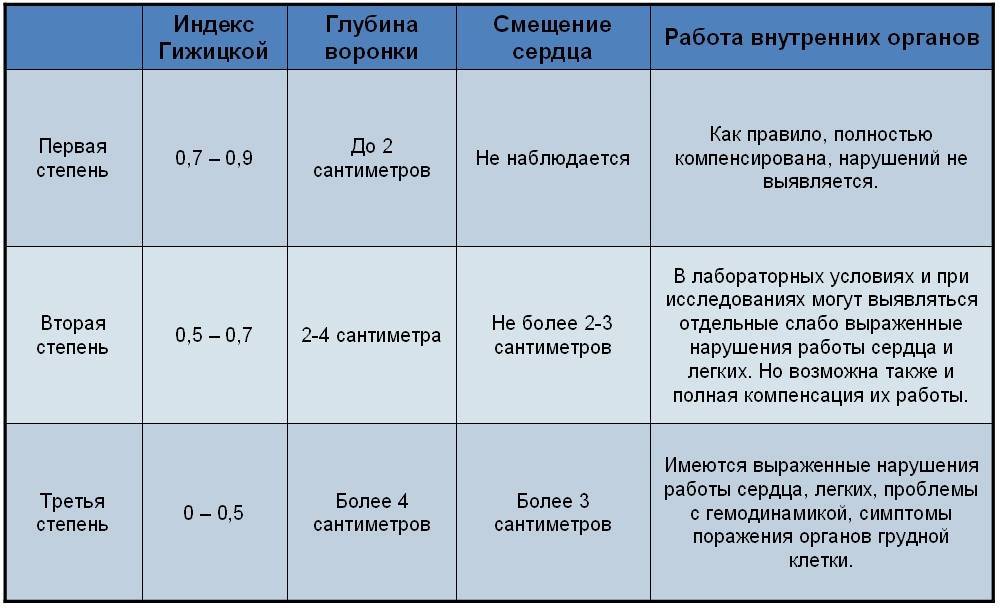
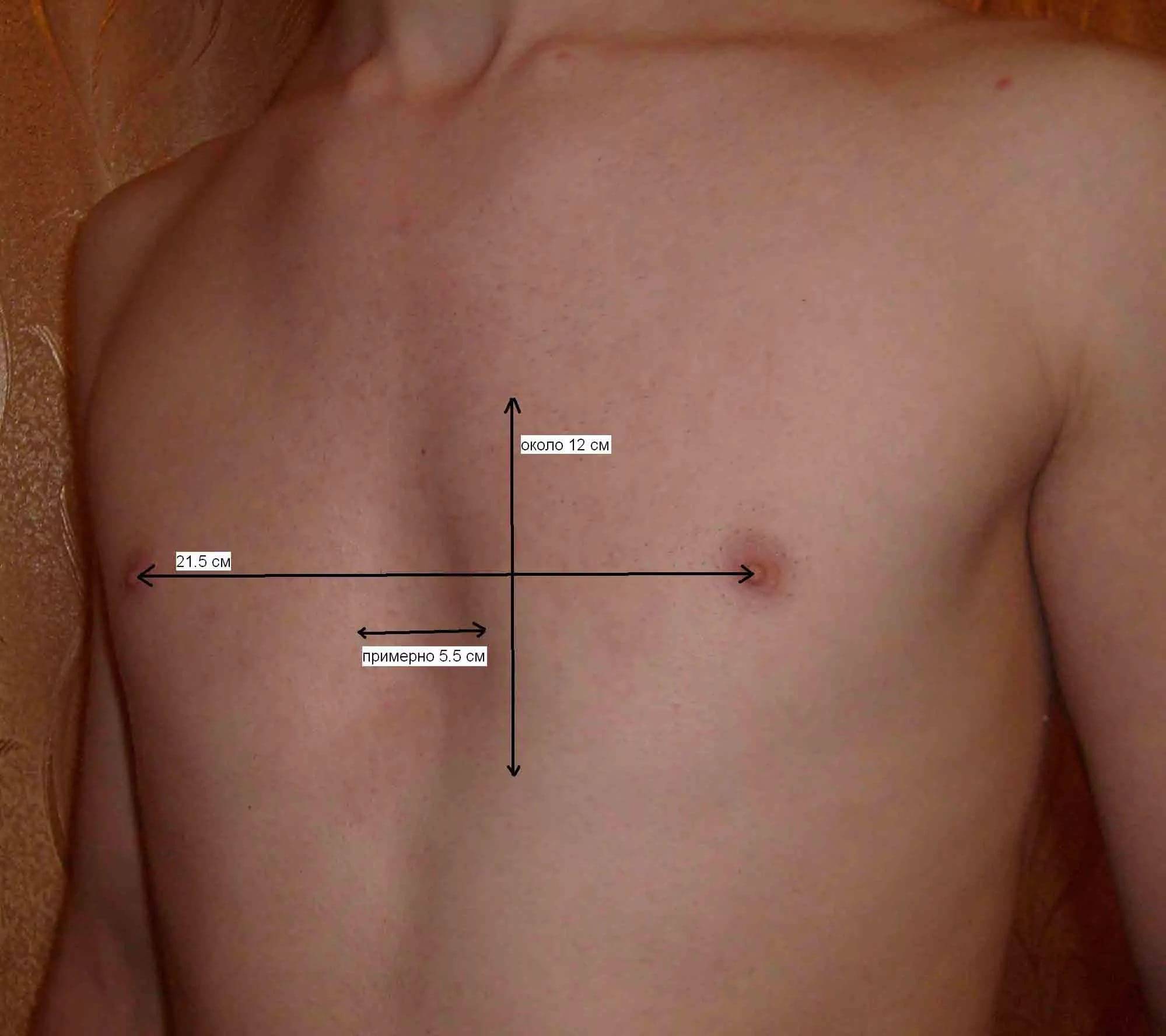
Физикальное обследование включает осмотр и пальпацию (прощупывание) грудной клетки. При этом определяют симметричность, форму, тип и степень деформации, стадию патологии и возможные проявления других (сопутствующих) врожденных пороков развития. Для оценки характера и степени нарушения при воронкообразной грудной клетке используются:
- торакометрия – измерение параметров грудной клетки (высоты, окружности, ширины межреберных промежутков и так далее);
- специальные индексы.
Для определения последних учитываются:
- выраженность (объем) впадины в области грудины;
- эластичность (податливость) грудной клетки;
- ее способность к экскурсии (поступательным движениям при выполнении вдоха и выдоха);
- ширина грудной клетки
и ряд других показателей.
При помощи измерения пульса, артериального и венозного давления оценивается гемодинамика (ток крови) – при данной патологии наблюдаются:
- стойкая тахикардия – учащение пульса (сердцебиения);
- повышение венозного и артериального давления.
Инструментальные методы исследования, которые привлекаются в диагностике воронкообразной грудной клетки, следующие:
- рентгенография грудной клетки в двух проекциях – поможет проанализировать анатомические особенности костного остова грудной клетки. Также метод позволит оценить расположение сердца и легких;
- компьютерная томография (КТ) – компьютерные срезы позволят получит больше информации про патологические изменения в структурах грудной клетки, вызванные ее деформацией;
- магнитно-резонансная томография (МРТ) – ее цели и задачи практически те же, что и цели и задачи КТ;
- электрокардиография (ЭКГ) – с ее помощью можно выявить смещение электрической оси сердца, а также снижение амплитуды зубцов, которое свидетельствует о нарушении функций миокарда;
- эхокардиография – у ряда больных нередко обнаруживается пролапс митрального клапана. Это несостоятельность и «проваливание» клапана, который отделяет левое предсердие от левого желудочка и в норме не позволяет крови возвращаться против своего тока, в полость левого предсердия во время сокращения левого желудочка;
- спирометрия – измерение различных объективных показателей внешнего дыхания, которое проводится с помощью прибора спирометра. Больной держит во рту мундштук спирометра, ему закрывают нос специальным зажимом и предлагают выполнить ряд дыхательных проб (подышать с разной интенсивностью, частотой и так далее).
Спирометрия является очень важным методом исследования дыхания, который помогает полноценно проанализировать дыхательную функцию. При проведении данного метода определяются такие параметры, как:
- дыхательный объем легких;
- минутный объем дыхания;
- резервные объемы вдоха и выдоха;
- емкость вдоха;
- жизненная емкость легких;
- форсированная жизненная емкости легких;
- максимальная вентиляция легких.
 Нарушение двух и более параметров свидетельствует о влиянии деформации грудной клетки на дыхательную функцию.
Нарушение двух и более параметров свидетельствует о влиянии деформации грудной клетки на дыхательную функцию.
Из лабораторных методов информативным в диагностике описываемой патологии является определение газового состава крови – при этом выявляются уменьшение количества кислорода и повышение уровня углекислого газа, которые свидетельствуют о нарушенном газообмене в частности и ухудшении дыхательной функции в целом.
Все перечисленные исследования необходимо повторять в динамике – как правило, с возрастом нарушения со стороны органов грудной клетки, возникшие из-за воронкообразной деформации, прогрессируют.
Дифференциальная диагностика не проводится. Грудная клетка имеет характерный вид, поэтому дифференциальная диагностика не требуется.
Ухудшение общего состояния ребенка
У детей, заболевших пневмонией, кардинально меняется поведение. Они начинают проявлять беспокойство, капризничают, плачут чаще обычного, становятся вялыми, физически слабыми, их активность снижается вплоть до обездвиженности, плохо едят, могут вообще отказываться от приема пищи из-за интоксикации (диареи и/или рвоты). Отмечается нарушение сна: ребенок непродолжительно и неспокойно спит, а просыпаясь — начинает плакать. Тяжелее всего болезнь переносят младенцы. Помимо перечисленных, первые признаки пневмонии у грудничка – это отказ от груди, частые срыгивания, переходящие во рвоту, жидкий стул, насморк и постоянные приступы кашля. Картина осложняется, если ребенок недоношен, страдает анемией или рахитом.
Навигатор
Не знаю, для кого как, но для меня моя жизнь стала адом в течение последних 6-и лет.
И вполне допустимо после 50-ти лет не бежать сразу и регистрировать брак. А просто пожить вместе и понять, а надо ли бабушке замуж-то выходить?
- Сто лучших блогов, веб-сайтов и влиятельных лиц бэби-бумеров в 2022 году
Любой возраст таит в себе радость, но также печаль о том, что ты начинаешь стареть. Особенно различия видны в 50 лет.
В этом возрасте мужчины обычно женаты, имеют взрослых детей и даже внуков.
Как говорится: «седина в бороду, – бес в ребро». И Виктор Васильевич, неожиданно для себя, отчаянно влюбился в кассиршу Анну, причём, молодая женщина, которой было всего лишь двадцать с лишним лет, ответила ему взаимностью. Уж чем-то он её обаял.
Когда после сорока пяти лет от Сергея Петровича ушла его жена и подала с ним на развод, то он не очень огорчился.
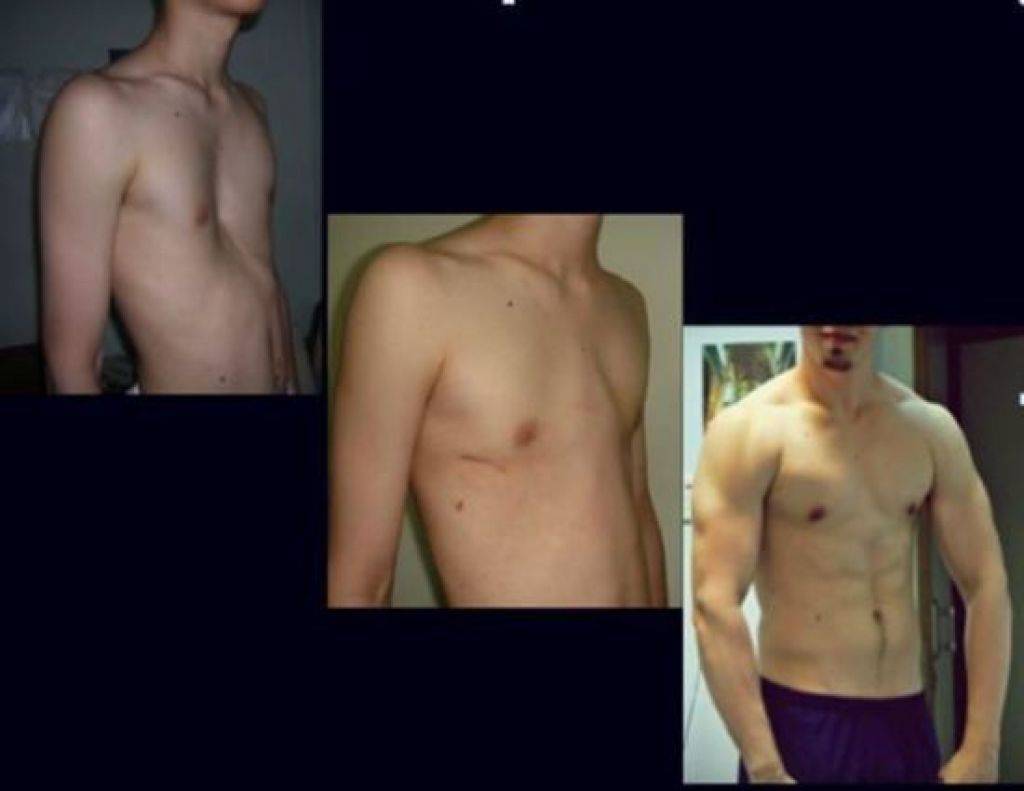
Методы лечения воронкообразной грудной клетки
В лечении воронкообразной груди применяются как хирургические, так и консервативные методы терапии. При принятии решения в пользу того или иного метода важными факторами являются:
- есть ли физические жалобы;
- насколько сильно выражена деформация;
- возраст пациента.
Всего можно выделить 5 основных методов терапии воронкообразной деформации груди.
Коррекция по методу Эрлангера (стернохондропластия)
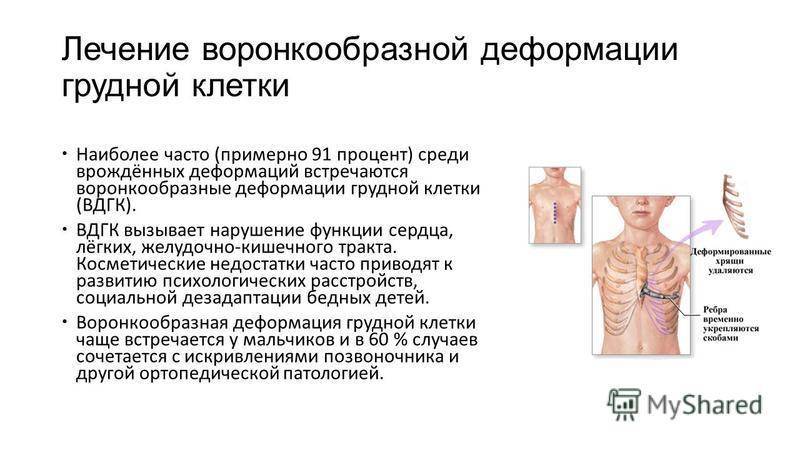
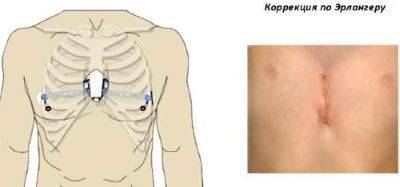 Данный метод коррекции является открытой хирургической техникой, которая подходит для исправления практически всех форм воронкообразной деформации грудной клетки во время операции. При этой манипуляции рёбра у основания грудной кости надрезаются, грудная кость приподнимается и закрепляется в таком положении с помощью одного или нескольких металлических рамочных замков. Данный замок, как правило, остается в организме на протяжении года и удаляется в рамках повторного хирургического вмешательства. В сравнении с более старыми хирургическими методами коррекции воронкообразной груди, операция по методу Эрлангера является более щадящей, т. к. при этом методе нет необходимости отделять ребра от грудной кости полностью, однако в этом случае делается достаточно большой кожный разрез над грудной костью. Именно по этой причине в настоящее время часто предпочтение отдается другому методу — по Нассу.
Данный метод коррекции является открытой хирургической техникой, которая подходит для исправления практически всех форм воронкообразной деформации грудной клетки во время операции. При этой манипуляции рёбра у основания грудной кости надрезаются, грудная кость приподнимается и закрепляется в таком положении с помощью одного или нескольких металлических рамочных замков. Данный замок, как правило, остается в организме на протяжении года и удаляется в рамках повторного хирургического вмешательства. В сравнении с более старыми хирургическими методами коррекции воронкообразной груди, операция по методу Эрлангера является более щадящей, т. к. при этом методе нет необходимости отделять ребра от грудной кости полностью, однако в этом случае делается достаточно большой кожный разрез над грудной костью. Именно по этой причине в настоящее время часто предпочтение отдается другому методу — по Нассу.
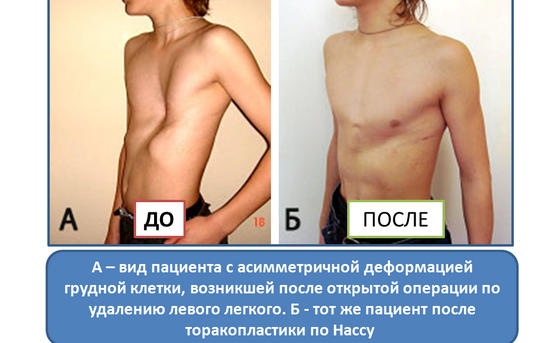
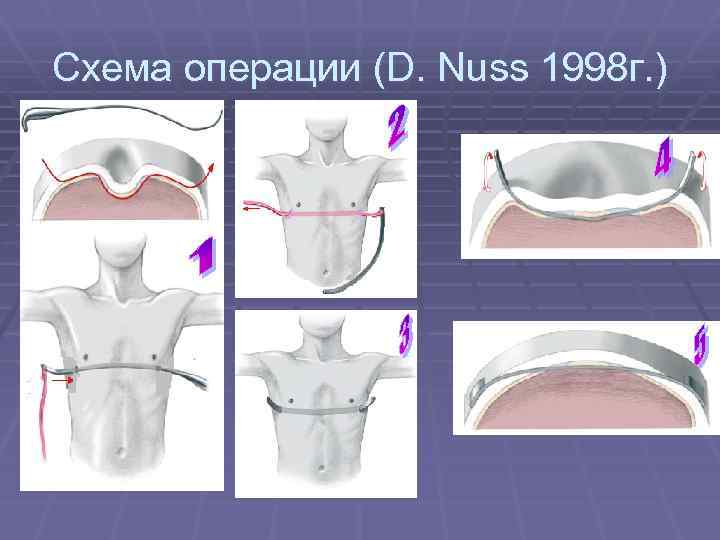
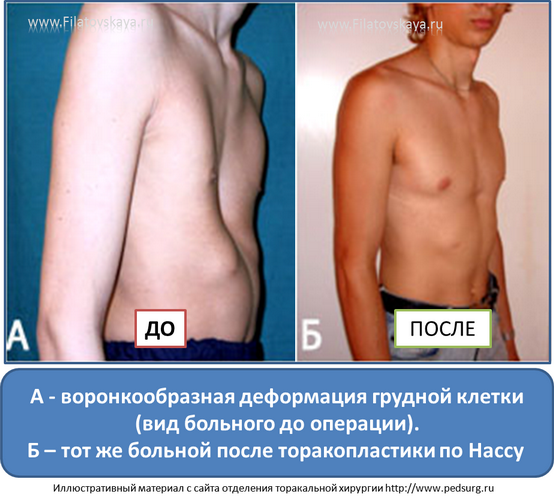
Минимально инвазивная коррекция по Нассу
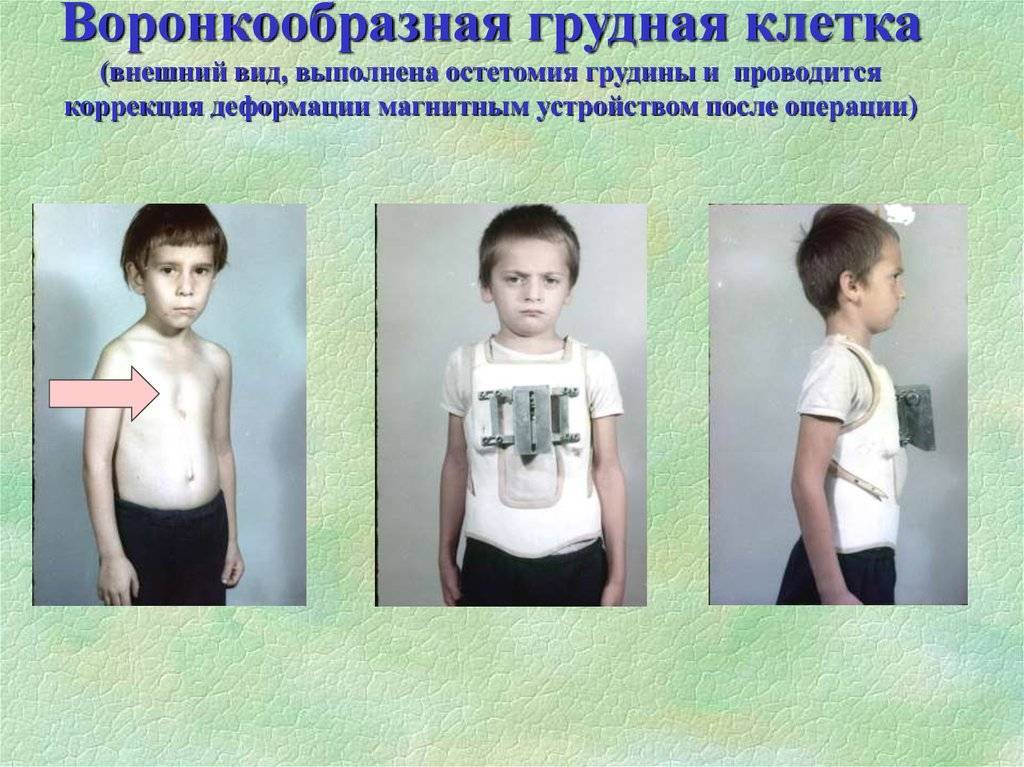
При данном методе коррекции также используется металлический рамочный замок, который приподнимает грудную кость и стабилизирует ее, однако сама операция воронкообразной груди проводится минимально инвазивно. Установка металлического рамочного замка производится через два небольших кожных разреза с обеих сторон грудной стенки. Минимально инвазивная операция по Нассу имеет несколько преимуществ: операционная травма и связанный с ней риск осложнений меньше, более того, пациент может рассчитывать на меньший период временной нетрудоспособности. Однако при этой операции металлический рамочный замок остается в теле в течении трех лет и по истечению данного периода удаляется в рамках повторного хирургического вмешательства.
Физиотерапия
Как правило, при небольшой деформации грудной клетки не рекомендуется хирургическое лечение. Терапией в таких случаях является лечебная гимнастика и тренировка мускулатуры. С помощью специальных дыхательных и мышечных упражнений можно укрепить мускулатуру живота, груди и спины, что позволяет маскировать деформацию и одновременно улучшить осанку. Для достижения долгосрочных положительных результатов рекомендуются постоянные тренировки, которые, в том числе, являются поддерживающими мерами перед и после операции по коррекции воронкообразной деформации грудной клетки.
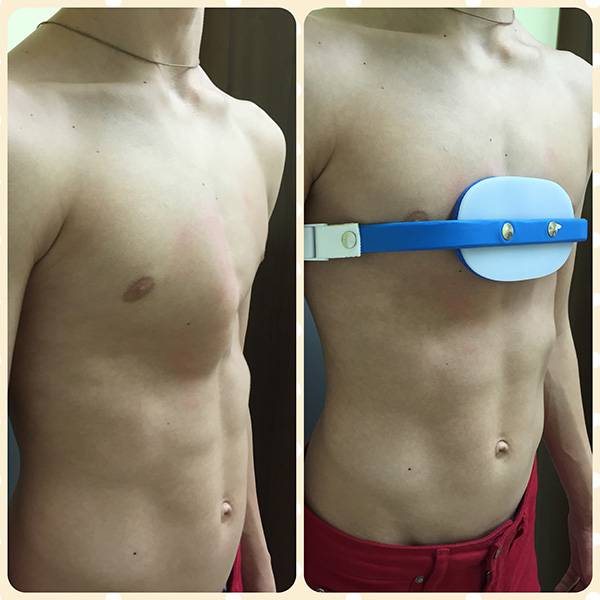
Терапия вакуумным экстрактором
Приподнимание воронкообразной груди посредством вакуумного экстрактора — метод коррекции деформации, который особенно показан детям и подросткам, у которых грудная стенка еще достаточно пластична.
При этой процедуре на груди устанавливается специальная вакуумная камера, которая при регулярном использовании предназначена для медленного приподнимания грудной клетки. Недостаток вакуумного экстрактора заключается в том, что его необходимо использовать ежедневно в течение нескольких лет. Он подходит только для лечения почти симметричных, несильно выраженных деформаций. Чем старше пациент, тем дольше должна продолжаться терапия вакуумным экстрактором.
Коррекция воронкообразной деформации с помощью имплантатов молочных желез
При условии, что воронкообразная деформация груди не вызывает никаких жалоб, женщинам может быть показана коррекция с помощью имплантатов груди. При этом речь идет об индивидуально изготовленных и подобранных силиконовых имплантатах, которые очень точно выравнивают воронку и устанавливаются через опустившуюся грудную клетку без изменений костных структур. Для коррекции воронкообразной деформации груди применяются специальные имплантаты, изготовленные из силиконового каучука, который является значительно формоустойчивее, чем классические силиконовые имплантаты. Коррекция деформации таким способом имеет три основных преимущества в сравнении с традиционными хирургическими методами:
- меньшие риски осложнения;
- сокращенный период нетрудоспособности;
- позволяет корректировать даже очень сильную асимметрию.
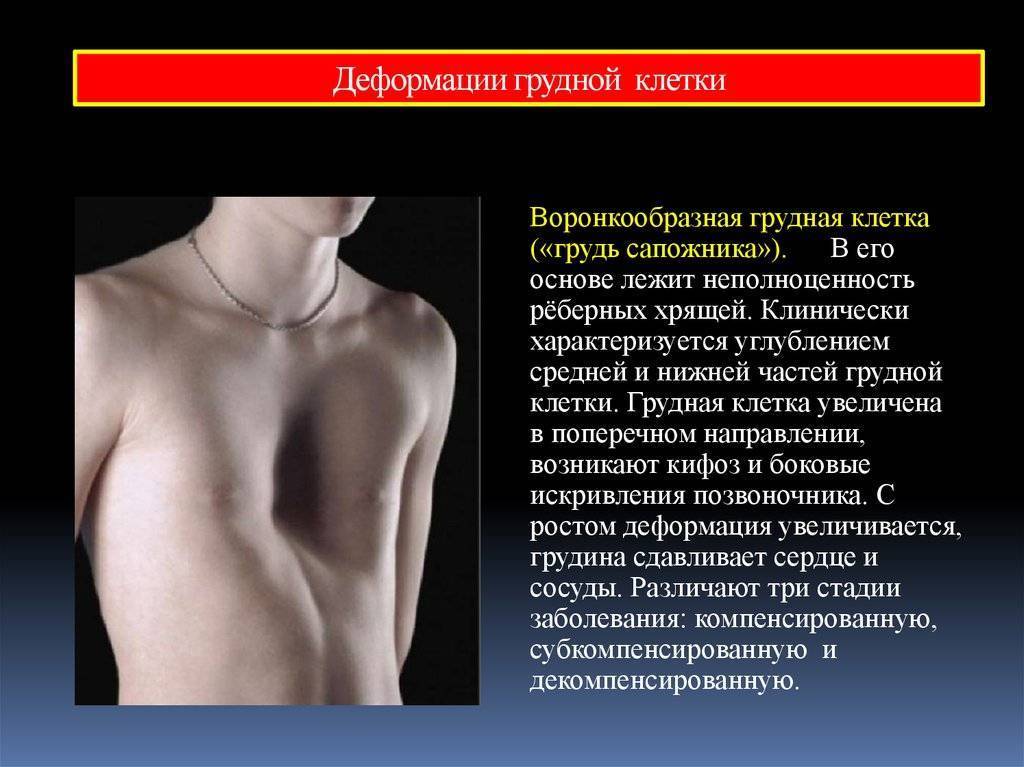
Осложнения воронкообразной деформации грудной клетки
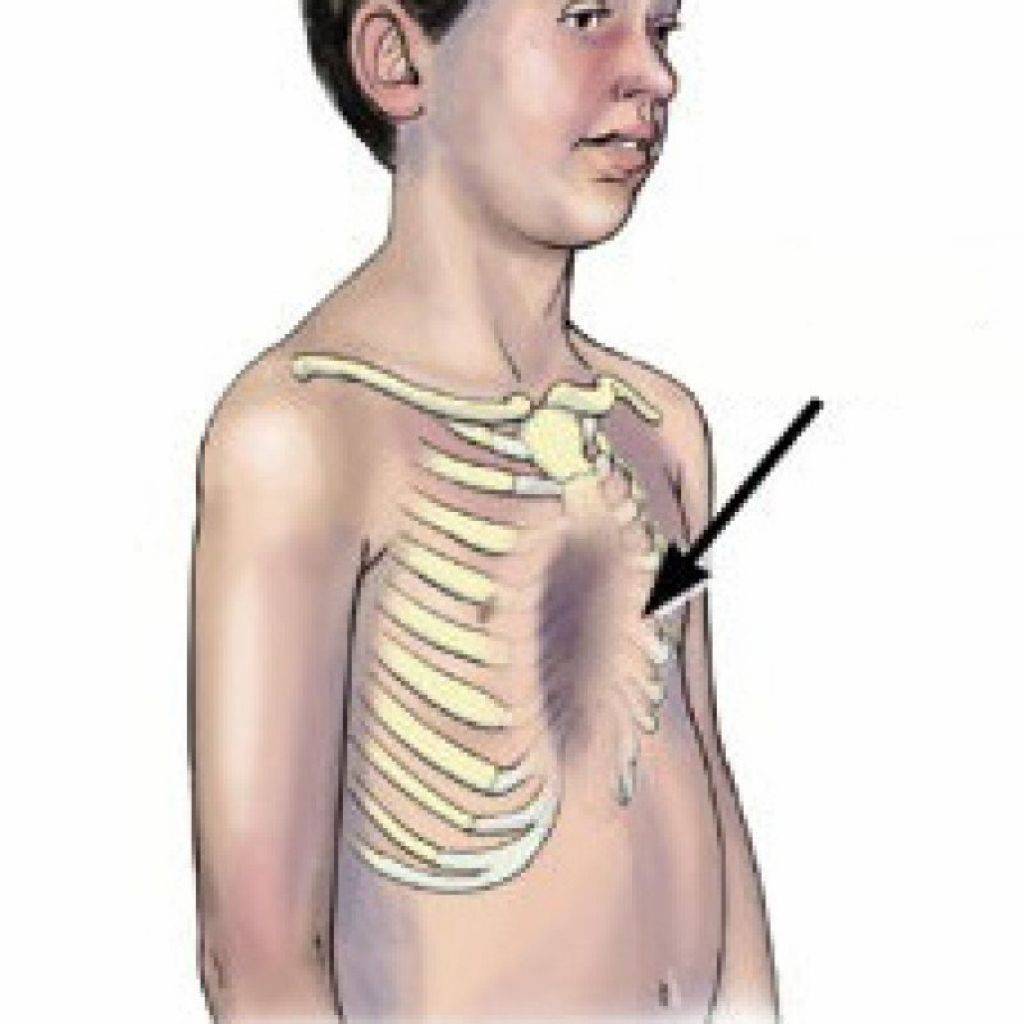
Осложнения возникают при значительном снижении объёма грудной клетки за счёт деформации грудины и рёбер. Сердце, крупные сосуды, лёгкие сдавливаются костями. Им не хватает места для полноценного выполнения своих функций.
При глубоком вдавлении грудины лёгкие не могут полностью расправиться во время вдоха. Следовательно, организм ребёнка недополучит кислород, нарушается его доставка к работающим мышцам. Это приведёт к плохой переносимости физических нагрузок, одышкам.
Если лёгкие не будут полностью расправляться во время вдоха, то в них усиливаются застойные явления, что ведёт к повторным бронхитам и пневмониям.
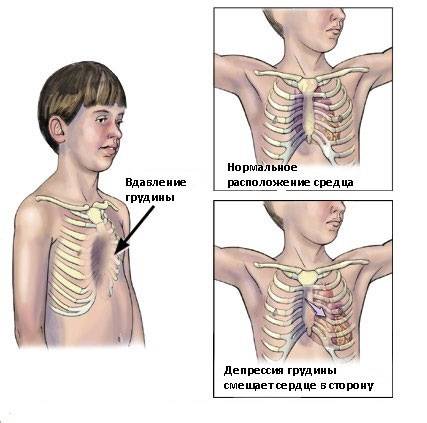
Вследствие деформации рёбер и грудины сдавливается сердце. Они смещают «насос организма» кзади и в левую сторону. Увеличивается давление на правый желудочек. В совокупности всё это мешает ему нормально перекачивать кровь. Нарушается обеспечение насыщенной кислородом кровью внутренних органов, скелетных мышц. Следовательно, нарушится и их работа.
При сдавлении сердца появляются сбои в его ритмичной работе и сокращениях – аритмии. Нарушается проведение по нему нервных импульсов. Такие изменения негативно сказываются на процессах кровообращения.
Из-за деформированной грудной клетки нарушается осанка – развивается сутулость. У них формируется сколиоз. Из-за изменений во внешности дети, чаще подростки, становятся более застенчивыми. Может значительно снизиться самооценка. Подростки, стесняясь своего дефекта, отказываются от плавания и других видов деятельности, где нужно раздеться.
Аномалии развития позвоночника
Врожденные пороки позвоночного столба могут быть в виде увеличенного или уменьшенного количества позвонков, неправильной их формы, недоразвития отдельных элементов позвонков, сращения позвонков между собой и т.д. Некоторые аномалии развития позвоночного столба клинически проявляются сразу после рождения, некоторые в зрелом возрасте, а иногда их обнаруживают случайно. Чаще встречаются врожденные расщепление позвонков, реже их сакрализация и люмбализация и очень редко — спондилолиз, дополнительные клиновидные позвонки и т.д.
Расщепление позвоночного столба может быть спереди результате раздвоения тела позвонков и сзади вследствие неполного соединения парных зачатков дуг позвонков. Это врожденное неполноценное закрытие позвоночного канала. Раздвоение тел позвонков встречается очень редко и локализуется преимущественно в шейном и грудном отделах. Зачастую бывает расщепление дуг позвонков в пояснично-крестцовом отделе, к тому же оно может сопровождаться дефектом твердой мозговой оболочки и выпячиванием спинно-мозговой грыжи. Когда оболочка цела, расщепление скрытое и клинически не проявляется. Оно может захватывать один или несколько позвонков.
Есть разные формы спинно-мозговой грыжи, которые, как правило, сопровождаются неврологическими расстройствами и чреваты усложнением (50% больных умирает). Поэтому таких детей оперируют нейрохирурги в первые месяцы жизни. Скрытую форму расщепления позвоночного столба обнаруживают только во время рентгенологического исследования. Иногда у этих больных появляется быстрая утомляемость, боль и расстройства чувствительности в крестце и ногах. Поэтому им назначают консервативное лечение.
В некоторых случаях скрытое расщепление позвоночного столба сопровождается неправильным развитием элементов спинного мозга и содержимого позвоночного канала. Это приводит не только к неврологическим расстройствам, но и к мышечному дисбалансу и деформации стоп. Появляется увеличенные продольное своды и молоткообразные пальцы. Больные жалуются на быструю утомляемость в ногах, неудобство при ходьбе и боль в стопах после перегрузок. Такой симптомокомплекс называют миелодисплазией (стопой Фридрейха).
При обследовании больного помимо классической деформации стоп с атрофией мышц голени и ограничением разгибания стоп обнаруживают гипертрихоз в пояснично-крестцовой области, изменения кожи или даже дермоидную кисту. Если эта деформация развивается в раннем детстве, то во время роста возникают мышечный дисбаланс и статические деформации: полая стопа, молотоподобные пальцы.
Лечение больных с деформацией стоп заключается в поэтапной ручной редресации и фиксации гипсовыми сапожками достигнутой коррекции, массаже, физио- и бальнеотерапии, назначении ортопедической обуви. Однако консервативное лечение дает только временный эффект, и поэтому его применяют как этап предоперационной подготовки стопы.
Операции проводят 10-12-летним детям: осуществляют плантарную апоневротомию, пересадки сухожилий. После окончания роста деформации устраняют путем проведения клиновидной или серповидной резекции стопы, остеотомии отдельных костей стопы и т.д.
Спондилолиз
Это отсутствие костного сращения тела позвонка с его дугой. Как правило, он бывает двусторонним. По С. А. Рейнбергу, спондилолиз встречается у 10-12% взрослых людей, является вариантом конституции, а не аномалией развития. Клинически он ничем не проявляется. Только после травмы, а у взрослых после чрезмерной физической нагрузки позвоночника может разорваться фиброзно-хрящевая шварта между телом и дугой, и тогда тело позвонка, расположенного выше, постепенно начинает смещаться по наклонной плоскости подчиненного позвонка (крестцового) вперед. Возникает спондилолистез — соскальзывание тела позвонка на почве спондилолиза.
Больные начинают испытывать боль в крестцовой области, особенно при долгом сидении и нагрузке позвоночника; возникает анталгическая контракция мышц спины и гиперлордоз, трофические расстройства и т.д. Клинические симптомы зависят от скорости и степени смещения позвонка. Чем медленнее соскальзывает позвонок, тем слабее выражены признаки спондилолистеза. Иногда соскальзывания длится годами, и поэтому грубых и острых расстройств со стороны нервных стволов не бывает. Поясничная боль или ишиалгия появляется при перегрузке позвоночника, у беременных женщин и т.д. Диагноз спондилолистеза уточняют рентгенологически.
Лечение
Причины возникновения
Во многих семьях патология передается от родителей детям с частотой 20-65%. Научному сообществу известно о многих синдромах, которые вызваны пороками грудино-реберного комплекса. Чаще всего подобные аномалии развития связаны с ферментативными нарушениями, дисплазией хрящевых и соединительных тканей.
ЧИТАЕМ ТАКЖЕ: симптомы и лечение дисплазии мышечной ткани у детей

Точная причина развития спорадических форм деформации грудины неизвестна. Большинство специалистов склоняются к версии о том, что подобные патологии возникают вследствие тератогенных факторов, влияющих на развитие плода. Чаще всего врожденные деформации грудины вызваны неравномерным ростом ребер и хрящей. Также к этому состоянию может приводить патология диафрагмы, когда мышцы втягивают грудную клетку внутрь.
Среди наиболее частых причин развития приобретенных деформаций грудины выделяют следующие заболевания:
- рахит (рекомендуем прочитать: как по фото в домашних условиях распознать рахит у грудничков?);
- туберкулез;
- сколиоз (рекомендуем прочитать: проведение профилактики сколиоза у детей дошкольного возраста);
- системные заболевания;
- опухолевые образования (хондрома, остеома, экзостоз и пр.);
- остеомиелит ребер.
Нередко грудная клетка у детей приобретает неестественную форму из-за гнойно-воспалительных заболеваний: флегмоны, хронической эмпиемы, опухоли средостения, эмфиземы легких, ожога, травмы и пр. Иногда патология развивается после хирургических операций (торакопластики, срединной стернотомии).
Лечение
- При легкой деформации лечение не проводится.
- Лечение этого состояния требуется при наличии у пациента симптомов или при нарушении функции органов грудной полости на основании рентгеновских снимков
- Лечение следует проводить в возрасте не менее 8 недель; самый молодой пациент, получивший лечение, был в возрасте 7 недель.
- Существует два способа лечения этого состояния:
- Хирургическое удаление пораженного сегмента грудины и замена имплантатом.
- Наложение лангеты с шовным материалом вокруг грудины (см. ниже).
- Сначала стекловолоконной лангете придают нормальную форму нижней части грудной клетки.
- Затем протягивают шовный материал вокруг пораженных сегментов грудины (начиная с каудальной части; при продевании каждой следующей нити натягивают предыдущую, чтобы оттянуть грудину от легких и сердца); на грудную стенку накладывают кусок пластика (пластиковый пакет) такого же размера, как лангета, точно на то место, где будет располагаться лангета (две черные линии на груди обозначают расположение заднего края лангеты); на пластиковом шаблоне делают метки, показывающие места, где будут проходить нити через лангету.
- Пластиковый шаблон накладывают на стекловолоконную лангету.
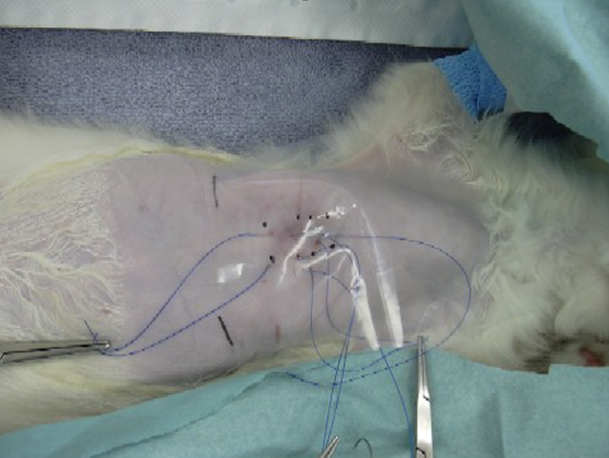
- В лангете сверлят отверстия для шовного материала.
- Нити шовного материала протягивают через отверстия в лангете.
- Нити завязывают, перемещаясь спереди назад; затем закрепляют лангету на месте с помощью наружной повязки, накладывая ее в форме восьмерки вокруг передних конечностей.
- Рентгеновские снимки грудной клетки до и после процедуры; “S” означает положение воронкообразного углубления до и после операции.