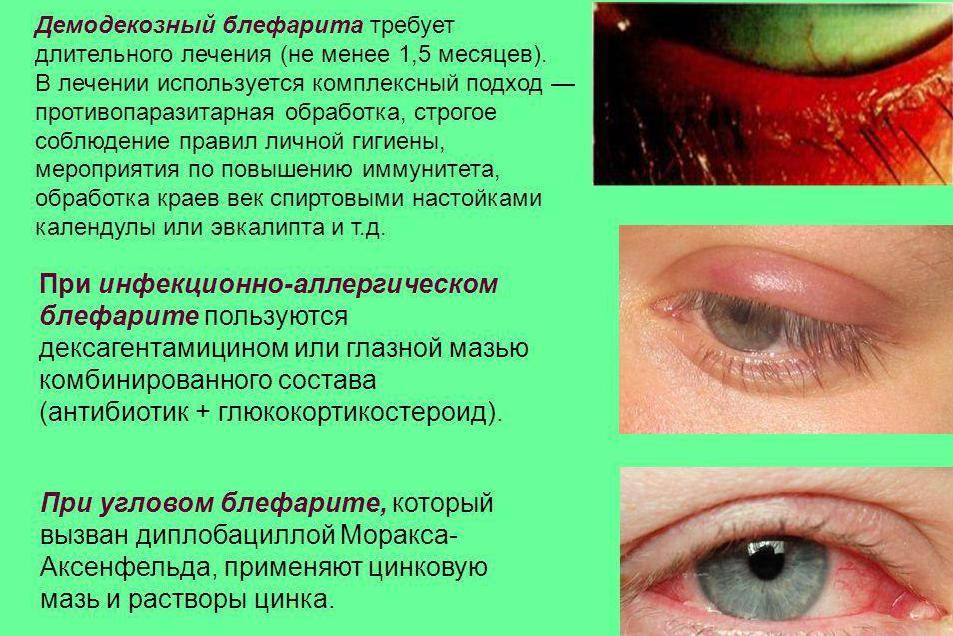
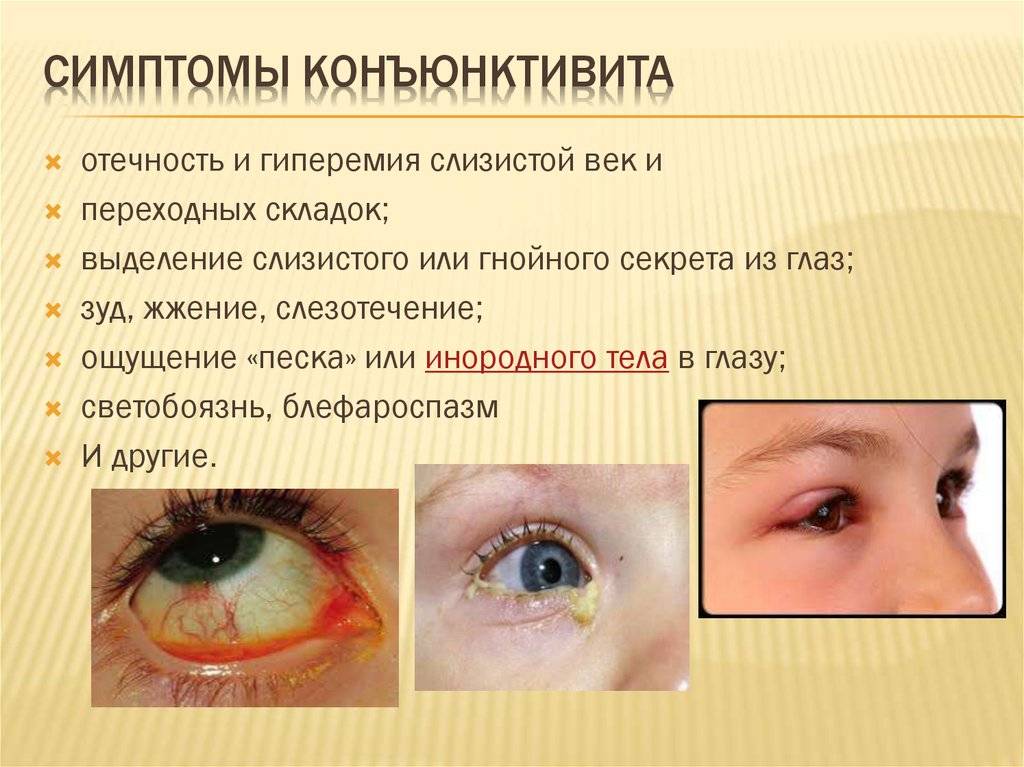
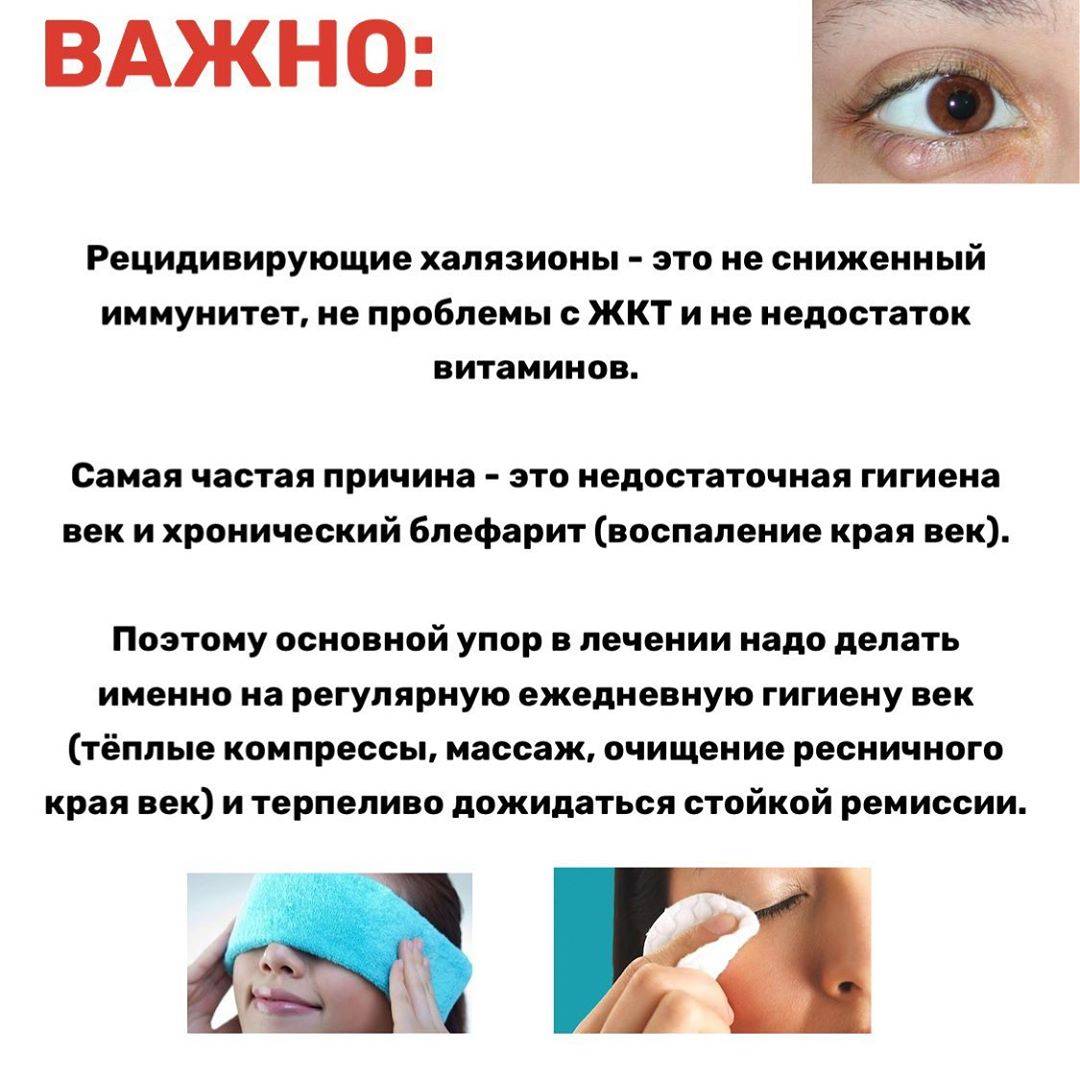
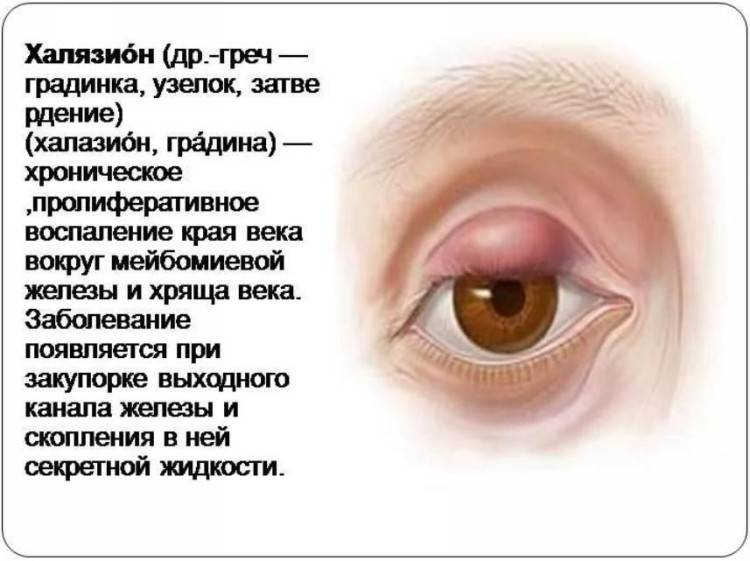
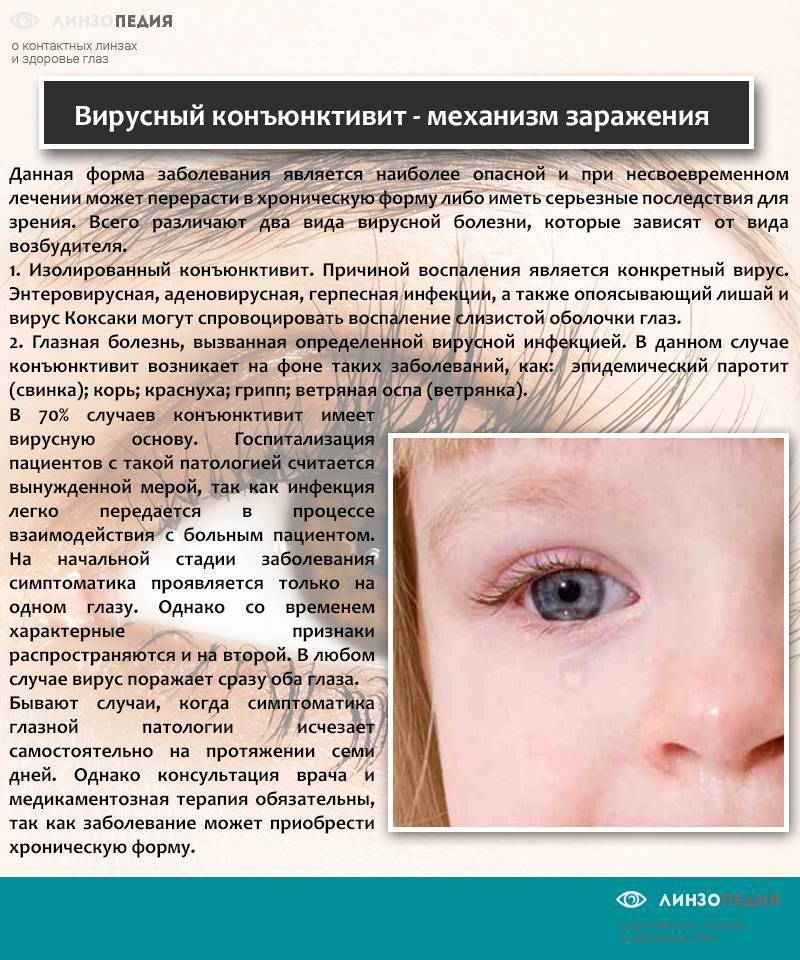
Причины появления халязиона у детей
У детей развитие заболевания нередко провоцируют физиологические причины – узость протоков мейбомиевых желез, слабость гладких мышц века, участвующих в выведении секрета.
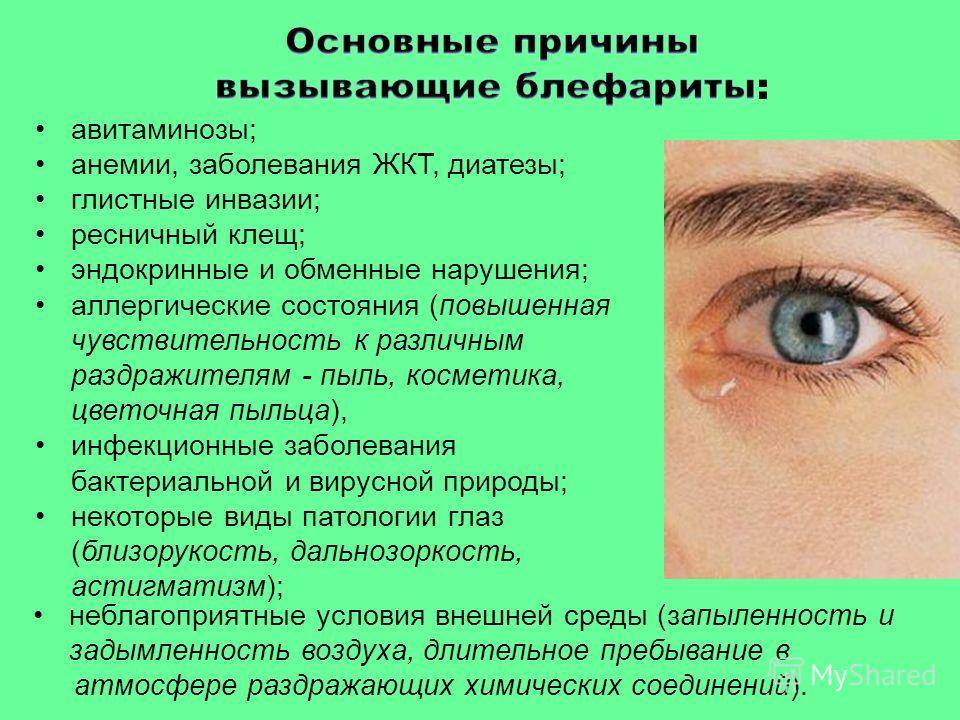
Часто халязион возникает на фоне других офтальмологических заболеваний – блефаритов, конъюнктивитов, ячменя.
Выделяют и неспецифические причины патологии. Это:
- гормональные изменения и нарушения (поэтому халязион нередко появляется в подростковом возрасте), эндокринные заболевания, часто – сахарный диабет I типа;
- кожные патологии – розацеа, себорейный дерматит, угревая болезнь;
- болезни органов пищеварения – дисбактериоз, диспепсические расстройства, дискинезия желчевыводящих путей;
- частые простудные заболевания, иммунодефицитные состояния;
- авитаминоз, стресс, постоянное переохлаждение, нарушение правил личной гигиены.
Причины заболевания
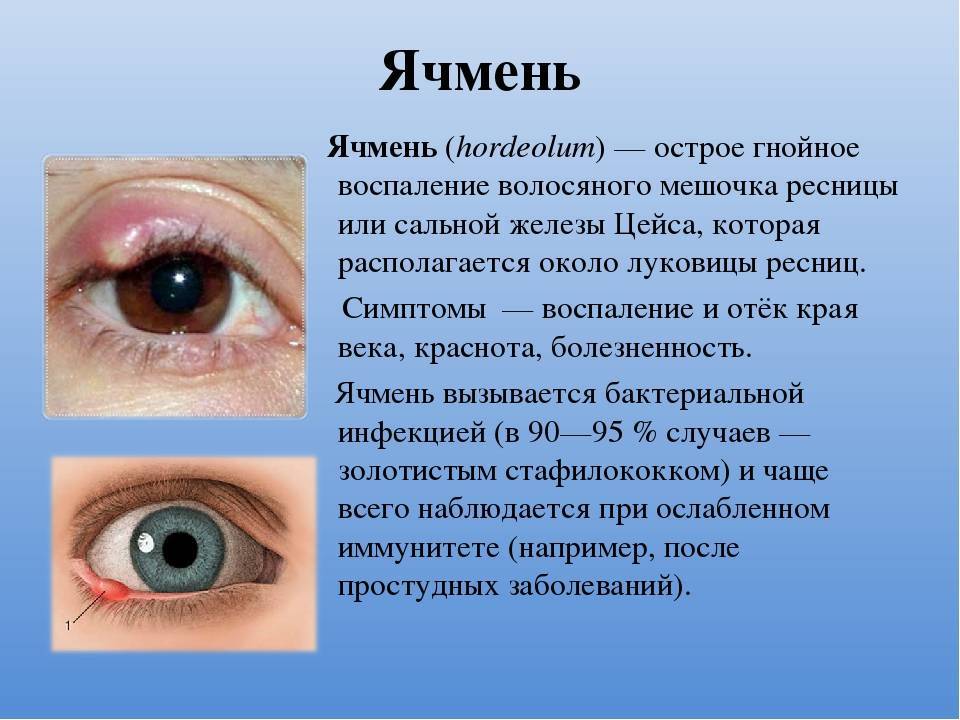
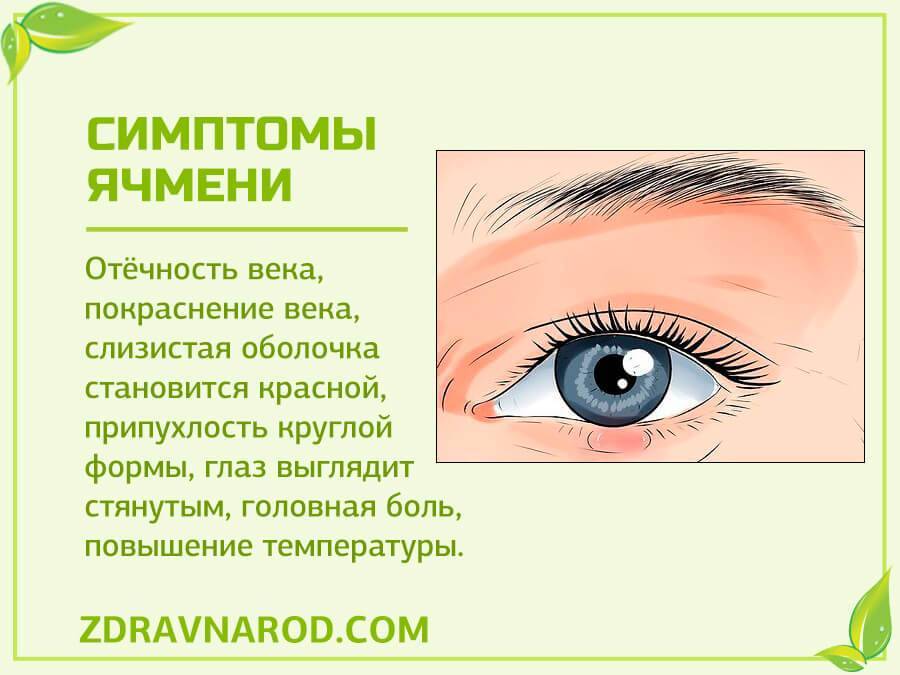
Инфекционный процесс в области верхнего или нижнего века практически всегда протекает в острой форме. Причина — бактериальная инфекция. По статистике, на 90–95% случаев приходится инфицирование золотистым стафилококком. Патология может развиваться у пациентов в любом возрасте: ячмень на глазу у взрослых 30-50 лет распространен не намного меньше, чем у детей до 14 лет. В целом в течение жизни около 80% населения планеты хотя бы раз сталкивается с этой проблемой.
Стафилококки в норме присутствуют на коже, в волосистых частях головы. Однако их активность контролирует иммунитет. При его снижении инфекция начинает активно размножаться в наиболее ослабленных тканях. Бактерии поражают волосяные мешочки ресниц. Еще один объект инфекции — сальные железы Цейса, располагающиеся возле ресничных луковиц. Реакцией организма на бактериальную инвазию становится воспаление и нагноение.
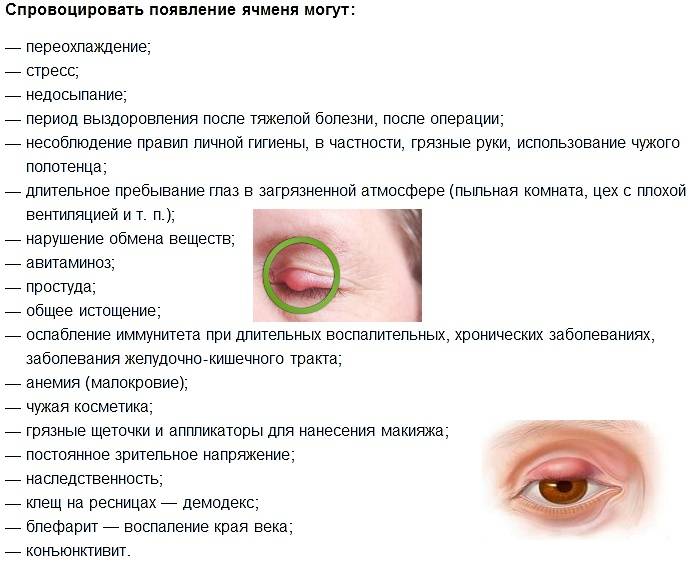
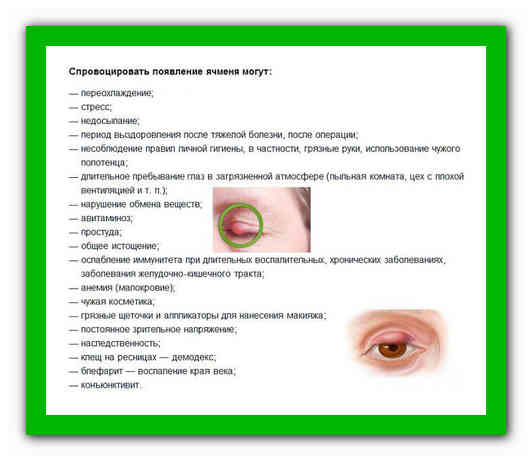
12 факторов риска появления ячменя на веке
1. Ослабленный иммунитет, чаще всего из-за перенесенных вирусных заболеваний.
2. Нехватка витаминов.
3. Постоянное переохлаждение организма.
4. Эндокринные патологии.
5. Жирная кожа, вульгарные угри.
6. Хронические патологии органов ЖКТ.
7. Использование некачественной косметики.
8. Плохая гигиена области глаз.
9. Работа в антисанитарных условиях.
10. Дефицит витаминов А, В и С.
11. Демодекоз (заражение клещами — железницей угревой).
12. Блефарит (хронические воспаления краев век).
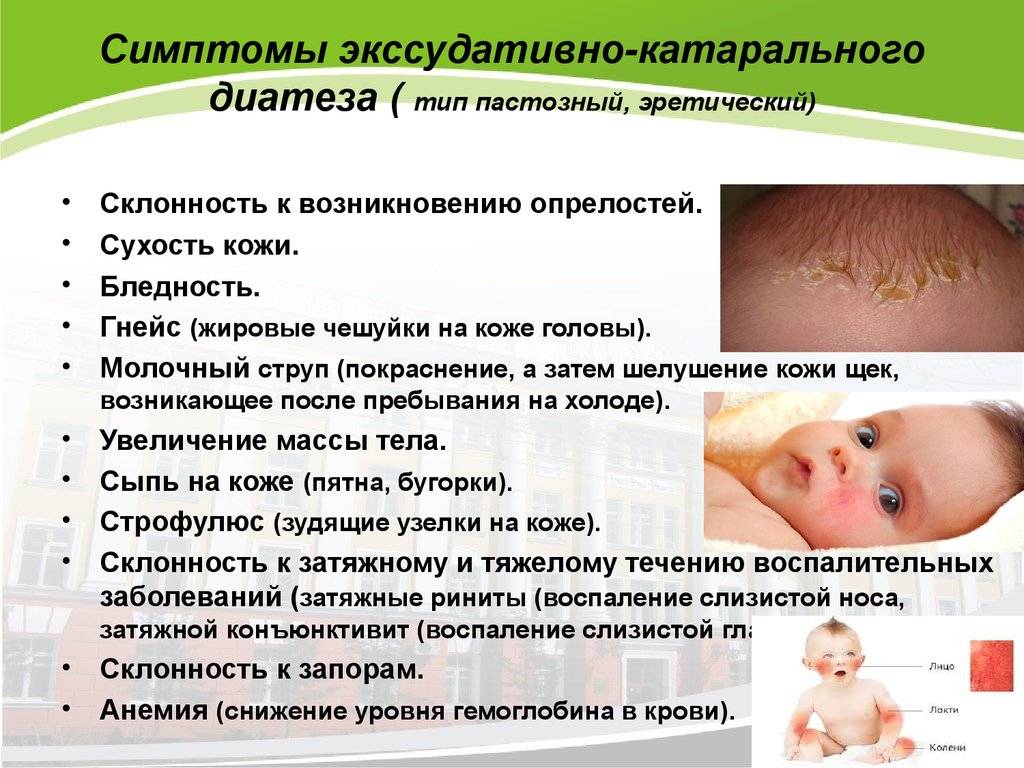
Чем и как лечить потницу
При лечении острой формы потнички применяют как традиционные, так и народные методики. Кроме этого, врачи дают рекомендации, которые необходимо соблюдать в период терапии:
- Почаще предлагать обычную воду, чтобы исключить развитие обезвоживания в организме;
- По возможности полностью исключить использование подгузников;
- Проводить водные процедуры два раза в день;
- Использовать полотенца из мягких тканей, чтобы лишний раз не травмировать кожу;
- Следить за чистотой и оптимальным температурным режимом в комнате.
Традиционные методики
Консервативное лечение предполагает использование медицинских препаратов, направленных на снятие воспалительных процессов и гиперемии, устранение патогенных микроорганизмов, уменьшение болевых ощущений и жжения, интенсивное восстановление клеток эпидермиса.
Детям, в том числе и младенцам назначают следующие лекарственные препараты:
- бепантен,
- цинковая мазь,
- фенистил,
- судокрем,
- пантестин,
- деситин.
препараты для лечения потницы
Для детей после одного года:
- азитромицин,
- тримистин,
- фукорцин,
- левомеколь.
лекарства для лечения потницы
Перед тем как применять то или иное средство, рекомендована консультация педиатра. Кроме этого, использование лечебных мазей желательно совмещать с купаниями в слабом растворе марганцовки. Такие ванночки помогают снять воспаление, убрать отечность, обладают антибактериальным и заживляющим действием.
Также рекомендовано в уходе использовать специальную детскую присыпку для обработки пораженных участков. Однако присыпкой нежелательно просто сыпать из бутылочки. Необходимо посыпать на ладони, растереть и только потом делать обработку.
Народные способы
Сода, йод, календула, ромашка, череда – все эти средства успешно борются с потничкой, поскольку способны быстро убирать воспаления, заживлять мелкие повреждения.
Для детей любого возраста применяются:
- Содовые примочки – ложка соды на стакан теплой воды. В течение нескольких дней в утреннее и вечернее время необходимо на воспаленные области прикладывать ватные диски, смоченные в содовом растворе. После процедуры рекомендуется смазывать обработанные зоны детским кремом. Дает противовоспалительный и антибактериальный эффект.
- Йодный раствор – на стакан воды пять капелек йода. Ежедневно утром и вечером протирать раствором поврежденные зоны. Средство можно использовать не больше пяти дней. Быстро восстанавливает эпидермис и препятствует дальнейшему развитию.
- Лавровый отвар – крепкий настой листьев растения добавляют в вечернюю ванночку для купания. Не рекомендуется использовать это средство для лечения детей до двух лет, а также тех, у кого присутствуют ранки.
- Настой календулы – быстро заживляет, останавливает воспаление, убирает отечность. Цветки растения заливают водкой и настаивают несколько суток. Ватным тампоном, смоченным в настое, два раза в сутки протирают поврежденные зоны. Использовать максимально аккуратно, поскольку может вызывать повышенную сухость и ожоги.
Для деток младенческого возраста:
Отвары ромашки или череды – настаивают сухие растения и полученный отвар выливают в ванну, в которой затем купают ребенка. Они успокаивают кожу, избавляют от зуда, убирают высыпания. Могут применяться с первого дня рождения.
Вазелин – средство очень легкими массирующими движениями втирают в пораженные участки. Процедуру лучше совершать перед сном, поскольку она успокаивает и убирает дискомфортные ощущения, которые не дают маленькому уснуть.
Ванночки с корой дуба – настаивают на кипятке высушенную кору дуба и добавляют в ванну для купания
Также применяется с осторожностью, поскольку имеет свойство высушивать кожу. Рекомендовано с трехмесячного возраста.
Народные терапевтические методики на основе природных лекарственных растений можно и нужно применять до полного исчезновения симптомов.
Перед применением любого из народных методов необходимо проконсультироваться с врачом и обязательно сделать тест на аллергическую реакцию. Если обнаружились какие-либо побочных эффекты, сразу же прекратить лечение.
купание новорожденного в ванной
Ответы на популярные вопросы про тонзиллит
1. Какие антибиотики назначают при тонзиллите?
В лечении острого тонзиллита выделяют несколько групп антибиотиков:
- полусинтетические пенициллины
- цефалоспорины
- макролиды
Назначить антибиотики может только врач. Бесконтрольное самостоятельное применение антибиотиков запрещено, так как возможно развитие устойчивости бактерии к антибиотику, что ведет к неэффективности определенного лекарства к бактерии в дальнейшем. При вирусной форме ангины лечение антибиотиком не показано!
2. Можно ли делать прививки при тонзиллите?
В обязательном порядке следует проконсультироваться с лечащим врачом. Прививку можно делать при хроническом тонзиллите, но ТОЛЬКО в ОТСУТСТВИЕ ОБОСТРЕНИЯ.
3. Какой врач лечит тонзиллит?
В современной медицине лечением острого тонзиллита или ангины может заниматься врач-оториноларинголог (ЛОР), врач-инфекционист и терапевт.
4. Можно ли делать ингаляции при тонзиллите?
Применение ингаляции при остром тонзиллите допустимо только после консультации врача! Не при всех формах ангины допустима данная процедура. Показания и противопоказания зависят от формы острого тонзиллита и возбудителя, поэтому дифференциальная диагностика играет ключевую роль. Только врач может назначить лекарство для ингаляции и его правильную дозировку. Также врач поможет подобрать правильный тип небулайзера.
5. Можно ли есть мороженое при тонзиллите?
Для облегчения боли в горле рекомендовано употребление холодных продуктов, в том числе мороженого. Холод обладает местноанестезирующим эффектом, достигаемым за счет воздействия на нервные окончания.
6. Какие анализы назначают при тонзиллите?
- мазок из глотки – с миндалин, дужек, задней стенки глотки на определение возбудителя и устойчивости к антибиотику, в том числе на предмет дифтерии
- экспресс-тест на выявление бета-гемолитического стрептококка группы А
- общий анализ крови
- общий анализ мочи
- СОЭ
7. Может ли тонзиллит возникать только с одной стороны?
В основном тонзиллит протекает с двусторонним поражением миндалин, но бывают исключения. Тонзиллит может протекать не только как самостоятельное заболевание, но и быть проявлением какого-либо другого заболевания. Например, при туляремии или первичном сифилисе тонзиллит проявляется с одной стороны.
8. Как долго лечится тонзиллит?
В среднем лечение может занимать 7 дней. Например, антибактериальная терапия назначается на 5-10 дней. Все зависит от группы антибиотика и наличия осложнений.
9. Можно ли самостоятельно удалять пробки при тонзиллите?
Нет, самостоятельное удаление пробок строго запрещено! Ни ватными палочками, ни зубной щеткой, ни руками. Это связано с опасностью повреждения миндалины и окружающих тканей. Повреждение может спровоцировать распространение инфекции и развитие осложнений.
Профилактика молочницы
Профилактические меры должны начинаться прекращением контактов с носителем инфекции. Параллельно необходимо соблюдать правила личной интимной гигиены и максимально укреплять состояние иммунитета
Крайне важно своевременно диагностировать и лечить венерические заболевания, так как кандидоз частый спутник болезней, передающихся через половой контакт
Для исключения заражения следует придерживаться таких правил:
- Использование барьерных методов контрацепции;
- Своевременное обследование мочеполовой системы и лечение воспалительных и других заболеваний;
- Отказ от половых отношений с зараженными людьми;
- Нельзя пользоваться интимными дезодорантами, ароматизированными прокладками и тампонами;
- Следует носить белье только из натуральной ткани;
- Нельзя спринцеваться без надобности, так как этот процесс приводит к нарушению нормальной микрофлоры и заселению ее патогенными микроорганизмами.
Молочница – это не только дискомфорт, но и, прежде всего, активность в организме патогенных микроорганизмов. Чтобы эффективно лечить, а не залечивать это заболевание, необходимо пройти комплексное лабораторно-диагностическое обследование, на основе которого врач сможет составить план лечения.
Скарлатина
Скарлатина – это острое инфекционное заболевание, которое вызывается β-гемолитическим стрептококком группы А и протекает с симптомами острого тонзиллита.
Источником заболевания может быть больной человек или бессимптомный носитель стрептококковой инфекции. Передача бактерии происходит преимущественно воздушно-капельным путем. Место входа инфекции – полость рта. Алиментарный путь заражения (через пищу) наблюдается при несоблюдении гигиенических норм при приготовлении продуктов. А контактно-бытовой путь передачи инфекции актуален только для маленьких детей. Одна из опасностей стрептококка – это высокая выживаемость во внешней среде, на бытовых предметах и в молочных продуктах они могут сохраняться до нескольких месяцев.
Наиболее часто скарлатиной болеют дети в возрасте от 2 до 10 лет, особенно если они пребывают в скученных коллективах. После болезни формируется стойкий иммунитет, а повторные случаи заболеваемости возможны при развитии иммунодефицита.
Скарлатина начинается с резкого повышения температуры до 39 С°, появляется головная боль, рвота. Уже в первый день заболевания появляется боль в горле, которая усиливается при глотании. Близлежащие лимфатические узлы уплотняются и становятся болезненными.
Мягкое небо при осмотре ярко-красного цвета, а на миндалинах появляется фибринозно-гнойный налет. К 4-5 дню заболевания налет на языке сменяется явлением «малиновый язык» (ярко-красный с крупными сосочками).
Сыпь на теле у ребенка появляется на 1-2 день заболевания. Это ярко-розовые пятна на фоне общей гиперемии кожи. Сыпь появляется одномоментно по всему телу, единственный участок, который не поражается ей, – это треугольник Филатова (носогубный треугольник). К 4-5 дню заболевания сыпь становится бледной, а затем начинает активно шелушиться.
У новорожденных случаи заболевания скарлатиной наблюдаются редко. Однако, при отсутствии лечения они могут осложняться стрептодермией (гнойно-воспалительным поражением кожи), пневмонией, сепсисом и менингитом. У детей старшего возраста также могут развиваться серьезные осложнения при этом состоянии:
- инфекционно-токсический шок;
- острая ревматическая лихорадка;
- кардит;
- артрит;
- хорея;
- PANDAS-синдром;
- Гломерулонефрит.
Многие из этих осложнений развиваются не сразу, а спустя несколько месяцев после выздоровления.
Диагностика скарлатины основана на данных анамнеза и лабораторных исследований. Для быстрой диагностики стрептококка и выбора подходящей антибиотикотерапии даже существует специальный тест.
Лечением скарлатины занимается детский врач-инфекционист. Терапия может проводиться как в домашних условиях, так и в стационаре. Этот выбор основывается на степени тяжести заболевания. Для борьбы со стрептококковой инфекцией используются антибиотики, а для облечения самочувствия подбирается симптоматическая терапия. Лечить скарлатину народными методами нет смысла, это лишь приведет к развитию серьезных осложнений.
В настоящее время нет прививки против скарлатины, а единственные методы профилактики – это частое мытье рук и объяснение ребенку правил личной гигиены.
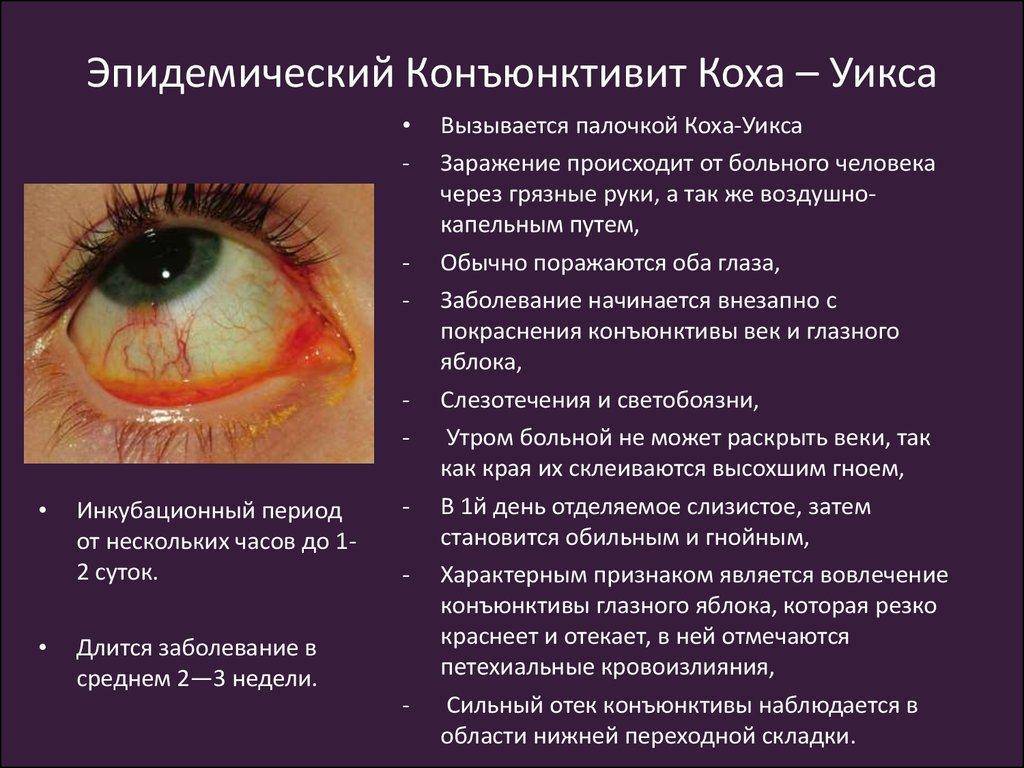
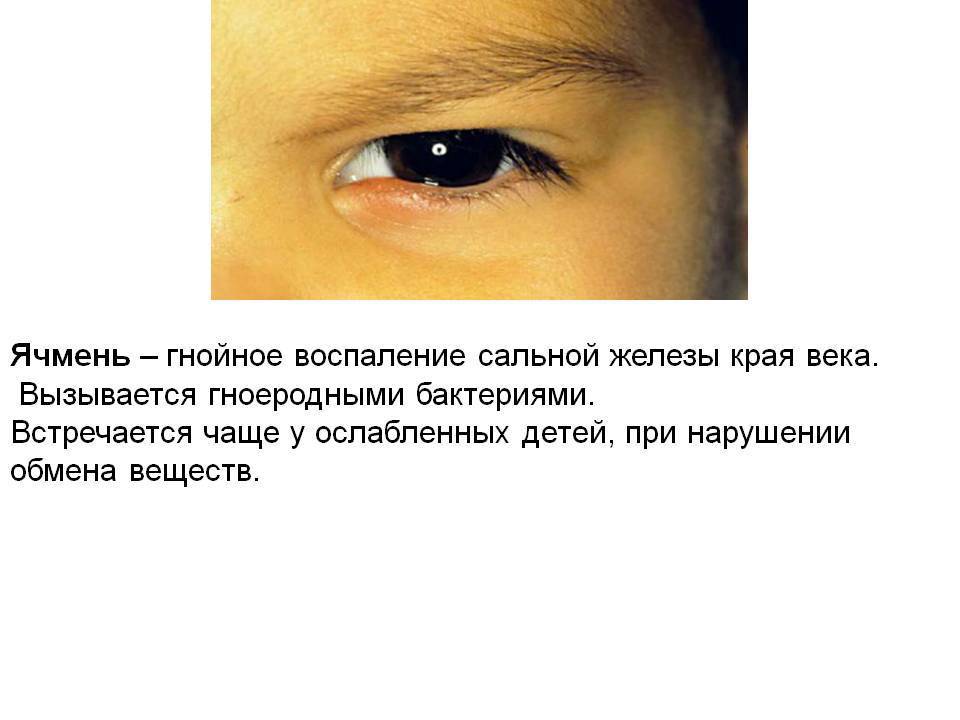
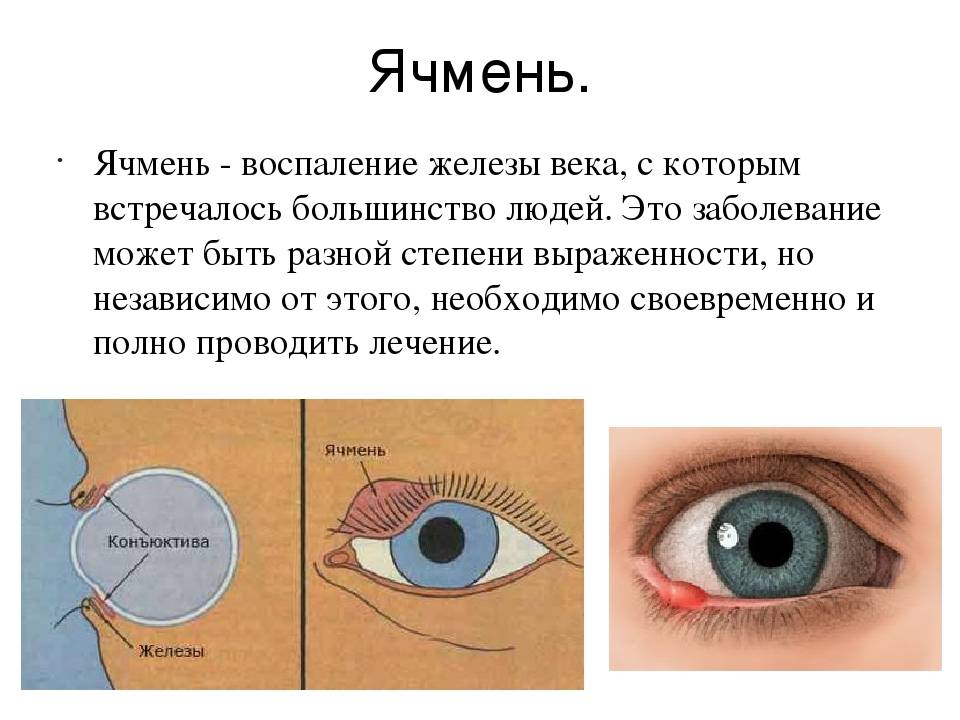
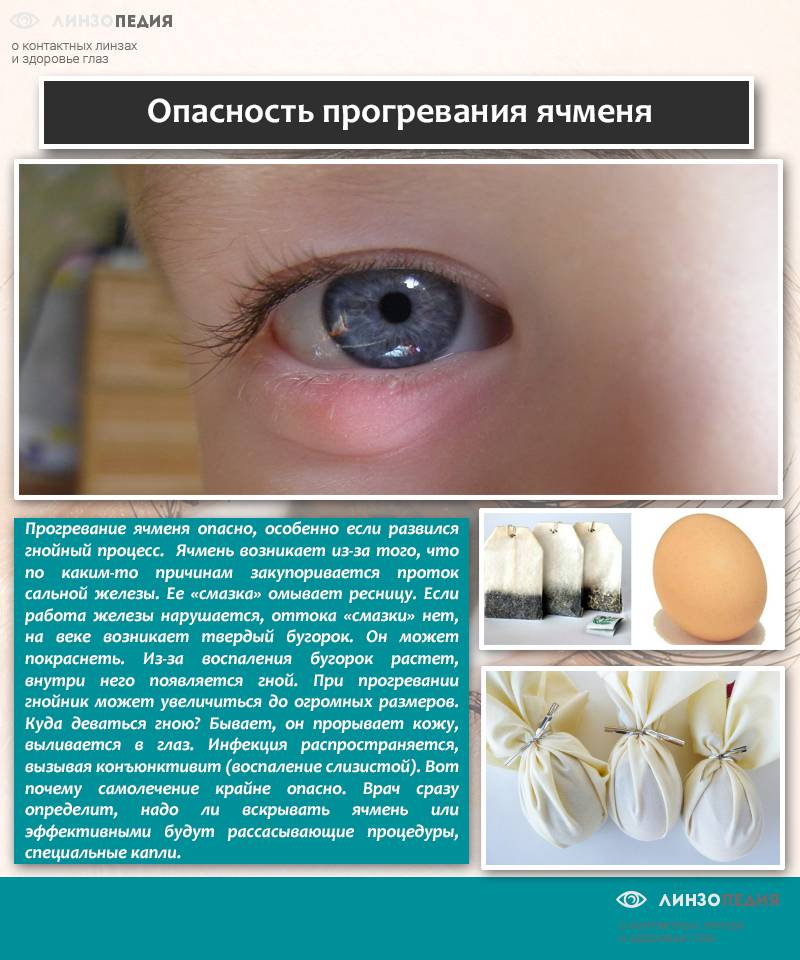
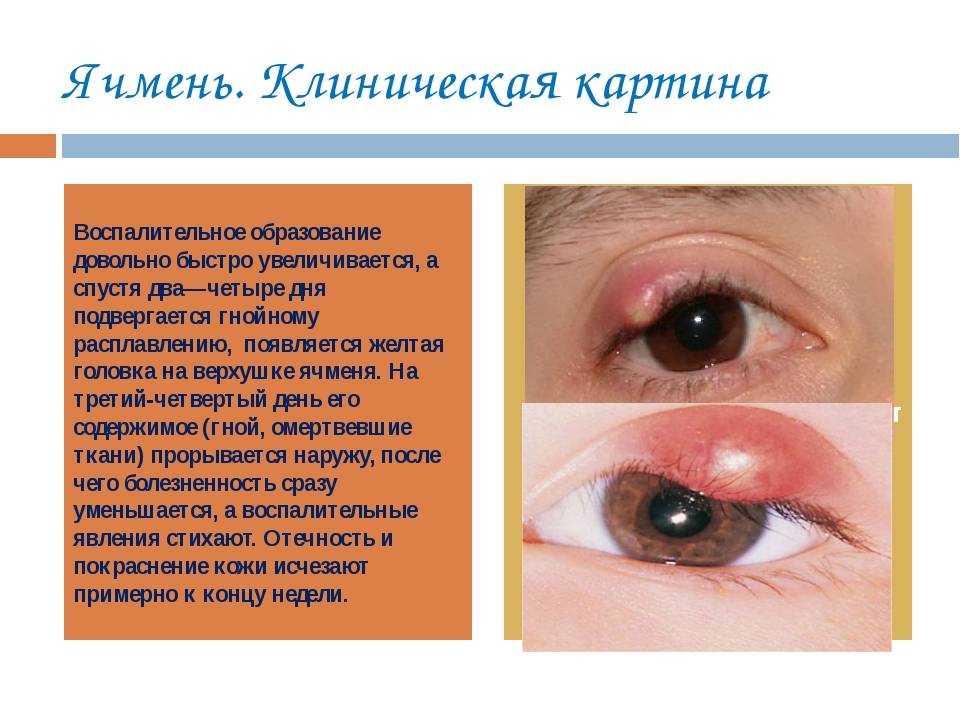
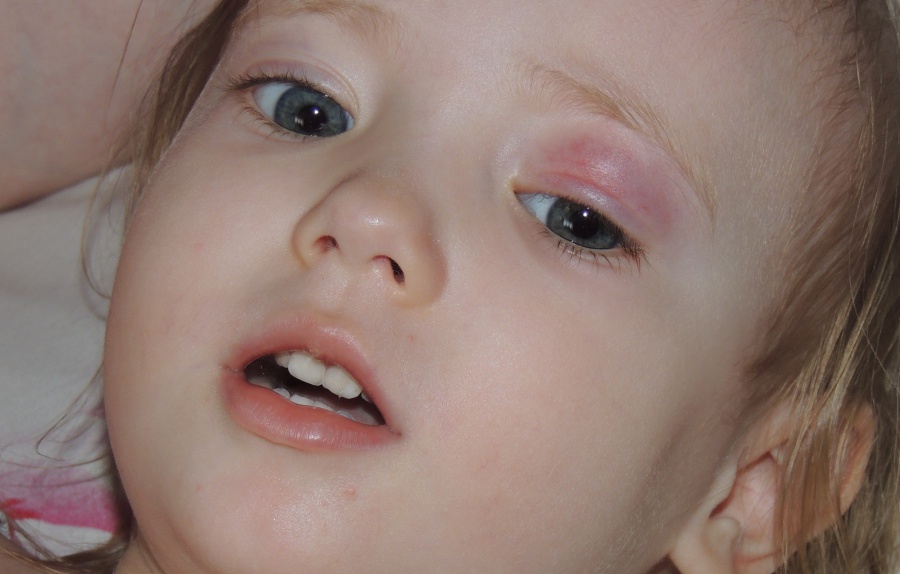
Ячмень на глазу у ребенка – причины и как лечить
Естественная защита глаза, – веко, – состоит из пяти основных элементов: передний (внешний) кожный покров, мышечные волокна, хрящевая ткань, задняя (внутренняя) слизистая оболочка-конъюнктива и ресничный ряд по краю.
Кроме того, эволюцией предусмотрена система мелких железок, которые расположены частью в конъюнктиве (дополнительные слезные железы), частью во внутреннем пространстве века (потовые и сальные железы). Потовые железы Молля и сальные железы Цейса выходят между ресницами или сообщаются между собой; сальные железы Мейбома расположены глубже и открываются со стороны конъюнктивы. В целом, секреция желез служит для гидрорегуляции кожи и ресничных корней, а также для снижения трения при моргании.
Несмотря на достаточно простое строение века, каждый из его структурных элементов подвержен множеству патологических процессов и состояний. Большинство из них имеет инфекционно-воспалительную природу и вызывается вирусными, бактериальными или грибковыми возбудителями, а также кожным паразитом – мельчайшим клещом Демодекс, который селится у ресничных оснований, в волосяных фолликулах и железках.
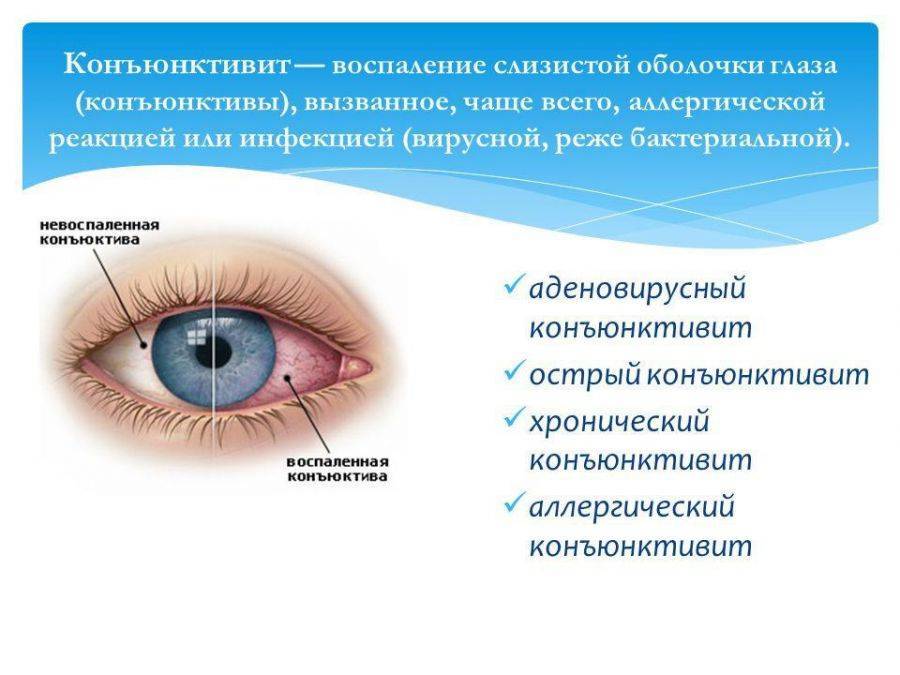
Так, к офтальмологам постоянно обращаются пациенты со всевозможными вариантами блефаритов, конъюнктивитов, дерматитов, а также различных их комбинаций. Такие воспаления встречаются с различной частотой, которая зависит от многих факторов – региональных, возрастных и пр. Однако есть среди этих заболеваний безусловные лидеры: конъюнктивит (воспаление слизистой оболочки) и гордеолум, или ячмень.
Оба заболевания распространены настолько широко, что, вероятно, любой землянин в течение жизни хотя бы раз сталкивается с ними – если не у себя, то у ближайших родственников. И когда на приеме оказывается ребенок с ячменем, зачастую остается лишь удивляться тому, как мало знают родители о причинах и закономерностях этой «общенародной» патологии, и какими странными, а порой и опасными методами пытаются с ней справиться.
Причины возникновения заболеваний кишечника
Заболевания кишечника могут иметь разную природу: инфекционную, двигательную, иммунную, опухолевую, аллергическую.
Основные причины:
Наследственность. Склонность к заболеваниям кишечника может передаваться на генетическом уровне.
Инфекции. Кишечными инфекциями называют целую группу заболеваний, самое безобидное из которых – пищевое отравление. Из особенно опасных можно выделить холеру, брюшной тиф, сальмонеллез. Кишечная инфекция бывает бактериальной и вирусной. Изо рта микробы попадают в желудок, а затем в кишечник, где начинают усиленно размножаться. После попадания микробов в организм начинается бессимптомный инкубационный период, который может продолжаться до двух суток. Затем появляются симптомы кишечной инфекции, вызываемые как самими микробами, так и выделяемыми ими токсинами. Чаще всего возбудителями инфекционных заболеваний становятся немытые руки, грязная посуда, сырая вода, плохо вымытые овощи и фрукты, продукты с истекшим сроком годности. Протекают они остро, вызывая воспаление слизистой и влияя на общее состояние человека.
Паразиты. Самые известные их «представители» – глисты. Они попадают в организм через ротовую полость, как правило, через плохо обработанную пищу. Например, суши, которые изготавливаются из сырой рыбы.
Аллергия на разные продукты питания. Чаще проявляется у детей. Например, на молочные продукты или цитрусовые.
Несбалансированный рацион. Острая, сырая еда вызывает энтериты, колиты. Частое употребление молочных продуктов, углеводов (макароны, белый хлеб) может стать причиной запоров.
Курение и алкоголь. Они ограничивают поступление кислорода в нужном количестве к кишечным стенкам.
Гиперактивность иммунной системы. Иногда во время борьбы с вирусами и бактериями антитела иммунитета уничтожают не только их, но и стенки кишечника.
Медикаменты. Антибиотики негативно влияют на кишечную микрофлору, нарушая процесс всасывания полезных веществ.
Отсутствие физической нагрузки. Если человек ведет малоподвижный образ жизни, то перистальтика кишечника (сокращение его стенок, помогающее продвигать пищу) становится менее активной. Также отсутствие физической нагрузки может способствовать появлению геморроя.
Стресс.Так как мозг и кишечник постоянно взаимодействуют, то стресс способен отрицательно влиять на усвоение питательных веществ, а также он снижает метаболизм и уменьшает выработку полезных ферментов.
Лишний вес. Он повышает риск колоректального рака (опухоли толстого кишечника) в 1,5 раза.
Хронические заболевания(язвенный колит, болезнь Крона).
Дефицит жидкости. Может привести к запорам.
Поражение соседних органов. Например, если человек хронически болеет гастритом, патология может перейти в кишечник, став причиной гастроэнтерита.
Ядовитые вещества.Работу слизистой, в частности, нарушают мышьяк, фосфор, свинец.
Патогенез (что происходит?) во время Гипотрофии у ребенка:
Какая бы ни была причина гипотрофии, это заболевание всегда связано с частичным голоданием. Если не принимать мер для прекращения гипотрофии, патофизиологические изменения прогрессируют. При тяжелых формах болезни организм становится неспособным поддерживать и регулировать физиологические постоянные: снижаются клиренсы, замедляется кровообращение, снижается основной обмен веществ.
У малышей с диагнозом «гипотрофия» организм перегревается и чрезмерно остывает по причине нарушения функционирования многих систем в организме. У детей с рассматриваемым диагнозом фиксируют подверженность гипотермии. При нормальных температурах тело здорового ребенка поддерживает стандартную температуру, а ребенок с гипотрофией остывает всего за несколько часов.
Дети с гипотрофией быстро охлаждаются по причине повышенной отдачи тепла (увеличивается отношение поверхности тела к весу, пропадает жировая прослойка) и по причине недостаточности химической терморегуляции. Для жизни малыша также опасна подверженность гипогликемии. Даже 2-3 часа голодания могут привести к резко выраженной гипогликемии.
Но способность переносить гипогликемию у малышей с гипотрофией очень высокая. Признаки признаки выраженной гипогликемии появляются только тогда, когда содержание сахара в крови становится очень низким. Особенность гипогликемии при гипотрофии заключается в редкости судорог.
Перед припадком бывает бледность, иногда нистагм. Дальше на 20-40 секунд прекращается дыхание, замедляется пульс. После апноэ ребенок делает 2-4 судорожных вдоха. Если не оказать помощь, ребенок умрет из-за паралича дыхательной мускулатуры. Ребенку в случае припадка нужно сделать инъекцию глюкозы, тогда состояние быстро нормализируется.
Конечные причины нарушения физиологических функций при гипотрофии на сегодня до конца не выяснены. Предполагают, что потеря соматической стабильности возникает по причине нарушений функций желез внутренней секреции. Точно установлен факт, что при голодании уменьшается вес гипофиза, щитовидной железы, надпочечников и половых желез. Инъекция экстракта гипофиза нормальных животных гипотрофированным вызывает быстрое повышение веса тех желез, которые регулируются гипофизарными тройными гормонами. Потому предполагают, что в претерминальной фазе длительного частичного голодания имеет место как бы состояние псевдогипофизектомии.
Профилактика Гипотрофии у ребенка:
Профилактические меры принимают еще при беременности матери. Беременная женщина должна регулярно и сбалансировано питаться, спать достаточное количество времени и гулять на свежем воздухе.
После рождения ребенка также важно следить за рационом. Он должен содержать продукты с достаточным количеством белков, углеводов и жиров, а также витаминов
Ребенка стараются держать на грудном вскармливании, своевременно вводить в рацион прикорм. Ребенок должен достаточно бывать на свежем воздухе. При подозрении на любое заболевание нужно сразу же обратиться на очную консультацию к педиатру.
Почему ОРВИ у детей называют простудой
В Международной классификации болезней диагноз «простуда», о котором говорят родители при появлении у ребенка насморка и кашля, отсутствует, обычно речь идет об ОРВИ. Термин «острая респираторная вирусная инфекция» объединяет в себе симптомы и проявления нескольких заболеваний и состояний, включая острый ларингит, фарингит, трахеит, назофарингит, ларингофарингит и неуточненную инфекцию верхних дыхательных путей. В среднем дошкольники и дети младшего школьного возраста переносят от шести и более простуд в год, чаще всего простужаясь в период с сентября по апрель.
Продолжительность каждого эпизода заболевания составляет примерно 14 дней. Многим мамам наверняка знакома фраза «два дня ходим в детский сад, простужаемся и потом сидим две недели на больничном».
Не все родители знают, что грипп, который обычно вызывает высокую температуру и чреват осложнениями, также относится к ОРВИ. Пытаясь лечиться домашними средствами при гриппе, можно упустить период, когда у ребенка развиваются осложнения и дают о себе знать имеющиеся хронические заболевания, с чем не так просто справиться даже с помощью специалиста. Поэтому в семье должно действовать правило: «Если ребенок болеет ОРВИ – необходимо обращаться к врачу». Только в условиях клиники можно провести необходимые лабораторные исследования, изучить при ОРВИ историю болезни ребенка и установить, простуда это или грипп, а также назначить правильное лечение.
После ОРВИ ребенок также нуждается в повышенном внимании родителей, учителей и при необходимости – в снижении нагрузки в учебе и спортивным занятиям.

Лечение карбункула
Лечение карбункула всегда должно проходить под контролем врача. В большинстве случаев, появление карбункула — повод для госпитализации в больницу, так как это обширное гнойное поражение тканей, которое сопровождается выраженной интоксикацией организма и без медицинского лечения часто приводит к смертельно опасным осложнениям.
Лечение карбункула хирургическое, часто в несколько этапов. Проводится под общей анестезией (под наркозом). Сначала хирурги вскрывают гнойную полость и удаляют все погибшие ткани, которые иногда достигают значительного объема. После этого рану промывают антисептиками и назначают ежедневные перевязки.
Когда рана полностью очистится и начнет заживать приступают ко второму этапу операции — пластике кожи, чтобы закрыть раневой дефект и избежать грубых рубцов. Если карбункул совсем маленького размера, возможна одноэтапная операция: рану очищают, после чего сразу накладывают швы, оставив в ране дренажи. Спустя несколько дней дренажи удаляют и рана окончательно заживает.
Как помочь?
При появлении первых симптомов простуды, необходимо сразу измерить температуру. Если отметка переходит черту 38 градусов, нужно срочно вызвать врача. Ни в коем случае нельзя растирать малыша уксусом. Так можно легко спечь нежную кожу. Как помочь ребенку до прихода педиатра?
- Подложить под голову небольшую подушку.
- Прочистить носовые ходы. Заложенность и сопли мешают крохе нормально дышать. Освободить носик от слизи может обычная резиновая груша или современный аспиратор.
- Сделать влажную уборку. Сухой застоявшийся воздух и пыль раздражают слизистую оболочку носоглотки. Повысить влажность в комнате можно с помощью специального прибора, небольших емкостей с водой или влажных махровых полотенец.