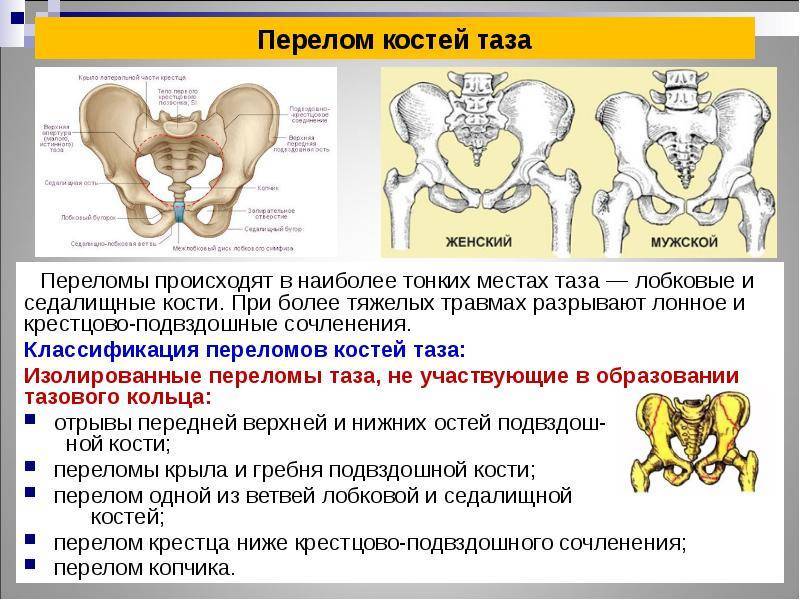
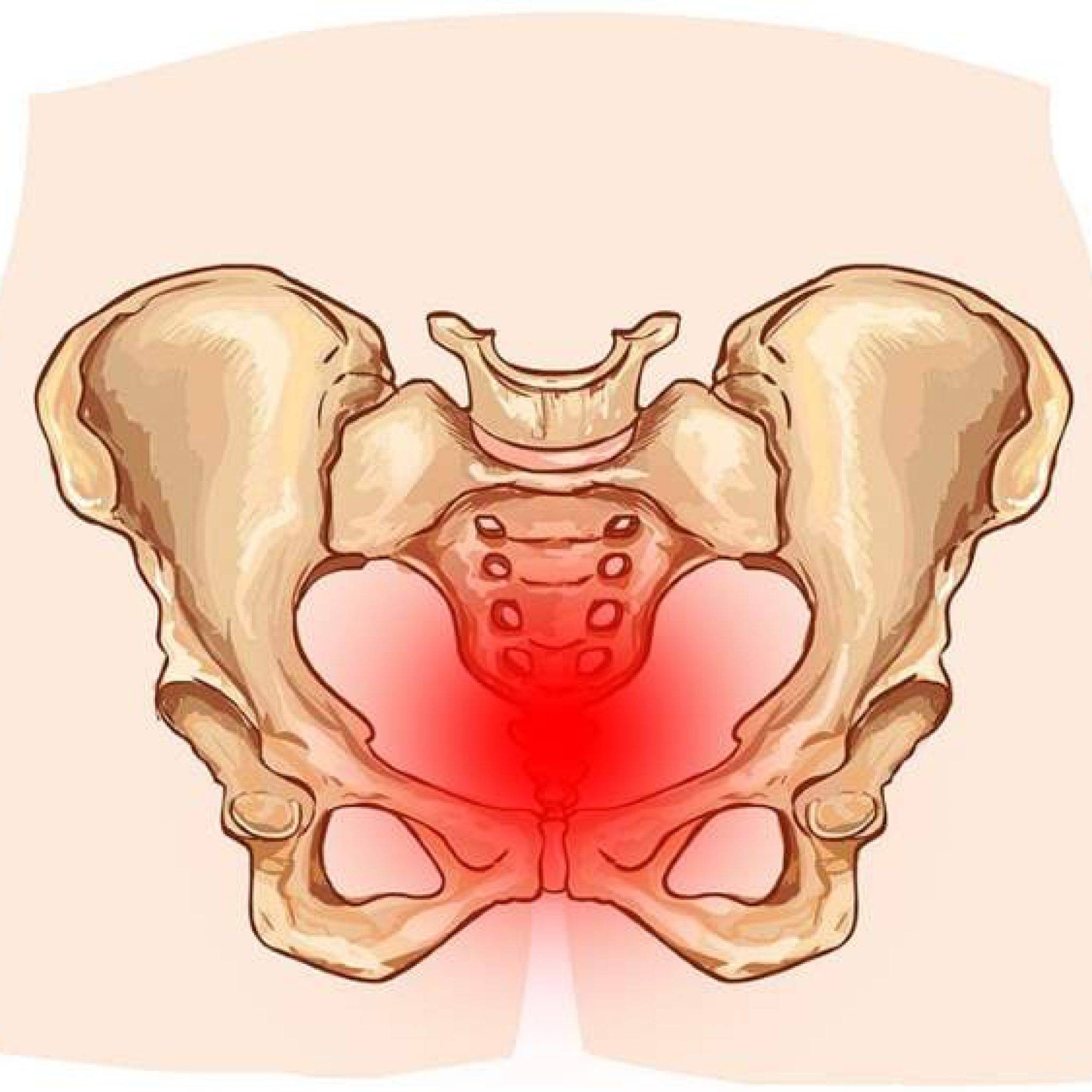
Почему у беременных возникают боли в области таза
Беременные имеют повышенный риск возникновения болей в тазовой области. В первую очередь это обусловлено нормальными физиологическими изменениями в организме женщины:
- На ранних сроках беременности повышается выработка гормона прогестерона, что приводит к «размягчению» мускулатуры внутренних органов, связок таза. Этот фактор вызывает невыраженные двухсторонние боли в тазовой области, которые усиливаются при физических нагрузках.
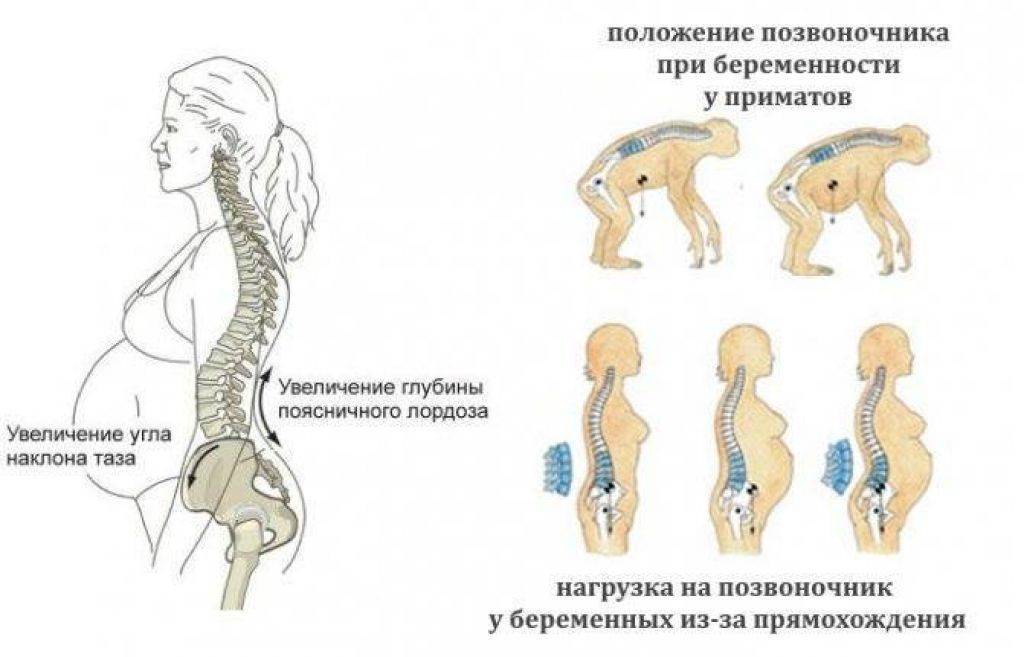
- Во втором и третьем триместрах матка достигает больших размеров и давит на соседние органы, а также на кости таза. К тому же в этот период увеличивается вес женщины, что усиливает нагрузку на тазовый пояс. Особенно тяжело приходится женщинам при многоводии и многоплодной беременности: привычный центр тяжести очень сильно смещается, что практически всегда сопровождается болезненным ощущениям в области таза и поясницы.
- Боли в тазу в конце третьего триместра могут быть вызваны ложными схватками — своеобразной тренировкой организма, когда мышцы матки на 1–2 минуты приходят в тонус. А также перед родами в связи с волнением у женщин часто наблюдается адреналиновый всплеск. Адреналин повышает тонус мышц, что может провоцировать болевую симптоматику.
Однако боли в тазу у беременной могут вызывать не только «безобидные» причины, но и различные патологические состояния:
- дефицит кальция, который наблюдается у каждой второй беременной. Кальций отвечает за состояние костей и мышц. Нехватка полезного вещества ведёт к патологиям опорно-двигательного аппарата и болезненной симптоматике;
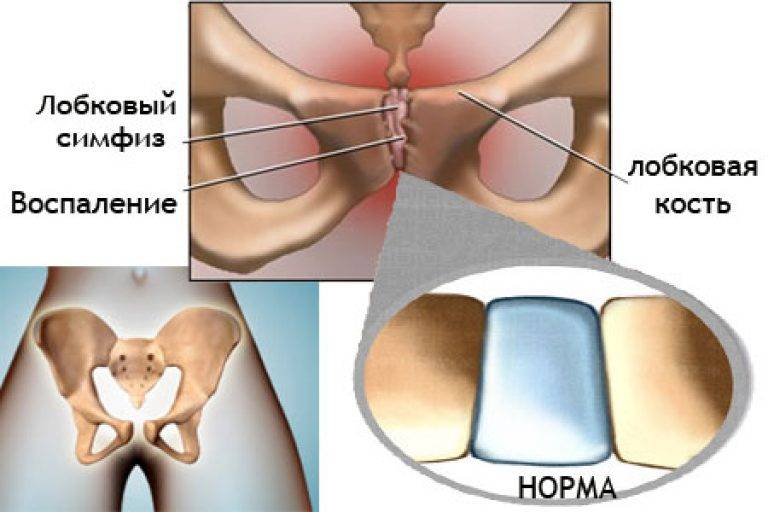
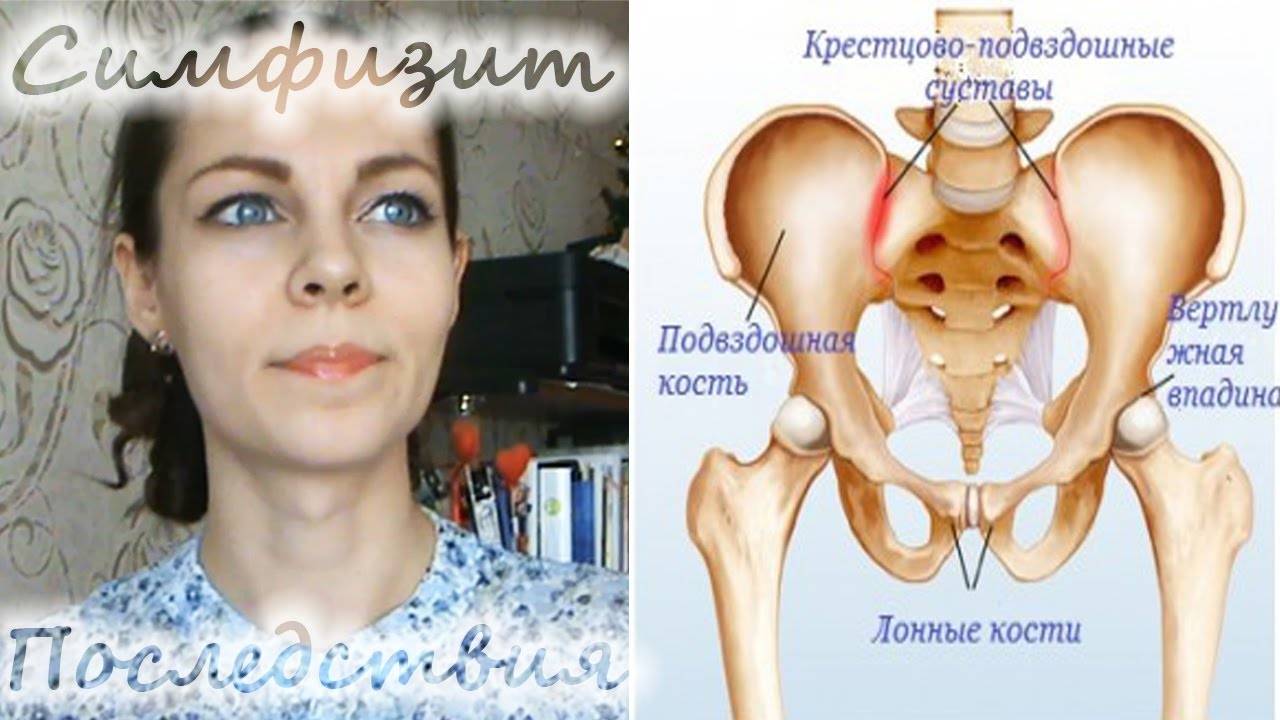
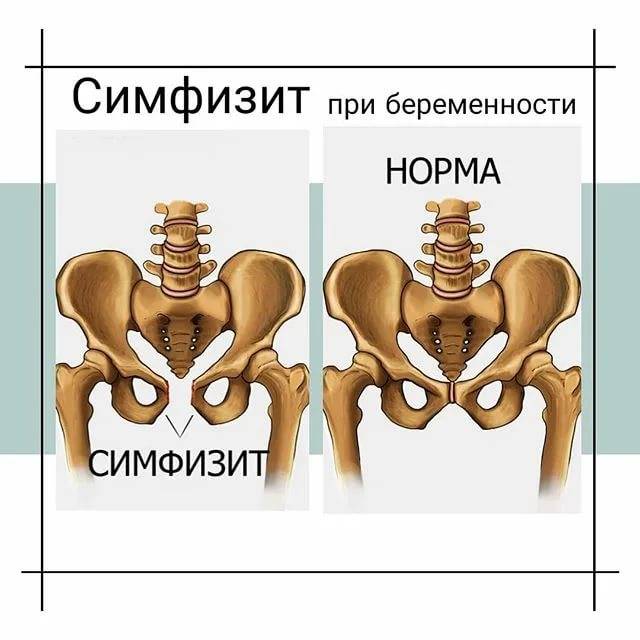
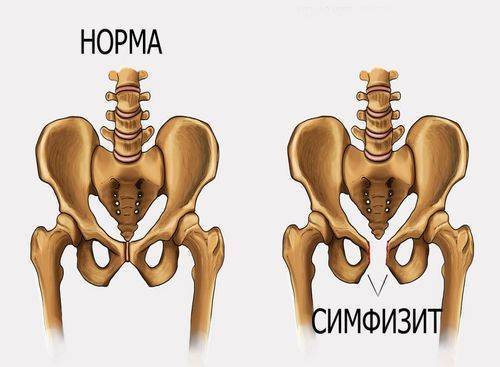
- симфизиопатия — аномальная подвижность лобкового симфиза. Причины состояния — повышенная выработка гормона релаксина во время беременности, недостаток кальция в организме, наследственность, хронические патологии опорно-двигательного аппарата;
Симфизиопатия характеризуется расхождение костей в области лобкового симфиза
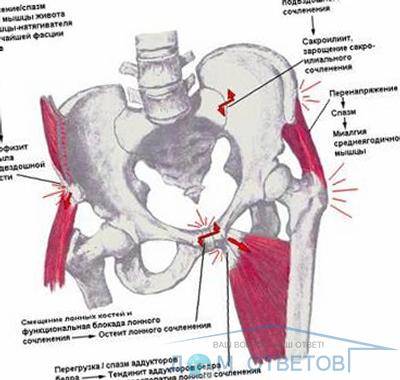
воспаление лимфатических узлов в паховой области. Лимфоузлы в паху выполняют важную функцию — способствуют оттоку лимфы из органов малого таза. При воспалении этот процесс нарушается, что приводит к увеличению лимфоузлов и возникновению болей. Наиболее часто заболевание у беременных возникает в результате половых инфекций; варикозное расширение вен в паху, которое характеризуется нарушением строения соединительной ткани и ослаблением стенок сосудов. При беременности такое нарушение образуется в результате избыточной выработки гормонов, повышенного венозного давления, сниженной физической активности; спайки органов малого таза. В результате травм, воспалительных процессов в малом тазу могут образовываться тяжи (спайки) из соединительной ткани, которые «склеивают» мочевой пузырь, матку, связки. Таким образом организм защищает внутренние органы от распространения инфекции;
Спайки — образования из соединительной ткани, которые «склеивают» органы малого таза при воспалительных процессах
заболевания связок:
- воспаление связок тазобедренного сустава, которое может возникнуть после травм или в результате избыточной физической нагрузки;
- растяжение или разрыв связок таза. Такие нарушения развиваются после падений, ударов, автомобильных аварий;
патологии костной и хрящевой ткани:
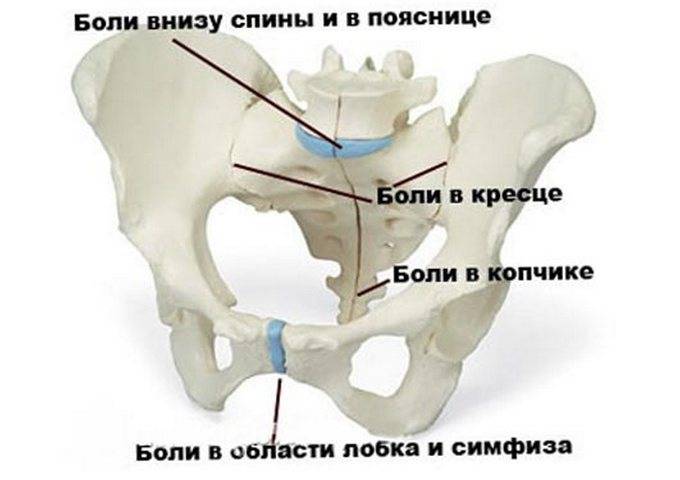
- артроз крестцово-копчикового сочленения — воспалительный процесс в суставе. Заболевание чаще наблюдается у беременных в возрасте старше сорока лет. Провоцирующие факторы — малоподвижный образ жизни, ожирение, травмы, подъём тяжёлых предметов;
- остеохондроз копчика — разрастание костной ткани в крестцово-копчиковой области. Заболевание может развиться из-за травм, воспалительных процессов, частого нахождения человека в сидячем положении;
Остеохондроз характеризуется нарушением строения позвонков
миозит — воспаление мышц. Миозит возникает в результате травм, паразитарных инфекций, переохлаждения, респираторных заболеваний; защемление нервов таза (бедренного, седалищного). Патология часто наблюдается в третьем триместре беременности, когда матка оказывает сильное давление на участки, где расположены нервы.
Боли в тазу может вызывать защемление бедренного или седалищного нерва
Патологические причины
Иногда беременность может стать пусковым механизмом для развития или обострения различных заболеваний. К наиболее распространенным патологическим причинам суставных болей в период беременности относятся:
- Воспалительные, инфекционные и дегенеративно-дистрофические заболевания опорно-двигательного аппарата (ревматоидный артрит, остеоартроз, спондилит, фибромиалгия), а также последствия перенесенных травм и хирургических операций. Нарушения сопровождаются болевым синдромом различного характера и могут распространяться одновременно на несколько суставов. При остром воспалительном процессе отмечается припухлость и покраснение в области пораженных участков тела, ограничение подвижности;
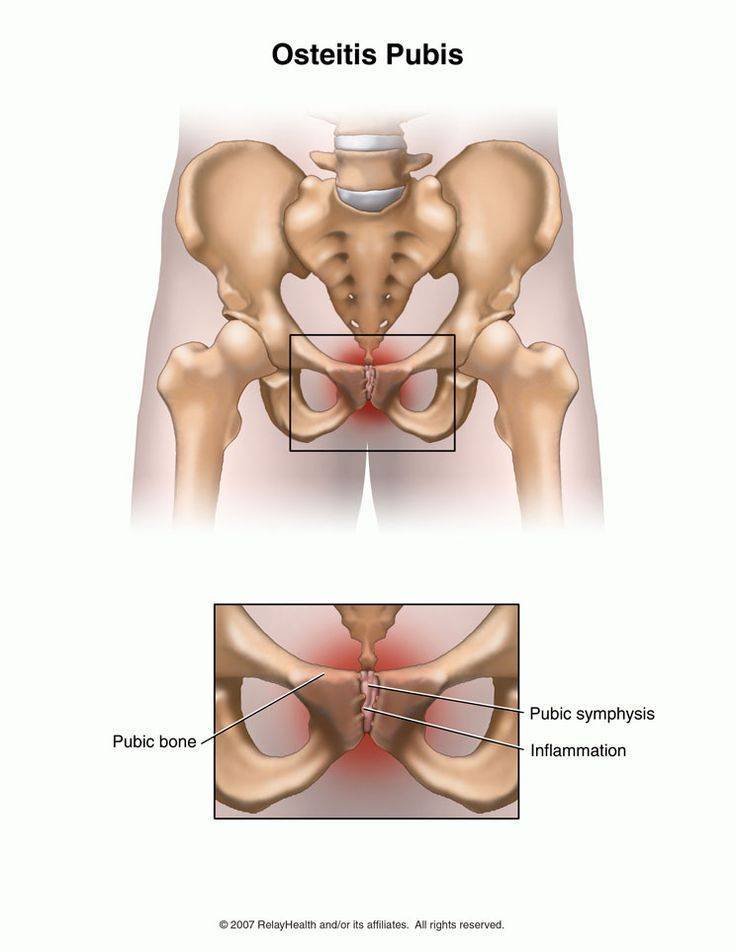
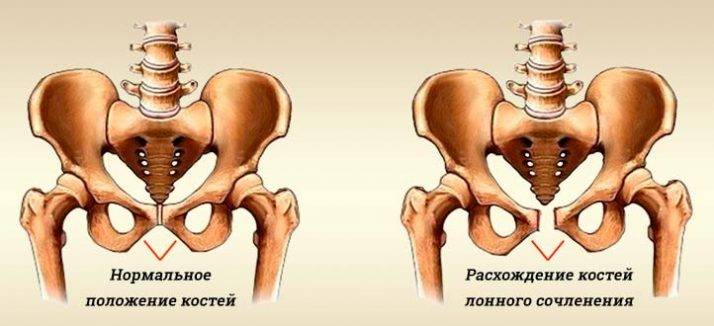
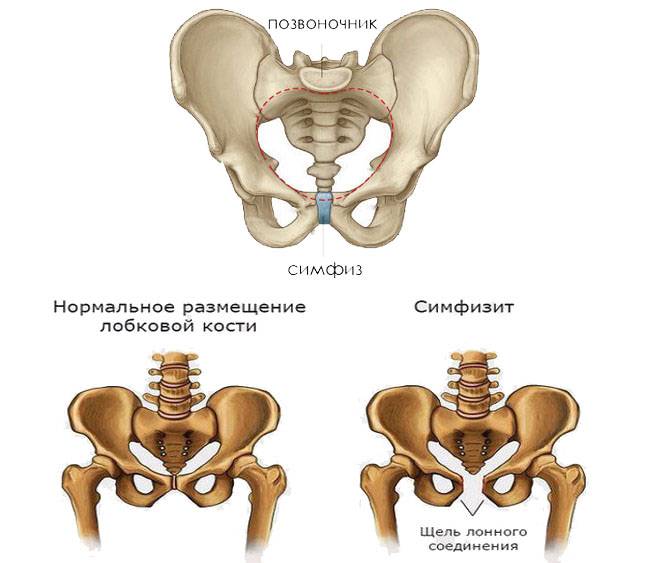
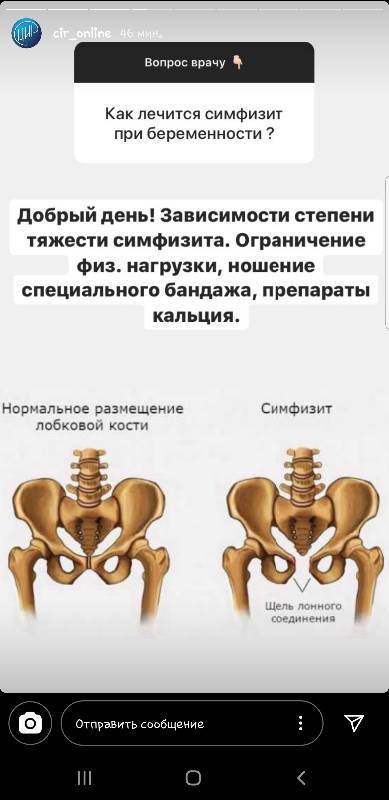
- Симфизит. Патология характеризуется воспалением лонного сочленения и расхождением лобковых костей на 0,5-2,5 см и более. Основными проявлениями заболевания являются ноющие боли в области лобка, отдающая в бедро, изменение походки, ощущение «щелчков» при ходьбе, невозможность поднять и развести ноги в положении лежа;
- Патологии почек и мочевыводящих путей. Высокая нагрузка на внутренние органы во втором-третьем триместрах часто становится причиной болей в области таза и поясницы. К основным симптомам патологии также относится появление отеков, изменение количества и цвета мочи, жажда, слабость;
- Депрессивные расстройства. Почти у 30% беременных отмечается повышенная тревожность, хроническая усталость и бессонница, последствием которых могут быть умеренные болезненные ощущения в области крупных и мелких сочленений.
Часто боли в тазобедренном суставе при беременности связаны с неправильным предлежанием плода. Любое отклонение положения ребенка от нормы приводит к значительному повышению нагрузки на связки лонного сочленения. Дискомфорт обычно появляется при длительном нахождении в определенном положении и имеет постоянную локализацию (с правой или с левой стороны).
Патологические причины боли в тазобедренном суставе
Возможные причины появления болевого синдрома при беременности
 Гинекологи утверждают, что болезненность в области лонного сочленения после 13 недели гестации является нормальной. Такое состояние обусловлено физиологическими изменениями организма в связи с подготовкой к предстоящим родам. Гормон релаксин воздействует на связки и кости, делая их подвижными и эластичными. Тазовые и лонные кости постепенно расходятся, обеспечивая плоду необходимое пространство для развития и роста. Этот естественный процесс в итоге делает роды легкими и менее болезненными.
Гинекологи утверждают, что болезненность в области лонного сочленения после 13 недели гестации является нормальной. Такое состояние обусловлено физиологическими изменениями организма в связи с подготовкой к предстоящим родам. Гормон релаксин воздействует на связки и кости, делая их подвижными и эластичными. Тазовые и лонные кости постепенно расходятся, обеспечивая плоду необходимое пространство для развития и роста. Этот естественный процесс в итоге делает роды легкими и менее болезненными.
Кроме нормальных изменений в физиологии организма дискомфорт в области лобка зачастую является предвестником преждевременных родов. Боль может быть вызвана следующими причинами:
- гормональным дисбалансом;
- узкими тазовыми костями и их аномальным развитием;
- размерами плода, его расположением и большим объемом околоплодных вод;
- дефицитом кальция и нехваткой витамина Д;
- недостатком магния и фосфора;
- старыми травмами;
- повреждением мягких тканей вокруг лобковой кости;
- чрезмерными физическими нагрузками;
- склонностью к патологиям суставов и костей;
- инфекционными заболеваниями мочеполовой системы;
- отсутствием необходимой подвижности;
- лишним весом.
Диагностика
Если женщину беспокоят неприятные симптомы необходимо обратиться к своему гинекологу. Он, обследуя и ставя диагноз должен направить беременную к другим специалистам. Травматолог и хирург должны произвести полное обследование и подтвердить диагноз.
При определении диагноза врач тщательно опрашивает беременную. Он должен выяснить длительность болей и факторов, которые могли вызвать развитие заболевания.
При диагностике используют инструментальные способы исследования
Врач обращает внимание на положение женщины. Так как при беременности запрещается исследования: рентгенологические, компьютерные, а так же МРТ
Альтернативой является ультразвуковая диагностика.
Данное исследование не навредит не маме, не малышу. В процессе исследования врач определяет степень и расстояние расхождения между лобковыми костями.
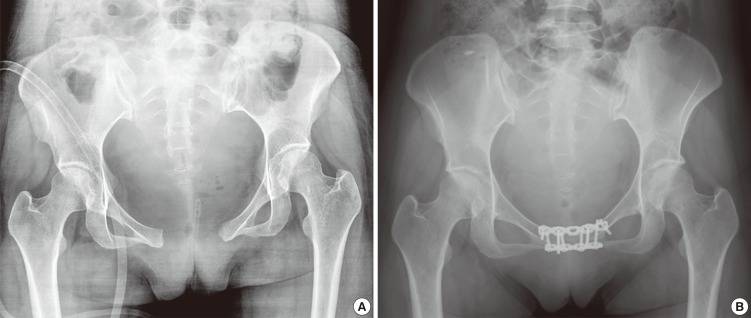
Ультразвуковое исследование помогает выявить степень расхождения. При выявлении 3-й степени симфизита врач назначает кесарево сечение при родах.
Без томографии очень сложно поставить диагноз. Наряду с ней также проводят пальпацию больного места.
Диагностика
Обследовать нужно беременных, которые жалуются на боли в лобке, имеют измененную походку после родов или припухлость лобка до или после рождения малыша. Делается УЗИ лонного сочленения для оценки расстояния между костями лона и выявления воспалительного процесса. Но, если расхождение небольшое, у женщины могут быть очень и очень сильные боли. И наоборот. Случаи могут быть разными. Потому ультразвук может лишь показать, насколько разошелся лонный симфиз. При постановке окончательного диагноза врач также рассматривает, насколько выражены типичная симптоматика патологии.
Делают рентген тазовых костей после того, как женщина родила, если есть подозрения на симфизит. Также метод актуален для контроля проводимой терапии. В редких случаях проводят рентгенпельвиометрию тем, кто еще вынашивает ребенка. Это нужно для оценки окружности таза и размеров головки будущего малыша.
После рождения малыша применяются такие высокоточные методы как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Они нужны также для выявления прочих тазовых болезней (если такие есть).
Диагностика
Отличить нормальное растяжение связок при беременности от симфизита и определить причину болей в лобковых костях помогают такие методы исследования:
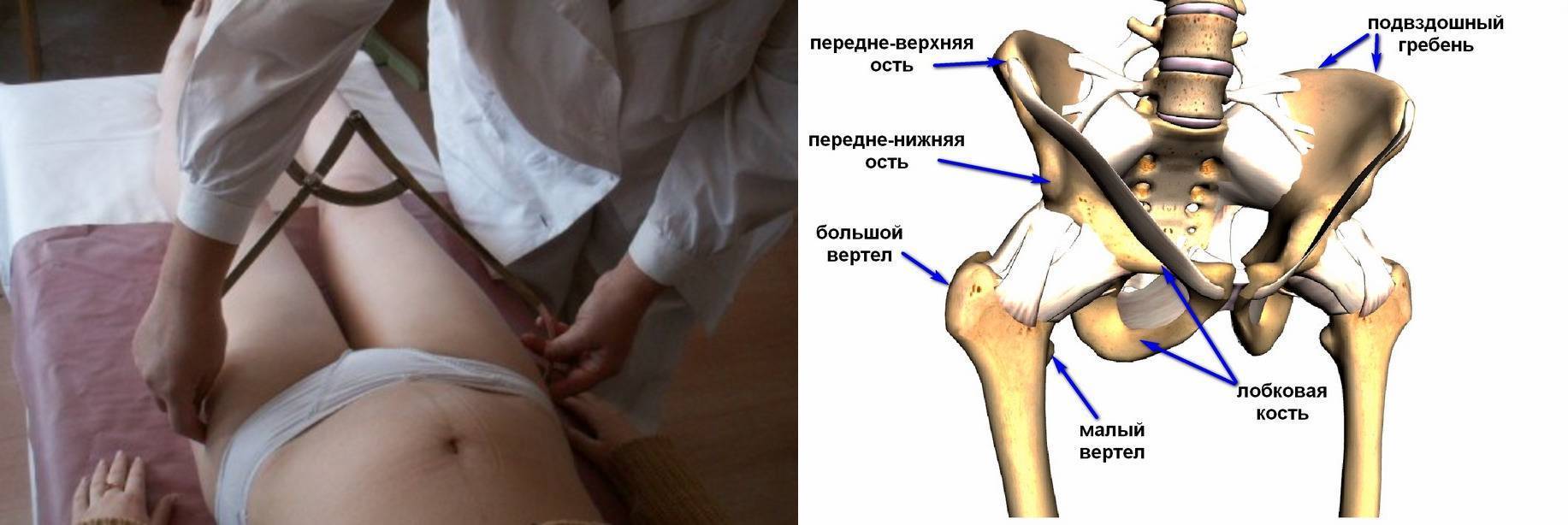
- Гинекологический осмотр. При бимануальном исследовании отмечается локальная болезненность со стороны лобкового сочленения. При значительном расхождении пальпаторно видно западение в месте симфиза.
- Ультразвуковое исследование. При УЗИ можно измерить расстояние между лобковыми костями, отличить норму от патологии и оценить степень расхождения симфиза.
- Биохимическое исследование крови. Выполняется для оценки уровня кальция, магния и других значимых микроэлементов.
После рождения ребенка проводится рентгенологическое исследование костей таза для оценки расстояния между ними и степени их смещения.
При подозрении на симфизит обязательна консультация травматолога-ортопеда.
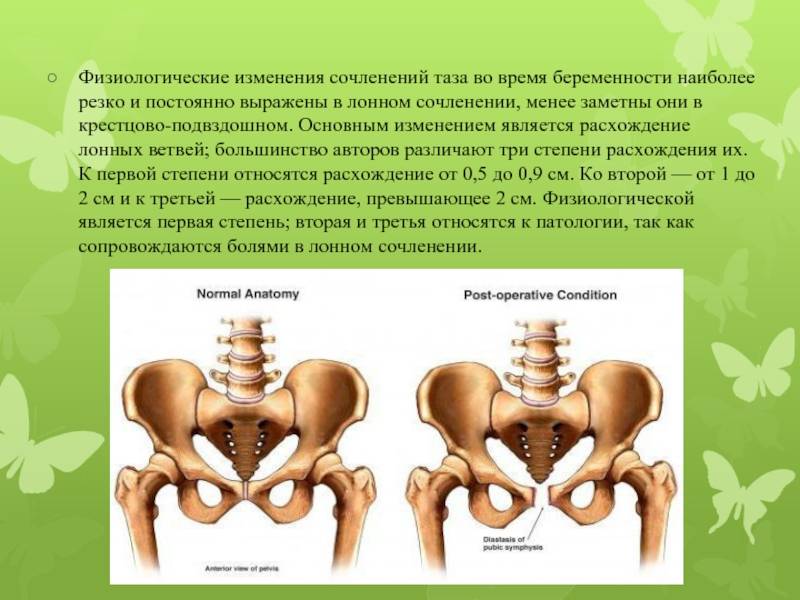
Степень тяжести патологии определяется по УЗИ:
- норма – расхождение лобковых костей до 5 мм;
- I степень – расстояние между лонными костями 5-9 мм;
- II степень – расхождение 10-19 мм;
- III степень – расстояние между костями более 20 мм.
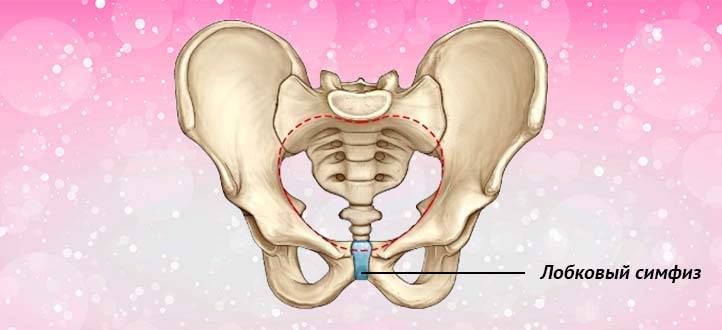
Почему может болеть лобковая кость во время беременности?
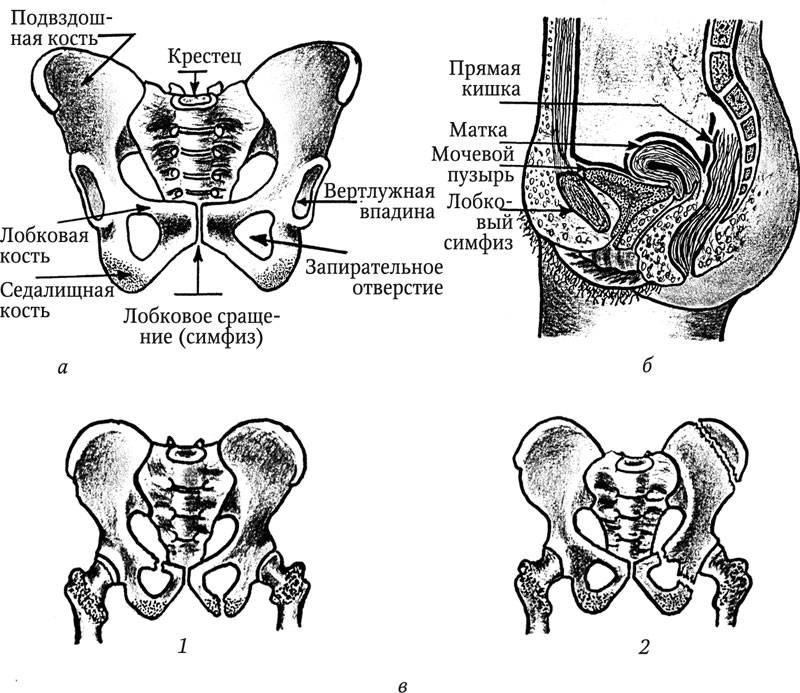
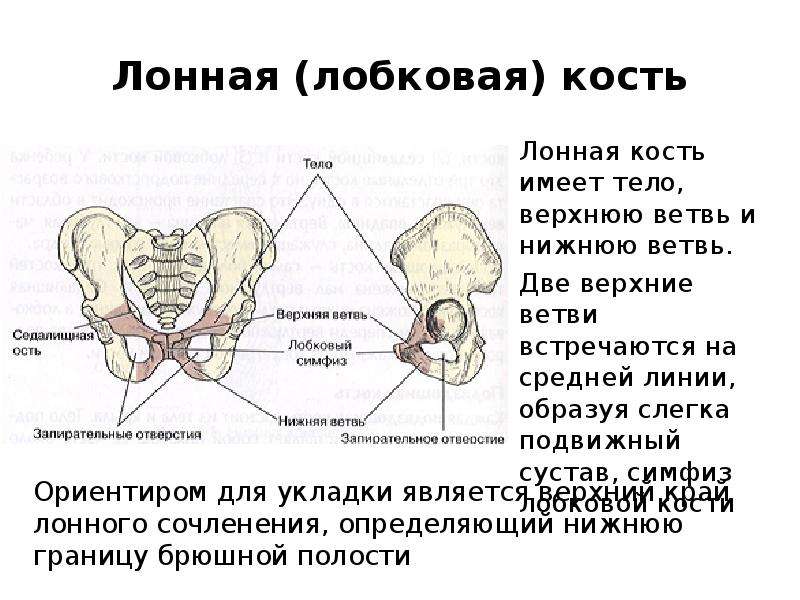
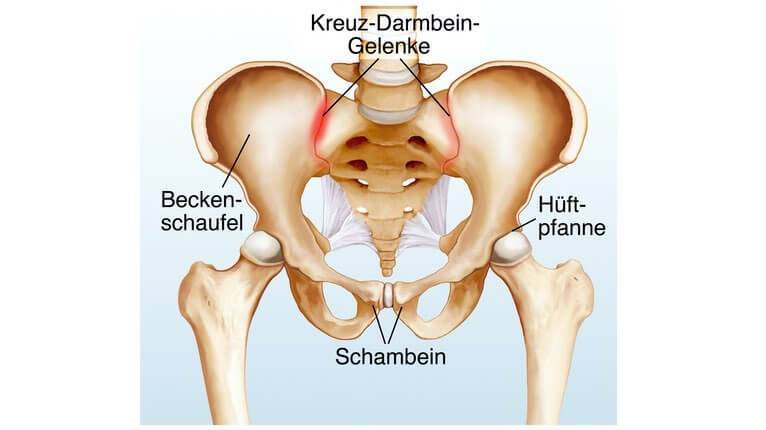
Тазовая кость вашего организма образуется при сращении трех костей, и одна из них ‒ лобковая. Сама по себе эта кость парная, так как состоит из двух лонных костей, формирующих лонное сочленение. Они же и образовывают переднюю стенку таза.
Помимо этого, стоит отметить, что кость выглядит, как валик, по своей форме, а по толщине сравнима с большим пальцем руки.
Когда женщина вынашивает ребенка, то весь ее организм готовится к предстоящим родам.
Меняющийся гормональный фон способствует этим изменениям, в частности, гормон релаксин оказывает размягчающее действие непосредственно на лобковую кость, чтобы к моменту начала вашей родовой деятельности она стала более подвижной и податливой.
Размягчению подвержена не только лобковая кость, но и другие хрящи, связки, места сращения лонного сочленения. Так было предусмотрено мудрой природой, чтобы вы смогли легче родить, а малышу удалось пройти через родовые пути.
Как вы понимаете, при неприятных ощущениях в лобковой кости вы просто чувствуете боль от того, что сильно растягиваются связки. Однако, если проявления болей очень сильные и частые, тогда следует немедленно проконсультироваться со своим доктором, так как это может свидетельствовать о наличии более серьезных проблем, которые вызваны не физиологической подготовкой организма к родам.
Возможные симптомы и факторы риска
Однако стоит успокоить будущих мам: симфизит – диагноз, конечно, неприятный, но никакой угрозы для вашего малыша он не представляет, хотя вам он будет доставлять немало дискомфорта.
Среди причин, которые могут привести к симфизиту или стать пусковыми факторами для его появления, врачи выделяют основные:
- Переизбыток релаксина в организме беременной женщины, а также ‒ его повышенное воздействие.
- Второй причиной зачастую становится сильный дефицит или острая нехватка кальция.
Это может негативно сказаться и на ребенке, ведь его рост и развитие зависят от достаточного поступления всех необходимых питательных и полезных веществ, а недостаток кальция может привести к неправильному формированию скелета).
Помимо этого, доктора полагают, что симфизит проявляется по причине наследственных или индивидуальных особенностей организма (возможно, если у женщины были проблемы с опорно-двигательным аппаратом и до беременности, при переломах или травмах лобковой кости, при некоторых патологиях строения тела, как саблевидная форма лобка и т. д.).
Как правило, распознать симфизит помогают следующие симптомы:
- вам больно поднимать выпрямленные ноги (из положения лежа);
- сильно болят лобковые кости при ходьбе;
- возникают сильные и острые болезненные ощущения, если надавить на лобковую кость;
- когда вы совершаете любое резкое движение, много ходите или поднимаетесь вверх по лестнице, переступаете через порог, даже переворачиваетесь с боку на бок – боль существенно усиливается;
- болевой синдром нарастает и проявляется все чаще (не только в области лобка, но и в области таза и копчика);
- меняется походка, становясь переваливающейся, похожей на утиную.
Вопрос-Ответ
Можно ли ходить при симфизите?
Все зависит от степени симфизита. При 1 степени допустимы непродолжительные пешие прогулки. При 2 и 3 степени желательно воздержаться от длительной ходьбы, долгого сидения и нахождения в одной позе. Симфизит может вызвать тяжелые последствия, вплоть до разрыва лонного сочленения
Беременной женщине важно посетить ортопеда-травматолога и начать своевременное лечение.
Как спать при симфизите после родов?
Симфизит после родов может сохраняться до 5-6 месяцев и сопровождаться неприятными и болезненными ощущениями. Спите так, как вам удобно. Уменьшить болезненность позволит ортопедический матрас, а значительно облегчить состояние — физиотерапевтические процедуры. Бандаж при симфизите помогает уменьшить выраженность функциональных нарушений и значительно разгрузить тазовую область.
Роды приближаются
Слизистая пробка
Под воздействием гормональных изменений может отойти слизистая пробка. Она выглядит как комочек слизи объемом от одной чайной ложки до двух столовых – прозрачный или с небольшими прожилками крови, сукровицей или даже бурого цвета (все это абсолютно нормально). Пробка может отойти на разных сроках – от 1-2 недели до родов или непосредственно в день «Икс». У одних женщин пробка выходит за один раз, у других – выделения продолжаются несколько дней.
Схватки
Как мы помним, тренировочные схватки начинаются еще на 30 неделе беременности, постепенно они становятся все чаще. Как же определить, чем тренировочные (иначе их еще называют ложными) схватки отличаются от настоящих, родовых?
Для этого существует несколько четких показателей:
- Регулярность. Ложные схватки нерегулярны, истинные постепенно становятся сильнее, продолжительнее и чаще. Впрочем, иногда по вечерам бывают периоды регулярных схваток (в течение двух или четырех часов), которые потом сами проходят. Время и продолжительность схваток лучше записывать в специальный блокнот – он поможет и вам справиться с волнением, и пригодится врачу, чтобы оценить ваше состояние.
- Продолжительность. Ложные схватки длятся 15-20 секунд, истинные постепенно становятся все длиннее. Если вам удалось спокойно заснуть между схватками, значит, они были ложными.
- Примите теплый душ или ванну. Ложные схватки исчезнут, истинные – продолжатся.
- Во время ложных схваток нет слизистых выделений из влагалища, истинные же часто сопровождаются выделениями с примесью крови.
- Известные американские педиатры Уильям и Марта Серзы предлагают такой способ. Если вы сомневаетесь, начались у вас роды или нет, проследите за характером схваток в течение часа. Если в течение часа у вас будет шесть или более постепенно усиливающихся схваток продолжительностью не менее 30 секунд, то, скорее всего, у вас начинаются самые, что ни на есть настоящие, роды. Родовые схватки продолжаются в среднем 10-12 часов при первых родах и 6-8 часов при повторных.
Отхождение околоплодных вод
В норме околоплодные воды отходят в конце первого периода родов, когда раскрытие шейки матки достигает 7 см и более. Но иногда это происходит и раньше, порой еще до начала схваток
На что важно обратить внимание, если у вас отошли воды?
- Цвет. В норме воды должны быть светлые и прозрачные, допустимы и белые хлопья – это сыровидная смазка. Темные, зеленовато-коричневые воды – тревожный признак, свидетельствующий о гипоксии плода.
- Запах. Обычные околоплодные воды запаха не имеют. Неприятный запах может говорить о том, что у малыша отходит меконий – первородный кал.
- Количество вод. Их обычно бывает около 1-1,5 литров. 500-700 мл – недостаточный объем, часто случается при переношенной беременности. Впрочем, не спешите сами себе ставить диагноз. Иногда сначала отходят лишь так называемые передние воды, в то время как сам плодный пузырь может еще оставаться целым. В этом случае количество околоплодных вод может быть совсем небольшим – около 200-300 мл.
В любом случае, если у вас отошли воды, роды должны начаться в течение 24 часов, так что не затягивайте со сборами. После отхождения вод меняется характер схваток, они становятся сильнее и болезненнее.
Диагностика и лечение при болях в области лобковой кости
При появлении ноющей боли в области лона беременной необходимо проконсультироваться с акушером гинекологом. Для подтверждения или исключения диагноза, врач должен назначить ряд исследований:
- анализы крови и мочи общие и биохимические;
- уровень кальция в крови;
- УЗИ в период беременности либо рентген после родов.
Лечение возможно как немедикаментозное, так и с применением лекарств.
В первом случае назначают:
- Различные виды физиотерапии. Это может быть магнитотерапия, рефлексотерапия, УФО.
- Лечебная гимнастика, йога, плавание.
- Ношение специального бандажа.
Из лекарственных средств, под наблюдением врача, для лечения данной патологии используют такие группы препаратов:
- нестероидные противовоспалительные средства;
- препараты кальция;
- комплексы витаминно-минеральные.
В третьем триместре кальций не используют, даже советуют уменьшить потребление продуктов с его содержанием. Его излишек приводит к затвердению костей черепа ребенка и родовым травмам матери соответственно. Кроме того, избыток кальция провоцирует раннее состаривание плаценты и нагрузку на почки беременной.
 Подход к лечению заболевания
Подход к лечению заболевания
Чтобы не усугубить течение болезни беременной нельзя:
- закидывать ногу на ногу;
- стоять с опорой на одну ногу (нужно равномерно распределять вес тела на обе стопы);
- продолжительное время сидеть, ходить или стоять;
- взбираться по лестнице;
- резко вставать с постели (подниматься нужно путем переворота сначала верхней частью тела, затем тазом);
- использовать для самолечения различные народные методы.
Профилактика
Чтобы предупредить сильное расхождение лобковой кости, нужно выполнять следующие рекомендации:
- Минимизировать такие физические нагрузки, как хождение по ступенькам и длительные пешие прогулки.
- Нельзя находиться в сидячем положении более часа — положение тела нужно менять.
- Нельзя переносить вес тела то на одну, то на другую ногу — нагрузка должна быть равномерной на обе ноги.
- Поворачиваясь в постели, нельзя совершать резких движений — сначала нужно повернуть верхнюю часть тела, затем — таз.
Ортопед или хирург при симфизите могут рекомендовать ношение специального бандажа, который не позволит лонному сочленению сильно расходиться и снизит болевые ощущения у женщины. Тазовый бандаж надежно фиксирует кости таза, мешая их дальнейшему смещению.
Лечение
При лечении симфизита используют антибиотики. Для обеспечивания лучшего терапевтического эффекта наряду с антибиотиками применяют магний и кальций. Применение этих препаратов не зависит от тяжести заболевания.
Если лобковый симфизит проявляется расхождением лобковых костей, применения современных методов терапии может позволить избежать операции.
При небольшом расхождении врачи рекомендуют следующее:
- Использование бандажа;
- Спать на ортопедическом матрасе;
- Принимать витамин B, магний и кальций;
- Назначают УФ — облучение;
- При обнаружении инфекции назначают применение антибактериальных средств;
- При сильных болях прописывают обезболивающие препараты.
Если симфизит находиться на 3-й стадии необходимо обеспечить постельный режим. Также может помочь тугое бинтование.
Что обсудить с врачом
- Если анализы выявили у вас пониженный уровень гемоглобина, проконсультируйтесь с врачом о том, какие препараты вам можно принимать. Диетой такое состояние не скорректировать, а недостаток железа у вас означает такой же дефицит и у ребенка.
- Тазовое предлежание, то есть ягодицами к шейке матки, во многих случаях является причиной кесарева сечения. Но в целом у малыша есть еще 1-2 недели, чтобы перевернуться. Узнайте у гинеколога, какие упражнения могут помочь в этом, и когда стоит прийти на контрольное УЗИ, чтобы проверить, как лежит плод.
- Возможны ли интимные отношения на 36 неделе беременности? Уточните у врача, нет ли у вас противопоказаний. Обычно специалисты в третьем триместре советуют «не увлекаться», а также использовать во время секса презерватив, так риск инфицирования велик, особенно если начинает отходить слизистая пробка.
Предвестники родов
Наш организм устроен чрезвычайно мудро. Постепенно, шаг за шагом, ваше тело само будет готовиться к родам. Нужно только вовремя обратить внимания на некоторые физические и психологические изменения, происходящие с вами.
Схватки Брекстона-Хикса
Появляются с 30 недели беременности. Это безболезненные сокращения матки – поначалу редкие и нерегулярные. Живот на 5-10 секунд как бы «каменеет». Чаще всего это происходит в горизонтальном положении. Никакого специального лечения такие схватки не требуют, таким образом матка просто готовится к более серьезной работе, которая ей предстоит. Неприятные ощущения во время таких тренировочных схваток можно уменьшить, если принять теплую ванну (36-37 С) с морской солью. Если ванна недоступна, можно попробовать дышать животом – для контроля положите на живот руку, во время вдоха она должна приподниматься.
Тазовые кости и низ живота
Кости и связки тоже готовятся к родам. С 32-34 недель вы замечаете, как тянет область крестца, лона, бедер, походка становится расхлябанной. Не забывайте об упражнениях на растяжку (подойдет, например, поза «бабочка»). Сидя на полу, разведите ноги, затем согните их в коленях и положите так, чтобы ступни соприкасались, а колени были направлены в противоположные стороны
Положите ладони на колени и, осторожно надавливая, попытайтесь прижать колени к полу, подтянув пятки к промежности. Не торопитесь
Почувствуйте момент крайнего напряжения, после которого мышцы станут чуть мягче и податливей и позволят еще на пару миллиметров приблизить колени к полу.
Другое известное упражнение – «кошка». Стоя на четвереньках, поочередно округляйте спину и прогибайте ее как можно ниже. С помощью таких нехитрых упражнений, а также массажа и бассейна вы поможете своим костям и связкам подготовиться к родам.
С этого же срока вы можете заметить и тянущие боли внизу живота , похожие на менструальные. На выручку опять придет теплая ванна, поглаживание живота, коленно-локтевое положение в течение 5-10 минут.
Опустился живот
Обычно на сроке 36-38 недель будущая мама замечает, что дышать ей стало значительно легче. Это малыш примеряется головкой ко входу в малый таз и действительно опускается ниже. Уменьшается давление на мамину диафрагму и желудок, исчезает мучительная изжога. Но поскольку давление перемещается на органы таза, готовьтесь к увеличению нагрузки на мочевой пузырь. Поэтому вы можете чаще, чем раньше испытывать позывы к мочеиспусканию.
На этом сроке меняется гормональный фон. В результате увеличиваются слизистые выделения из влагалища и полостей носа. За пару недель до родов нередко уменьшается вес на 0,5-1 кг.
Инстинкт гнездования
Определенные изменения происходят и в психологическом настрое. Ни с того, ни с сего вам вдруг захочется отмыть до блеска квартиру, переставить мебель или хотя бы непрерывно проветривать помещение – ведь вы готовите свое «гнездо» для маленького птенца. Если учесть что до этого вы чувствовали усталость и апатию, перемены весьма ощутимы. Бороться с инстинктом гнездования бесполезно, его нужно лишь пережить
Но будьте осторожны и не переусердствуйте в подготовке к самой важной встрече
Упражнения от боли
Эти упражнения не помогут вам избавиться от боли на 100%, но облегчат симптом.
- поза «кошка»: станьте на колени и локти, выпрямите плечи и спину, после чего выгните спину дугой, вместе с этим опуская к полу голову вместе со взглядом, при этом мышцы живота должны быть в напряжении. Эти действия нужно повторить 3-10 раз
- поднятие таза. Исходная позиция: лежа на спине. Согните в коленях ноги, после чего медленно поднимите таз максимально, а потом опустите без резких движений. Повторения также нужны несколькократные, по вашему самочувствию
- упражнения Кегеля. Вы должны имитировать задержку и освобождение струи мочи, тем самым активируя мышцы тазового дна
Готовим грудь к лактации
Рекомендация «закаливать грудь», растирая соски полотенцем после душа, – безнадежно устарела. Этот метод не только никак не поможет, но и навредит нежной коже ареолы: появится раздражение, а в процессе кормления и трещины.
А вот на что обязательно стоит обратить внимание, так это на форму соска. Если он плоский или втянутый, вам стоит запастись терпением и настойчивостью, потому что новорожденному сперва будет непросто правильно удерживать грудь во рту. Советуем вам заранее купить формирователь соска – устройство, напоминающее по форме ракушку, которое поможет ему приподняться
Изучите удобные позы для кормления и способы, как малышу помочь правильно захватить грудь
Советуем вам заранее купить формирователь соска – устройство, напоминающее по форме ракушку, которое поможет ему приподняться. Изучите удобные позы для кормления и способы, как малышу помочь правильно захватить грудь.
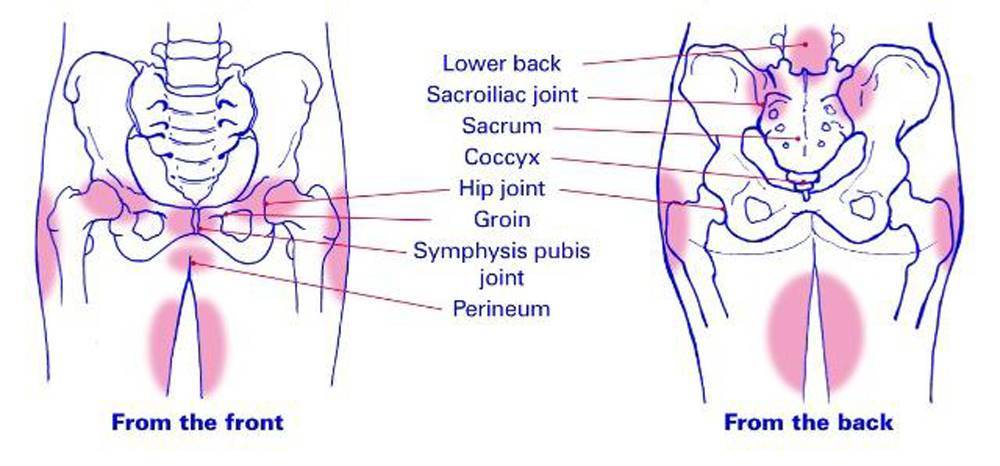
Симптомы
Типичные симптомы:
- стреляющая или тянущая боль в лобке
- боль, которая усиливается при физических нагрузках; максимальной становится, если бедро отвести в сторону
- выше описанные болевые ощущения иррадируют в живот, бедра или спину
- пальпация (прощупываение доктором) обнаруживает болевые ощущения в районе лонного сочленения
- походка меняется на так называемую «утиную», то есть девушка переваливается при ходьбе с ноги на ногу
- болевые ощущения в интимных отношениях
- боль отсутствует, когда тело пациентки пребывает в полном покое
- в части случаев нарушается процесс опорожнения кишечника
У беременных могут быть небольшие боли в районе лобка, и это не говорит о патологии. Как свидетельствует статистика, такое проявление бывает примерно у половины ожидающих ребенка женщин. Дискомфортные ощущения появляются, когда симфиз размягчается, а связки в той или иной степени растягиваются. Это четко ощущается в середине и конце 9-го месяца беременности. Если же вы отмечаете у себя очень сильные боли, которые не дают спать, или не дают делать нормально привычные движения, стоит беспокоиться. Это может быть симфизит у беременной.
Всегда ли боль в лобке – симфизит?
Боль в лоне, возникающая во время беременности, может быть обусловлена физиологическими причинами:
- растяжение связок таза под влиянием гормона прогестерона;
- увеличение нагрузки на кости таза;
- недостаток кальция и магния, связанный с вынашиванием плода;
- ущемление нервных волокон и появление отраженной боли.
Боль в лобковых костях возникает у большей части беременных женщин, и далеко не всегда это состояние связано с патологическими процессами. Неприятные ощущения впервые возникают после 20 недель и постепенно нарастают вместе с увеличением матки и усилением нагрузки на тазовое кольцо. В норме такая боль слабая или умеренная, ноющая, не требующая приема анальгетиков или иных препаратов. Лечение в этом случае не проводится. После рождения ребенка симптоматика исчезает самостоятельно.
Дифференциальный диагноз
Leadbetter и коллеги предложили
скоринговую систему для диагностики ДЛС и обнаружили 5 симптомов, которые могут
быть значимы для определения дисфункции лонного сочленения:
- Боль в области лобковых костей во время ходьбы.
- Боль возникает, если пациентка стоит на одной ноге.
- Боль возникает при подъеме по ступеням.
- Боль при переворачивании в постели.
- Повреждения в пояснично-крестцовом отделе позвоночника или таза в анамнезе.
Потенциальные
симптомы дифференциальных диагнозов должны быть исключены из анамнеза.
Необходимо провести физикальное обследование и определенные исследования, чтобы
исключить другие заболевания.
При проведении дифференциальной диагностики следует исключить следующие заболевания: компрессия нервов (поражение межпозвонкового диска), симптоматические боли в пояснице (люмбаго и ишиас), лобковый остеолиз, остеит лобка, инфекция костей (остеомиелит, туберкулез, сифилис), инфекция мочеполовой системы, боли в круглых связках, тромбоз бедренной вены и акушерские осложнения.
Симптомы
Болезнь протекает в двух формах: острое состояние и хроническая патология.
Острый бартолинит начинается внезапно:
- Первый симптом — отек и сильная боль в половой губе. Организм реагирует на воспаление температурой от 38 до 40°С. Сопутствующие симптомы — слабость, озноб, вызваны высокой температурой тела.
- При ближайшем рассмотрении хорошо заметно, что отек распространяется на вход во влагалище, перекрывая его с одной стороны. При пальпации наблюдается «флюктуация» — прощупывается жидкость — это скопившийся гной. Гнойный очаг называется абсцессом.
- Со временем болезнь распространяется, захватывая паховые лимфатические узлы.
По видам поражения бартолинит делят на:
- Канакулитный. Воспаление захватывает каналикулит. Область протока припухает, при надавливании из отверстия выделяется гной.
- Ложный. Из-за сгущения жидкости, проток закупоривается, гной скапливается в протоке. Отек увеличивается, заметно усиливается боль, поднимается температура.
- Истинный. Инфекция проникает по протоку в железу. Болезнь протекает в острой форме, с болезненным отеком, сильной болью, и высокой температурой. При истинном абсцессе увеличиваются паховые лимфоузлы.
Если гнойник не вскрывается, и иммунитет подавляет воспаление, но не может справиться со скоплением гноя, образуется киста. Это гнойный мешочек с плотными стенками. Со временем киста может инфицироваться, в этом случае разовьется абсцесс.
Гнойник может вскрыться самостоятельно. Этого нельзя допускать, так как гной попадает в мочеполовую систему, и микроорганизмы, вызывающие болезнь, без лечения остаются в организме. Если иммунитет не погасил воспаление, бартолинит становится хроническим.
Хронический бартолинит — это рецидивирующая форма, сопровождающаяся следующими признаками:
- воспаление повторяется после переохлаждения, гормональных скачков в менструацию, при симптомах инфекции, снижающей иммунитет;
- симптомы воспаления слабые — легкая боль ощущается при пальпации, интиме, ходьбе;
- температура тела нормальная или слегка повышена.