Признаки и симптомы
Заподозрить симптомы отравления можно по следующим признакам:
1) Плач, изменения поведения.
Плач – реакция ребенка на дискомфорт и боль в животе. Кроме того, плач может являеться одним из признаков токсического поражения нервной системы, которое зачастую проявляется у малышей как осложнение. Ребенок может стать сильно возбудимым или, наоборот, заторможенным. Обязательно сообщите врачу обо всех изменениях в поведении.
2) Рвота
Первый защитный механизм. Если рвота не появилась даже после диареи, следует промыть желудок, дав выпить малышу кипяченой теплой воды до появления тошноты.
Важно! Не давайте ребенку противорвотные препараты сразу же при появлении рвоты! Это мощный защитный механизм организма, который освобождает его от токсинов. То же самое касается и диареи – не нужно «отключать» кишечник, так как это помешает ему избавиться от вредных веществ. 3) Диарея
3) Диарея
Диарея возникает после внедрения возбудителя в стенки желудочно-кишечного тракта.
При отравлениях нарушается функция поджелудочной железы, ферменты которой помогают переваривать жиры. Поэтому особенностью стула будет появление странного запаха, белого, желтого, зеленого или другого светлого оттенка, блестящего, «жирного» блеска.
4) «Сухой плач», «сухой подгузник», сухие слизистые, западающие глаза.
Опасный признак, сигнализирующий об обезвоживании! Рвота, диарея и повышенное потоотделение приводят к нарушению водного баланса: количество воды в организме опускается ниже физиологической нормы2.
5) Повышение температуры тела.
Предупреждает о наличии «борьбы» организма ребенка и патогенного агента. Сбивать температуру следует при ее повышении выше отметки 38 – 38,5оС. Сначала попытайтесь охладить ребенка физическими методами – хорошо проветрите комнату и положите на голову малышу прохладное влажное полотенце. Колебания и длительность лихорадки могут зависеть от количества и вида возбудителя, индивидуальных особенностей организма и других условий.
Диарея у ребенка
У детей старшего возраста, которые могут продолжать нормально пить и есть, бактериальная диарея чаще всего проходит, как и у взрослых, через несколько дней и не представляет реальной угрозы здоровью. Большую опасность представляет понос у маленьких детей, поскольку приводит к быстрому обезвоживанию и потере важных микроэлементов, может сопровождаться нарушением сердечного ритма и падением артериального давления.
Родителям, которые заподозрили диарею у ребенка, нужно сразу вызвать врача на дом. Лучше собрать стул малыша и показать его врачу: при бактериальном заражении кал может приобретать характерный внешний вид — это поможет идентифицировать причину поноса и назначить корректное лечение.
Устранение обезвоживания
Специальные мероприятия по борьбе с обезвоживанием включают в себя:
- прием медицинских препаратов (Регидрон, Гастролит и пр.) по показаниям врача;
- приготовление солевого раствора в домашних условиях: по 1 ч.л. поваренной соли, пищевой соды (гидрокарбоната натрия) и сахара на 1 л воды;
- водные охлажденные до комнатной температуры настои лекарственных растений: шиповника, ромашки, зеленого чая;
- несладкие компоты из сухофруктов (за исключением чернослива и груши);
- кипяченую воду с соком лимона или апельсина/ грейпфрута с добавлением небольшого количества сахара или без него;
- слизистый отвар зерен риса;
- минеральную воду без газа.
Все растворы дают дробно, небольшими количествами в зависимости от возраста ребенка и частоты и обильности стула. Малыш не должен испытывать жажды, и питье должно быть ему постоянно доступно.
Чем младше ребенок, тем в большем количестве жидкости нуждается его организм. Поэтому при подозрении на начавшееся обезвоживание у детей до года необходимо срочно обращаться к врачу, не надеясь на народные средства.
Регидратанты
Диарея опасна в первую очередь обезвоживанием. С жидким калом организм ребенка теряет воду и электролиты, это может приводить к нарушению работы сердечно-сосудистой и нервной систем1,2.
Легкая степень обезвоживания характеризуется возбуждением, плаксивостью и сильной жаждой2. Ребенок с удовольствием пьет воду и никак не может напиться. Если потери жидкости продолжаются и обезвоживание становится тяжелым, наступает вялость, заторможенность, практически исчезают слезы, глаза западают, мочеиспускание становится редким или вообще исчезает2. Последствия могут быть плачевными. Средства для регидратации помогают восполнить потери жидкости, восстановить водно-электролитный баланс и предотвратить осложнения1,2.

При легкой степени обезвоживания врач обычно рекомендует обильное питье – это первое лекарство при поносе у детей1,2. Примерно 1/3 жидкости, которую выпивает малыш, должны составлять специальные регидратационные растворы, состоящие из солей, глюкозы и воды1,2,3.
Теплое питье нужно давать маленькими порциями по 1 ложке каждые 10-15 минут3. Грудные детки, как и прежде, должны получать мамино молоко, а малыши, находящиеся на искусственном вскармливании, — специальные пробиотические молочные смеси3. Детей старше 5 лет иногда рекомендуют не кормить течение 4-6 часов, чтобы желудочно-кишечный тракт восстановился и подготовился к последующему приему пищи3.
При тяжелой степени обезвоживания врач госпитализирует ребенка. Регидратация проводится путем внутривенного введения растворов2.
Формы диареи
Острая диарея имеет бактериальную, вирусную, паразитарную причину. Например, вирусная диарея вызывается энтеровирусами. Болезнь чаще всего возникает при употреблении загрязнённой воды и продуктов питания и продолжается около 3 – 4 недель.
Частота дефекации и степень обезвоживания зависят от состояния защитных сил человека и степени «дружелюбности» возбудителя, попавшего в организм. Понос сопровождается повышением температуры тела до 40°С. При пищевой аллергии понос сопровождается высыпаниями на коже.
- сильная диарея может возникать при сальмонеллёзе, дизентерии, холере;
- хроническая диарея чаще связана с хроническими болезнями, длится более месяца, а иной раз — годами. Понос может возникать после длительного приёма лекарств. Например, слабительных, противоаритмических средств, но чаще встречается диарея после антибиотиков.
Часто именно хроническая диарея — причина снижения веса, анемии, авитаминоза.
Теперь поговорим о том, какие особенности есть у острой диареи и разнообразии её проявлений.
Диета после диареи
Ваш приоритет после прекращения диареи должен состоять в том, чтобы обеспечить детский организм питательными элементами, которые помогут ускорить выздоровление.
пробиотики. Эти препараты помогают пополнить кишечник хорошими бактериями для восстановления оптимального баланса.
Педиатры сообщают, что использование пробиотиков поможет лечить диарею инфекционной этиологии у маленьких детей, особенно болезнь, вызванную ротавирусом.
питание. Как правило, рекомендуется употреблять простые продукты, особенно в первые сутки приступов диареи. Это могут быть: отварной картофель, тосты, крекеры с солью, запечёный цыплёнок без кожи или жира. Лучше есть более плотные, мягкие продукты, включая овсянку, бананы, и яблочное пюре, простой рис.
Как только состояние ребёнка улучшиться, важно постепенно вводить обычные продукты, чтобы детская пищеварительная система не перегружалась
Почему возникает расстройство кишечника и как его вылечить?
Основной симптом расстройства кишечника – это диарея (понос). Диареей принято считать дефекацию более 3–4 раз в сутки, при которой кал приобретает жидкую, водянистую консистенцию. Конечно же, «норматива» частоты дефекации не существует, поэтому состояние диагностируется с учетом индивидуальных особенностей пациента. Например, у человека, который привык ходить «по большому» 1 раз в 2 суток, две дефекации за день вызовут беспокойство. А для некоторых 2−3 дефекации в день – привычный режим работы ЖКТ (такие люди говорят, что у них «сколько раз стол, столько раз и стул»).
Рисунок 1 — Диагностировать диарею легко. Труднее правильно подобрать таблетки для лечения кишечника
Часть пациентов путает расстройство желудка и расстройство кишечника. Это не тождественные понятия, поэтому схемы лечения и лекарства от расстройства желудка и кишечника различаются.
Расстройство желудка – состояние, когда боль локализуется в верхней части живота. При этом ощущаются тошнота, вздутие, изжога, иногда раздражение пищевода и глотки, появляются рвота, отрыжка, чувство переполнения желудка.
Расстройство кишечника – состояние, когда боль локализуется в средней и нижней частях живота. Чаще всего она вызвана интенсивным образованием газов и их продвижением. Живот урчит, начинается диарея, чувствуется распирание живота изнутри.
В ряде случаев понос сопровождается повышенной температурой, может болеть и кружиться голова. Кал окрашивается в зеленый, желтый, светло-коричневый, черный, белый цвета, может содержать слизь, кровь. Цвет кала входит в перечень показателей, по которым диагностируются заболевания ЖКТ и подбираются средства от расстройства желудка и кишечника. При затяжной диарее, когда пациент ничего не ест, испражнения становятся водянистыми.
Рисунок 2 — Расстройство желудка и расстройство кишечника – разные понятия
Детское питание: правила и особенности
Планируя рацион ребенка, следует принимать во внимание несколько общих правил. Именно они лежат в основе наиболее эффективной диеты для детей
Прежде всего, не забывайте о том, что у растущего организма потребность в питательных веществах на порядок выше, чем у взрослых, поэтому основу детского питания должны составлять натуральные продукты. Кроме того, скорость обмена веществ у детей в полтора-два раза выше, чем у взрослых.
Поэтому, чтобы малыш рос, развивался умственно и физически, наращивал мышечную массу и полностью использовал свой потенциал, энергетическая ценность его суточного рациона должна быть как минимум на 10% выше его энергетических затрат.
Родителям следует учитывать, что дети еще не имеют навыков и мотиваций, которые подтолкнули бы их к осознанному выбору здорового питания, следовательно, ответственность за формирование у детей правильных пищевых привычек является ответственностью взрослых. Более того, родители должны собственным примером прививать своим детям любовь к здоровому питанию.
Помимо этого необходимо прислушаться к общим рекомендациям диетологов:
- Никакого принуждения! Не следует насильно усаживать ребенка за стол только потому, что на часах — «обычное» время обеда или ужина. Никакая пища не пойдет впрок «под аккомпанемент» истерики и слез малыша, которого оторвали от игры.
- Не «закармливайте» ребенка во время болезни. В этот период все силы его организма направлены на борьбу с заболеванием поэтому запрещено насильственное кормление. Руководствоваться при формировании рациона больного ребенка следует исключительно его аппетитом.
- Откажитесь от приема обильной и высококалорийной пищи в пользу дробного питания, то есть небольшими порциями пять-шесть раз в день.
- Белковая пища должна присутствовать в рационе ребенка ежедневно. При этом не стоит слишком увлекаться — переизбыток белков так же опасен, как и их недостаток.
- Кисломолочные продукты детям следует давать в качестве отдельной еды, а не в сочетании с другой пищей.
Виды слизистого стула
Цвет и вид слизи в кале очень важен. Благодаря этому можно установить возможный диагноз и правильно оказать первую помощь ребенку. Основные виды слизистого стула:
- Зеленый кал со слизью. Зеленый стул со слизью у новорождённого считается нормой. Запах у кала кисловатый, консистенция натуральная, кашеобразная. Тревожным симптомом может служить резкое изменение запаха и нахождение пены. Возможные заболевания: Дисбактериоз, простуда, нехватка лактазы.
- Слизистые выделения в жидком кале. Жидкий стул со слизью — это признак дисбактериоза. Кал имеет обычный цвет и запах. Наличие прозрачной слизи и водянистый стул, может говорить, о неправильном введении прикорма и пищевой аллергии.
- Розовая слизь в кале. Розовый цвет слизистых выделений сообщает, о серьезных заболеваниях ЖКТ. При обнаружении кровянистых прожилок, необходимо как можно быстрее обратиться к врачу. В кале может наблюдаться непереваренное молоко или смесь. Розовый секрет сопровождается жидким стулом, рвотой, высокой температурой и болью во время кормления.
- Коричневая слизь в кале. Коричневая слизь говорит о примеси крови. Появляется это, при частых запорах ребенка. Если младенца беспокоят запоры, надо изменить меню кормящей мамы или заменить смесь. Дефекация может сопровождаться коричневой слизью при простудных заболеваниях, которые повышают лейкоциты. Прозрачные слизистые выделения в кале.
- Прозрачный секрет в малом объеме присутствует в кале всегда. Если цвет и запах слизистого стула у грудничка не поменялся, причин для паники нет. Тревожным симптомом служит частота стула. Понос с прозрачной слизью сообщает о дисбактериозе кишечника. Пищевая аллергия и ввод прикорма может дать такую реакцию. Если в течение трех дней после ввода нового продукта диарея не прекратилась, нужно пересмотреть режим питания ребенка.
- Желтый кал со слизью. Желтый цвет стула — это признак инфекции. Кал в этом случае жидкий и содержит пену. У ребенка поднимается температура, сильные колики, кожа ручек и ножек сухая. Нужно обратиться к врачу для получения необходимого лечения. Сдать кал на анализ.
- Белая слизь в кале. Прожилки белой слизи или белые комочки очень опасны. Они сообщают, о заражении организма ребенка паразитами. Кал может быть жидким или наоборот — густым с частыми запорами. Ребенок может отказываться от еды и испытывать боль во время кормления.
Причины диареи у детей
Все причины возникновения диареи можно объединить в 2 большие группы:
- вызванные инфекционными агентами (вирусами, бактериями простейшими и даже многоклеточными – глистами);
- связанные с нарушением режима питания (употребление жирной, острой пищи, большого количества растительной пищи, содержащей клетчатку, дисбактериоз – нарушение нормальной микрофлоры кишечника).
Кишечник новорожденного ребенка несовершенен по структуре и наличию в нем микрофлоры, способствующей расщеплению и ферментации пищи, поглощению из нее питательных веществ. В кишечнике новорожденных отсутствуют бактерии, выполняющие барьерные функции и подавляющие рост патогенных микроорганизмов. 
Самыми первыми заселяют кишечник младенца бифидо-, коли- и молочнокислые бактерии, которые способствуют расщеплению молочного белка, поступающего с молоком матери.
Проникновение любого патогенного микроорганизма ведет к нарушению стула, его разжижению и учащению. Нарушается адсорбция сквозь стенки кишечника. Из организма вместе с фекалиями выводится много жидкости. В результате нарушается водно-солевой баланс, и наступает обезвоживание.
Недостаточность различных ферментов — сахаразы, изомальтазы и др.
Каждый фермент отвечает за расщепление «своего» пищевого компонента (сахарозы, фруктозы и др.), и необходим для нормального пищеварения. Симптомы недостаточности ферментов возникают при употреблении определенных продуктов, и похожи на лактазную недостаточность. Однако встречаются такого рода расстройства значительно реже.
Первые симптомы непереносимости сахарозы появляются, когда в питание детей включают обычный сахар (многие пытаются подслащивать блюда прикорма); непереносимости фруктозы — при включении в рацион ребенка меда и соков и т.д. Перед визитом к врачу постарайтесь вспомнить, не появилась ли диарея после введения в рацион ребенка новых продуктов или, если вы кормите только грудью, после каких-либо изменений в вашей диете.
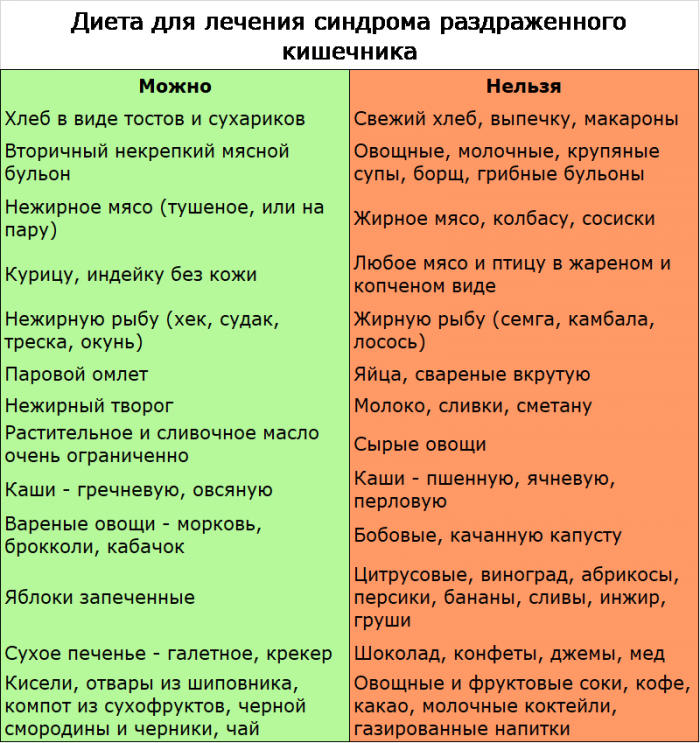
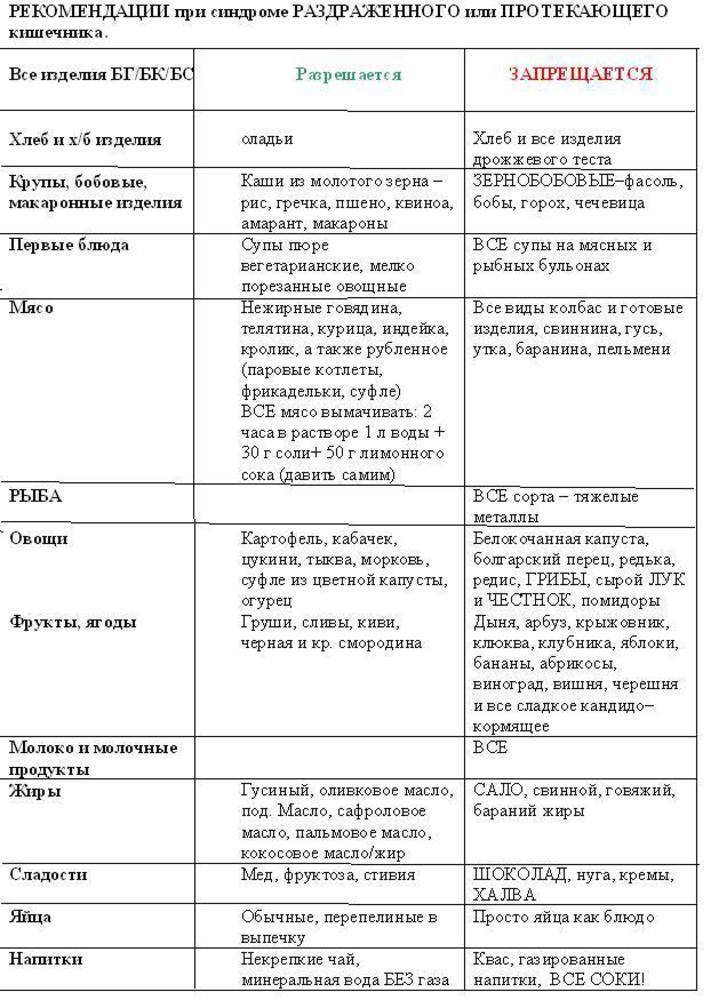
Диета при СРК
СРК – заболевание, при котором нарушается функция толстой кишки. Распространённые симптомы СРК включают спастическую боль в животе, вздутие, запор и диарею.
Для многих детей с СРК диета может помочь контролировать симптомы. Тем не менее, каждая диета будет немного отличаться, потому что виды продуктов, которые будут полезны для одного, могут навредить другому, и наоборот. Таким образом, одним из первых шагов для родителей, у которых дети страдают СРК, является знакомство с продуктами, которые, как известно, ухудшают симптомы заболевания.
Многие родители отмечают, что у детей с СРК диарея ухудшается после употребления определённых продуктов:
- молочные продукты;
- шоколад;
- кофеиновые напитки;
- пряные продукты;
- некоторые сырые овощи и фрукты, особенно брокколи и капуста;
- фруктовые соки;
- фасоль;
- лук;
- искусственные подсластители;
- высокожирные продукты, такие как масло, красное мясо и орехи.
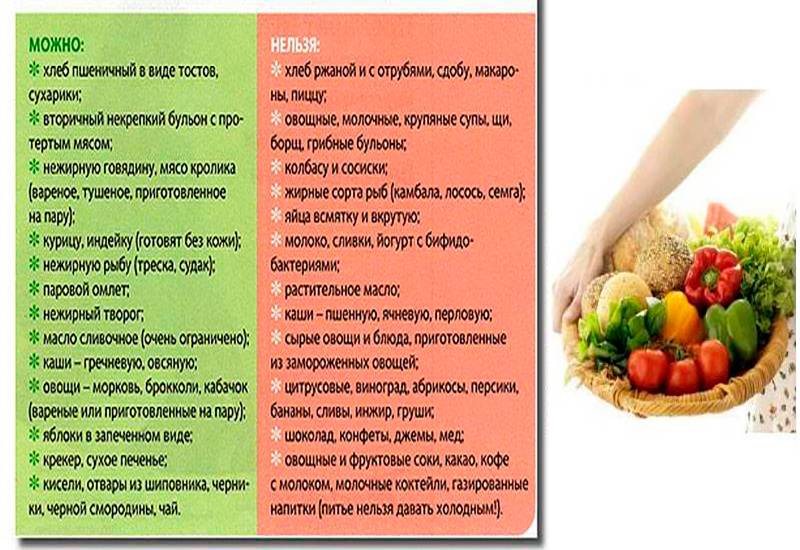
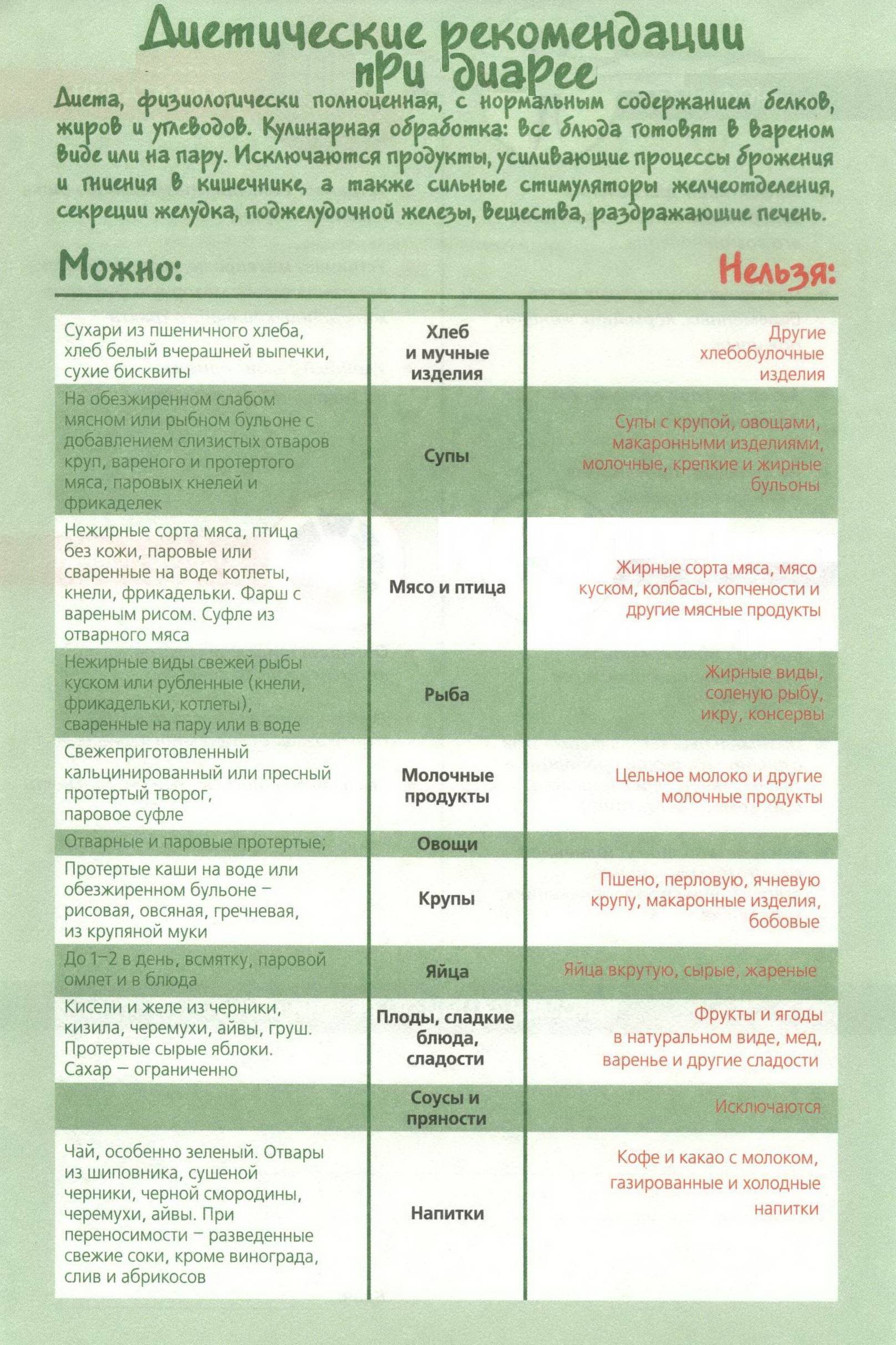
Диета при ротавирусной инфекции
Ротавирусная инфекция более известна под названиями «желудочный грипп» и «кишечный грипп». Это заболевание, которому подвержены не только дети, но и взрослые, но чаще всего оно отмечается у детей в возрасте до двух лет. Основными проявлениями болезни являются проблемы с ЖКТ (боль в животе, диарея, рвота), а также резкое повышение температуры.
К сожалению, на сегодняшний день не существует специальных лекарственных препаратов, которые могли бы эффективно противостоять ротавирусам. Основным лечением при этой инфекции является диета. Только она помогает снять воспаление в кишечнике и избавить малыша от неприятных симптомов.
Существует ряд основополагающих правил питания детей при ротавирусной инфекции:
- Не допускать обезвоживания. Как правило, из-за специфического вкуса дети не очень охотно пьют регидрон, позволяющий компенсировать потерю жидкости и минералов, а потому приготовьте компот, некрепкий чай, отвары ромашки или мяты.
- Не заставляйте ребенка есть. Если аппетита нет — пусть малыш пока только пьет.
- Питье и еду давайте часто и маленькими порциями, чтобы не вызвать рвоту.
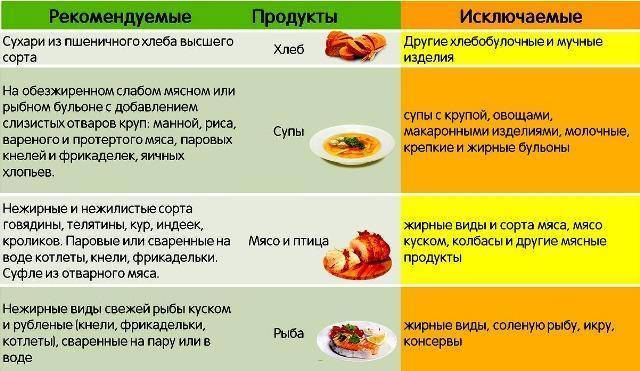
Теперь несколько слов о том, какой должна быть диета при ротавирусной инфекции у детей. В первые два-три дня основная задача — нормализация стула. Рацион малыша должен состоять из каш без добавления масла (лучше всего себя зарекомендовал рис), а также тушеных яблок. После того, как острота симптомов снизится, можно вводить и другие продукты:
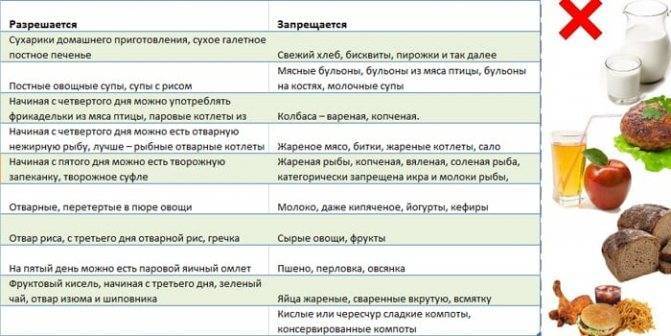
- Галетное печенье, сухарики домашнего приготовления (используйте только мякоть белого батона).
- Обезжиренные бульоны. Лучше приготовить овощной. Если все же готовите бульон на мясе или рыбе, то разрешен только вторичный.
- Супы с добавлением развариваемых круп.
- Омлет на пару.
- Паровые котлеты из курятины или индейки, отварная рыба (хек, треска, минтай).
- Картофельное пюре без добавления масла.
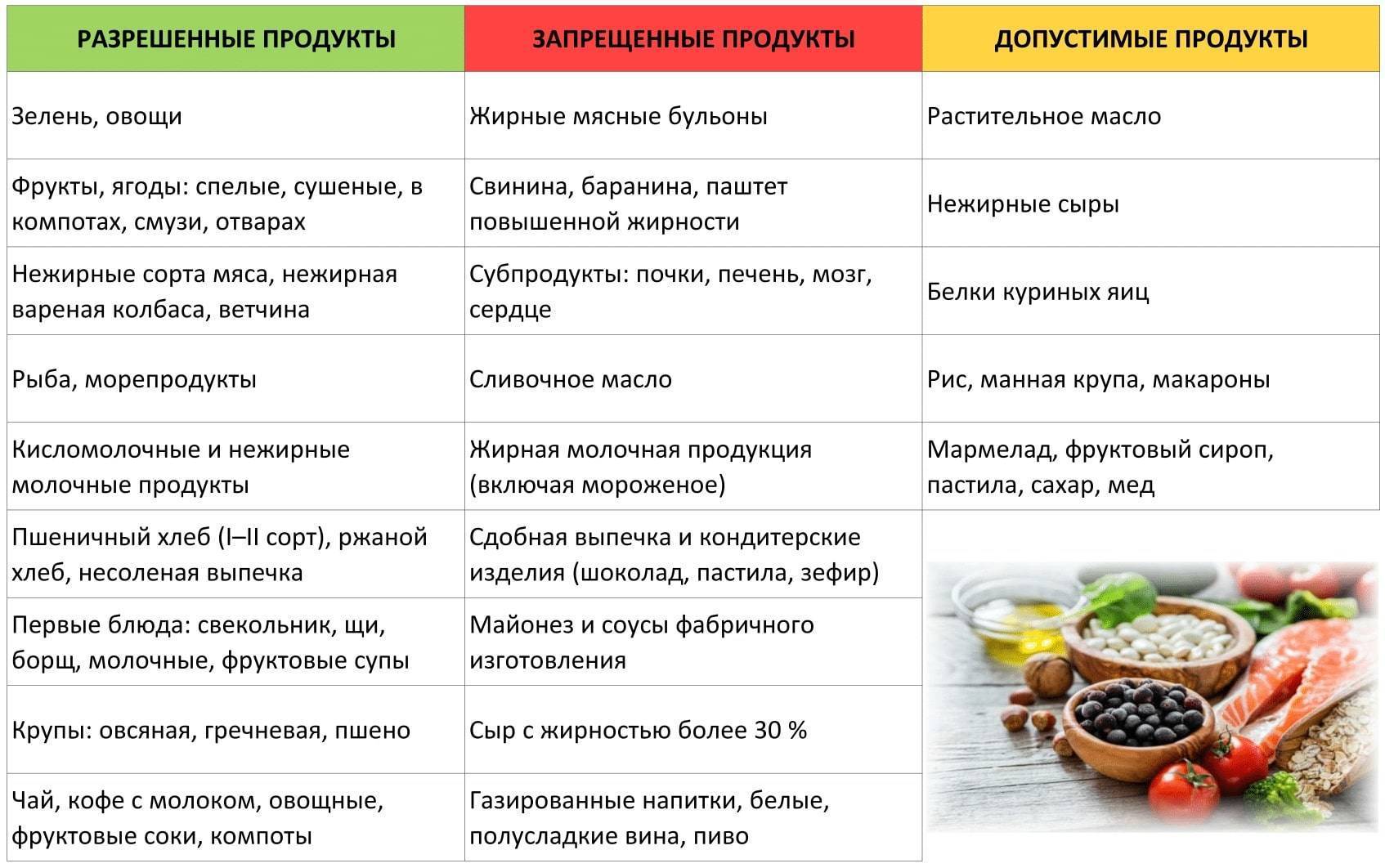
Обратите внимание, что во время острого течение заболевания и во время выздоровления из рациона должны быть полностью исключены продукты, которые могут вызвать обострение проблем с ЖКТ. Под запретом молоко, жирные сорта сыра и творога, мед, сахар и любые сладости, черный хлеб, сдоба, любая свежая выпечка, макаронные изделия, вареники, пельмени, бобовые во всех видах, жирные сорта мяса и рыбы, копчености, колбасные изделия, шоколад, какао, кофе, черный чай
Под запретом молоко, жирные сорта сыра и творога, мед, сахар и любые сладости, черный хлеб, сдоба, любая свежая выпечка, макаронные изделия, вареники, пельмени, бобовые во всех видах, жирные сорта мяса и рыбы, копчености, колбасные изделия, шоколад, какао, кофе, черный чай.
На общий стол малыша можно переводить исключительно через 10-14 дней после полного исчезновения симптомов заболевания.
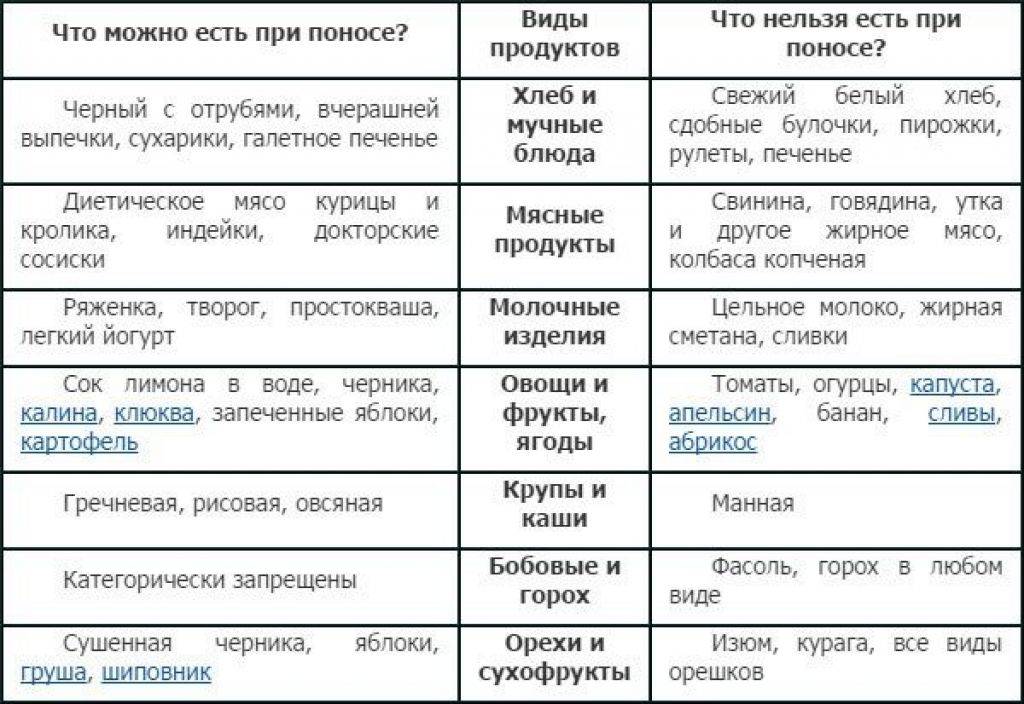
Какие продукты нужно кушать
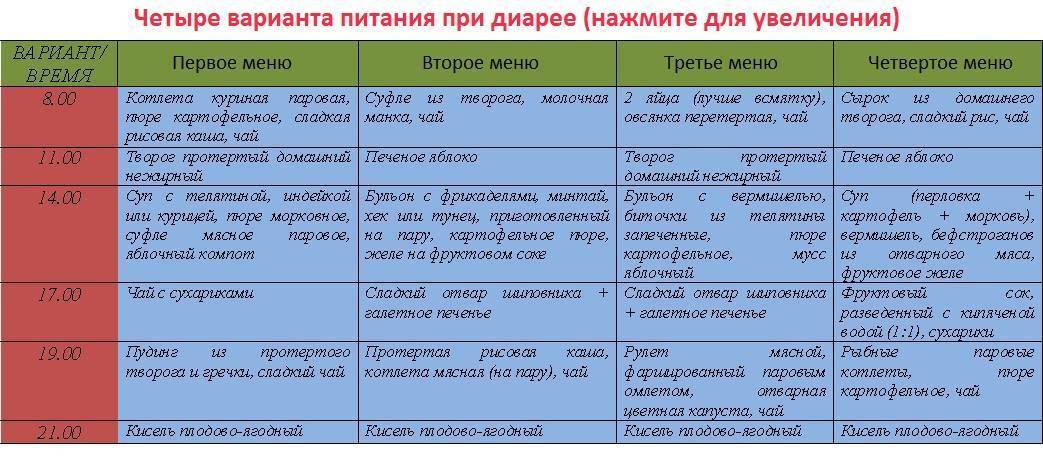
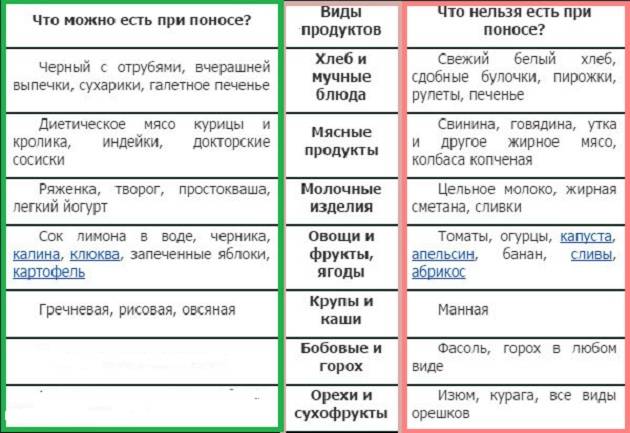
Что нужно кушать ребенку при диарее? Во время поноса кишечник находится в раздраженном состоянии, и последнее что хотелось бы в такой ситуации – это скушать именно тот продукт, который сильно усугубит ситуацию. А некоторые продукты и в обычной жизни могут вызвать симптомы диареи при неправильном употреблении. Так какие продукты стоит кушать во время заболевания?
В первый день при появлении симптомов лучше вообще отказаться от употребления какой-либо пищи. Однако стоит соблюдать строгий питьевой режим и употреблять как можно больше жидкости для восстановления равновесия и правильного водно-солевого баланса в организме.
Взрослому человеку каждый час во время бодрствования следует выпивать не менее половины стакана чистой воды, «Регидрона» или минеральной воды без газа. А вот что делать, если аппетит не пропал, и даже при плохом самочувствии хочется кушать? Какие продукты разрешены для употребления?

- Рисовая крупа в виде каши на воде, без добавления соли и сахарного песка. Желательно чтобы каша была сильно разварена в полужидком состоянии. Так же хорошо пить рисовый отвар, ведь он сам по себе способен справиться с недугом;
- Другие виды каш, за исключением овсянки, но приготовленные на воде без сливочного или растительного масла;
- Белковый омлет (несоленый) приготовленный на пару или в микроволновке;
- Домашние сухарики не сильно зажаренные, приготовленные в духовке или тостере без добавления специй, приправ и т.д.;
- Запеченные яблоки, груши и бананы.
Через 2-3 дня после первого симптома в рацион можно включить немного нежирного мяса или птицы (филе), так же можно приготовить и бульон, сварив его без специй, но с добавлением овощей и зелени. Всю пищу немного можно присаливать, но добавлять приправы нельзя категорически. Так же в качестве белковой пищи можно употреблять немного творога с 0% жирности, это поможет компенсировать недостаток белка, который сильно расходуется организмом во время диеты.
Восстановить минерально-витаминный состав можно при помощи овощей и свежей зелени. Но только не в свежем виде. Их необходимо отваривать, готовить на пару или запекать в духовке с каплей растительного масла. Начинать рекомендуется с картошкой, которая богата калием, а затем вводить остальные овощи и зелень.

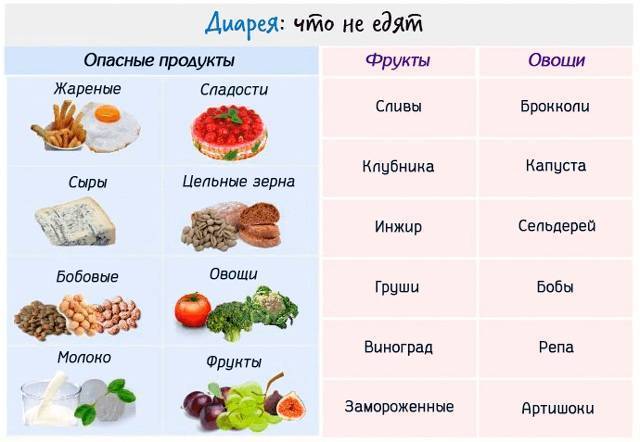
Продукты, запрещённые при диарее
Вот некоторые пищевые продукты, которые вы должны исключить при диарее у детей:
- Пряные блюда. Специи будут раздражать ЖКТ.
- Жареная еда. Добавленные жиры и масла могут быть тяжёлыми для чувствительного ЖКТ, и, более вероятно, симптомы ухудшатся.
- Сладости. Сахара, попадающие в толстую кишку, могут разрушить уже чувствительные бактерии, что ухудшает диарею.
- Продукты с большим содержанием нерастворимой клетчатки. Волокно помогает поддерживать работу системы пищеварения. Обычно это хорошо, но при поносе, нерастворимая клетчатка ухудшит симптомы.
Другие продукты, которые нельзя есть:
- большинство переработанных продуктов (полуфабрикаты);
- сырые овощи;
- продукты, приводящие к процессам брожения в кишечнике: цветная капуста, брокколи, капуста белокачанная;
- жирное мясо;
- молочные продукты;
- цитрусовые;
Важно кормить ребёнка часто и небольшими порциями вместо трёх или четырёх больших блюд
Профилактика поноса
У детей понос бывает часто, микрофлора кишечника у них еще несовершенна. Чтобы избежать расстройства, родителям нужно соблюдать такие правила:
- овощи и фрукты хорошо мыть;
- мясо и рыбу проваривать;
- детям до 6 лет нельзя давать грибы;
- нежелательно сырое молоко;
- воду обязательно кипятить или пропускать через фильтр;
- кормить малыша грудным молоком как можно дольше;
- вводить прикорм постепенно, только по рекомендации врача;
- не давать фаст-фуд, газировку, чипсы, ограничить количество сладостей.
При появлении диареи у ребенка нужно сразу перевести его на диетическое питание. Желательно также обратиться к врачу, чтобы выяснить причину расстройства. В легких случаях при соблюдении правил диеты стул нормализуется уже через 3–4 дня.

Правила использования
Дозировка напрямую зависит от состава препарата, его концентрации. Как правило, способ применения, регулярность использования средства указаны на упаковке. Вид дезинфекции выбирают исходя из частоты эксплуатации бассейна на даче. Так, при сильном загрязнении, если искусственный водоем используют редко, нет возможности заниматься профилактикой, а вода уже начала зеленеть, применяют шоковый метод. Он подразумевает однократное использование большого числа препаратов. После этого в бассейне нельзя купаться минимум 12 часов.
Медленная очистка бассейна подходит, если вода еще не начала цвести. Для этого используют таблетки, время растворения которых составляет около пяти дней. С этой же целью можно использовать прибор с таймером (специальный поплавок), который должен располагаться на поверхности воды. Похожее устройство применяют владельцы аквариумов, когда вынуждены надолго покинуть дом. Он «высвобождает» необходимое количество таблеток для чистки бассейна через определенное количество времени. Преимуществом этого варианта является то, что после него можно сразу заходить в воду и плавать. Дозировка всех препаратов выбирается в зависимости от размера бассейна. Так, например, для текущей обработки водоема объемом 2,5 м³ необходима 1 таблетка Лонгафора (20 г).
При сильном загрязнении применяют шоковый метод, высыпая в воду большое количество таблеток, после этого купаться нельзя как минимум 12 часовДля медленной очистки используют специальный поплавок-дозатор, который время от времени добавляет таблетки в воду
Вопросы по теме
Можно ли принимать стимбифид постоянно?
Да, можно принимать длительно.
Можно ли применять стимбифид во время кормления грудью?
Формально стимбифид противопоказан и при беременности, и при кормлении грудью. Смотрите инструкцию по применению.
Здравствуйте, можно ли принимать на бгбк диете?
Добрый день! Да, Стимбифид плюс соответствует требованиям Вашей диеты
Но пожалуйста обратите внимание, что надо не перепутать Стимбифид плюс 40 таб с Стимбифид 80 таблеток. Это немного разные препараты и Вам при Вашей диете подходит именно Стимбифид плюс 40 таблеток
Где купить Стимбифид Плюс?
Здравствуйте! https://stimbifid.ru/gde-kupit.html
Добрый день, у ребенка 12 лет (вес ребенка 34кг) показатель хэликобактер 1.15.Антибиотик не пьем. Пили де-нол две недели, плохо от него, помогает Иберогаст, еще пьем моторрикум. Заказали стимбифид плюс для эрадикации Хэликобактер. Пить натощак? Можно ли пить с Иберогастом? Нужно ли пить Омез 10мг, так как кислота есть, или достаточно Стимбифид плюс. Заказали 80 таблеток.
Ещё раз, здравствуйте! На курс 1 месяц необходима 1 большая (170 табл) или 4 маленьких (по 40 табл). Отличия Стимбифида и Стимбифида Плюс
Лоперамид
Изобретен в 1969 г, внесен в перечень основных ЛС (ВОЗ). Производится с 1973 г под брендом Имодиум. В РФ производится под торговыми наименованиями: Диара, Лопедиум, Веро-лоперамид, Лоперамид-Акри, Лоперамид.
Лоперамид обладает антисекреторной активностью, но этот вклад в его клиническую эффективность незначителен. Считается препаратом первой линии при самолечении. Изучался в различных рандомизированных контролируемых исследованиях, польза препарата установлена. Правда, в сочетании с антибиотиком, в одних испытаниях эффект есть, в других – нет.
Лоперамид, и другие агенты, снижающие моторику, не рекомендуются для детей и младенцев из-за потенциальных побочных эффектов со стороны ЦНС и теоретической возможности угнетения дыхания. Обычно не рекомендуются и при дизентерии из-за риска расширения толстой кишки, связанного с инфекционным колитом.
Тем не менее доказано, что лоперамид безопасен при лечении бактериальной дизентерии, если используется в сочетании с антибиотиками. Предполагается, что средства, снижающие моторику, увеличивают перенос кишечных энтеропатогенных бактерий в фекалиях, но доказательств мало.
По клинико-фармакологической и фармакотерапевтической группам лоперамид относится к противодиарейным средствам.
Механизм действия:
- Снижение тонуса, моторики гладких мышц кишечника. Эффект достигается за счет связи с опиоидными рецепторами, расположенными в стенке;
- Снижение перистальтики, удлинение продолжительности прохождения химуса по кишечнику. Эффект достигается за счет ингибирования высвобождения ацетилхолина, простагландинов;
- Замедление секреции и жидкости, и электролитов. Эффект доказан in vivo и in vitro, на животных и на людях. Достигается различными путями. Например, лоперамид воздействует на простагландин Е2, а PGE2 способствует выведению воды и солей. Кроме того, лоперамид напрямую воздействует на эпителиальные клетки кишечника, что приводит к ингибированию ионов хлора (хлоридов);
- Урежение позывов и повышение тонуса анального сфинктера.
Действие наступает быстро, продолжается 4-6 часов.
- Фармакокинетика. Абсорбция – около 40%. При первом прохождении через печень, подвергается интенсивному метаболизму. Через ГЭБ (гематоэнцефалический барьер) не проникает. В системный кровоток поступает лишь незначительное количество. Основной метаболизм – через печень.
- Показания. Снятие симптомов диареи различного происхождения (вирусная, аллергическая, лекарственная, инфекционная). При бактериальной диарее назначают в комбинации с противомикробными средствами.
- Дозирование. Взрослым принимать первоначально однократно 4 мг, затем 2 мг после каждого опорожнения кишечника. Максимальная дозировка в сутки – 16 мг. Для применения у детей необходима предварительная консультация со специалистом, детям от 9 до 12 лет назначают 2 мг (кратность 4 раза в день), детям 4-8 лет по 1 мг (кратность 3-4 раза в день).
- Побочные действия. Со стороны ЖКТ: вздутие, тошнота, запоры. Также сонливость, головокружение, утомляемость (со стороны ЦНС). Иногда кожная сыпь.
Противопоказания:
- запор;
- метеоризм;
- кишечная непроходимость;
- язвенный колит (в фазе обострения);
- псевдомембранозный колит, вызванный антибиотиками широкого спектра действия;
- дети до 4 лет;
- беременность (I триместр);
- непереносимость.
Особые указания:
Во время беременности (II и III триместры) назначают, если польза превышает риск для плода
В период лактации не рекомендуется, поскольку проникает в грудное молоко.
При нарушении функции печени назначают с осторожностью, особенно при недостаточности.
Если эффект отсутствует в течение 1, максимум 2 дней, необходимо обратиться к врачу.. Лекарственное взаимодействие:
Лекарственное взаимодействие:
- колестирамин уменьшает эффективность (но предположительно);
- ко-тримоксазол, ритонавир при одновременном приеме повышают биодоступность лоперамида, поскольку его метаболизм при первом прохождении через печень замедляется.