Возбудитель паразитарной инфекции – острица
Энтеробиоз провоцируется паразитом острицей. Этот гельминт – круглый червь, относящийся к классу нематодов. Он имеет некоторые особенности внешнего вида. Самки вырастают до длины 9-12 мм, у них есть «хвост» – заостренный конец. Он сильно травмирует слизистую оболочку кишечника, когда глист находится в организме. Самцы меньше самок в 2-3 раза, а их «хвосты» загнуты по спирали.
Взрослые гельминты живут в слепой кишке и в конце тонкого кишечника. Ночью самки из слепой кишки выползают через анальное отверстие. В это время анальный сфинктер у человека расслаблен, поэтому глистам ничего не мешает. Когда самка острицы выползает, она откладывает яйца в перианальных складках. Яиц очень много – до 15 тысяч. Отложив их, самка погибает. Весь цикл ее жизни – примерно месяц. Яйца устойчивы к факторам внешней среды и способны до 3 недель сохранять жизнеспособность. Они пачкают одежду и постельное белье.
Через несколько часов зародыш из яйца становится личинкой, которая уже сама начинает паразитировать. Таким образом энтеробиоз распространяется. Острицы могут проникать в толщу слизистых покровов кишечника, провоцируя образование гранулем. Иногда глисты переползают во влагалище, матку и яичники. Из-за этого женские органы воспаляются.
Какие болезни кожи вызывают зуд
Существует огромный перечень патологий, течение которых сопровождается кожным зудом. На первом месте по частоте клинических случаев дерматологические проблемы. Опишем краткое каждое из часто встречаемых у детей патологических состояний.
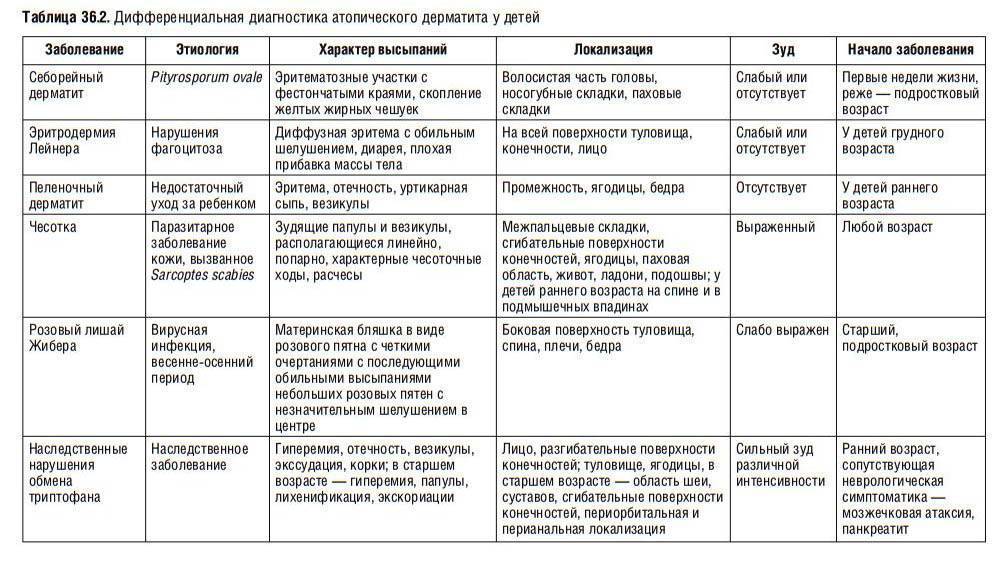
- Атопический дерматит. Это заболевание связано с нарушением барьерной функции кожных покровов. Исследования ученых показали, что у большинства страдающих от дерматита детей изменен ген, кодирующий определенный белок. В результате кожа утрачивает способность противостоять обезвоживанию, то есть теряется способность организма давать иммунный ответ. Основные симптомы атопического дерматита:
- сухость дермы;
- жжение;
- сильнейший зуд;
- покраснение.
Нередко впервые заболевание дает о себе знать на первом году жизни ребенка.
Опасные факторы
Среди основных причин заболевания:
- Неблагоприятный микроклимат в помещении;
- Повышенная потливость;
- Некоторые средства ухода: мыло, разные ароматические отдушки, порошки;
- Влияние пищевых аллергенов (продукты с большим содержанием белков);
- Пылевые клещи;
- Инфекционные болезни кожи.
Грамотный уход за кожей ребенка входит в комплекс терапии. Для борьбы с зудом нередко используются седативные средства.
- Крапивница – это заболевание, имеющее аллергическую природу происхождения. Провоцирующим агентом может стать любой продукт питания, лекарство либо укус насекомого. После контакта с аллергеном вскоре на коже ребенка появляется мелкопузырчатая сыпь, напоминающая ожог от крапивы. Отсюда и такое название. Чаще всего крапивница проходит самостоятельно после приема антигистаминного средства. Но всегда есть риск развития отека Квинке. Поэтому родители должны контролировать состояние малыша.
- Контактный аллергический дерматит охватывает только локальный участок кожной поверхности, который подвергался атаке раздражителя. Роль провоцирующего фактора может сыграть воздействие на кожу ребенка медикаментов, пыльцы растений, косметики, металлов. После контакта появляются высыпания и зуд. Обычно после нейтрализации раздражителя зуд прекращается.
- Потница чаще встречается у малышей до года. Основной причиной появления мелкоточечной сыпи и кожного зуда считается повышенная потливость ребенка, вызванная нарушением терморегуляции. Как правило, после нормализации условий окружающей среды явления потницы исчезают бесследно.
- Инфекции. Кожный зуд является частым спутником вирусных болезней у детей: пиодермия, ветрянка, скарлатина, грибковые поражения. По мере стихания основной симптоматика зуд кожи тоже уменьшается. Лечение каждой патологии определяется только врачом.
- Паразитарные болезни. В этой группе два распространенных заболевания – чесотка и педикулез. Первая болезнь вызывается маленькими клещами, которые буквально “вгрызаются” в кожу ребенка, проделывая там ходы. При чесотке зуд настолько нестерпимый, что ребенок расчесывает кожу до крови. Заражение происходит от носителя паразита.
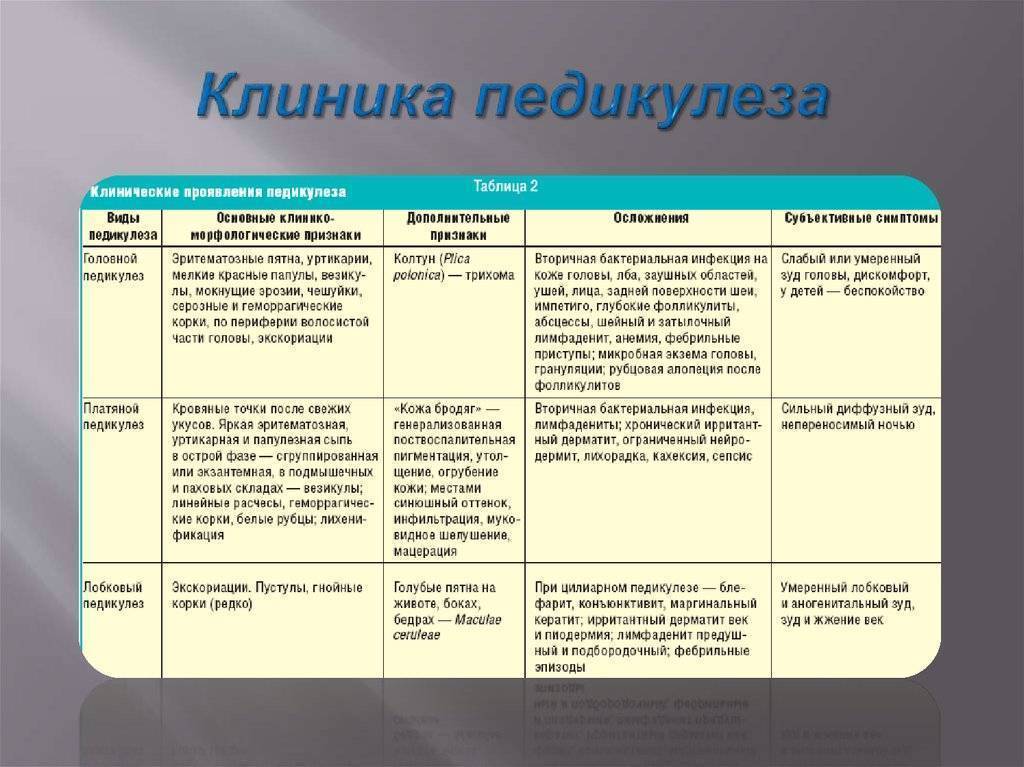
Педикулез поражает волосистую часть головы. Заболевание вызывается вшами, которые откладывают целые колонии яиц. Гниды можно увидеть невооруженным глазом.
- Укусы насекомых тоже могут вызвать сильнейший зуд. Чаще всего дети страдают от комариных укусов, но стать источником неприятностей также могут пчелы, мошки, оводы и клопы. Если зуд после укуса не проходит, следует для устранения неприятной симптоматики использовать антигистаминные средства. При пчелиных укусах лучше сразу показать ребенка врачу, так в жале насекомого содержатся ядовитые компоненты.
- Аквагенный зуд – это особая реакция, которая развивается в течение нескольких минут после контакта с водой. Раньше подобное явление встречалось крайне редко в практике дерматологов, но сегодня аквагенный зуд наблюдается даже у совсем маленьких детей. Точные причины пока не установлены, но есть предположение, что причиной патологического зуда является сама вода, то есть ее качество.
- Психогенный зуд у детей может отмечаться при различных расстройствах психики, не связанных с поражением кожных покровов. Это означает, что лечением подобных состояний детский дерматолог не занимается.
- Другие заболевания. Нередко кожный зуд сопровождает некоторые системные заболевания. Например, такое явление часто наблюдается при сахарном диабете, хронических заболеваниях печени и почек. Часто появлению кожного зуда не предшествуют высыпания. Но в любом случае этот симптом указывает на наличие определенных проблем. Поэтому задача медиков – найти причину дискомфорта, а потом устранить ее эффективно без ущерба для здоровья ребенка.
Лечение чесотки
Если вы заразились чесоткой, немедленно обратитесь к дерматологу, так как откладывая лечение, вы подвергаете опасности других людей. Самостоятельное лечение нередко заканчивается возобновлением чесотки, так как нарушаются схемы и правила использования лекарственных препаратов.
Дети, посещающие школу или детский сад, на время лечения не допускаются до занятий. Если в детском коллективе есть и другие заболевшие, как правило, остальным детям тоже назначается профилактическое лечение. Тоже самое касается членов семьи больного и людей, бывших с ним в близком контакте.
Взрослым из декретированных групп на время лечения выдается больничный лист. Для профилактики заражения окружающих нужно свести к минимуму телесные контакты с другими людьми на время лечения, пользоваться индивидуальными средствами гигиены, постельным бельем, полотенцем, воздержаться от секса.
Средства от чесотки
Для лечения чесотки применяют средства для местного использования. Они втираются в кожу на ночь. Время воздействия лекарственного вещества должно быть обычно не меньше 12 часов. Обычно для лечения чесотки используется крем или мазь. При чесотке у детей обрабатывают всю поверхность кожи. У взрослых средство наносят на тело, исключая область лица и головы на сухую кожу. Нельзя наносить средство после горячей ванны. При нанесении на горячую кожу средство быстро впитывается, а не остается в области чесоточных ходов. Также следуйте советам ниже.
Наносите крем или лосьон в соответствии с указаниями в листке-вкладыше, прилагаемом к лекарству.
Уделяйте особое внимание труднодоступным областям, таким как спина, ступни, половые органы, между пальцами и под ногтями. Воспользуйтесь ватным тампоном или старой зубной щеткой, чтобы нанести средство под ногти, а затем положите этот тампон или щетку в пакет и выбросьте. Оставьте средство на коже на 8–24 часа (в зависимости от конкретного лекарства), а затем тщательно смойте
Прочтите в инструкции к препарату, на какой срок нужно оставлять средство на коже
Оставьте средство на коже на 8–24 часа (в зависимости от конкретного лекарства), а затем тщательно смойте. Прочтите в инструкции к препарату, на какой срок нужно оставлять средство на коже.
Если в течение этого времени лекарство с определенных участков кожи смывается, наносите его вновь.
Выстирайте постельное белье, одежду для сна и полотенца после первого нанесения лекарства.
Повторите процедуру столько раз, сколько указано в инструкции или рекомендовано врачом. Некоторые препараты используют ежедневно, несколько дней подряд, другие двукратно, с интервалом в 3-4 дня.
Если через две недели зуд не пройдет, а на коже появятся новые чесоточные ходы, обратитесь к врачу повторно. Иногда выздоровление затягивается на месяц и более. Врач может порекомендовать еще один курс лечения или назначить другой препарат. При возникновении продолжительных побочных эффектов обратитесь к врачу. Помимо средств от чесотки врач может назначить антигистаминные средства — лекарства, помогающие снять зуд и воспаление кожи. Этот тип лекарств может вызывать сонливость. Если это происходит, воздержитесь от управления автомобилем или тяжелой техникой.
Какие анализы сдают при чесотке
Основной вид анализа при чесотке – это дерматоскопия. Снимается верхний слой кожи, подверженный сыпью, чесоточными ходами и прыщами. В этом срезе можно увидеть взрослых особей клеща, личинок, яйца паразита.
Проводится дерматоскопия следующим образом:
- Врач осматривает больного, находит подходящий участок для соскоба. Это иногда не расчесанный чесоточный ход.
- На кожу наносится жидкий парафин или другое средство.
- С кожи срезается тонкий слой скальпелем или глазными ножницами.
- Биоматериал изучают под микроскопом.
- Если результаты получились сомнительными, берется соскоб с другого участка.
- Подтверждает диагноз наличие личинок, яиц или клеща.
Диагностика заболевания не предполагает предварительной подготовки больного к процедуре. Есть лишь несколько условий:
- не применять мази и кремы перед посещением врача;
- не рекомендовано также принимать антигистаминные препараты;
- нельзя использовать косметические средства на пораженных участках;
- принимать душ в день процедуры можно лишь с помощью обычной воды, без гигиенических средств;
- не использовать бактерицидных средств перед диагностикой.
При соблюдении этих небольших правил диагноз получится наиболее точным.
Классификация заболевания и симптомы
Существует типичная форма сыпи с присущими ей чесоточными ходами, а также апатичные формы. К последним относятся:
- Чесотка, у которой нет ходов
Появляется, если причиной заражения стали личинки. Больных мучает зуд из-за попадания паразитов в организм, но ходов нет потому, что личинки не способны прогрызть их. Однако чесотка это длится всего пару недель, до тех пор, пока насекомые не созреют и не вырастут. - Болезнь чистоплотных (инкогнито)
Отличается невнятной клинической картиной. Такая болезнь развивается у человека, который очень часто моется, тем самым смывая большую часть паразитов с тела. - Скабиозная лимфоплазия
Отличается тем, что около пораженных мест образуются небольшие плотные узлы багрового оттенка. Они сильно зудят. Узлы часто сливаются в бляшки, образуя сухую корочку. Сыпь остается на коже на протяжении 2-6 недель с момента появления чесотки. Это считается осложнением, поскольку больше всего от такого поражения страдает лимфоидная ткань. - Скабиозная эритродермия
Развивается у тех, кто заболел чесоткой, одновременно употребляя противоаллергические или гормональные препараты. Больные не страдают от зуда, следовательно, не чешут и не стирают кожу, оставляя большую часть паразитов невредимыми. Следовательно, их популяция увеличивается быстрее обычного, и клещи начинают распространяться даже в местах с повышенным количеством сальных желез. Ходов больше обычного. Кожа отличается сухостью, краснотой и уплотнениями около суставов. - Норвежская форма
Встречается очень редко. Она возникает на фоне подавления иммунитета, например, прием препаратов, усиливающих выработку гормонов, цитостатиков или при иммунодефиците. Болезнь схожа с эритродермией, однако количество паразитов в организме больше, чем при любой другой форме заболевания. На пораженных местах появляются толстые корки серого и бурого цвета (по 3 мм в толщину). Под ними обитают клещи. Поражается весь эпидермис, а также ногти. Болезнь становится системной – у человека повышается температура, а также увеличиваются лимфоузлы. - Детская
Особенность в том, что она распространяется по телу ребенка сильнее, чем по телу взрослого. У ребенка поражения найти даже на лице, голове, стопах и ладонях. У младенцев могут быть поражены ногти. На коже появляется очень много везикул и красных бугорков. - У пожилых людей
Чесотка пожилых людей характеризуется небольшим количеством симптомов. Чесоточных ходов меньше обычного, но вот количество расчесов и корочек очень большое.
Инкубационный период появляется или отсутствует в зависимости от того, подвергся ли человек заражению через личинку или через самку. В последнем случае инкубационного периода практически нет, симптомы проявляются сразу. Если личинка, с момента заражения до момента проявления первых симптомов пройдет 2 недели (это время нужно, чтобы личинка выросла).
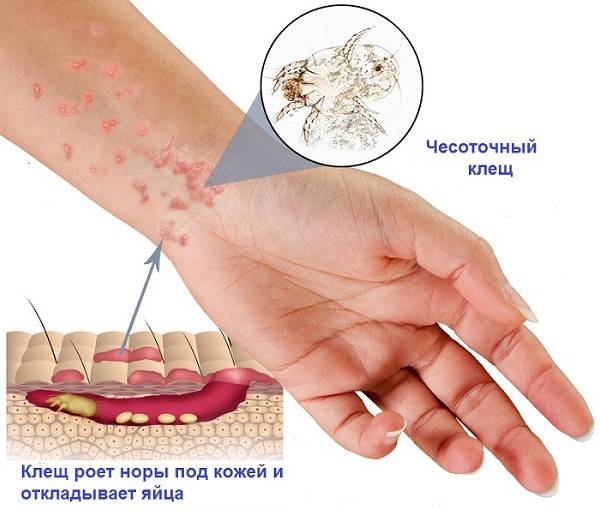
Зуд – основной симптом, от которого страдают зараженные. Он указывает на деятельность паразита. Он может, как присутствовать только в отдельных участках кожи, так и распространятся по всему организму (кроме лица и мест на голове, покрытых волосами). Один из самых основных симптомов, указывающих, что человек заражен именно чесоткой – то, что зуд возникает преимущественно вечером и ночью.
При типичной чесотке также появляется чесоточный ход. Он представляет собой белую полосу, длиной от 5 до 7 мм. Чесоточных ход возвышается над эпидермисом. Чаще всего он образуется в следующих местах:
- складки между пальцами
- лучезапястный или локтевой сустав
- сгибательные поверхности
- передняя или боковые части живота
- подмышки
- в области груди (у представителей женского пола)
- возле гениталий (у представителей мужского пола)
При стандартном заболевании ходы не образуются в следующих местах:
- спина (верхняя часть)
- шея
- лицо
- волосяной покров головы
Причина в том, что в этих местах располагается самое большое количество сальных желез. Последние вырабатывают жир, который забивает ходы вентиляции, лишая паразитов доступа к кислороду.
Еще один симптом, когда на теле появляются небольшие плотные бугорки вокруг фолликул, так называемые папулы. Именно в них обитают личинки до момента созревания. Они предпочитают следующие места:
- передняя и боковые части туловища
- бедра
- ягодицы
Есть и другие проявления:
- Везикулы. Представляют собой пузырьки с прозрачным содержимым. Образуются на кистях, стопах и запястьях.
- Пустулы. То же, что и везикулы, но отличаются наличием гноя. Это указывает на заражение бактериями.
- Кровянистые корочки.
- Расчесы.
Все эти симптомы представляют собой побочную (аллергическую) реакцию на паразитов, продукты их жизнедеятельности, повреждения ткани и размножение там бактерий.
Причины псориаза у детей
Во всем мире не прекращаются исследования для выявления причин появления этой болезни. Однако до сих пор они достоверно не установлены. Основная теория – это генетическая предрасположенность.
В качестве провоцирующих факторов ученые называют:
- травмирование кожи;
- литий-содержащие лекарства;
- инфекционные болезни;
- расстройства метаболизма;
- нарушение функции эндокринной системы;
- стрессы;
- курение и употребление алкоголя (касается взрослых и подростков);
- слабый иммунитет.
В норме клетки кожи созревают за 30 дней, а при этом заболевании – за 4-5. Вследствие этого формируются папулы. Те же самые нарушения обнаруживаются и во внешне здоровых тканях, а не только в местах высыпаний.
Названия мазей от клещей
Названия мазей | Фармакодинамика Фармакокинетика | Способ применения и дозы | Условия хранения Срок годности |
Мазь от подкожного клеща | |||
Метрогил | Эффективная мазь от клеща на лице, обладающая широким антибактериальным спектром. Хорошо проникает в поверхностные и глубокие слои кожи. | Наносят тонким слоем на чистую кожу, можно под повязку. Эффект проявляется на протяжении нескольких недель использования. | Хранят при комнатной температуре, до 3-х лет. |
Трихопол | Мазь от клеща Демодекс на основе метронидазола. Уничтожает клещей, стабилизирует защитную функцию кожи, устраняет признаки воспаления. | Наносят на пораженные участки, можно в сочетании с пероральным приемом Метронидазола. | Хранят в сухом затемненном месте, до 2-х лет. |
Орнидазол | Противопротозойное и антимикробное средство на основе нитроимидазола. Имеет широкий спектр воздействия, кроме аэробных микроорганизмов. | Используют несколько раз в день в сочетании с основным лечением. | Сохраняют при комнатной температуре, до 3-х лет. |
Ихтиоловая мазь | Мазь обладает местным антисептическим и антивоспалительным эффектом, оказывает кератостатическое и противозудное действие. | Наносят равномерным слоем 1-2 раза в день. | Хранят не менее 3-х лет при температуре до +25°C. |
Мазь Ям | Мазь от постельных клещей, обладает акарицидным и фунгицидным действием. | Перед применением мазь перемешивают и легко втирают в пораженные участки кожи, оставляют на 5-15 минут и смывают водой. Процедуру повторяют 2 раза в сутки, на протяжении 1-2 месяцев. | Сохраняют при комнатной температуре 1 год, а после вскрытия флакона – 2 недели. |
Мазь от ушного клеща | |||
Аверсектиновая мазь от ушного клеща | Препарат, активное вещество которого губительно действует на паразита. Мазь малотоксична и гипоаллергенна. | Используют для аппликаций на пораженную зону. | Хранят в прохладном месте до 2-х лет. |
Оридермил | Антипаразитарная и антимикробная мазь на основе неомицина и нистатина. | Вводят в ушной канал 1-2 раза в сутки через день, на протяжении одной недели. | При обычной температуре – полтора года, а после открытия баночки – 2 месяца. |
Мазь Вишневского | Антимикробное, вяжущее и подсушивающее средство на основе ксероформа и дегтя. | Наносят с тампоном два раза в сутки. | Сохраняют при температуре до +18°C до пяти лет. |
Мазь от глазных клещей | |||
Демалан | Многокомпонентная мазь на основе нитроимидазола, используется для лечения и профилактики бактериальных и паразитарных поражений, а также при демодекозном блефарите. | Наносят на границы верхнего и нижнего века 1-2 раза в сутки, предпочтительно на ночь. Термин лечения – 45 дней. | Хранят в холодильнике на протяжении одного года от даты производства. |
Цинко-ихтиоловая мазь | Вяжущий, подсушивающий и дезинфицирующий препарат. | Наносят на пораженную зону 1-2 раза в сутки. | Сохраняют в прохладном месте, до 5 лет. |
Мазь от чесоточного клеща | |||
Серная мазь | Мазь от чесотки с обеззараживающим действием. | Используют на пораженных участках по мере необходимости. | Сохраняют в прохладном месте, до 3-х лет. |
Бензилбензоат | Препарат, обладающий отравляющим действием на возбудителей чесотки. | Суспензию на основе бензилбензоата втирают в кожу, после чего не смывают 3 часа. | Хранят одну неделю после приготовления, в прохладном месте. |
Цинковая мазь | Антисептик, вяжущий и подсушивающий препарат. | Используют тонким слоем до 2-х раз в день. | Сохраняют в прохладном месте, до 3-х лет. |
Мазь после укуса клеща | |||
Бацитрацин | Мазь, содержащая бацитрацин-цинк – эффективный антибиотик с широким спектром антибактериальной активности. | Препарат используют 2-3 раза в сутки, возможно нанесение под повязку. Длительность терапии – 7 дней. | Мазь следует хранить при температуре не более +25°C. |
Полимиксин | Мазь, действие которой направлено преимущественно против грамотрицательных бактерий. | Наносят на пораженное место 1-2 раза в сутки на протяжении одной недели. | Сохраняют в сухом месте, до трех лет. |
Диагностика чесотки
Болезнь предварительно диагностируют по характерным признакам, а также после визуального осмотра. Однако для подтверждения диагноза врач обязательно направит на прохождение нескольких тестов.
Есть разные методы обнаружения чесоточного клеща:
- тонкий срез эпидермиса острым скальпелем;
- извлечение паразита специальной иглой;
- соскоб с кожи с использованием щелочи или молочной кислоты.
Чаще применяют два последних метода. Задача врача обнаружить необходимые места для взятия биоматериала на анализ. А именно: чесоточные ходы, где может находиться паразит. Для успешного обнаружения таких ходов применяют красящие вещества – спиртовой раствор йода или анилиновые красители.
Для того, чтобы при взятии материала на анализ, активизировать клещей, кожу предварительно нагревают или смазывают маслом.
Если все же не удается найти возбудителя, применяют метод диагностики ex juvantibus. Это назначение противочесоточных препаратов. При наличии чесотки, такие препараты дают хорошую динамику, состояние больного улучшается.
Лекарственные препараты для лечения чесотки
В настоящее время для лечения чесотки применяется достаточно большое количество препаратов. Вот некоторые из них.
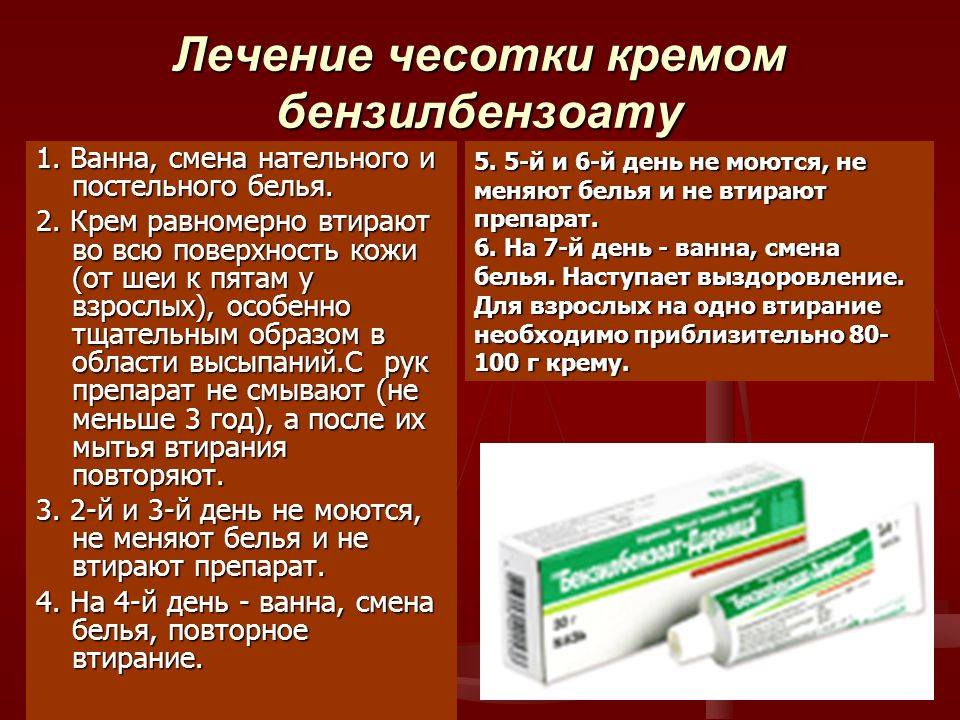
Бензилбензоат, эмульсия (20% – для взрослых, 10% – для детей). Для ее приготовления в 780
мл теплой кипяченой воды растворяют 20 г зеленого мыла (при его отсутствии – хозяйственного мыла или шампуня)
и добавляют 200 мл бензилбензоата. Суспензию хранят в темном месте при комнатной температуре не более 7 дней
с момента приготовления. Втирают суспензию во весь кожный покров, кроме головы, лица и шеи.
Начинают с одновременного втирания препарата в кожу обеих кистей, затем втирают в левую и правую верхние конечности, потом в кожу туловища (грудь, живот, спина, ягодицы, половые органы), и, наконец,
в кожу нижних конечностей до пальцев стоп и подошв. Для эффективного лечения чесотки ежедневно проводят два последовательных втирания в течение 10 мин с 10–минутным перерывом (для обсыхания кожи) 2 дня
подряд. После обработки меняют нательное и постельное белье. На третий день больной должен вымыться и вновь поменять белье. Иногда, при сильных формах заболевания курс продлевают до 3 дней или проходят повторный курс через 3 дня.
Для лечения детей до 3 лет применяют 10% раствор, который готовят путем разбавления 20% суспензии равным объемом кипяченой воды. Детям препарат рекомендуется слегка втирать в кожу
волосистой части головы и лица, но так, чтобы он не попал в глаза.
Бензилбензоат, входящий в состав водно–мыльной суспензии хорошо проникает в кожу и имеет мягкий анестезирующий эффект. Он успешно применяется для ускоренного лечения чесотки.
Недостатком данного препарата является сильное местное раздражающее действие, что может вызвать болезненность при нанесении его на кожу.
Мази, содержащие серу или деготь (мазь Вилькинсона, 20–30 % серная мазь), втирают в течение 10 мин в кожу всего тела, за исключением лица и волосистой части головы. Особенно энергично надо втирать мазь в местах излюбленной локализации высыпаний (кисти, запястья, локти, живот). Втирания производят пять дней подряд на ночь. Через день после последнего втирания мази моются с мылом, меняют нательное и постельное белье, верхнюю одежду. В области с более нежной кожей (половые органы, околососковая область, пахово–бедренные и другие складки) во избежание раздражения мазь втирают осторожнее. Эти мази обычно не назначают лицам с нежной кожей (особенно детям), а также больным с экземой.
Лосьон линдана 1% наносят однократно на всю поверхность кожи и оставляют на 6 часов, затем смывают. Наиболее удобен линдан в виде порошка в условиях жаркого климата (15,0–20,0 г порошка втирают в кожу 2–3 раза в день, через сутки принимают душ и меняют белье). Препарат может быть использован также в виде 1% крема, шампуня или 1–2% мази. Обычно достаточно однократной обработки человека с экспозицией в 12–24 часа для полного излечения. Линдан обладает высокой эффективностью, но в связи с достаточной токсичностью его применение категорически запрещено у детей (особенно до 2 лет), беременных, больных с множественными расчесами, больных, страдающих экземой, атопическим дерматитом. Препарат токсичен! Он может служить причиной необратимых умственных расстройств, вплоть до эпилептических припадков и шизофрении.
Перметрин является эффективным и безопасным препаратом для лечения чесотки. После однократной обработки на ночь процент излечившихся составляет 89–98%. Препарат оставляют на 8–12 часов, после чего следует вымыться с мылом и надеть чистое белье. Процедуру можно повторить в период от 7 до 10 дней, если остается живой возбудитель.
Раствор эсдепалетрина и пиперонила бутоксида наносят в вечернее время на кожные покровы от шейной области до подошв. Обрабатывают зараженного, а также и других членов семьи. Через 12 часов необходимо тщательно вымыться. Препарат применяется во всех возрастных группах и не имеет противопоказаний. При необходимости возможно повторное использование препарата через 10–12 дней после первичной обработки. Эффективность данного средства составляет 80–91%, причем даже в случае излечения зуд и другие симптомы могут сохраняться еще 8–10 дней.
При лечении детей и новорожденных во время распыления препарата необходимо прикрыть им рот и нос салфеткой.
Классификация
Помимо обычной формы заболевания, выделяются еще атипичная форма и псевдочасотка.
Разновидности чесотки:
- Типичная форма. Все проявления обычные, зуд сильный, присутствует сыпь, чесоточные ходы.
- Чесотка без ходов. Развивается при паразитировании личинок на поверхности кожи до вылупления взрослых особей. Образовываются папулы и везикулы на коже. Длится 2-3 недели.
- Узелковая форма. Аллергия проявляется в виде гладких чешущихся узелков красноватого цвета. Выявляется при длительном течении болезни, повторном заражении, или уже после проведенного лечения.
- Дискретная форма. Клещи активно не размножаются, причины неизвестны. Зуд и воспалительные процессы отсутствуют, отмечаются отдельные участки обитания клещей.
- Зерновая форма. Возбудитель – пузатый клещ, паразитирует на насекомых. Контакт с соломой или зерном приводит к высыпаниям на шее, спине, руках. После курса лечения сыпь держится еще несколько недель.
- Псевдочасотка. От чесоточных клещей, обитающих на коже животных. Они не образовывают ходы, вызывают зуд и воспаление. Другим людям не передается от человека. Излечивается сама, т. к. такие клещи не могут выживать на коже человека.
- Норвежская форма. Редко встречается у детей, ей подвержены больные с ВИЧ, онкологией и другими состояниями иммунодефицита. Чесоточные ходы крупные, клещей очень много, воспаление сильное, образовываются папулы и коросты на коже.
Диагноз ставится на основе жалоб пациента, характера высыпаний, наличия чесоточных ходов и обнаружения самих клещей при осмотре под микроскопом.
Чем опасна чесотка?
Чесотка опасна осложнениями. Если лечить не правильно, недолечить или запустить болезнь, могут возникнуть серьезные кожные заболевания из-за попадания в ранки инфекций. Наиболее частые осложнения:
- Аллергическая реакция. Организм реагирует на токсины, выделяемые паразитами, образуются прыщи, которые зудят. Аллергия может появиться и в результате использования каких-либо некачественных или неподходящих лекарственных средств против чесотки.
- Посткабиозный дерматит. Некоторые противочесоточные препараты могут вызвать сбой в иммунной системе и привести к вторичным высыпаниям на коже. Они могут держаться до 3 недель и сильно зудеть.
- Альбуминурия. Некоторые противопаразитарные препараты способны провоцировать заболевание почек. Болезнь определяют по анализам мочи.
- Присоединение инфекции. Когда сильно чешется кожа, человек не может себя контролировать и расчесывает прыщи на коже. Бактерии легко попадают на поврежденную поверхность и вызывают фурункулез, микробную экзему.
- Гиперемия. На участках кожи, пораженных клещом, увеличивается приток крови, в следствие чего образуются обширные красные пятна.
При грамотных действиях врача и правильно подобранной схемы лечения эти осложнения маловероятны. Лечение чесотки всегда индивидуально.
При отсутствии должного лечения чесотка имеет риск перейти в хроническую форму. И тогда она длится на протяжении многих лет, имея периоды обострения и ремиссии.
Чесотка – болезнь бедных?
Что вам приходит в голову при словах «чесотка» или «клещ»? Гражданская война? Беспризорники? Голод и разруха? А как насчет наших благополучных дней? Живет обычный с виду гражданин: работает или учится, ездит в общественном транспорте, ловит рыбу и купается в местном озерце, пробует фрукты на рынке, здоровается и пожимает руку знакомым. Иногда, правда, у него возникает некоторое беспокойство: то там, зачешется, то тут, трещинки на коже, узелки… Терпит, терпит наш гражданин, пока не соберется со временем и не отправится на визит к . А там, на него, словно ушат холодной воды – у вас, батенька, чесотка! «Как? Быть не может!»- вскричит наш гражданин. «Жена – хозяйка, какую поискать – дом в чистоте и порядке содержит! Ни пылинки, ни песчинки! Сам каждый день душ принимаю, хожу только в чистом! Как такое может быть? Откуда?» В том-то и беда, чтобы заразиться чесоткой, не обязательно разводить дома антисанитарию иди общаться с бездомными – достаточно взяться, например, за ручку двери, за которую до вас брался инфицированный человек. И все.
Чесотка при беременности
Чесотка доставляет будущей маме дополнительные испытания, хотя не влияет на здоровье будущего ребенка
Важно вылечить болезнь до того, как ребенок родиться, поскольку возможно заражение во время родов. И нельзя допускать прогрессирования патологии
Симптомы чесотки у беременных типичные и не имеют особенностей. Они зависят лишь от вида заболевания. Чаще женщины заражаются личинками, а значит и инкубационный период длится до 14 дней. Далее могут образовываться мелкие прыщи между пальцами с прозрачной жидкостью внутри.
При первых признаках чесотки необходимо посетить врача и обязательно сказать о своем положении, чтобы врач мог скорректировать методику лечения.
Диагностика беременной не отличается от метода обнаружения болезни у взрослых. Она такова:
- сбор анамнеза;
- визуальный осмотр;
- взятие соскоба или среза участка кожи.
Для диагностики может применяться раствор йода, который считается безопасным для будущей мамы.
Если диагноз подтвердится, врач назначит лечение препаратами, щадящего действия.
Из народных средств для будущей мамы подходят втирание в пораженные участки столового 9% уксуса, либо хозяйственного мыла.
Профилактика энтеробиоза у детей
Дети часто заражаются глистами в детском саду. Но бывают случаи заражения даже грудничков. Чтобы обезопасить своих детей от появления в их кишечнике остриц, рекомендуется проводить такие действия:
- Каждый год сдавать анализ на наличие глистов. Ребенок может не жаловаться на здоровье, а острицы могут быть в кишечнике продолжительное время.
- Приучить ребенка постоянно мыть руки с мылом. Гигиена — залог здоровья.
- Отучить малыша брать руки в рот. Во время активной игры на улице, и особенно с животными, дети часто трут руками лицо и берут пальцы в рот. Это самый распространенный способ заражения.
- Чистое нижнее белье. Нательное белье должно быть чистым и выглаженным. Менять каждый день.
- Чистое постельное белье. Менять раз в неделю. Стирать способом кипячения. После высыхания обязательно гладить.
- Сырые овощи и фрукты мыть в горячей воде. Перед употреблением в пищу следует убедиться, что продукты чистые и вымытые.
- Чистить и срезать ногти. Яйца остриц могут без труда попасть под ногти и заражать всех вокруг.
- Проводить в доме влажную уборку.
Соблюдение основных правил помогут вашему малышу обезопасить себя не только от глистов, но и от других инфекционных заболеваний. От поражения организма острицами не застрахован ни один ребенок
Важно, чтобы родители обращали внимание на жалобы малыша и незамедлительно обратились к врачу. Тогда лечение неприятного заболевания пройдет быстро и эффективно
Смотрите в видеоматериале — паразиты в организме человека: симптомы, признаки, лечение, профилактика глистов:
Смотрите в видеоматериале — паразиты в организме человека: симптомы, признаки, лечение, профилактика глистов: