Ненужные и нужные действия
Угрожаемые ситуации зачастую создают родители ребёнка. Режутся зубки, и грудной ребёнок пытается грызть всё, что попадает в поле зрения. Зачем ему грызть игрушки, можно ведь занять кроху полезным и вкусным яблоком или морковкой, или огурцом. Так думают многие мамы-папы-бабушки. Они ведь рядом, что может случиться? Случается, к сожалению, за секунды.
Если у грудного ребёнка показался хотя бы кончик молочного зуба, он обязательно отгрызет кусочек от яблочка.
Засмеялся, заплакал – и вот уже грудничок подавился едой.
Детям постарше могут попасть в руки мелкие детали от игрушек, а ведь малыши всё исследуют и на вкус. И даже просто что-то жуя, ребёнок может засмеяться или заплакать, вдохнуть с полным ртом и поперхнуться. Нередко необходимо оказывать помощь, когда ребенок подавился конфетой.
- то есть нельзя игнорировать надписи на игрушках о возрастных ограничениях;
- нельзя давать крохе предметы, от которых можно что-то отгрызть;
- во время приема пищи научите ребёнка не разговаривать с полным ртом;
- нельзя играть или засыпать с конфетой во рту.
И всё же, как бы мы ни старались, надо быть готовыми к любой ситуации.
Если ребёнок подавился и задыхается, не теряем время и приступаем к оказанию неотложной помощи:
- если малыш подавился, но при этом кашель сохранен, кожный покров не синий (частичная обструкция), срочно вызываем скорую помощь;
- а если вы видите синюшность кожи, слабость, неэффективный кашель, хрипы, при вдохе втяжение межрёберных промежутков (обструкция дыхательных путей с нарушением дыхания), если ребёнок не может ни говорить, ни кашлять, ни дышать (обтурация) – приступайте незамедлительно к оказанию помощи.
Попросите помощи у кого-нибудь, чтобы вызвать неотложку. Если некому, а ребёнок синеет, сначала оказывайте первый этап помощи и потом только вызывайте бригаду медиков.
Удаляем инородные тела из самых разных мест
Первая помощь при инородном теле в ухе
Попадание инородного тела в ухо может вызвать боль и потерю слуха. Взрослый человек обычно знает о том, где у него инородное тело, но маленький ребенок может этого не знать или не уметь объяснить.
Если в слуховой проход попал инородный предмет, следуйте этим инструкциям.
Ничего не вводите в слуховой канал! Не пытайтесь удалить инородное тело с помощью ватной палочки, спички, скрепки или любым другим инструментом. Все это может привести к проталкиванию инородного тела вглубь уха и повреждению его хрупких структур.
Если объект частично торчит из уха и, скорее всего, может быть легко удален, попросите другого человека осторожно извлечь его, например, пинцетом. Попробуйте использовать гравитацию
Наклоните голову пораженным ухом вниз и потрясите, пытаясь вытолкнуть объект
Попробуйте использовать гравитацию. Наклоните голову пораженным ухом вниз и потрясите, пытаясь вытолкнуть объект.
Если в ухо попало насекомое и оно пытается двигаться, сначала наклоните голову пораженным ухом вверх, возможно, оно выползет само.
Если нет, залейте туда минеральное или растительное масло. Оно должно быть теплым, но не горячим. После этого потяните за кончик уха немного назад и вверх, чтобы распрямить слуховой канал, масло затечет вглубь. Насекомое задохнется и всплывет в «масляной ванне».
Не используйте масло для удаления других объектов, оно подходит только для извлечения насекомого. Не применяйте этот метод у детей при наличии в ухе трубки (тимпаностомы) или если у вас есть подозрение на травму барабанной перепонки, при которой появляются боль, кровотечение или выделения из уха.
Попробуйте промыть ухо из шприца. Используйте обычный шприц без иглы и теплую воду для промывания. Не используйте этот метод, если вы подозреваете травму перепонки или знаете о наличии тимпаностомы в этом ухе.
Если эти методы не помогают, а после удаления в ухе остается боль, снижение слуха или ощущение инородного тела — обратитесь к врачу.
Причины
Кризисный период у семилеток не случайно совпадает со школьной адаптацией. Внутренние изменения психики в основном обусловлены именно сменой социальной роли ребенка, новыми видами деятельности и обязанностями. В целом причины кризиса можно разделить на три группы:
- Прием новой социальной роли. Ребенок занимает важную социальную роль и становится школьником. Вместе с ролью он принимает и новые обязанности: учебу, отсиживание уроков, соблюдение режима, выполнение домашних заданий. При этом малыш становится одноклассником, участником совместного обучения и игр, дружбы, симпатий, конкуренции. Требования к нему растут, и он, в свою очередь, начинает предъявлять претензии к окружающим.
- Утрата детской непосредственности. Непосредственные ситуативные реакции, которые характерны для малышей, быстро теряются в связи с необходимостью занять новую социальную роль. Поэтому резко появляются атрибуты «взрослости»: самостоятельность, принятие решений, оценка ситуаций. Причины поступков ребенка не всегда понятны, действия могут казаться нелогичными, так как он скрывает их мотивы.
- Осознание внутренних переживаний. Малыш начинает осознавать свое внутреннее «я» и изучать собственные эмоции. Помимо физиологических потребностей, начинает чувствовать психические нужды. Понимает, что хорошие оценки нужны для того, чтобы не разочаровать родителей, получить похвалу учителя, самоутвердиться среди сверстников. Но все не так однозначно. Ведь с одной стороны хочется гулять, а с другой – нужно оправдать надежды старших. Постоянная необходимость выбора также становится серьезной причиной кризиса самосознания.
Как понять, что ребёнок подавился
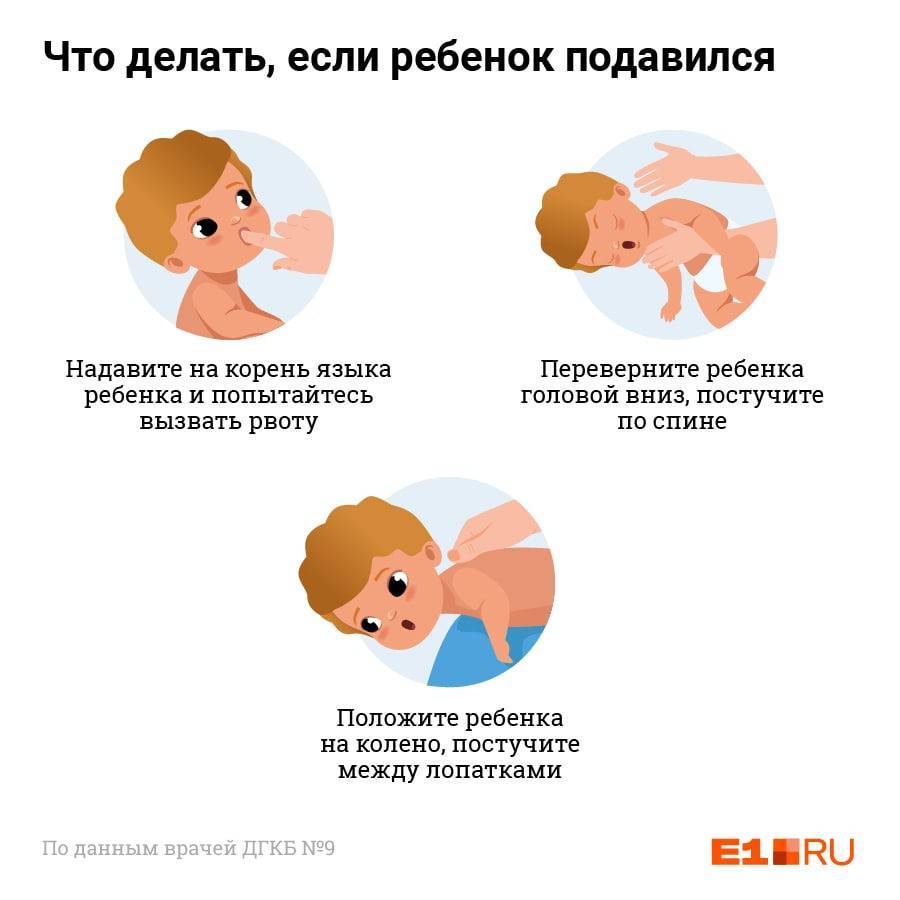
Различают две стадии, когда ребенок подавился или поперхнулся: легкая и тяжелая. При легкой стадии малыш находится в сознании и его дыхание не останавливается. Он пытается откашляться, плачет, возможна рвота.
Если малыш плачет, то это хороший признак, говорящий об освобожденном дыхании. Кашель при этом полностью очищает легкие. Благодаря сильному кашлю может появиться даже рвота. Это нормально, таким образом организм запускает защитные механизмы. В данном случае ребенок сам способен помочь себе.
Важно запомнить: при легкой стадии не нужно сильно и бесконтрольно хлопать по спине, это лишь ухудшит ситуацию. Если ребёнок подавился, но в этот момент он плачет, либо может издавать звуки, значит, его дыхательные пути свободны, и малыш самостоятельно способен справиться с возникшей проблемой — откашляться
Не нужно предпринимать таких действий, как похлопывания по спине, либо переворачивать ребёнка вниз головой за ноги. Родителям необходимо быть рядом, следить за крохой и обязательно сохранять спокойствие. Как только малыш откашляется, обнимите и успокойте его
Если ребёнок подавился, но в этот момент он плачет, либо может издавать звуки, значит, его дыхательные пути свободны, и малыш самостоятельно способен справиться с возникшей проблемой — откашляться. Не нужно предпринимать таких действий, как похлопывания по спине, либо переворачивать ребёнка вниз головой за ноги. Родителям необходимо быть рядом, следить за крохой и обязательно сохранять спокойствие. Как только малыш откашляется, обнимите и успокойте его.
При тяжелой стадии все куда серьезнее: малыш может потерять сознание, его дыхание настолько затруднено, что он хватается за горло, открывает рот, но не может произнести ни звука. В глазах нарастающая паника. В данном случае нужно вызвать скорую и оказать первую помощь.
При этом важно помнить: если ребенок подавился не едой, а каким-то маленьким предметом, то ни в коем случае нельзя самим пытаться его вытащить. Такие действия лишь усложнят ситуацию
Диагностика и ее трудности
Выявить болезнь у ребенка сложнее, чем у взрослого. Причиной является то, что дети, особенно самого младшего возраста, не могут точно и правильно описать свое состояние. При этом диагностика тем труднее, чем умереннее симптоматика и дискомфорт, испытываемый пациентом.
Трудность связана и с особенностью строения бронхов у малыша. До пяти лет они имеют более узкий просвет, а у ребенка в целом менее развиты мышцы. Из-за этого главные проявления болезни – это активный отход густой мокроты и отек слизистой, а не удушье или бронхоспазм. На основе этого бронхиальную астму часто путают с ОРВИ и другими аналогичными заболеваниями не только родители, но и врачи. Зачастую заболевание прогрессирует несколько лет, прежде чем его верно диагностируют.
В целом для диагностики астмы важны следующие главные параметры:
- наличие симптоматики (свистящий хрип, одышка, кашель, ощущение нехватки воздуха и заложенности грудной клетки);
- обратимость приступов;
- чрезмерная активность бронхов;
- локальные воспалительные процессы.
У маленьких детей не всегда возможно объективно оценить все эти параметры
Поэтому наибольшее внимание уделяется:
- сбору анамнеза ребенка и его семьи. Принимают в расчет предрасположенность, частые простудные симптомы, наличие атопического дерматита, аллергии на продукты питания, аллергического насморка;
- анализу симптоматики – ее наличию и интенсивности;
- физиологическим обследованиям (исследование функции легких – пикфлоуметрия, определение их объема, измерение уровня сопротивляемости бронхов и др.);
- лабораторным исследованиям (в первые два года жизни у детей и без астмы часто встречаются кашель и свистящее дыхание, поэтому подтверждение наличия специфических антител к аллергенам может служить поводом для постановки диагноза «бронхиальная астма»);
- пробному лечению в течение 2-3 месяцев – если на фоне него наступает улучшение, а без него – новое ухудшение, это позволяет говорить о наличии астмы;
- рентгенографии грудной клетки – она не дает возможности диагностировать бронхиальную астму, но исключает ряд других похожих заболеваний.
Также проводится дифференциальная диагностика для исключения болезней, сопровождающихся свистящими хрипами: врожденных аномалий, инфекций, механических факторов, например, наличия инородного тела в бронхах.
Симптомы, сигнализирующие об опасности
Опасность попадания в ротик малютки инородного предмета состоит в том, что он может перекрыть дыхательный проход. Блокировка органов дыхания вызывает удушье. При попадании жидкости из бутылочки, пищи или мелких объектов в дыхательные пути, у ребенка появляется защитная реакция. На рефлекторном уровне он начинает кашлять, чтобы избавиться от лишнего тела. При условии, что малыш кашляет, ему уже можно не помогать. Кашель – признак того, что дыхательные пути не забиты.
Перекрытие дыхательного канала – более опасная ситуация. Проход для дыхания закрыт и здесь главная проблема в том, что заметить такую ситуацию бывает непросто. Кроха в такие моменты не плачет и не кричит. Данная экстренная ситуация требует немедленных и решительных действий. Нельзя терять ни минуты.
Перечислим основные признаки, свидетельствующие о наличии проблемы:
Ребенок не может издавать громких звуков, в т. ч. плача. Звуки характеризуются хриплостью и необычностью.
У грудничка глаза и рот заметно раскрываются. Такие симптомы говорят о паническом состоянии новорожденного. Можно заметить повышенное слюнотечение и тщетные попытки вздохнуть
Обратите внимание на живот – он втянут и напряжен.
Когда малыш давится при кормлении, лицо приобретает характерный красный цвет. При отсутствии воздуха и не способности сделать вздох, лицо и губы приобретают синеватый оттенок.
Ребенок может потерять сознание.

Заметив у ребенка такие симптомы, родители должны сохранять самообладание и не паниковать. Действовать нужно умело и решительно. Чрезмерная взволнованность взрослых напугает и без того перепуганного кроху.
Симптомы кризиса 7 лет у ребенка
В этот период даже самый спокойный и послушный малыш может превратиться в настоящего домашнего тирана, капризного и раздражительного. Особенности проявления кризиса 7 лет чаще всего заключаются в том, что ребенок:
- не выполняет просьбы, не слушается;
- капризничает, упрямится;
- выражает протест, недовольство, паясничает и грубит;
- не воспринимает критику, на замечания выдает крайне отрицательные реакции;
- пытается казаться взрослее, стремится общаться со старшими ребятами, избегает младших;
- осознанно поступает наперекор взрослым;
- обесценивает то, что раньше казалось ему важным;
- подвержен перепадам настроения.
Для диагностики кризиса 7 лет необходимо, чтобы у ребенка четко проявлялись как минимум четыре-пять признаков. В противном случае речь идет не о кризисном периоде, а о локальной конфликтной ситуации.
Профилактика механической асфиксии
Для профилактики механической асфиксии необходимо следовать следующим рекомендациям (применимо к детям в возрасте до одного года)
- Предохранение от аспирации во время кормления. Следует помнить, что во время кормления голова ребенка должна быть приподнятой. После кормления необходимо обеспечить ребенку вертикальное положение.
- Использование зонда в случае проблем с кормлением. Нередко при кормлении из бутылочки у ребенка возникают проблемы с дыханием. Если задержка дыхания во время кормления происходит часто, то выходом из положения может стать использование специального зонда для кормления.
- Назначение специального лечения детям, предрасположенным к асфиксии. В случае неоднократного повторения механической асфиксии рекомендуется следующая схема лечения: инъекции кордиамина, этимизола и кофеина. Данная схема может быть использована только после консультации с лечащим врачом.
Для профилактики механической асфиксии необходимо следовать следующим рекомендациям (применимо к детям старше одного года)
- Ограничение ребенка в доступе к продуктам твердой консистенции. Любой твердый продукт на кухне может послужить причиной асфиксии. Нужно постараться оградить от попадания в руки ребенка таких продуктов как семечки, фасоль, орехи, горох, леденцы, жесткое мясо. Избегать таких продуктов стоит вплоть до четырех лет.
- Выбор и покупка безопасных игрушек. Покупка игрушек должна производиться исходя из возраста ребенка. Необходимо тщательно осматривать каждую игрушку на наличие съемных твердых деталей. Не стоит приобретать конструкторы для детей младше 3 – 4 лет.
- Правильный выбор пищи. Питание для ребенка должно строго соответствовать его возрасту. Хорошо измельченная и обработанная пища является необходимостью для детей до трех лет.
- Хранение мелких предметов в безопасном месте. Стоит хранить различные канцелярские товары, такие как булавки, кнопки, стирательные резинки, колпачки в безопасном месте.
- Обучение детей тщательному пережевыванию пищи. Твердую пищу нужно жевать не менее 30 – 40 раз, а пищу мягкой консистенции (каша, пюре) – 10 – 20 раз.
Для профилактики механической асфиксии необходимо следовать следующим рекомендациям (применимо к взрослым)
Первая помощь при инородном теле в носу
Если посторонний предмет застрял в носу:
- не вводите в ноздрю ватный тампон или любой другой инструмент;
- не пытайтесь вдохнуть объект или с силой высморкать его. Вместо этого дышите через рот до момента извлечения объекта;
попробуйте зажать здоровую ноздрю и очень тихо выдуть из больной ноздри инородное тело;
- попросите кого-нибудь аккуратно удалить объект пинцетом, если он виден. Опасайтесь протолкнуть его дальше. Если объект не виден или его легко протолкнуть глубже, не пытайтесь его удалять;
- позвоните в скорую помощь или самотеком обратитесь в ближайшее лор-отделение, если самостоятельно не смогли исправить ситуацию.
Что НЕ нужно делать, если ребёнок подавился
Иногда родители сами того не замечая, создают критическую ситуацию. Например, когда у малыша начинают резаться зубки, они тянут в рот все подряд. Вместо этого, родители дают крохе кусочек фрукта или овоща. Но если у младенца появился хотя бы кончик первого зубика, он способен откусить небольшой кусочек. Дальше он может засмеяться или заплакать, что может привести к тому, что кроха подавится.
Ребёнок постарше изучает окружающий мир, пробуя все на вкус. Здесь ему могут попасться небольшие предметы от игрушек.
Если ребёнок подавился, самое главное — родителям сохранять спокойствие и понять, требуется ли малышу посторонняя помощь. Если мама будет паниковать, то малыш испугается ещё больше.
Итак, если ребенок подавился, но при этом его дыхательные пути свободны, и он способен плакать или издавать звуки, не стучите его по спине. Дайте малышу откашляться, затем успокойте его.
Если инородный предмет попал в органы дыхания, нельзя стучать по спине в вертикальном положении. Иначе есть риск, что попавший предмет, или кусочек пищи продвинется ещё глубже. Голова и спина ребёнка обязательно должны быть наклонены.
Ещё одно важное правило-не нужно пытаться достать застрявший предмет самостоятельно! Это только усугубит ситуацию, а перекрывший дыхательные пути предмет продвинется ещё глубже. Вызывайте скорую помощь
Последствия
Если родители помогут преодолеть кризисный период, ребенок успешно преодолеет важный переломный момент, сформирует новые правильные психические реакции, обретет социальные навыки и роли. Это поможет ему:
- сформировать ответственное отношение к учебе, правильное понимание и восприятие учебного процесса;
- обрести новые эмоциональные навыки;
- осознать свое место в социуме, занять желаемую роль среди одноклассников;
- найти новые увлечения и интересы.
Если же родители будут подавлять проявления социального развития и усложнят ситуацию неправильным поведением, конфликтами или проблемами внутри семьи, это может нанести детской психике серьезный ущерб. Ребенок может:
- потерять интерес к учебе;
- слишком остро воспринимать любую критику;
- занизить самооценку;
- развить в себе комплексы;
- проявлять агрессию, жестокость;
- замкнуться в себе, не пройти адаптацию в школьном коллективе;
- потерять доверие к родителям, утратить с ними близкую связь.
Первая помощь при инородном теле в коже
В большинстве случаев вы легко и безопасно сможете удалить небольшое инородное тело кожи, например занозу или осколок стекла. Для этого:
вымойте руки и пораженную область кожи с мылом и водой;
используйте пинцет, обработанный спиртом, для удаления объекта. Увеличительное стекло может помочь вам лучше рассмотреть его;
если весь объект находится под поверхностью кожи, возьмите стерильную иглу от шприца или швейную иглу (вторую нужно предварительно обработать спиртом)
Осторожно приподнимите или разорвите верхние слои кожи над объектом. Подцепите его кончиком иглы и извлеките с помощью пинцета;
- нежно сожмите ранку, чтобы выдавить несколько капель крови вместе с микробами, попавшими внутрь;
- вымойте эту область кожи снова и высушите. Нанесите мазь с антибиотиком;
- если вам не удалось извлечь инородное тело или оно слишком глубоко проникло, обратитесь в ближайшее хирургическое отделение.
Текст был впервые опубликован 20 июля 2021 г.
- Почему нельзя тянуть ребенка за руку. Отвечает педиатр Сергей Бутрий
- После болезни — две недели без физкультуры? Педиатр Сергей Бутрий — о занятиях спортом после ОРВИ
Поскольку вы здесь…
У нас есть небольшая просьба. Эту историю удалось рассказать благодаря поддержке читателей. Даже самое небольшое ежемесячное пожертвование помогает работать редакции и создавать важные материалы для людей.
Сейчас ваша помощь нужна как никогда.
ПОМОЧЬ
Если ребёнок захлебнулся?
Ребёнок захлебывается в разных ситуациях: купался в ванной, летом в небольшом бассейне или в открытом водоёме, упал в воду или пил и вдохнул.
Помощь оказываем также незамедлительно, как и в вышеописанных случаях.
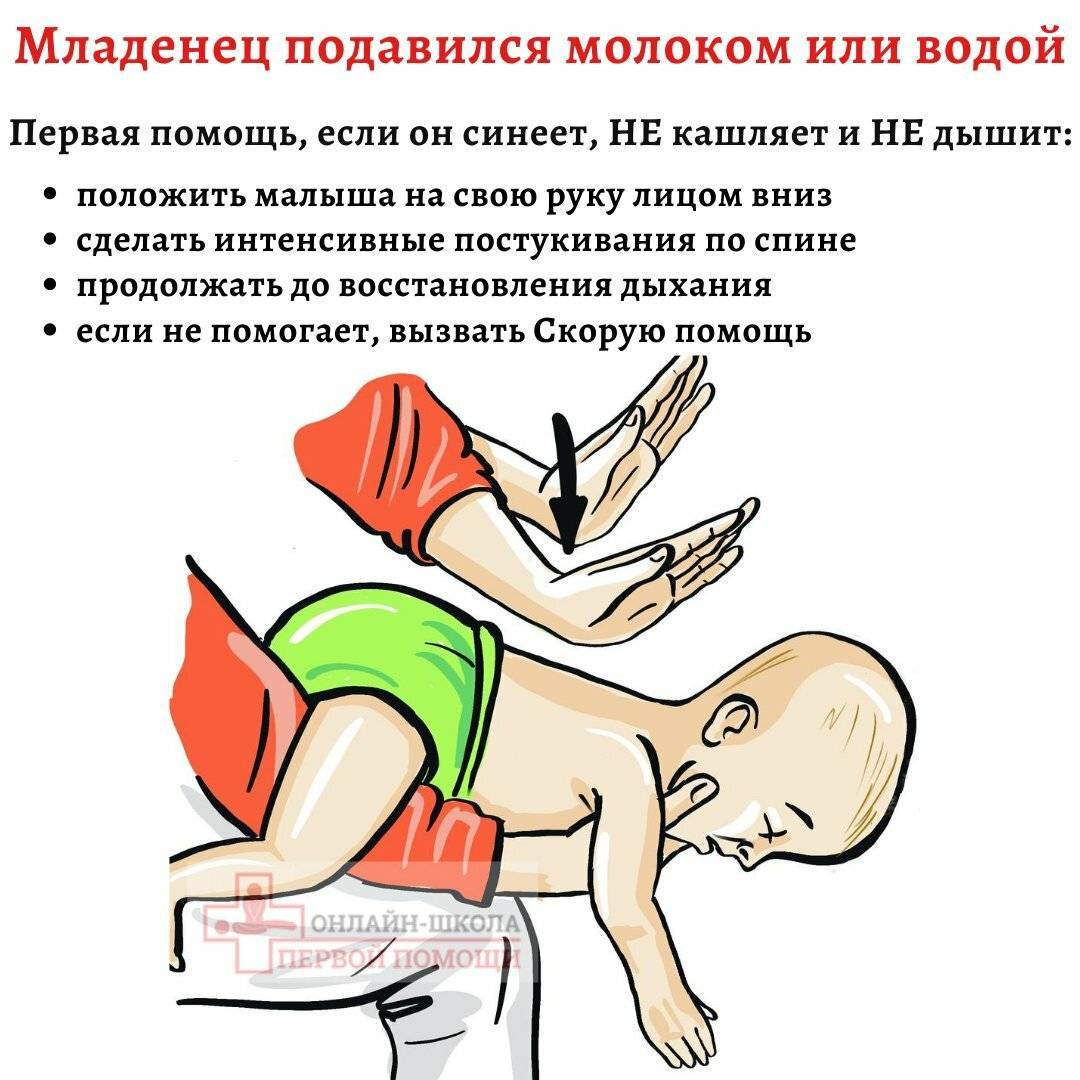
- Необходимо на бедро своей ноги положить ребёнка вниз лицом и надавить несколько раз на его спину . Это делается для того, чтобы удалить жидкость из ротоглотки и дыхательных путей.
- Проверить, нет ли во рту постороннего содержимого или рвотных масс.
- После чего следует оказывать помощь по общим принципам:
- обеспечиваем проходимость дыхательных путей: ребенок на спине, разогнута шея, нижняя челюсть выдвинута, вытянут кончик языка;
- делаем искусственное дыхание и непрямой массаж сердца.
Новорождённому и грудничку не нужно чрезмерно разгибать шею, это может затруднить проходимость в узких дыхательных путях, достаточно подтянуть подбородок вверх.
При правильной технике искусственного дыхания должна равномерно подниматься грудная клетка ребёнка при вдохе, если же этого не происходит или надувается живот, то воздух в лёгкие не попадает.
Соотношение числа вдохов и компрессионных движений: 2 вдоха и 15 нажатий на грудину. Деткам до года массаж делается двумя пальцами, ладонью только после года. Точка приложения – грудина, по линии между сосками;
не прекращаем оказывать помощь до приезда скорой.
После того, как ребёнок пришёл в себя, не отказывайтесь от госпитализации, так как возможны отдаленные последствия, которые могут проявиться в виде отёка лёгких в течение 72 часов после попадания жидкости в лёгкие.
Всегда следует помнить, что когда ребёнок подавится или захлебнётся, времени зайти в интернет и почитать, что же делать, у вас не будет. Дорог каждый миг
И неважно, каков возраст малыша. Его жизнь будет зависеть от быстроты вашей реакции
И единственное, что можно сделать заблаговременно, – получить необходимые навыки первой помощи, чтобы внезапно возникнувшее удушье у ребёнка не вызвало растерянность и панику.
Обзор
Если ребенок подавился, вам необходимо быстро оценить ситуацию, чтобы понять, как вы можете помочь.
Информация ниже относится к младенцам до года. Информация, относящаяся ко взрослым и старшим детям содержится в статье Что делать, если человек подавился?
Человек начинает задыхаться, если его дыхательные пути закупориваются, и он не может дышать. Может произойти частичная или полная закупорка дыхательных путей. Младенцы часто давятся, когда берут в рот мелкие предметы, которые там застревают. Подавиться также можно и едой.
Удушье у младенцев до года
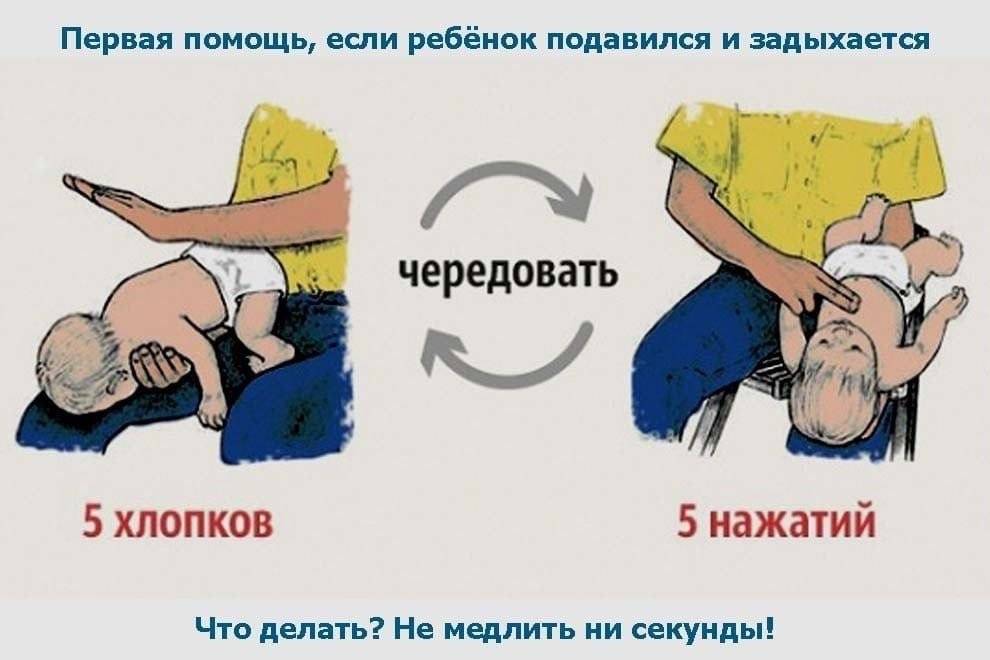
Если ребенок подавился, он будет вести себя очень беспокойно, возможно, он не сможет плакать, кашлять или дышать.
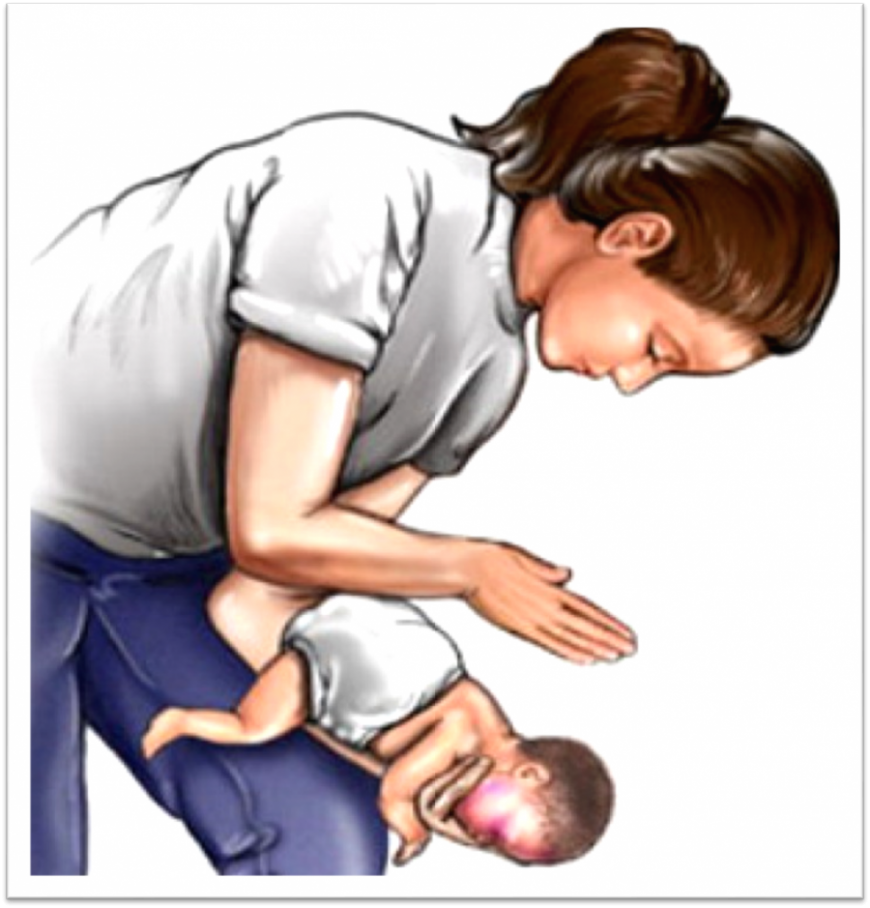
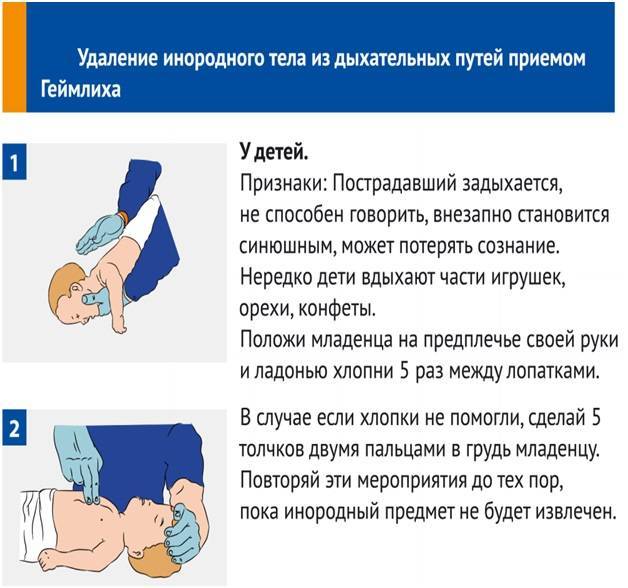
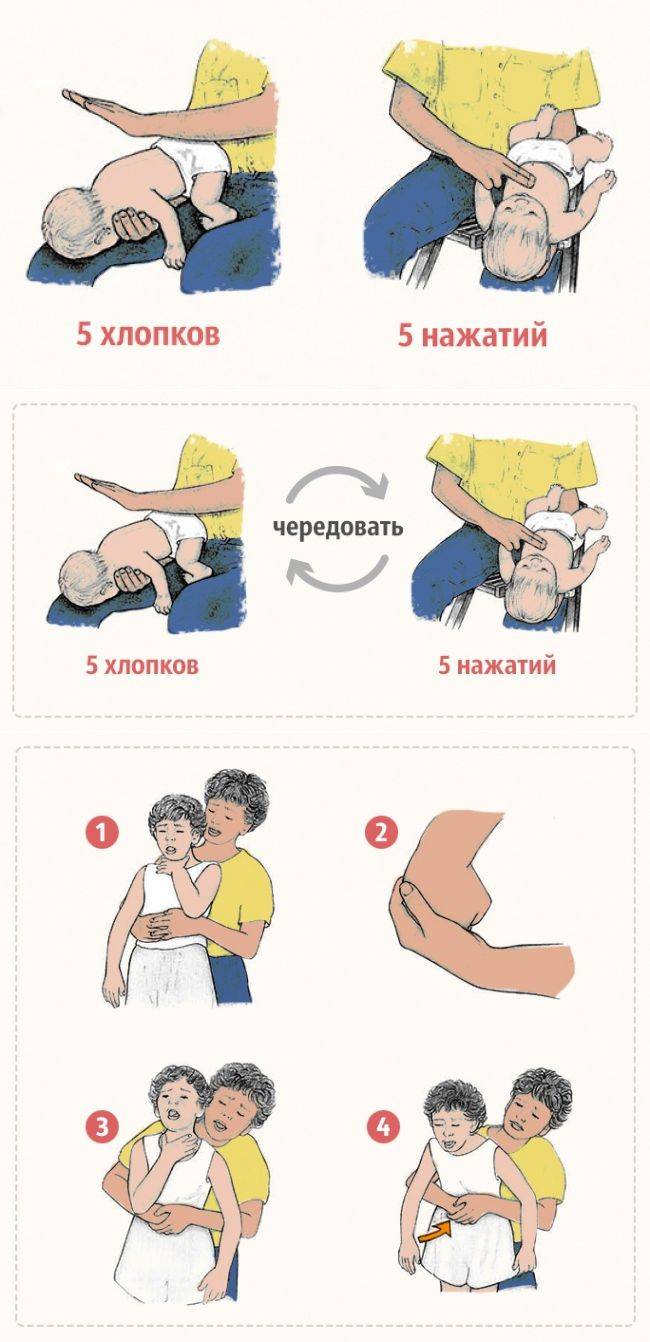
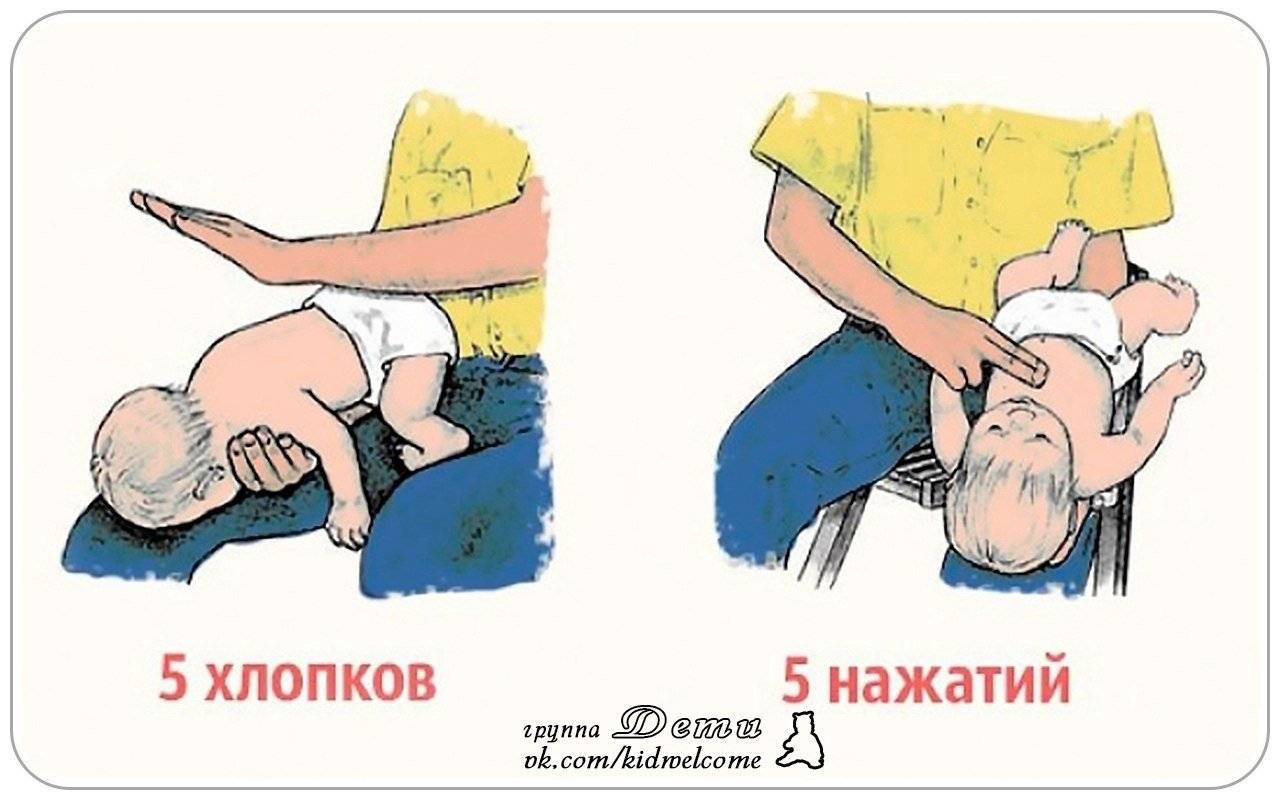
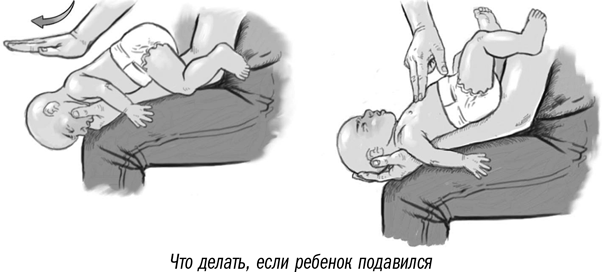
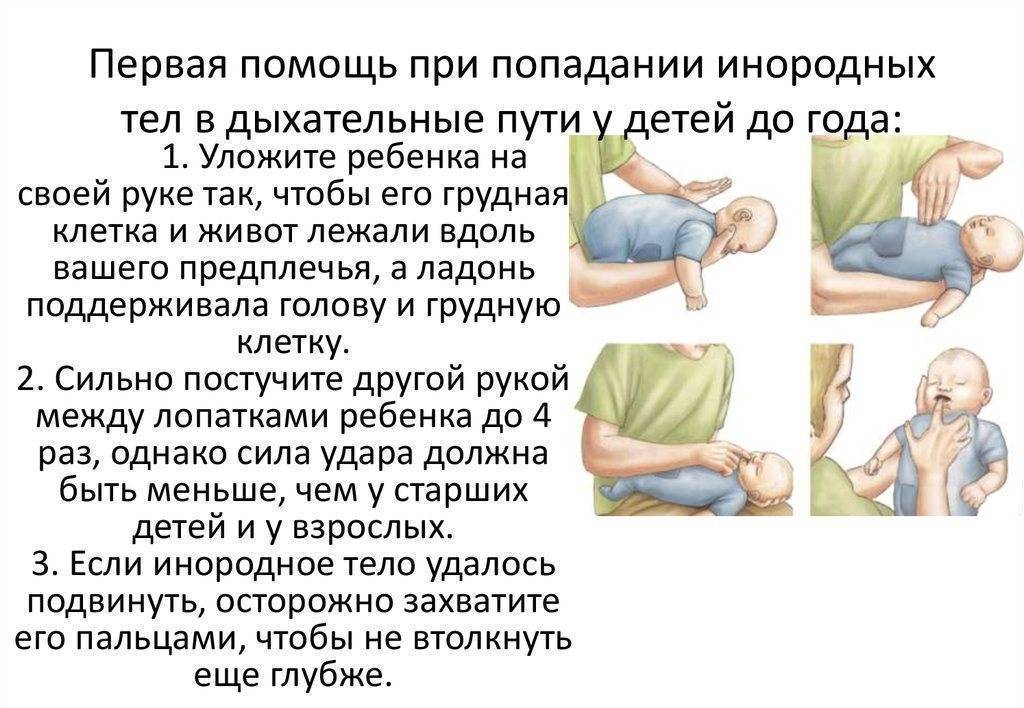
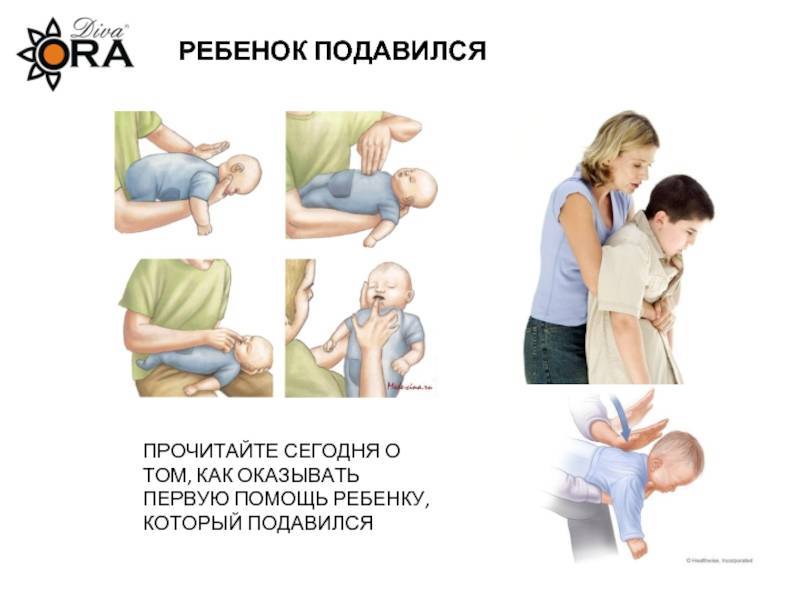
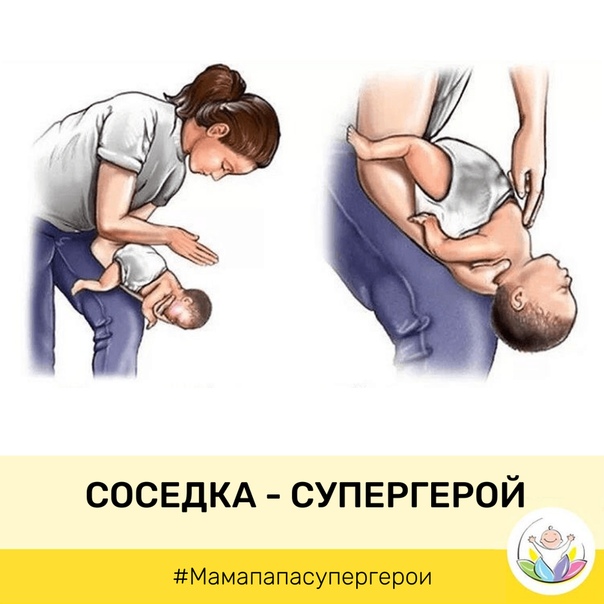
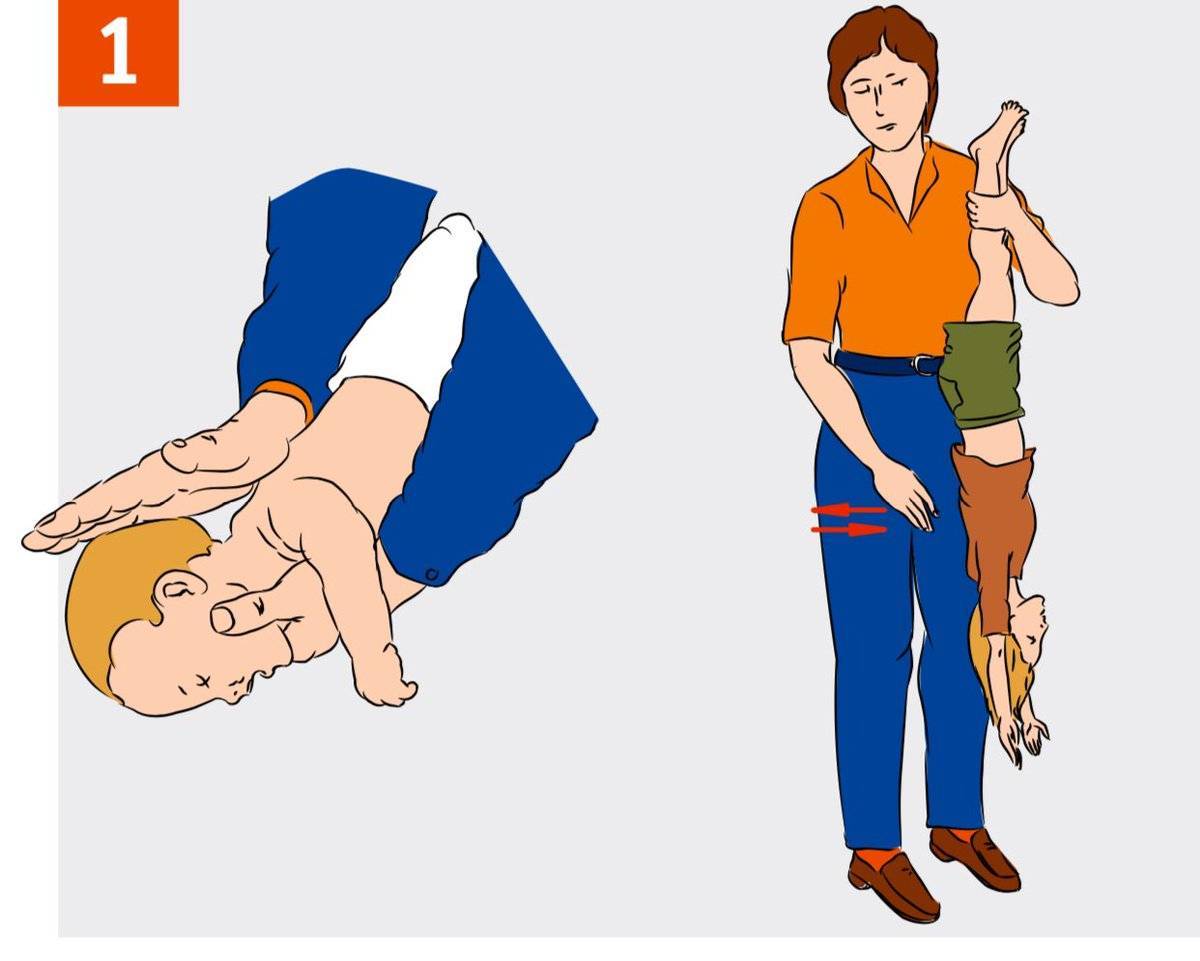
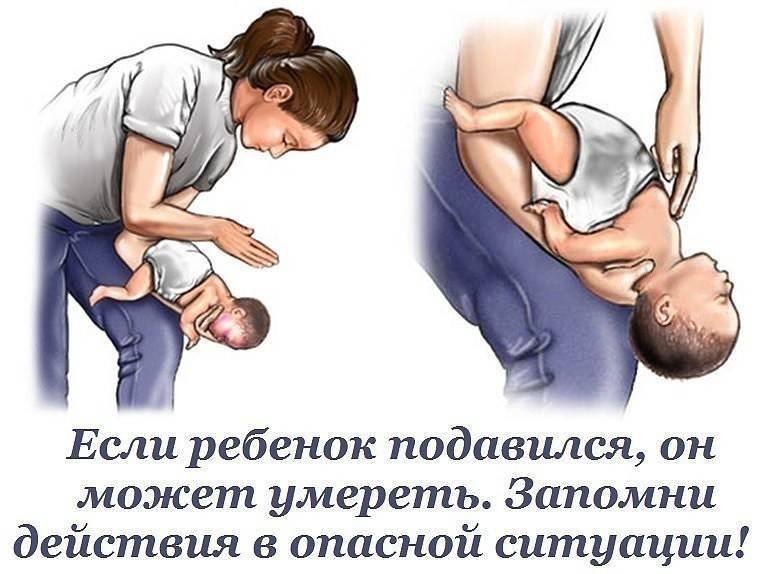
- Положите ребенка лицом вниз вдоль вашего предплечья или бедра, низко опустив его голову. Поддерживайте голову ребенка.
- Сделайте до пяти сильных хлопков основанием ладони между лопатками ребенка (основание ладони находится между ладонью и запястьем).
- Останавливайтесь после каждого хлопка и проверяйте, освободились ли дыхательные пути. Посмотрите в рот ребенка и, если увидите предмет, мешающий дыханию, выньте его. Не засовывайте пальцы в рот ребенка, если не видите и не можете достать предмет, мешающий дыханию, так как вы можете протолкнуть его еще глубже.
- Если дыхательные пути по-прежнему перекрыты, сделайте до пяти нажатий двумя пальцами на грудь ребенка (см. ниже).
- Останавливайтесь после каждого удара и проверяйте, освободились ли дыхательные пути.
Если вам не удалось устранить закупорку после трех циклов хлопков по спине и нажатий на грудь, вам следует
- немедленно вызвать скорую помощь по телефону 03 со стационарного телефона или 112 — с мобильного. Не оставляйте ребенка одного. Возьмите его с собой к телефону;
- продолжайте поочередно выполнять хлопки по спине и нажатия на грудь до приезда скорой.
Нажатия на грудь младенцам до года
Детям до одного года нажатия на грудь (компрессия грудной клетки) делаются в экстренных случаях, чтобы устранить закупорку дыхательных путей
Внимание: не используйте прием Геймлиха (толчок под диафрагму) на детях младше одного года
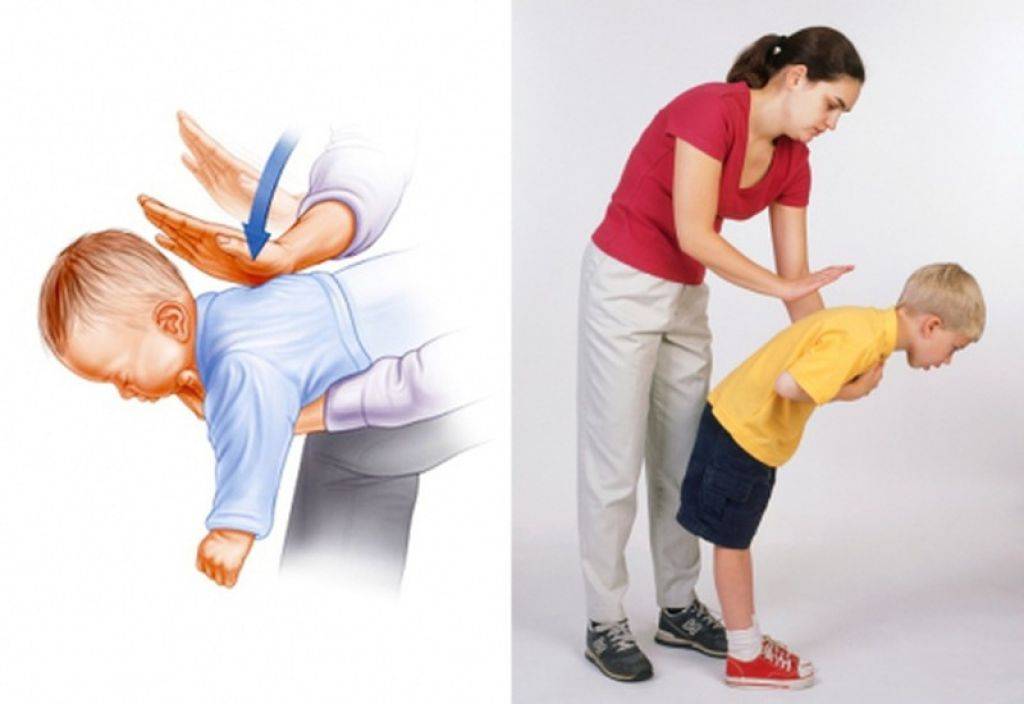
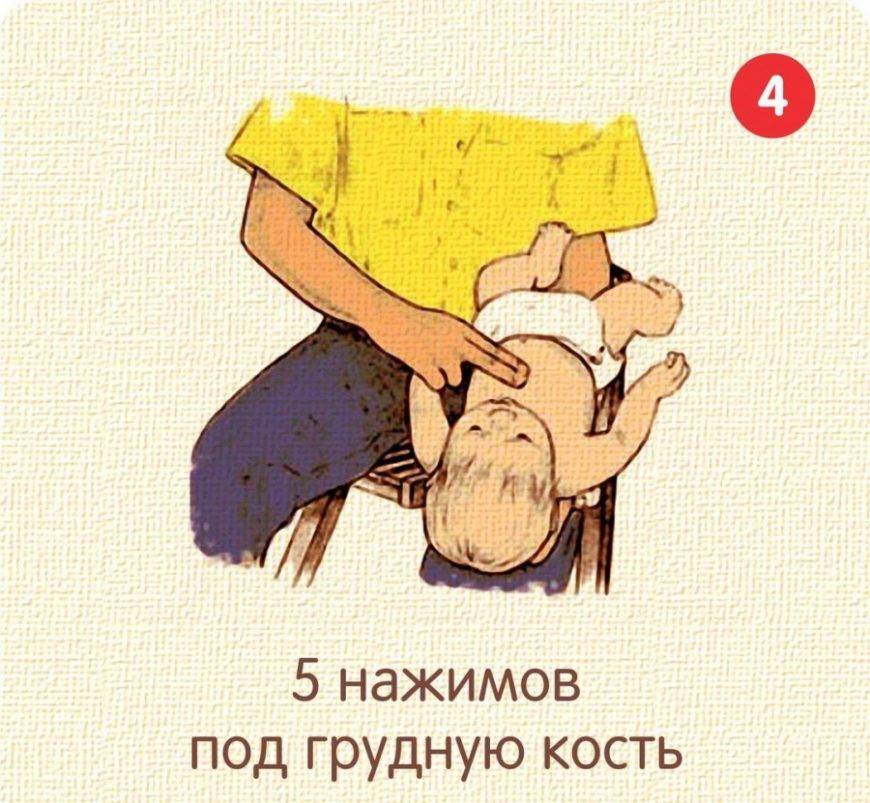
- Положите ребенка вдоль вашего предплечья на спину, опустите его голову. Поддерживайте спину и голову ребенка.
- Сделайте до пяти нажатий на грудь. Двумя пальцами надавливайте внутрь и вверх (по направлению к голове) на грудину ребенка, на ширину одного пальца ниже линии сосков.
- После каждого удара проверяйте, не освободились ли дыхательные пути, заглянув в рот ребенку. Если предмет виден, вытащите его. Не засовывайте пальцы в рот ребенка, если не видите и не можете достать предмет, блокирующий дыхание, так как вы может протолкнуть его еще глубже.
Какие таблетки нельзя разделить или измельчить?
Ни в коем случае нельзя ломать и крошить препараты, доступные в таблетках или капсулах с измененным профилем высвобождения, то есть лекарства, в которых активный ингредиент не высвобождается немедленно. Исключение составляют препараты, где производитель четко указал в листовке возможность деления.
Формы с замедленным высвобождением обычно содержат более высокую дозу активного ингредиента, чем традиционные лекарственные формы. При нарушении их целостности разрушается особая форма таблетки, обеспечивающая контролируемое, замедленное высвобождение действующего вещества, вызывая быстрое всасывание лекарственного средства в кровь с последующим риском передозировки и возможных побочных эффектов.
Лекарственные препараты пролонгированного действия обычно имеют добавленные к торговым наименованиям символы, которые характеризуют их модификацию: CR, ER, MR, R, SR, SL, TR, XR, XL, ZOK
Кроме того, следует обратить внимание на такие термины, как хроно, лонг, пролонгация и ретард, которые также относятся к этой форме препарата
Другая группа лекарств, которые не подходят для деления и дробления, представляет собой кишечнорастворимые формы – капсулы и таблетки. Они имеют специальное покрытие, защищающее активный ингредиент от желудочного сока. Такие лекарственные формы иногда имеют символы EN или EC, добавленные к торговому наименованию.
Чаще всего энтерально вводимые препараты обладают следующими особенностями:
- расщепляются желудочным соком;
- раздражают желудок;
- показывают лучшее всасывание из кишечника, чем из желудка;
- предназначены для местного действия, например, при лечении расстройств пищеварения или кишечных заболеваний.
Не должны быть раздавлены или разделены, сублингвальные, буккальные или ородисперсные таблетки, так как при разделении вещества, содержащиеся в таблетке, будут связывать воду из окружающей среды, которая может растворять активное вещество перед введением и, таким образом, уменьшать используемую дозу. Например, какое-то лекарство останется растворенным на зубах.
Таблетки, которые можно делить
Кроме того, проглатывание порошка или измельченной формы лекарственного средства может иногда мешать достижению терапевтического эффекта, например, в случае использования лекарственных средств, активное вещество которых должно всасываться главным образом в полости рта, для достижения более высоких концентраций в плазме и уменьшения эффекта первого прохождения, возникающего после глотая лекарство.
Кроме того, после разделения этой формы лекарств, неиспользованную часть таблетки необходимо утилизировать, так как она не подходит для употребления. Такие формы препаратов могут содержать знак ODT.
Также не следует разделять лекарства, содержащие очень низкую дозу лекарства, например, лекарства с левотироксином, применяемым при заболеваниях щитовидной железы, или дигоксином, применяемым при сердечной недостаточности. Разделение таких лекарств создает риск для пациента принять неправильную дозу лекарства, так как разница в содержании активного ингредиента в разных половинках таблеток может значительно различаться.
Как работают препараты
- опиоиды (обладают наркотическим действием) подавляют кашель, «отключая» кашлевой центр; противопоказаны для детей, ограничены для взрослых;
- комбинированные ненаркотические препараты: тормозят кашлевой рефлекс; применяются для детей очень ограниченно, т.к. могут способствовать развитию инфекции или пневмонии (из-за «заболачивания» легких и нарушения их вентиляции);
- сухой кашель у ребенка чем лечить: муколитиками, отхаркивающими (препаратами, разжижающими мокроту); они помогают мягче откашливаться, очищать дыхательные пути от слизи;
- увлажняющие аэрозоли, ингаляции: применяются при сухом кашле, чтобы уменьшить сухость и раздражение в дыхательных путях, сделать мокроту менее вязкой, стимулировать отхаркивание, оказывают противовоспалительный эффект при применении эфирных масел и трав; эффективно работают в комплексе со щелочным питьем (минеральной водой с молоком, молоком с содой);
- влажный кашель у ребенка чем лечить: чтобы быстрее избавиться от мокроты, необходимо обильное теплое питье (морс, чай, щелочная минеральная вода) и достаточная активность (движение будет способствовать отхождению мокроты), а также прогулки на свежем воздухе;
- остаточный кашель у ребенка как лечить: для лечения остаточного кашля обычно назначают не препараты, а физиопроцедуры. Если вы предпочитаете делать это самостоятельно — хороший эффект даст посещение соляной пещеры или приобретение домашней соляной лампы.
- антибиотики при кашле у детей: применяются исключительно при наличии микробной инфекции (к примеру, при бронхите или пневмонии, или если инфекция присоединилась в результате осложнения); при вирусных инфекциях антибиотики не помогут, а лишь навредят;
- бронхолитики: применяются исключительно при обструктивном бронхите и астме.
Причины одышки при психических заболеваниях
Одышка возможна при следующих психических заболеваниях:
- генерализованное тревожное расстройство;
- панические атаки;
- депрессия.
Когда человек нервничает, он дышит быстрее, но поверхностно. Гипервентиляция — следствие снижения количества углекислого газа в крови. Результат этого состояния: сердцебиение и головокружение.
Чтобы избежать таких неприятных симптомов, следует дышать в бумажный пакет, чтобы восстановить нормальную концентрацию кислорода и углекислого газа в крови. Это поможет успокоиться и восстановить ровное дыхание.
Еще один способ справиться с одышкой, возникающей в результате паники, — сознательно замедлить дыхание. Втягивайте воздух через рот, а затем медленно выдувайте его через нос или через рот, сложенный в трубочку.
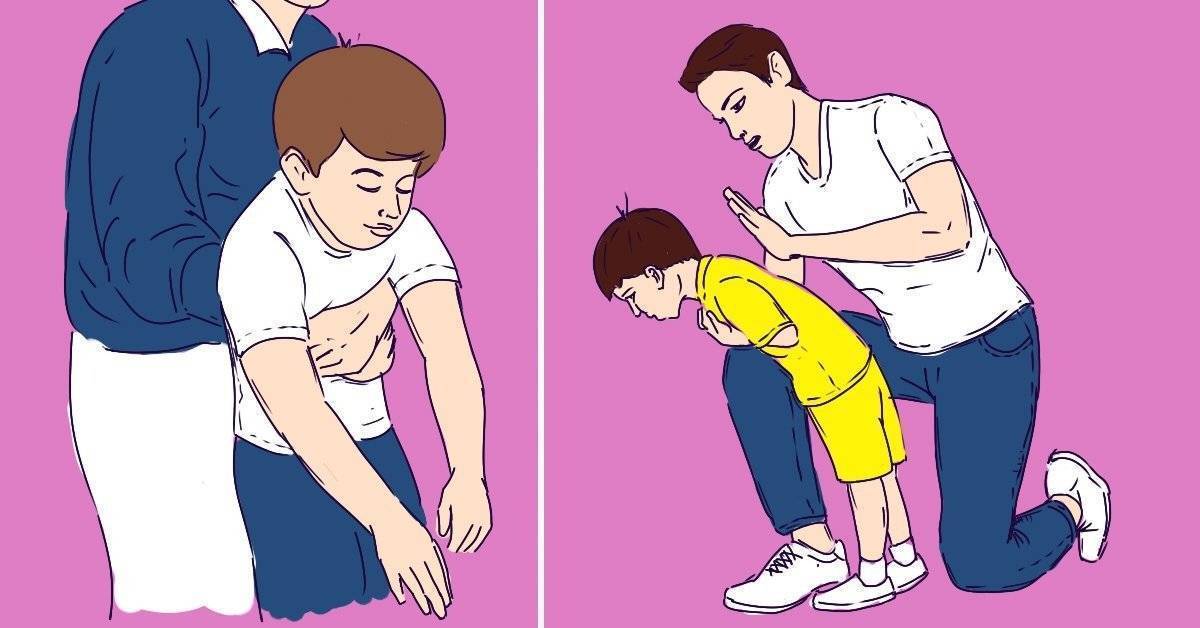
Первая помощь ребёнку старше 8 лет
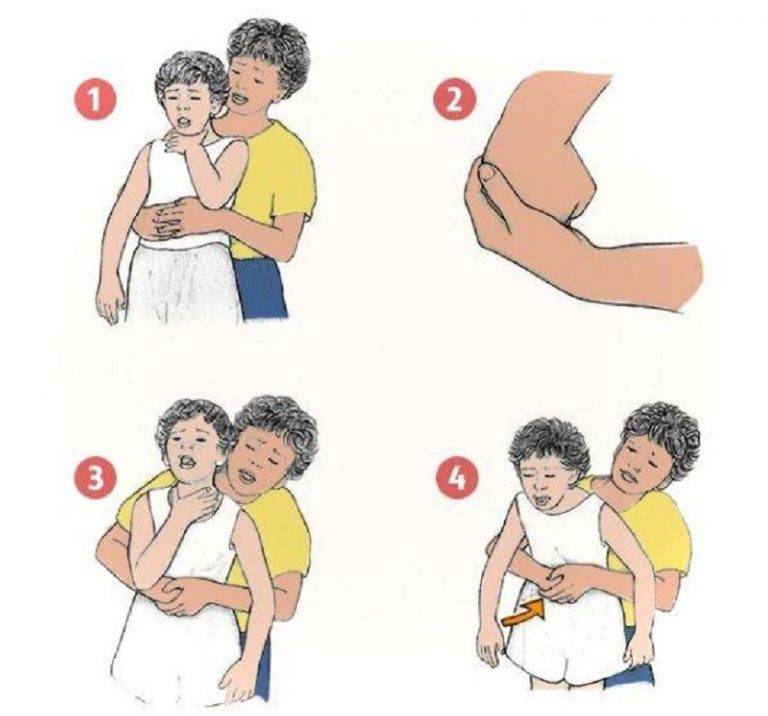
- Необходимо встать позади ребёнка.
- Если вы значительно выше, становитесь на колени, обхватываете его руками в области талии и, надавив на живот, делайте сильные толчки, как бы выталкивая инородное тело вверх. Повторяем 5 раз. Такой способ называется приём Геймлиха.
- Если ребёнок лежит, то используем положение «всадника» и делаем резкий толчок крестообразно сложенными ладонями в направлении вверх от солнечного сплетения к груди. Повторяем 5 раз.
- Если обнаружили инородное тело в ротовой полости, то удаляйте его и начинайте делать искусственное дыхание.
- При неэффективности – делаем 5 ударов между лопатками, затем переворачиваем и делаем 5 ударов по грудине, потом искусственное дыхание.
- Продолжать, чередуя, до приезда медицинской помощи.
Бывают ситуации, когда в период прорезывания зубов и активного слюноотделения, лежа на спине, ребёнок «давится слюной».
Тут мероприятия практически идентичны действиям при попадании инородного предмета:
- размещаете младенца на своём предплечье животом вниз, при этом голова ниже туловища;
- наносите основанием ладони 5 ударов между лопатками;
- переворачиваете ребёнка на спину на руку, которой наносили удары, и делаете двумя пальцами 5 толчков в грудную клетку, на один палец ниже линии сосков;
- при неэффективности – искусственная вентиляция лёгких.