Лечение бесплодия у мужчин
Методы лечения мужского бесплодия зависят от результатов диагностики. В ряде случаев мужчине достаточно витаминотерапии, здорового образа жизни, хорошего отдыха. При легких случаях мужского бесплодия врач даст рекомендации по питанию, препаратам, половому режиму.
При обнаружении инфекций назначают специфическую терапию. При гормональной дисфункции выясняют причину, по возможности лечат больной орган или назначают гормонозаместительную терапию.
Обструкции и новообразования удаляют хирургическими методами.
- Варикоцеле. К хирургическому лечению прибегают при выраженных стадиях. Наиболее безопасной и эффективной операцией является субингвинальная варикоцелэктомия. Это аккуратное блокирование патологического кровотока без повреждения семявыносящего протока, вены, лимфососудов.
- Обструкция семявыносящих путей. Лечится при помощи вазовазоаностомоза – соединения рассеченных частей после удаления деформированной.
- Водянка. Устраняется путем удаления жидкости и иссечения стенок, образующих полость.
После хирургического вмешательства потребуется более месяца на восстановление обменных процессов в мошонке и сперматогенеза.
Если проходимость семявыносящих протоков восстановить не удается, здоровых сперматозоидов их яичка извлекают при помощи биопсии. Существует три метода.
- Тонкоигольная, при которой часть канальцев затягивается в полость иглы. При непроходимости протока эффективность составляет 100%. Если закупорки нет, то она снижается до 20-30%.
- Открытая: забор кусочка ткани при помощи скальпеля чрез разрез до 2 см. При необструктивной форме бесплодия эффективность метода составит 40-60%.
- Микрохирургическая: самая эффективная. Канальцы исследуют под микроскопом через разрез без изъятия из яичка.
Полученный материал можно использовать для искусственного оплодотворения женщины в естественном цикле или для зачатия в лабораторных условиях (ЭКО).
Диагностика бесплодия
Если у пары врач подозревает бесплодие на основании основного признака и косвенных, то сначала он проводит обследование женщины:
- сбор анамнеза – выясняют данные о факте предыдущих беременностей и проблем с этим связанных, о течении менструального цикла, имеются ли в семье родственники, у которых подтверждено бесплодие;
- тест на гормональную панель – нужно установить корректность работы гормональной системы, в каких количествах вырабатываются «женские» специфические гормоны;
- исследования на выявление/исключение инфекций, передающихся половым путем хронического течения;
- ультразвуковое исследование органов половой системы;
- цитоскопическое исследование мазков из влагалища, цервикального канала, шейки матки.
В качестве дополнительных исследований по бесплодию назначают рентгенологию матки и маточных труб, которая помогает диагностировать трубную непроходимость, спаечные процессы. При необходимости уточнить состояние эндометрия понадобится диагностическое выскабливание – биологический материал со стенки матки отправляется в лабораторию для гистологического исследования.
Диагноз бесплодие у женщин ставится только после прохождения абсолютно всех возможных исследований и обследований. Если причины не установлены, то диагноз будет звучать «бесплодие неясного генеза».
Анализы проводимые при бесплодии
Каждое исследование, проводимое при заболевании, имеет достаточно разнообразную природу. Различают следующие исследования:
— Гормональный скрининг с применением тестостерона, ФСГ (Фолликулостимулирующий гормон), ЛГ (Лютеинизирующий гормон), секс-гормон, пролактин;
— иммунологическое тестирование проводится для определения здоровых подвижных сперматозоидов;
— при выявлении плохого анализа спермограммы производят посев эякулята;
— исследование центрифугированного эякулята проводится в случае отсутствия сперматозоидов в семенной жидкости;
— посторгазменный анализ проводится, когда вывод мочи происходит в мочевой пузырь мужчины, то есть это ретроградная эякуляция;
— обследование спермограммы дает полную картину о подвижности, качестве и количестве спермы в семенной жидкости.
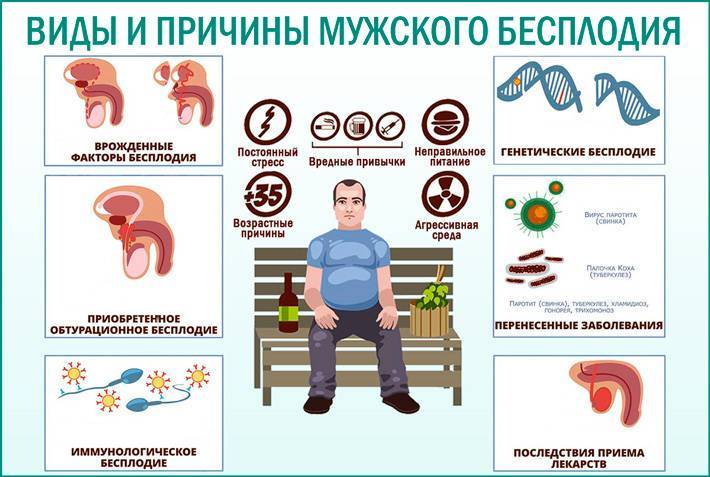
Заболевания, приводящие к бесплодию у мужчин
Заболевания, приводящие к бесплодию:
- простатит, уретрит;
- блокировка канальцев для вывода сперматозоидов (травмы, ушибы, генетические отклонения развития);
- болезнь варикоцеле (нарушение кровообращения и увеличение вен);
- дисфункция гормонального фона;
- импотенция;
- ретроградная эякуляция (вывод сперматозоидов в мочевой пузырь мужчины).
Типы 2-ой степени бесплодия
Различают 3 типа бесплодия первой степени:
- секреторное характеризуется изменением выработки спермы в результате дисбаланса гормонов;
- иммунологическое заключается в выработке антител, блокирующих функцию сперматозоидов вследствие чего они теряют подвижность;
- обструктивное отмечается непроходимостью семявыводящих путей.
Лечение бесплодия первой степени
На начальном этапе терапии специалист должен поставить точный диагноз путем проведения осмотра.
При осмотре врач определяет тип оволосения полового органа, телосложение пациента. Затем проводится исследование спермы по следующей методике. Семенную жидкость принимают на третий день после воздержания от сексуальной жизни. В течение двух часов проводят обследование спермы.
Методика лечения при мужском бесплодии разрабатывается индивидуально для каждого пациента и зависит от степени их запущенности.
Медикаментозные препараты:
- препараты витаминной группы Е назначаются при снижении подвижности сперматозоидов;
- комплекс антиоксидантов для регуляции спермы;
- введение малых доз эстрогена и тестостерона для увеличения подвижности сперматозоидов.
Спермограмма — здорового мужчины
Народные рецепты лечения мужского бесплодия
Рецепты народной медицины:
- применение ламинарий (морские водоросли). 0,2 кг водорослей залить половиной литра кипяченой воды. После проведения данной процедуры, добавить в полученную смесь, пряности — корица, тмин, имбирь, гвоздика (по одной столовой ложке). Вложить в смесь 10 очищенных небольших луковиц. Полученный раствор употреблять в пищу в качестве приправы к основной еде;
- Ятрышник измельчить и залить стаканом теплых сливок. Смешать полученную смесь с фундуком и тыквенными семечками. Добавить к полученной смеси, сироп холосас (препарат есть в наличии в аптеке). Применять 3 раза в день по столовой ложке;
- Применение меда в смеси личиночного или маточного молочка. Это средство необходимо применять три раза в день после еды по одной чайной ложке;
- 250 мл спирта или водки настоять с маточным молочком (100 г) в течение суток. Принимать по 1 чайной ложке после приема пищи в течение месяца;
- Смешать 200 мл меда, 200 мл красного вина. Добавить к полученной жидкости сок 3 лимонов и 3 свежих желтка. Убрать раствор в холодильник и употреблять по столовой ложке перед употреблением пищи;
- Щепотку боярышника залить кипятком, настаивать около часа, процедить и употреблять по 3 столовых ложки;
- Из черной бузины приготовить чай и употреблять каждый день в качестве чайного напитка;
- Смешать травы: шелковицу, листья грецкого ореха, сосновые почки, исландский мох. Щепотку данной смеси залить кипятком, добавить столовую ложку льна и употреблять раствор при остывании 3 раза в день в качестве чайного напитка;
- Возьмите корень астрагала, натрите на терке. Тридцать грамм залейте стаканом кипяченой воды и хорошенько прокипятите, чтобы объем воды уменьшился в 2 раза. Принимать один раз в день по чайной ложке по утрам.
- Корень пурпуровой наперстянки натереть на мелкой терке до порошкового состояния. Полученный порошок смешивать с козьим молоком. На 1 стакан молока всыпать 10 граммов порошка и принимать каждодневно 1 раз вдень, по утрам.
Признаки и симптомы
Признаки бесплодия у мужчин имеют размытый характер. Сексуальная активность или мужская конституция никак не влияют на возможность зачатия ребенка. Обычно мужчины, у которых диагностируют бесплодие, не имеют симптомов сексуального бессилия и ведут активную сексуальную жизнь. Также они до определенного момента (пока не решат стать родителями) даже не подозревают о наличии проблемы. Явных симптомов мужского бесплодия или нарушения фертильности нет.
Помутнение мочи — сигнал обратиться к врачу
Главным признаком мужского бесплодия является отсутствие беременности у здоровой женщины при регулярной половой жизни в течение 1 года и более.
Таблица 1 — Признаки мужского бесплодия
| Явные | Косвенные |
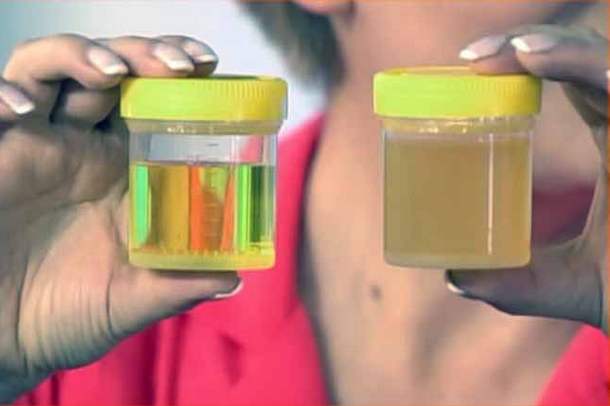
| · Патологии врожденного характера, которые требуют хирургического лечения (варикоцеле, крипторхизм). · Помутнение мочи, которое может наблюдаться непосредственно после полового акта. · Явное нарушение гормонального фона (увеличение молочных желез, неправильное развитие яичек и т. д.). | · Существенное снижение объемов эякулята. · Снижение потенции. · Боль, которая возникает в области яичек или мошонки. · Сопровождение полового акта болезненными ощущениями. |
Классификация мужского бесплодия
Все виды мужского бесплодия делятся на две категории: первичное (врожденное) и вторичное (приобретенное). В первом случае мужчина никогда не был фертильным, во втором фертильность нарушилась под воздействием внешних факторов: травм или заболеваний. Первичное бесплодие вызывают генетические нарушения или анатомические аномалии: отсутствие яичек, семенных протоков.
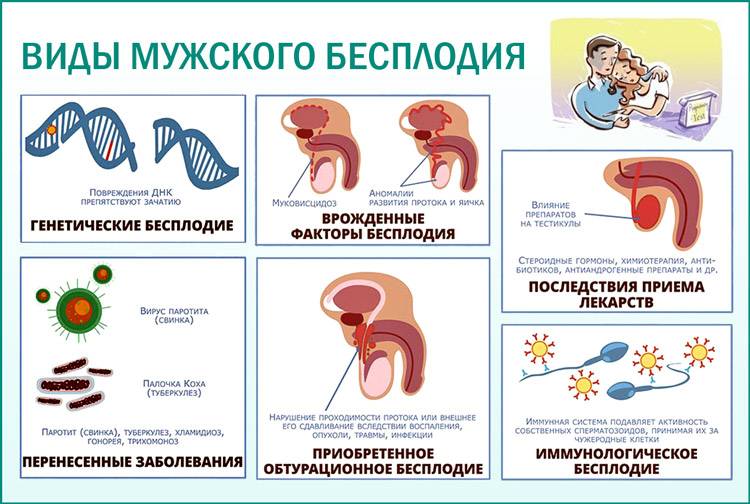
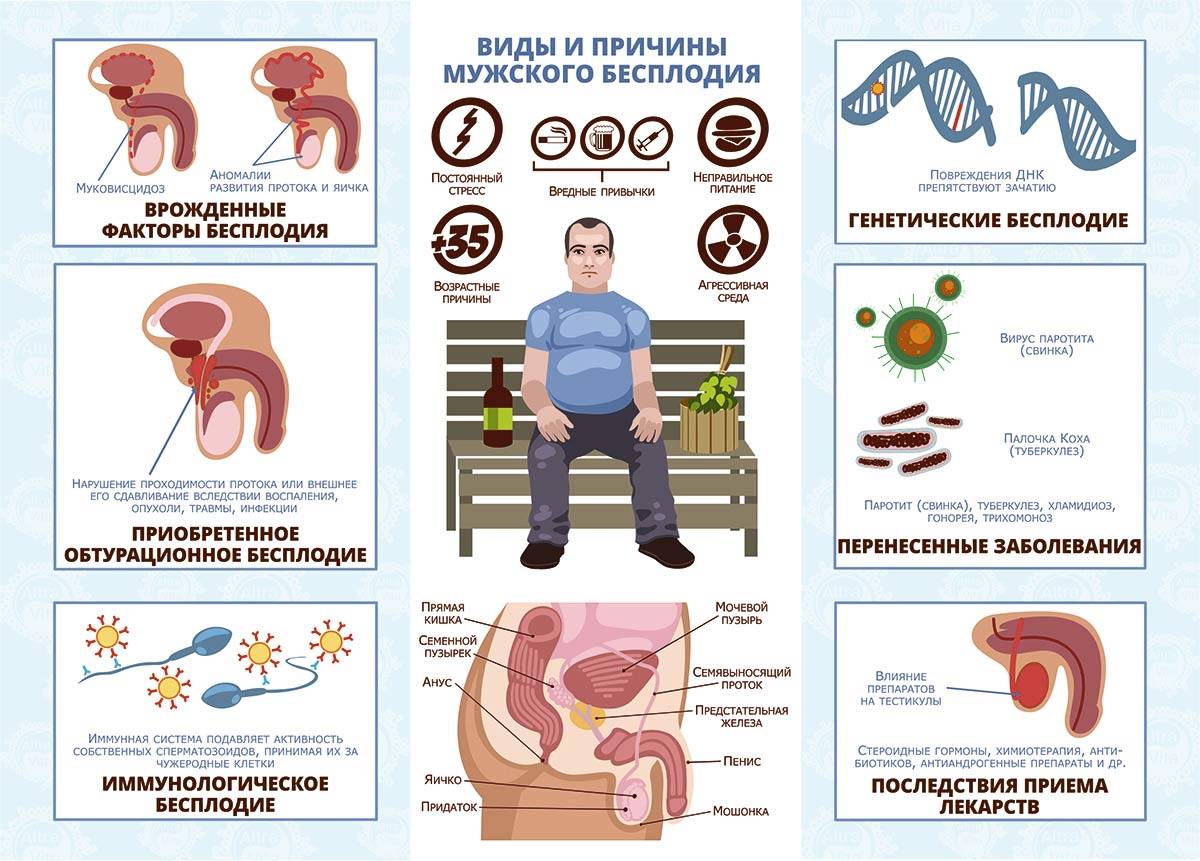
Генетическое
Генетическое, или врожденное бесплодие провоцируется хромосомными аномалиями, негативно влияющими на процесс образования сперматозоидов. Консервативными методами вылечить такое нарушение невозможно, необходима помощь генетиков-репродуктологов.
Причины генетического бесплодия:
- Отсутствие фрагмента участка Y-хромосомы – AZF-локуса. В результате сперматозоидов либо мало, либо они вовсе отсутствуют в эякуляте. Этот дефект передается мальчикам по наследству от отцов.
- Дублирование одного из фрагментов гена андрогенного рецептора AR под названием CAG. В результате такого сбоя нарушается гормональная регуляция образования сперматозоидов. Чем больше копий фрагментов, тем ниже чувствительность рецепторов к тестостерону, соответственно и сперматозоидов вырабатывается меньше. При критически высоком количестве повторов фрагмента увеличивается риск рака простаты.
- Мутации гена CFTR – причина развития муковисцидоза. Это тяжелая врожденная патология, при которой нарушается функционирование эпителия внутренних органов, в числе которых половые железы. В результате 98% мужчин с муковисцидозом страдают бесплодием из-за отсутствия или малого количества сперматозоидов. Они вырабатываются, но не могут попасть в уретру из-за густой слизистой пробки в протоках. Патология также может передаваться по наследству.
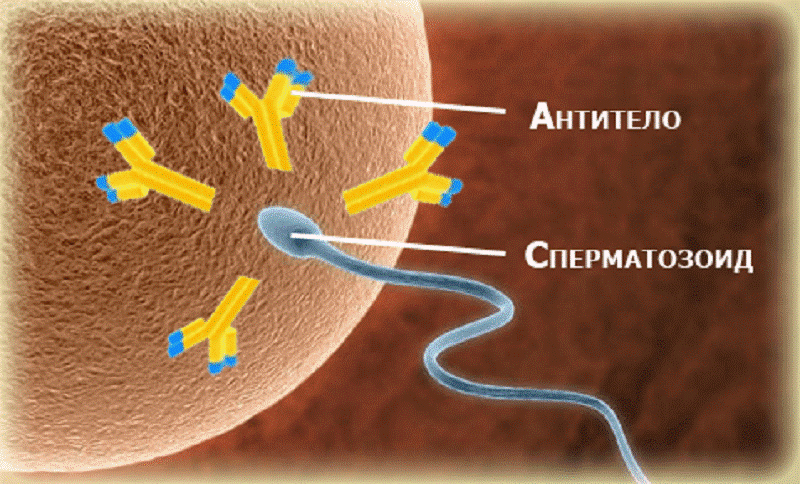
Иммунологическое, или аутоиммунное
Иммунологическое бесплодие возникает в случаях, когда иммунитет организма начинает атаковать собственные половые клетки. В норме они защищены от циркулирующих в крови иммунных комплексов клеточным барьером. При нарушении его целостности иммунитет получает доступ к сперматозоидам. Поскольку те отличаются от остальных клеток, организм принимает их за патоген и начинает атаковать при помощи антиспермальных антител IgG и IgA. Они синтезируются яичками, придатками, протоками, облепляют сперматозоид и не дают ему двигаться, что и вызывает бесплодие.
Секреторное
Причиной секреторного бесплодия является нарушение функционирования яичек в части образования сперматозоидов. Проблема может быть в сперматогенном эпителии или нарушении гормональной регуляции его активности. Проявления секреторного бесплодия: нарушение структуры сперматозоидов, плохая подвижность, малое количество.
Обтурационное
Обтурационное, экскреторное, или облитерационное бесплодие возникает из-за непроходимости семявыводящих путей. Сперматозоиды застревают на уровне придатка или в протоке, затем постепенно утилизируются специальными клетками. При односторонней закупорке шансы на естественное зачатие есть. При двусторонней необходимо врачебное вмешательство, поскольку сперматозоиды в семенной жидкости отсутствуют или их слишком мало.
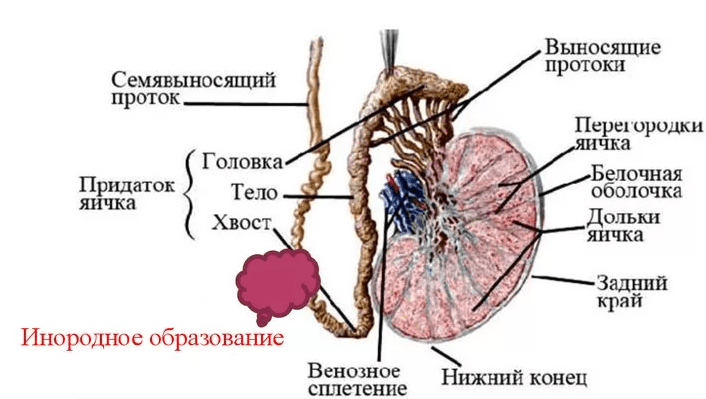 Закупорка семенных протоков
Закупорка семенных протоков
Гормональное
Гормональное, или эндокринное бесплодие возникает на фоне нехватки гормонов, стимулирующих выработку спермы. Причиной врожденной формы является внутриутробное нарушение формирования половой системы и желез, регулирующих их функционирование. Приобретенная форма развивается под воздействием внешних факторов: травмы и заболевания яичек, гипофиза, гипоталамуса.
Психологическое
Психологическое бесплодие также называют идиопатическим, поскольку физиологических препятствий для зачатия ребенка нет: яички функционируют, сперматозоидов в сперме достаточно, с эрекцией все в порядке и гормональный фон в норме. Официально диагноза «психологическое бесплодие» нет. Врачи ставят «бесплодие неясного генеза» или «неуточненное бесплодие». Для лечения потребуется помощь психолога или сексолога.
Сексолог, психиатр Толоконин Артем Олегович рассказывает о психологических причинах мужского бесплодия
Сочетанное
Сочетанное бесплодие диагностируют при наличии нескольких факторов, например, обтурации семенных протоков и нарушения секреции сперматозоидов. Такие формы сложнее поддаются лечению, шансы на зачатие снижаются. Примером сочетанного бесплодия является синдром ОАТ – олигоастенотератозооспермия. Сперматозоидов мало, их подвижность снижена, а структура нарушена.
Какая сперма считается качественной
Сперматозоид имеет головку, шейку и хвостик. Для ускорения встречи с яйцеклеткой сперматозоиды также прямолинейно двигаются.
Нормальный эякулят должен содержать не меньше 60% подвижных полноценных сперматозоидов. При этом в миллилитре спермы может содержаться 40 -120 миллионов сперматозоидов.
Количество спермы у мужчин может отличаться и зависеть от его половой активности, возраста, наследственности и других факторов. Нормальный объем эякулята обычно составляет около 1-1,6 мл. Активная половая жизнь уменьшает количество спермы. И лишь через 2-3 дня ее объем восстанавливается.
Важный показатель спермы — щелочная реакция (рН от 7 до 7,6). Щелочь в составе эякулята сохраняет качество сперматозоидов и не дает им терять свою подвижность в кислой среде влагалища
Особенно важно сохранить свое качество сперматозоидам при их попадании в маточный цервикальный канал. Далее путь сперматозоидов лежит в матку и далее – в маточные трубы
Патогенез мужского бесплодия
Под бесплодием понимают отсутствие беременности после года регулярной половой жизни без использования контрацепции. Проблема может быть обусловлена женский или мужским фактором. Также часто встречается ситуация, когда снижение фертильности наблюдается у обоих партнеров.
Причиной такого состояния становится нарушение репродуктивной функции, что часто связано с различными воспалительными процессами в организме. При мужской инфертильности наблюдается изменение характеристик спермы, также может нарушаться процесс ее доставки, что делает зачатие невозможным. Подобная проблема наблюдается практически у половины мужчин, которые проходили обследование в связи со снижением фертильности.
Сперматогенез (то есть процесс формирования сперматозоидов) происходит в яичках. В них имеются семенные канальцы, которые и отвечают за выработку сперматозоидов. Весь процесс стимулируется фолликулостимулирующим гормоном, вырабатываемом в гипофизе. Отсутствие такого гормона или его недостаток приводит к нарушению одного или нескольких этапов сперматогенеза.
Стоит отметить, что сперматогенез является сложным процессом. На его развитие влияет несколько факторов, поэтому нарушения могут произойти даже в результате приема лекарств или прохождения рентгеновского обследования. Любые внешние факторы могут спровоцировать нарушение морфологии сперматозоидов, уменьшение их подвижности или присутствие дефектного генетического материала, что делает оплодотворение яйцеклетки невозможным.
После завершения сперматогенеза сперматозоиды выходят из яичка и попадают в придаток. В нем происходит изменение молекул на поверхности сперматозоида, что необходимо для дальнейшего взаимодействия с яйцеклеткой.
Различные воспалительные процессы в придатке яичка могут также нарушить процесс созревания сперматозоидов. В ряде случаев может нарушиться процесс попадания этих клеток в сперму, что приводит к невозможности зачатия.
После прохождения придатка яичка сперматозоиды сохраняются в организме в течение нескольких недель. Далее происходит их деградация и гибель. Нередко в результате различных нарушений в сперматогенезе начинается повреждение новых сперматозоидов, в результате чего они даже не успевают покинуть придаток.
После попадания во влагалище сперматозоиды должны переместиться в шейку матки. Однако среда влагалища является кислой, что приводит к достаточно быстрой гибели клеток. Если они находятся во влагалище больше нескольких минут, то погибают и не успевают достичь шейки матки
Важно, чтобы во время эякуляции сперматозоиды оказывались максимально близко к выходу из влагалища. Однако это может быть невозможно при наличии у мужчины ряда патологий
До яйцеклетки чаще всего добирается 1–2 сперматозоида. Если сперматозоид функционально незрелый и не имеет на своей поверхности специальных ферментов, то он не может вступить во взаимодействие с яйцеклеткой, в результате чего зачатие также становится невозможным. Как вы видите, нарушение этого процесса может произойти на любом этапе, поэтому диагностика бесплодия является сложной и требует времени.
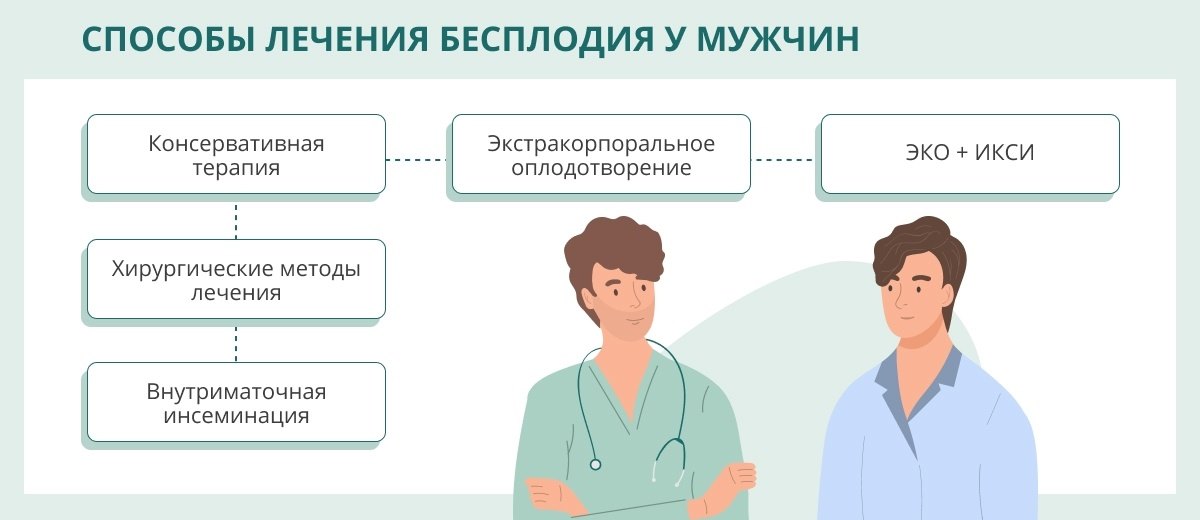
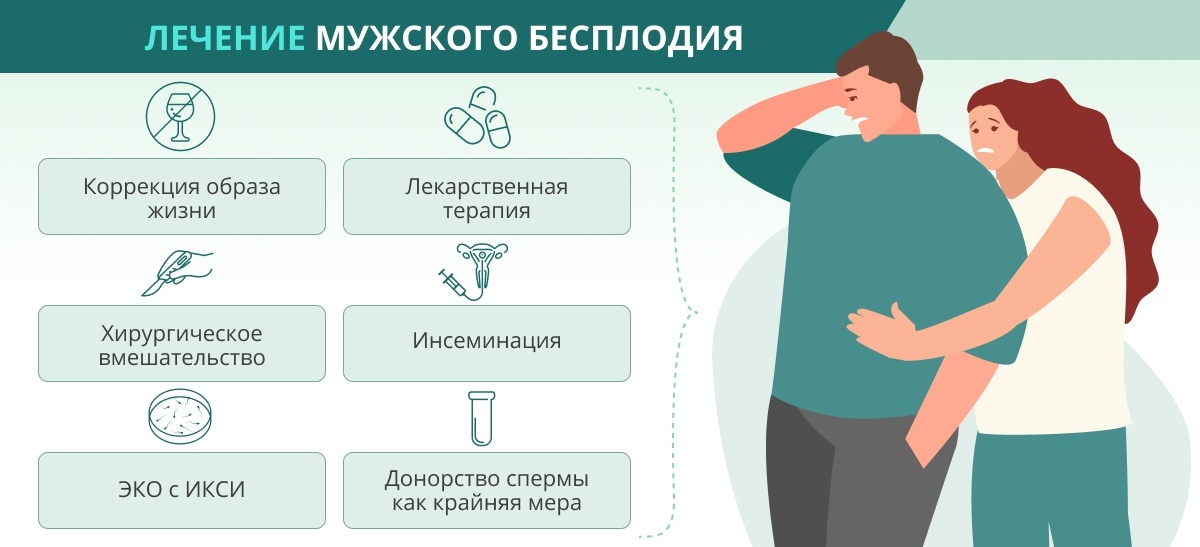
Методы лечения
Тактика лечения мужского бесплодия выбирается с учетом причины, вызвавшей такое состояние. В некоторых случаях пациенту потребуется хирургическое лечение (например, при наличии варикоцеле или нарушении проходимости семявыносящих путей).
Консервативное лечение чаще всего предполагает медикаментозную терапию:
- Для устранения инфекций половых путей используются антибактериальные препараты.
- При наличии эректильный дисфункции или преждевременной эякуляции потребуется назначение специальных препаратов, корректирующих сексуальную функцию.
- Гормональная терапия используется при выявлении нарушений уровня половых гормонов.
- В случае выявления идиопатического мужского бесплодия используется антиоксидантная терапия.
Также в большинстве случаев пациенту рекомендована коррекция образа жизни. Например, потребуется отказаться от курения и употребления алкоголя, скорректировать питание и включить в распорядок жизни регулярные физические нагрузки. Важна нормализация режима труда и отдыха, исключение стрессовых факторов, снижение потребления кофеина. Также крайне важна регулярная половая жизнь (примерно 2–3 раза в неделю, без использования лубрикантов, содержащих спермициды).
Если лечение бесплодия не приносит положительных результатов, то возможно использование вспомогательных репродуктивных технологий. Например, нередко применяется экстракорпоральное оплодотворение (ЭКО) или интрацитоплазматическая инъекция сперматозоидов (ИКСИ). Эти методики значительно повышают шанс зачатия и помогают исключить влияние мужского фактора инфертиельности.
Помните, что бесплодие в большинстве случаев поддается лечению. Самое главное, не затягивать с визитом к врачу и не забывать о регулярных профилактических осмотрах. Вы всегда можете обратиться за помощью к специалистам нашей клиники «Альтермед» – будем ждать вас!
Свернуть список использованной литературы
- Ширшов В. Н. Современное состояние проблемы мужского бесплодия: обзор клинических рекомендаций Европейской ассоциации урологов // Клиническая практика. – 2016. – №1 С. – 39–49.
Другие статьи автора
Импотенция
Проблемы с эрекцией
Орхит, орхоэпидидимит
Искривление полового члена
Андрогенный дефицит
Преждевременная эякуляция или ускоренное семяизвержение
Остроконечные кондиломы у мужчин
Гарднереллёз у мужчин
Генитальный герпес у мужчин
Симптомы простатита у мужчин
Хламидиоз у мужчин
Уреаплазма у мужчин
Цистит у женщин
Половые инфекции у мужчин
Уретрит у мужчин
Аденома простаты
Мужское бесплодие
Уретрит у женщин
Цистит у мужчин
Боль при мочеиспускании у мужчин
Врачи
Рыльчиков Иван Владимирович
КМН, врач уролог-андролог, специалист УЗД, зав. отделением урологии
Лебедев Александр Андреевич
Врач уролог-андролог, специалист УЗД
Погунов Антон Сергеевич
Врач уролог-андролог, специалист УЗД
Канарейкин Николай Игоревич
Врач уролог-андролог, специалист УЗД
Рабинюк Сергей Анатольевич
Врач уролог-андролог, специалист УЗД
Диагностика
Для диагностики мужского бесплодия необходимо провести комплексный осмотр специалистами. Чаще всего консультацию придется пройти у терапевта, эндокринолога-андролога, уролога-андролога, генетика, сексопатолога.
Методы исследования:
- общий осмотр;
- урогенитальный осмотр;
- УЗИ малого таза;
- спермограмма;
- цитология для определения состава семенных пузырьков;
- пцр на исключение половых инфекций;
- вазография (рентген семенных пузырьков и канальцев);
- мазок из уретры;
- биохимия секрета простаты;
- посев эякулята на инфекции (уреаплазмоз, хламидиоз, микоплазмоз, цитомегаловирус, генитальный герпес и др).
Дополнительно пациентам с подозрением на бесплодие нередко назначают:
- УЗИ щитовидки;
- гормональный скрининг;
- биопсия яичек;
- МРТ черепа;
- почечная флебография.
Спермограмма
Спермограмма в обязательном порядке производится мужчине с подозрением на бесплодие.
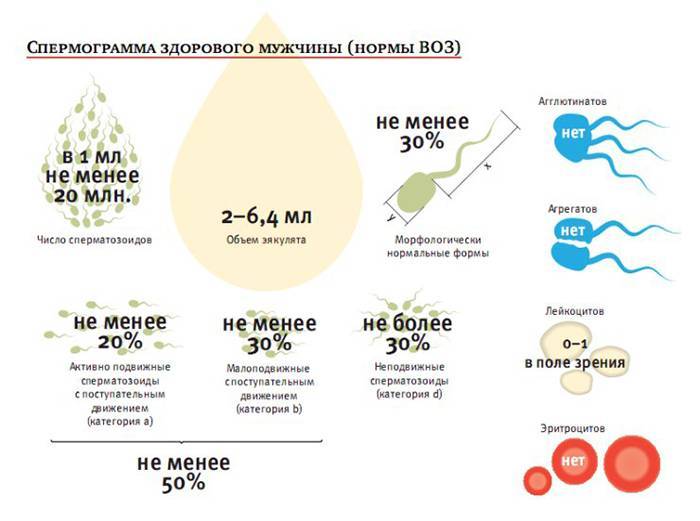
В норме спермограмма должна иметь результаты с:
- объемом около 2 и более мл;
- реакцией рН от 7,2 и больше;
- количеством спермий от 20 млн и выше;
- не менее 30% спермий правильной формы (при морфологическом исследовании);
- жизнеспособностью выше 50;
- более 50% сперматозоидов двигаются на быстрой скорости поступательными движениями;
- Mar-тест с наличием прилипших частиц у не менее 50% сперматозоидов;
- нормальной вязкостью;
- разжижением в течение 60 минут;
- отсутствием агглютинации и патогенной флоры;
- не менее 1 млн лейкоцитов в 1 мл;
- количеством фруктозы около 13 мкмоль;
- количеством цинка около 2,4 мкмоль.
Иногда спермограмма может иметь указание на патологические изменения типа:
- олигоспермиии (при количестве живых сперматозоидов меньше 20 млн.);
- астенозооспермии (при сниженном количестве подвижных спермиев);
- гипо- или азооспермии (при снижении или отсутствии сперматозоидов в эякуляте);
- аспермии (отсутствии эякулята);
- полиспермии (превышении количества спермы более 10 мл), что встречается при патологиях или редких половых актах;
- лейкоспермии (повышении содержания лейкоцитов, встречается при воспалении или инфекциях);
- тератозооспермии (при дефектах у более половины спермиев в виде нарушений строения головки, шейки или хвостика сперматозоида).
В настоящее время появились аптечные тесты на выявление бесплодия SpermCheck Fertility, производимые в США. Этот тест имеет достаточную точность: до 96% случаев. Стоит лишь добавить несколько капелек спермы, чтобы узнать о наличии или отсутствии бесплодия. Нормальными считаются показатели в 200-500 млн. сперматозоидов. При снижении показателей от 20 до 2 млн. способность к зачатию минимальна.
Генетика
Восьмое место, до 5% среди причин бесплодия у мужчин занимают генетические причины. Выявить их представляется сложной диагностической задачей.
Генетические факторы мужского бесплодия:
- микроделеции (отсутствие) определённого участка Y-хромосомы, имеющей гены, отвечающие за нормальный процесс синтеза и развития сперматозоидов;
- синдром Клайнфельтера (синдром полисомии Х-хромосомы), то есть патологический кариотип 47, ХХY хромосом ;
- муковисцидоз – результат патологического мутационного процесса, заключающийся в мутации гена CFTR, что приводит к патологии семявыводящих протоков у мужчины.
- синдром Юнга – основной его признак: это сочетание хронического риносинусита и наличие бронхоэктазов (патологическое расширение бронхов) в лёгких. Но, кроме того, синдром Юнга примечателен образованием очень вязкого эякулята, в результате врождённых изменений в предстательной железе, семенных пузырьках и яичках, что служит причиной систематической обструкции семявыводящих протоков и приводит к бесплодию у мужчины;
- синдром Прадера-Вилли – достаточно редкая наследственная аномалия генов 15-й хромосомы (отсутствие отцовской копии участка хромосомы).
Лабораторная диагностика
Гнетические исследования крови:
- выявление микроделеций Y – хромосомы на участке AZF;
- определение генетического кариотипа (набора хромосом, присущего исключительно человеческому виду);
- выявление мутации гена CFTR.
Бесплодие у мужчин: причины
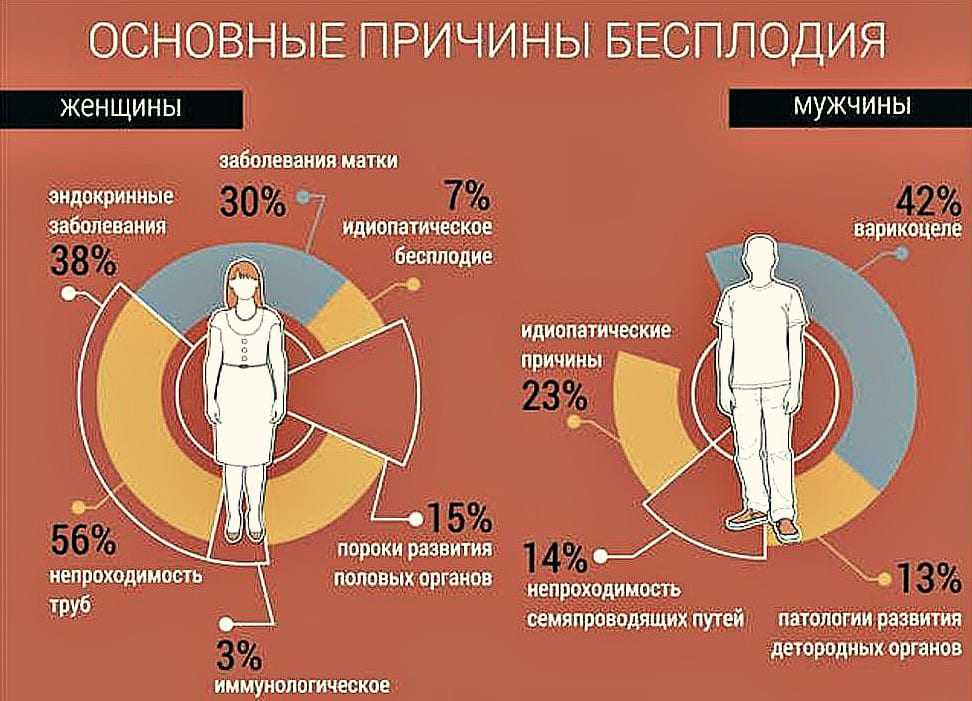
Существует много причин, которые лишают в итоге мужчину счастья отцовства. Это могут быть общие патологические процессы в организме, а также нарушения функции мужских половых органов. Иногда для сбоя в репродуктивной функции достаточно одной причины, в некоторых случаях может быть сочетание нескольких. Конечный прогноз заболевания во многом зависит от правильной диагностики и адекватно назначенного лечения.
Общие статистические данные по всем возможным причинам бесплодия приведены ниже:
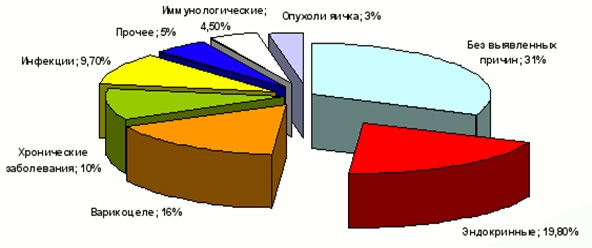
Варикоцеле как одна из причин бесплодия у мужчин
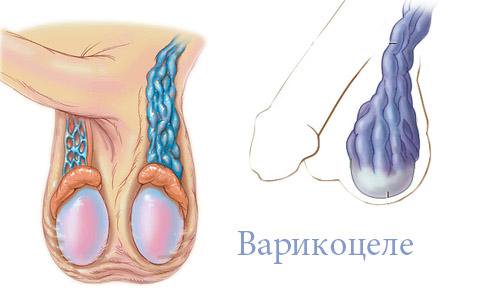
Эта патология является причиной инфертильности примерно у каждого 7 мужчины. В основе болезни лежит варикозное расширение сосудов семенного канатика, который служит каналом для отвода спермы. Из-за варикоцеле наблюдается небольшое повышение температуры в яичках, что с течением времени отражается на состоянии сперматозоидов. Определить наличие этой патологии может только врач, поэтому лечение бесплодия во многом зависит от своевременного обращения мужчины за квалифицированной медицинской помощью.
Советуем прочитать: Варикоцеле у мужчин: симптомы, причины возникновения, лечение
Бесплодие из-за дефекта развития и травм половых органов
Перенесённые травмы иди наличие дефектов в развитии половых органов также играют важную роль в способности мужчины к оплодотворению.
Причиной бесплодия могут стать:
- крипторхизм – неопущение яичек в мошонку;
- гипоспадия – аномалия развития полового члена, при которой канал мочеиспускательного канала открывается не на вершине головки, а ниже;
- монорхизм – одно яичко;
- эписпадия.
Генетические аномалии
Такие состояния нередко являются причиной, как бесплодия, так и рождения детей с врождёнными дефектами, передаваемыми впоследствии по наследству. Наличие генетических сбоев не всегда позволяет применить и метод ЭКО, так как в результате ребенок может родиться с неизлечимыми болезнями или процедура вообще окажется неэффективной.
Бесплодие инфекционного генеза
Очень часто мужчина не может стать отцом из-за наличия воспалительного процесса в мочеполовой системе. Присутствие инфекционного агента (вируса, бактерии, грибка) вызывает повышенную выработку лейкоцитов, а эти клетки в большом количестве вызывают склеивание сперматозоидов и повышают вязкость спермы.
Наиболее часто при обследовании обнаруживают таких возбудителей:
- бледная трепонема;
- трихомонада;
- гонококк;
- хламидия;
- инфекционный паротит (перенесённый в детстве или в период пубертата).
Обратите внимание: проникновение в мочеполовые органы инфекционных агентов вызывает уретрит и простатит разного генеза. Лечение этих болезней должно подбираться исключительно врачом с учетом возбудителя и его чувствительности к препаратам
Сексуальные нарушения
Невозможность зачатия может заключаться в преждевременной эякуляции во время полового акта, импотенции или нарушении эрекции.
Бесплодие из-за иммунологических проблем
Сбои в работе иммунитета в организме мужчины могут спровоцировать выработку особых веществ. Они повреждают собственные сперматозоиды, чем делают их непригодными для оплодотворения.
Гормональные нарушения
Среди патологий гормонального характера, которые становятся причиной бесплодия, выделяют:
- недостаточность гипоталамуса;
- дефицит тестостерона;
- сахарный диабет;
- недостаточность яичек (врожденная или приобретенная);
- гиперпролактинемию;
- недостаточность гипофиза;
- проблемы в работе щитовидной железы.
Хирургические вмешательства
После таких операций как удаление паховой грыжи, стриктуры уретры, вазэктомия, резекция мочевого пузыря, симпатэктомия, простатэктомия мужчина может стать инфертильным.
Оперативное лечение
Если диагностирована обтурационная аспермия, показано оперативное лечение. Техника операции по восстановлению проходимости семявыносящих путей зависит от уровня обструкции:
- вазоэпидидистомия (канальцы придатков сшиваются с семявыносящими протоками);
- вазовазостомия (удаление или эктомия непроходимой зоны семявыносящего протока);
- резекция предстательной железы через уретру.
Подобные операции проводятся молодым (до 30 лет) мужчинам. В противном случае применяются методы, с помощью которых извлекаются сперматозоиды для дальнейшего применения вспомогательных репродуктивных технологий:
- чрескожное пунктирование придатка яичка;
- получение содержимого придатка яичка с помощью микрохирургической операции;
- пункционная биопсия гонад открытая;
- чрескожная пункция яичек.
Оперативному вмешательству подлежат мужчины и с некоторыми формами секреторного бесплодия:
- при варикоцеле проводится склеротерапия или эмболизация пораженной яичниковой вены;
- в случае водянки яичка проводится пункция или склерозирование (при незначительном увеличении мошонки) либо операция;
- крипторхизм устраняют еще в детском возрасте лапароскопическим или классическим способом.
Терапия аутоиммунного бесплодия включает:
- назначение глюкокортикоидов, которые оказывают иммуносупрессивное, противоаллергическое и противовоспалительное действие (десаметазон, гидрокортизон) в таблетках и местно (мази, физиопроцедуры);
- капацитация или отмывка и обработка спермы – как подготовительный этап для проведения искусственной инсеминации или ЭКО.
Классификация бесплодия у мужчин
Причины бесплодия у мужчин настолько многообразны, что создают определенные трудности в его классификации. Практикующие врачи для удобства выделяют несколько форм мужского бесплодия:
Секреторное бесплодие
Данная форма патологии обусловлена неспособностью яичек производить подвижные сперматозоиды в необходимом для оплодотворения яйцеклетки количестве, либо сперматозоиды имеют ограниченную подвижность (вялые) или производятся дефектные формы спермиев. Данная форма бесплодия может быть обусловлена как врожденными, так и приобретенными причинами, то есть факторами, негативно влияющие на яички.
Обтурационное или экскреторное бесплодие
При подобной форме в яичках происходит нормальное созревание сперматозоидов, но имеется нарушенный их транспорт по семявыносящим протокам и спермии не могут попасть в мочеиспускательный канал. Нарушение движения сперматозоидов возникает вследствие какого-либо препятствия на пути следования.
Сочетанное бесплодие
О сочетанной форме патологии говорят, когда секреторное бесплодие имеет место наряду с обтурационным или иммунологическим бесплодием либо на фоне воспалительного процесса.
Иммунологическое бесплодие
Наиболее часто данная форма бесплодия возникает после травмы яичек. Обусловлен подобный вид бесплодия секрецией противотестикулярных антител, то есть антител, которые воспринимают ткань яичек как чужеродную. Проникновение иммунных комплексов в клетки яичек происходит за счет нарушения гематотестикулярного барьера. Кроме того, возможно образование антител непосредственно и к самим сперматозоидам.
Относительное бесплодие
Об этой форме бесплодия говорят, когда оба супруга здоровы, а оплодотворение не наступает. Относится к малоизученным проблемам медицины.
Характеристика спермы
Количество эякулята обусловлено индивидуальными и возрастными особенностями мужчины, а также от частоты половых контактов. Половые акты, следующие один за другим, влияет на объем спермы, снижая ее, но он восстанавливается через пару дней. 
Нормальное количество эякулята составляет 1 – 6 мл и имеет щелочную реакцию (границы нормы от 7 до 7.6), что обеспечивает нормальную подвижность спермиев и их жизнестойкость в условиях кислой среды женского влагалища.
Благодаря активности и подвижности спермиев, что поддерживает щелочная реакция спермы, они способны достигнуть шеечного канала, где реакция среды уже составляет 7,5 и проникнуть в полость матки, а затем и в трубы для оплодотворения яйцеклетки.
Сперматозоид представлен головкой, промежуточной частью и хвостиком. Движения спермия поступательны и направлены прямолинейно, что и делает возможным его встречу с яйцеклеткой. В 1 мл семенной жидкости находится 40 – 120 миллионов спермиев, причем 60 и более процентов обладают подвижностью, а неподвижных всего 15 – 20%. Кроме того, более 60% сперматозоидов в норме представлены зрелыми формами, несмотря на то, что в эякуляте всегда присутствуют и атипичные формы спермиев (от 15 до 20%).
Таким образом, при назначении анализов мужчине при бесплодии в первую очередь назначается и исследуется анализ на сперму – спермограмма.