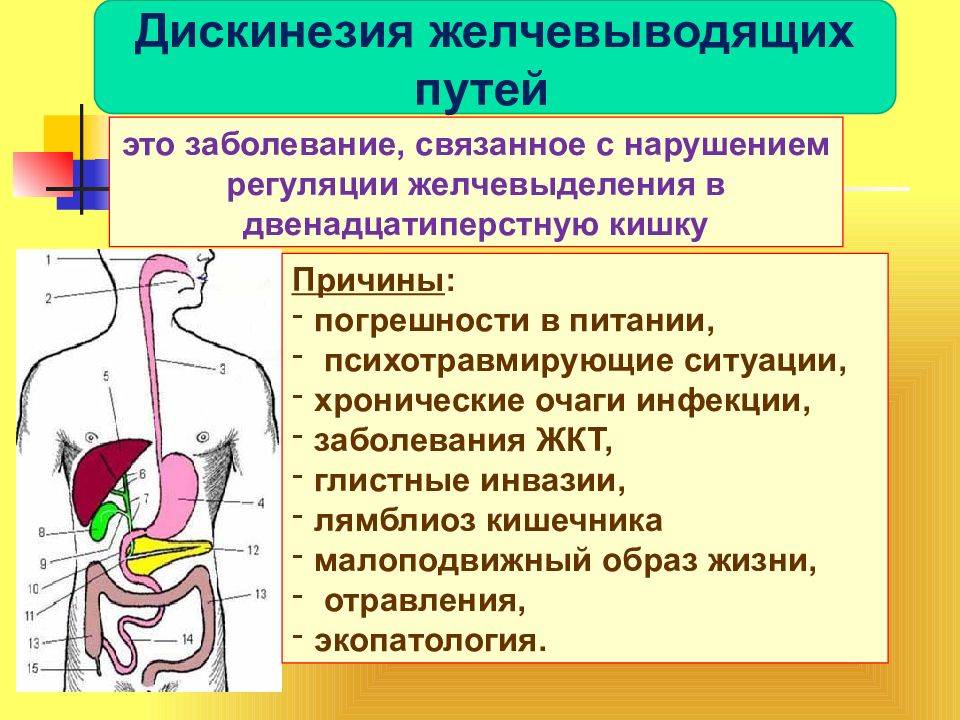
В чем заключается опасность заболевания
При застое желчь сгущается, ее кислоты могут выпадать в осадок, формируя песок, а затем и камни. При этом повышается риск инфицирования и возникновения острого холецистита и панкреатита. Не стоит забывать и о множестве анатомических и рефлекторных связей печени, желчного пузыря и других органов и систем человека (диафрагмы, позвоночника, мышц шеи и плечевого пояса).
Нехватка желчи наносит очевидный вред организму:
- слизистая двенадцатиперстной кишки лишается защиты от повреждения кислотами желудочного сока (желчь нейтрализует кислую среду желудочного содержимого);
- резко снижается активность переваривания (желчь активизирует ферменты поджелудочной железы), за счет чего создается питательная среда для бактерий;
- избыток липидов в кишечнике — еще одна питательная среда для патогенной микрофлоры и условия для возникновения дисбактериоза (желчь эмульгирует жиры для их переваривания и всасывания);
- происходит нарушение всасывания жирных кислот, из-за чего формируется нехватка жирорастворимых витаминов, или гиповитаминоз (желчь обеспечивает усвоение жирорастворимых витаминов A, D, E, K);
- повреждается слизистая кишечника, возникает хроническое воспаление (желчь стимулирует выработку слизи и гормональных веществ клетками слизистой кишки), что приводит к таким заболеваниям как синдром раздраженного кишечника, синдром раздраженной толчтой кишки, хронический колит, неспецифический язвенный колит);
- снижается моторика кишечника, из-за чего происходит накопление пищевых масс и растяжение стенок кишечника, а также всасывание токсичных для организма веществ из кишечника и развитие хронической интоксикации.
Основные правила диеты при ДЖВП
Целью лечебного питания при дискинезии желчевыводящих путей является обеспечение щадящего функционирования печени, улучшение оттока желчи, нормализация работы желчевыводящих путей, печени, а также остальных органов пищеварения.
Важно, чтобы питание было полноценным: оно должно содержать физиологическое количество белков и углеводов, но, в то же время, в нем должно присутствовать некоторое ограничение жиров, особенно тугоплавких. Согласно классификации Певзнера диета при дискинезии желчных путей соответствует лечебному столу №5
По приказу №330 Минздрава РФ при данном заболевании рекомендуется придерживаться основного варианта диеты (ОВД), в который и входит лечебный стол №5
Согласно классификации Певзнера диета при дискинезии желчных путей соответствует лечебному столу №5. По приказу №330 Минздрава РФ при данном заболевании рекомендуется придерживаться основного варианта диеты (ОВД), в который и входит лечебный стол №5.
Суточное содержание питательных веществ в лечебном питании следующее:
- белки – 85-90г, из них до 45г белков животного происхождения;
- жиры – 70-80г, из них 25-30г растительных масел;
- углеводы – 300-330г, простых сахаров – до 30-40г.
Суточная калорийность рациона составляет 2170-2400 килокалорий.
Основные принципы диеты
режим питания;
В лечебном питании при заболевании желчных путей подразумевается дробность: прием пищи должен быть частым и небольшими порциями, до 5-6 раз в день
Важно исключить переедание, питаться в одно и то же время, это настраивает желчный пузырь на выработку желчи, а желчные пути выбрасывают ее в кишечник в определенные часы. Это способствует нормализации оттока желчи, лучшему перевариванию и усвоению пищи в кишечнике
Частый прием пищи маленькими порциями не позволяет желчи застаиваться в пузыре, не дает чрезмерно сокращаться желчевыводящим путям и пузырю, что обычно и провоцирует боли.
кулинарная обработка;
Все блюда для больных с дискинезией желчевыводящих путей должны быть приготовлены в отварном или запеченном виде. Допускается (редко) тушение продуктов. Жарение запрещено, так как при жарке частично разрушаются полиненасыщенные жирные кислоты и формируются токсические вещества (альдегиды, кетоны), что увеличивает нагрузку на желчный пузырь и желчные пути, раздражает печеночную паренхиму и желудочную слизистую. Протирается только мясо с большим содержанием соединительной ткани (жилистые сорта).
температурный режим;
Строгих ограничений в диете при заболевании желчных путей нет. Блюда подаются в теплом виде (15-60 градусов Цельсия), исключаются только холодные продукты, которые вызывают спазмы желчевыводящих путей, нарушая температурный принцип щадящего функционирования пищеварительной системы.
соль и жидкость;
Необходимо несколько уменьшить потребление поваренной соли (до 6-8г): переизбыток хлористого натрия способствует задержке жидкости в организме, что вызывает сгущение слизи и затрудняет ее эвакуацию из желчного пузыря. Количество потребляемой жидкости должно доходить до 2-2,5 литров в сутки. Такой объем способствует разжижению желчи, препятствует камнеобразованию в желчном пузыре, выводит холестерин и токсины из организма.
алкоголь;
Следует отказаться или хотя бы ограничить прием спиртных напитков. Крепкие алкогольные напитки вызывают спазм гладкомышечной мускулатуры и, соответственно, желчных путей, что ведет к нарушению оттока и застою желчи. Кроме того, расщепление этанола происходит в печени, а избыточное количество этого вещества увеличивает нагрузку на нее и провоцирует развитие печеночных заболеваний.
пищевые волокна;
Клетчатка, в которой в большом количестве содержатся пищевые волокна, должна в обязательном порядке входить в лечебное питание при заболевании желчных путей. Во-первых, она нормализует отделение желчи, снижает уровень холестерина в ней и выводит «плохой» холестерин из организма. Во-вторых, пищевые волокна размягчаю кал и активизируют кишечную перистальтику, что предупреждает запоры. А, в-третьих, клетчатка ощелачивает желчь, что препятствует образованию камней в желчном пузыре.
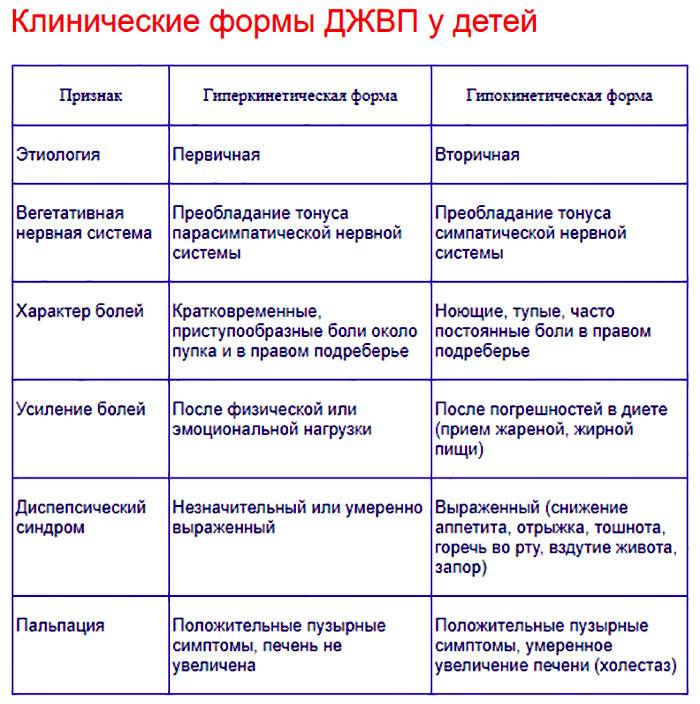
Симптомы дисфункционального расстройства билиарного тракта у детей
| Диагностические критерии | Гиперкинезия жёлчевыводящих путей | Гипокинезия желчевыводящих путей |
| Болевой синдром | Выражен. | Выражен. |
| Характер боли | Интенсивный, приступообразный, кратковременный. | Неинтенсивный, длительный, ноющий. |
| Локализация боли | В правом подреберье, иррадиирует в спину и правую лопатку. | В правом подреберье или около пупка. |
| Причина боли | Появляется после физических нагрузок, стрессов. | Связана с погрешностями в питании. |
| Пальпация живота | Резко позитивные пузырные симптомы, размеры печени не увеличены. | Умеренно выраженные пузырные симптомы. Размеры печени увеличены. Она подвижная, безболезненная. При пальпации её консистенция мягко-эластическая. |
| Диспептический синдром | Тошнота, реже рвота. | Тошнота, рвота, горечь во рту, снижение аппетита, запоры, неустойчивые дефекации, ахолия испражнений. |
| Синдром интоксикации | Бледность кожи, головная боль, раздражительность, эмоциональная лабильность. | Бледность кожи, головная боль, снижение физической активности. |
Лечение дискинезии
Режим
Рефлекторное воздействие имеет большое значение в развитии болезни, поэтому следует с особой тщательностью организовать рациональный режим дня, предоставить ребёнку достаточное время для сна – не меньше 7 ч, а также ограничить физическую нагрузку. Необходимо оградить ребёнка от физических переутомлений и стресса.
Диетические рекомендации
Показан принцип фракционного 5 – 6 разового питания (стол No 5 по М. И. Певзнеру). Рекомендуют нежирные виды птицы, рыбы, мяса, творог и другие молочные изделия; квота по белкам должна быть выше на 20 %, чем долженствующая. Ограничивают продукты, включающие жиры, на 10 – 20 % с исключением продуктов с животными жирами. Не рекомендованы к употреблению продукты холодных температур, так как это может привести к спазму сфинктера.
| Форма ДЖВП | Рекомендуется | Ограничивается | Исключается |
| Гипокинетическая | Продукты, стимулирующие выделение жёлчи: овощи, фрукты, масло растительного происхождения, яйца. | Продукты, включающие жиры, холодные, вызывающие спазм сфинктеров. | Жареные, маринованные, копчёные продукты, грибы, какао, кофе, сильно наваристые бульоны, напитки с газом. |
| Гиперкинетическая | Нежирные виды, птицы, рыбы, мяса, творог и др. Квоту по белкам увеличить на 10 – 20 % долженствующей. | Продукты, стимулирующие жёлчеотделение: жирные птица, рыба, мясо, масло растительного происхождения, яйца. |
Основные фармацевтические препараты
При гипермоторном типе рекомендуют нейротропные медикаменты с седативным эффектом (валериана, бром, Персен, Адаптол).
Спазмолитические лекарственные средства для снятия боли используют в зависимости от возраста больного: Папаверин – от полугода, Дротаверин – от 6 лет, Мебеверин – от 12 лет, Пинаверия бромид – от 18 лет. Жёлчегонные (холеретики), оказывающие холеспазмалитическим эффект, назначаются по 2 нед в месяц на протяжении полугода: Одестон, Олиметин, Фламин, Хофитол и пр.
При гипомоторной ДЖВП выписываются нейротропные медикаменты со стимулирующим эффектом: экстракт алоэ, женьшеневая настойка, Пантокрин. Показаны холекинетики (стимулирующие моторику жёлчных путей): магния сульфат, Ксилит, Сорбит, Хофитол, Урсосан, Одестон, Галстена и пр.
Ферменты назначают при выявлении относительной панкреатической недостаточности.
Если есть спазм сфинктера, категорически противопоказаны жёлчегонные средства, терапия включает Дротаверин, Папаверин – средства, снижающие тонус жёлчного пузыря. При дисфункции сфинктера Одди – Домперидон (стимулятор моторики ЖКТ).
Источники
- Richmond B. Biliary Dyskinesia in Veteran Patients: Response. // Am Surg – 2021 – Vol – NNULL – p.3134821997411; PMID:33634709
- Yi B., Tran N., Huerta S. Biliary Dyskinesia in Veteran Patients. // Am Surg – 2021 – Vol – NNULL – p.3134820988809; PMID:33502217
- Richmond BK., Walker A. Biliary Dyskinesia: Current Perspectives and Future Directions. // Am Surg – 2020 – Vol – NNULL – p.3134820971617; PMID:33295186
- Coluccio M., Claffey AJ., Rothstein DH. Biliary Dyskinesia: Fact or fiction? // Semin Pediatr Surg – 2020 – Vol29 – N4 – p.150947; PMID:32861451
- Alhayo S., Eslick GD., Cox MR. Cholescintigraphy may have a role in selecting patients with biliary dyskinesia for cholecystectomy: a systematic review. // ANZ J Surg – 2020 – Vol90 – N9 – p.1647-1652; PMID:32479706
- Simon DA., Friesen CA., Schurman JV., Colombo JM. Biliary Dyskinesia in Children and Adolescents: A Mini Review. // Front Pediatr – 2020 – Vol8 – NNULL – p.122; PMID:32266192
- Rehman S., Singh KK., Sajid MS. Role of laparoscopic cholecystectomy in the management of chronic right upper quadrant pain due to biliary dyskinesia: a systematic review and meta-analysis. // Transl Gastroenterol Hepatol – 2019 – Vol4 – NNULL – p.71; PMID:31620653
- Dekonenko C., Sujka JA., Dorman RM., Oyetunji TA., St Peter SD. Self-reported Outcomes After Cholecystectomy for Pediatric Hyperkinetic Biliary Dyskinesia. // J Surg Res – 2020 – Vol246 – NNULL – p.73-77; PMID:31562988
- Cairo SB., Aranda A., Bartz-Kurycki M., Baxter KJ., Bonasso P., Dassinger M., Deans KJ., Dorey D., Emengo P., Fialkowski E., Gayer C., Gonzales B., Gusman N., Hawkins RB., Herzing K., Huang E., Islam S., Jancelewicz T., Landman MP., Lally KP., Lesher A., Minneci PC., Raval MV., Russell R., Shah S., Slater B., Schoel LJ., Peter SS., Sujka J., Waterhouse J., Rothstein DH. Variability in perioperative evaluation and resource utilization in pediatric patients with suspected biliary dyskinesia: A multi-institutional retrospective cohort study. // J Pediatr Surg – 2019 – Vol54 – N6 – p.1118-1122; PMID:30885555
- Clark CJ. An Update on Biliary Dyskinesia. // Surg Clin North Am – 2019 – Vol99 – N2 – p.203-214; PMID:30846030
Почему появляется ДЖВП?
В зависимости от причины патологии различают первичную и вторичную дискинезию:
Первичную ДЖВП связывают с анатомическими и физиологическими особенностями организма, наследственной предрасположенностью. Болезни подвержены люди молодого и среднего возраста, в том числе дети и подростки. Основная причина патологии – нарушение нервно-мышечной регуляции двигательной функции мышц желчного пузыря. Такая ситуация возникает на фоне вегетососудистой дистонии, при повышенных психоэмоциональных нагрузках, заболеваниях нервной системы. Чаще всего болезнь диагностируют у людей худощавого телосложения, пациентов с повышенной возбудимостью нервной системы, людей, чьи близкие родственники сталкивались с такой же проблемой.
Первичная ДЖВП может развиться на фоне эндокринных патологий и возрастных изменений гормонального фона. У женщин это часто происходит при наступлении менопаузы.
Первичная дискинезия обусловлена врожденными аномалиями развития желчного пузыря. Речь идет о его загибе, наличии перегородок, слабости стенок, неправильном расположении, повышенной подвижности, увеличении количества протоков. В этом случае нарушение оттока желчи проявляет себя уже в раннем возрасте.
Вторичная дискинезия сопутствует практически всем заболеваниям ЖКТ. Она развивается при холецистите, гепатите, панкреатите, энтерите, колите, гастрите, болезнях двенадцатиперстной кишки. Если она поражена, нарушается выработка холецистокинина, который регулирует отток желчи. Также дискинезию диагностируют у пациентов с желчекаменной болезнью. Из-за конкрементов (камней) желчь не может нормально отходить.
Вторичная ДЖВП у женщин может развиваться на фоне заболеваний органов малого таза. Аналогичная ситуация характерна для пациентов с паразитарными инфекциями, аллергиями.
В группе повышенного риска находятся поклонники строгих диет, при которых уменьшается количество приемов пищи, сокращается ее количество.
Диета при ДЖВП
Правильно организованное лечебное питание – один из методов нормализации состояния печени и желчного пузыря.
Если тщательно выполнять рекомендации диетолога, можно рассчитывать на длительные периоды ремиссии, нормализацию стула, пищеварения, нормализацию выхода желчи. Основные принципы организации диеты при дискинезии:
- ограничение количества жиров с сохранением нормы белков и углеводов;
- питание небольшими порциями по 5-6 раз в день, как профилактика застоя желчи;
- соблюдение режима приема пищи для выработки порций желчи в строго определенное время;
- щадящая кулинарная обработка – блюда отварные или запеченные;
- запрет на жареную пищу для профилактики раздражения желчного пузыря;
- запрет на употребление холодной пищи, провоцирующей спазмы сфинктеров;
- уменьшение соли, обильное питье для профилактики сгущения желчи;
- отказ от алкоголя, как фактора нарушения оттока желчи и ее застоя;
- увеличение доли клетчатки для снижения уровня холестерина, размягчения кала, активизации перистальтики кишечника.
Все продукты, усиливающие продуцирование желчи, раздражающие желудок, кишечник и желчный пузырь, находятся под запретом при ДЖВП. К ним относятся: пряные овощи, крепкие бульоны, блюда из субпродуктов, консервы и колбасы, жирные сорта мяса и рыбы, блюда быстрого питания (фаст-фуд), газированные напитки, кофе и крепкий чай.
Рекомендуются продукты, богатые витаминами, большим количеством белка, повышающие текучесть и прозрачность желчи. К ним относятся фрукты, салаты из свежих овощей с растительным маслом, нежирные сорта мяса и птицы, молочные и кисломолочные продукты, сладости в виде пастилы, зефира, мармелада. Напитки, рекомендуемые при ДЖВП, — чай с лимоном, фруктовые и овощные соки (разведенные), щелочная минеральная вода.
Диагностика
При подозрении на халязион следует обратиться к детскому офтальмологу. Врач опросит ребенка или родителей, выяснит жалобы, анамнез жизни и болезни, а также проведет общий осмотр. Помимо вопросов, непосредственно касающихся заболевания (когда возникло уплотнение, что этому предшествовало, были ли ранее глазные болезни), доктора будут интересовать и общие аспекты, например, посещает ли ребенок детский сад, как часто болеет ОРЗ или ОРВИ, есть ли у него хронические патологии.
При офтальмологическом осмотре врач пропальпирует образование, осмотрит наружный и внутренний край века, проверит остроту зрения.
При необходимости может назначаться дополнительная диагностическая процедура – биомикроскопия. Это осмотр века при помощи щелевой лампы в темном помещении. Биомикроскопия дает врачу возможность рассмотреть очаг поражения в увеличенном виде в направленном свете. Процедура проводится детям старше 4-5 лет, способным выполнять указания врача, так как во время ее проведения требуется сидеть неподвижно и, по возможности, не моргать.
Причины ДЖВП у детей
Механизм развития ДЖВП
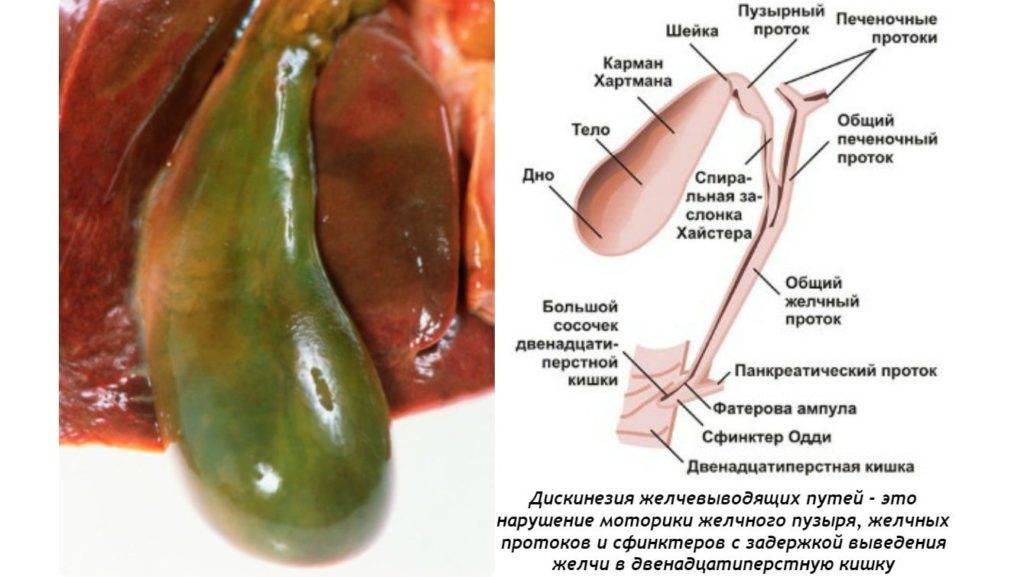
Жёлчный пузырь накапливает жёлчь, которая секретируется в печени, и выпускает её в тонкий кишечник, где она выполняет свою функцию по расщеплению жиров, поступающих с едой. К тонкому кишечнику от жёлчного пузыря жёлчь проходит по жёлчному протоку. Когда жёлчный пузырь не может высвободить жёлчь или она не способна пройти через проток, она попадает обратно в жёлчный пузырь. Затем развиваются симптомы расстройства.
Когда человек ест, в тонком кишечнике выделяется гормон холецистокинин. Он прикрепляется к рецепторам, распределенным в мышце жёлчного пузыря, что заставляет его сжиматься. Жёлчь высвобождается и проходит в кишечник. При ДЖВП жёлчный пузырь не сжимается должным образом, и жёлчь не выходит.
В конце протока есть круглая мышца под названием сфинктер Одди. Гормон холецистокинин также прикрепляется к рецепторам сфинктера и даёт ему сигнал расслабиться. Затем жёлчь переходит в кишечник. Когда функция сфинктерных мышц нарушена, жёлчь не проходит по протоку и остаётся в жёлчном пузыре.
Экзогенные причины
Главная причина — нарушение координационной функции периферической нервной системы и нейрогуморального управления вследствие неграмотного режима приёма пищи (большие интервалы между приёмами, нарушение кратности приёма пищи, перекусы всухомятку, злоупотребление углеводистой и жирной едой) и нерациональной организации режима дня и пр.
Эндогенные причины
Помимо внешних факторов, есть внутренние причины, приводящие к неэффективному сокращению жёлчного пузыря и расслаблению сфинктера.
- Воспаление жёлчного пузыря (холецистит) препятствует его способности сокращаться.
- Иногда из-за аномалий строения билиарного тракта желчь не может течь правильно. Такие патологии бывают врождёнными, наследственными, или они могут возникнуть из-за постоянного воспаления в органе.
- Гипотиреоз (недостаточная выработка гормонов щитовидной железы). При данном состоянии увеличивается вероятность образования камней в желчном протоке. Тироксин расслабляет сфинктер, поэтому из-за недостатка этого гормона в кишечник поступает меньше желчи.
- Болезни ЖКТ. Патологии оказывают влияние на функционирование билиарного тракта. Обычно у детей с ДЖВП есть другие сопутствующие симптомы со стороны кишечника (диарея, запор, пищевая гиперчувствительность).

Лечение дискинезии
Для лечения дискенезии желчевыводящих путей мы применяем мягкие мануальные техники, висцеральные и остеопатические техники коррекции, а также восточные методики лечения. Для коррекции патобиохимических процессов мы используем гомеопатию и фито/флоротерапию. Очень важным этапом лечения является также индивидуальная коррекция рациона и разработка комплекса физических упражнений.
В лечении мы воздействуем на все звенья болезни: нормализуем работу регулирующих нервных центров (то есть устраняем причину), стимулируем эвакуацию желчи в кишечник, чтобы избежать ее застоя и добиться регулярного выделения. И, конечно же, при необходимости корректируем сопутствующие патологии. Это максимально быстро устраняет беспокойства и ведет к полному выздоровлению.
Автор статьи: Хохлов Александр Витальевич (остеопат, висцеральный терапевт, апитерапевт).
Классификация
Дискинезию классифицируют по этиологическому механизму на первичную и вторичную формы, о причинных факторах которых было сказано выше.
Исходя из типа нарушения тонуса и двигательных рефлексов, выделяют гиперкинетическую и гипокинетическую дискинезию. Первая, которую по-другому называют спастической, возникает, когда превалирует влияние парасимпатического отдела вегетативной нервной системы. В данном случае желчь поступает в кишечник слишком быстро и в недостаточной концентрации, что негативно отражается на процессах пищеварения. Данный тип дискинезии чаще характерен для лиц молодого возраста.
Гипокинетическая или атоническая форма заболевания свидетельствует о преобладании симпатической иннервации и характеризуется медленным движением желчи по протокам. Это приводит к тому, что желчь застаивается и в кишку высвобождается высокая ее концентрация, что впоследствии чревато развитием воспалительного процесса (дуоденита) и желчнокаменной болезни. Атоническая форма дискинезии чаще встречается среди людей средних лет и преклонного возраста, а также у лиц с неустойчивой психикой.
Какая бы форма заболевания ни развилась, отсутствие оптимальной скорости выделения желчи ведет к нарушению функций пищеварения. Отличие наблюдается лишь в клинических проявлениях.
Лечение
Часто вылечить халязион у ребенка можно консервативными методами. Для этого назначаются:
- Теплые компрессы – полотенце следует намочить в горячей воде, отжать, слегка остудить до комфортной температуры, и приложить к пораженному веку на 5-7 минут. При остывании – снова смочить полотенце в горячей воде и отжать. Также для этой цели можно использовать смоченные в горячей воде и отжатые ватные диски. Повторить несколько раз за одну процедуру, 2-4 раза в день.
- Сухое тепло. В домашних условиях чаще всего для этого применяется сваренное вкрутую яйцо, обернутое чистой сухой тканью.
- Физиопроцедуры.
- Массаж края века. Делается круговыми и перпендикулярными краю века движениями, без сильного надавливания. За одну процедуру массажа следует сделать 15-20 движений, повторять 2-4 раза в день. Массаж противопоказан при нагноении халязиона.
Перед компрессами, массажем следует очистить край века и ресницы, если на них скопилось большое количество корочек, чешуек. Загрязнения снимают ватным тампоном, смоченным теплой водой, при необходимости предварительно размочив их.
Если заболевание сопровождается синдромом «сухого глаза», назначаются увлажняющие капли. Если халязиону сопутствует блефарит (воспаление края века), врач может назначить противовоспалительные капли и/или мази.
При присоединении инфекции и нагноении показаны капли и мази с антибиотиками. При крупных размерах уплотнения иногда практикуют введение в его полость при помощи инъекций гормональных средств.
При формировании абсцесса его вскрывают. Также показаниями к оперативному лечению являются значительный рост халязиона, отсутствие эффекта от консервативной терапии. Процедура иссечения малотравматичная, в основном проводится под местной анестезией. После вскрытия полости и вылущивания пораженной железы назначаются антибактериальные промывания и капли. Альтернативой иссечению является удаление халязиона лазером, однако процедура имеет противопоказания и проводится не во всех клиниках.
В некоторых случаях после оперативного удаления халязиона забирается биоматериал для гистологического анализа. Он проводится не всегда, в основном при быстром росте образования, частых рецидивах. Исследование необходимо для исключения аденокарциномы мейбомиевой железы.
Любые методы лечения, даже такие простые, как местные теплые компрессы, должен назначать врач, самолечение недопустимо, так как оно может привести к развитию осложнений. В случае часто рецидивирующих, множественных халязионов следует искать общую причину их возникновения (возможные хронические заболевания, сниженный иммунитет) и заниматься ее устранением.
Дискинезия желчевыводящих путей — принципы лечения
Дискинезия желчевыводящих путей обычно лечится в амбулаторных условиях и не требует госпитализации в стационар.
Объем лечебных мероприятий зависит от формы дискинезии.
Общие рекомендации:
- устранение стрессовых обстоятельств, эмоционального напряжения и других психогенных факторов,
- прекращение курения и употребления алкоголя, режим труда и отдыха, утренняя зарядка и водные процедуры, прогулки.
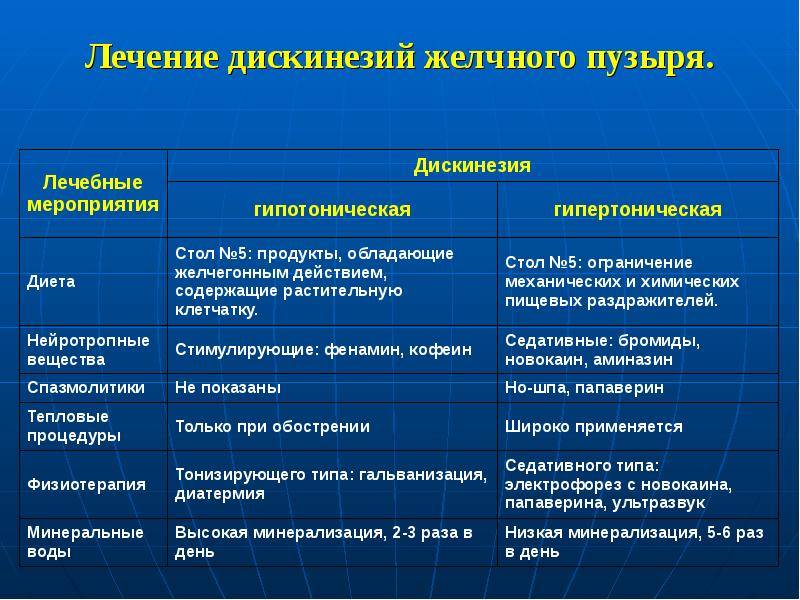
Лечение гипокинетической дискинезии желчевыводящих путей
- Лечебное питание:
- частое дробное питание (5-6 раз в сутки),
- употребление растительных и животных жиров, вызывающих опорожнение желчного пузыря – сливки, сметана, яйцо всмятку, хлеб с отрубями или зерновой, каши разные, овощи и фрукты.
- Препараты, стимулирующие тонус и сократительную функцию желчного пузыря:
- симпатолитические средства: Беллоид, Беллатаминал,
- прокинетики: Метоклопрамид, Церукал, Ганатон, Тримедат, Реглан, Сульпирид, Домперидон, которые, не влияя на моторику желчного пузыря, улучшают желчеотделение благодаря улучшению функцию сфинктера Одди и двенадцатиперстной кишки,
- настойки лимонника, женьшеня, элеутерококка в течение месяца,
- желчегонные препараты класса холекинетиков, вызывающих сокращение желчного пузыря и расслабление сфинктера Одди. Прием: за 30 минут до еды,
- берберина сульфат 3 раза в день,
- сорбит или ксилит 10% раствор по 50-100 мл,
- карлварская соль наруральная по 1/2-1 чайной ложке на 1/4-1/2 стакана воды 2-3 раза в день,
- танацехол (из соцветий пижмы),
- отвар петрушки (12 г на 200 мл воды) по 1/2 стакана, отвары инастои одуванчика, тысячелистника обыкновенного, аира болотного, барбариса,
- гуманные тюбажи (слепое зондирование) — проводится утром натощак. Медленно небольшими глотками следует выпить 100-150 мл теплой (40 гр) минеральной воды, или сорбита (30 г на 100 мл воды), или растительного масла от 1 чайной до 1 столовой ложки, или просто кипяченой воды с 1 чайной ложкой меда. Продолжительность 30 дней.
- Санаторно-курортное лечение на питьевом курорте (Ессентуки, Карловы Вары), прием лечебных минеральных вод.
Лечение гиперкинетической дискинезии желчевыводящих путей
- Лечебное питание: частое дробное питание (4-5 раз в сутки) с ограничением или исключением продуктов, вызывающих сокращение желчного пузыря — жирные мясные продукты, растительные масла, свежая выпечка, пирожные и другие изделия из жирного теста, пиво, газированные напитки, сливки, сметана, яйцо всмятку.
- Выбор медикаментозных препаратов учитывает ведущий клинический симптом – боль. Для его купирования используются препараты, которые снимают спазм гладкой мускулатуры:
- спазмолитики миотропного и нейротропного действия — Гастроцепин, Бускопан, Метацин, Атропин, Но-шпа, Дюспаталин, Галидор, Папаверин, Платифиллин, Нитроглицерин под язык при сильных болях и нитраты пролонгированного действия (нитросорбит) для курсового лечения, настой мяты перечной (5 г на 200 мл воды по 1/3 стакана до еды).
- Желчегонные препараты класса холеретиков стимулируют образование желчи и движение желчи по протокам: фламин, холосас, гинекромон, холензим, аллахол, кукурузные рыльца, настои и отвары зверобоя ромашки, бессмертника и др.
- Минеральные воды низкой минерализации, санаторно-курортное лечение на питьевых курортах.
Лечение смешанной формы дискинезии
Дискинезия желчевыводящих путей смешанной формы лечится индивидуально комплексно, в зависимости от клинических проявлений.
О том, какими желчегонными средствами и в каких случаях лечится дискинезия желчевыводящих путей, читайте в статье «Желчегонные средства. Лекарства и травяные сборы» .
Прогноз у больных с дискинезией желчевыводящих путей благоприятный при своевременном лечении расстройств психоэмоциональной сферы, вегетативной нервной системы и нарушений моторики желчного пузыря и сфинктера Одди.
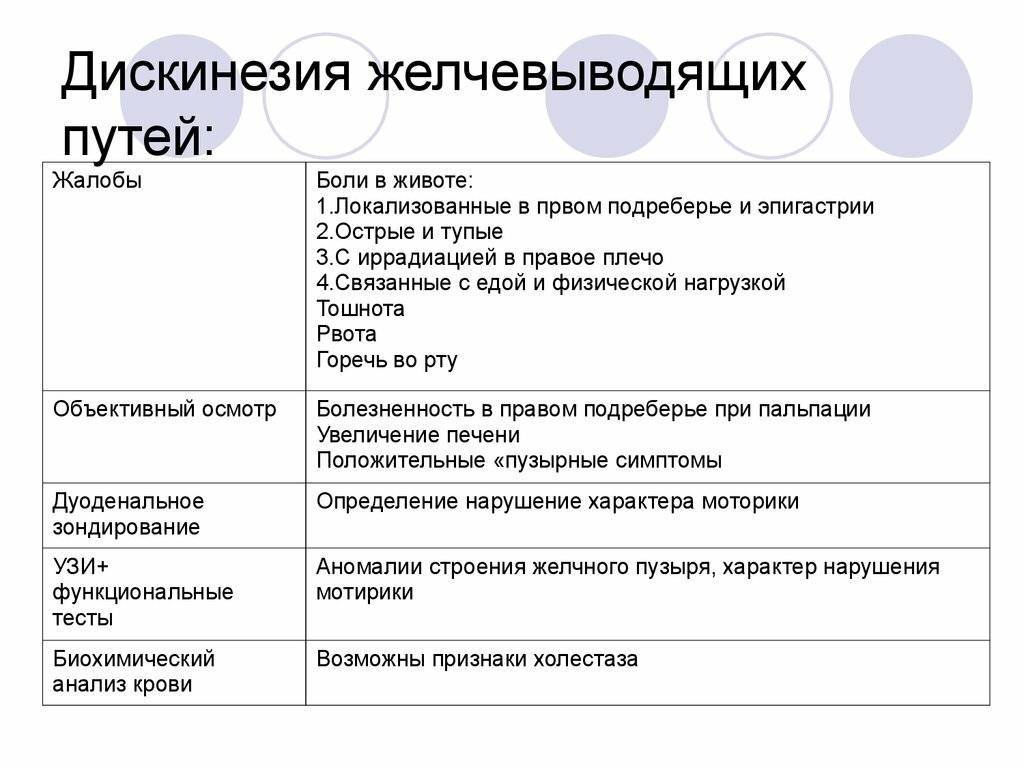
Дискинезии желчевыводящих путей — клинические проявления
Общие признаки:
- преобладание молодых женщин (до 30 лет), астеническое телосложение, пониженного питания,
- стрессовые обстоятельства, эмоциональное напряжение, астеновегетативные нарушения — раздражительность, потливость, субфебрильн6ая температура, нарушения менструального цикла,
- тошнота, периодически рвота, отрыжка, изжога, вздутие живота, урчание, периодически послабления стула — признаки желудочной и кишечной диспепсии,
- пальпация области желчного пузыря ( правое подреберье) чаще безболезненная.
Дискенезия желчевыводящих путей проявляется чаще всего симптомом абдоминальной боли (болей в животе) билиарного типа, проявления которых могут варьировать от постоянных ощущений дискомфорта до приступообразных болей в правом подреберье.
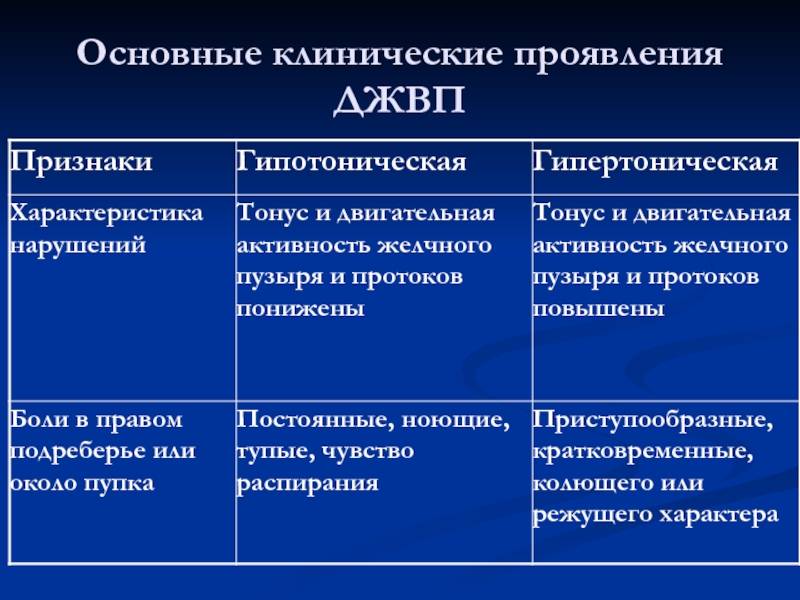
Гиперкинетическая дискинезия
Периодические приступообразные боли в правом подреберье или в правой верхней половине живота, иногда достигающие интенсивности желчной колики и отдающие в правую лопатку, усиливающиеся при глубоком вдохе — так проявляется гиперкинетическая дискинезия желчевыводящих путей.
Боли обычно возникают в связи с нервно-эмоциональными перегрузками, нарушениями питания (обильная еда, жирная и жареная пища при приеме холодных напитков), физической нагрузке, стрессовых ситуациях, реже ночью.
Боли обычно непродолжительные (от нескольких минут до часа).
Гипокинетическая дискинезия
Практически постоянные тупые, ноющие, периодически усиливающиеся боли. Ощущение тяжести и распирания в правом подреберье, которые усиливаются или ослабевают от приема пищи, стимулирующей сокращение желчного пузыря. Нередко боли могут возникать в ночное время, в связи с переполнением желчью желчного пузыря и растяжения его стенок.
Диспепсические явления:
- частая и громкая отрыжка воздухом или съеденной пищей,
- тошнота,
- запоры атонического характера,
- ухудшение аппетита.
Чаще эти проявления имеют люди с избыточной массой тела, нарушениями жирового обмена.
Дисфункция сфинктера Одди
 Нарушение его моторики чаще гипертонических расстройств сфинктера Одди проявляется болью при отсутствии органических причин и нормальных лабораторных показателях или типичными болями с расширением желчных протоков и нарушением оттока желчи, а также отклонением функциональных проб печени (повышение уровня щелочной фосфатазы и трансаминаз).
Нарушение его моторики чаще гипертонических расстройств сфинктера Одди проявляется болью при отсутствии органических причин и нормальных лабораторных показателях или типичными болями с расширением желчных протоков и нарушением оттока желчи, а также отклонением функциональных проб печени (повышение уровня щелочной фосфатазы и трансаминаз).
Критериями панкреатических дисфункции сфинктера Одди являются также боли при отсутствии органических причин и при повышении лабораторных показателей амилаза/липаза или с признаками формирующегося панкреатита.