9.2. ТЕТРАДА ФАЛЛО
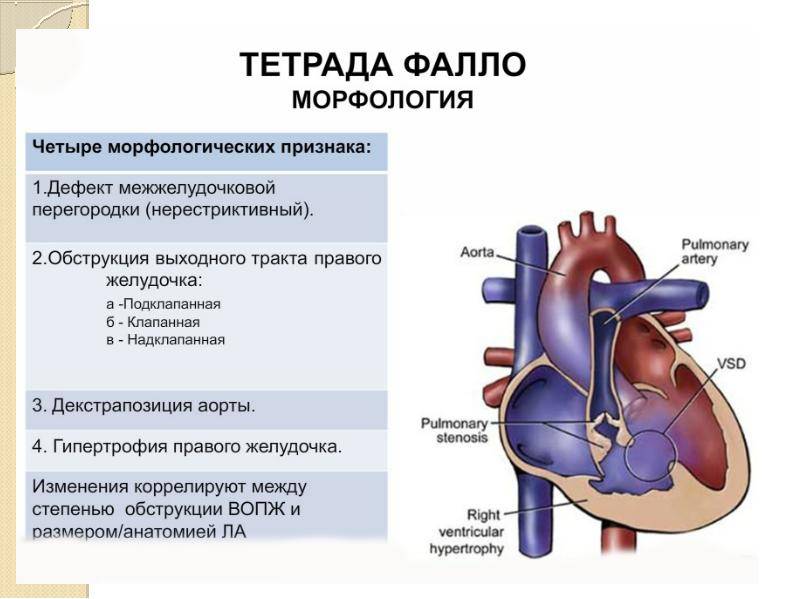
Тетрада Фалло – врождённый порок сердца, характеризующийся наличием четырёх компонентов: 1) большого высокорасположенного ДМЖП; 2) стеноза лёгочной артерии; 3) декстропозиции аорты; 4) компенсаторной гипертрофии правого желудочка.
Распространённость
Тетрада Фалло составляет 12-14% всех врождённых пороков сердца.
ГЕМОДИНАМИКА
При тетраде Фалло аорта располагается над большим ДМЖП и над обоими желудочками, в связи с чем систолическое давление в правом и левом желудочках одинаковое (рис. 9-2). Главный гемодинамический фактор – отношение между сопротивлением кровотоку в аорте и в стенозированной лёгочной артерии.
 Рис. 9-2. Анатомия и гемодинамика при тетраде Фалло. А – аорта; ЛА – лёгочная артерия; ЛП – левое предсердие; ЛЖ – левый желудочек; ПП – правое предсердие; ПЖ – правый желудочек; НПВ – нижняя полая вена; ВПВ – верхняя полая вена. Короткая стрелка указывает на дефект межжелудочковой перегородки, длинная – на подклапанный стеноз лёгочной артерии.
Рис. 9-2. Анатомия и гемодинамика при тетраде Фалло. А – аорта; ЛА – лёгочная артерия; ЛП – левое предсердие; ЛЖ – левый желудочек; ПП – правое предсердие; ПЖ – правый желудочек; НПВ – нижняя полая вена; ВПВ – верхняя полая вена. Короткая стрелка указывает на дефект межжелудочковой перегородки, длинная – на подклапанный стеноз лёгочной артерии.
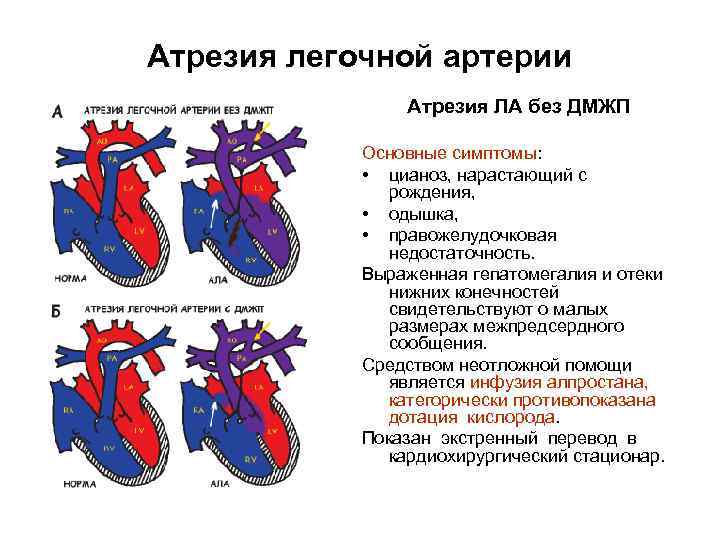
• При небольшом сопротивлении в лёгочных сосудах лёгочный кровоток может быть вдвое больше кровотока в большом круге кровообращения, и насыщение артериальной крови кислородом может быть нормальным (ацианотичная тетрада Фалло).
• При значительном сопротивлении лёгочному кровотоку возникает сброс крови справа налево, в результате чего возникают цианоз и полицитемия.
Стеноз лёгочной артерии может быть инфундибулярным или комбинированным, реже клапанным (подробнее об этом см. в главе 8 “Приобретённые пороки сердца”).
При физической нагрузке происходит увеличение притока крови к сердцу, но кровоток через малый круг кровообращения не возрастает из-за стенозированной лёгочной артерии, и избыточное количество крови сбрасывается в аорту через ДМЖП, поэтому цианоз усиливается. Возникает гипертрофия, что приводит к усилению цианоза. Гипертрофия правого желудочка развивается вследствие постоянного преодоления препятствия в виде стеноза лёгочной артерии. В результате гипоксии развивается компенсаторная полицитемия – увеличивается количество эритроцитов и гемоглобина. Развиваются анастомозы между бронхиальными артериями и ветвями лёгочной артерии. У 25% больных обнаруживают правостороннее расположение дуги аорты и нисходящей аорты.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Жалобы
Основной жалобой взрослых больных тетрадой Фалло является одышка. Кроме того, могут беспокоить боли в сердце без связи с физической нагрузкой, сердцебиение. Больные склонны к лёгочным инфекциям (бронхиты и пневмонии).
Осмотр
Отмечают цианоз, степень выраженности которого может быть различной. Иногда цианоз настолько выражен, что синеют не только кожные покровы и губы, но также слизистая оболочка полости рта, конъюнктива. Характерно отставание в физическом развитии, изменение пальцев (“барабанные палочки”), ногтей (“часовые стёкла”).
Пальпация
Обнаруживают систолическое дрожание во II межреберье слева от грудины над участком стеноза лёгочной артерии.
Аускультация сердца
Выслушивают грубый систолический шум стеноза лёгочной артерии во II-III межреберьях слева от грудины. II тон над лёгочной артерией ослаблен.
Лабораторные исследования
Общий анализ крови: высокий эритроцитоз, повышение содержания гемоглобина, СОЭ резко снижена (до 0-2 мм/ч).
Электрокардиография
Электрическая ось сердца обычно смещена вправо (угол α от +90° до +210°), отмечают признаки гипертрофии правого желудочка.
Эхокардиография
ЭхоКГ позволяет обнаружить анатомические составляющие тетрады Фалло.
Рентгенологическое исследование
Отмечают повышенную прозрачность лёгочных полей из-за уменьшения кровенаполнения лёгких. Контуры сердца имеют специфическую форму “деревянного башмака сабо”: уменьшенная дуга лёгочной артерии, подчёркнутая “талия сердца”, закруглённая и приподнятая над диафрагмой верхушка сердца. Дуга аорты может быть справа.
ОСЛОЖНЕНИЯ
Наиболее часто возникают инсульты, ТЭЛА, выраженная сердечная недостаточность, инфекционный эндокардит, абсцессы мозга, разнообразные аритмии.
ЛЕЧЕНИЕ
Единственный метод лечения – хирургический (радикальная операция – пластика дефекта, устранение стеноза лёгочной артерии и смещение аорты). Иногда хирургическое лечение состоит из двух этапов (первым этапом ликвидируют стеноз лёгочной артерии, а вторым проводят пластику ДМЖП).
Аневризма межпредсердной перегородки (АМПП)
Аневризма межпредсердной перегородки – еще один врожденный порок развития. Достаточно часто это состояние наблюдается у вполне здоровых детей: с возрастом образование самостоятельно исчезает. Однако, аневризма межпредсердной перегородки представляет существенную опасность в тех ситуациях, когда она сочетается с другими врожденными пороками сердца, а также не исчезает самостоятельно.
Аневризма межпредсердной перегородки по своей сути представляет выпячивание стенки предсердия в одну из сторон. Наиболее часто аневризма выпячивается в сторону открытого овального окна (или того места, где оно располагалось). Это связано с тем, что сердечная мышца в этом месте еще недостаточно прочная и легко деформируется под воздействием внешних факторов. Овальное окно – это необходимость для ребенка в период внутриутробного развития, так как кровеносная система функционирует особым образом. Легочное дыхание у ребенка в утробе матери отсутствует, поэтому овальное окно способствует равномерному распределению крови в правом и левом предсердии, большом и малом круге кровообращения. Так органы ребенка получают достаточное питание и кислород. Однако, после рождения большой и малый круг должны быть изолированы друг от друга. Это необходимо для того, чтобы венозная и артериальная кровь не смешивались.
Однако, во врачебной практике нередки случаи, когда овальное окно остается открытым длительное время (более 12 месяцев). Давление тока крови приводит к тому, что стенка миокарда деформируется и выпячивается. Аневризма образуется в «слабом» месте, именно по этой причине она чаще всего образуется в сочетании с другими сердечными пороками.
Аневризма межпредсердной перегородки классифицируется в зависимости от направления выпячивания:
- аневризма межпредсердной перегородки с выпячиванием в правое предсердие;
- аневризма межпредсердной перегородки с выпячиванием в левое предсердие;
- аневризма межпредсердной перегородки с S-образным выпячиванием (разные части перегородки выбухают в разные предсердия).
Прогноз считается благоприятным в том случае, если не происходит перераспределения тока крови в предсердиях. Если же в легочном стволе нарастает кровяное давление, то развивается легочная гипертензия.
Наиболее частыми причинами развития патологии являются:
- инфекционные заражения матери во время беременности;
- плохая экологическая обстановка;
- стрессы матери во время беременности;
- авитаминоз во время беременности;
- гипоксия плода.
Возможно ли развитие аневризмы межпредсердной перегородки у взрослых? Да, это одно из главных отличий этой патологии от других врожденных пороков сердца. Однако, это состояние все же крайне редко развивается у взрослых: только после перенесенного обширного инфаркта миокарда.
При отсутствии сочетания АМПП с другими пороками сердца существенные нарушения умственного и физического развития отсутствуют, а клинические симптомы выражены слабо. А вот при сочетании этой патологии с другими пороками могут наблюдаться такие проявления, как:
- тахикардия (повышение частоты сердечных сокращений);
- акроцианоз (синюшность кожи в носогубном треугольнике);
- одышка (у младенцев может наблюдаться при кормлении грудью);
- плаксивость, беспокойство младенца;
- нарушения сна.
В более старшем возрасте могут наблюдаться такие проявления, как:
- увеличение частоты сердечных сокращений;
- боль в груди в области сердца;
- повышенная утомляемость;
- ощущение слабости;
- головокружение;
- потеря аппетита;
- сонливость и др.
Основным способом выявления патологии у ребенка является УЗИ сердца. Альтернативное название манипуляции – ЭХО-кардиография. Данная процедура абсолютно безболезненна и безопасна, поэтому является методикой выбора при диагностике многих врожденных патологий сердца. Для того чтобы увеличить информативность исследования, необходимо использовать современные аппараты УЗИ, а прием должны вести опытные специалисты, которые способны заметить даже небольшие нарушения гемодинамики. Такой подход позволяет обеспечить достоверную диагностику патологий даже у самых маленьких пациентов.
Нетяжелые формы аневризмы межпредсердной перегородки чаще всего не требуют специального лечения. Однако, ребенок все же нуждается в регулярном наблюдении специалиста: следует посещать кардиолога не реже 1 раза в 12 месяцев, а также регулярно проходить УЗИ сердца.
Кроме того, детям рекомендуются легкие, незначительные физические нагрузки, а также психоэмоциональный покой. Ребенку необходимо обеспечить полноценное, рациональное питание, а также необходимый (по возрасту) сон. Кроме того, для детей с АМПП очень полезны сеансы психотерапии и аутотренинги.
Что такое аневризма сердца у новорожденного
Аневризма сердца у новорожденных относится к так называемому МАРС-синдрому. Расшифровывается он как «малые аномалии развития сердца». Сам термин указывает на то, что такая патология не является грубым пороком развития, требующим немедленного хирургического вмешательства из-за угрозы жизни малыша. Аневризма сопровождается некоторым истончением и выбуханием участка миокарда в области перегородки, которая расположена между предсердиями. Однако на качество кровообращения, обеспечение тканей и органов кислородом и питательными веществами это никак не влияет.
При аневризме у детей не нарушается психомоторное и физическое развитие. Малыш не отстает от своих сверстников, чувствует себя хорошо и по нему никогда не скажешь, что с его сердцем что-то не так. Однако наблюдать за ребенком, периодически обследовать его нужно обязательно, чтобы можно было вовремя заметить и предупредить развитие опасных осложнений.
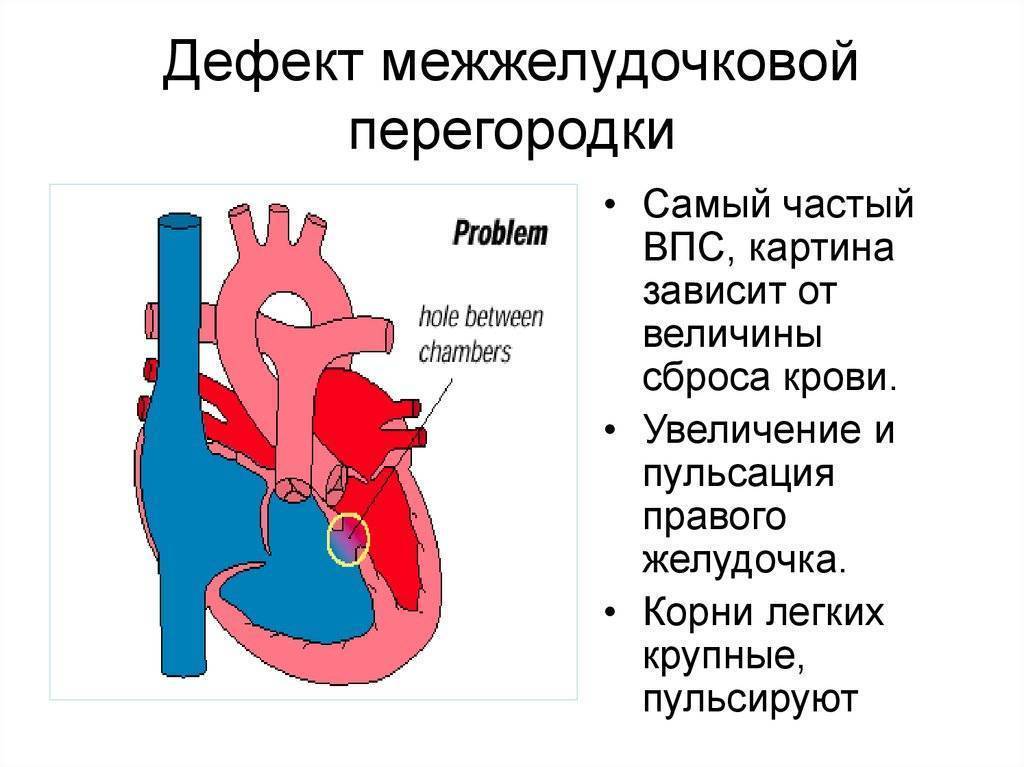
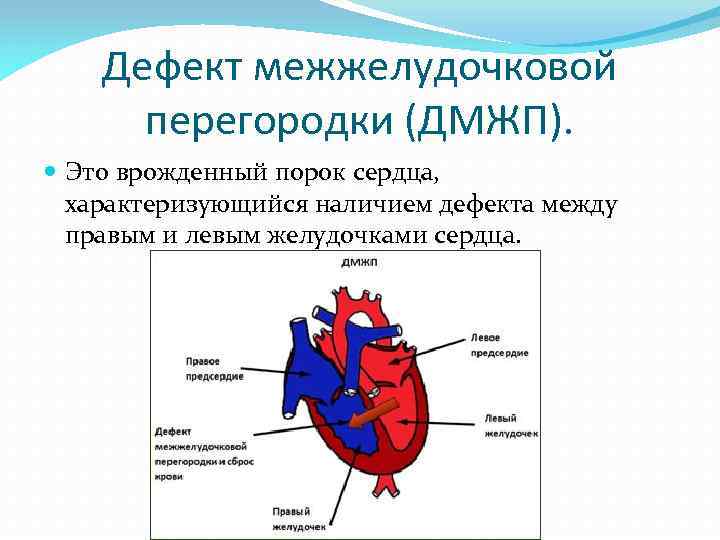
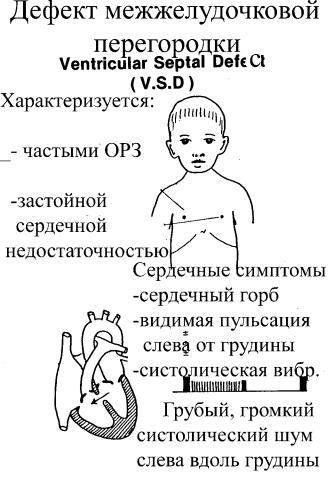
Понятие
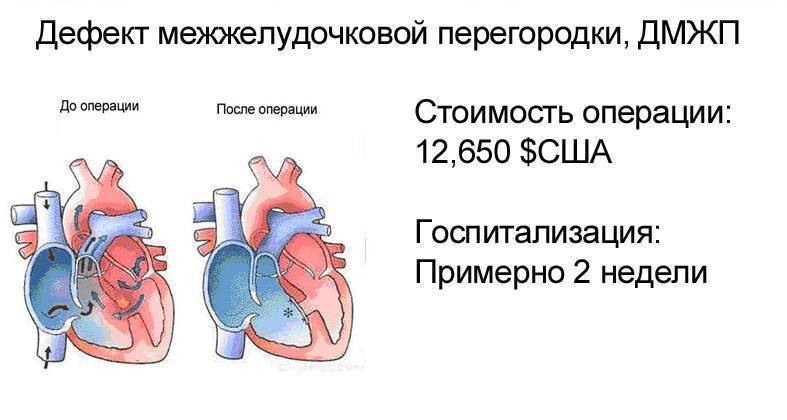
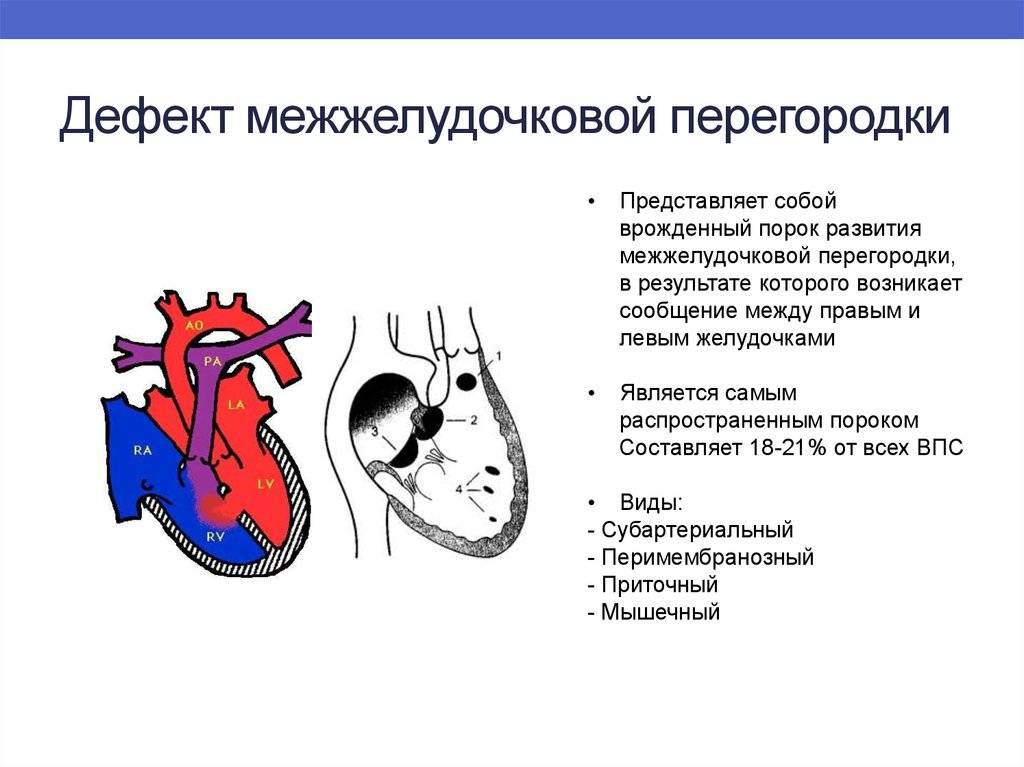
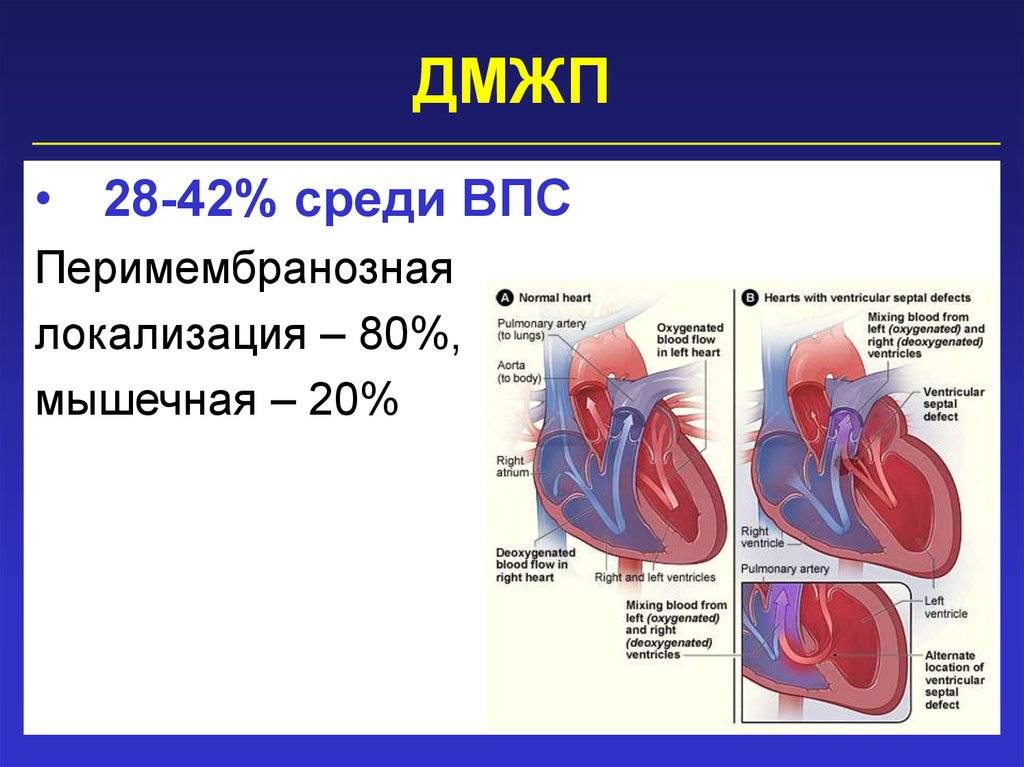
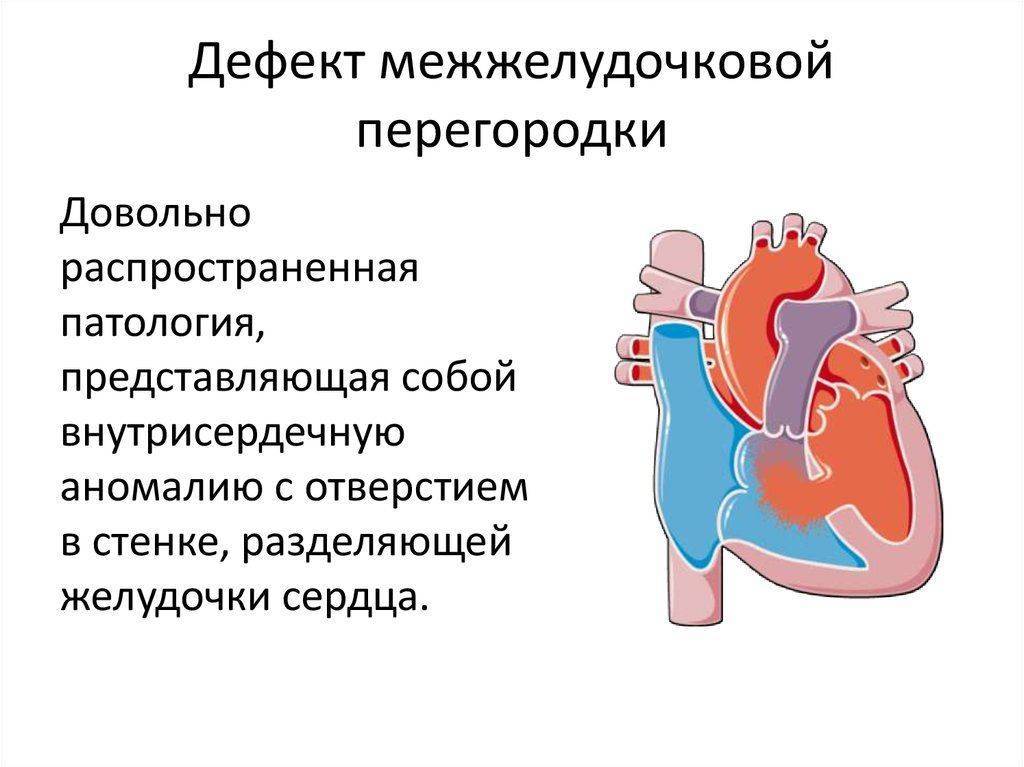
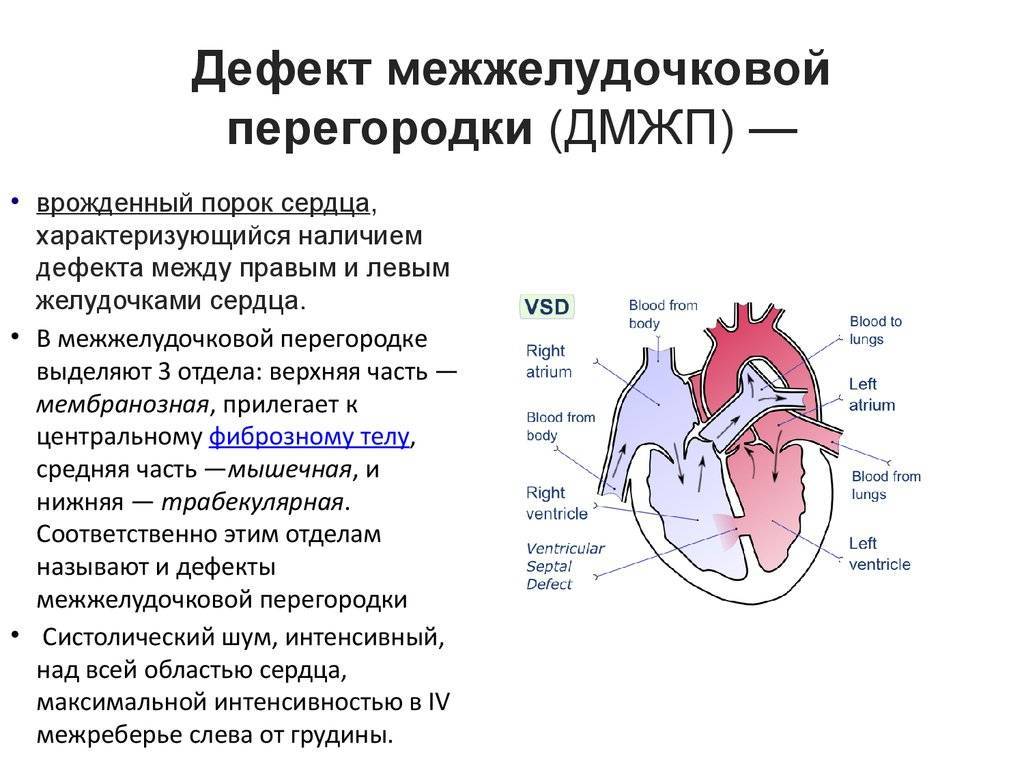
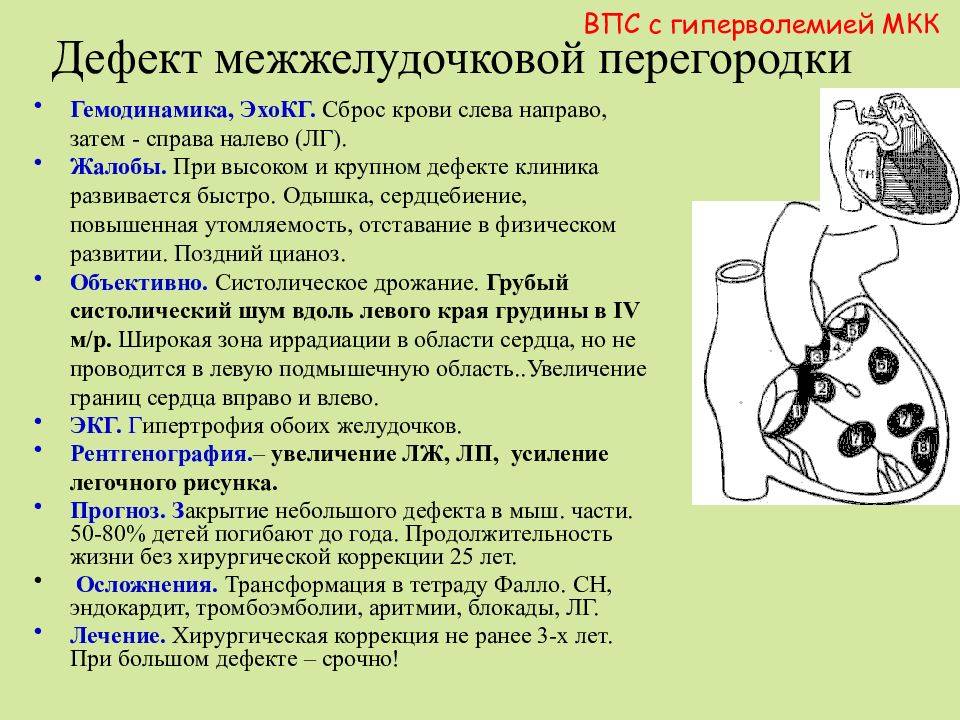
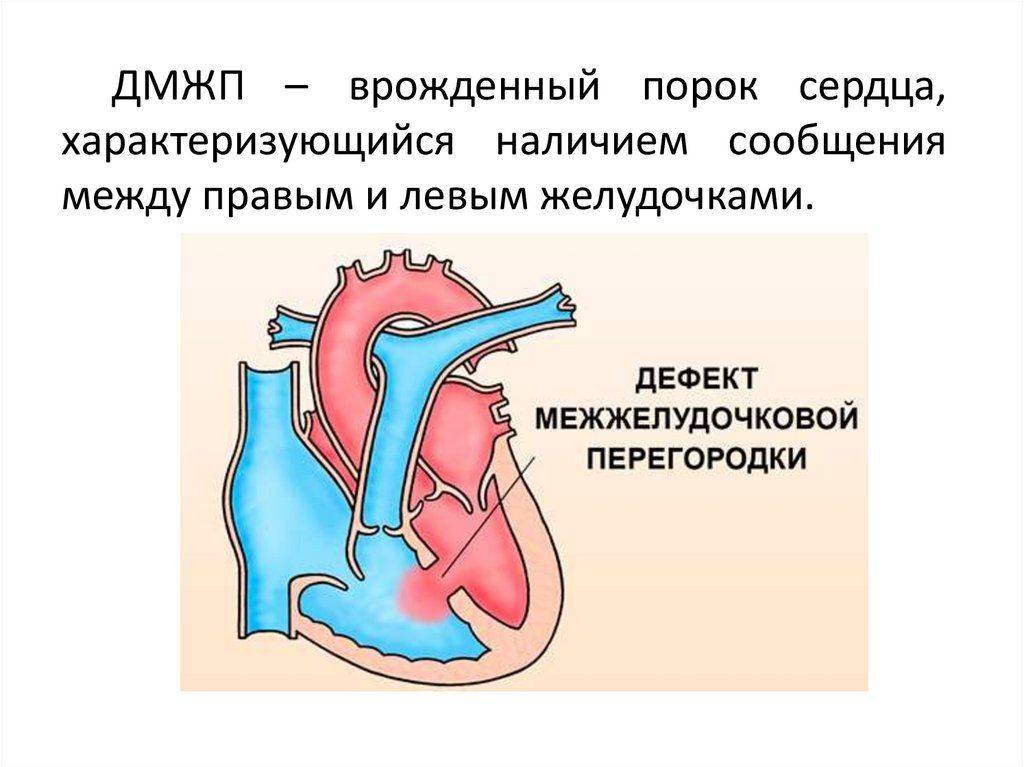
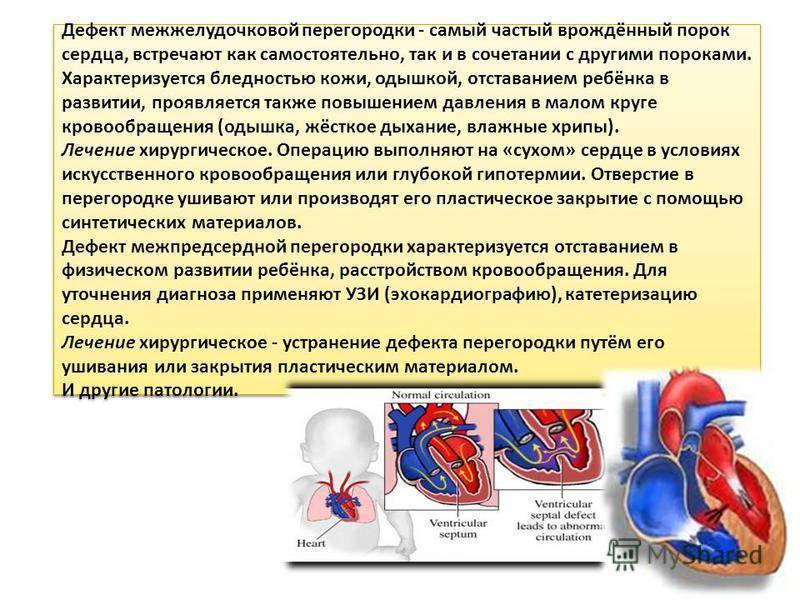
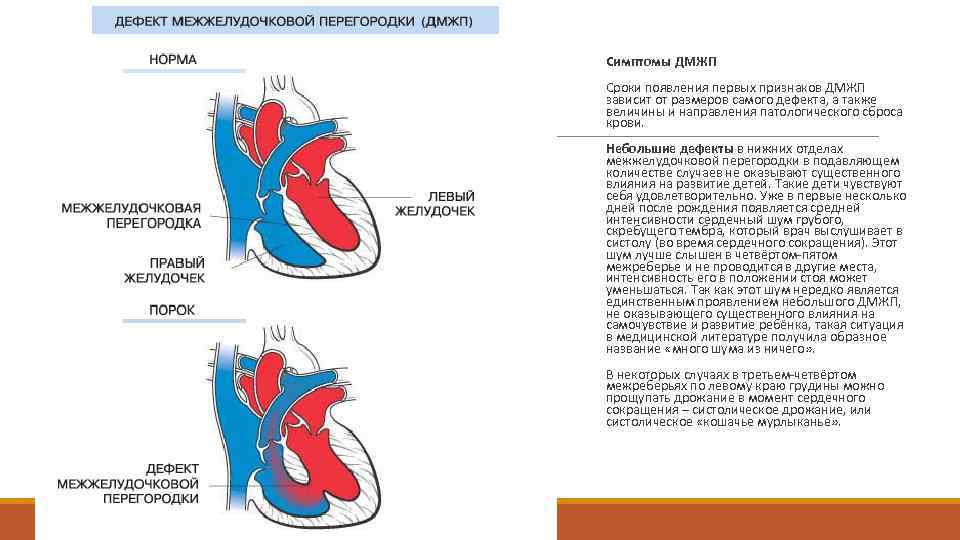
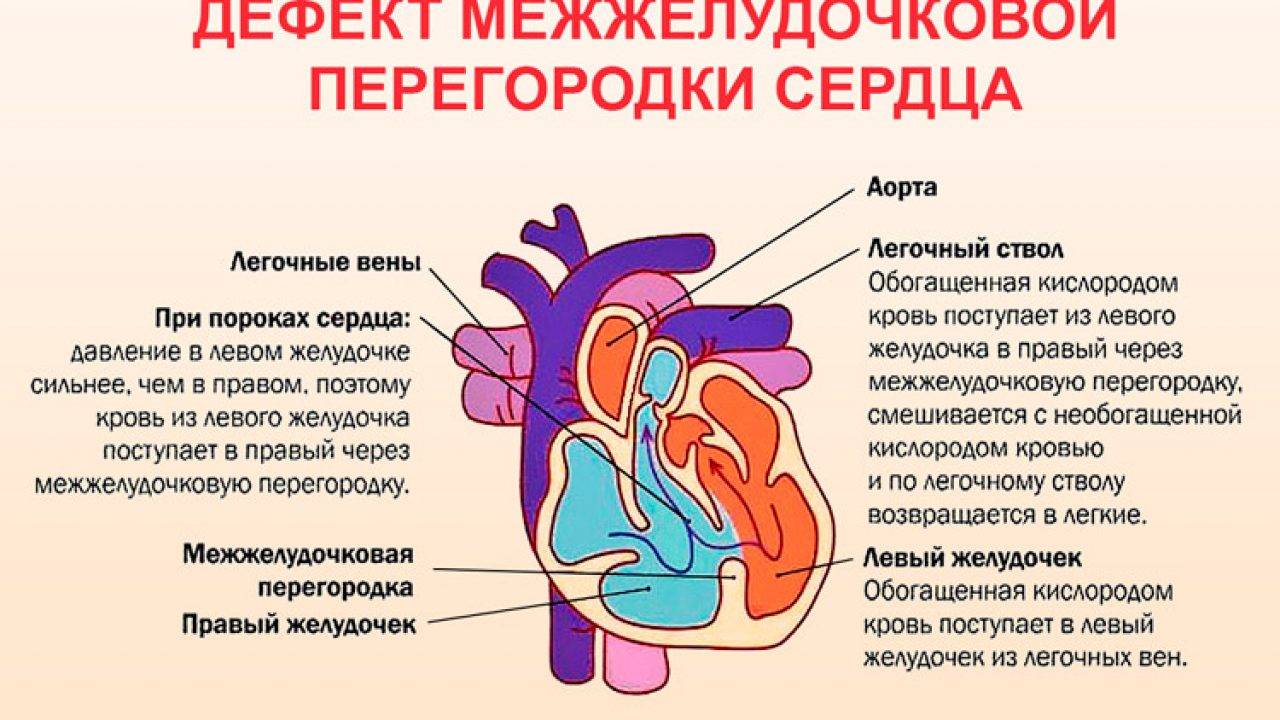
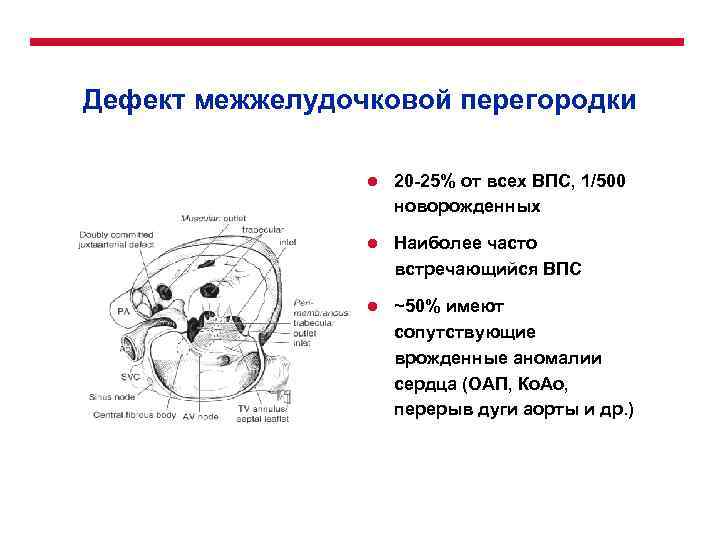
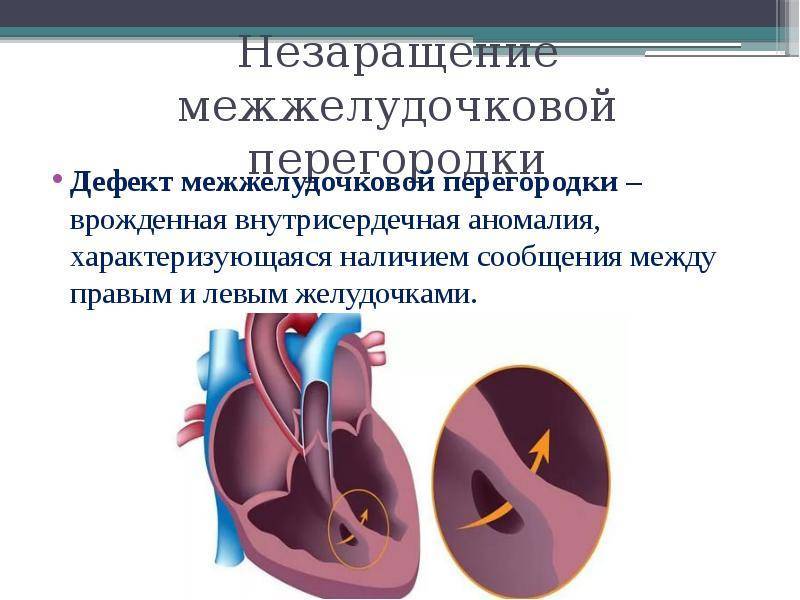
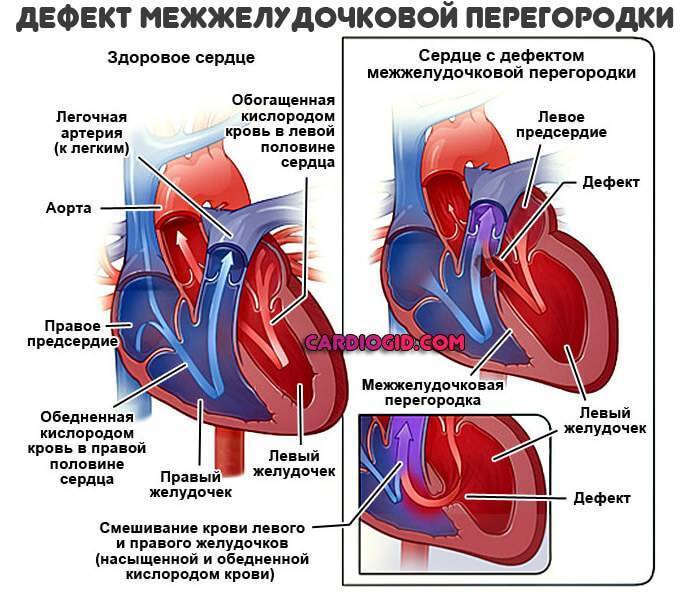
Дефект межжелудочковой перегородки (ДМЖП) может представлять собой отверстие размером 2-5 мм, при котором больной не ощущает дискомфорта, при этом не присутствует явная симптоматика заболевания. Если же его диаметр превышает 10-15 мм, требуется срочное оперативное вмешательство. При полном отсутствии перегородки наступает летальный исход.
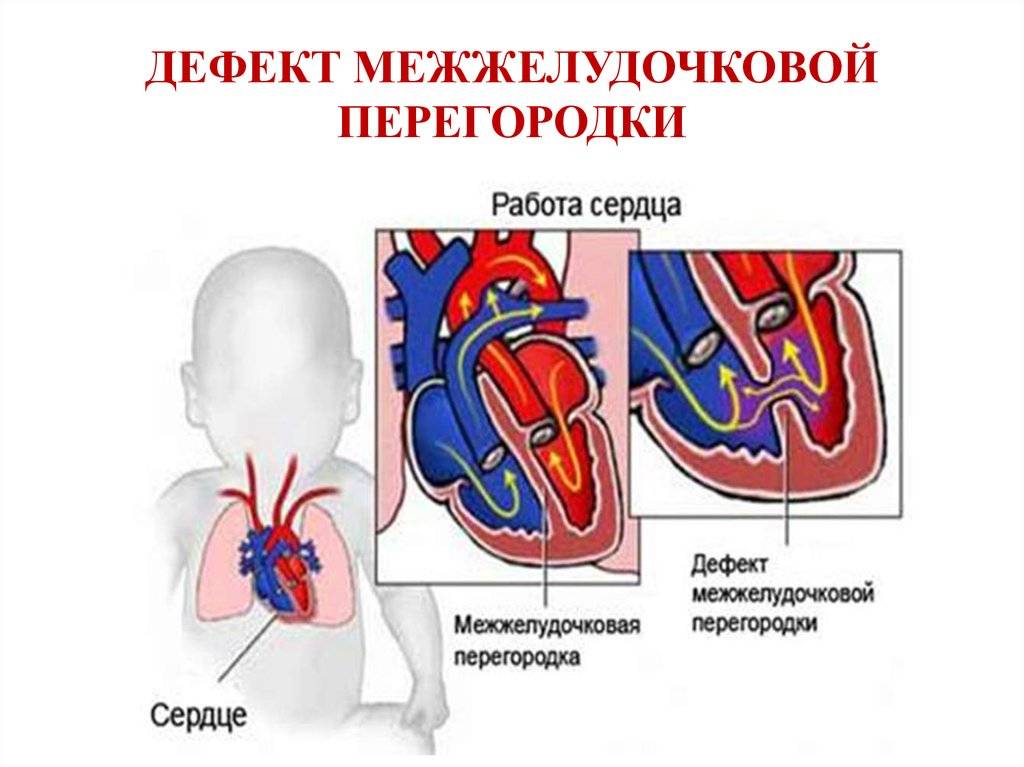
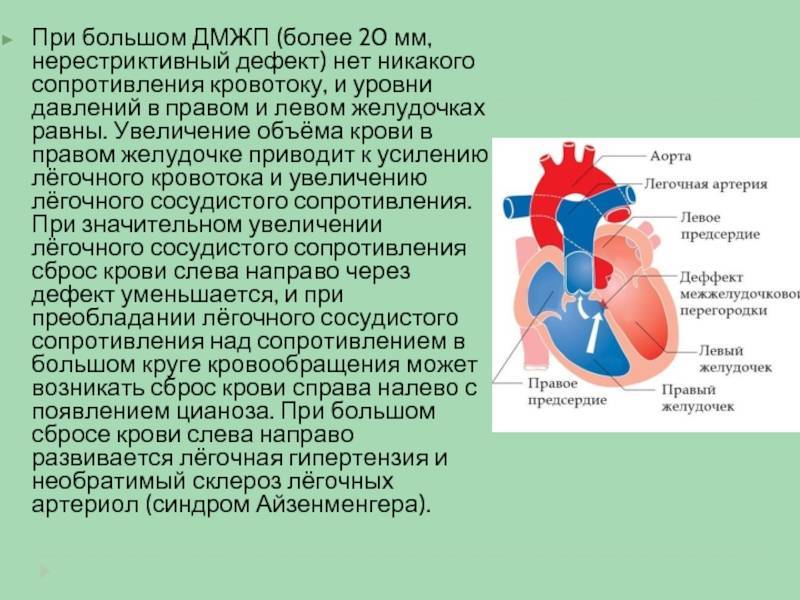
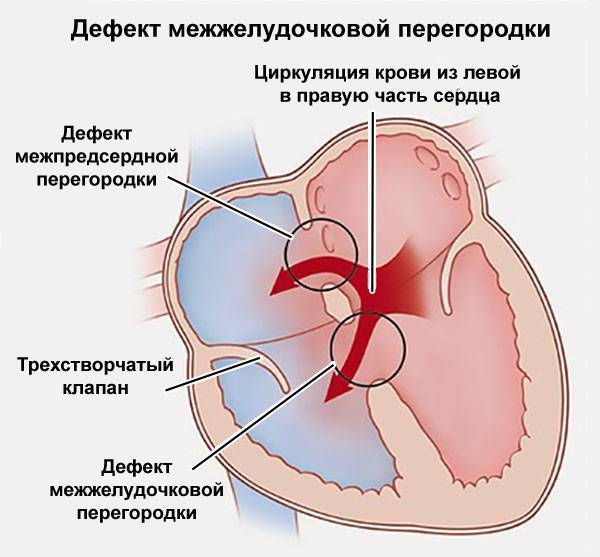
ДМЖП характеризуется тем, что при сокращении мышцы давление в левой части сердца гораздо выше по сравнению с правой. В результате этого кровь смешивается, что приводит к возрастанию нагрузки на сосуды легких. Избыток богатой кислородом крови поступает в малый круг кровообращения, в то время как в большом обогащенная кровь присутствует в недостаточном количестве. Это может способствовать тому, что будет наблюдаться легочная гипертензия, недостаточность правого желудочка, склеротическая динамика сосудов легких.
Как правило, развивается дефект межжелудочковой перегородки у плода. Он может возникнуть и в процессе жизни, но подобный случай отмечается гораздо реже. У детей его наблюдают при небольшом размере в случае проведения эхокардиографии. Обычно происходит самостоятельное закрытие этого дефекта к годовалому возрасту или немного позже. До этого момента ребенок должен наблюдаться у педиатра с целью предотвращения перехода патологии в активную форму. Если врожденный дефект межжелудочковой перегородки сердца не исчезает до 3-летнего возраста, то его устраняют только проведением операции.
Профилактика заболевания врожденный порок сердца у новорожденных
К профилактике сердечных пороков у ребенка, в первую очередь, стоит отнести заботу родителей о своем здоровье. Активный и здоровый образ жизни снижает риск любых заболеваний у будущего ребенка, чье здоровье целиком и полностью зависит от генов его родителей.
Также, если в семейном анамнезе хотя бы одного из родителей были случаи сердечной недостаточности или патологий, то семейной паре стоит пройти медико-генетическое консультирование, которое определит степень риска появления на свет ребенка с пороком сердца.
Во время беременности женщина, пребывающая в группе риска развития у ребенка порока сердца, должна предупредить об этом своего врача для более тщательного наблюдения и обследований (в частности, нельзя пренебрегать УЗИ, которое может диагностировать патологию плода еще в утробе матери).
Бесплатный прием репродуктолога по 31 декабря 2021Осталось 18 дней
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Лечение
В данном случае единственно целесообразным методом терапии будет операбельное вмешательство.
Операция может осуществляться одним из следующих методов:
- сужение легочной артерии;
- операция на открытом сердце;
- малотравматичное вмешательство при помощи окклюдера.
 Окклюдер
Окклюдер
Показаниями к проведению операции являются:
- сам дефект;
- заброс крови из левого желудочка в правый;
- увеличение правого желудочка;
- выраженная острая сердечная недостаточность;
- нарушение кровообращения в легких.
Однако следует отметить, что операция не всегда возможна, а в следующих ситуациях ее проводить нельзя:
- заброс крови из правого желудочка в левый;
- сильное истощение малыша;
- повышенное кровяное давление;
- тяжелые заболевания почек и печени.
Оптимальный возраст для проведения операции будет зависеть от тяжести течения патологического процесса. Так, если имеет место большой размер дефекта, то операция должна быть срочной. Средние размеры дефекта нуждаются в хирургическом вмешательстве в полгода, а вот мелкие оперируются в плановом порядке – в возрасте от 2 до 5 лет.
После проведения операции необходимо придерживаться общих рекомендаций врача:
- надо правильно ухаживать за швом – все подробные рекомендации относительно ежедневных процедур дает врач в индивидуальном порядке;
- нужно ограничивать ребенка в физической активности;
- в период восстановления лучше носить малыша на руках.
Рекомендации относительно питания врач также дает в индивидуальном порядке.
Медикаментозная часть лечения, которое в данном случае будет только дополнительным, может включать в себя следующие препараты:
- сердечные гликозиды;
- антикоагулянты;
- диуретики;
- кардиопротекторы;
- бета-блокаторы;
- ингибиторы ангиотензин-преобразующего фермента.
Важно! Если у малыша повышается температура, он отказывается от пищи и ведет себя неспокойно, то необходимо обязательно обратиться к врачу за консультацией: вполне вероятно, что начался инфекционный или воспалительный процесс. После операции, даже при условии полного восстановления, дети с таким диагнозом в анамнезе должны состоять на учете у кардиолога, систематически проходить медицинский осмотр и вести здоровый образ жизни
Физические нагрузки запрещены
После операции, даже при условии полного восстановления, дети с таким диагнозом в анамнезе должны состоять на учете у кардиолога, систематически проходить медицинский осмотр и вести здоровый образ жизни. Физические нагрузки запрещены.
Причины появления врожденных пороков сердца
Повлиять на развитие врожденных пороков сердца может большое количество факторов. Среди них:
- хромосомные нарушения (5%);
- генные мутации (2–3%);
- влияние факторов окружающей среды (1–2%).
Чаще всего основной причиной врожденных пороков является полигенно-мультифакториальная предрасположенность (около 90%).
Хромосомные нарушения
Могут проявляться качественным (изменением структуры) или количественным (изменением количества) хромосом. Они приводят к множественным аномалиям в организме, в том числе затрагивают сердце. Например, трисомия аутосом чаще всего приводит к дефектам межпредсердной и межжелудочковой перегородок, а также их сочетаниям. Если аномалии затронули половые хромосомы, то преимущественно возникают коарктация аорты или дефект межжелудочковой перегородки.
Генные мутации
Генные мутации являются следствием точечных изменений в геноме человека. Однако, даже они могут приводить к множественным нарушениям деятельности внутренних органов. Врожденные пороки сердца могут являться следствием аутосомно-доминантных нарушений (синдром Марфана, Нунан, Крузона, Холта-Орама и т.д.), а также аутосомно-рецессивных (синдром Карпентера, Робертса Картагенера и т.д.). Кроме того, существуют генные мутации, которые связаны с X-хромосомами (Гунтера, Аазе, Гольтца и т.д.)
Влияние факторов окружающей среды
К факторам внешней среды, которые могут оказывать повреждающее действие, относятся:
- вирусные заболевания матери во время беременности;
- радиационное излучение;
- некоторые группы лекарственных препаратов;
- вредные привычки матери как во время беременности, так и до нее;
- производственные вредности.
Полигенно-мультифакториальная предрасположенность
Оказывает наибольшее влияние на формирование плода. Основные признаки наследования врожденных пороков сердца по этой модели:
- риск возрастает с увеличением числа больных врожденными пороками сердца среди родственников 1 степени;
- родственники реже болеющего пола поражаются чаще;
- чем более тяжелый порок у близкого родственника, тем выше риск его повторения у ребенка.
Наиболее критичным периодом являются первые 3 месяца беременности. Воздействие неблагоприятных факторов в этот период существенно влияет на фетальный органогенез.
Сочетание всех этих факторов приводит к появлению врожденных пороков сердца.
Диагностика при ДМЖП
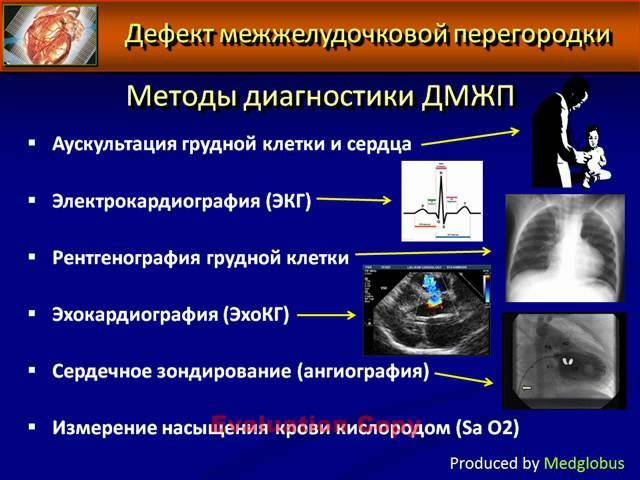
Диагностические ультразвуковые исследования выявляют ДМЖП еще на этапе внутриутробного развития. С их помощью также подтверждают и уточняют диагноз после рождения ребенка. При необходимости могут дополнительно назначаться инвазивные методы обследования, невозможные во время внутриутробного развития. Помимо осмотра врача проводится:
электрокардиография. Результат может быть как нормальным, так и с признаками перегрузки правых отделов сердца. Иногда при их перерастяжении страдает проводящая система, в итоге развивается аритмия, и это тоже отражается на ЭКГ
эхокардиография позволяет оценить размеры ДМЖП, особенности кровотока в полостях сердца и состояние всех его отделов
цветное дуплексное сканирование необходимо для уточнения результатов, полученных ранее, определения местоположения дефекта на перегородке
Это важно для выбора техники закрытия дефекта и используемых при этом материалов
зондирование сердца с помощью введенного через периферические сосуды катетера назначается, если после других методов исследования остались неясные вопросы
Необходимость в проведении всех этих методов возникает далеко не всегда. Опытные специалисты часто получают все нужные данные уже после нескольких диагностических тестов.
По результатам обследования может быть принято решение о хирургическом лечении, если:
- ДМЖП слишком велик, имеются и быстро нарастают признаки сердечной недостаточности. Промедление в таких случаях слишком опасно
- по мере наблюдения ребенка ДМЖП не уменьшается
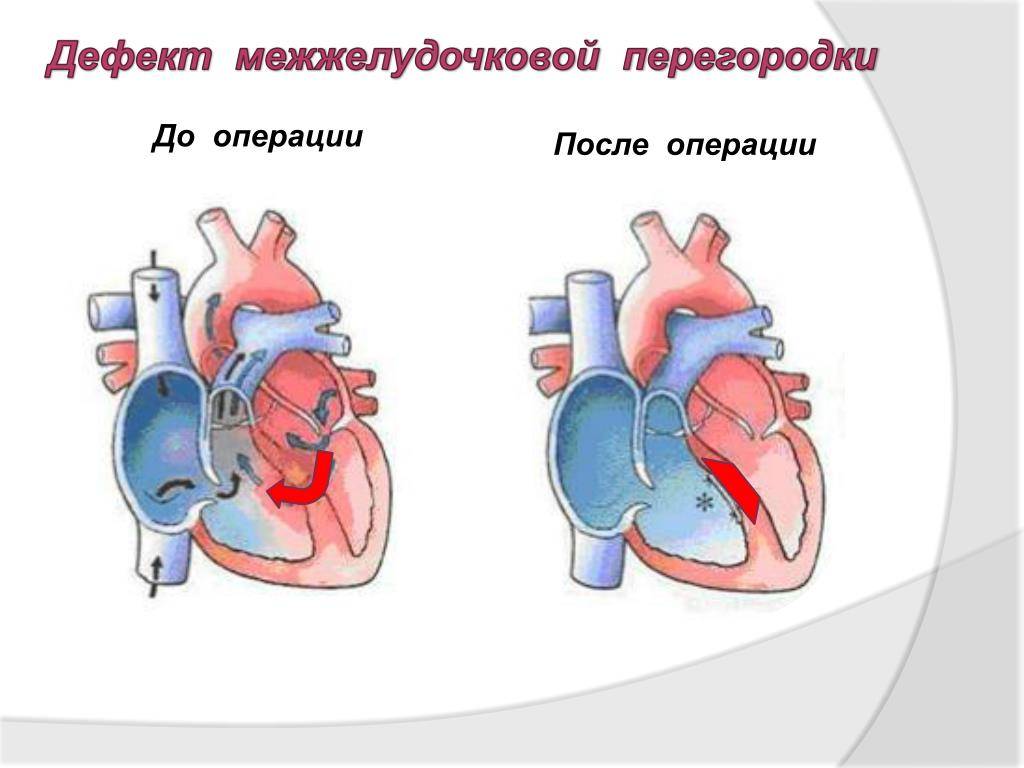
Как правило, хирургическое лечение ДМЖП проводится одномоментно и состоит в ликвидации патологического сообщения между желудочками. Однако иногда ребенок находится в тяжелом состоянии, и радикальная операция для него слишком рискованна. Тогда ему назначают консервативную терапию для борьбы с сердечной недостаточностью и «разгрузки» правых отделов сердца. И на этом фоне в качестве первого этапа хирургического лечения неплотно перевязывают ствол легочной артерии, суживая ее просвет. В течение нескольких месяцев это позволяет преодолевать повышение давления в малом круге кровообращения. Состояние ребенка улучшается, и на втором этапе выполняют радикальную операцию.
Современный подход к хирургическому лечению дефекта межжелудочковой перегородки подразумевает радикальное устранение отверстия между желудочками в ходе традиционной открытой операции с аппаратом искусственного кровообращения, рентгенхирургического малоинвазивного внутрисосудистого вмешательства или гибридной операции, включающей элементы двух первых.
Лечение
Лечение аневризмы назначается детским врачом-кардиологом в каждом конкретном случае. Если размеры аномалии строения перегородки не превышают 10 мм, то терапия патологии не производится. Пациента ставят на диспансерный учет и рекомендуют родителям регулярно проходить профосмотры, делать УЗИ с нужной периодичностью и т.п. Если размеры патологии превышают 10 мм, у ребенка наблюдается отставание в физическом развитии, он часто болеет простудными инфекциями,тогда имеет смысл обследоваться более полно и получить рекомендации относительно поддержки миокарда и коррекции осложнений.
Тактика лечения подбирается в каждом конкретном случае в зависимости от степени декомпенсации, возраста, пола, веса, наличия сопутствующих заболеваний и других факторов. Лечение назначается комплексное, включающее в себя препараты для профилактики осложнений, улучшения работы сердца, повышения иммунитета и др. Народные средства тоже входят в комплекс терапии аневризмы у детей, но перед их применением необходимо проконсультироваться со специалистом.
Таблетки
Вот какие препараты назначают для лечения аневризмы мпп:
- Антикоагулянты и антиагреганты – «Дикумарин», «Варфарин», «Фенилин».
- Антиоксидантные препараты – «Акримекс», «Астрокс», «Лапрот».
- Витаминные добавки с магнием и калием для поддержания работы сердечной мышцы.
- Антиаритмики с мембраностабилизирующим действием – «Бисопролол», «Пропранолол», «Тимолол».
- Стимулирующие работу иммунной системы – «Бронхомунал», «Виферон», «Генферон».
Гипотензия при аневризме обычно не требует приема медикаментов. Врач может рекомендовать повышать давление при помощи и продуктов питания – кофе, зеленого чая, свекольного сока, орехов, абрикосов, гранатов и др. Для бактериального кардита назначают антибиотики по специальной схеме.
Хирургическое вмешательство
Обычно хирургическая коррекции аневризмы мпп у малышей не проводится. За пациентом тщательно наблюдают, и если в операции, то ее обязательно назначат. Для хирургического вмешательства нужны серьезные показания, к относят наличие сопутствующих аномалий развития сердца. Прежде чем соглашаться на такое вмешательство, смысл получить консультации сразу нескольких врачей, а уже потом принимать решение.
Народные средства
Народная терапия аневризмы предусматривает прием отваров и настоев лекарственных трав. Нередко бывает так, что они собой традиционные медикаменты, но необходимо предварительно проконсультироваться со своим врачом.
Прием вот каких трав рекомендуют фитотерапевты:
- Корень валерианы. Применяют в качестве седативного и спазмолитического средства. Расширяет коронарные сосуды, возбудимость, устраняет бессонницу. Однако он противопоказан при склонности к тромбообразованию, а в можно спровоцировать тахикардию.
- Зверобой. Эта трава повышает артериальное давление, оказывает тонизирующий и противомикробный эффект, а еще она как антидепрессант и применяется при тревожных расстройствах. Зверобой может оказать помощь при синдроме усталости, упорных головных болях.
- Пустырник. Давно и активно применяется в медицине при различных заболеваниях сердца. Это отличное седативное , используется в терапии тромбозов, эпилепсии, гипотонии.
- Ягоды боярышника. Еще одно сердечное средство, которое применяется в лекарственных целях еще со времен . Это помощь при гипертонии, а еще психических расстройствах, мигрени, эпилепсии.
- Корень аира. В корне болотного аира содержатся вещества, которые успокаивающе действуют на центральную нервную систему, тонизируют сердце, укрепляют сосуды, улучшают работу мозга. Это отличный спазмолитик с бактериостатическими и противовоспалительными свойствами.
Признаки
Клиническая картина появляется уже в детстве. Практически 15% пациентов с такой патологией имеют немалый размер в межпредсердной перегородке. Болезнь сочетается с другими аномалиями, которые нередко относятся к хромосомным мутациям. Для ostium primum (первичной формы) характерны следующие симптомы:
- влажный кашель;
- отеки конечностей;
- боли в области грудной клетки;
- синюшный оттенок кожи рук, ног, носогубного треугольника.
Пациенты с незначительной выраженностью порока доживают до 50 лет, а некоторые и дольше.
Вторичный порок
Чаще всего вторичный дефект межпредсердной перегородки у новорожденного или взрослого человека имеет небольшие размеры. Такой порок возникает в устье полых вен или в середине пластинки, разделяющей камеры. Для нее характерная недоразвитость, что связано с вышеперечисленными факторами. Опасны для ребенка и следующие причины:
- возраст будущей матери 35 лет и старше;
- ионизирующее излучение;
- воздействие на развивающийся плод неблагоприятной экологии;
- производственные вредности.
При наличии выраженного дефекта основной симптом заболевания – одышка. Дополнительно отмечается слабость, которая сохраняется после отдыха, ощущение перебоев в сердце. Для пациентов характерны частые эпизоды ОРВИ и бронхитов. У некоторых больных появляется синюшный оттенок кожи лица, изменяются пальцы, приобретая тип «барабанных палочек».
Способы лечения
Существуют следующие способы лечения:
- Консервативный. Медикаментозная терапия диуретиками и сердечными гликозидами, применение ингибиторов синтеза АПФ, уменьшающих сброс крови через ДМЖП. Лечение сопутствующих заболеваний (анемии, инфекционных процессов).
- Хирургический. Рекомендуется больным с ДМЖП, если имеются клинические признаки перегрузки ЛЖ. Операция проводится путем зашивания дефекта или установки заплатки из биоматериала.
- Эндоваскулярные вмешательства. Закрытие дефекта с помощью катетера.
- Реабилитация. Восстановительное лечение с ограничением физической нагрузки в течение года. Особенно необходимо после операции.