Советы по профилактике
Чтобы нервные тики ребенка со временем не переросли в более серьезные психические нарушения, нужно предпринять все возможные меры, чтобы их не допустить. Для осуществления этого не нужно ничего сверхъестественного. Достаточно будет не забывать о том, что малыш видит поведение родителей и окружающих его людей, делает собственные выводы и оценивает происходящие события в силу своего уровня развития.
Психика ребенка в раннем возрасте неустойчива и ранима, поэтому любое выяснение отношений родителей на повышенных тонах – стрессовая ситуация, которая может повлечь за собой тикозные проявления. Именно в семье малыш должен чувствовать поддержку и понимание. Это его крепость, в которой он, в случае необходимости, может спрятаться от всех своих страхов. Если таких взаимоотношений нет, то риск развития тиков достаточно высок.
Дети, живущие в спокойной, доброжелательной обстановке, очень редко бывают подвержены нервным тикам. Чтобы не пришлось лечить последствия психического дисбаланса у ребенка, достаточно создать для него комфортные условия. Заключаются они в следующем:
- избегание беспокойства и стрессовых ситуаций;
- здоровый полноценный сон;
- качественная и полезная еда, запрет на фастфуд и слишком сладкую и жареную пищу;
- соблюдение режима дня, правильная организация отдыха;
- дозированное использование компьютера и просмотр телепередач;
- максимальное пребывание на свежем воздухе;
- занятия в спортивных секциях, соответствующих интересам и темпераменту ребенка;
- недопустимость переутомления.
В редких случаях воспитание подрастающего поколения обходится без наказаний. Они, безусловно, нужны, но в пределах разумного. Физическое воздействие сразу исключается. Допустимы лишь моральные методы влияния. Ребенок должен четко знать, за какой проступок он наказан и как нужно было поступить правильно. При этом следует заверить малыша, что на любовь к нему наказание никак не влияет. Только в такой ситуации он сделает правильные выводы и получит минимальное нервное потрясение.
Даже если появления нервных тиков у ребенка избежать не удалось, следует помнить, что это не самое страшное, что могло с ним произойти
Современная медицина в сочетании с родительской заботой и вниманием способны творить чудеса
Признаки эпилепсии у детей
Симптомы эпилепсии у детей не отличаются от таковых у взрослых, но распознать их бывает сложно, особенно в раннем возрасте до 3 лет. Первые признаки эпилепсии у детей могут возникнуть уже в период новорожденности, когда судорожные движения неопытная мама может принять за обычную двигательную активность
Внимание нужно обращать на:
- подергивания конечностей или их напряжение;
- замирание ребенка с отсутствием реакции на внешние раздражители;
- нарушение ритма дыхания;
- непроизвольные мочеиспускание и дефекация (у детей старшего возраста);
- закатывание глаз.
Другой особенностью детской эпилепсии является склонность к генерализации припадков даже при парциальной форме.
Эпилептиформные припадки
Эпитептиформными припадками называют судорожные приступы, внешне напоминающие проявления эпилепсии, но ею не являющиеся. Их могут вызывать самые разные причины, которые можно корректировать в отличие от истинной эпилепсии.Особенно часто эпилептиформные реакции бывают у маленьких детей, что связано с незрелостью нервной системы. Часто судорожные подергивания отмечаются при повышении температуры тела, особенно до фебрильных цифр. Могут они сопровождать отравления, инфекции, даже прорезывание зубов.
При первом приступе судорог ребенку никогда не выставляют диагноз эпилепсии, так как он может больше никогда не повториться. Если припадки возникают как ответ на какое-то заболевание и каждый раз имеют разные клинические проявления, то речь также вряд ли идет от эпилепсии
Для дифференциальной диагностики важное значение имеют обстоятельства возникновения приступа. При истинной эпилепсии есть определенные провоцирующие факторы, приступы протекают сходно между собой.
У здоровых взрослых людей эпилептиформные припадки встречаются крайне редко, так как структуры нервной системы уже сформированы и должны функционировать нормально. Их наличие при исключении истинной эпилепсии является поводом для тщательного обследования с целью выявления другой патологии центральной нервной системы. При наличии какого-либо заболевания, приводящего к формированию судорожной активности, говорят о симптоматической эпилепсии.
Межприступный период
Вне приступов судорожная активность также может проявлять себя, но не типичными для приступа подергиваниями или потерей сознания, а расстройствами в эмоциональной сфере, когнитивными нарушениями. Данное состояние получило название эпилептической энцефалопатии. Для нее характерны подавленное настроение, беспокойство, тревожность, ухудшение памяти. У детей часто возникают проблемы с обучением в школе, развиваются синдром гиперактивности и дефицита внимания, в ряде случаев даже аутизм. Частым спутником эпилептической энцефалопатии являются мигрени.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению эпилепсии
10
Невролог
УЗИ-специалист
Эпилептолог
Врач второй категории
Гаджиев Мурад Икрамович
Стаж 21
год
Медицинский центр МедФорд на ул. Авиамоторная
г. Москва, ул. Авиамоторная, д. 4, корп. 3
Лефортово
1 км
8 (499) 519-35-18
10
Невролог
Эпилептолог
Врач высшей категории
Кременчугская Марина Ревдитовна
Стаж 33
года
Кандидат медицинских наук
ЛОР клиника плюс 1 в Сити
г. Москва, Пресненская наб., д. 6, стр. 2, этаж 2, помещение 221
Деловой центр
150 м
8 (499) 519-39-58
10
Невролог
Эпилептолог
Врач высшей категории
Степанищев Игорь Львович
Стаж 35
лет
Кандидат медицинских наук
Центр здоровья и развития имени Святителя Луки
г. Москва, ул. Академика Анохина, д.9
Юго-западная
1 км
8 (499) 116-78-64
9.2
Невролог
Эпилептолог
Врач функциональной диагностики
Врач высшей категории
Приходько Василий Васильевич
Стаж 16
лет
Медицинский центр МедФорд на ул. Авиамоторная
г. Москва, ул. Авиамоторная, д. 4, корп. 3
Лефортово
1 км
8 (499) 519-35-18
8.3
Психиатр
Эпилептолог
Ильяев Натан Петрович
Стаж 11
лет
Хадасса Медикал Сколково
г. Москва, Большой Бульвар, д. 46, стр. 1
Говорово
6 км
8 (499) 969-20-03
9.3
Невролог
Эпилептолог
Врач функциональной диагностики
Тысячина Мария Дмитриевна
Стаж 19
лет
Epihelp
г. Москва, Новочерёмушкинская улица, 23, к. 2 оф. № 4
Академическая
1.1 км
8 (495) 185-01-01
9
Невролог
Эпилептолог
Врач первой категории
Шлёнская Ольга Сергеевна
Стаж 16
лет
ABC медицина на Чистых Прудах
г. Москва, Чистопрудный б-р, д. 12, стр. 2
Чистые пруды
610 м
8 (495) 185-01-01
1.Общие сведения
Эпиглоттит – флегмонозное, разлитое острое воспаление надгортанника и смежных с ним тканей.
Острый эпиглоттит протекает тяжело и всегда представляет потенциальную угрозу жизни в связи с риском обтурации (перекрытия, блокировки просвета) дыхательных путей.
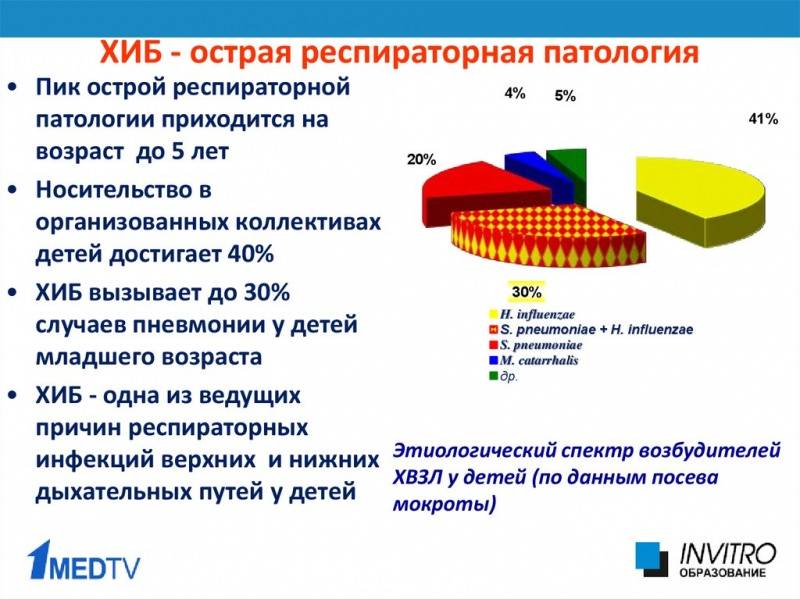
Страдают преимущественно дети дошкольного возраста, хотя регистрируются случаи эпиглоттита и в других возрастных категориях. На рубеже ХIХ-ХХ веков эпиглоттит рассматривался, главным образом, в контексте острого стенозирующего воспаления гортани, или крупа. Предполагалось, что возбудителем является тот же патоген, что вызывает дифтерию или грипп (вирусы были открыты существенно позже). В 1883 году выдающимся микробиологом Робертом Кохом в лабораторных образцах, отобранных у больных конъюнктивитом, была идентифицирована неизвестная ранее грамотрицательная палочка; десятилетием спустя Р.Пфайффер обнаружил ту же палочку у больных гриппом, в связи с чем и закрепилось название Haemophilus influenzae (дословно, гемофильный грипп). Сегодня этот болезнетворный микроорганизм, – к гриппу, как мы понимаем, отношения не имеющий, – известен как гемофильная палочка группы «b» (можно встретить также название «палочка Пфайффера») и считается основным возбудителем острого эпиглоттита.
Два вида гемофильной палочки являются агрессивными и опасными для человека патогенами, способными вызывать целую группу тяжелых инфекций: менингиты, острые пиелонефриты, гнойные артриты, поражения различных структур миокарда, пневмонию и др. В настоящее время иммунизация против гемофильной палочки входит в календарь обязательных прививок практически в любой цивилизованной стране, что существенно изменило эпидемиологическую ситуацию и позволило кардинально сократить, в частности, ассоциированную с эпиглоттитом детскую смертность.
Вместе с тем, в специальной литературе появляются тревожные сообщения о том, что случаи острого эпиглоттита в последние годы учащаются, в т.ч. в жизнеопасных осложненных формах.
Симптомы
Симптоматика представляет собой комплекс трех основных признаков: проблемы с глотанием, активное выделение слюны, трудности дыхания.
Перед активизацией эпиглоттита возможно течение ОРВИ, сопровождаемое температурой 38–390С, болезненностью при глотании. Иногда наблюдаются и другие симптомы: боли в шее при прощупывании, першение и сухость в горле, ушные боли. Воспаление эпиглоттиса очень быстро прогрессирует, и в течение 3–7 часов может наступить окончательное перекрытие дыхательного канала.
Ребенок в это время выражает тревогу, у него меняется голос, в процессе сужения гортанного просвета появляется одышка, начинается тахикардия, кожа приобретает синюшный окрас. В этой ситуации дети пытаются выбрать наиболее удобную позу для дыхания: положение сидя с распрямленным позвоночником, голова запрокинута, рот открыт, а язык вывален.
Иногда формируется абсцесс, возможно воспаление жировой клетчатки (флегмона), эмпиема плевры, медиастинит.
Как проявляется цистит у ребенка: основные симптомы
У ребенка есть способы защититься от проникновения инфекции в мочевыводящие пути. Например, моча выходит из почек вашего ребенка через мочеточники в мочевой пузырь. Бактерии, попадающие в мочевыводящие пути, выводятся наружу во время мочеиспускания. Этот односторонний поток мочи не дает бактериям заразить мочевыводящие пути. Иногда защитные силы организма ослабевают, и бактерии восходящим путем попадают в мочевой пузырь,вызывая его воспаление. Если у ребенка есть симптомы цистита или у него жар без ясной причины, обратитесь к врачу в течение 24 часов.
Циститы часто встречаются у детей, особенно у девочек (что связано с особенностями строения мочевых путей). Немедленное лечение цистита у ребенка может предотвратить поражение почек (пиелонефрит). Он может развиться из-за инфекции, которая распространяется вверх по одному или обоим мочеточникам. Инфекции почек очень болезненны, могут быть опасными и вызывают серьезные проблемы со здоровьем, поэтому лучше начать лечение как можно раньше.
Признаки заболевания у грудных младенцев и детей до года:
- сниженный аппетит либо полный отказ от питания;
- беспокойность, которая усиливается, когда ребенок мочится;
- плач, нервное возбуждение либо, наоборот, вялость и слабость;
- повышенная температура тела, вплоть до лихорадки;
- спазм уретрального сфинктера снаружи, задержка мочи ввиду выработанного рефлекса;
- изменение мочи: мутность, осадок, хлопья, отталкивающий запах.
У детей старшего возраста симптомы достаточно яркие, выраженные. Основные симптомы – это боль в нижней части живота, спины или в боку, а также острая потребность в мочеиспускании или частые походы в туалет. Некоторые малыши, которые уже приучены к горшку или ходят в туалет, теряют контроль над своим мочевым пузырем и могут мочиться в постель. Родители также могут увидеть капли крови в моче и/или мочу розового цвета.
Важно знать, как проявляется цистит у детей младшего возраста. У младенцев могут быть более общие симптомы, такие как суетливость, снижение аппетита, плач, беспокойство на горшке или лихорадка
Другие симптомы цистита включают:
- жжение или боль при опорожнении мочевого пузыря;
- зловонную или мутную мочу;
- резкие позывы к мочеиспусканию, а потом выделение всего нескольких капель мочи;
- высокую температуру;
- тошноту или рвоту;
- диарею.
Как определить острый цистит?
Болезнь проявляется быстро, со стремительным нарастанием симптоматики:
- позывы к опорожнению мочевого пузыря каждые 20 минут или чаще;
- боль над лобком, отдающаяся в промежность и усиливающаяся при прощупывании живота и даже малой наполненности мочевого пузыря;
- затрудненный выход мочи, сопровождающийся резями и болью;
- недержание мочи;
- несколько капель крови после мочеиспускания;
- позывы, не приводящие к мочеиспусканию.
Косоглазие у детей — когда стоит беспокоиться?
Если своевременно отправиться на прием к специалисту для полной диагностики, то беспокоиться не придется, потому что ясность диагноза облегчает ход лечения. Обычно косоглазие замечают педиатры на первых осмотрах новорожденного. У младенцев часто диагностируется страбизм — из-за слабых мышц глазкам трудно двигаться согласованно, правильно фокусируясь на предмете.
Чаще всего глаза новорожденных косят от случая к случаю, а не постоянно. Если же родители замечают, что зрительные оси одного, а то и двух глаз ребенка смещены к переносице или смещаются не к ней, а в противоположную сторону — к вискам, причем постоянно, то необходимо отправиться к врачу для обследования и получения консультации.
Профилактика косоглазия в раннем возрасте:
плановые осмотры у офтальмолога;
своевременное лечение сопутствующих глазных патологий — например, детской дальнозоркости;
контроль зрительной нагрузки — необходимо обеспечить хороший уровень освещения игровой комнаты, предлагать малышу крупные игрушки;
ответственное отношение к назначенному окулистом аппаратному лечению, посещение всех сеансов магнитной, лазерной стимуляции.
3.4 Показания к госпитализации:
При крупе достижение эффекта от ингаляций будесонида или инъекции дексаметазона (преднизолона) на дому или в амбулаторных условиях позволяет отказаться от госпитализации, поскольку повторное усиление стеноза возникает крайне редко .
Госпитализация показана в следующих случаях:
- стеноз 2-3 степени;
- невозможность проведения адекватной терапии в домашних условиях;
- прогрессирующее ухудшение состояния.
Комментарии: В случае госпитализации пациент может быть выписан после купирования стеноза и нормализации температуры тела . Родителей детей с рецидивирующим крупом следует обучить и составить индивидуальный план действий. При появлении симптомов, подозрительных на новый эпизод стеноза гортани, показано проведение ингаляции будесонида или введение дексаметазона (преднизолона) внутримышечно. Средняя длительность пребывания ребенка с крупом в стационаре составляет от 1 до 4-х дней.
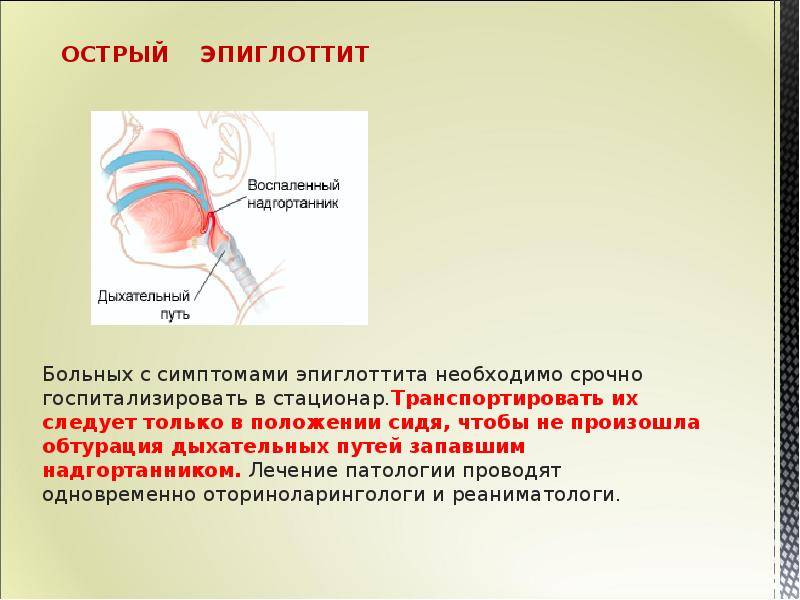
Пациент с эпиглоттитом госпитализируется в экстренном порядке в лечебное учреждение, где имеется отделение интенсивной терапии, и есть возможность интубации трахеи.
Методы лечения

При эпиглоттите требуется неотложная медицинская помощь, которая предоставляется в условиях стационара, в отделении интенсивной терапии и реанимации. Транспортировать ребенка следует только в сидячем положении. Не стоит пытаться лечить болезнь самостоятельно, чтобы избежать смертельного исхода.
Если диагностирован эпиглоттит у детей, лечение направлено на восстановление проходимости дыхательных путей. С этой целью мы назначаем антибиотикотерапию, симптоматическую и инфузионную терапию, включающую прием седативных и дезинтоксикационных средств, спазмолитиков, внутривенное введение иммуноглобулина, физраствора и питательных препаратов, ингаляции глюкокортикостероидов, постановку компрессов с димексидом.
Если консервативное лечение не оказывает нужного результата, мы прибегаем к хирургическому вмешательству:
- трахеотомии — в дыхательные пути ребенка вводим пластиковую трубку, обеспечивающую свободное дыхание;
- интубации трахеи — с помощью особой трубки расширяем дыхательный просвет.
При инфильтративном эпиглоттите в наиболее отечных зонах мы делаем насечки на надгортаннике. Если наблюдается абсцесс, то мы его вскрываем.
3.2 Консервативное лечение эпиглоттита
Не рекомендуется укладывать ребенка, пациент должен находиться в положении сидя, в т.ч., при транспортировке в стационар 6,11,16,18
(Сила рекомендации 1; уровень достоверности доказательств – C).
Рекомендована ранняя интубация для профилактики внезапной асфиксии 6,11,16,18,19.
(Сила рекомендации 1; уровень достоверности доказательств – C).
Комментарии: экстубация безопасна после нормализации температуры, прояснения сознания и стихания симптомов, обычно через 24-48 часов. Эпиглоттит часто сопровождается бактериемией, что увеличивает длительность лечения;
Приэпиглоттите категорически не рекомендуетсяингалировать, осуществлять седацию, провоцировать беспокойство 6,11,16,18,19.
(Сила рекомендации 1; уровень достоверности доказательств – C).
В обязательном порядке рекомендована антибактериальная терапия 6,11,16,18,19.
(Сила рекомендации 1; уровень достоверности доказательств – B).
- Внутривенно цефотаксимж (код ATX: J01DD01) 150 мг/кг/сут или цефтриаксонж (код ATX: J01DD04) 100 мг/кг/сут ,,,, ;
- при неэффективности (инфекция S. aureus!) внутривенно клиндамицинж (код ATX: J01FF01) 30 мг/кг/сут или ванкомицинж (код ATX: J01XA01) 40 мг/кг/сут.
(Сила рекомендации 1; уровень достоверности доказательств – C).
Комментарии: Антибактериальная терапия должна быть продолжена до 7 – 10 дней. Начинают лечение обычно с парентерального (внутривенного) введения антибактериального препарата, после купирования лихорадки и нормализации состояния продолжают лечение пероральными антибиотиками.
При снижении сатурации крови кислородом ниже 92%показана оксигенотерапия 16.
(Сила рекомендации 1; уровень достоверности доказательств – B).
1.3 Эпидемиология
Круп – наиболее частая причина острой обструкции верхних дыхательных путей у детей в возрасте от 6 месяцев до 6 лет. В структуре ежегодных обращений к педиатрам и в отделения неотложной помощи до 6% визитов приходится на долю детей с обструктивным ларингитом . Обычно это быстрокупирующееся острое заболевание, разрешение симптомов наступает в течение 48 часов от начала адекватной терапии в 60% случаев, однако приблизительно 5% детей с крупом требуется госпитализация в стационар, причем 1 – 3% из госпитализированных может понадобиться искусственная вентиляция легких ,.
Эпиглоттит является редкой болезнью преимущественно детского возраста.
Заболеваемость эпиглоттитом значительно сократилась во многих странах, где была введена массовая иммунизация от инфекции Haemophilus influenzae типа b. До начала массовой вакцинации ежегодная заболеваемость составляла от 3 до 5 на 100000 детей в возрасте до 5 лет ,.
Причины
Патогенами также иногда выступают кокковые организмы, вирусы гриппа, герпеса, клебсиеллы, псевдомоны.
При попадании болезнетворного организма на слизистую дыхательных путей эпителий не справляется с защитной функцией, поэтому агенты проникают в подслизистые волокна. Отечные и воспалительные процессы охватывают язычный участок надгортанника, а впоследствии – все элементы верхней зоны гортани.
В связи с отеком надгортанник (эпиглоттис) смещается назад, что приводит к резкому сужению просвета, ведущего в гортань. Больной испытывает удушье и может умереть.
В группу риска попадают дети с ожогами, ранами глотки и гортани, лица, страдающие от аллергии, иммунодефицита, анемии, лимфогранулематоза, перенесшие энцефалопатию.
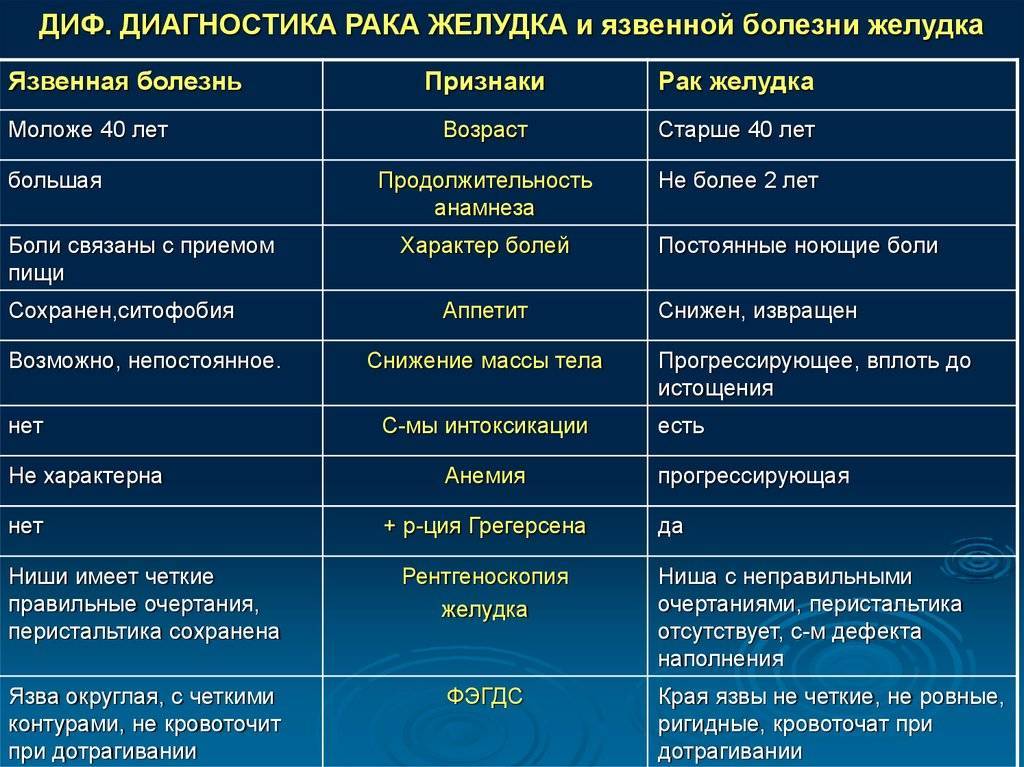
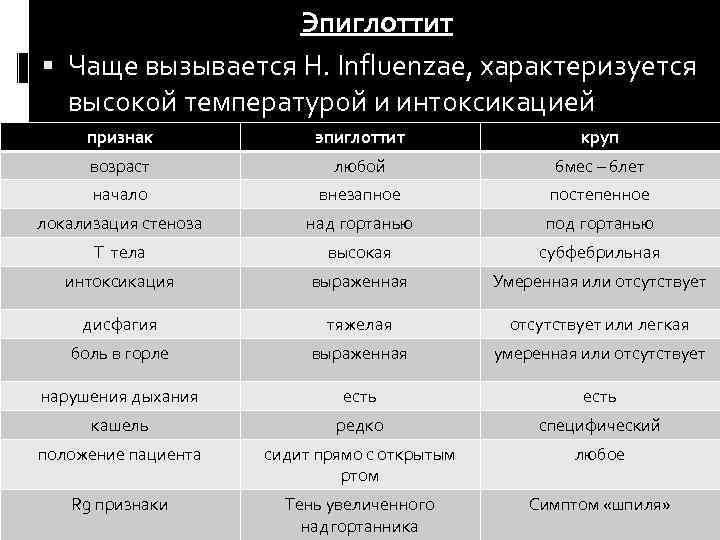
2.5 Дифференциальная диагностика
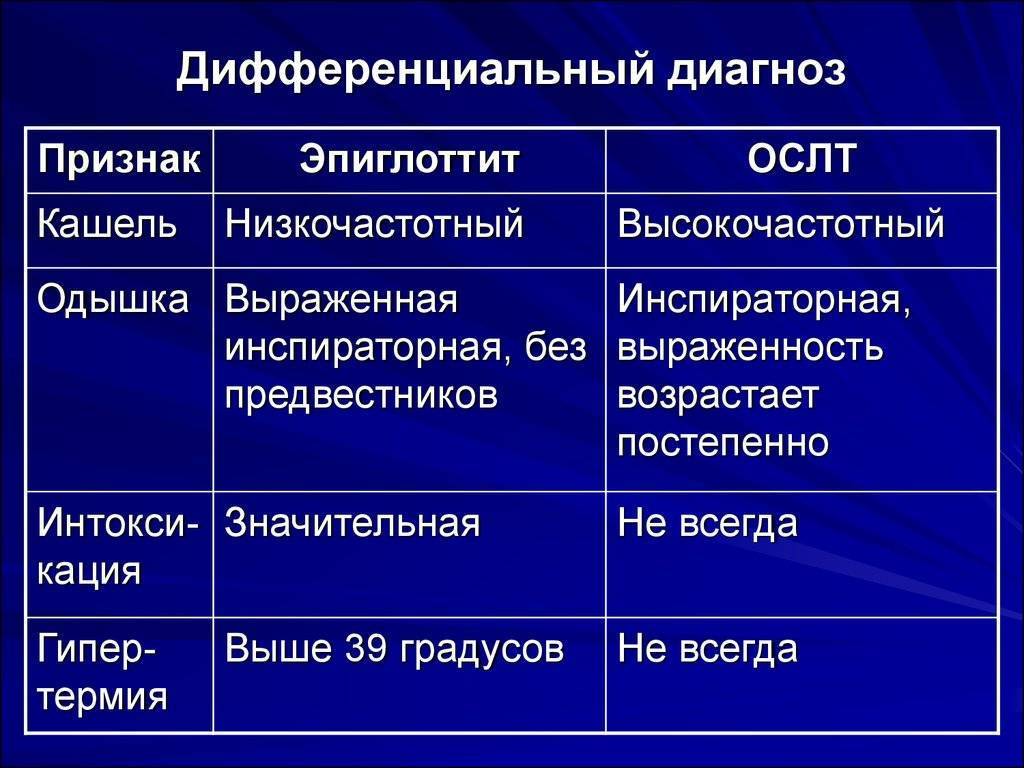
Круп необходимо дифференцировать с другими заболеваниями, сопровождающимися стенозом или обструкцией верхних дыхательных путей, прежде всего с эпиглоттитом, который все еще встречается в условиях отсутствия массовой вакцинации против гемофильной инфекции типа b. В отличие от вирусного крупа эпиглоттиту не свойственны катаральные явления, кашель и осиплость голоса.
Также во время сбора анамнеза нужно обратить внимание на наличие атопии у ребенка, приступов бронхообструкции или стеноза гортани в анамнезе, а также симптомов, указывающих на возможность гастроэзофагеального рефлюкса (ГЭР), так как стеноз гортани может быть связан с воздействием аллергенов или быть обусловлен ГЭР. Основные дифференциально-диагностические признаки крупа и эпиглоттита приведены в таблице 3
Основные дифференциально-диагностические признаки крупа и эпиглоттита приведены в таблице 3.
Таблица 3 – Клинические различия между крупом и эпиглоттитом
| Круп | Эпиглоттит | |
|---|---|---|
| 6 месяцев – 3 года | Возраст | Старше 3 лет |
| Постепенное (24 – 72 ч) | Развитие стридора | Быстрое (8 – 12 ч) |
| Катаральные явления в продромальном периоде (признаки острой респираторной инфекции), грубый, лающий кашель, осиплость голоса, грубый инспираторный стридор, редко шум на выдохе Отсутствие или умеренная боль в горле | Симптомы | Умеренно выраженный ринит, несильный кашель, приглушенный, но не осиплый голос, умеренный инспираторный стридор, усиливающийся в положении на спине, низкий звук на выдохе Боль в горле «Опасные» признаки: гиперсаливация, тризм |
| Чаще субфебрилитет Отсутствие интоксикации и нарушения общего состояния | Лихорадка и интоксикация | Температура >39ºC, выраженная интоксикация, выраженное недомогание. |
| Сужение дыхательных путей | Рентгенография | Отек надгортанника (положительный симптом «большого пальца»: увеличенный в размерах надгортанник на рентгенограмме шеи в боковой проекции) |
Дифференциальная диагностика синдрома крупа включает также более редкие заболевания, сопровождающиеся остро возникшим стенозом:
2.3 Лабораторная диагностика
Поскольку обструктивный ларингит является преимущественно вирусным заболеванием, лабораторные анализы рекомендовано проводить лишь в тех случаях, когда ребенок высоко лихорадит, и есть необходимость исключить бактериальную инфекцию 1,2,4,9.
(Сила рекомендации 1; уровень достоверности доказательств – C).
Комментарий: см. клинические рекомендации по ведению детей с острыми респираторными вирусными инфекциями и лихорадкой без очага инфекции.
В связи с этим всем детям с подозрением на эпиглоттит, высокой лихорадкой рекомендовано проводить общий анализ крови, определение уровня С-реактивного белка, при необходимости – уровень прокальцитонина 3,6.
(Сила рекомендации 1; уровень достоверности доказательств – C).
Комментарий: эпиглоттит, в отличие от крупа, является тяжелой бактериальной инфекцией, сопровождается высоким лейкоцитозом (>15∙109/л)), повышенным уровнем С-реактивного белка и прокальцитонина.
Причины возникновения эпиглоттита
Основным возбудителем эпиглоттита является опасная бактерия Haemophilus influenzae типа B, или гемофильная палочка. Она же приводит к менингитам и пневмониям, которые тяжело переносятся и часто имеют серьезные последствия. В 1985 году была изобретена вакцина от гемофильной инфекции и с тех пор случаи заболевания эпиглоттитом стали очень редкими.
Как правило, эпиглоттит появляется на фоне обычной «простуды» и ослабленного иммунитета. Дело в том, что попавшая воздушно-капельным путем на слизистую носа или рта бактерия может жить там, не причиняя вреда, пока для нее не создадутся благоприятные условия. ОРЗ или ОРВИ как раз-таки «подготавливают благоприятную почву» для размножения гемофильной палочки.
Добавим, что воспаление надгортанника может быть также вызвано пневмококком, грибами рода Candida и травмой (например, ожогом) надгортанника. И еще интересный факт: по статистике эпиглоттитом чаще болеют мальчики, чем девочки.
Как диагностируют расстройство

За помощью можно обратиться к психиатру, психотерапевту, психологу, неврологу, физиотерапевту. Для диагностики нарушений специалисты:
- проводят с ребенком и его родителями беседу, чтобы выяснить реальную картину патологии;
- наблюдают за маленьким пациентом в его обычной среде – в домашней обстановке, в детском саду или школе;
- имитируют жизненные ситуации, чтобы отследить поведение малыша в определенных условиях.
От ранней и корректной диагностики напрямую зависит успех лечения гиперкинеза в детстве, поэтому от взрослых требуется вовремя среагировать на тревожные симптомы и обратиться к специалистам, которые с максимальной точностью определят:
- неврологические и психологические особенности маленького пациента;
- нюансы окружения и условия проживания;
- нужна ли малышу консультация окулиста или генетика;
- необходимо ли пройти электронейрофизиологическое обследование, МРТ или КТ мозга;
- нет ли иных патологий, дающих схожую клиническую картину (эпилепсия и другие тяжелые синдромы).
В процессе диагностирования также назначается ряд лабораторных анализов.
Классификация заболевания у детей
Причины возникновения воспаления:
- инфекция, попадающая из почек, уретры, тазовых и более отдаленных органов;
- нарушение функционирования мочевого пузыря;
- неправильное строение органа;
- неполное и/или нерегулярное опорожнение;
- кишечная палочка;
- синегнойная палочка, клебсиелла, протей (более редкие возбудители);
- вирусная инфекция (влияние непрямое – приводит к неправильной микроциркуляции мочи, что становится хорошим фоном для болезни);
- уреаплазма, хламидия, микоплазма (обычно причина заражения – хламидиоз у родителей, а также отсутствие гигиены, посещение общественных бань и т. д.);
- фимоз (актуально для мальчиков);
- пузырно-мочеточниковый рефлюкс;
- грибок (при иммунодефиците).
Дополнительные факторы риска появления цистита:
- мочекаменная болезнь;
- попадание в мочевой пузырь инородных предметов;
- терапия токсичными для почек препаратами, включая цитостатики в онкологии;
- инвазивные обследования по урологическому профилю;
- дисбактериоз;
- заражение глистами;
- различные инфекционные заболевания кишечного тракта;
- широкий ряд гинекологических болезней;
- воспалительно-гнойные процессы;
- дисфункция эндокринной системы;
- радиация;
- переохлаждение;
- несоблюдение базовых норм личной гигиены;
- и пр.
Что такое Эпиглоттит –
Эпиглоттит – это воспаление надгортанника и окружающих тканей, которое может привести к резкому нарушению проходимости дыхательных путей.
Гортань представляет собой каркас из хрящей, мышц и слизистой оболочки, которые формируют вход в трахею. Надгортанник представляет собою подвижный хрящ в виде лепестка, который играет роль клапана между трахеей и глоткой. Он предупреждает попадание пищи в трахею. В момент глотания надгортанник закрывает просвет в трахею и пища попадает в пищевод. Поэтому мы не можем дышать и глотать одновременно. Когда мы не едим или не пьем надгортанник слегка приподнят, открывая проход в трахею. В случае отека надгортанника в результате воспаления или травмы вход в трахею сужается и даже может полностью закрыться. Надгортанник – это один из хрящей гортани в виде лепестка, который прикрывает вход в трахею.
Острый эпиглоттит встречается в основном у детей 2- 4 лет, но болеют им и более старшие дети, и взрослые. После введения в 1985 г. иммунизации против Haemophilus influenzae типа В он встречается реже.
У детей раннего возраста быстро (за несколько часов) развиваются лихорадка , раздражительность, дисфония, дисфагия. Больные предпочитают сидеть, наклонившись вперед; изо рта вытекает слюна. У подростков и взрослых возможно менее острое начало, при котором симптомы (особенно боль в горле ) нарастают в течение 1-2 сут. У 25% взрослых больных отмечается одышка, у 15% – слюнотечение , у 10% – стридор.
Лечение гиперкинезов у ребенка

Лечение направлено на устранение причины расстройства, после чего исчезают и симптомы. Чтобы достичь эффективного результата и улучшить качество жизни ребенка врач назначает препараты, которые купируют судороги, снижают двигательную активность мышц, блокируют нервные передачи.
Дополнительно к медикаментозной терапии проводятся массаж, физиопроцедуры, лечебная гимнастика, занятия в водной среде, беседы с психологом, консультации логопеда, воспитательная коррекция. Если случай тяжелый – ребенка направляют на обучение в коррекционный класс.
К сожалению, гиперкинез – это пожизненный диагноз, но с расстройством можно справиться, если вовремя забить тревогу и обратиться за психологической помощью.
Другие заболевания из группы Болезни органов дыхания:
| Агенезия и Аплазия |
| Актиномикоз |
| Альвеококкоз |
| Альвеолярный протеиноз легких |
| Амебиаз |
| Артериальная легочная гипертония |
| Аскаридоз |
| Аспергиллез |
| Бензиновая пневмония |
| Бластомикоз североамериканский |
| Бронхиальная Астма |
| Бронхиальная астма у ребенка |
| Бронхиальные свищи |
| Бронхогенные кисты легкого |
| Бронхоэктатическая болезнь |
| Врожденная долевая эмфизема |
| Гамартома |
| Гидроторакс |
| Гистоплазмоз |
| Гранулематоз вегенера |
| Гуморальные формы иммунологической недостаточности |
| Добавочное легкое |
| Ехинококкоз |
| Идиопатический Гемосидероз легких |
| Идиопатический фиброзирующий альвеолит |
| Инфильтративный туберкулез легких |
| Кавернозный туберкулез легких |
| Кандидоз |
| Кандидоз легких (легочный кандидоз) |
| Кистонозная Гипоплазия |
| Кокцидиоилоз |
| Комбинированные формы иммунологической недостаточности |
| Кониотуберкулез |
| Криптококкоз |
| Ларингит |
| Легочный эозинофильный инфильтрат |
| Лейомиоматоз |
| Муковисцидоз |
| Мукороз |
| Нокардиоз (атипичный актиномикоз) |
| Обратное расположение легких |
| остеопластическая трахеобронхопатия |
| Острая пневмония |
| Острые респираторные заболевания |
| Острый абсцесс и гангрена легких |
| Острый бронхит |
| Острый милиарный туберкулез легких |
| Острый назофарингит (насморк) |
| Острый обструктивный ларингит (круп) |
| Острый тонзиллит (ангина) |
| Очаговый туберкулез легких |
| Парагонимоз |
| Первичный бронхолегочный амилоидоз |
| Первичный туберкулезный комплекс |
| Плевриты |
| Пневмокониозы |
| Пневмосклероз |
| Пневмоцитоз |
| Подострый диссеминированный туберкулез легких |
| поражение газами промышленного происхождения |
| Поражение легких вследствие побочного действия лекарственных препаратов |
| поражение легких при диффузных болезнях соединительной ткани |
| Поражение легких при болезнях крови |
| Поражение легких при гистиоцитозе |
| Поражение легких при дефеците а 1- антитрипсина |
| поражение легких при лимфогранулематозе |
| Поражение легких при синдроме марфана |
| Поражение легких при синдроме Стивенса-Джононса |
| Поражения легких отравляющими веществами |
| Пороки развития легких |
| Простая Гипоплазия |
| Радиационные поражения легких |
| Рецидивирующий бронхит у детей |
| Саркаидоз органов дыхания |
| Секвестрация легкого |
| Синдром гудпасчера |
| Синдром Маклеода |
| Синдром Мендельсона |
| Синусит |
| Спонтанный пневмоторакс |
| Споротрихоз |
| Стафилококковые деструкции легких у детей |
| Стенозы и трахеи крупных бронхов |
| Стенозы и трахеи крупных бронхов |
| Стрептококковый фарингит |
| Сфеноидальный синусит (сфеноидит) |
| Токсоплазмоз |
| Трахеальный бронх |
| Трахеит |
| Трахеобронхомегалия |
| Тромбоэмболия легочной артерии (ТЭЛА) |
| Туберкулез внутригрудных лимфатических узлов (бронхоадениты) |
| Туберкулез бронхов, трахеи, верхних дыхательных путей |
| Туберкулез гортани |
| Туберкулез легких |
| Туберкулез полости рта, миндалин и языка |
| Туберкулезная интоксикация у детей и подростков |
| Туберкулезный плеврит |
| Туберкулема легких |
| Фарингит |
| Фиброзно-кавернозный туберкулез |
| Фронтит (острый фронтальный синусит) |
| Хроническая пневмония |
| Хроническая пневмония у детей |
| Хронический абсцесс легких |
| Хронический бронхит |
| Хронический гематогенно-диссеминированный туберкулез легких |
| Хроническое легочное сердце |
| Цирротический туберкулез легких |
| Шистосомозы |
| Экзогенный аллергический альвеолит |
| Эмфизема легких |
| Этмоидальный синусит (этмоидит) |
Диагностика
Диагноз может быть подтвержден прямым осмотром с использованием ларингоскоп, хотя это может спровоцировать дыхательные пути спазм. При подозрении на эпиглоттит пытается визуализировать надгортанник с помощью депрессор языка разочарованы по этой причине; поэтому диагноз ставится на основании выполняется в контролируемой среде, например в операционной. Визуализация редко бывает полезной, и не следует откладывать лечение до проведения этого исследования.
Изображения
На C-позвоночник рентгеновский снимок, то знак отпечатка пальца описывает опухший, увеличенный надгортанник. Однако нормальный рентген не исключает диагноз. An УЗИ может быть полезным, если присутствуют конкретные изменения, но его использование по состоянию на 2018 год находится на ранних этапах изучения.
На КТ «Признак Хэллоуина» описывают нормальную толщину надгортанника. Это позволяет смело исключить острый эпиглоттит. Кроме того, компьютерная томография может помочь диагностировать другие состояния, такие как перитонзиллярный абсцесс или заглоточный абсцесс, которые имеют аналогичные клинические признаки.
Заключение
- При заражении вирусом гепатита желтуха у детей требует обязательного лечения.
- Главным признаком желтухи является пожелтение кожи, склер глаз и слизистых оболочек в результате накопления билирубина.
- Этот процесс приводит к дополнительной нагрузке на организм и различным негативным симптомам.
- Лечение недугов у детей должен назначать только врач.
Автор статьи: Минов Алексей Леонидович
Гепатолог, Гастроэнтеролог, Проктолог
Алексей занимается врачебной деятельностью с 1996 года. Проводит терапию всех заболеваний печени, желчного пузыря и желудочно-кишечного тракта в целом. Среди них: гепатит, панкреатит, язва двенадцатиперстной кишки, колит.
Комментарии для сайта Cackle