Диагностика нервного тика у детей
невропатолог-педиатр
Когда следует обращаться к врачу?
К невропатологу необходимо обращаться в следующих случаях:
- нервный тик сильно выражен;
- множественные нервные тики;
- нервный тик причиняет физические неудобства ребенку;
- нервный тик нарушает социальную адаптацию ребенка;
- нервный тик не проходит самостоятельно в течение 1 месяца.
Что ждет ребенка на приеме у врача?
Вопросы, которые задаст невропатолог:
- Когда впервые появился нервный тик?
- Как проявляется нервный тик?
- Были ли стрессовые ситуации в жизни ребенка перед возникновением нервного тика?
- При каких обстоятельствах чаще проявляется или усиливается нервный тик?
- Какие лекарства давали ребенку до обращения к врачу?
- Имеются ли у ребенка известные хронические заболевания либо перенесенные травмы?
- Страдал ли нервным тиком кто-либо из близких родственников ребенка?
Какое обследование проведет невропатолог?
- Оценка общего состояния ребенка – дает врачу информацию о состоянии развития ребенка, о состоянии костно-мышечного аппарата и нервной системы.
- Оценка двигательных функций – выявляются стереотипные непроизвольные сокращения мышц лица и других групп мышц.
- Оценка чувствительных функций – дает информацию о возможных сопутствующих заболеваниях нервной системы.
- Оценка рефлексов – слишком выраженные рефлексы (гиперрефлексия) свидетельствуют о повышенной возбудимости нервной системы ребенка, что может являться причиной нервных тиков.
Какие дополнительные исследования может назначить невропатолог?
- Общий анализ крови – позволяет заподозрить инфекционные либо паразитарные заболевания у ребенка.
- Ионограмма – определение содержания кальция и магния в крови. Недостаток или избыток данных микроэлементов может привести к возникновению мышечных подергиваний.
- Анализ на гельминты – глистные заболевания могут быть причиной нервных тиков.
- Магнитно-резонансная томография – назначается при подозрении на повреждение мозга, черепа, кровеносных сосудов, если появлению нервного тика предшествовала травма головы.
- Электроэнцефалография – метод, позволяющий зарегистрировать повышенную активность различных отделов головного мозга и записать данные на бумаге.
Когда может понадобиться консультация других специалистов?
- Психотерапевт – при первичном нервном тике, появившемся после острой или хронической стрессовой ситуации.
- Инфекционист – при подозрении на инфекцию головного мозга либо генерализованные инфекции.
- Токсиколог – при интоксикации химическими веществами либо медикаментами.
- Онколог – при подозрении на опухоль головного мозга.
- Генетик – при наличии нервного тика у близких родственников ребенка (дедушка, бабушка, родители, родные братья или сестры).
Какое лечение назначают и что предпринять родителям
Прежде чем начать лечение, невролог устанавливает причины гипервозбудимости ребенка. Если произошло поражение нервной системы, пока плод находился в утробе матери, при его рождении назначаются успокаивающие ванны. В воду добавляют отвары трав с седативным эффектом, минеральные растворы. Могут назначить физиолечение аппаратом – электрофорез, физкультуру и парафиновое прогревание.
Чтобы вылечить этот синдром, родителям потребуется немало времени и терпения: только к 4–6 месяцам будет заметен результат.
Для восстановления малышу полезны:

- прогулки на свежем воздухе;
- прием успокаивающих травяных отваров;
- продолжительный сон в спокойной обстановке.
Необходимо оградить ребенка от всего, что может его нервировать: семейные скандалы, громкие разговоры, крики, шумы.
Среди медикаментозных средств лечения назначаются препараты, снимающие тремор конечностей и подбородка. Если чадо плохо засыпает и спит, то рекомендуется перед сном давать успокаивающие средства.
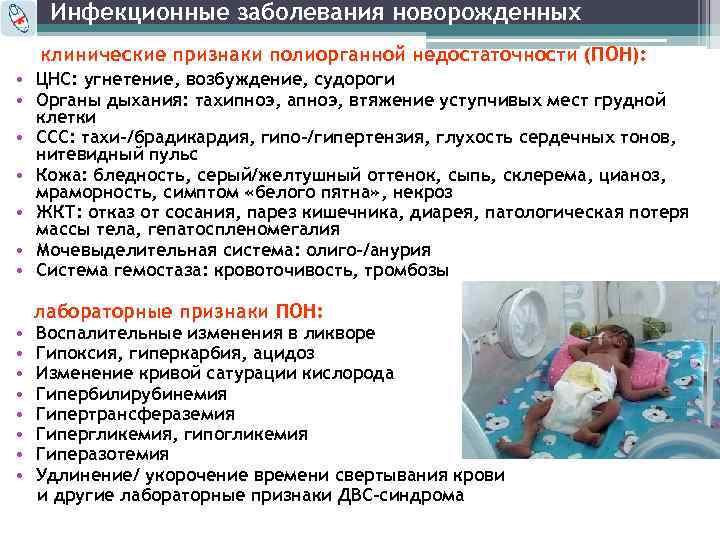
Симптомы и проявления синдрома излишнего бактериального роста
Специфичных симптомов для СИБР нет. У большинства отмечается:
- повышенное газообразование;
- боль и/или дискомфорт в области живота;
- частая дефекация;
- диарея;
- утомляемость;
- слабость.
Частота и тяжесть этих симптомов зависит как от степени СИБР, так и от степени воспаления слизистой кишки. Хотя и не у всех, но чрезмерный рост кишечной флоры приводит к микроскопическому воспалению оболочки как толстой (микроскопический колит), так и тонкой кишки.
По результатам анализа тонкокишечной биопсии у пожилых людей с СИБР выявлено притупление ворсинок, истончение слизистой и крипт, а также увеличение интраэпителиальных лимфоцитов. После курса антибактериальной терапии эти изменения исчезли.
Проявления синдрома отражают:
- причину СИБР (например, нарушение секреции соляной кислоты желудка);
- осложнения (например, мальабсорбцию или нарушение метаболизма).
Неспецифический характер этих жалоб не позволяет клинически отличить СИБР от других заболеваний, таких как СРК, непереносимость лактозы или непереносимость фруктозы. Ни в одном исследовании не оценивалась специфичность этих симптомов, поэтому рекомендуется объективное тестирование и обследование для постановки диагноза.
Чем опасен синдром?
Синдром ПНРВ характеризуется развитием патологических процессов в головном мозге. И если их не устранить, они могут усилиться, что впоследствии приведет к частым судорогам и эпилептическим припадкам.
Помимо этого, нарушенные сосательные рефлексы при СНРВ могут стать причиной развития дистрофии и возникновения иных проблем со здоровьем. Также детки с таким диагнозом плохо осваивают двигательные навыки, они поздно начинают ходить и самостоятельно кушать.
При этом ребенок, у которого был диагностирован СПНРВ, трудно приспосабливается к социуму. У него отмечаются частые смены настроения. Он может становиться чрезмерно агрессивным и опасным для других детей, или же, наоборот, пассивным.
Задержка развития речи – еще одно последствие отсутствия должного лечения. И нужно отметить, что малыши с таким диагнозом не только начинают поздно говорить, но и неправильно сочетать слова, что будет делать его речь непонятной и несвязной. По мере развития синдрома ПНРВ, дети становятся гиперактивными, забывчивыми, неаккуратными, чрезмерно эмоциональными и требуют к себе повышенного внимания.

Развитие синдрома ПНРВ негативным образом сказывается на психическом состоянии ребенка, что нередко становится причиной возникновения проблем в детском саду и школе. С возрастом нагрузка на нервную систему увеличивается и она перестает справляться с поставленными перед ней задачами, блокируя поступающую информацию. Это, в свою очередь, является провокатором иных синдромов ЦНС, проявляющихся частыми судорагами, тяжелыми психоэмоциональными расстройствами и приводящие к развитию ДЦП .
Нарушение моторики
Нормальная моторика желудочно-кишечного тракта включает в себя сложную, четко скоординированную серию событий, предназначенных для перемещения материала по желудочно-кишечному тракту. Во время голодания примерно каждые 90–120 минут развивается мигрирующий двигательный комплекс (ММС или ММК), выметая остаточный “мусор” через желудочно-кишечный тракт.
По результатам исследований доказано, что аномалии MMК предрасполагают к развитию синдрома излишнего бактериального роста. Так, постпрандиальная перистальтика – нерегулярные, высокоамплитудные сокращения мышц желудка – нужна для перетирания пищи и его опорожнения. (для оказания помощи растирания и опорожнения желудка).
Если развивается гастропарез (хроническое заболевание, связанное с задержкой опорожнения желудка, которое может сформироваться вторично по отношению к диабету, заболеваниям соединительной ткани, предшествующей вирусной инфекции и ишемии), то перистальтика желудка нарушается. Возникает застой пищи и содержащихся в ней бактерий, что приводит к СИБР.
При другом варианте – нарушении моторики тонкой кишки, бактерии в ней задерживаются, не перемещаются из проксимального отдела в толстую кишку, что приводит к колонизации микроорганизмами. Нарушение ММК часто наблюдается у пациентов с циррозом и портальной гипертензией. У них возникают ретроградные волны в проксимальном отделе двенадцатиперстной кишки или кластерные сокращения кишечника.
Также нарушают моторику и становятся причиной СИБР: невропатические процессы, такие как хроническая псевдообструкция кишечника, миопатические процессы, такие как склеродермия и полимиозит.
Методы диагностики СПНРВ
Чтобы выявить синдром нейрорефлекторной возбудимости, применяются современные компьютерные технологии. Наиболее подробную информацию дает КТ. Это обследование позволяет получить точную оценку состояния головного мозга и происходящих в нем патологических процессах. Если его проведение по каким-то причинам становится невозможным, прибегают к МРТ и рентгенологическому исследованию.
При подозрениях на развитие синдрома, обязательным является осмотр у невролога. При помощи специальных манипуляций, он сможет определить, имеются ли у ребенка отклонения в ЦНС или нет. Если расстройства присутствуют, после полного обследования он поставит точный диагноз и назначит соответствующую терапию.
Как рассчитать норму нижнего АД
По общепринятому в медицине правилу, нормальное артериальное давление у взрослых людей любого пола и возраста, варьируется от 90/60 до 120/80 мм рт. ст. Единственный способ определить АД — это измерить его при помощи тонометра.
Число нижнего АД следует рассматривать в контексте верхнего. Принято считать, что идеальная разница между ними составляет 40-50 мм рт. ст. Показатели могут меняться в течение жизни под воздействием возраста и внешних факторов. Понижение или повышение в пределах 10 пунктов допустимо. Резкий скачок давления, сопровождающийся ухудшением самочувствия игнорировать опасно.
Врачи рекомендуют ежедневно контролировать АД, начиная с 35 лет. При обнаружении отклонений показателей от нормы, надо обратиться к терапевту. Но лучше подготовиться. В течение недели рекомендуется вести дневник АД. Измерения проводятся с утра в течение получаса после пробуждения. Показания снимаются трижды, в журнал записывается средняя цифра. Аналогичная процедура проводится вечером в спокойном состоянии. Подобный мониторинг будет очень информативным.
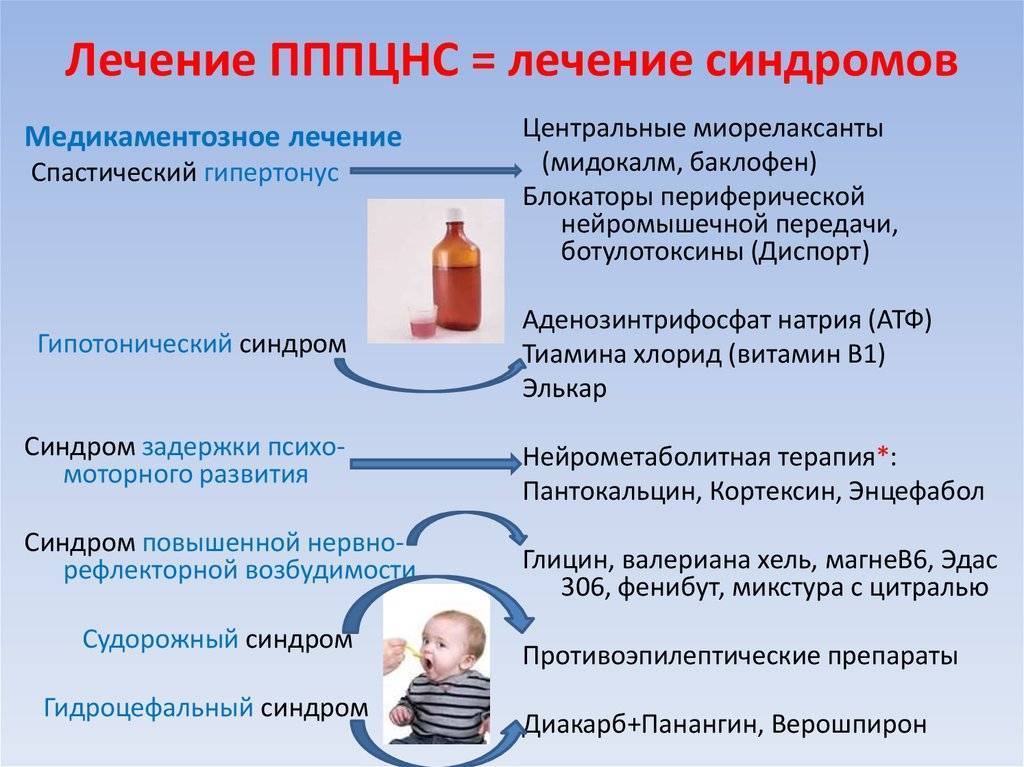
Лечение Гипервозбудимости у детей:
Гипервозбудимость не лечат одними только медикаментами. Препараты могут только снять некоторые последствия синдрома — тревожность, нервозность, страх. С другой стороны, в остеопатии, подразумевающей использование специальных ручных методик, есть много случаев, когда после нескольких сеансов гипервозбудимость у грудничка проходила без следа. Аккуратными безболезненными движениями рук остеопат помогает восстановить нормальное кровоснабжение мозга, и он возобновляет свою полноценную функциональность.
Гипервозбудимость – не преговор. Родители должны проявить терпение и быть внимательными к ребенку. Нельзя игнорировать синдром гипервозбудимости у детей, в том числе у младенцев! Лечение нужно начинать сразу после постановки диагноза, не откладывать, не считать болезнь несерьезной.
У гипервозбудимых детей нарушена социализация, агрессия со временем будет только нарастать, если не провести своевременную диагностику и лечение.
Вылечить гипервозбудимость быстро невозможно, потребуется много времени. Прогноз благоприятный. Необходимо применение комплексных мер: медикаментозное лечение психостимулирующими препаратами, поведенческая терапия с обучением и родителей, и детей, программа специальной адаптация ребенка к школе, постоянные семейные и индивидуальные консультации психолога/психотерапевта.
Особенности появления колик у малышей
Специалисты выделяют определенную закономерность в проявлении колик. Это называется «правилом трех» и заключается в следующем:
- колики начинаются к 3 неделям после рождения;
- длительность составляет около 3 часов в день;
- колики встречаются, как правило, у малышей в
- первые три месяца жизни.
Чаще всего кишечные колики наблюдаются в возрасте 2-4 недель, а до наступления этого времени, чтобы насытиться, малышу нужен небольшой и легко перевариваемый объем питания. После достижения 2-4 недель разовый объем питания увеличивается, что обычно приводит к проблемам с пищеварением
Как определить?
Понять, мучают ли малыша кишечные колики, просто. Как правило, приступы возникают в одно и то же время, преимущественно во второй половине дня. Обычно это происходит в процессе кормления или сразу после него. Приступ колик сопровождается повышенным газообразованием. В числе внешних проявлений возможно покраснение кожи лица, вздутие и напряжение в животике. При этом малыш может отказываться от груди, сжимать ручки в кулачки, поджимать ножки, стучать ножками. Продолжительность колик может составлять от нескольких минут и до 5-6 часов, с короткими перерывами. В таких случаях простые успокоительные меры обычно оказываются неэффективными. Отхождение газов или стула способно уменьшить болевой синдром. Несмотря на достаточно высокую частоту повторения колик, общее состояние ребенка не ухудшается, и в период между приступами малыш спокоен, хорошо питается и прибавляет в весе.
Как помочь?
Чтобы помочь устранить приступ кишечных колик и облегчить болевой синдром у грудных малышей педиатры рекомендуют следующие меры.
Снять острую боль в момент кишечных колик помогают обеспечение тепла, изменение положения тела и использование механических средств (газоотводной трубки, клизмы). Перечисленные меры применяются последовательно: то есть,
если нет эффекта от предыдущего действия, выполняется следующее.
Чтобы согреть малыша, носите его на руках, прижав к себе в положении «живот к животу» или «живот к груди». Можно также положить ребенка на теплую пеленку спиной вверх
Здесь важна осторожность, поскольку соприкосновение с перегретой пеленкой может вызвать ожог на нежной и тонкой коже малыша.
Чтобы облегчить болевой синдром можно массажировать животик по часовой стрелке.
Читайте наглядный материал от МИКРОЛАКС, как правильно делать массаж малышу, чтобы устранить колики и помочь справиться с запорами:
Слабительное средство для детей при коликах
Как правило, приступ прекращается после отхождения газов и акта дефекации. Поэтому, если перечисленные выше мероприятия оказались неэффективными, можно воспользоваться газоотводной трубочкой или клизмой. Однако обычная клизма может быть болезненной для ребенка, поскольку заставляет стенки кишечника растягиваться из-за большого объема жидкости. Учитывая данный факт, предпочтительнее использовать микроклизму.
Препараты нейропротекторного действия
Нейропротекторы — это фармакологические препараты, защищающие головной мозг от повреждения нейронов под действием патогенных факторов. Эти сосудорасширяющие средства используются в терапии шейного остеохондроза для профилактики кислородного голодания тканей. Применение нейропротекторов позволяет не только предупредить сужение кровеносных сосудов. Они оказывают положительное влияние на функциональную активность отделов головного мозга. Курсовой прием лекарственных средств улучшает память, повышает концентрацию, позволяет лучше переносить стрессы. Какие сосудорасширяющие препараты при шейном остеохондрозе может назначить вертебролог:
Винпоцетин. Производится в виде таблеток и инфузионных растворов. Усиливает мозговое кровообращение, ускоряет процессы метаболизма. Оказывает интенсивное спазмолитическое миотропное действие, незначительно снижая артериальное давление. Предупреждает агрегацию тромбоцитов, улучшая реологические показатели крови. За счет стимуляции кровообращения устраняет дефицит в нейронах молекулярного кислорода и биоактивных соединений. Во время лечения клетки головного мозга становятся более устойчивыми к гипоксии;
Тиоктовая кислота (Тиогамма, Берлитион, Октолипен). Улучшает обмен триглицеридов и углеводов, предупреждает повреждение клеток свободными радикалами. Расширяет кровеносные сосуды, усиливает кровоток, восстанавливает работу нейронов, нормализует энергетические процессы в центральной и периферической нервной системе. Благодаря оптимизации кровообращения клетки головного мозга перестают испытывать недостаток питательных веществ и молекулярного кислорода;
Солкосерил и его структурный аналог Актовегин. Содержат диализат телячьей крови, очищенный от протеинов. Стимулируют процессы репарации и регенерации поврежденных тканей, ускоряя обмен веществ. Препараты улучшают реологические параметры крови, нормализуя микроциркуляцию в поврежденных тканях. Повышают функциональную активность кровеносных сосудов, предупреждают развитие кислородного голодания клеток головного мозга.
Отдельно стоить выделить Пирацетам. Для него не характерно выраженное сосудорасширяющее действие, но препарат активно используется в терапии шейного остеохондроза. Он выпускается в таблетках, капсулах и инъекционных растворах. Обладает ноотропным и психостимулирующим действием, улучшает когнитивные функции головного мозга
Повышает способность к усвоению нового материала, улучшает память и внимание, увеличивает умственную работоспособность. Механизм действия Пирацетама основан на ускорении обмена веществ, оптимизации скорости проведения импульсов
Сосудорасширяющие препараты редко применяются в виде монотерапии при шейном остеохондрозе. Для повышения клинической эффективности они комбинируются с антиагрегантами, уменьшающими тромбообразование за счет торможения агрегации тромбоцитов. Поэтому составить терапевтическую схему может только вертебролог или невропатолог. После ряда инструментальных исследовании врач подбирает сосудорасширяющие препараты индивидуально для каждого пациента.
Александра Бонина о пользе медикаментов при остеохондрозе:
Как проявляется синдром?
В норме новорожденный большую часть времени спит. Бодрствует он мало, и если ребенок накормлен и находится в чистом подгузнике, то он практически не капризничает. Малыш с СНРВ ведет себя совершенно иначе. У него отмечается снижение сосательного рефлекса, после употребления пищи он часто срыгивает, набор веса происходит медленно.
При наличии синдрома даже его крик отличается от здорового грудничка. При плаче фиксируются звуки в высоких тонах, кажется, что он не кричит, а визжит. Все это сопровождается запрокидыванием головы назад, тремором подбородка и конечностей.
Малыши с синдромом ПНРВ беспокойны. Они часто просыпаются и вздрагивают при прикосновениях или резком звуке. Периодически могут лежать с открытыми глазами, не реагируя на происходящее вокруг.

Появление хоть одного симптома СНРВ должно являться для родителей серьезным поводом для обращения к неврологу. Возбудимость ЦНС необходимо в обязательном порядке лечить. Подобное поведение не стоит связывать с темпераментом или возрастными особенностями ребенка. Так как если заболевание действительно имеется, отсутствие своевременной терапии может негативно сказаться на речи, поведении и мышлении малыша в будущем.
Что такое лактазная недостаточность
В грудном молоке есть все, что нужно малышу: и легкоусвояемый белок, и кальций, и жирорастворимые витамины, и жиры с углеводами.
Однако не все детки хорошо усваивают молоко. Чаще всего причиной является лактазная недостаточность, когда ЖКТ не может переваривать лактозу — молочный сахар, комплекс глюкозы и галактозы, составляющий около 85 % всех углеводов грудного молока.
Зачем нужна лактоза ребенку?
Лактоза — это основной сахар в питании новорожденного, который обеспечивает около 40 % всех его энергетических затрат.
ЛактОза и лактАза
ЛактОза не может всасываться в кишечнике в чистом виде. Сначала ее нужно расщепить на молекулы глюкозы и галактозы с помощью фермента лактАзы. Его недостаток приводит к нарушению расщепления лактОзы. Это и становится причиной непереносимости молока и называется «лактАзная недостаточность».
Причины лактазной недостаточности у грудничков
- Врожденная лактазная недостаточность — полная неспособность кишечника новорожденного вырабатывать лактазу. Это очень редкое заболевание, которое развивается вследствие мутации генов, ответственных за выработку лактазы.
- Транзиторная лактазная недостаточность — временная неспособность вырабатывать лактазу, характерна для многих недоношенных детей. Как правило, это проходит в течение нескольких месяцев после рождения.
- Приобретенная лактазная недостаточность вызвана заболеваниями кишечника. Обычно развивается у детей, страдающих аллергией на продукты питания, кишечными инфекциями, непереносимостью глютена. После того, как болезнь излечена, способность кишечника вырабатывать лактазу полностью восстанавливается.
Как распознать лактазную недостаточность? Симптомы лактазной недостаточности:
- Очень частый водянистый стул;
- Аллергическая сыпь на коже;
- Настоящий запор (плотный кал, который выделяется с затруднением);
- Вздутие живота;
- Избыточное газообразование и колики.
Следует обратиться к педиатру и сделать ряд анализов, на основе которых он назначит лечение.
Срыгивание
Во время или после еды изо рта малыша выливается полупереваренное молоко.
Интенсивность и объем
От 1 до 4 месяцев нормой считается срыгивание после каждого приема пищи. Объем — от 1 до 2 столовых ложек и один раз более 3 столовых ложек. Интенсивность срыгивания увеличивается примерно с 20 – 30-го дня, когда материнское молоко становится более зрелым. К 6 месяцам малыш, как правило, перестает срыгивать.
Почему ребенок часто срыгивает?
Мышечный клапан в верхней части желудка еще плохо удерживает его содержимое. Часть молока, которая не успевает попасть в желудок, выливается наружу. Любое движение способствует «выплескиванию» съеденного назад.
Как помочь, если грудничок срыгивает:
- Следите за тем, чтобы малыш не переедал;
- Кормите ребенка медленнее;
- Попробуйте изменить положение ребенка во время кормления — возможно, вместе с молоком малыш глотает воздух;
- После каждого кормления обязательно ставьте ребенка «столбиком», чтобы он мог отрыгнуть и при этом не захлебнуться;
- Если долго не срыгивает — положите его в кроватку на бочок и следите, чтобы малыш не перевернулся;
- Старайтесь не трясти, не сжимать и не переворачивать ребенка после кормления;
- Если по необходимости вы кормите кроху смесью, попробуйте новый тип бутылки или соску с меньшим отверстием, чтобы сократить «потребление» воздуха.
Когда стоит беспокоиться?
Когда новорожденный срыгивает слишком часто, посчитайте, сколько раз за день он писает. Если в сумме получается около 12 раз и более — количество молока нормальное, а срыгивает малыш лишнее.
Если же ребенок часто срыгивает потоком, плохо набирает вес, есть проблемы с мочеиспусканием, целесообразно обратиться к врачу.
Как проявляется высокое внутричерепное давление у ребенка после года
Симптоматика у детей старше года и подростков отличается. Главенствующий симптом – головная боль, на которую жалуются 92% детей, описывая ее как давящую, распирающую и интенсивную. При этом сложно определить четкую локализацию, она не снимается анальгетиками, максимум приходит кратковременное облегчение. По отдельности характерные симптомы указывают на другие патологии и даже вполне физиологические состояния. Но родителей должно настораживать сочетание следующих симптомов:
- рвота, приносящая облегчение лишь на время;
- тошнота без привязки к отравлениям, приему пищи;
- нарушения сознания;
- раздражительность, немотивированная агрессия;
- вялость, потеря интереса к играм и другим любимым занятиям, заторможенность;
- головокружение;
- судороги;
- снижение остроты зрения, туман и мушки перед глазами – у 26% детей. При внутричерепном давлении у ребенка во время осмотра глазного дна заметен отек зрительного нерва.
Немотивированную агрессию, снижение памяти и концентрации внимания, частые смены настроения, излишнюю эмоциональность у подростков рассматривают как симптомы повышенного ВЧД. Хотя можно найти другие объяснения.
Другие статьи по теме:
- Профилактика инсульта
- Комплексные программы обследования
- Выездные консультации и исследования
- Головная боль
- Болезнь Паркинсона, паркинсонизм и другие экстрапирамидные патологии
- Методы диагностики
*Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Клинический Институт Мозга не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте neuro-ural.ru.
Лечение
При наличии признаков гипервозбудимости у младенцев надо как можно раньше начинать лечение у детского невропатолога.Кроме медикаментозного лечения применяют:
- массаж, приносящий очень хороший результат;
- лечебная физкультура;
- водные процедуры;
В лечении школьников тактика другая. Главная роль отводится психотерапевту, который работает как с ребёнком, так и с его родителями. Нужно:
- Избегать его изоляции в детском коллективе;
- Дома создать комфортную для ребёнка обстановку, избегать разговоров на повышенных тонах;
- Упорядочить режим дня;
- Увеличить физическую нагрузку (труд на свежем воздухе и спортивные занятия);
- Регулярное витаминизированное питание.
Чтобы не сформировался скверный характер, приносящий неприятности окружающим, взрослые должны отдавать этому ребёнку максимум доброты и внимания.
Рвота
Содержимое желудка «выплескивается фонтаном», с большей силой, чем во время срыгивания.
Причины рвоты у новорожденного
Причин много. Это может быть нормой, а может свидетельствовать о патологии. Рвота не опасна, если она происходит редко и к ней не прибавляются никакие другие тревожные симптомы.
- Переедание — в таком случае нужно просто успокоить малыша, приласкать, поносить на руках. Не спешите снова его кормить.
- Гигиена матери — следует мыть грудь перед кормлением и после и следить за собственным правильным питанием. Жирная, соленая и острая пища также может быть причиной рвоты и нарушений процесса пищеварения.
- Отравление — рвота может быть реакцией на недоброкачественную пищу. Обычно это сопровождается жидким стулом. В таком случае обязательно вызывайте врача. Следите за тем, чтобы организм не потерял много жидкости. Каждые 15 минут предлагайте малышу чайную ложку чистой кипяченой воды. Когда рвотные позывы прекратятся, давайте столовую ложку. В случае диареи можно дать малышу растворенную в воде таблетку активированного угля и дождаться прихода врача.
- Кишечная инфекция — обычно начинается с внезапного приступа рвоты, часто с жаром или поносом. Надо как можно скорее восполнить потерю жидкости и немедленно обратиться к врачу, так как это заболевание может быть опасным для жизни. Терапию вам назначит доктор.
- Сотрясение мозга — если рвота началась после падения малыша с любой высоты, вызывайте скорую помощь.
Когда стоит беспокоиться:
- Если ребенок не хочет брать грудь или принимать молочную смесь;
- Если малыш вялый;
- Если у него поднялась температура;
- Если малыша рвет более 3 раз в сутки;
- Если рвоту сопровождает понос;
- Если ребенок потерял много жидкости.