Причины детской агрессии
В младшем возрасте причиной детской агрессии чаще всего становится желание ребенка познать мир и выяснить реакцию окружающих на свое поведение. Поэтому, если он видит со стороны родителей и свидетелей драки осуждающую реакцию, то быстро понимает, что он ведет себя неправильно. А вот неоднозначная реакция (например, родители – умиляются, родственники обиженного ребенка – негодуют, а противник – дает сдачи) заставляет малыша почувствовать себя растерянным и проводить свой эксперимент снова и снова.
Однако, если любознательность ребенка можно отнести к здоровой агрессии, которая легко поддается коррекции, то неблагоприятная эмоциональная обстановка в семье может стать причиной настоящей агрессивности, являющейся по своей сути психологическим заболеванием. Причиной такой агрессии может стать чрезмерная опека, невнимательность или безразличие со стороны родителей, которые являются следствием:
- “нежеланности” ребенка – дети очень тонко чувствуют отношение родителей к себе, и даже самый незаметный жест или интонация, свидетельствующая о том, что ребенок появился на свет случайно, заставляет малыша любым способом (в том числе, и агрессивным поведением) доказывать, что он имеет право на существование.
- враждебности – достаточно часто родители “перекладывают” на ребенка вину за собственные неудачи в жизни (например, если из-за ребенка приходится уйти с любимой работы или из семьи уходит один из супругов), в результате чего ребенок приходит к мысли, что мир вокруг него агрессивен и враждебен, а значит, нужно защищаться.
- отсутствии эмоциональной связи в семье – когда родители часто ссорятся между собой на глазах у ребенка, его жизнь напоминает существование на дремлющем вулкане, который может начать извержение буквально в любую минуту, и это “включает” в малыше защитный механизм, проявляющийся в агрессии.
- чрезмерного контроля – безмерная опека и желание во всем руководить жизнью ребенка приводит к тому, что малышу приходится постоянно подавлять в себе гнев и раздражение, которые накапливаются и в какой-то момент выплескиваются в неконтролируемом приступе агрессии.
Кроме того, специалисты отмечают целый ряд “личных” причин для проявления агрессии ребенка, которые возникают в результате:
- подсознательных переживаний – как правило, передаются ребенку от беременной матери, которая чрезмерно беспокоилась о безопасности малыша, еще в период внутреутробного развития (другими словами, ребенок появляется на свет без уверенности в собственной безопасности).
- личного опыта – характерно для неблагополучных семей, где на глазах у ребенка один из родителей ведет себя очень агрессивно как по отношению к самому ребенку, так и по отношению к окружающим.
- заниженной самооценки – ребенок недоволен собой (как правило, в результате отсутствия любви, внимания и поощрений со стороны родителей), и пытается “возвысить” себя в своих глазах путем агрессивного отношения ко всему миру.
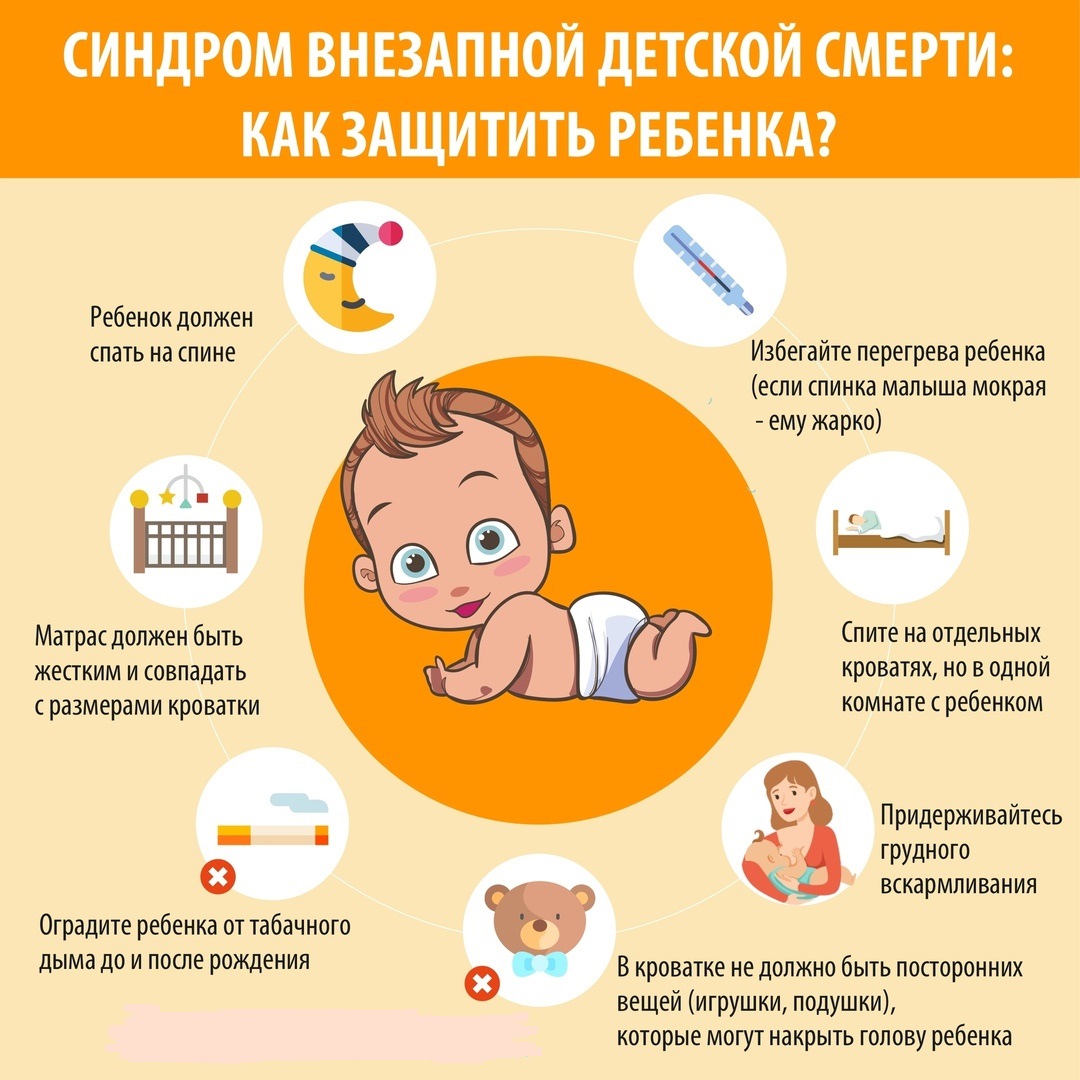
Что делать при обезвоживании у детей
Обезвоживание — это недостаток воды в организме. Различают несколько степеней обезвоживания — от умеренного до полного
При обезвоживании важно восполнять недостаток не только воды, но и жизненно важных солей и минералов
Основные причины обезвоживания — понос и рвота. При диарее стул становится частым и жидким, но при отсутствии поноса стула у малыша может вообще не быть. Другие причины — чрезмерное потоотделение и мочеиспускание. При повышенной температуре организм также теряет влагу посредством кожных испарений.
Дети на ГВ реже страдают от обезвоживания; помните, что вы можете и должны кормить грудью во время болезни.
Признаки обезвоживания у грудничка:
- Очень сухие губы и рот.
- Запавшие глаза и родничок (мягкий участок на голове).
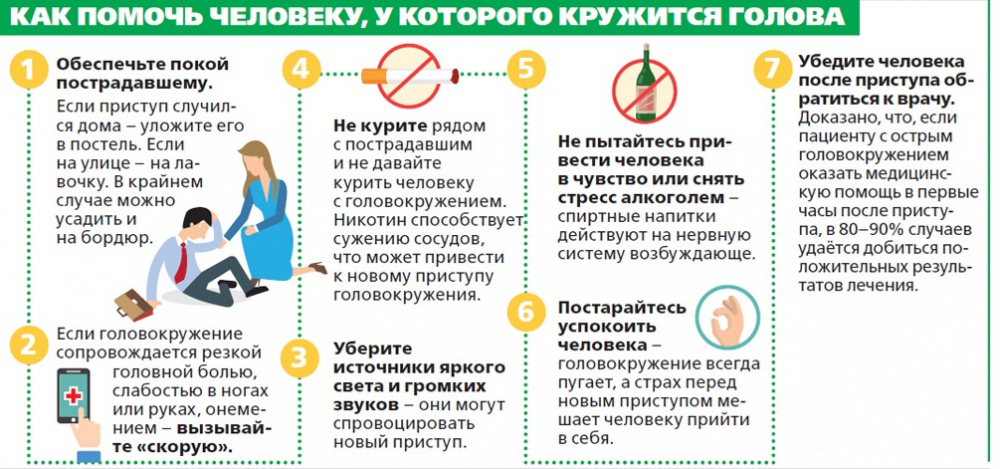
- Головокружение.
- Вялость.
- Сухая морщинистая или слишком рыхлая кожа.
- Малыш реже и меньше писает.
- Малыш плачет почти без слез.
- Повышенная температура.
- Потеря веса.
Когда обращаться к врачу
- Если у малыша наблюдаются все вышеперечисленные симптомы, при этом он слишком сонный или чересчур возбужденный.
- У него не прекращается рвота или понос, и он не может пить воду.
- Лечение в домашних условиях не помогает.
- У малыша начинается обезвоживание на фоне диабета.
Лечение обезвоживания
Кормите малыша грудью и смесью чаще обычного, предлагайте больше жидкости (лучше готовые электролитные растворы). Если у новорожденного рвота, поите его по чайной ложке (5 мл) как можно чаще и постепенно увеличивайте объемы жидкости. Не предлагайте малышу лекарство сразу после приступа рвоты, дайте ему отдохнуть. Ребенок обязательно должен восполнять жидкость, которую теряет при поносе или рвоте. Общий объем зависит от его веса.
| Вес | Ориентировочный объем раствора |
| 2,7–4,5 кг | 470 мл / сутки |
| 5–10 кг | 680 мл / сутки |
| 10,5–11,8 кг | 1200 мл / сутки |
Рвота у грудничка: когда обращаться к врачу
Рвота, или рефлекторное извержение содержимого желудка через рот или иногда и нос, — частый симптом разных болезней. Чаще всего рвота возникает при кишечной инфекции вирусного происхождения. Респираторные инфекции, инфекции мочевыводящих путей, отравления или менингиты тоже могут вызывать рвоту.
Неинфекционные заболевания, например обструкции, повышенное внутричерепное давление и проблемы с обменом веществ хоть и реже, но тоже могут провоцировать рвоту. В этих случаях требуется осмотр врача.
Младенцы нередко срыгивают. Это не рвота. При срыгивании есть звук отрыжки, а содержимое желудка выходит без особых усилий.
Основная опасность рвоты — обезвоживание.
Рвота у малыша в первые месяцы жизни может возникать по следующим причинам:
- Если это происходит менее чем через 15–30 минут после каждого кормления, возможно, у ребенка стеноз привратника желудка — обструкция, при которой пища не может перейти из желудка в тонкий кишечник. Обычно такое состояние диагностируется в возрасте 2–6 недель и требует хирургического вмешательства.
- Слабые мышцы на входе в желудок провоцируют развитие гастроэзофагального рефлюкса (ГЭР), когда содержимое желудка может вернуться в ротовую полость. Если подобные симптомы сопутствуют ГЭРБ, существуют различные методы лечения.
Когда обращаться к врачу при рвоте у младенца
- Рвота не прекращается в течение суток (для новорожденных — 12 часов) или сопровождается вялостью, раздражительностью, сильной болью в животе, высокой температурой и затрудненным дыханием.
- В рвотных массах неоднократно присутствует кровь, они желтого или зеленого цвета.
- Малыша сильно рвет сразу после кормления.
- Ребенок отказывается есть и пить в течение нескольких часов.
- У новорожденного не только рвота, но и кровь в кале.
Что делать родителям при рвоте у грудного ребенка
- Внимательно наблюдайте за малышом, когда у него началась рвота, особенно если ему еще не исполнилось 5 месяцев. Звоните врачу, если рвота не проходит.
- Через некоторое время после приступа тошноты начните давать малышу по одной чайной или столовой ложке (5-15 мл) грудного молока или электролитного раствора через каждые несколько минут. Врач посоветует, какой раствор стоит купить. Не давайте ребенку соки и другие сладкие напитки. И не надо поить малыша куриным бульоном — в нем содержится много жира, и ребенку будет трудно его переварить.
- Постепенно увеличивайте объем жидкости, которую вы даете малышу. Пусть он пьет чаще. Но не кормите и не поите его насильно.
- Когда малыш сможет удерживать в себе воду (и электролитный раствор), начинайте постепенно вводить еду. Наблюдайте за ребенком и кормите его тем, к чему он сам проявляет интерес. И внимательно следите за признаками обезвоживания — такими, как вялость, сухой рот, запавшие глаза и родничок, плач без слез и редкие мочеиспускания.
Классификация рвоты
В зависимости от механизма возникновения выделяют следующую классификацию рвоты:
- Центральная (мозговая рвота), о которой рассказано выше.
- Висцеральная:
- пищеводная рвота может быть симптомом атрезии и стеноза пищевода, ахалазии. Такая рвота происходит вскоре после еды, кислый запах у неё отсутствует, а состав представлен непереваренной пищей;
- желудочная рвота встречается при кишечных инфекциях, пищевых токсикоинфекциях, острой и хронической патологии желудочно-кишечного тракта (гастродуоденит, язвенная болезнь желудка). Для этого вида рвоты характерны наличие связи с приёмом пищи, кислый запах и, как правило, улучшение состояния ребёнка после. Она может носить упорный характер;
- кишечная рвота чаще связана с непроходимостью кишечника (инвагинация, например). Рвота имеет упорный характер, может быть каловый запах, выраженные боли в животе.
- Кровавая рвота всегда является поводом для экстренной госпитализации в стационар. Она может быть вызвана кровотечениями из различных отделов желудочно-кишечного тракта, синдромом Меллори-Вейса и другими. У детей до 3 мес жизни такая рвота может быть признаком поздней геморрагической болезни. Примеси крови в рвотных массах могут иметь различный цвет (от ярко-алого до цвета кофейной гущи) в зависимости от локализации кровотечения.
Для детей первого года жизни нужно понимать, как выглядит срыгивание. Оно происходит без дополнительного напряжения ребёнка, общее состояние и поведение его не страдает при этом.

Проникновение инородного тела в желудок
Ребёнок в таком возрасте пытается пробовать всё «на зубок», поэтому нередко какой-нибудь предмет оказывается в желудке. Что делать, если ребёнка тошнит именно по этой причине? При проглатывании предмета большого размера чаще всего и возникают неприятные ощущения. Это происходит из-за спазма гладкой мускулатуры желудка.
При этом малыш начинает рвать непереваренной пищей с наличием слизи или крови. Иногда может наблюдаться учащённое дыхание и обильное слюнотечение. При обнаружении таких симптомов следует немедленно обратиться к врачу. Ждать в данном случае, а тем более заниматься самолечением, категорически не рекомендуется.
Помимо остальных причин тошнота у ребёнка может наблюдаться и при:
- стрессах;
- развивающемся обезвоживании;
- панике;
- аллергии;
- приёме лекарственных препаратов, антибиотиков;
- синдроме Жильбера и т. д.
Какие психологические причины у рвоты
Мозг автоматически отдаёт мышцам сигнал сгруппироваться, когда ребёнок:
не справляется со стрессом;
перегружен учёбой или другими делами;
испытывает чувство страха и незащищённости;
моделирует в голове угрозу, которой не может противостоять.
В этих случаях ребёнок стремится ужаться, сократить «площадь поражения», сделаться меньше, чтобы его не задело. Так и возникает рвота. Приведу пример из моей практики.
Мой пациент — мальчик девяти лет — наслушался рассказов бабушки, историй по телевизору и в интернете о том, как рушатся лифты. После этого он перестал спокойно пользоваться лифтом. У мальчика начались проблемы с глотанием (так называемый рвотный невроз). Походы по врачам не принесли никакой пользы: с медицинской точки зрения ребёнок был полностью здоров. Справиться с ситуацией помог психолог, который скорректировал процессы дыхания и распределения двигательной активности. Когда мы проработали страхи и научились говорить о них, удалось справиться с ситуацией.
Вопрос-ответ:
Какие причины могут вызывать тошноту и рвоту у детей?
Тошнота и рвота у детей могут быть вызваны различными причинами, такими как инфекционные заболевания, пищевое отравление, мигрень, движение транспорта, стресс и многие другие. Рвота является защитным механизмом организма, который помогает избавиться от вредных веществ или инфекции.
Какие симптомы могут сопровождать тошноту и рвоту у детей?
Симптомы, которые могут сопровождать тошноту и рвоту у детей, включают головную боль, слабость, повышенную температуру, жидкий или густой стул, потерю аппетита, сонливость, раздражительность и др. Если у ребенка наблюдаются эти симптомы, рекомендуется обратиться к врачу для диагностики и назначения лечения.
Какие методы лечения тошноты и рвоты у детей считаются эффективными?
Эффективные методы лечения тошноты и рвоты у детей включают поддержание гидратации, питание постепенно, употребление легкой пищи, избегание тяжелых и жирных продуктов, прием препаратов против рвоты по назначению врача, применение традиционных методов, таких как чай из имбиря или мятный чай, а также соблюдение покоя. Однако, каждый случай требует индивидуального подхода, и перед началом лечения необходимо проконсультироваться с врачом.
Какие препараты против рвоты можно использовать для лечения детей?
Для лечения рвоты у детей можно использовать препараты, содержащие активное вещество дименгидрат, метоклопрамид, метоклопрамид гидрохлорид или другие препараты, назначенные врачом. Однако, перед применением любых лекарственных средств необходимо проконсультироваться с врачом, чтобы получить рекомендации и правильную дозировку.
Могут ли традиционные методы помочь при лечении тошноты и рвоты у детей?
Да, некоторые традиционные методы могут помочь при лечении тошноты и рвоты у детей. Например, чай из имбиря или мятный чай могут иметь успокаивающий эффект на желудок. Однако, перед применением любых традиционных методов необходимо проконсультироваться с врачом, чтобы убедиться, что они безопасны и подходят для конкретного ребенка.
Какое средство от тошноты и рвоты подходит для детей?
Для детей рекомендуется использовать специальные средства от тошноты и рвоты, предназначенные специально для маленьких пациентов. Они обычно содержат безопасные для детей ингредиенты и имеют приятный вкус, чтобы ребенок мог легко их принять. Перед использованием рекомендуется проконсультироваться с педиатром.
Какие эффективные методы лечения тошноты и рвоты у детей?
Существует несколько эффективных методов лечения тошноты и рвоты у детей
Во-первых, важно обеспечить покой и спокойствие ребенка. Он должен лежать в удобном положении, предпочтительно на боку
Также рекомендуется предложить ребенку небольшие порции воды или специальных средств от тошноты и рвоты для детей, чтобы восстановить водный баланс организма. Если симптомы не проходят или усугубляются, необходимо обратиться к врачу.
Мнение Комаровского о детской рвоте
Рвотные приступы в детском возрасте являются защитным механизмом организма. Рвота представляет собой довольно сложный процесс, в котором задействованы несколько органов, таких как желудок, пищевод и диафрагма. Контролируется такое состояние рвотным центром, расположенным в головном мозге.
Самыми распространенными причинами появления подобных приступов являются инфекции, интоксикация пищевыми продуктами, различные заболевания ЖКТ и неврологической этиологии, а также травмы головы. Известны также случаи, когда рвота наблюдается у ребенка после сильного психологического потрясения.
Чаще всего первые рвотные приступы у детей возникают в ночное время. При этом малыш просыпается, начинает капризничать из-за выраженной тошноты. Родители должны соблюдать спокойствие, чтобы не напугать ребенка.
Один приступ рвоты без дополнительных симптомов особой опасности не представляет. Чаще всего он является следствием переедания или слабого отравления. Если же очищение пищеварительного тракта происходит часто, причем одновременно с рвотой проявляются и другие симптомы, родители должны немедленно вызвать врача, иначе малейшее их промедление может привести к серьезным последствиям для малыша.
Если произошло пищевое отравление молочными продуктами, мясом, овощами и фруктами, организм старается самостоятельно справиться с выведением токсических веществ и ядов. Первые симптомы интоксикации могут появиться уже через несколько минут или через два дня. Если при этом у ребенка, кроме рвоты, никаких других признаков заболевания нет, можно вылечить его самостоятельно. Если дополнительно появилась диарея, поднялась температура, срочно следует обратиться за помощью к доктору.
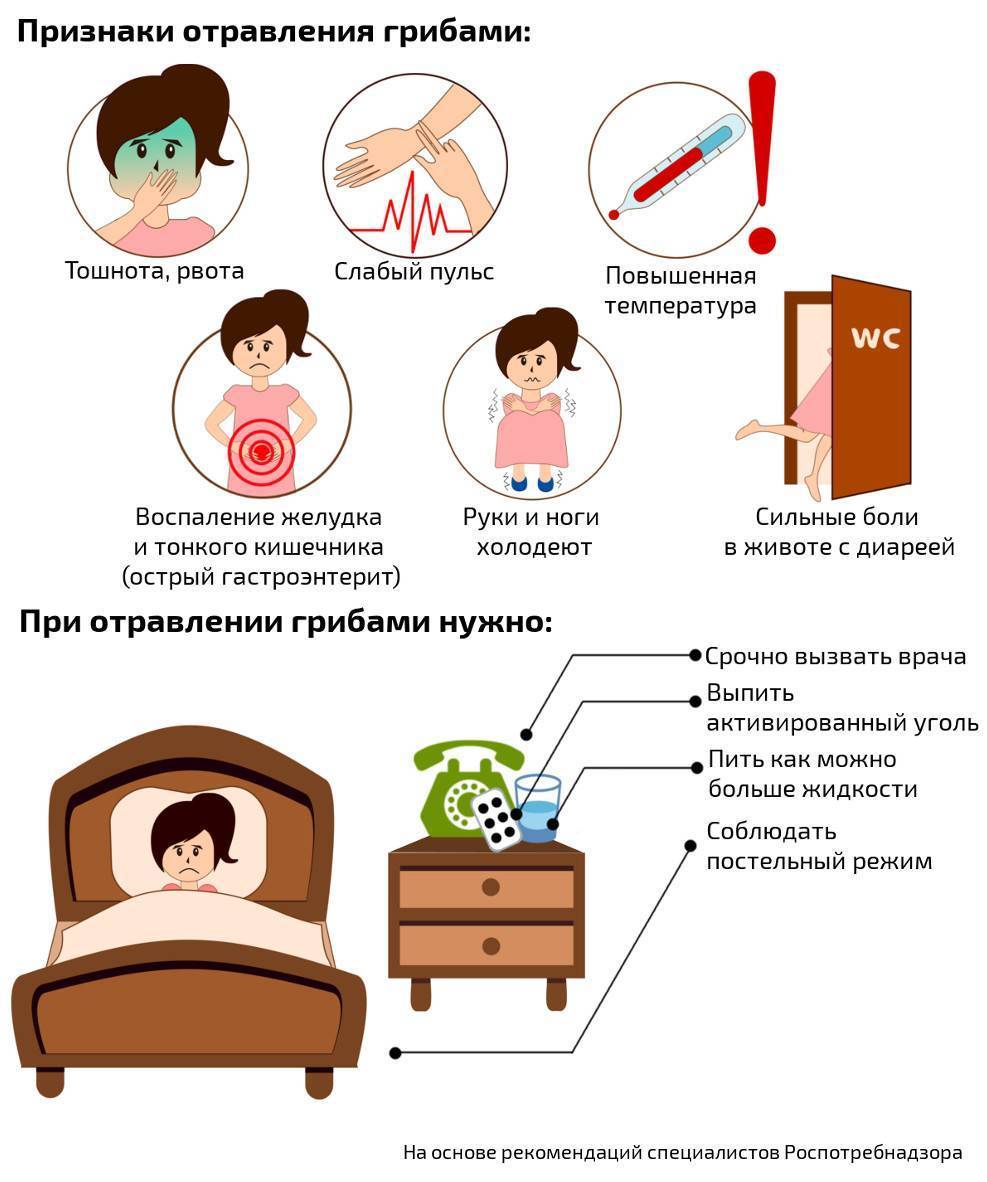
Обязательна консультация специалиста и в том случае, когда отравление было вызвано употреблением в пищу грибов, если ребенок потерял сознание, у него нарушилась координация движений, появилась сыпь и на протяжении нескольких часов не происходит мочеиспускания.
Предварительно выявить причины детской рвоты можно, изучив дополнительные симптомы, внешний вид, цвет и консистенцию рвотной массы. Зеленый оттенок свидетельствует о том, что подобный рефлекс возник из-за стресса.
Если в рвотной массе присутствует желчь, обычно ощущается горьковато-сладкий запах.
Темный оттенок рвоты появляется вследствие внутреннего кровотечения. Это говорит о серьезных патологиях ЖКТ. Нужно срочно обратиться к доктору.
«Важно: вся информация на сайте предоставлена исключительно в ознакомительных целях. Перед применением тех или иных рекомендаций проконсультируйтесь с профильным специалистом
Ни редакция, ни авторы не несут ответственности за любой возможный вред, причиненный материалами.»
Лечение
Первичный осмотр проводит участковый педиатр. Если он выявил какое-либо отклонение, то дает направление к детскому психологу или психотерапевту. В случае обнаружения серьезных проблем пациента отправляют на дальнейшее обследование к неврологу. В тяжелых случаях требуется госпитализация в неврологическое отделение.
Устанавливает диагноз и назначает лечение врач-невролог совместно с психотерапевтом. Врач анализирует обстановку в семье, собирает полный анамнез заболевания, выделяет предрасполагающие показатели.
Для достижения положительных результатов лечения применяется комплексный подход. В первую очередь необходимо избавиться от травмирующего фактора, затем снизить физическую и психологическую нагрузку.
Лечение должно быть направлено на успокоение ребенка, и, в зависимости от вида патологии, на замедление либо ускорение некоторых функций организма
Важно узнать мнение родителей по поводу сложившейся ситуации: в чем они видят причину невротических нарушений. . Сеансы психотерапии рекомендовано посещать всей семьей, ведь ошибки воспитательного процесса невозможно исправить, проводя работу только с ребенком. Коррекция проводится различными методиками, среди которых:
Коррекция проводится различными методиками, среди которых:
Сеансы психотерапии рекомендовано посещать всей семьей, ведь ошибки воспитательного процесса невозможно исправить, проводя работу только с ребенком. Коррекция проводится различными методиками, среди которых:
- гештальт-терапия;
- гипноз;
- БОС–терапия;
- групповые или семейные сеансы;
- игровая терапия.
Обратимость проблемы во многом зависит от близкого окружения. Родителям следует запомнить, что у детей собственная жизнь, и она имеет свои отличия и особенности, например:
- не каждому ребенку суждено стать отличником
- не у всех есть музыкальный слух или желание посещать художественную школу;
- если старший ребенок увлекается футболом, то младший не обязан этого делать.
С неврастенией дети справляются намного успешнее, чем взрослые. Это происходит потому, что детское восприятие мира до конца не сформировано, у них нет жестких убежденностей. Терапия довольно быстро дает положительный результат. Деструктивные процессы функционирования нервной системы останавливаются и продолжают развиваться уже в правильном направлении.
Симптомы
Первые признаки, которые должны насторожить:
- позывы к мочеиспусканию чаще обычного;
- дискомфорт, чувство распирания мочевого пузыря;
- боль внизу живота;
- жжение и рези во время и после посещения уборной;
- изменение цвета, примеси в моче (кровь, слизь).
При более длительном течении появляются стойкие признаки общей интоксикации: озноб, слабость и быстрая утомляемость, повышение температуры, головная боль, потливость. Недуг, помимо слизистой оболочки мочевого пузыря, может поражать мышечный слой. При этом возникает постоянное ощущение тяжести и распирания внизу живота, недержание мочи.
Цистит после полового контакта
Воспаление иногда развивается как результат некоторых мочеполовых инфекций или после незащищенного сексуального контакта. Существует такое понятие, как «цистит медового месяца», или дефлорационный. Это развитие острой формы заболевания вследствие начала половой жизни у женщины. Женская уретра намного шире и короче, чем у мужчин. Партнер может быть носителем патогенных бактерий и не чувствовать никаких симптомов. При первом сексуальном контакте в мочеиспускательный канал попадает набор новых бактерий. Вместе с ними в организм может проникнуть инфекция, вызывающая заболевание.
Стоит отметить, что риск воспаления мочевого пузыря после секса существует для всех женщин, вне зависимости от того, первый половой контакт у них случился или нет.
О чем говорит кровь в моче
Этот симптом – прямой повод для немедленного обращения к врачу. Цистит с кровью называется геморрагическим. Это самая тяжелая форма, чаще всего связанная с попаданием в организм аденовирусной инфекции. При гемморагической разновидности заболевания пациентки страдают от сильных болей в животе, отдающих в промежность. Мочеиспускание – частое и болезненное. Температура тела повышена, общая интоксикация быстро нарастает.
Кровь в моче появляется из-за повреждения сосудов, расположенных вблизи мочевого пузыря. Инфекция может попадать в кровоток и быстро распространяться по всему организму. Частые осложнения после геморрагического цистита – пиелонефрит и другие воспаления почек.
Эта форма также может перейти из острой в хроническую с периодами ремиссии. Но лучше всего не затягивать процесс, а сразу обращаться к врачу и лечить недуг при первых проявлениях.
Цистит во время менструации
Проявления острой формы или обострения хронической часто возникают у женщин во время месячных. Это связано с тем, что бактерии попадают в мочеиспускательный канал вместе с кровью.
Спровоцировать обострение в начале цикла могут:
- воспалительные процессы в органах малого таза;
- гормональные изменения в организме;
- молочница и другие инфекции;
- венерические заболевания;
- снижение иммунитета (в том числе местного);
- несоблюдение правил гигиены;
- аллергия на прокладки, тампоны.
При месячных цистит проявляется сильными болями в животе, которые пациентка может спутать с менструальными. На фоне воспаления могут возникать сбои цикла, задержки. Это связано с влиянием воспалительного процесса на организм женщины.
Важно! Боль внизу живота, задержка месячных и частые позывы к мочеиспусканию могут быть признаками не цистита, а беременности. Поэтому при возникновении таких симптомов нельзя заниматься самолечением. Нужно сразу же обращаться к врачу
Нужно сразу же обращаться к врачу.
Беременность и цистит
Это заболевание – самое распространенное среди урологических проблем, которым подвержены будущие мамы. Из-за беременности снижается иммунитет, а значит – больше риск воспаления мочевого пузыря.
В период ожидания ребенка риск выше и по ряду других причин.
- Из-за увеличения размеров матки мочеточники могут быть сдавлены. Вследствие этого нарушается отток мочи из почек, возникает ее застой.
- При беременности возвращаются многие старые недомогания, находящиеся в состоянии стойкой ремиссии. Особенно патологии мочеполовой системы.
Опасность для здоровья матери и плода:
- Высокий риск осложнений, например пиелонефрита.
- Дефицит массы тела плода, анемия, артериальная гипертензия.
- Риск преждевременных родов и гибели плода внутриутробно.
Какие бывают отравления у детей
Классифицировать отравления можно следующем образом:
Пищевое
Чаще всего ребенок может отравиться из-за некачественной или просроченной пищи.
Обычно это мясные и молочные продукты, яйца, рыба и салаты, заправленные сметаной или майонезом.
Еще одна причина пищевого отравления — употребление в лесу незнакомых грибов или ягод.
Лекарствами (медикаментозное)
Дети могут отравиться лекарствами, если взрослые хранят аптечку в доступном месте.
Другая причина медикаментозного отравления — неверно рассчитанная доза лекарства.
Химическое
Детей часто привлекают яркие упаковки от средств бытовой химии. Этот яд может проникнуть в организм через рот, нос и кожу.
Симптомы постхолецистэктомического синдрома
По своей сути ПХЭС является следствием операции по резекции (удалению) желчного пузыря. Это значит, что после резекции у пациента могут проявиться неприятные симптомы, такие, как:
- диспепсия или нарушение нормальной деятельности желудка, проявляющееся в виде горечи во рту, тошноты, вздутия живота и расстройства кишечника;
- боль в правом подреберье с переходом в правую ключицу или плечо. Интенсивность боли может быть разной, от невыраженной ноющей до острой жгучей;
- общая слабость, бледность кожи (появляется на фоне плохого всасывания пищи и развивающегося витаминного дефицита).
При ПХЭС возможны и другие симптомы, обусловленные обострившимися болезнями:
- обострение холангита – воспаления желчных протоков – выражается в длительно сохраняющейся температуре в пределах 37,1—38,0 °C;
- Холестаз (застой желчи в ткани печени) может давать выраженную желтуху2.
Эффективные диеты для ребенка до года при рвоте
Рвота у грудных детей может быть вызвана разными факторами: инфекционными заболеваниями, пищевыми аллергиями, перееданием и другими. Чтобы помочь ребенку справиться с рвотой и восстановить его здоровье, необходимо обеспечить ему правильную диету.
Эта таблица покажет эффективные диеты, которые можно использовать при рвоте у ребенка до года:
| Диета | Описание | Рекомендации |
|---|---|---|
| Грудное молоко | Лучшее для ребенка питание в первые месяцы жизни. | Нормальное грудное вскармливание без дополнительного питания. |
| Грудное молоко со смесью на основе пребиотиков | Помогает укрепить пищеварительную систему ребенка. | Смесь необходимо выбирать согласно рекомендациям врача. |
| Грудное молоко с гидролизованной смесью | Используется при пищевой аллергии. | Смесь следует подбирать с врачом исходя из индивидуальных потребностей ребенка. |
| Диета рисовой кашей | Легкая для пищеварения и хорошо усваиваемая пища. | Рисовую кашу можно готовить на воде или на грудном молоке. |
| Диета яблочным пюре | Яблоки содержат пектин, который способствует нормализации пищеварения. | Яблочное пюре желательно готовить дома без добавления сахара. |
Важно помнить, что диету ребенка при рвоте нужно выбирать с учетом его индивидуальных потребностей и рекомендаций врача. Каждый ребенок уникален, и то, что подошло одному, может быть неподходящим для другого
Когда рвота вызвана кишечной инфекцией

Смекта — средство от тошноты.
Если родители уверены, что рвота у малыша вызвана кишечной инфекцией, они могут принять меры по облегчению его состояния и самостоятельно. Как же это сделать? Какую первую помощь можно оказать ребенку до визита к врачу?
Основной проблемой при обильной рвоте является обезвоживание организма. Соответственно, лучшим лекарством от тошноты при кишечной инфекции будет обильное питье.
Однако действовать здесь следует с осторожностью. Большое количество жидкости быстро заполнит желудок и вызовет новый приступ рвоты
Давать ребенку воду следует часто (каждые 5-10 минут), но понемногу. Лучше – чайными ложками.
Если малыш еще слишком мал, чтобы понимать, что частое питье идет ему на пользу, и упорно отказывается от воды, можно напоить его при помощи шприца. При этом нужно очень внимательно следить за тем, чтобы жидкость для питья была теплой (такая быстрее всасывается через стенки желудка), но не горячей.
К слову, обычный черный или ромашковый чаи раздражают стенки пищевода гораздо меньше, чем обычная вода. Поэтому для отпаивания ребенка после обильной рвоты лучше использовать именно эти напитки.
Могут помочь справиться с тошнотой и специальные препараты, например «Регидрон», «Энтеродез» или «Смекта». Все перечисленные средства предназначены для растворения в воде. Соответственно, давать их ребенку можно по тому же графику, что и обычное питье. То есть – по одной ложке каждые несколько минут
При этом важно четко соблюдать следующие дозировки:
- «Регидрон». Суточная норма лекарства для детей – 2-3 пакетика. Растворяют препарат в пропорции 1 доза на 1 л воды.
- «Энтеродез». Суточная норма лекарства для малышей в возрасте до 3 лет – не более 5 грамм. Растворяют препарат в пропорции 5 г на 100 мл воды.
- «Смекта». Суточная норма лекарства для грудничков до 1 года – не более 1 пакетика. Растворяют препарат в пропорции 1 доза на 0,5 стакана воды.
Если параллельно с рвотой у ребенка поднимается температура, можно дать ему любое из предназначенных специально для детей жаропонижающих средств. Хорошо подойдут для данной ситуации такие препараты, как «Панадол», «Калпол» или «Нурофен».
Любое из этих лекарств можно давать малышу лишь четко в соответствии с инструкцией! Кроме того, важно помнить, что температуру, не поднимающуюся выше 38 градусов, «сбивать» вообще не следует. Как только тошнота у ребенка немного утихнет, родителям следует выждать 4-5 часов, после чего — попробовать накормить кроху. Здесь есть несколько тонкостей
При рвоте большинству больных показана строгая безмолочная диета. Касается это и маленьких деток. Однако если ребенок все еще находится на грудном вскармливании, менять его рацион не следует
Здесь есть несколько тонкостей. При рвоте большинству больных показана строгая безмолочная диета. Касается это и маленьких деток. Однако если ребенок все еще находится на грудном вскармливании, менять его рацион не следует.
Народные средства

Фитотерапия может быть весьма эффективна при снятии рвотных спазмов. В этом случае можно применять:
- Укропную водичку. Ее можно купить в аптеке или приготовить самостоятельно, настаивая семена фенхеля (10 г) в 100 мл кипятка в термосе в течение 2-х часов. После процеживания и охлаждения настой можно давать даже новорожденным детям (по ½ ч.л. три раза в день), разводя кипяченой водой в соотношении 1:3. После года малышам такая водичка рекомендуется без разбавления пять раз в сутки по 10 мл.
- Мятный чай (5г на 150 мл воды) с сахаром или кристаллической глюкозой. Дозировка аналогична предыдущему средству.
- Запеченную айву в тертом виде. Рекомендуется детям от 2-х лет. Количество определит сам ребенок. Если не хочет, то заставлять не стоит.
- Отвар валерианы готовят согласно инструкции на коробке с сухим сырьем. Дают детям, начиная с 5 лет по 5 мл три раза в сутки.
Комнату, где находится больной ребенок необходимо проветривать. Малыша — тепло укрывать.
Рядом с постелью можно держать нарезанный лимон или другой цитрус, запахи которых снижают тошноту и позывы к рвоте.
Симптомы и признаки
Рвота представляет собой состояние человека, при котором из эпигастрия через пищевод непроизвольно выбрасывается его содержимое. Возникает это по причине спазма, который образуется в нижней части желудка, в то время как верхний отдел расслаблен. При этом вверх по пищеводу выходит непереваренная пища, а также желудочный сок.
Ребенок в таком состоянии ощущает сильные спазмы в области живота, а после приступа появляется боль в горле. Она возникает из-за того, что рвотные массы затрагивают трахею. Также при рвоте человек сталкивается с неприятным запахом изо рта, чувствует горечь от желудочного сока.
Общие рекомендации для скорейшего выздоровления
Родители обязаны помнить, что при отравлении ни в коем случае нельзя давать ребенку обезболивающие средства, молочные продукты, соду.
 Необходимо:
Необходимо:
- Обильно поить.
Тщательно мыть продукты питания.
Кормить только свежей и качественной пищей.
Следить за сроком годности продуктов.
Всегда иметь в аптечке нужные лекарства.
Еще несколько дней после стихания всех симптомов крошку нужно подержать на диете. Варить безмолочные каши, в рацион включить сухарики, крепкий чай. Кормящей маме ограничить себя в еде, а малышу-искусственнику купить гипоаллергенную смесь без лактозы.
Берегите себя и детей от пищевого отравления. Будьте здоровы!
Первая помощь при рвоте у детей старше 1 года
Рвота у детей после года также вызывает много опасений, поэтому обратиться за медицинской помощью все же придется. До того как ребенка осмотрит врач, родители должны:
- Малыша усадить или уложить набок, чтобы он не захлебнулся рвотными массами. Недалеко держать таз или иную емкость.
- Промывать желудок водой до тех пор, пока выходящая жидкость не станет прозрачной.
- Для восполнения потерь жидкости применять солевые растворы, компот из сухофруктов, минеральную воду без газа. Детям от года до 3 лет давать их по 2-3 ч. л. каждые 10 минут. Детям постарше — по 1-2 ст. л. При этом сразу после приступа рвоты отпаивание начинается постепенно: с 0,5 -1 ч. л. не чаще 1 раза в 10-15 минут. При попадании сразу большого объема жидкости в желудок рвота не прекратится и может даже усилиться.
- При появлении крови в рвотных массах немедленно вызвать врача, а в это время уложить ребенка в кровать. Можно дать проглотить кусочек льда или подержать на животе грелку со льдом. Это поможет сузить сосуды и остановить кровотечение. Пить до приезда врачей не давать.
- После каждого приступа умывать лицо и полоскать рот кипяченой водой. Это делается для того, чтобы избежать местного раздражения от кислого содержимого желудка и желчи.
- Не давать никакой еды без согласования с врачом.
- При температуре тела выше 38 градусов применять парацетамол или ибупрофен, причем не в сиропе или таблетированной форме, а в виде суппозиториев.
Вне зависимости от возраста ребенка нужно собрать необходимые вещи для возможной госпитализации.
qWUnLWPoNzQ
Утренняя тошнота, недомогание
Появление тошноты по утрам, помимо проблем с пищеварением, может быть симптомом внутричерепной гипертензии, поэтому необходимо посещение невролога и проведение полноценного обследования. Может тошнить по утрам на фоне стрессов, переживаний перед ответственным мероприятием – это так называемая «медвежья болезнь», гипервозбудимость парасимпатического отдела нервной системы за счет мощного выброса стрессорных гормонов. Она может проявляться не только тошнотой, но и поносами, запорами, вздутием живота и болями, головокружением и паникой, ощущением нехватки воздуха. В этой ситуации поможет беседа с малышом, успокоение и прием легких седативных препаратов (капли, чаи с травами, сиропы, отвары).
Что делать, если ребёнка тошнит?
Если тошнота не сопровождается другими симптомами, то здесь можно обойтись своими силами. Если вы уверены, что малыш отравился некачественной едой, то в данном случае следует освободить желудок от ненужного содержимого. Для этого напоите ребёнка большим количеством тёплой кипячёной воды и надавите на корешок языка. Когда желудок полностью освободится — дайте сорбент.
Следует отметить, что в помещении должно быть прохладно. Тёплый и сухой воздух в разы усугубляет ситуацию. Ни в коем случае не следует допускать перегрева.
Не стоит после приступа тошноты пытаться накормить ребёнка. В первый день, в особенности после отравления, лучше ему вовсе не давать пищу (если сильно хочется – сухарик) – только поить. Вода должна быть очищенной и негазированной.
Что делать если ребёнка тошнит? Приступ помогут снять и слабые отвары трав. В данном случае самыми действенными считаются ромашка и мята. Чайную ложку травы следует заварить стаканом кипятка и настоять в течение получаса. Следует отметить, что этот способ хорошо подходит в случае, если тошнит ребёнка (2 года). Что делать, если ребёнок младше? Для этой ситуации в детских магазинах и аптеках продаются специальные чаи, предназначенные для соответствующего возраста.
Что касается препаратов против тошноты, таких как «Метоклопрамид», «Церукал», то они лишь снимают приступы, но не лечат саму причину возникновения данного состояния. Тем более, некоторые средства противопоказаны маленьким детям и давать их самостоятельно врачи не рекомендуют.