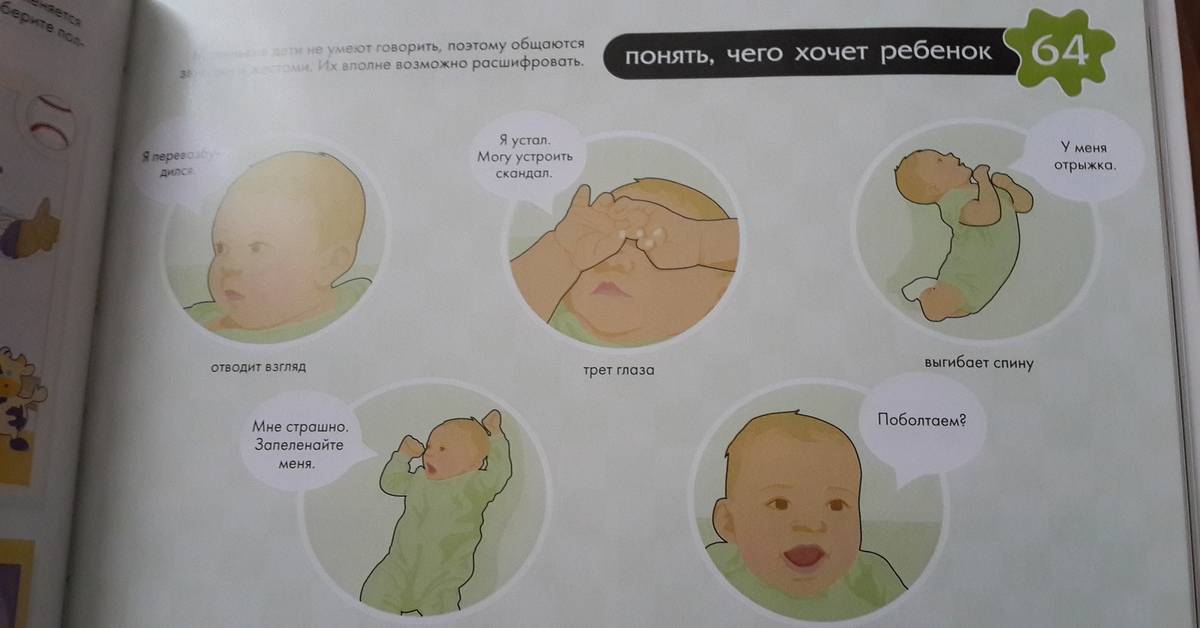
Как правильно определить замерз ребенок или нет
Рассказать о своем самочувствии, к сожалению, малыш пока не может. Понять, комфортно ребенку или холодно, помогут визуальные признаки и тактильное обследование.

Ложные ориентиры переохлаждения
Молодой маме бывает сложно определить, замерз ее ребенок или нет. А если рядом бабушка, которая «знает больше, потому что живет дольше», то вполне возможно, советы ее будут полезны, а возможно, что и она ошибается.

Зачастую взрослые решают, что малышу холодно, потому что чувствуют, как похолодели его конечности – руки и ноги. Это отнюдь не всегда показатель переохлаждения, скорее, наоборот: ребенок вспотел, а из-за несовершенства системы терморегуляции вспотевшие пяточки и ладошки быстро стали прохладными.
Кожа побледнела
Узнать, что крохе холодно, можно по цвету кожных покровов – нежно-розовый сменяется на бледный, почти белый. На сильное переохлаждение указывают посиневшие губы и ноготки. В этом случае следует срочно согреть ребенка.
Поведение стало беспокойным
Маленькие дети дают понять, что им холодно и некомфортно, беспокойством и плачем
Любящая мама, выявляя причину такого поведения, обязательно обратит внимание на внешние признаки и поймет, что младенец замерз. Остается взять его на руки и согреть в объятиях

Младенец чихает
Чихание – скорее признак не переохлаждения, а начинающейся простуды. В любом случае родителям необходимо срочно принять меры: согреть малыша, дать теплого питья, прочистить носик и, если нужно, закапать его.
Сонливость
Замерзающий малыш скорее всего быстро уснет, так как во сне теплообменные процессы становятся более интенсивными, и ребенку кажется, что становится теплее
На неожиданно уснувшего во время прогулки или во время бодрствования дома младенца маме следует сразу обратить внимание. Если живот или локтевые сгибы стали прохладными, пора срочно греться
Срочно к врачу
Родителей вводит в замешательство, когда термометр показывает норму, а лобик и затылок горячие. Возникают вопросы: почему так происходит и насколько это опасно?
Опасным признаком является состояние, когда затылок горячий, но лобик холодный. Следует исключить гидроцефалию. У каждого человека в черепе содержится внутричерепная жидкость. При патологических состояниях ее количество увеличивается, мозг начинает пропитываться жидкостью, развивается болезнь.
К сопутствующим симптомам относят:
- помимо того, что голова горячая, она еще и мокрая;
- четко заметны вены в зоне лба и висков;
- родничок набухший;
- голова увеличивается в размерах;
- голова часто запрокинута назад, особенно когда кроха спит;
- наблюдаются частые, обильные срыгивания;
- грудничок капризный, плаксивый;
- нарушен мышечный тонус.
Еще одно опасное заболеванием, при котором голова становится горячей, но нет температуры, это рахит. Основной причиной его развития является нехватка в организме витамина D, который способствует усвоению кальция. В зоне риска – грудные дети, рожденные раньше срока, у которых нарушен процесс всасывания витаминов и есть воспаления пищеварительного тракта.

При нехватке витамина D начинают размягчаться кости, родничок длительное время не зарастает. Если вовремя не начать лечение, то кости деформируются, руки, ноги, грудная клетка искривляются.
Горячая голова может быть следствием попадания в организм вирусов и бактерий. Простудные заболевания часто протекают без температуры, кашля и насморка. Ребенок становится вялым, нарушаются аппетит и сон, наблюдаются частые срыгивания.
Горячая голова, но нет температуры – такое наблюдается при заболеваниях крови, пониженном гемоглобине (анемии) или при эндокринных заболеваниях.
Патологические процессы в организме приводят к неправильному функционированию внутренних органов. Первыми признаками становятся потливость и нагревание головы. Малыш становится вялым, капризным. В этих случаях следует обратиться к врачу.

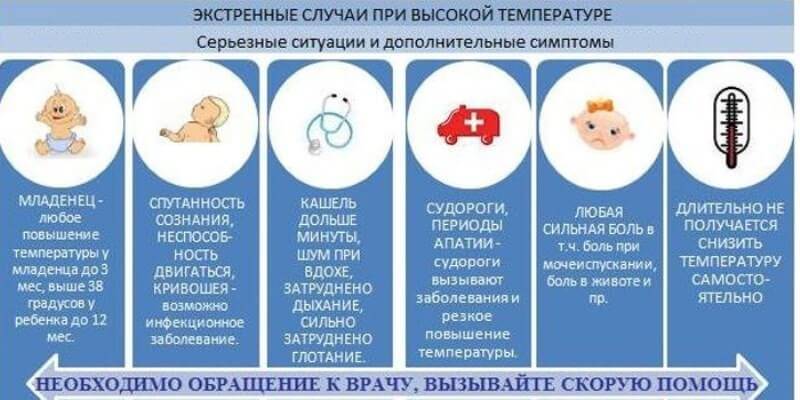
Когда следует немедленно обратиться к врачу
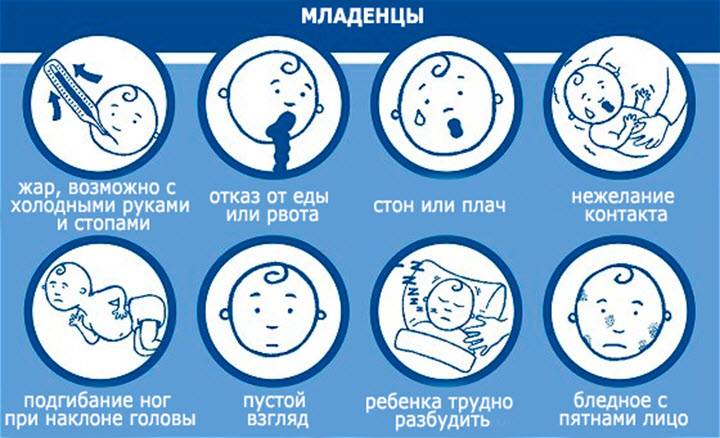
При наблюдении и лечении ребенка в домашних условиях следует в первую очередь обратить внимание на симптомы осложнений, перечисленные в клинических рекомендациях по ведению пациентов:
- цианоз (синеватый оттенок) кожных покровов, одышка в покое или при движении;
- кашель с прожилками крови, ощущение боли, тяжести в груди;
- нарушения сознания, ребенок заторможен или возбужден;
- судороги;
- неоднократная рвота;
- снижение давления и прекращение мочеиспускания;
- у детей до года – частое дыхание, низкая активность, сложности с пробуждением.
При возникновении у ребенка симптомов респираторной вирусной инфекции необходимо обратиться к педиатру
Особое внимание следует уделять самочувствию детей раннего возраста или страдающих хроническими заболеваниями.
Переохлаждение ребенка в воде
Многие считают, что переохлаждение – это исключительно проблема холодного времени года, но на самом деле ребенок может переохладиться, купаясь в холодной воде летом или же в бассейне. Именно поэтому спасатели на пляже могут попросить малыша выйти на берег, если видят, что его губы посинели. В воде тело охлаждается быстрее.
В осеннюю и весеннюю пору из-за постоянных дождей ребенок может промочить обувь и одежду, дети могут упасть в лужу, поэтому родителям следует быть особенно внимательными в этот период.
В случае, если ребенок провалился под лед или попал в водоем зимой, ему обязательно следует вызвать скорую помощь, поскольку температура воды зимой особенно низкая, стадия легкого переохлаждения быстро меняется на сильную, из-за чего переохлаждение ребенка в воде особенно опасно для жизни.
Нет ничего страшного в том, что малыш в холодное время гуляет на улице, закаляется и веселится с друзьями. Но следует всегда объяснять ему, зачем именно нужно тепло одеваться, вовремя есть, пить теплые напитки, не прыгать в лужи и на лед, не гулять слишком долго. Замерзшему ребенку поможет забота родителей, но в более серьезных случаях переохлаждения желательно обратиться к врачу.
Остались вопросы? Предлагаем узнать больше о защите ребенка от ОРВИ зимой, когда переохлаждение является одним из основных факторов, провоцирующих простудные заболевания.
Если ваш ребенок все же заболел, прочитайте, можно ли гулять с ребенком при ОРВИ. Большинство родителей в такой ситуации однозначно поддерживает необходимость постельного режима, однако у специалистов есть и другое мнение.
ЭКСПЕРТОВ
Немного из истории
Пеленки появились тогда, когда люди поняли, что малыша нужно защитить от холода, ветра, солнца. И случилось это еще в первобытные времена. Первой пеленкой была шкура животного.
Пеленки видоизменялись вместе с человечеством. Очевидно, говорит Евгений Комаровский, что они долгое время существовали, чтобы взрослые могли сэкономить на одежде. Первые полгода младенцу, которого туго заматывают в прямоугольные куски ткани разной плотности, действительно не так уж нужны штаны и рубашки.
Чуть позже пеленкам нашли медицинское обоснование. Так, еще лет 20-30 назад в родильных домах доктора объясняли роженицам, что от пеленания ножки у крохи будут ровнее, и сам он будет спокойнее. Пеленать учили еще до родов, для «тренировки» использовали резиновых пупсов, по размерам сходных с новорожденными. Дошли даже до изобретения нескольких техник пеленания — тугое, свободное, частичное.


Со временем педиатры начали замечать, что кривые от рождения ноги не выпрямляются, сколько ребенка ни пеленай, да и вообще дети, которые по «нерадивости» мамаш-неумех растут незапеленутыми, быстрее развиваются физически и психически. Так то, что было догмой, стало подвергаться сомнению.
Позже выявилось, что запеленутым детям дышится труднее, а малыши, которых наконец-то развязали, сразу принимают определенную позу — поджимают ножки и ручки. Именно эта поза является более физиологически правильной для малыша, привычной, ведь в утробе матери в течение 9 месяцев он живет и развивается без пеленок.

Первым доктора и родители бросились искоренять тугое пеленание. Тогда начали пеленать по-новому — широко. Выглядит ребенок, который под пеленкой шевелит руками и ногами и поджимает коленки, не так красиво и аккуратно, как «столбик», который получается в результате тугого пеленания. Но пользы для него стало существенно больше, хотя бы потому, что малышам стало удобнее.
Чуть позже появились детские психологи и другие специалисты, которые взяли на себя ответственность авторитетно заявить, что пеленание, даже свободное, опасно для ребенка — из него никогда не вырастет смело мыслящей, свободолюбивой и независимой личности.

Степени обморожения
1 степень
Происходит легкое обморожение. Чаще всего наступает в результате непродолжительного пребывания на холоде. Пораженные кожные покровы становятся бледными, но после согревания принимают красноватый оттенок. В большинстве случаев на пораженном участке появляется оттек. Через 5-7 дней кожа начинает шелушиться, омертвения кожных покровов не наблюдается. Полное выздоровление наступает через неделю. Первые признаки данной степени обморожения:
- легкое покалывание кожи;
- чувство жжения;
- кожный зуд.
2 степень
Данная фаза обычно наступает при более длительном воздействии холода. Ребенок начинает терять чувствительность, кожа бледнеет. Особенность 2 степени – появление пузырей в первые дни обморожения, содержащие прозрачную жидкость. После отогревания наблюдаются более сильные болевые ощущения, нежели в 1 степени. Полное выздоровление наступает через 1-2 недели.
3 степень
На начальном этапе 3 степени обморожения образуются пузыри с кровянистым содержимым, не чувствительные к различным раздражениям. 3 степень характеризуется тем, что происходит омертвение всех элементов кожи. По истечению 3-х недель наблюдается отторжение отмерших тканей с последующим образованием рубцов. Рубцевание длится в течение 1 месяца. Естественно, болевые ощущения более выраженные, что наблюдается с каждой последующей степенью.
4 степень
Наступает при длительном воздействии холода. Здесь наблюдается наибольшее снижение температуры в тканях. Происходит гибель всех слоев мягких тканей. В некоторых случаях затрагиваются кости и суставы. Кожа приобретает синюшный оттенок. После согревания пораженного участка сразу появляется отек, резко увеличивающийся в размерах.
При длительном пребывании на морозе также возможно развитие общего охлаждения организма, когда температура тела ниже 34 градусов. Основные симптомы общего охлаждения организма:
- замедление пульса;
- резкая сонливость;
- кожные покровы холодные, бледные;
- потеря сознания (в крайнем случае).
Плач и беспокойство у новорожденного
Все дети плачут — это норма, подчеркивает медик. Младенец не может по-другому выразить свои эмоции и желания. Конечно, для родителей младенческий плач может стать испытанием, но в такие моменты нужно думать о том, что в семье растет здоровый малыш.
Плакать младенец может по разным причинам: из-за голода, некомфортного положения, холода или жары, колик. С этим родители могут справиться самостоятельно.
— Если причиной плача является полный подгузник, смените его. Если голод — покормите ребенка, и он успокоится. Если же вероятной причиной плача являются колики, то нужно дать малышу лекарство, погладить живот по часовой стрелке и/или положить его животик. Это поможет избавить ребенка от вздутия живота.
Причиной для беспокойства может быть также некомфортный климат в комнате. Дело в том, что в первые месяцы жизни дети не умеют регулировать температуру тела и быстро перегреваются или переохлаждаются.
— Не надо думать, что чем теплее, тем лучше. В помещении, где находится ребенок, должно быть 22-24℃. Тогда ему будет ни холодно, ни жарко. И не надо одевать ребенка дома в две кофточки, шапочку и двое носочков. Достаточно боди, носочков и шапочки. Причем, шапочка тоже совсем не обязательна, если это здоровый и доношенный малыш.
Ребенок может плакать также из-за дискомфорта, вызванного одеждой. Например, у него образовалась какая-то складка в области шеи, которая вызывает неприятные ощущения. Поэтому родителям нужно следить за тем, чтобы одежда не стягивала кожу младенца.

Когда стоит обратиться к врачу?
Если ребенок плачет, но после кормления, массажа живота или смены подгузника успокаивается, причин для беспокойства нет. Другое дело, если малыш начинает плакать внезапно, без видимой на то причины, и длится такой плач не 10-15 минут, а более 1,5-2 часов. Ребенка не получается ничем не успокоить, он отказывается от груди или соски — это действительно повод для волнений.
Еще хуже, если у ребенка плач вдруг становится беззвучным.
— Выглядит это как будто у младенца пропал голос. Видно, что ребенок плачет, но плача не слышно. Или еле слышно. Как правило, такое состояние развивается не в течение нескольких дней, а буквально за пару часов, — объясняет доктор.
В таком случае маме нужно обратиться за помощью к медикам немедленно, поскольку это может свидетельствовать о вирусной или бактериальной инфекции, например, пневмонии, из-за которой у ребенка может развиваться отек на голосовых связках.
Показать ребенка врачу следует также, если у него появились судорожные подергивания конечностей или лица во время бодрствования и/или сна. Чтобы педиатр или невролог смогли быстрее определить, что с ребенком, доктор советует записать на видео такие необычные движения и показать их на приеме у специалиста. Это значительно упростит процесс постановки диагноза.
Экстренная проверка
Описанный выше способ актуален уже когда прогулка закончилась. Но как определить, что пора отправляться с малышом домой, пока вы еще на улице? Для такой ситуации также существует несколько способов.
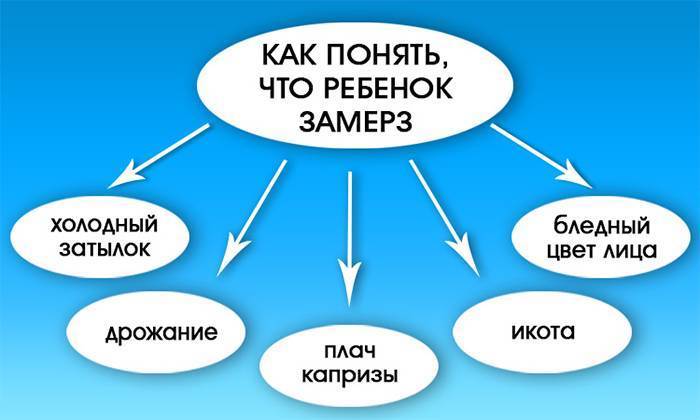
Первый и, наверное, самый простой – потрогать ручки, носик и щечки малыша. Если они сильно холодные и красные, то ребенок наверняка замерз. Также подышите на ручки малыша – при замерзании такое действие вызовет дискомфорт.
Внимательно посмотрите на губы малыша. Если он замерз, то они будут неестественно бледными, а по краю образуется синеватая кромка. Не зря существует высказывание: губы посинели.

Еще один признак переохлаждения во время зимней прогулки – икота. Если малыш на улице ни с того, ни с сего начинает икать, значит он точно замерз и нужно немедленно возвращаться домой. Также икота может сопровождаться дрожью по всему телу. В таком случае, возьмите ребенка на руки и прижмите к себе, чтобы согреть.
Терморегуляция ребенка
Младенцы не так приспосабливаются к изменению температуры, как взрослые. Младенцы могут быстро терять тепло, в четыре раза быстрее, чем взрослые. У недоношенных и маловесных детей обычно мало жира, и они могут быть слишком незрелыми, чтобы регулировать собственную температуру даже в теплой среде. Даже доношенные и здоровые новорожденные могут не поддерживать температуру тела, если окружающая среда слишком холодная.
Когда младенцы испытывают холодовой стресс, они используют энергию и кислород для выработки тепла. Если температура кожи упадет всего на один градус от идеальных 97,7 ° F (36,5 ° C), потребление кислорода ребенком может увеличиться на 10 процентов. Поддерживая оптимальную температуру младенцев, не слишком горячую и не слишком холодную, они могут экономить энергию и наращивать резервы
Это особенно важно, когда дети болеют или не доношены
При каких патологиях появляется цианоз
Чаще всего синюшный оттенок кожи является спутником сердечно-сосудистых заболеваний у детей. Но при некоторых патологиях органов дыхания этот признак тоже ярко выражен. Перечислим самые часто встречающиеся болезни:
- врожденные пороки сердца;
- аритмии;
- кардиомиопатия;
- миокардиты;
- пороки сердечных клапанов;
- ишемия;
- бронхиальная астма;
- бронхиолит;
- пневмония.
У маленьких детей цианоз в большинстве случаев обусловлен врожденным пороком сердца, сформированным еще в период внутриутробного развития. Поэтому у новорожденного младенца появляется характерная для данной патологии синюшность уже в первые минуты после рождения. Благодаря современным технологиям, сегодня есть возможность выявить подобные отклонения у плода в период беременности.
Приобретенные пороки сердца часто развиваются как осложнение других патологических процессов. Например, на кровообращение оказывают влияние эндокринные заболевания. Поражения центральной нервной системы тоже могут отразиться негативно на сердечной деятельности и кровоснабжении внутренних органов.
Если это не помогает, аллергию нужно как-то лечить?
Назначение лекарственных препаратов должен проводить врач-аллерголог. Как и при других формах аллергии, основное лечение — это антигистаминные, которые угнетают выброс гистамина тучными клетками, предупреждают проникновение гистамина в ткани кожи и облегчают течение крапивницы. Однако не всегда достаточно одной таблетки, курс лечения может длиться от нескольких недель до нескольких месяцев. При тяжелых формах назначают глюкокортикоидные гормоны и цитостатические препараты. И обязательно необходимо параллельное лечение основного заболевания, спровоцировавшего холодовую аллергию. Полезным будет закаливание до наступления холодов.
Причины пониженного пульса
Несмотря на то, что показатели максимальной частоты можно назвать условными и индивидуальными, зависящими от ряда факторов (несомненно, в определённых границах), то пульс ниже 50-ти уд./мин. — признак наличия заболевания. Его снижение до сорока ударов несёт в себе угрозу для здоровья и жизни, поскольку головной мозг страдает от кислородного голодания. Если он не превышает сорока ударов в течение семи дней — это признак брадикардии, а при прогрессирующем снижении следует срочно обратиться за профессиональной медицинской помощью.
Почти все инициирующие факторы пульса ниже нормы имеют отношение к патологическим состояниям. Специалисты для удобства разделяют их на различные категории, ознакомиться с которыми можно в нашей таблице.
Категория причин
Чем проявлена?
Физиологические
Выделяют ряд естественных факторов и внешних воздействий, инициирующих низкий пульс при нормальном давлении. Такие состояния не являются опасными. Это:
Ночной сон — когда человек спит, все процессы в его организме замедляются, в том числе ритмы сердца и циркуляция крови. В то же время, если в помещении спёртый воздух, слишком холодно или жарко, сердцебиение может снизиться критически;
Температура воздуха: чем она ниже, тем ниже сердцебиение. Такой явление обусловлено защитными процессами организма, они не имеют отношения к переохлаждению или обморожению;
Перестройка гормонального фона в подростковом возрасте. В период с 12-ти до 17-ти лет частота пульса может составлять от 30-ти до 200 ударов. Подобное происходит из-за «встряски» в период перестройки организма, его взросления;
Профессиональные занятия спортом. У многих спортсменов настолько хорошо прокачана сердечная мышца, а само оно имеет увеличенный объём, что создаются предпосылки для развития так называемого «синдрома атлетического сердца», при котором частота пульса не превышает 50-ти уд./мин
Стоит сказать, что подобное явление не очень полезно для здоровья из-за кислородного голодания мозга, а также высокого риска опухолей сердца злокачественной природы и инфарктов.
Кардиологические
Причины низкого давления и низкого пульса могут крыться в слабости такого жизненно важного органа, как сердце. Они возникают при следующих заболеваниях:
Снижение местного кровоснабжения — ишемия;
Ишемический некроз тканей миокарда из-за дефицита кровоснабжения — инфаркт миокарда;
Синдром сердечной недостаточности вследствие декомпенсированного нарушения функции миокарда;
Первичное поражение сердечной мышцы невоспалительной природы вследствие дистрофических и склеротических процессов в сердечных клетках — кардиомиопатия;
Воспалительные процессы сердечной мышечной оболочки инфекционного, аллергического или ревматического характера — миокардит;
Врождённые и приобретённые пороки сердца вследствие анатомических особенностей, формирования рубцов, сбоев насосной функции.
Токсикологические
Низкое давление и низкий пульс могут развиться вследствие взаимодействия с токсическими веществами при:
Острой интоксикации ядами на производстве, потреблении пищи, содержащей их, лучевой терапии;
Самолечении с приёмом фармакологических препаратов, не назначенных врачом;
Дефицит или переизбыток в организме калия, натрия, магния из-за приёма витаминных комплексов, не подходящих в том или ином случае;
Соблюдении диет, не включающих в себя важные для организма углеводы, белки, витамины;
Злоупотребление алкогольными напитками, табакокурение, потребление наркотиками.
Сопутствующие патологические состояния
Комплекс функциональных расстройств вследствие сбоев регуляции сосудистого тонуса ВНС — вегетососудистая дистония;
Сбои в работе эндокринной системы — заболевания ЩЖ, надпочечников, сахарный диабет;
Снижение уровня эритроцитов и гемоглобина в крови — малокровие;
Болезни органов дыхания, характеризующиеся сужением трахеи вследствие воспалительных процессов;
Тяжёлые заболевания инфекционной этиологии, характеризующиеся блокировкой рецепторов, контролирующих работу аорты, и клапанов;
Отёки, кровоизлияния, новообразования добро- и злокачественной этиологии в полости черепа.
Низкий пульс у пожилых связан с возрастными изменениями организма. Нередко он развивается из-за сопутствующих болезней или естественного замедления обменных процессов организма.
Симптомы
Заболевание начинается внезапно с резкого подъема температуры (до 39-40 градусов). Появляется режущая боль в ухе, которая усиливается при высмаркивании, жевании и глотании.
У маленьких детей диагностировать отит сложнее. Они не умеют разговаривать, поэтому понять причину их плача и беспокойства родителям бывает трудно. Какие симптомы в этом случае могут указывать на отит?
Ребенок плохо сосет, он беспокоен, не может заснуть, постоянно плачет. Во время кормления ребенок часто отрывается от груди, кричит и плачет, так как при сосании боль усиливается. Но если малыша прижать больным ухом к груди, то он успокаивается и засыпает. Когда малыш немного подрастает, то при отите он пытается дотянуться до больного уха ручкой.
Если отит протекает тяжело, то возможно появление таких симптомов, как запрокидывание головы, рвота, понос.
Дети более старшего возраста при отите жалуются на боли и шум в ушах, снижение слуха, ощущение давления и чувства заложенности в ухе, боли в горле. При остром течении заболевания у ребенка резко повышается температура, возникает общая слабость, он отказывается от еды и не может заснуть.
Если из уха начинает выделяться гной, то это может говорить о разрыве барабанной перепонки. Болевые ощущения в ухе при этом затихают, температура снижается.
Что делать, чтобы не допустить переохлаждения малыша
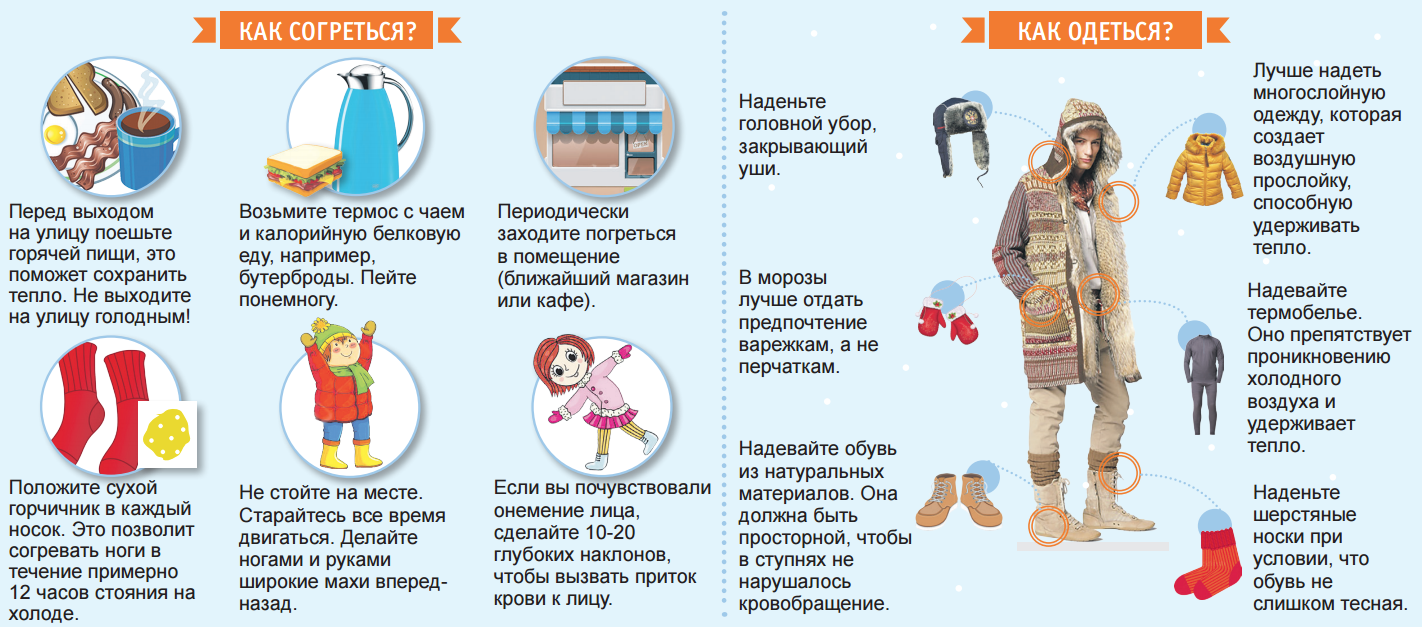
Чтобы исключить переохлаждение новорожденного ребенка или грудничка во время прогулок или дома, рекомендуем следовать советам экспертов:
- одевать ребенка по погоде;
- надевать на кроху на один слой одежды больше, чем на себя;
- не давать пить из бутылочки на улице в прохладное время года;
- зимой время прогулок не должно превышать 15-30 минут;
- от прогулок рекомендуется отказаться, если на улице ветер, дождь, температура ниже минус 15 градусов;
- ножки и ручки всегда должны быть в тепле.
Если заметны признаки того, что крохе холодно, нужно как можно быстрее его согреть. Делать это стоит постепенно. Взять малыша на руки, зайти в помещение, теплее одеть, укрыть одеялом.
Важно! При переохлаждении новорожденного запрещается растирать, это может привести к повреждению сосудов, появлению мелких кровоизлияний. Допускается легкое поглаживание
Не рекомендуется давать горячее питье, класть кроху возле печки или обогревателя. Температура тела должна меняться постепенно, а ее резкая смена увеличит риск заболеть простудой.
Что делать, если ребенок замерз
Переохлаждение, особенно сильное и продолжительное, снижает иммунитет, в результате ребенок может простудиться и заболеть. Как только вы поймете, что ребенок замерз на прогулке, немедленно зайдите в теплое помещение или возвращайтесь домой. Если это не новорожденный, а уже более взрослый малыш, по дороге домой заставляйте кроху активно двигаться, махать руками, бежать и прыгать.
Если ребенок замерз, и он еще сидит в коляске, но уже умеет ходить, посгибайте ножки, поиграйте в ладушки и потрите ручки друг об друга. Кровообращение усилится, ножки и ручки младенца согреются. С новорожденным или грудным ребенком до полугода сразу зайдите в ближайшее теплое помещение, например, в магазин. Подождите, пока кожа станет розовой, а под шапкой и за воротником станет тепло. Это свидетельствуют о том, что карапуз немного согрелся. После этого сразу же отправляйтесь домой.
Когда вы придете домой, сразу снимите верхнюю одежду и обувь. Переоденьте младенца в сухую и теплую одежду, закутайте в одеяло и дайте теплое питье или покормите теплым бульоном. Если ребенок согрелся и вспотел, сразу же переоденьте мокрую одежду, иначе он может снова переохладиться!
Эффективным согревающим действием обладают теплый чай или напитки с лимоном, шиповником медом и имбирем, клюквенный или брусничный морс либо кисель. При этом питье не должно быть обжигающим и горячим! Такие напитки не только согреют кроху, но и укрепят иммунитет, защитят от простуды. Как приготовить целебный кисель для грудничка, смотрите здесь.

Ложные ориентиры переохлаждения
С вопросом теплообмена у младенцев разобрались. Теперь давайте поговорим о том, как же все-таки определить замерз ваш новорожденный или нет?
Я часто сталкиваюсь с тем, что многие мамы основными индикаторами того, холодно ребенку или нет, считают:
- нос;
- стопы;
- руки;
- и, вдобавок к этому, икоту (читайте статью Почему новорожденный икает>>>).
Проверяя эти части тела, они определяют, замерз их малыш или нет. Но это не совсем правильная тактика. Более того, холодные стопы и другие вышеперечисленные части тела, являются, скорее, ложными определителями состояния малыша.
Прохладные пяточки, напротив, свидетельствуют о том, что у вашего малыша нормальная терморегуляция и организм правильно реагирует на температуру воздуха.
Если в комнате, где находится ваш новорожденный прохладно (о том, какая температура должна быть дома, мы поговорим чуть позже), то его организм уменьшает потери тепла.
Происходит этот процесс так: кожные сосуды начинают сокращаться. Вследствие этого интенсивность циркуляции крови в них снижается. Организм начинает отдавать меньше тепла.
Кожа ребенка становится прохладной, что как раз и свидетельствует о правильной терморегуляции новорожденного. И совсем не означает, что он замерз.
А вот если при температуре +18 конечности вашего ребенка теплые и розовые, то это говорит о том, что процессы теплообмена у него нарушены. Его организм не умеет сохранять тепло. А это означает, что малыш может с легкостью замерзнуть.
Внимание! Нос, руки, щеки — это самый быстрый и приблизительный ориентир того, замерз ребенок или нет
Диагностика причины возникновения тиковых расстройств
Лечение непроизвольных мышечных сокращений требует комплексного подхода и тщательной диагностики. Выбор терапевтической тактики зависит от причины возникновения тиков, а также от периода заболевания (рецидив или ремиссия), его течения (временное или хроническое тиковое расстройство).
Диагностические мероприятия, направленные на выяснение причины расстройства:
- консультация невролога и иммунолога;
- УЗИ сосудов головы и шеи;
- электроэнцефалография;
- МРТ головного мозга;
- биохимическое исследование крови с целью обнаружения воспалительных маркеров (острофазных белков), если есть подозрение на инфекционное происхождение тиков;
- иммунологический анализ крови.
При первичном осмотре детский невролог уточняет данные анамнеза, чтобы получить более полную картину заболевания:
возраст малыша, когда впервые родители заметили у него непроизвольные сокращения мышц;
продолжительность тиков, степень тяжести проявлений;
факторы, провоцирующие появление тиков, если родители обратили на них внимание (испуг, недосыпание, перевозбуждение и т.д.);
наличие наследственной предрасположенности.
Осложнения и последствия переохлаждения
К сожалению, последствия умеренной и сильной стадий переохлаждения будут довольно серьезными. Чаще всего выявляются перебои в работе внутренних органов, последующие болезни. Именно поэтому желательно как можно быстрее при первых же симптомах переохлаждения обращаться ко врачу.
Разница между замерзшим ребенком и состоянием переохлаждения (гипотермии) довольно большая, но, по сути, второе является запущенным вариантом первого. Поэтому в том случае, если ребенок говорит, что ему холодно и он замерз на улице, желательно сразу же привести его в теплое помещение, нанести на конечности (ладони и ступни), а также на спину и грудь согревающие мази для детей. Не используйте согревающие мази для взрослых, они могут обжечь детскую кожу! Применяйте такие средства с учетом возраста ребенка.
Прямым последствием переохлаждения являются инфекционные заболевания. Резервы организма направлены на выживание, иммунная система замерзшего ребенка практически не работает
Поэтому очень важно в это время оградить детский организм от встречи с вирусами и бактериями. Для этого используйте Масло Дыши: нанесите несколько капель на салфетку, положите рядом с ребенком
Можете капнуть 2-3 капли на одежду ребенка в верхней части. Эфирные масла с противовирусным и антибактериальным действием уничтожат возбудителей ОРВИ во вдыхаемом воздухе. Это снизит вероятность заболеть после переохлаждения.