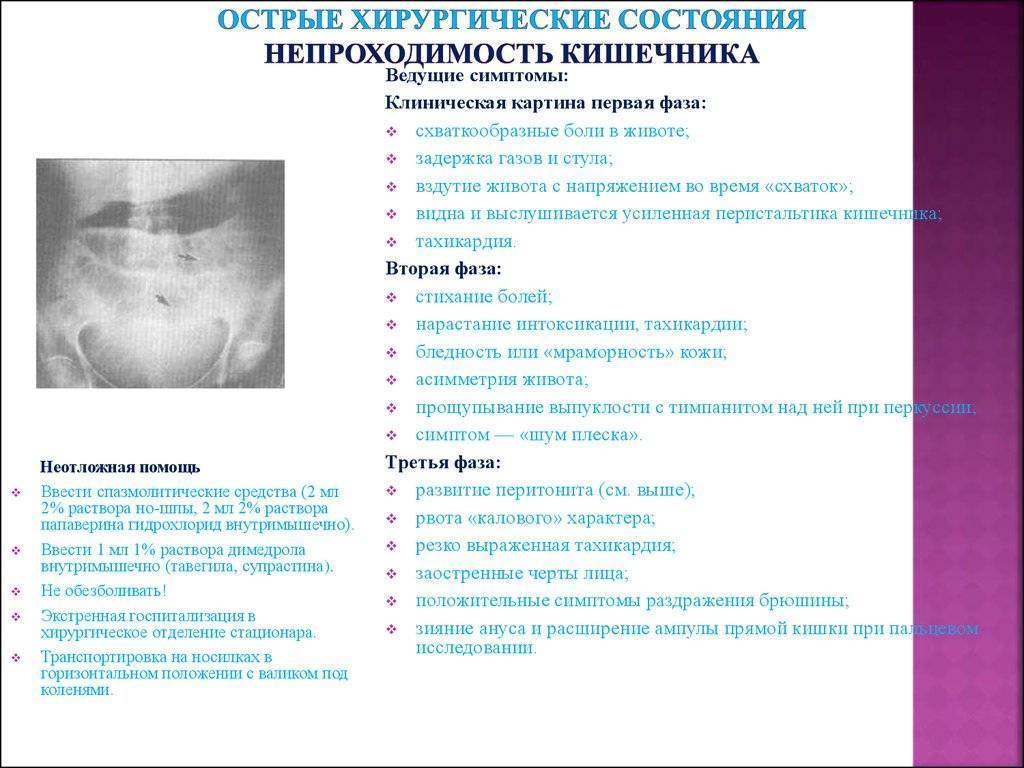
Смогу ли я контролировать процесс дефекации при наличии стомы
Кишечную стому необходимо рассматривать как задний проход (противоестественный анус), но расположенный в другом месте, на животе. Особенностью нового противоестественного ануса является отсутствие сфинктерного аппарата, а значит и функции держания.
Зачастую вы не будете чувствовать позыва на дефекацию, кал и газы будут отходить спонтанно, вы не сможете контролировать этот процесс. Однако, получив необходимые консультации по уходу и современные калоприемники, можно справиться с этой новой особенностью самогигиены и быта.
Современные калоприемники компенсируют утраченные после операции функции, содержимое кишки (кал и газы) надежно изолируются в герметичном стомном мешке, сделанном из газонепроницаемых материалов. Калоприемники предназначены не только для сбора кала, но и для защиты кожи вокруг стомы, и фиксируются на коже живота сразу после формирования стомы в финале операции. Предлагаемые производителями современные калоприемники компактны, незаметны под одеждой.
Лечение кишечной непроходимости: методы и рекомендации
Лечение кишечной непроходимости направлено на устранение причин, вызывающих затруднение прохождения пищи через кишечник. Это может включать как консервативные, так и хирургические методы.
В случае острой кишечной непроходимости, когда возникает сильный болевой синдром, наблюдается рвота или отсутствие стула, необходимо немедленно обратиться к врачу. При острой непроходимости часто требуется хирургическое вмешательство.
При хронической непроходимости применяются различные методы лечения, которые могут включать:
1. Лекарственную терапию: врач может назначить препараты для улучшения перистальтики кишечника, такие как прокинетики. Также могут применяться противовоспалительные препараты, антибиотики или препараты, которые помогают расслабить мышцы кишечника.
2. Изменение пищевого рациона: врач может рекомендовать изменить рацион, исключить тяжелую и жирную пищу, увеличить потребление жидкости и клетчатки. Это поможет облегчить процесс пищеварения и улучшить перистальтику кишечника.
3. Физиотерапия: некоторые методы физиотерапии, такие как массаж живота или тепловые процедуры, могут помочь улучшить кровообращение в органах живота, расслабить спазмированные мышцы и стимулировать перистальтику кишечника.
4. Хирургическое вмешательство: если консервативное лечение не дает результатов, может потребоваться операция. Хирургическое вмешательство может включать удаление опухоли, исправление структурных аномалий кишечника или осуществление шунтирования.
Примечание: данная статья не является руководством по самолечению и не заменяет консультацию у специалиста.
Что представляет собой патология
Патология характеризуется отсутствием правильного прохождения переваренной пищи и других продуктов жизнедеятельности по кишечнику.
Закупорка приводит к появлению резкой интенсивной боли, рвоты. Чаще всего для решения проблемы необходимо срочное хирургическое вмешательство, особенно при полном закрытии прохода.

У малышей старше одного года при хроническом течении возможно лечение консервативными методами и диетическим питанием.
Патология может быть врожденной или приобретенной. В первом случае недуг связан с аномалиями развития или нарушением функциональности органов сразу после рождения. Приобретенная непроходимость может возникнуть в любом возрасте под воздействием ряда факторов.
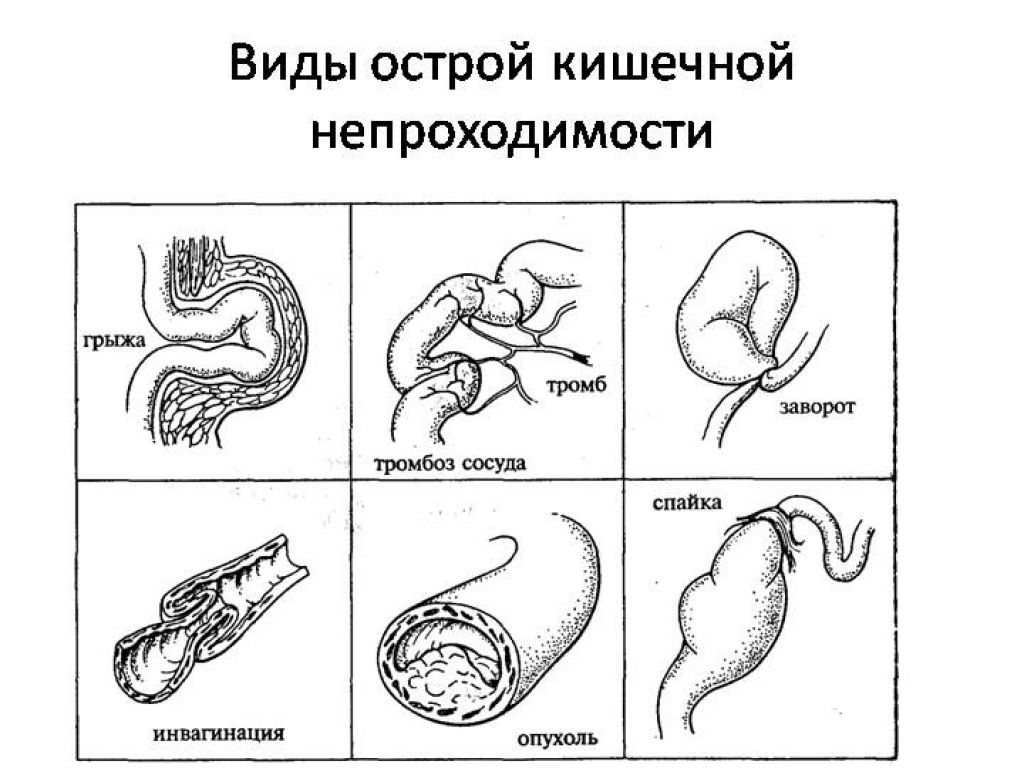
Все причины механической непроходимости разделяют на 4 вида:

- Спаечная форма. Появляется при воспалении брюшины. В детском возрасте из-за сильной подвижности проблема может возникнуть, если кишечная петля зацепится за спайку при резком движении.
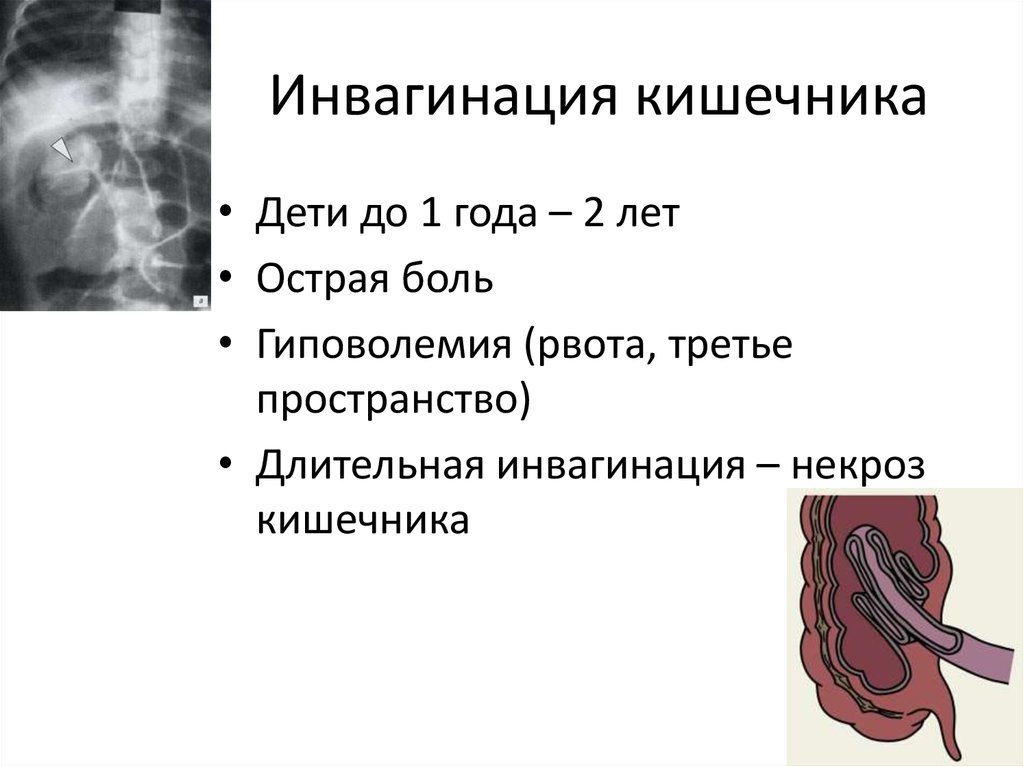
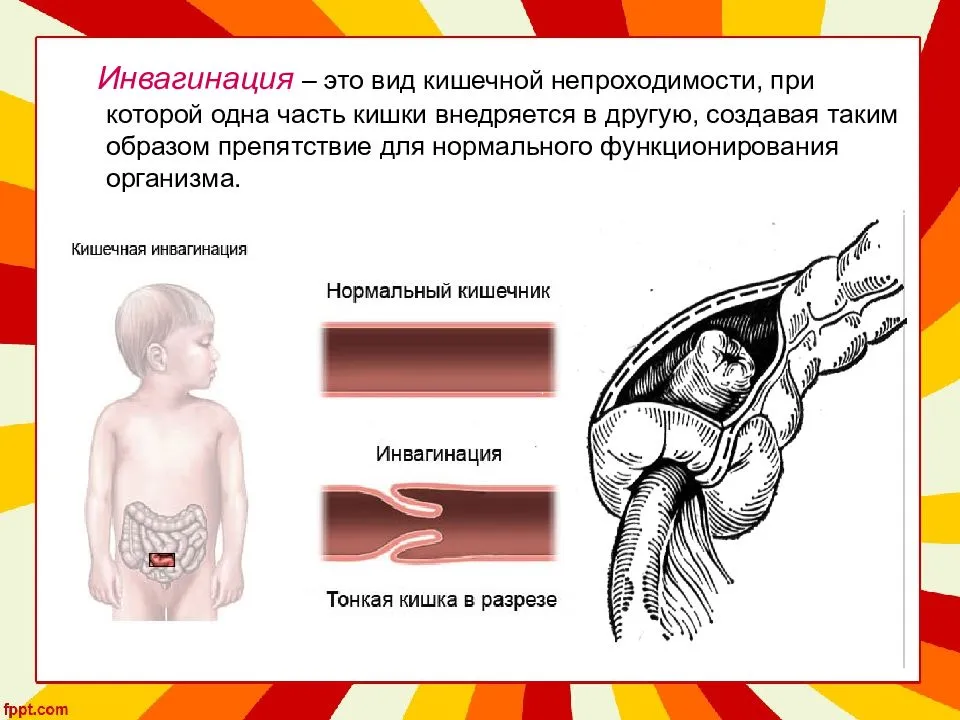
- Инвагинация. Характерна для маленьких детей в силу слабой и несформированной перистальтики. При этом одна часть кишечника внедряется в другую.
- Обтурационная форма. Закупорка при этом спровоцирована инородными предметами в организме. Чаще всего это глисты, полипы, опухоли.
- Странгуляционная форма. Характерна для лиц с неправильным питанием. Основная опасность возникает, когда после длительного перерыва в приеме пищи происходит резкое и интенсивное наполнение кишечника едой в большом объеме.
Динамическая приобретенная непроходимость может наблюдаться после травм или оперативных вмешательств в зоне брюшной полости, при приеме некоторых препаратов. Закупорить просвет могут каловые камни, образовавшиеся при неправильном питании или нарушении обменных процессов.

В свою очередь дуоденальный затвор возникает при скручивании двенадцатиперстной кишки. Нарушение поступления крови и соответственно недостаток кислорода приводит к ишемии тканей и гангрене в короткий промежуток времени.
Опасное заболевание, требующее своевременного вмешательства
Симптомы кишечной непроходимости могут быть разнообразными и зависят от места и степени блокировки. Основными признаками являются:
| 1. Боли в животе | Дети могут жаловаться на острую боль или колики в животе. Боли часто возникают после приема пищи и могут усиливаться со временем. |
| 2. Расстройство кишечника | Непроходимость может привести к нарушению стула — появлению запоров или диареи. Малыши могут испытывать трудности при выделении газов или стула. |
| 3. Рвота и тошнота | Подавленная перистальтика кишечника может вызвать тошноту и рвоту у ребенка. Повторяющиеся эпизоды рвоты могут быть признаком серьезного нарушения. |
| 4. Вздутие живота | У детей с кишечной непроходимостью часто наблюдается вздутие живота. Оно может быть сопровождено болезненностью при пальпации и звуками перистальтики. |
Причины кишечной непроходимости у детей могут быть разнообразными. Основные факторы, влияющие на развитие заболевания, включают врожденные аномалии кишечника, интуссусцепцию (заворот кишки), наличие опухолей и стриктуры (сужение кишечного просвета).
Для успешного лечения кишечной непроходимости необходимо вовремя обратиться к специалисту — педиатру или детскому хирургу. Диагностика заболевания включает клинический осмотр, а также проведение дополнительных методов исследования, таких как рентгеновское исследование желудочно-кишечного тракта, УЗИ и компьютерная томография.
Лечение кишечной непроходимости может включать консервативные методы или хирургическое вмешательство. В некоторых случаях может потребоваться экстренная операция для удаления преграды и восстановления нормального кровоснабжения кишечника.
Оперативное лечение кишечной непроходимости является сложной процедурой и требует высокой квалификации хирурга. Поэтому, для достижения наилучших результатов, родителям необходимо выбирать опытных специалистов и следовать их рекомендациям в послеоперационном периоде.
Носите контактные линзы?
Да 0%
Нет, делал(а) операцию по коррекции зрения 0%
Нет, у меня хорошее зрение 0%
Что необходимо предпринять, чтобы спасти человека при кишечной непроходимости?
Развитие кишечной непроходимости – показание к срочной госпитализации в хирургический стационар, где безотлагательно производится:
- рентгенография брюшной полости,
- ультразвуковое исследование органов брюшной полости
- ирригография — рентгенологическое исследование с контрастной бариевой взвесью, вводимой в кишечник с помощью клизмы.
В нашей клинике мы часто используем жидкий контраст для лучшего контурирования кишечника и во избежание попадания бария в брюшинную полость во время последующей операции. При подтверждении диагноза и/или наличии выраженных клинических симптомов перитонита после очень короткой предоперационной подготовки проводится экстренное хирургическое вмешательство.
В отсутствие симптомов раздражения брюшины (перитонита) некоторое время (до суток) под наблюдением хирурга проводится консервативная терапия:
- регидратация,
- введение белковых растворов, электролитов,
- введение антибиотиков,
- освобождение верхних отделов пищеварительного тракта путем зондового промывания желудка,
- промывание кишечника,
При отсутствии эффекта от консервативного лечения требуется выполнить операцию в плановом порядке. При возможности удалить причину непроходимости проводится диагностическая лапаротомия с резекцией кишечника. Во время операции обязательно проводится ревизия брюшной полости для уточнения причины развития острой кишечной непроходимости и определения общего объема операции.
При обнаружении во время ревизии органов брюшной полости спаек, заворота, узлов петель, инвагинаций, производится их устранение. По возможности выполняется циторедуктивная операция по удалению первичного опухолевого очага, вызвавшего развитие острой кишечной непроходимости.
По существующим правилам удаление кишки при непроходимости должно проводиться на определенном расстоянии выше и ниже места непроходимости (обтурации). Если диаметр соединяемых отрезков ненамного отличается, выполняют анастомоз «конец в конец», при значительном различии диаметров приводящего и отводящего участков анастомоза – «бок в бок». В нашей клинике мы используем как классические методики ручного шва для формирования аностозов, так и современные сшивающие аппараты типа степлеров.
При тяжелом общем состоянии больного или невозможности формирования первичного анастомоза по другим причинам, например, из-за далеко зашедшего опухолевого процесса, формирования «опухолевого панциря», большой протяженности участка резецируемого кишечника, скопления большого объема жидкости в брюшной полости (асцита), на передней брюшной стенке формируется отверстие – колостома, в которую выводятся приводящий и отводящий отрезки кишки – «двухствольная стома».
В зависимости от участка кишки, из которого производится формирование колостомы данное оперативное вмешательство имеет различное наименование:
- наложение илеостомы – при выведении тонкой кишки,
- цекостома – слепой,
- асцендо-, десцендо- и трансверзостомы – соответственно восходящей, поперечный и нисходящий участки поперечноободочной кишки,
- при сигмостомии – из сигмовидной кишки.
При операции на сигмовидной кишке, называемой «операцией Гартмана» отводящий отрезок толстой кишки всегда ушивается наглухо и погружается в брюшную полость.
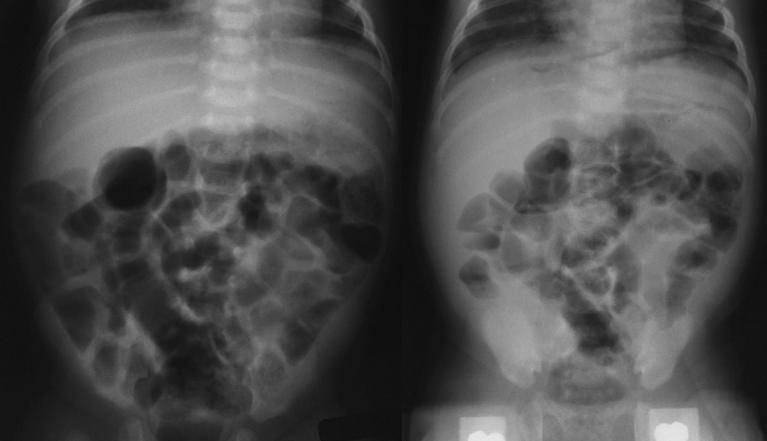
Диагностика кишечной непроходимости у новорожденных
Кишечная непроходимость является серьезным состоянием, которое требует незамедлительной диагностики и лечения у новорожденных. Для правильного обнаружения и оценки этого заболевания используются различные методы и процедуры.
Врач может начать диагностику кишечной непроходимости у новорожденного с тщательного анализа медицинской истории женщины и изучения данных о беременности
Важно выяснить наличие рисковых факторов и предшествующих заболеваний, которые могут быть связаны с кишечной непроходимостью
Далее врач может провести физическое обследование новорожденного, включая осмотр живота. При обнаружении определенных признаков, таких как вздутие живота, видимое нехарактерное движение кишок или отсутствие кишечного звука, может возникнуть подозрение на кишечную непроходимость.
Для дальнейшей диагностики обычно используются различные медицинские процедуры и исследования:
- Рентгеновский обзор брюшной полости: это неинвазивный метод, который позволяет врачу просмотреть внутреннюю структуру органов в животе с помощью рентгеновских лучей. Он может показать наличие препятствий или аномалий в пищеварительной системе.
- Ультразвуковое исследование живота: это процедура, использующая звуковые волны для создания изображения внутренних органов. Ультразвуковое исследование может помочь выявить структурные аномалии и определить наличие препятствий в кишечной системе.
- Гастроскопия и колоноскопия: эти процедуры часто выполняются с помощью гибкой трубки с камерой, которая вводится в органы пищеварительной системы. Благодаря гастроскопии и колоноскопии врач может визуально оценить состояние кишечника и обнаружить препятствия или другие проблемы.
После проведения всех необходимых исследований врач может поставить диагноз кишечной непроходимости у новорожденного и назначить соответствующее лечение. Ранняя диагностика и лечение кишечной непроходимости являются ключевыми факторами в успехе терапии и прогнозе для ребенка.
Симптомы

Клинические проявления заболевания различны:
Выраженные боли в животе – это постоянный и наиболее ранний симптом. Вначале они носят схваткообразный характер, возобновляются каждые 10 минут. Возникают боли внезапно, иногда ночью, не имеют четкой локализации.
Повторяющиеся приступы боли связаны с перистальтикой кишечника, который пытается все-таки протолкнуть содержимое. Затем мышцы стенки кишки истощаются, процесс переходит в стадию декомпенсации, боль носит постоянный характер. На 2-3 сутки боли стихают, но это плохой прогностический признак.
Задержка стула – тоже ранний признак при низкой непроходимости. При высокой непроходимости вначале заболевания стул может появиться, иногда даже многократный: происходит опорожнение кишки, находящейся ниже непроходимого участка.
При мекониальном илеусе стул отсутствует после рождения младенца.
В стуле могут отмечаться кровянистые выделения, характерные для инвагинации. В этих случаях приходится дифференцировать непроходимость от дизентерии.
При частичной непроходимости также может отмечаться жидкий стул с неприятным гнилостным запахом.
Задержка газов, вздутие живота. При этом характерным является асимметричное вздутие: кишечник раздут выше уровня непроходимости. Иногда раздутая кишка ощущается врачом при ощупывании живота и даже видна на глаз.
Характерна для непроходимости и многократная рвота. Иногда ей предшествует тошнота. Чем раньше появляется рвота, тем выше находится участок непроходимости. Вначале рвота носит рефлекторный характер за счет процесса в кишечнике, а затем она становится проявлением интоксикации организма.
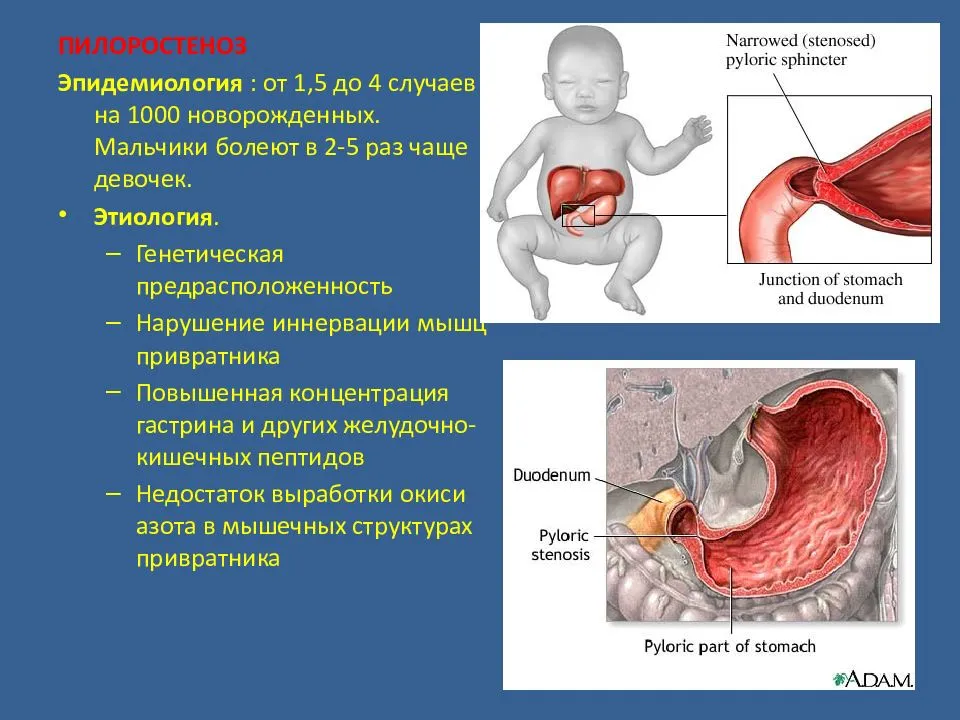
При пилоростенозе рвота вначале отмечается примерно спустя 15 минут после кормления малыша, а затем временной интервал между кормлением и рвотой увеличивается за счет расширения желудка. Причем объем рвотных масс больше, чем объем выпитого молока (рвота «фонтаном»). Развивается обезвоживание, потеря массы тела.
Ребенок становится беспокойным, плачет, выражение лица страдальческое, отмечается усиленное потоотделение, выражена бледность кожных покровов.
Профилактика кишечной непроходимости у новорожденных
Кишечная непроходимость у новорожденных является серьезным расстройством, требующим немедленного вмешательства. Однако многие случаи кишечной непроходимости можно предотвратить, соблюдая определенные меры профилактики. Вот несколько рекомендаций, которые помогут снизить риск развития данного заболевания:
Грудное вскармливание: Натуральное грудное вскармливание является наилучшим способом профилактики кишечной непроходимости у новорожденных. Грудное молоко содержит все необходимые питательные вещества и антитела, которые помогают поддерживать здоровье и нормальное функционирование кишечной системы у ребенка.
Правильное питание: Если грудное вскармливание невозможно, необходимо выбрать качественную смесь для искусственного вскармливания, которая соответствует возрасту и потребностям ребенка. Правильный режим питания также важен для предотвращения кишечной непроходимости.
Постепенное введение прикорма: При введении прикорма необходимо соблюдать порядок и постепенность. Слишком быстрое введение новых продуктов может вызвать нарушение процесса пищеварения и стать причиной кишечной непроходимости.
Предотвращение инфекций: Инфекции, особенно кишечные, могут привести к развитию кишечной непроходимости. Поэтому необходимо соблюдать правила гигиены, часто мывать руки, регулярно проводить профилактику иммунитета и избегать контакта с больными людьми.
Контроль за медикаментами: Некоторые медикаменты могут способствовать развитию кишечной непроходимости
Поэтому важно контролировать прием лекарств, особенно у новорожденных.
Регулярные визиты к педиатру: Регулярные визиты к педиатру помогут своевременно выявить и предотвратить возможные заболевания и расстройства в работе кишечной системы у ребенка.
В каких случаях и для чего формируют кишечные стомы
Спектр заболеваний и состояний при которых необходимо формировать кишечную стому довольно широкий. Среди заболеваний можно выделить колоректальный рак: рак прямой кишки или рак ободочной кишки, осложненный кишечной непроходимостью, тяжелые и осложненные формы неспецифического язвенного колита, болезнь Крона, осложненные формы острого дивертикулита, при оперативном лечении множественных ножевых и огнестрельных ранениях кишечника.

Многие пациенты с опухолевыми заболеваниями кишечника поступают в стационар в тяжелом состоянии, часто с осложненными формами заболевания. Данным пациентам в экстренном порядке проводят операции, которые и завершаются формированием кишечной стомы. Как правило, создание стомы позволяет (в данной ситуации) подготовить пациента для более сложного и радикального лечения.
В других же случаях, при выполнении определенного рода плановых операций, например, при низкой передней резекции прямой кишки по поводу рака прямой кишки, формирование стомы является необходимым условием для уменьшения риска несостоятельности вновь сформированного соединения между двумя фрагментами кишечника и, соответственно, является мерой профилактики возникновения интраабдоминальных абсцессов и перитонита – серьезных хирургических осложнений, которые могут возникнуть в результате несостоятельности межкишечного соустья.
Перианальный дерматит: лечение
Терапия дерматита анального связана с устранением первопричины, которая вызывает воспаление кожных покровов в этой зоне.
Необходимо следить за гигиеной области ануса, перестать носить синтетическое нижнее белье, отдать предпочтение хлопчатобумажному.
Если дерматит анальной зоны выступает в качестве симптома какого-либо другого заболевания, терапия должна быть направлена на излечение от этого конкретного недуга. Параллельно с этим проводится лечение дерматита с помощью противовоспалительных средств, а также антигистаминных препаратов для снижения зуда и покраснения на коже.
При грибковой этиологии (причинах заболевания) специалист порекомендует использование местных противогрибковых средств. Если причина дерматита – бактерии, следует воспользоваться антибактериальными препаратами. Выбрать подходящую терапию поможет доктор.
Специалисты ОН КЛИНИК проведут все необходимые диагностические процедуры и предложат детально выверенную тактику лечения. Ждем Вас в наших медицинских центрах!
Автор статьи
Бисеков Саламат Хамитович Медицинский директор холдинга, главный врач ОН КЛИНИК на Цветном, хирург, флеболог
Причины возникновения
Многие этиологические факторы способны провоцировать формирование заболевания. К самым распространенным из них относят:
- Врожденные аномалии развития пищеварительной трубки.
- Воспалительные процессы как в кишечнике, так и за его пределами.
- Заглатывание ребенком инородных предметов.
- Нарушение перистальтики вследствие неправильного или нерегулярного кормления.
- Инфекционные и инвазионные заболевания.
- Возникновение грыж и новообразований в брюшной полости.
Патологии принято дифференцировать по отделам пищеварительного тракта. Полный агенезис желудка встречается редко, чаще диагностируется врожденное уменьшение размеров органа. Параллельно с этой проблемой выявляется также расширение эзофагуса. Это предрасполагает к формированию дивертикула в дальнейшем. Атрезия желудка составляет менее 1% от всех внутриутробных патологий ЖКТ.
Поражения, локализующиеся в двенадцатиперстной кишке, встречаются чаще. Они могут быть ассоциированы и с другими аномалиями. У многих пациентов атрезия данного участка пищеварительной трубки диагностируется вместе с пороками сердца. Существует также зависимость выявления непроходимости этого отдела ЖКТ с синдромом Дауна у детей.
К числу основных причин патологий тонкой и тощей кишок относят ишемические процессы во время внутриутробного развития. При данной форме расстройства диагностируется также расширение более проксимальных участков пищеварительного тракта. Существует и связь патологий этих отделов с атрезией толстого кишечника, которая также возникает из-за нарушения нормального кровоснабжения еще до рождения ребенка. При этом до 20% диагностируемых случаев непроходимости у малышей связаны с закупоркой меконием – первыми фекалиями.
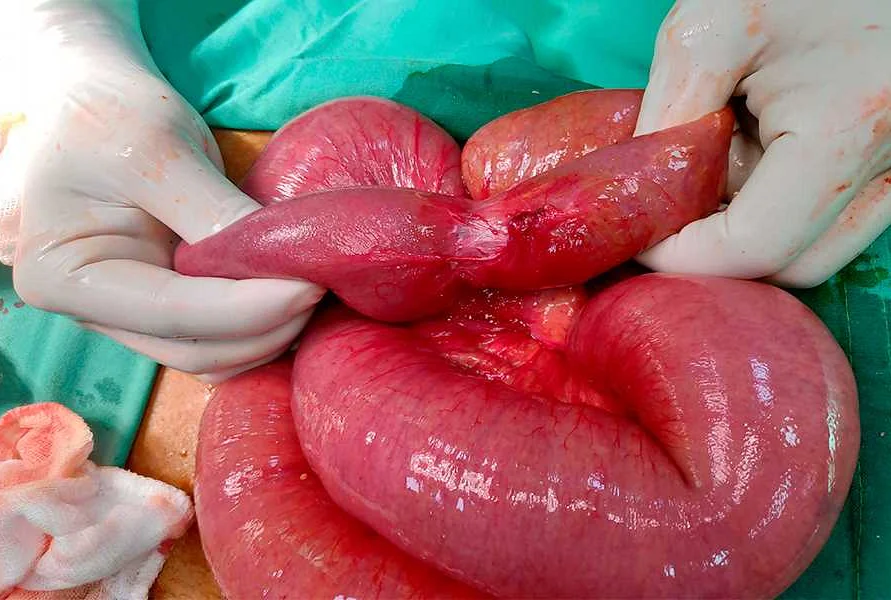
Осложнения при врожденной низкой странгуляционной кишечной непроходимости
Врожденная низкая странгуляционная кишечная непроходимость — это серьезное заболевание, которое требует оперативного лечения
Если не обратить на него внимание своевременно, могут возникнуть различные осложнения
- Перфорация кишечника. Вследствие нарушенного прохождения пищи, кишечник может разорваться, что приведет к развитию перитонита и угрожает жизни пациента.
- Некроз кишечника. Из-за закрытия кишечника, кишечные стенки не получают достаточное количество кровоснабжения, что может привести к некрозу тканей кишечника. Это также может вызвать перитонит и быть опасным для жизни человека.
- Деформация кишечника. Из-за постоянного давления, вызванного закрывающимся кишечником, его форма может измениться, что впоследствии может привести к проблемам с пищеварением, запорам и другим заболеваниям.
В связи с вышеперечисленными осложнениями, очень важно своевременно обратиться к врачу, если у вас возникли симптомы врожденной низкой странгуляционной кишечной непроходимости. Не откладывайте лечение на потом, иначе состояние вашего здоровья может ухудшиться до критических показателей
Методы лечения
Терапия кишечной непроходимости зависит от стадии прогрессирования патологического процесса.
Если установить диагноз удалось в первые шесть часов, то лечения может ограничиться консервативными методами.
При поздней диагностике в большинстве случаев сразу используется техника хирургического вмешательства. Хорошим дополнением к любому виду терапии являются народные средства, но в качестве основного способа устранения непроходимости кишечника у детей их использовать нельзя ни в коем случае.
Консервативная терапия
Консервативное лечение при кишечной непроходимости у детей основано на использовании специальных препаратов, нормализующих общее состояние ребенка и улучшающих движение каловых масс по органам пищеварения.
Применяемые лекарственные средства должны устранить застой в кишечнике и исключить интоксикацию детского организма.
Назначаются медикаменты только специалистом на основании общей клинической картины состояния здоровья маленького пациента.
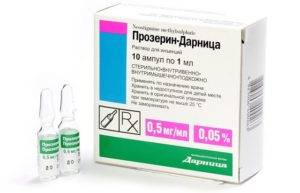
Примеры препаратов, применяемых для лечения кишечной непроходимости у детей:
- препараты для стимулирования функций кишечника (Прозерин);
- спазмолитики (Но-шпа, Папаверин);
- слабительные средства (Фитомуцил);
- слабительные глицериновые свечи;
- противорвотные препараты (Домперидон, Церукал);
- внутривенное введение водно-солевых растворов;
- клизмы с гипертоническими растворами.

Перед использованием препаратов ребенку обязательно назначаются консервативные методы коррекции его состояния.
К числу таких мероприятий относятся опорожнение кишечника методом постоянного зонда, промывание, внутривенная стимуляция специальными растворами и ганглионарная блокада.
Через сорок минут после таких процедур малышу ставят сифонную клизму. Контролируется состояние ребенка регулярными рентгеновскими обследованиями.
Хирургическое вмешательство
Необходимость оперативного вмешательства при кишечной непроходимости возникает при отсутствии эффективности консервативной терапии или слишком поздней диагностике патологического процесса.
Целью хирургической процедуры является удаление участка кишечника, пораженного при прогрессировании заболевания.
Хирург устраняет закупорку и предпринимает меры по предотвращению рецидива болезни.
Народные средства
Рецепты альтернативной медицины применяются в качестве дополнения на любом этапе терапии кишечной непроходимости. После приступа такие средства помогают улучшить общее состояние малыша, а после проведения операции — быстрее восстановиться и улучшить работу органов пищеварения.
При подборе рецептов важно учитывать индивидуальные особенности ребенка. Некоторые ингредиенты могут быть причиной пищевой непереносимости или аллергической реакции. Примеры народных средств:
Примеры народных средств:
- Сухофрукты с медом (в равных количествах надо смешать измельченную курагу, чернослив, изюм и инжир, добавить к заготовке небольшое количество меда, средство давать ребенку несколько раз в день по чайной ложке).
- Свежее облепиховое масло (из ягод облепихи отжать сок и поставить его в темное место на сутки, за это время на поверхности жидкости образуется масло, которое надо будет собрать в отдельную емкость и давать ребенку по половине чайной ложки перед каждым приемом пищи).
- Сливовый сок (сок сливы надо смешать с водой в равной пропорции, для детей грудного возраста разовая дозировка не должна превышать одну столовую ложку малышам постарше ее можно увеличить).
Диета
Кишечная непроходимость подразумевает соблюдение строгой диеты. В первые дни прогрессирования заболевания и после оперативного вмешательства детям рекомендуется лечебное голодание. Употреблять пищу разрешается только с третьего дня и минимальными порциями.
Продукты, которые могут спровоцировать затрудненное переваривание, должны быть полностью исключены из меню.
Готовить блюда надо только методом паровой обработки или варки. В рационе ребенка должны присутствовать следующие продукты:
- каши;
- кисель;
- отвар шиповника;
- кисломолочная продукция;
- отварная свекла и морковь;
- фруктовое желе;
- легкие бульоны;
- нежирные сорта мяса и рыбы (в протертом виде).
Причины кишечной непроходимости
Причинами кишечной непроходимости у детей могут быть:
- врожденная патология пищеварительного канала;
- заворот кишки;
- инвагинация (внедрение одной части кишки в другую с закрытием просвета);
- спайки в брюшной полости;
- опухоли в брюшной полости и в кишечнике;
- копростаз (скопление каловых масс в кишечнике);
- глистная инвазия.
Врожденная кишечная непроходимость связана с пороками развития органов пищеварительного тракта: удлинение участка кишечника (чаще это длинная сигмовидная кишка) или сужение просвета его.
Одним из вариантов врожденного сужения просвета является пилоростеноз: сужение жома на границе желудка и кишечника. Пилоростеноз затрудняет поступление молока в кишечник и уже в первые 2 недели жизни малютки проявляется обильной рвотой в виде фонтана.
У младенцев среди причин возникновения непроходимости могут иметь место индивидуальное нетипичное расположение кишечника или заворот петель его.
У новорожденных может возникать и еще одна форма непроходимости кишечника: мекониальный илеус. Он является вариантом обтурационной непроходимости: просвет кишки перекрыт меконием, каловыми массами новорожденного повышенной вязкости.
Копростаз, или скопление каловых масс в просвете кишечника, может привести к кишечной обтурационной непроходимости и у детей более старшего возраста. Причиной копростаза является снижение тонуса стенки кишечника и нарушение перистальтики. Он может отмечаться и при врожденном дефекте: удлиненной сигмовидной кишке. Копростаз может перекрывать просвет концевого участка тонкого кишечника или толстой кишки.
При развитии опухоли в просвете кишечника также постепенно перекрывается просвет – развивается обтурационная непроходимость.
Перекрыть просвет кишки и стать причиной непроходимости могут и глисты: аскариды или другие гельминты. Непроходимость за счет клубка глистов может быть полной и частичной. Помимо закупорки кишечника глистами, непроходимость в этом случае усиливает спазм кишки, вызванный выделяющимися токсинами гельминтов.
Причиной заворота кишки может быть спаечный процесс в брюшной полости после перенесенной хирургической операции. У подвижных, активных детей во время прыжка петля кишечника может заворачиваться за образованную спайку.
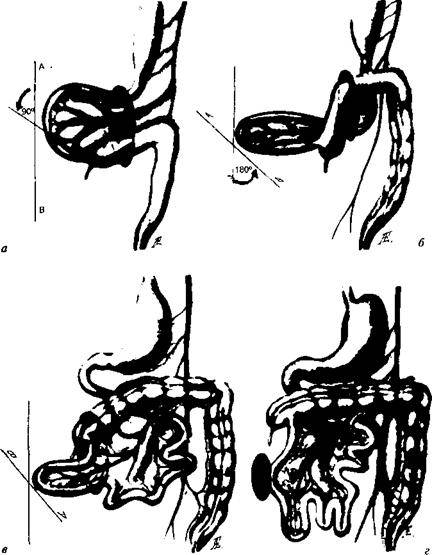
У грудничков частой причиной непроходимости кишечника является инвагинация: она возникает тогда, когда участок одной кишки входит в другую кишку. Инвагинация может произойти при заходе тонкой кишки в тонкую, тонкой кишки в толстую или толстой в толстую. Чаще инвагинация возникает у мальчиков во втором полугодии жизни. У детей после года этот вид заболевания встречается редко.
Причиной инвагинации является нарушенная перистальтика (волнообразные сокращения кишки для продвижения ее содержимого). Развивается инвагинация среди полного здоровья. Более склонны к возникновению этой патологии дети с повышенным питанием.
Вызвать нарушение перистальтики могут:
- незрелость пищеварительной системы;
- подвижная толстая кишка;
- ранний прикорм малыша или другие резкие изменения питания;
- кишечная инфекция.
Спайки могут сдавливать кишку и тем самым нарушать ее проходимость. В этом случае говорят о странгуляционной кишечной (спаечной) непроходимости. Она может развиться и в случае сдавливания кишки развивающейся в брюшной полости опухолью.
Одна из частых форм непроходимости у детей – динамическая непроходимость. Она бывает спастической и паралитической. При этом состоянии нет механической преграды в кишечнике. Непроходимость развивается вследствие нарушения моторики (перистальтики) кишечника (парез или паралич стенки кишечника) и развития спазмов. Причиной паралитической формы динамической непроходимости является недостаточный уровень калия в крови.
У грудничков и у новорожденных деток эта функциональная неполноценность пищеварительного тракта может возникать после родовой травмы, на фоне пневмонии, после операции на органах брюшной и грудной полости, при кишечных инфекциях. В старшем возрасте она чаще развивается при тяжелых заболеваниях за счет токсического воздействия (например, при сепсисе) и в послеоперационном периоде.
По степени выраженности непроходимость бывает полной и частичной. При частичной непроходимости просвет кишки сужен, но не перекрыт полностью (например, при динамической непроходимости) или же перекрывается каким-либо препятствием, но еще не полностью. Кишка остается частично проходимой для содержимого кишечника.
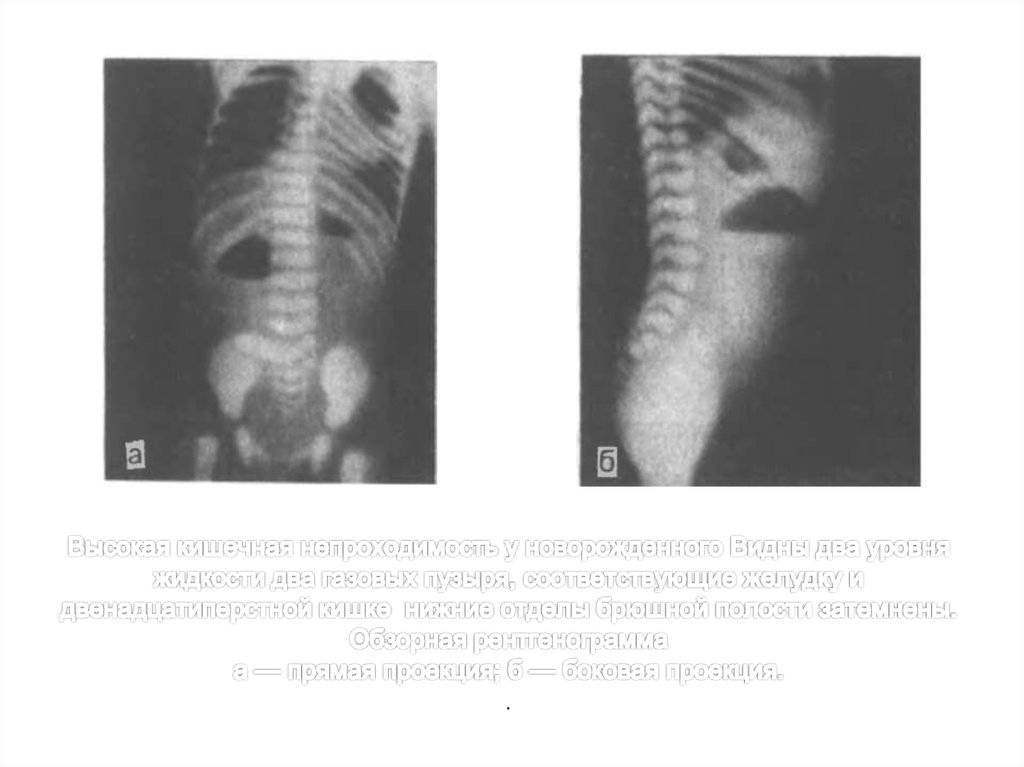
Кроме того, различают высокую непроходимость (возникает в тонком кишечнике) и низкую (непроходимым является толстый кишечник).
Виды
Непроходимость кишечника у детей может быть врожденной или приобретенной. В первом случае симптомы появляются у новорожденного спустя короткое время после рождения. Течение болезни зависит от степени закупорки.
Приобретенная форма чаще диагностируется у младенцев в возрасте от 4 месяцев до года.
Классификация в зависимости от механизма образования:
- Динамическая. Возникает при нарушении перистальтики кишечника, замедлении брыжеечного кровообращения. Она бывает спастической (при длительном напряжении кишечника) и паралитической (при расслаблении кишки).
- Механическая. Возникает при физической блокировке кишечника, например, инородным телом, глистами, опухолью.
По степени непроходимости:
- Полная. Несет угрозу для жизни ребенка. Малыш не может опорожниться, требуется экстренная операция.
- Частичная. Просвет кишечника закрыт не полностью.
По уровню задействования кишечника:
- Низкая. Закупорка возникает в тонкой, подвздошной или ободочной кишке.
- Высокая. Возникает при сужении 12-перстной кишки.
По характеру течения:
- Острая. Для этой формы характерна ярко выраженная симптоматика.
- Хроническая. Эта форма развивается при высокой непроходимости. Симптомы медленно нарастают, боль незначительная.