Лечение кори
Больных с тяжелым течением кори госпитализируют, но в большинстве случаев удается обойтись лечением в амбулаторных условиях. На период лихорадки назначается строгий постельный режим. В целом лечение кори направлено на предотвращение развития осложнений и облегчение симптоматики. Эффективной этиотропной терапии на сегодняшний день не существует.
Чтобы ускорить выведение из организма токсинов, необходимо обильное питье. Также пациентам рекомендуется избегать яркого света, тщательно следить за гигиеной глаз и рта. В качестве симптоматических и патогенетических методов лечения могут применяться жаропонижающие и антигистаминные средства, адаптогены и витамины, интерферон.
Народные способы лечения кори
В домашних условиях больные корью могут прибегать к помощи рецептов народной медицины:
- 1 ст.л. высушенной малины залить стаканом кипящей воды. Настаивать на протяжении 30 минут. Принимать по 20 мл 2-3 раза в день. По желанию в настой можно добавлять натуральный мед. Данное средство помогает повысить иммунитет и нормализовать температуру тела.
- 1 ст.л. цветков липы залить стаканом кипятка. Держать на водяной бане 10 минут. Пить по 1/2 стакана 2 раза в день перед едой. Лекарство снимает симптомы интоксикации, лечит кашель, снижает температуру.
- Засыпать в термос 2 ст.л. сухих цветков фиалки. Залить 400 мл кипятка. Настаивать на протяжении 2 часов. Полученный настой процедить и пить на протяжении всего дня (желательно перед едой). Он позволяет уменьшить распространение сыпи, очистить кровь и устранить головные боли.
- 1 ст.л. цветков калины залить стаканом кипятка. Настаивать в термосе 4 часа. Пить по 3-4 ст.л. 3 раза в день. Средство характеризуется противовоспалительными свойствами, богато витамином С.
- Корни петрушки (свежие либо сухие) измельчить и залить кипятком. Настаивать 3 часа. Принимать по 100 мл 3-4 раза в день. Растительное лекарство уменьшает сыпь и предотвращает сливание ее элементов. Также оно обладает мочегонным действием, поэтому ускоряет выведение токсинов.
Если сделана прививка, я не заболею?
Не факт! Иммунитет после болезни и после прививки — не одно и то же. В первом случае он пожизненный, во втором — временный. Срок годности прививки вам никто точно не назовет, а если назовет — не верьте. Официально существуют только приблизительные данные со множеством «если». Если на момент прививки вы были полностью здоровы (даже энтеробиоз у детей может снизить эффективность вакцинации)… Если вакцина была безупречного качества… Если вы периодически сталкиваетесь с диким вирусом, таким образом, обновляя иммунную память, или раз в 10 лет делаете ревакцинацию… Тогда прививка будет долгоиграющей. Если же вы встретили корь однажды в прививочном кабинете и второй раз — сейчас, и между этими встречами прошло более 10–12 лет, скорее всего заболеете. А остатки поствакцинального иммунитета будут для вас бонусом в борьбе с болезнью.
Деятельность ВОЗ
В 2010 году Всемирная ассамблея здравоохранения установила три промежуточных цели в направлении будущей ликвидации кори, которые должны быть достигнуты в 2015 году:
- увеличить регулярный охват первой дозой корьсодержащей вакцины (КСВ1) до >90% на национальном уровне и до >80% в каждом районе;
- сократить и поддерживать ежегодную заболеваемость корью на уровне <5 случаев на миллион; и
- сократить оценочную смертность от кори на >95% по сравнению с оценкой 2000 года.
В 2012 году Ассамблея здравоохранения одобрила Глобальный план действий по вакцинации с целью ликвидации кори в четырех регионах ВОЗ к 2015 году и в пяти регионах к 2020 году.
В 2017 г. глобальные усилия по улучшению охвата вакцинацией привели к снижению смертности на 80%. За период 2000-2017 гг
при поддержке Инициативы по борьбе против кори и краснухи и ГАВИ, альянса по вакцинам, противокоревая вакцинация позволила предотвратить, по оценкам, 21,1 миллиона случаев смерти; большинство из них было предотвращено в Африканском регионе при поддержке Альянса ГАВИ.
Но если ослабить внимание, уделяемое этой проблеме, успехи, достигнутые ценой таких усилий, могут быть сведены на нет. Там, где дети не вакцинированы, возникают вспышки болезни
Из-за низкого уровня охвата на национальном уровне или в очагах болезни в 2017 г. во многих районах вспыхивали крупные вспышки кори с высокой смертностью. Принимая во внимание нынешние тенденции в области охвата противокоревой вакцинацией и заболеваемости, Стратегическая консультативная группа экспертов ВОЗ по иммунизации (СКГЭ) пришла к заключению, что элиминация кори подвергается большой угрозе и что болезнь вновь появилась в ряде стран, уже достигших элиминации или приблизившихся к ней.
ВОЗ продолжает укреплять глобальную лабораторную сеть для обеспечения своевременной диагностики кори и следить за международным распространением вирусов кори в целях применения более скоординированного странового подхода к проведению мероприятий по вакцинации и снижения смертности от этой предотвратимой с помощью вакцин болезни.
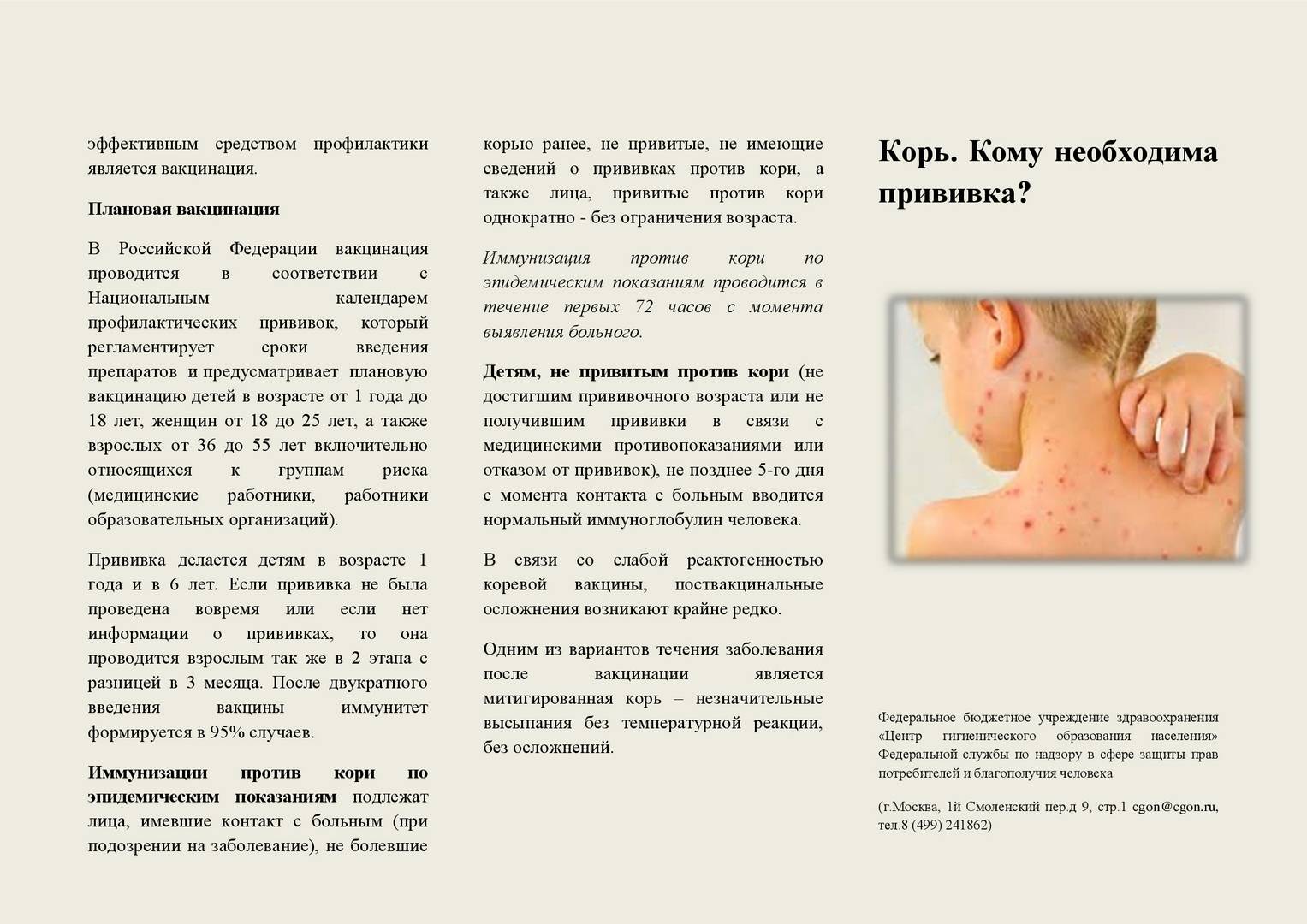
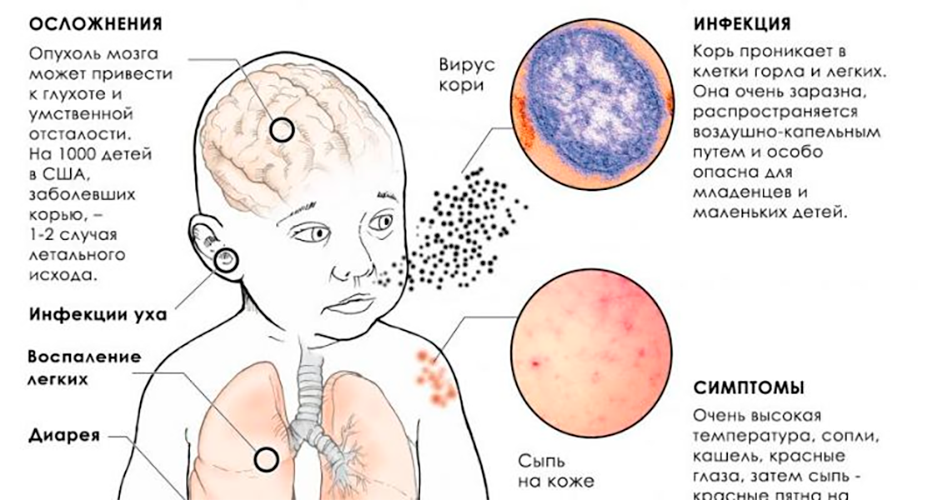
Чем опасна корь
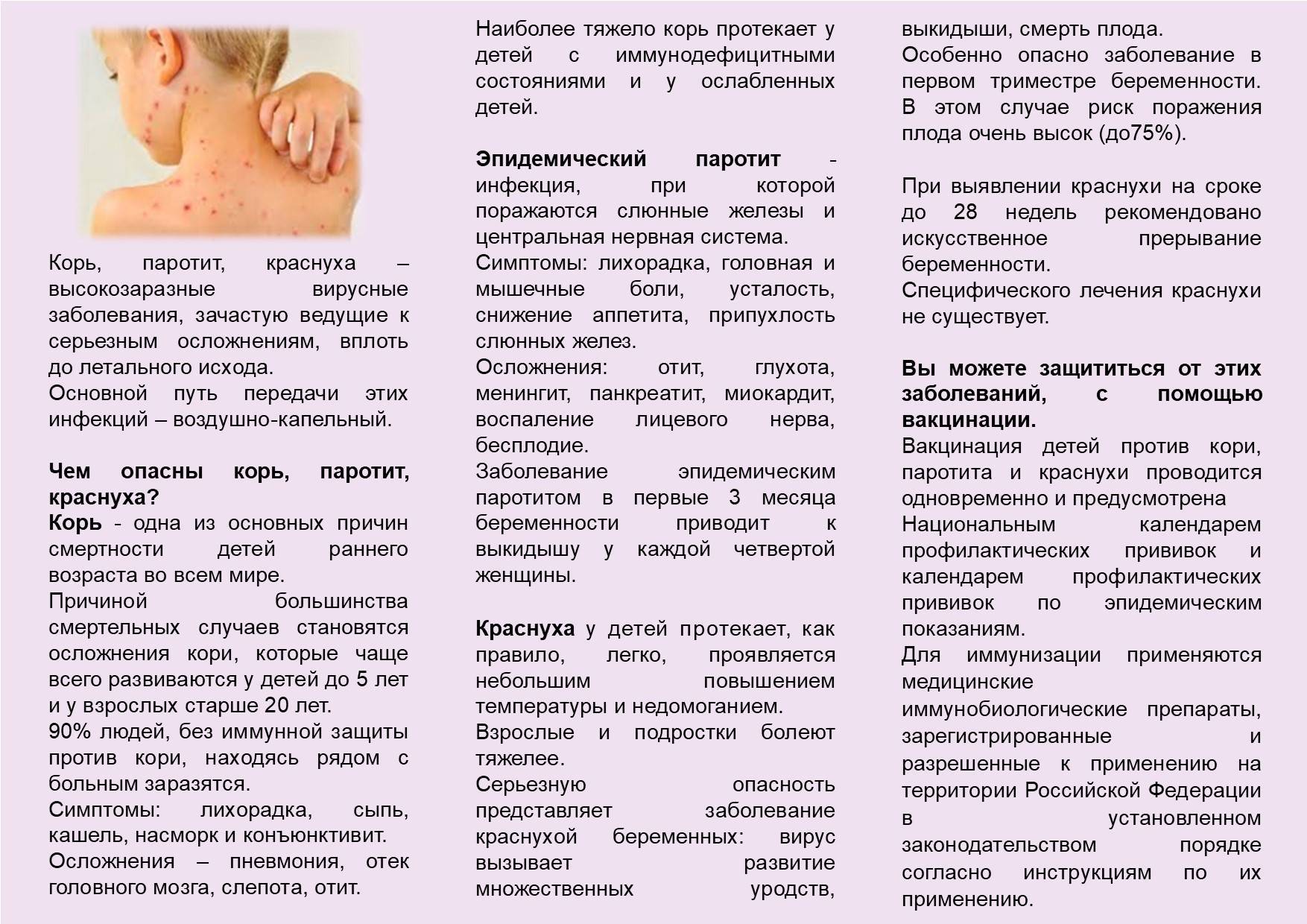
Ранее считалось, что вирусу кори подвержены только дети. Из-за высокой смертности (каждый 4-й заболевший в России ребенок умирал!) заболевание в народе называли “детской чумой”. В XXI веке ситуация изменилась, и сейчас корью чаще страдают взрослые. Среди заболевших – люди, не прошедшие вакцинацию, и не переболевшие корью в детстве.
В современном мире количество случаев заболеваний кори снизилась в сотни раз, что стало возможным благодаря иммунизации. Однако болезнь не исчезла полностью, и случаи заражения до сих пор регистрируются в разных странах. Вирус легко преодолевает большие расстояния, поэтому не обязательно находиться с аффилированным человеком в тесном контакте: заболеть можно, даже находясь в нескольких десятков метров от больного.
Взрослые люди болеют корью тяжелее, чем дети, и чаще сталкиваются с осложнениями. Вирус попадает в организм через органы дыхания и слизистые оболочки. Он поражает дыхательную, нервную и желудочно-кишечную системы. Привитый человек также может заболеть корью, но в этом случае заболевание будет протекать в относительно легкой форме.
Может лучше переболеть?
Человек, переболевший корью получает ряд преимуществ. Тема кори для него точно закрыта, так как болезнь оставляет после себя стойкий иммунитет
Особенно важно это для девочек. Нет никакого риска заболеть корью во время беременности — это раз, у ребенка будет врожденный иммунитет в первые 3–4 месяца, а если кормить грудью, то до полугода и дольше — это два
Но болеть корью — это очень тяжело, даже в легкой форме!
Одновременно мучится с насморком, конъюнктивитом, отитом и ларингитом на фоне высокой температуры и яркой сыпи, что характерно для кори, — перспектива безрадостная. У маленьких детей при кори часто бывает ложный круп. Это когда ребенок начинает задыхаться из-за отека мягких тканей в горле. Редко у кого это обходится без вызова скорой помощи. Взрослые переносят корь еще тяжелее. Если краснуху можно не заметить, от ветрянки отделаться парой зеленых пупырышков, а с ОРЗ кое-как отходить на работу, то корь реально валит с ног, причем надолго. Срок нетрудоспособности при кори 15–25 дней, если нет осложнений. Ну, а про осложнения мы уже говорили.
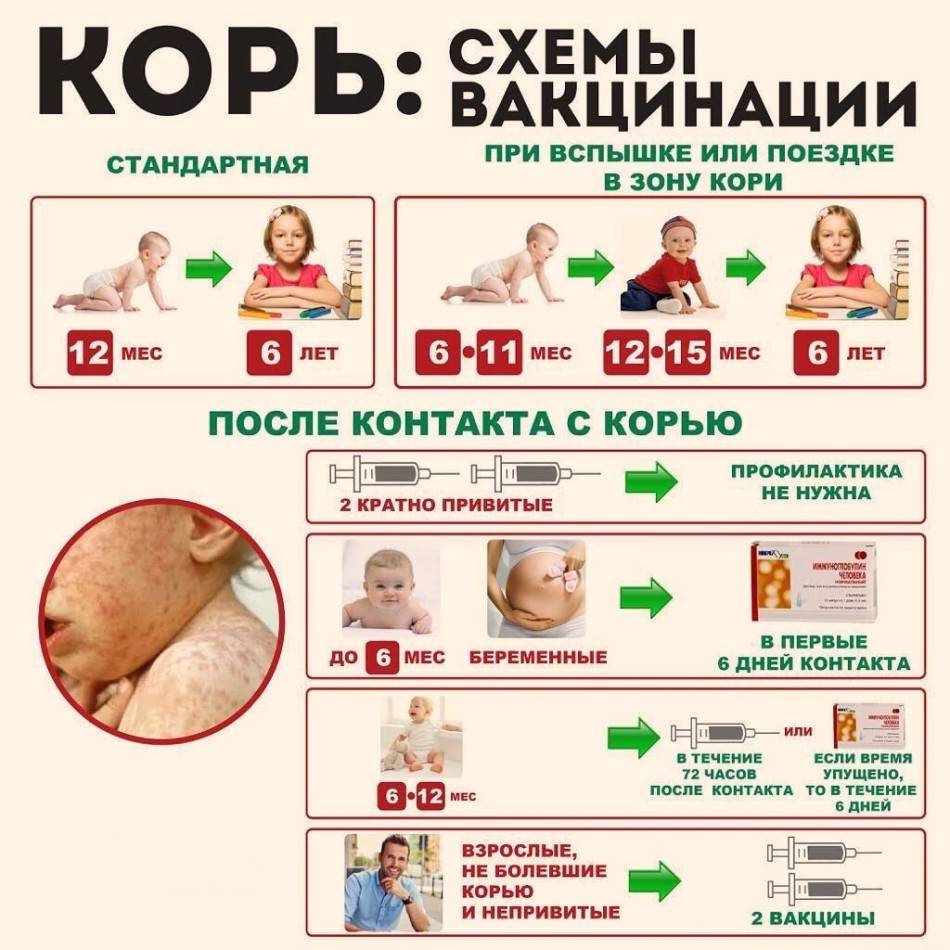
Сколько прививок от кори необходимо
Количество вакцинаций от кори в течение жизни определяется возрастом, когда человеку впервые сделали такую прививку. При начале вакцинации в 9 месяцев, человек вынужден будет перенести 4-5 введений вакцины в жизни: в 9 месяцев, в 15 месяцев, в 6 лет, в 16 лет и в 30. При первоначальной вакцинации в год количество последующих введений снижается на 1.
При отсутствии вакцинации в годовалом возрасте первую прививку нужно постараться произвести как можно раньше – в 2-4 года, а следующую сделать по плану в шестилетнем возрасте накануне школы. При первичной вакцинации человека в возрасте, превышающем 6 лет, ему вводят двойную дозу препарата с промежутком в 1-6 месяцев.
Лечение
Какого-либо специального лечения, направленного против вируса кори, не существует.
Тяжелые осложнения кори можно уменьшить при поддерживающем лечении, которое обеспечивает хорошее питание, надлежащее поступление жидкости и лечение дегидратации с помощью рекомендуемых ВОЗ оральных регидратационных растворов. Эти растворы возмещают жидкость и другие важные микроэлементы, которые теряются при диарее и рвоте. Для лечения глазных и ушных инфекций и пневмонии следует назначать антибиотики.
Все дети, которым поставлен диагноз кори, должны получить 2 дозы добавки витамина А с интервалом в 24 часа. Это лечение позволяет восстановить низкие уровни содержания витамина А, наблюдаемые во время кори даже среди детей, получающих надлежащее питание, и может помочь предотвратить поражения глаз и слепоту. К тому же, как показывает практика, добавки витамина А способствуют уменьшению числа случаев смерти от кори.
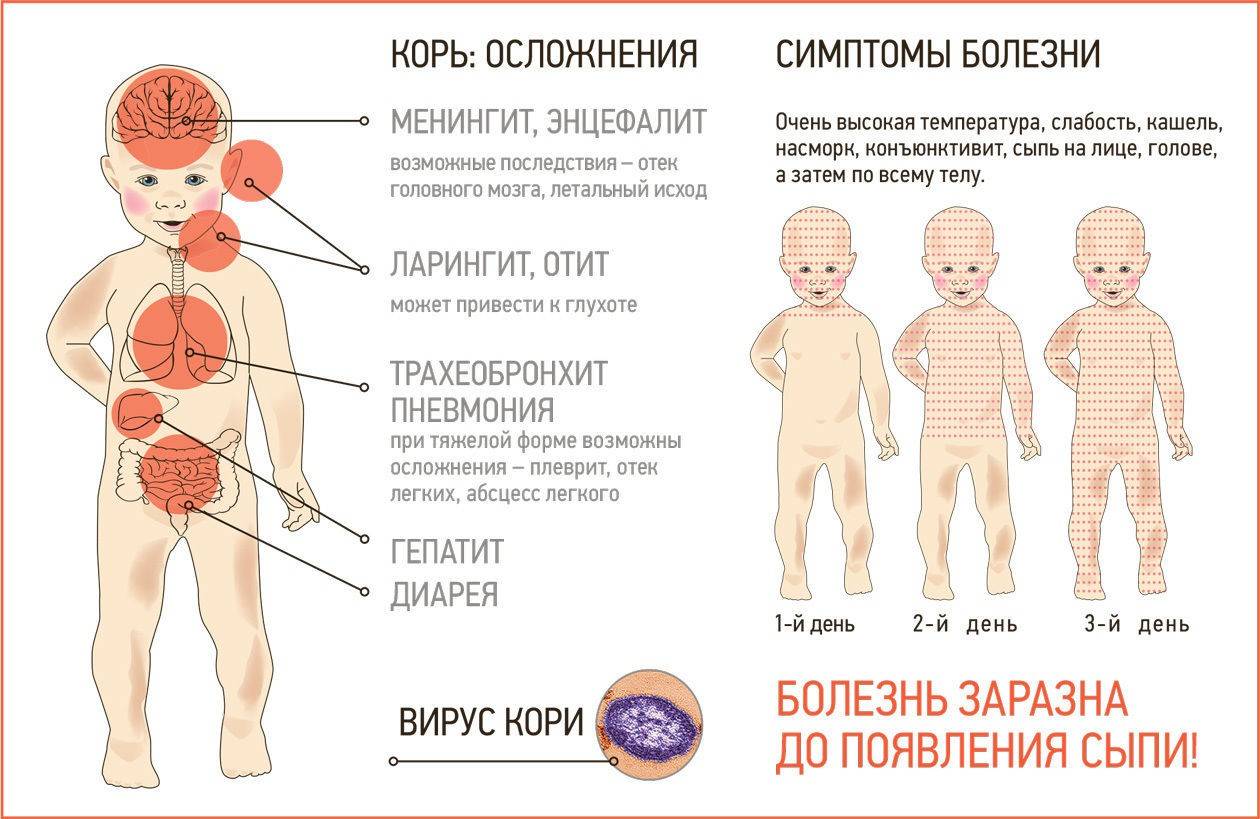
Симптомы кори у детей
Первые симптомы болезни можно принять за обычную респираторную инфекцию. У ребенка повышается температура до 38,5-39 градусов, нередко и до 40. Из носа текут обильные выделения – сначала слизистые, затем с примесью гноя. Голос становится осипшим. Заболевшего беспокоит сухой навязчивый кашель.
Часто развивается конъюнктивит: глаза краснеют и гноятся, веки отекают, ребенку больно смотреть на яркий свет.
Начальный период кори может продолжаться от 3-4 до 5 и даже 7 дней. Переносится он сложно: ребенок вялый, капризный, плохо спит и ест. У него может быть жидкий стул и боли в животе.
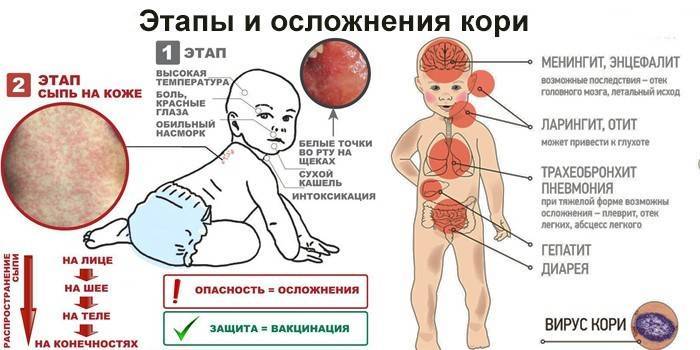
Заподозрить корь в начале болезни – еще до характерных кожных высыпаний – можно по изменению слизистой оболочки во рту. Внутри на щеках у коренных зубов, реже на слизистой оболочке губ и десен проявляются серовато-беловатые точки размером с маковое зерно, окруженные красным венчиком. Слизистая при этом краснеет, становится рыхлой, шероховатой, тусклой. Этот симптом известен как пятна Филатова-Коплика. Также появляется мелкая розовато-красная сыпь на мягком и твердом небе.
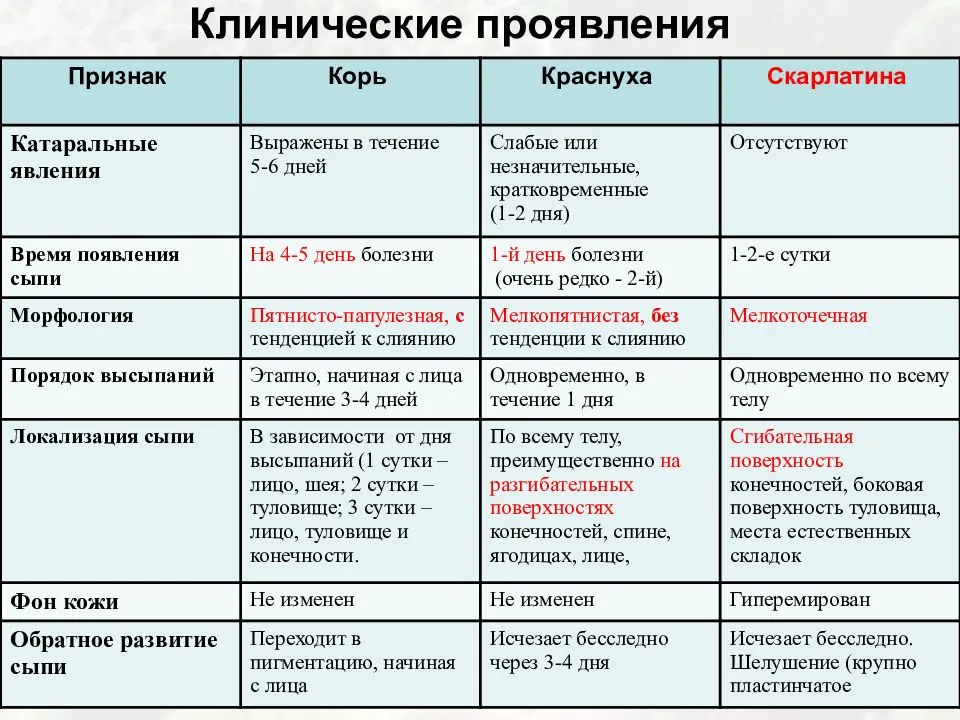
После начального периода корь даёт у детей кожные симптомы, которые уже не позволят ошибиться в диагнозе. Высыпания при кори представляют собой мелкие розовые пятна, они быстро увеличиваются, иногда сливаются, имеют неправильную форму.
Это важно!
Первые элементы сыпи появляются за ушами, на спинке носа. Высыпания быстро распространяются, и уже к концу 1-х суток они покрывают все лицо, шею. Отдельные элементы сыпи появляются на груди и сверху на спине.
На 2-е сутки сыпь полностью покрывает туловище и верхнюю часть рук, на 3-й день она распространяется на ноги и руки.
Поэтапное появление сыпи – очень важный признак для диагностики кори
Важно и то, что сыпь равномерно покрывает руки и ноги, как снаружи, так и на внутренних поверхностях. Обычно температура тела держится повышенной весь период высыпания.
Типичный вид больного корью в период высыпания – одутловатое лицо, утолщенные веки, отечный нос и верхняя губа, красные гноящиеся глаза
Из носа обильно течет, температура держится повышенной весь период высыпания.
Затем в том же порядке, как и появлялись высыпания, начинается пигментация – потемнение сыпи. В первую очередь сыпь начинает темнеть на лице, при этом на теле, руках и ногах она остается красной. Затем пигментация распространяется на туловище и конечности. Она держится довольно долго – до 5 недель, может начаться шелушение кожи. Температура тела в этот период нормализуется, а общее состояние медленно восстанавливается.
Осложнения
Наиболее серьёзным осложнением является коревой энцефалит. Чаще всего возникает на 5-10 день заболевания. Острый энцефалит при кори, в отличии от других инфекций (грипп, ветряная оспа, краснуха), характеризуется большей распространенностью процесса, часто с вовлечением спинного мозга, корешков и нервных стволов, с развитием энцефаломиелита или энцефаломиелополирадикулоневрита.
Начало энцефалита острое, часто внезапное, с повышения температуры тела и нарастания мозговой симптоматики (головная боль, рвота, нарушение сознания, появление клонико-тонических судорог). У части больных может возникнуть очаговая симптоматика (парезы, поражения зрительного или слухового нервов и др.). Также при кори возможно развитие серозного менингита.
По мнению некоторых исследователей при кори может возникнуть хроническая персистирующая инфекция центральной нервной системы – подострый склерозирующий панэнцефалит, который чаще всего развивается у подростков и людей молодого возраста. Для него характерны расстройства в виде эпилептического синдрома, нарушения походки, парезы, слепота, снижение интеллекта. Течение болезни 1-3 года, последствия неблагоприятные.
Профилактические меры
Профилактика кори у детей включает несколько важных моментов.
- Вакцинация. Самая эффективная защита — вакцина. Она может быть однокомпонентной и многокомпонентной (КПК, или корь, паротит, краснуха). Прививка проводится в 1 год, затем повторно в 6 лет. У 10% привитых детей может проявиться легкая форма инфекции с незначительной сыпью и повышением температуры. В этот момент дети считаются незаразными. В связи с массовым отказом от прививок в России участились случаи заболевания корью. По статистике 80% малышей, перенесших это заболевание, не были привиты.
- Прием иммуноглобулина, или пассивная иммунизация. Если известно, что ребенок контактировал с носителем кори или находился в очаге заболевания, можно применить иммуноглобулин, который дает иммунитет от инфекции в течение одного месяца.
- Карантин. В детском коллективе, где зафиксирован случай заболевания корью, проводятся противоэпидемические меры и ежедневный профилактический осмотр детей. Ребенок считается заразным за несколько дней до возникновения первых симптомов, а также в течение 5 суток после появления первой сыпи на коже. Пребывание в детском коллективе запрещено. Карантин проводится только для непривитых детей младше 17 лет.
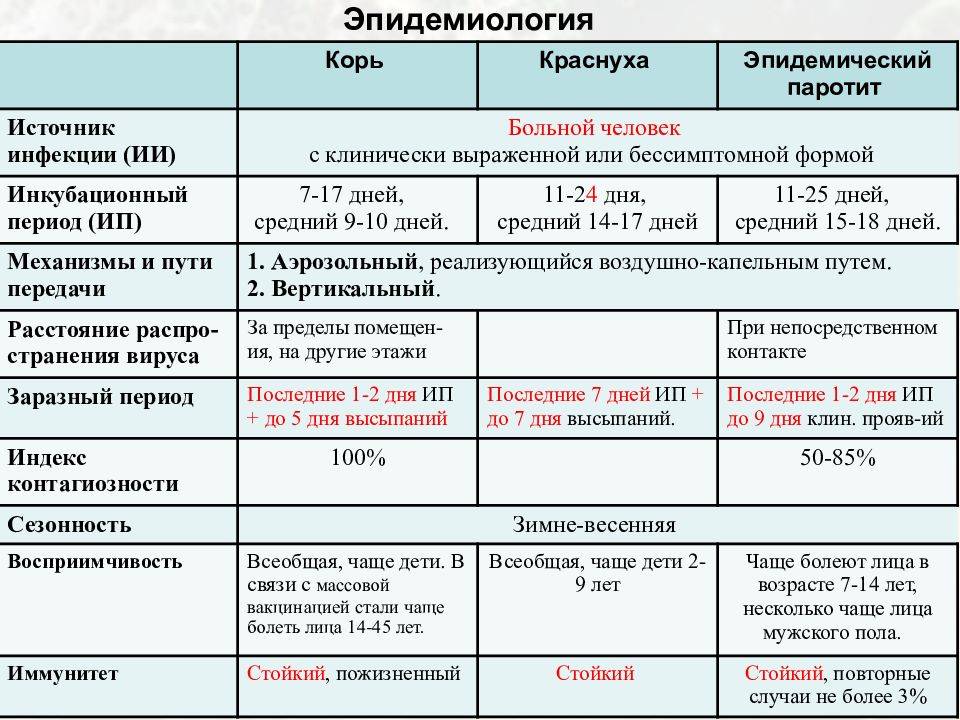
Повторное заболевание корью встречается в крайне редких случаях. После перенесенного заболевания иммунитет пожизненный. После прививки сохраняется стойкий иммунитет на протяжении 15 лет.
Доказательства поствакцинальных осложнений.
- Появление клинических симптомов после введения вакцины вовсе не означает, что именно вакцина вызвала эти симптомы. Последние могут быть связаны с присоединением какой-либо интеркуррентной инфекции, которая может изменить и утяжелить реакцию организма на прививку, а в ряде случаев способствовать развитию поствакцинальных осложнений.
- В таких случаях для доказательства причинной связи между вакцинацией и патологическим синдромом должно быть проведено тщательное расследование. Так, после введения живых вирусных вакцин наиболее доказанной эта связь является при выделении и идентификации вакцинного штамма от больного. Вместе с тем, после прививки живой полиомиелитной вакциной вакцинный штамм может выделяться из стула вакцинированного в течение нескольких недель, и поэтому появление в этом периоде клинических симптомов энцефалита вовсе не означает, что они обусловлены вирусом полиомиелита. Более надежным доказательством причинной связи в таких случаях может быть выделение вируса из естественно стерильной ткани или жидкости организма, таких как мозг или ликвор.
Методы диагностики кори
В большинстве случаев корь диагностируется на основании осмотра больного. Однако в некоторых случаях требуется проведение дополнительных исследований.
Общий анализ крови
Общий анализ крови является базовым исследованием при любом инфекционном заболевании. В случае заболевания корью анализ покажет снижение уровня лимфоцитов, лейкоцитов, моноцитов, нейтрофилов и эозинофилов (последние могут вообще отсутствовать). Умеренно возрастает скорость оседания эритроцитов (СОЭ).
Общий анализ мочи
Общий анализ мочи – ещё одно исследование “обязательного минимума” – покажет лейкоцитурию (повышение уровня лейкоцитов), а также примесь белка в моче.
Серологический анализ крови
Серологический анализ крови предназначен для выявления антител IgM и IgG к вирусу кори. Данный анализ позволяет установить, что организм подвергся атаке именно этого вируса. Антитела класса IgG обеспечивают иммунитет к данному заболеванию, не позволяющий заболеть корью повторно. Они начинают вырабатываться со второго дня высыпаний (или через 10-14 дней с начала болезни).
Рентгенография грудной клетки
Рентгенография грудной клетки проводится на предмет выявления пневмонии – возможного осложнения кори.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Корь у взрослого человека
У взрослых корь обычно протекает более тяжело, чем у детей. Высыпания появляются позже, но более густые. Катаральные симптомы (кашель, насморк, конъюнктивит) выражены меньше, чаще возникают боли в животе, диарейный синдром, а также развиваются микробные суперинфекции и пневмония.
Таким образом, заподозрить о заболевании корью можно, если вы зафиксировали следующее:
- острое внезапное начало,
- пятнистая энантема и пятна Бельского-Филатова-Коплика на слизистой рта с начала заболевания,
- блефарит, конъюнктивит,
- катаральный синдром с первых дней (ринит, трахеит, возможно ларингит),
- типичная лихорадка: подъем температуры, снижение перед появлением сыпи, резкое снижение по окончанию периода высыпаний,
- этапность высыпаний,
- после высыпаний мелкопластинчатое шелушение и пигментация,
- в общем анализе крови – выраженное снижение лейкоцитов.
Существует понятие о митигированной (ослабленной) форме кори. Она развивается после введения иммуноглобулина или после введения из-за других причин препаратов крови, а также очень редко после введения вакцины. Этот вариант отличается от классического легким течением, более длительым инкубационным периодом, слабо выраженным или отсутствующим интоксикационным синдромом и коротким катаральным периодом. Может отсутствовать этапность высыпаний.
Также существуют субклинические варианты кори, когда диагноз можно поставить только на основании результатов лабораторных обследований.
Меры профилактики
Иммунизация является единственным способом предупреждения кори. В Российской Федерации детям в возрасте 12 месяцев и в 6 лет делают плановые прививки. Людям, не прошедшим вакцинацию, может быть сделана прививка по решению врача.
Уточнить, есть ли прививка от кори, можно в медицинском учреждении по месту медобслуживания.
Особенно важно знать о наличии прививки или иммунитета к заболеванию (он вырабатывает у людей, переболевших корью в детстве) перед посещением стран с неблагоприятной эпидемиологической обстановкой, где зарегистрированы вспышки заболевания корью.
Необходимость иммунизации определяется в каждом конкретном случае лечащим врачом.
Побочные действия прививки «корь краснуха паротит», как избежать?
Необходимо понимать, что появление насморка, небольшой слабости, повышения температуры (37-38 градусов), незначительного покраснения горла и необильной сыпи является нормальной реакцией ребенка на вакцину. Также, возможно небольшое припухание околоушных желез и покраснение в месте введения вакцины.
Фото сыпи после прививки КПК (корь, паротит, краснуха):
сыпь после КПК
Такая реакция не является поводом для паники. При появлении сыпи детям рекомендовано назначение антигистаминных препаратов. Следует отметить, что для снижения риска развития сыпи после проведения вакцинации, прием антигистаминных препаратов необходимо начать за два дня до вакцинации и продолжить не менее трех дней после ее проведения.
Дополнительно может быть рекомендован курс сорбентов (энтеросгель). Однако следует помнить, что временной промежуток между приемом сорбентов и других лекарств должен составлять не менее двух часов. Также рекомендован обильный питьевой режим.
Для снижения риска развития нежелательных эффектов, рекомендовано также, в первый день после вакцинации отказаться от прогулок и приглашения гостей. В дальнейшем, при отсутствии противопоказаний, прогулки разрешены.
При повышении температуры выше 37.5-38 градусов применяют жаропонижающие средства (парацетамол, ибупрофен). Аспирин противопоказан.
Противовирусные препараты, антибиотики, иммуноглобулины и т.д. при повышении температуры и появлении насморка после вакцинации не назначают.
Чаще всего, прививка КПК переносится легко или с небольшим повышением температуры, насморком и необильной сыпью. Тяжелые реакции аллергического генеза и другие осложнения от введения вакцины возникают крайне редко, как правило, при несоблюдении правил подготовки к вакцинации и введении препарата пациентам с наличием противопоказаний.
Истинными побочными эффектами от прививки, при которых необходимо немедленно обратиться к врачу, являются:
- высокая, резистентная к приему жаропонижающих средств, лихорадка;
- обильная сливная сыпь;
- судороги;
- мультиформная
эритема
;
- отит;
- бронхит и пневмония и т.д.
Можно ли гулять после прививки корь краснуха паротит?
Рекомендовано ограничить прогулки только в первый день после введения препарата.
Противопоказанием к прогулкам является наличие у малыша температурной реакции на вакцину. После стабилизации температуры, либо при хорошей переносимости вакцинации прогулки разрешены.
Куда ставится прививка корь краснуха паротит?
Вакцина вводится подкожно (под лопатку или в плечо). Некоторые вакцины (Приорикс) допускается вводить внутримышечно.
Введение внутривенно категорически запрещено для любой вакцины.
Можно ли заболеть паротитом, корью или краснухой, если сделана прививка?
Согласно статистике, около 15% детей после проведения первой вакцинации могут перенести корь, краснуху или эпидемический паротит. Однако, у привитых детей эти заболевания часто протекают в стертой форме и не приводят к развитию тяжелых осложнений.
Профилактика кори
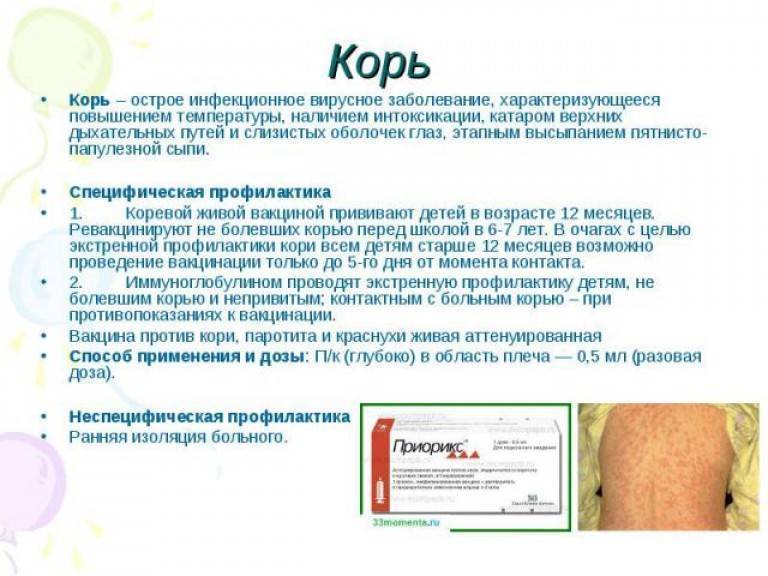
Основной метод профилактики кори — специфическая профилактика противокоревой вакциной. Современные вакцины обладают профилактической эффективностью в 95–98%.
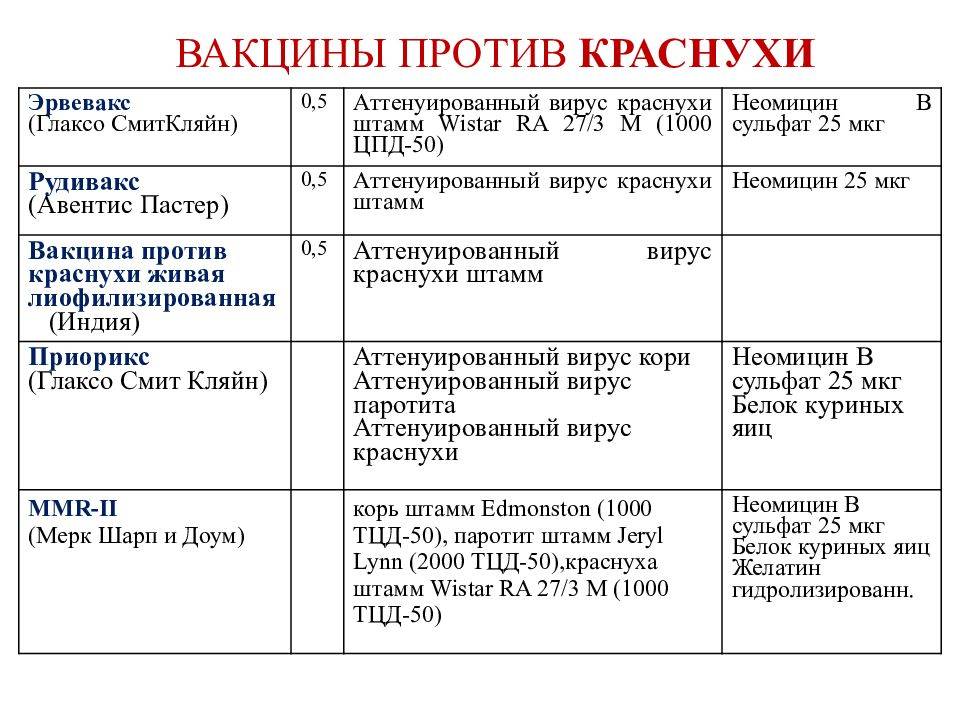
Современные вакцины национального календаря прививок:
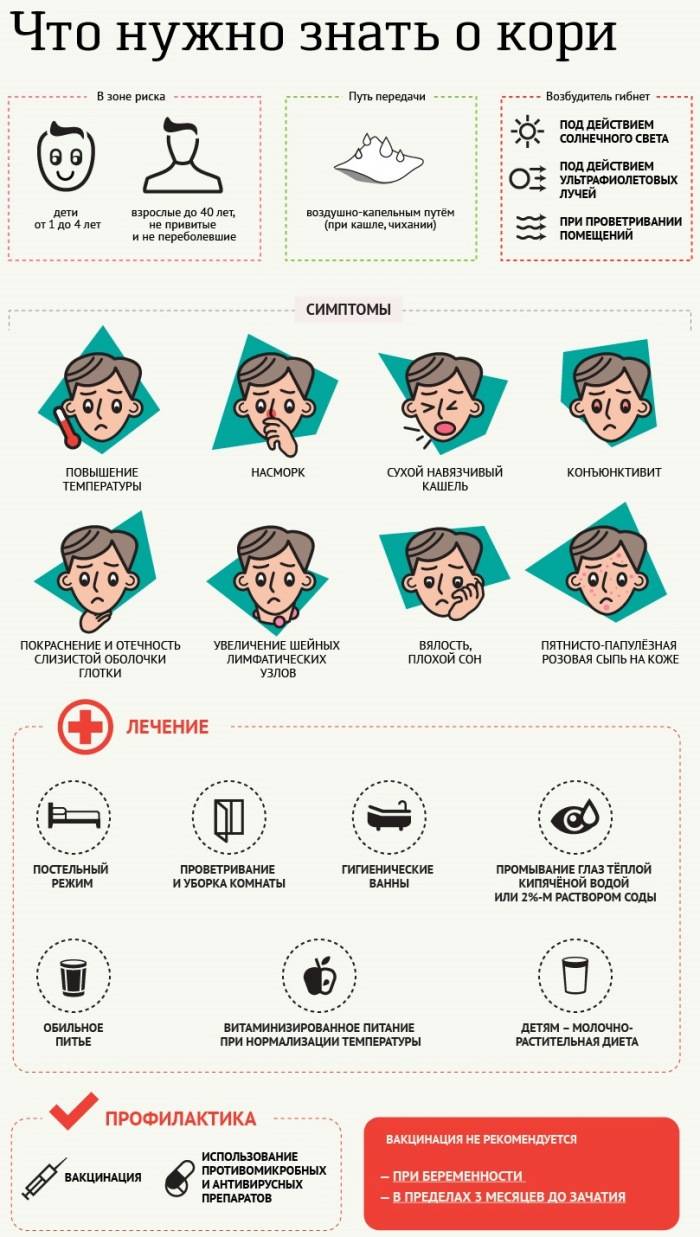
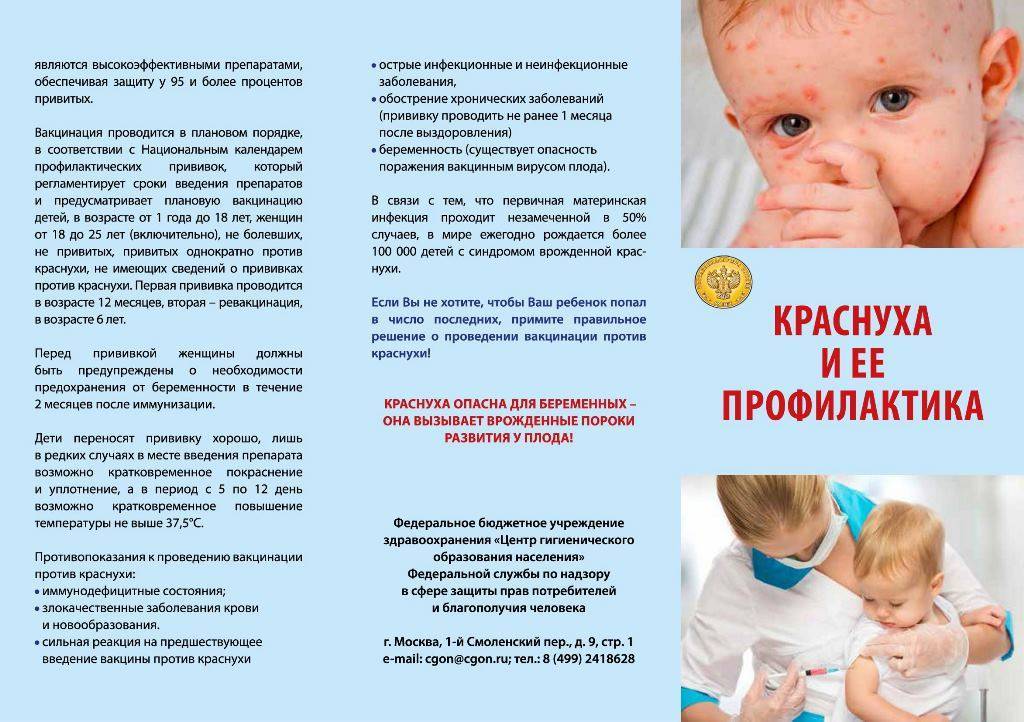
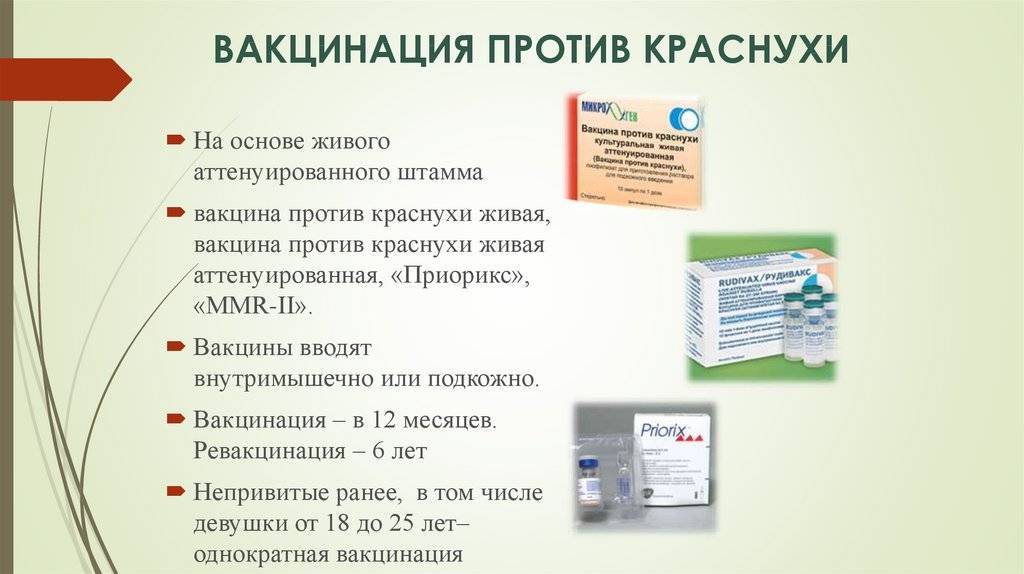
• Вакцина живая коревая культуральная сухая (Россия). • Рувакс живая вакцина против кори (Франция). • M-M-R-II живая вакцина против кори, эпидемического паротита и краснухи (Нидерланды). • Приорикс живая вакцина против кори, эпидемического паротита и краснухи (Бельгия).
Микрокапсулированная живая вакцина проходит в данный момент доклинические испытания, в стадии исследования находится ДНК-вакцина против кори. Коревая вакцина предназначена для плановой и экстренной профилактики кори. Плановые прививки проводятся детям в 12 месяцев и 6 лет, не болевшим корью.
Восприимчивых к кори взрослых тоже надо иммунизировать. Невосприимчивые люди — переболевшие корью, получившие 2 дозы вакцины или имеющие защитный титр противокоревых антител. Детей с бессимптомной фазой ВИЧ-инфекции иммунизируют вакциной против кори, эпидемического паротита и краснухи. Вакцинация показана также детям на поздней стадии ВИЧ-инфекции, так как корь у них протекает тяжело, а значительных побочных реакций при вакцинации не описано.
Вакцинация против кори противопоказана при первичной недостаточности клеточного иммунитета, во время беременности и при аллергических ГНТ на яичный белок или неомицин в анамнезе.
Восприимчивым к кори детям и взрослым в случае контакта с больным при отсутствии противопоказаний проводят иммунизацию живой коревой вакциной, но не позднее 72 ч после предполагаемого контакта. При большем сроке от момента предполагаемого инфицирования, а также ослабленным лицам или имеющим противопоказания к введению живой коревой вакцины показан нормальный иммуноглобулин человека. Иммуноглобулин, введённый внутримышечно в первые 6 сут после заражения, предохраняет от кори или облегчает её течение.
Метод неспецифической профилактики — ранняя изоляция больного с целью предупреждения дальнейшего распространения заболевания. Больные подлежат изоляции в течение 7 дней, при развитии осложнений — 17 дней от начала заболевания.
Детей не привитых и не болевших, контактировавших с больными корью, не допускают в детские учреждения в течение 17 дней с момента контакта, а получавших профилактически иммуноглобулин — 21 день. Первые 7 дней от начала контакта дети разобщению не подлежат.