Острые травматические язвы
Один из самых распространенных типов язв. Они болезненны и быстро заживают.
Наиболее частые причины:
- травмы;
- воздействие химикатов, электричества и тепла;
- неправильная чистка зубов;
- прикусывание языка или губ после анестезии;
- прямой контакт с очень горячей или холодной пищей.
- могут поранить язык и щеки острые, потрескавшиеся зубы.
Дети и пациенты с психическими расстройствами могут сами травмировать слизистую ротовой полости.
Неправильная чистка зубов
При протезировании могут образовываться пролежни, характеризующиеся острой умеренной болью, беловатым или желтоватым центральным сиянием, окруженным эритемой.
При прямом контакте с сильными щелочами и кислотами могут образоваться язвы, вызванные химическими ожогами. Язвы в полости рта часто связаны с ацетилсалициловой кислотой, ферментами поджелудочной железы, таблетками калия, бисфосфонатами, трихлоруксусной кислотой и некоторыми средствами гигиены полости рта, особенно у лиц с нарушениями глотания, которые приводят к длительному контакту веществ со слизистой оболочкой полости рта. Кроме того, химические ожоги слизистой оболочки полости рта могут быть вызваны употреблением кокаина.
Виды слизистого стула
Цвет и вид слизи в кале очень важен. Благодаря этому можно установить возможный диагноз и правильно оказать первую помощь ребенку. Основные виды слизистого стула:
- Зеленый кал со слизью. Зеленый стул со слизью у новорождённого считается нормой. Запах у кала кисловатый, консистенция натуральная, кашеобразная. Тревожным симптомом может служить резкое изменение запаха и нахождение пены. Возможные заболевания: Дисбактериоз, простуда, нехватка лактазы.
- Слизистые выделения в жидком кале. Жидкий стул со слизью — это признак дисбактериоза. Кал имеет обычный цвет и запах. Наличие прозрачной слизи и водянистый стул, может говорить, о неправильном введении прикорма и пищевой аллергии.
- Розовая слизь в кале. Розовый цвет слизистых выделений сообщает, о серьезных заболеваниях ЖКТ. При обнаружении кровянистых прожилок, необходимо как можно быстрее обратиться к врачу. В кале может наблюдаться непереваренное молоко или смесь. Розовый секрет сопровождается жидким стулом, рвотой, высокой температурой и болью во время кормления.
- Коричневая слизь в кале. Коричневая слизь говорит о примеси крови. Появляется это, при частых запорах ребенка. Если младенца беспокоят запоры, надо изменить меню кормящей мамы или заменить смесь. Дефекация может сопровождаться коричневой слизью при простудных заболеваниях, которые повышают лейкоциты. Прозрачные слизистые выделения в кале.
- Прозрачный секрет в малом объеме присутствует в кале всегда. Если цвет и запах слизистого стула у грудничка не поменялся, причин для паники нет. Тревожным симптомом служит частота стула. Понос с прозрачной слизью сообщает о дисбактериозе кишечника. Пищевая аллергия и ввод прикорма может дать такую реакцию. Если в течение трех дней после ввода нового продукта диарея не прекратилась, нужно пересмотреть режим питания ребенка.
- Желтый кал со слизью. Желтый цвет стула — это признак инфекции. Кал в этом случае жидкий и содержит пену. У ребенка поднимается температура, сильные колики, кожа ручек и ножек сухая. Нужно обратиться к врачу для получения необходимого лечения. Сдать кал на анализ.
- Белая слизь в кале. Прожилки белой слизи или белые комочки очень опасны. Они сообщают, о заражении организма ребенка паразитами. Кал может быть жидким или наоборот — густым с частыми запорами. Ребенок может отказываться от еды и испытывать боль во время кормления.
Симптомы кишечной инфекции у детей
Признаки заболевания разделяют на местные и общие. К последним относятся:
- высокая температура;
- недомогание;
- головная боль;
- обезвоживание.
Местные симптомы:
- поражения желудка и кишечника;
- диарея;
- боли в животе;
- рвота.
При тяжёлой форме острой кишечной инфекции у ребёнка могут развиться осложнения с различной симптоматикой:
- Нейротоксикоз: спутанность сознания, нервозность, судороги.
- Нарушение кровообращения: снижение давления, бледность и синюшность кожи, ухудшение работы сердца.
- Почечная недостаточность: снижение выработки мочи, боли в районе поясницы.
- Гиповолемический шок от обезвоживания: резкое похудение, пониженная температура, у младенцев — западение родничка.
- Кровотечения в органах ЖКТ.
Самые распространенные признаки, по которым можно определить инфекцию – это некоторые изменения поведения ребенка. Он становится сонливым, отказывается от еды, у него вялость.
Родителей всегда интересует, сколько дней длится заболевание. Вообще, не всегда болезнь начинается с высокой температуры. Часто сразу возникает рвота и небольшая боль в животе (первые 12 часов), а температура тела может даже снижаться. Рвота может быть до 30 раз. Сначала выходит пища, потом «вода», потом желчь. Под конец идет «пустая» рвота. Потом рвота проходит, ребенок вялый, аппетита нет. Может начаться лихорадка до 39℃ и водянистая диарея. За 2-7 дней диарея стихает, возвращается аппетит, улучшается общее самочувствие – ребенок выздоравливает. Все это время ребенок должен находиться под наблюдением специалиста и получать соответствующее лечение.
Болезнь может иметь инкубационный период. Первые симптомы могут появляться через 6-48 часов после заражения.
Уход за пуповиной
После рождения пуповина малыша фиксируется зажимом на расстоянии нескольких сантиметров от животика и крепко перевязывается в месте будущего пупочка малыша, после чего перерезается. Когда отпадает пуповина у новорожденного? Оставшийся небольшой участок пуповины самостоятельно отпадает в течение первых нескольких дней после рождения.
В месте отделения пуповинного остатка и появляется так называемая пупочная ранка. Как и любую другую рану, ее необходимо обрабатывать. Как это правильно делать, вам подскажет врач-педиатр, а мы дадим общие рекомендации.
Что нужно иметь для обработки пупочной ранки:
- Ватные палочки;
- Пипетка;
- Перекись водорода (раствор 3 %);
- Зеленка, марганцовка или спиртовой раствор хлорофиллипта.
Пошаговая обработка пупочной ранки
- Обработка обязательно производится после купания ребенка;
- Перед тем как обрабатывать пупок, необходимо тщательно вымыть руки;
- Смоченной в перекиси водорода (концентрация 3 %) ватной палочкой удаляют отделяемое из ранки и смазывают всю ее поверхность;
- Если отделяемого много и палочка им пропитывается, то для дальнейшей обработки берут новую;
- Если в ранке есть остатки перекиси водорода, то их удаляют чистой сухой ватной палочкой;
- На заключительном этапе ранка смазывается зеленкой, марганцовкой или хлорофиллиптом.
Если вы заметили выделения из ранки или покраснение кожи вокруг нее, то обработка должна проводиться 2 раза в сутки (утром и вечером), также необходимо уведомить об этом патронажную медсестру или врача.
Гигиена новорожденного с незажившей пупочной ранкой
До тех пор, пока ранка не зажила, необходимо минимизировать риск контакта кожи пупка с бактериями.
Для предотвращения попадания в ранку инфекции проводят следующие мероприятия:
- В воду для купания добавляют раствор марганцовки (до бледно-розового цвета) или морскую соль;
- Смена распашонок и ползунков обязательно производится минимум раз в день, даже если одежда малыша не запачкалась;
- Пупочная ранка не должна закрываться подгузником, чтобы не мокнуть, также на ней не должно быть повязок, резинок и давящей одежды;
- Все белье ребенка после стирки и высыхания проглаживают утюгом.
При соблюдении гигиенических рекомендаций и правил обработки ранки заживление пупка происходит не позднее чем через 10 – 14 дней после рождения.
Преимущества нашей клиники
Многопрофильная клиника «Энергия здоровья» – это опытный персонал и самое современное оборудования для диагностики и лечения различных заболеваний. Мы предоставляем каждому клиенту медицинские услуги высокого качества, которые включают:
- подробное обследование для точного определения причины жалоб;
- консультации узких специалистов непосредственно в клинике, а также общение с зарубежными врачами при необходимости;
- комплексное лечение, подобранное в соответствии с показаниями и индивидуальными особенностями организма;
- малые хирургические операции непосредственно в клинике;
- собственный дневной стационар для максимального удобства;
- составление реабилитационных программ;
- доступные цены и обслуживание в рамках ДМС.
Полинейропатия – это опасное осложнение многих состояний и заболеваний. Не стоит надеяться, что симптомы ограничиваются простым покалыванием, со временем состояние будет ухудшаться. Не затягивайте с обращением к врачу, запишитесь на консультацию к неврологам клиники «Энергия здоровья».
Симптомы
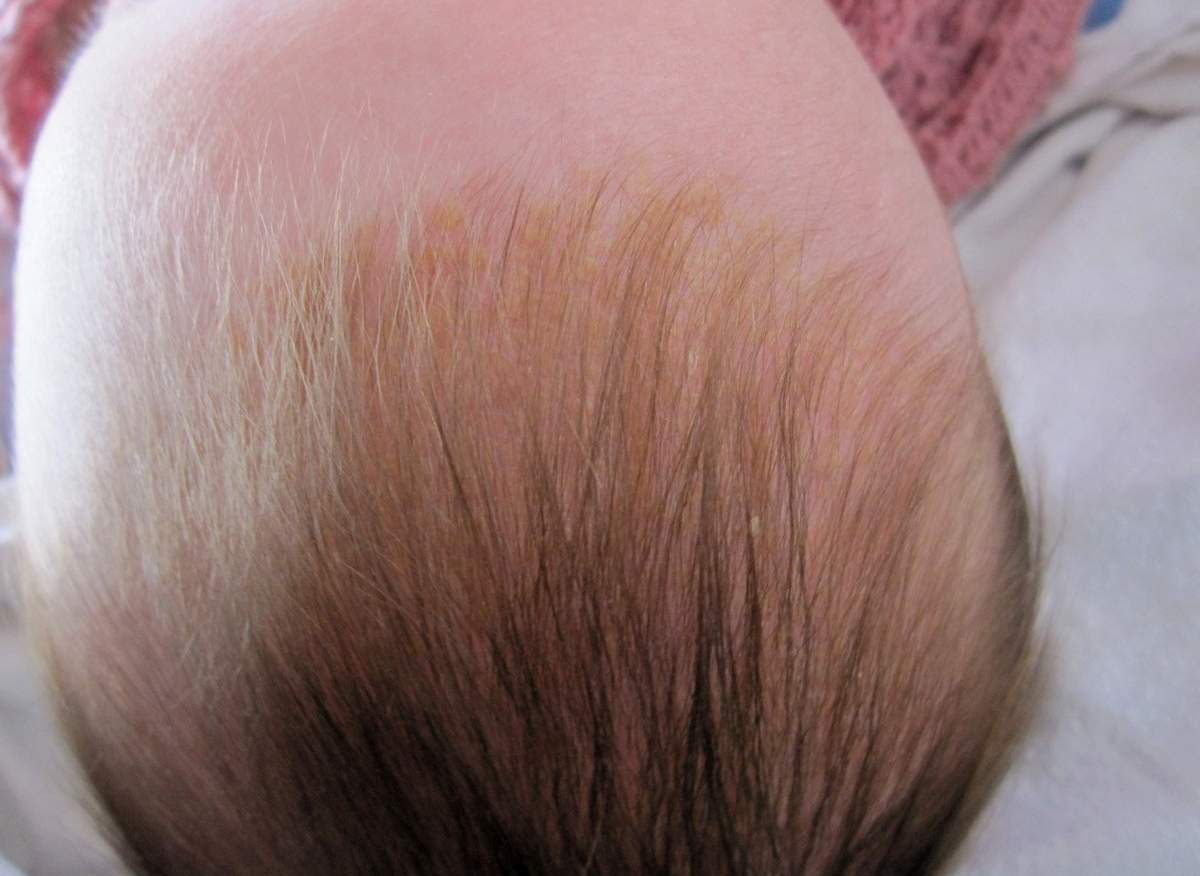
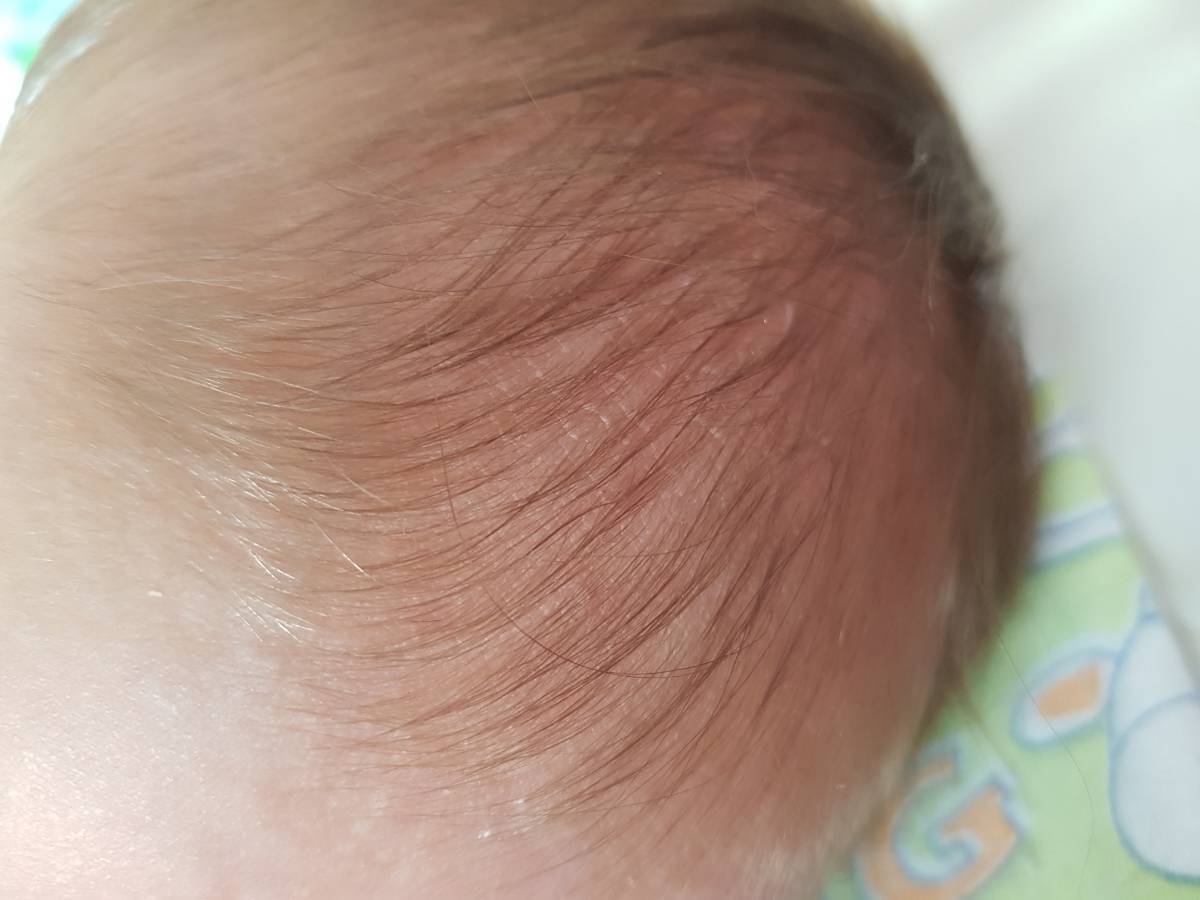
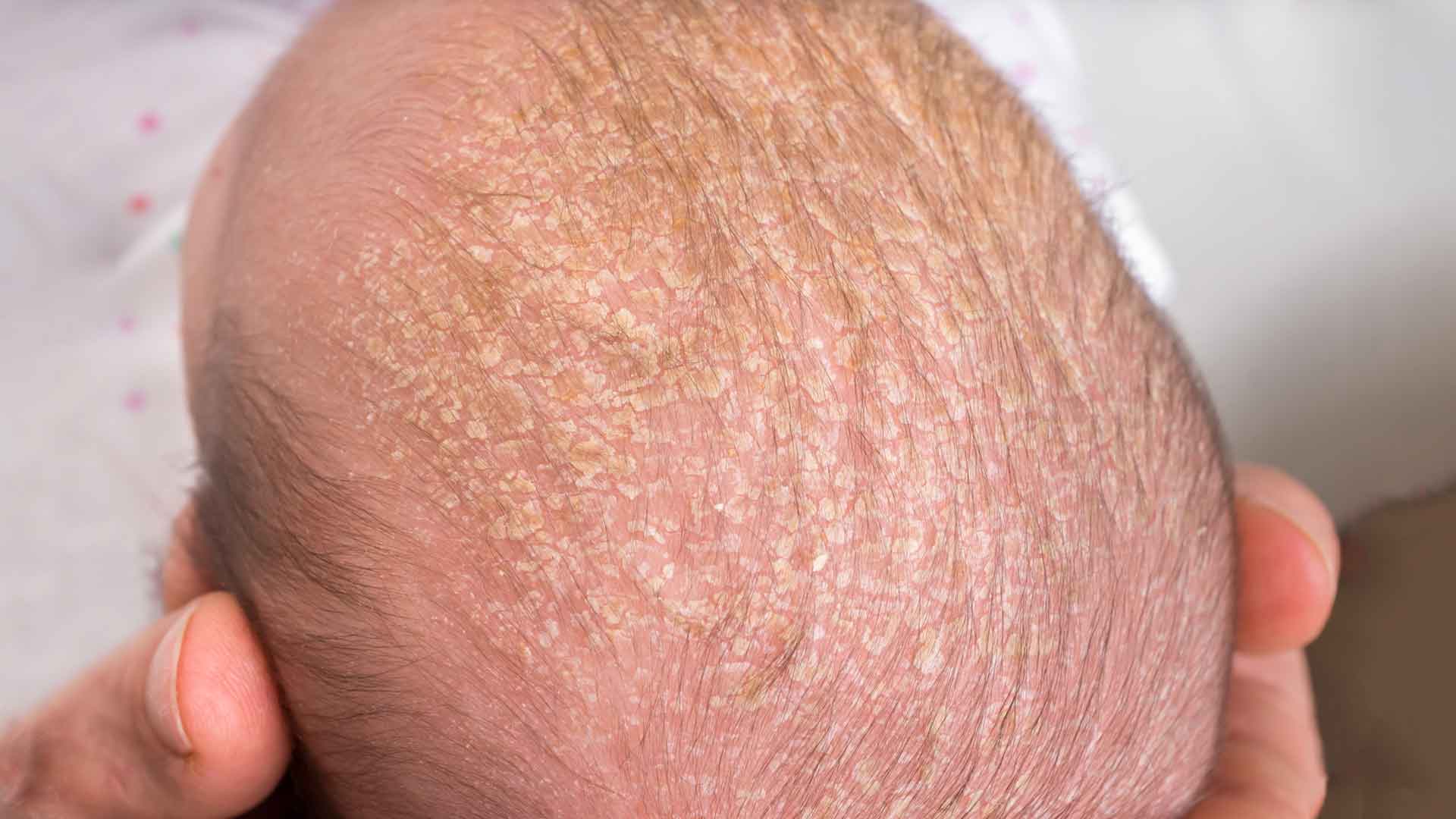
Себорейные корочки у каждого ребёнка имеют различные формы и размеры. Они могут быть объединены в пучки, чешуйки, или располагаться далеко друг от друга на туловище.
Пострадавшие области имеют один или несколько из нижеуказанных симптомов:
- Толстая корочка или бляшка на голове грудничка. Иногда она есть на ушах, веках, бровях, носу, шее, паху или в подмышках.
- Сальные пятна на коже, покрытые жёлтой или белой чешуёй.
- Перхоть у грудничка.
В очень немногих случаях у малышей с себореей шелушится кожа, которая зудит и выглядит немного покрасневшей. У некоторых младенцев даже встречается потеря волос. Хотя волосы, как правило, вырастают заново после того, как себорея ушла.
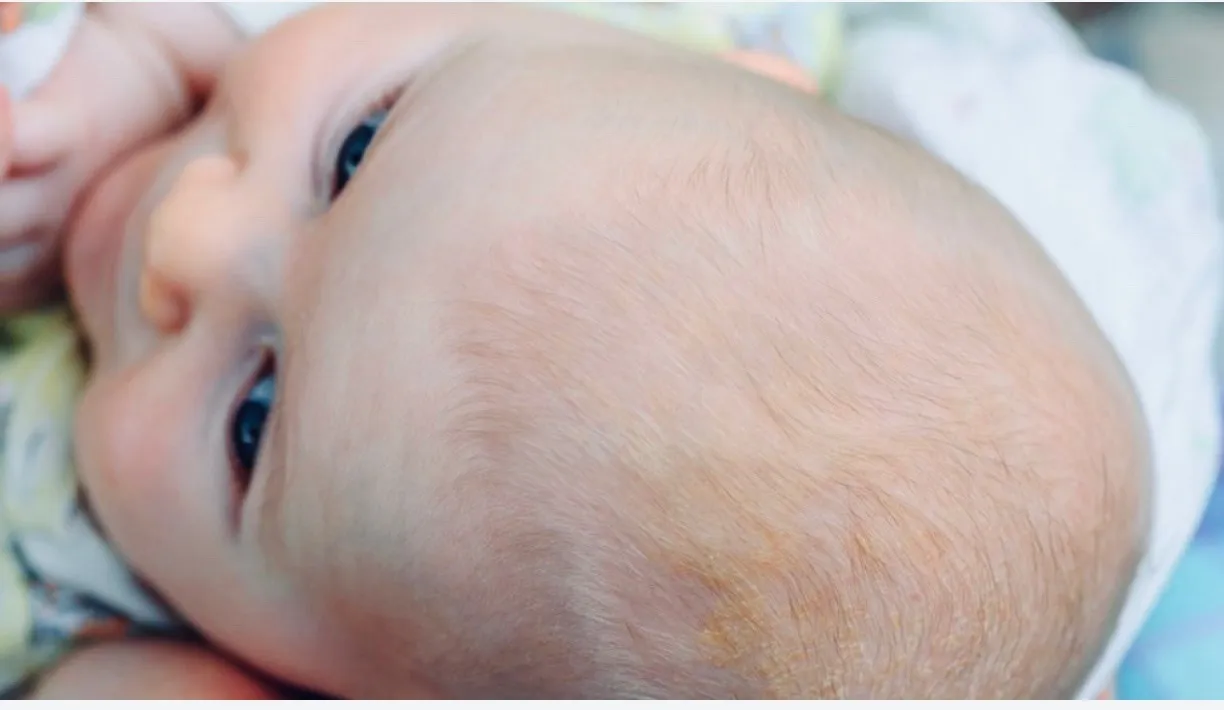
Степени у новорождённых и деток постарше (с фото)
По степени развития, себорейный дерматит у грудничков бывает трёх форм, каждая из которых имеет свою характерную симптоматику.
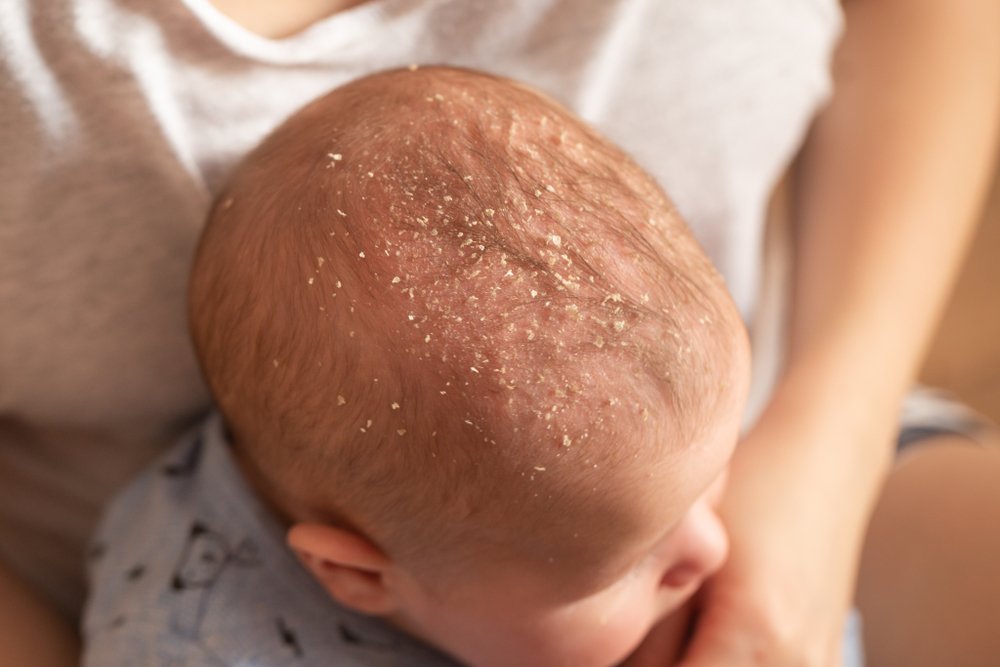
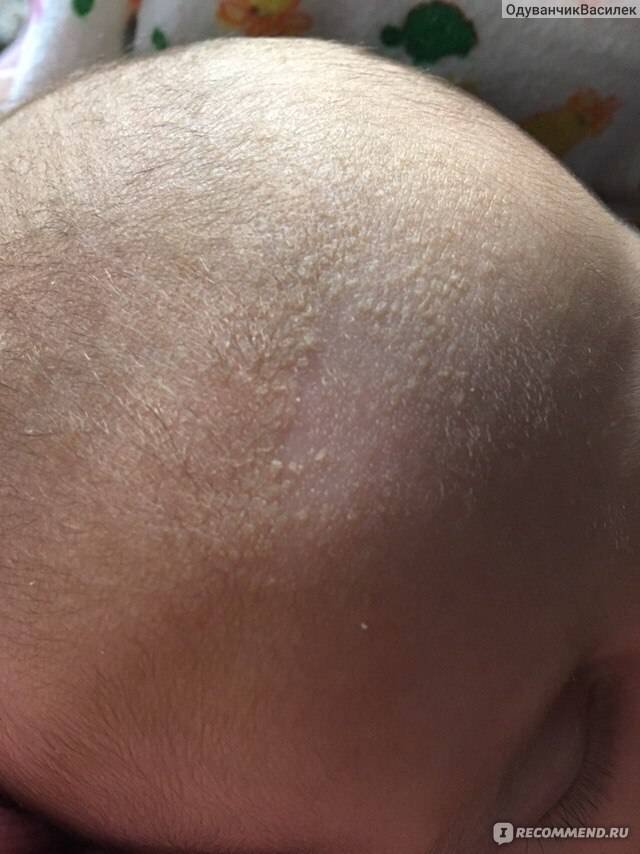
Лёгкая форма гнейса у младенцев.
Белые или желтоватые корочки присутствуют только у малыша на голове — в области темени, макушки. Редко распространяются на лицо (лоб, щёки) и участки кожи за ушами. Кроха чувствует себя хорошо, корочки его никак не беспокоят. В этом случае достаточно научиться безболезненно удалять их, а также соблюдать правила питания и гигиены. Медикаментозного лечения лёгкая форма себорейного дерматита у детей раннего возраста не требует. Могут использоваться только специальные средства для купания, различные масла и кремы для размягчения корочек.
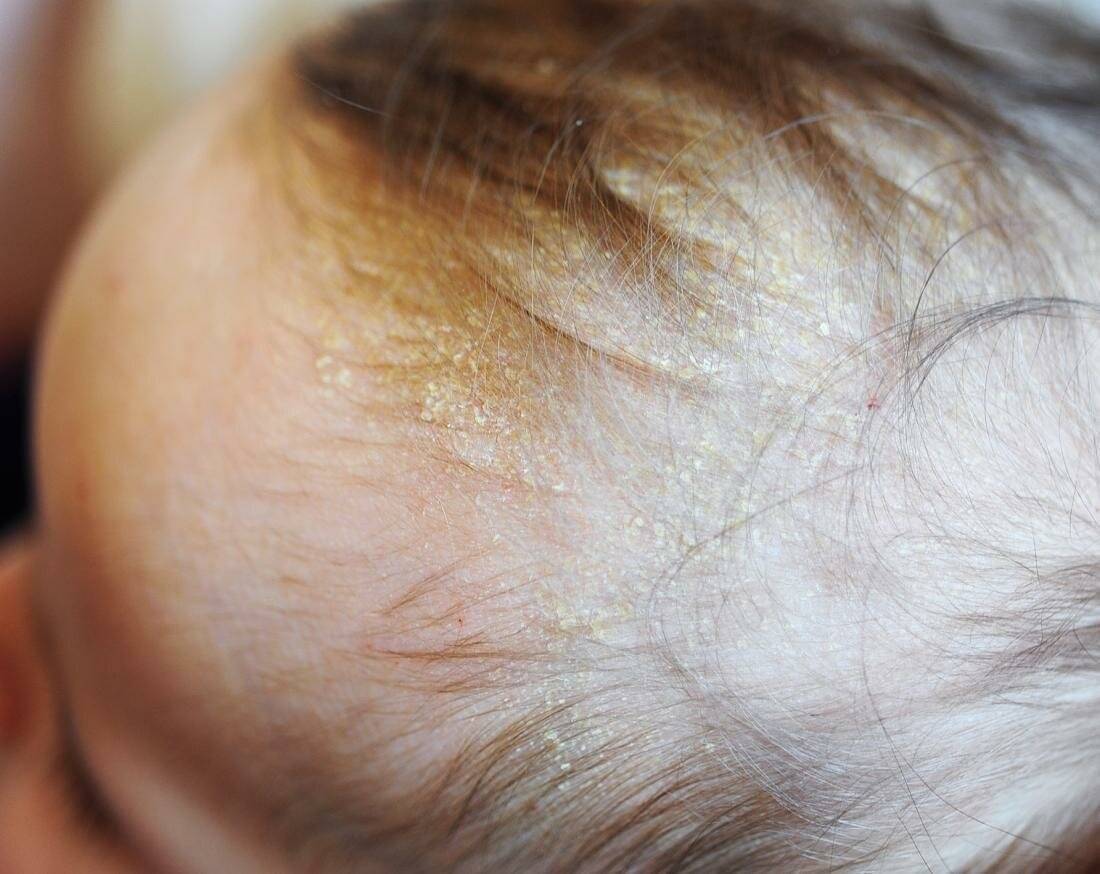
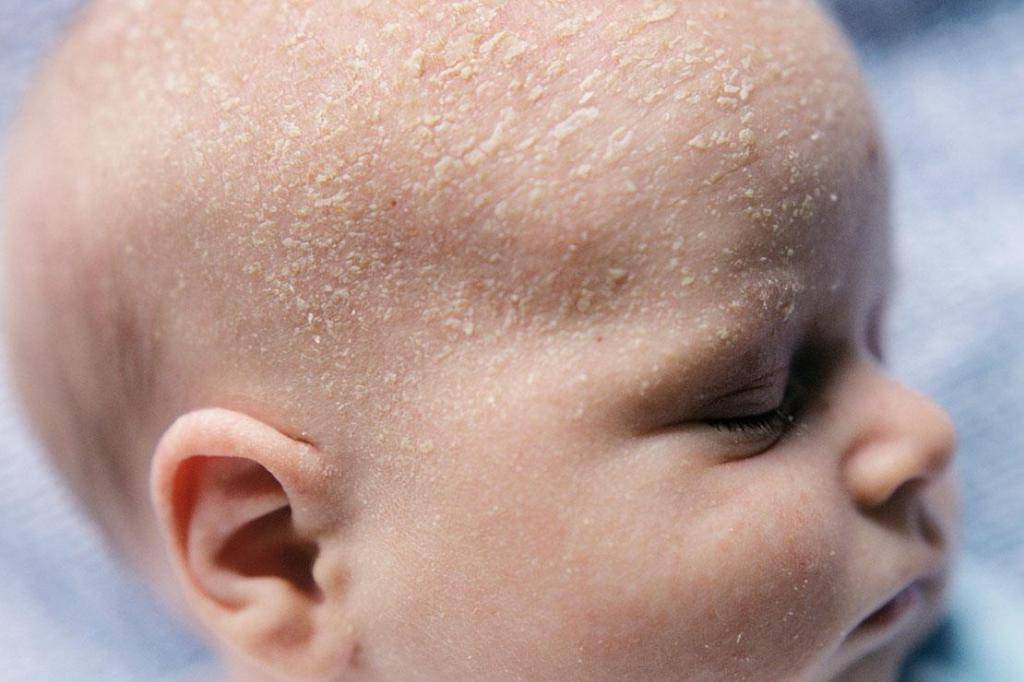
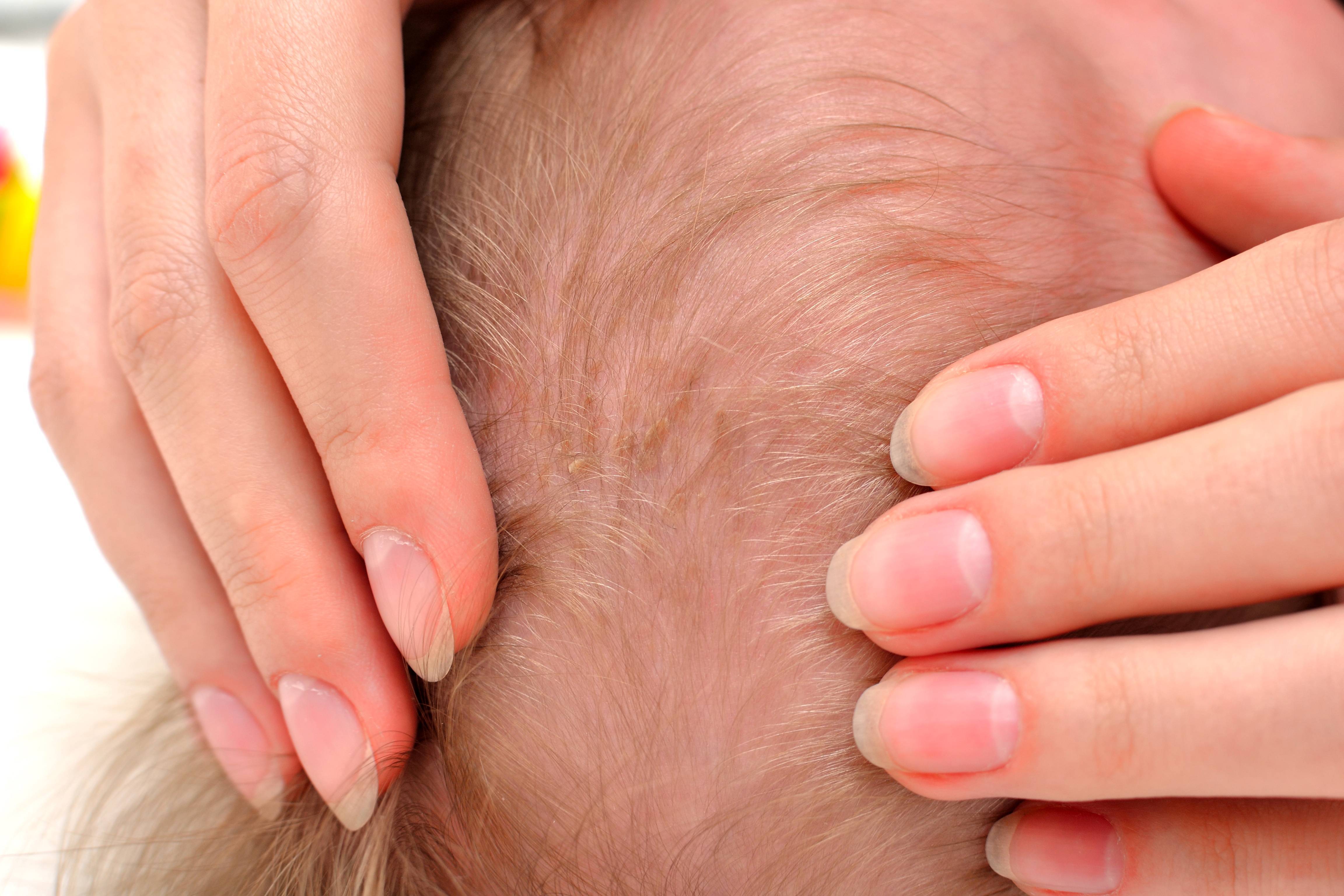
Гнейс средней степени тяжести.
Чешуйки появляются на кожных покровах шеи и конечностей, могут быть на ушах и губах, бровях и ресницах, в подмышечных впадинах, в местах пеленания и физиологических складок. Корочки утолщаются, приобретают жёлтый или коричневатый оттенок. Кожа под ними воспаляется и краснеет. Ребёнок становится беспокойным, могут наблюдаться нарушения пищеварения — срыгивания, понос. Исходя из симптоматики, предполагается осложнение течения заболевания грибковой инфекцией или аллергией. При средней форме развития себорейного дерматита уже речь не идёт о физиологическом состоянии: здесь требуется диагностика причин возникновения гнейса и комплексное лечение в зависимости от этиологии заболевания.
Тяжёлая форма себорейного дерматита у грудничков.
Чешуйки распространяются на всю волосистую часть головы (может наблюдаться потеря волос, но они отрастают после лечения), сливаясь и образуя один сплошной шелушащийся корж. Кожа под корочками трескается и воспаляется, на ощупь горячая (может даже повышаться температура тела). Из трещин сочится экссудат, имеющий неприятный запах. Малыша беспокоит зуд, он испытывает болевые ощущения, плохо ест и спит, плохо набирает в весе. Это признаки присоединения бактериальной инфекции, которая требует незамедлительной антибактериальной терапии. Плюс обязательно нужно проводить диагностику природы заболевания и назначать мероприятия по устранению причин его возникновения.
Себорейный дерматит у детей старше года и у подростков никак не связывают с его появлением в младенческом возрасте.
Заболевание характеризуется не только чешуйками и воспалением кожи под ними, но и появлением гнойничковых высыпаний, угревой сыпи, физическим и психическим дискомфортом.
Причины его возникновения здесь определяются путём дифференциальной диагностики и могут быть связаны как с гормональным дисбалансом в организме (сопровождающимся изменением качества и продуцирования кожного сала), так и с нарушением метаболических процессов, аллергическими реакциями, вызывающими воспаления кожных покровов. Соответственно и лечение подбирается, исходя из результатов диагностики.
Прогрессирующий гнейс с периодами обострений и ремиссий врачи часто диференцируют с атопическим дерматитом
Осложнения
Хотя перхоть относится к доброкачественным состояниям, при интенсивной работе сальных желез патогенность грибов Malassezia globosa возрастает. Если не заниматься устранением проблемы, в дальнейшем могут развиться такие осложнения, как:
- Себопсориаз. Это нулевая стадия псориаза, которую характеризует сильное шелушение на всех участках волосяного покрова: ресницы, голова, брови. Процесс сопровождается образованием бляшек на туловище.
- Себорейный дерматит – это хроническое заболевание воспалительной природы происхождения. Особенно выражено он проявляется у ВИЧ- инфицированных лиц.
- Пиодермия относится к гнойничковым заболеваниям кожи. Сильнейший зуд, который отмечается при перхоти, заставляет ребенка расчесывать кожу. Появление микротравм способствует занесению инфекции. Поэтому на коже появляются гнойники разной величины: от фолликулов до абсцесса.
- Выпадение волос при обильной перхоти объясняется тем, что чешуйки перекрывают доступ к кислороду. В результате фолликул недополучает питание, поэтому волосы секутся и выпадают. Перхоть может привести к гибели луковиц, а это грозит облысением.
- Атерома или киста сальной железы, образуется из-за нарушения оттока секрета.
Кроме перечисленных последствий, перхоть доставляет подростку существенный дискомфорт, и нередко превращается в социальную проблему. У ребенка формируются разные комплексы, он становится замкнутым, избегает общения со сверстниками.
Острые язвы при вирусной инфекции
Клиническое течение простого герпеса в полости рта зависит от того, является ли инфекция первичной или вторичной.
- Первичный герпес называется герпетическим гингивостоматитом. Может протекать бессимптомно или в легкой форме у молодых пациентов и пожилых людей, вызывая более серьезные общие симптомы. Болезнь начинается с гингивита и через 2–3 дня образуются волдыри, которые разрываются и образуют болезненные сливные язвы, покрытые желтоватой пленкой, обычно на губах, языке, слизистой оболочке рта, нёбе и глотке. Язвы заживают спонтанно в течение 10 дней, но в то же время процесс чреват лимфаденитом, нарушением глотания и неприятным запахом изо рта.
- Простой герпес – вторичный тип инфекции. Характеризуется волдырями и язвами на губах, которые спонтанно заживают коркой в течение 7–10 дней. Необычные вторичные инфекции, вызванные вирусом простого герпеса, на слизистой оболочке полости рта (ороговевшие десны и твердое небо) представляют собой очень болезненные язвы, которые спонтанно разрешаются в течение 7–10 дней.
В случае ветряной оспы, в зависимости от тяжести заболевания, на небе могут появиться волдыри. У взрослых стойкий вирус в нервных ганглиях может реактивироваться, вызывая мононевропатию и полинейропатию герпеса зоостера. Наиболее частое последствие этой инфекции – постгерпетическая невралгия.
Инфекция вирусом Коксаки имеет 2 клинических проявления в полости рта.
- Герпангина, представляет собой системную инфекцию, которая чаще всего поражает детей. Проявляется лихорадкой и болью в горле из-за волдырей во рту, которые спонтанно исчезают в течение 4–5 дней.
- У детей школьного возраста часто развивается заболевание рук, ног и рта, характеризующееся герпетической сыпью в полости рта, на ладонях и подошвах, которая спонтанно проходит в течение недели.
Одно из проявлений вирусной инфекции Эпштейна-Барра – инфекционный мононуклеоз, характеризующийся лихорадкой, язвами во рту, петехиями неба и системными симптомами.
У пациентов с ослабленным иммунитетом хронические язвы слизистой оболочки полости рта могут быть вызваны цитомегаловирусом. Вирус кори вызывает поражение под названием пятна Коплика, гингивит и перикоронит с системными симптомами при системной инфекции.
Острые язвы при Болезни Бехчета
Болезнь Бехчета – системный васкулит – характеризуется язвами полости рта и половых органов, повреждениями кожи, зрения, опорно – двигательного аппарата, сердечно – сосудистой системы, пищеварительной системы. Патология сопровождается неврологическими симптомами.
Болезнь чаще всего встречается у людей в возрасте от 20 до 40 лет из-за взаимодействия между генетическими, экологическими, инфекционными, иммунологическими и гематологическими факторами. Большие, маленькие или герпетиформные язвы появляются в полости рта, обычно на слизистой оболочке рта, деснах, губах, мягком небе и глотке. Это первый симптом заболевания.
Какое проводится лечение?
Желтые корочки, вызывающие тревогу у мамы, не представляют опасности для жизни крохи.
Лечение себореи не предусматривает серьезных медицинских мероприятий, в большинстве случаев она со временем просто исчезает. Быстро избавиться от неприятного образования поможет снижение плотности и сухости корочек.
Педиатры рекомендуют следующие процедуры:
- Смазывать чешуйки на голове у грудничка, за ушами, на лбу и на бровях очищающими маслами. Аптеки предлагают различные виды масел: миндальное, примулы, персиковое, жожоба, оливковое. Масла продаются в обычных пузырьках и в виде спреев.
- Обрабатывать места скопления высыпаний (за ушками, на бровях, на лбу) очищающими гелями, кремами, эмульсиями. Под их воздействием корочки смягчаются, их не приходится вычесывать, достаточно хорошо промыть голову ребенка и снять остатки руками. Кроме того, в состав гелей и кремов включены вещества, регулирующие работу сальных желез. Выделение излишков сала уменьшается и «панцирь» не образуется. Хорошо действуют препараты французского производства: D.S. Uriage и Mustela Stelaker. Наносите средства на ночь, а утром тщательно смывайте.
- Мыть кроху антисеборейными шампунями. Шампуни наносятся на влажные волосы, втираются так, чтобы образовалась густая пена. Подержав 5 минут, вымойте малыша. Используйте марку «Фридерм», содержащую противогрибковые вещества.
- Применяйте дерматологические кремы. Препарат следует втирать в сухую кожу головы до 2-х раз в день, не смывать. Лучший детский крем – Bioderma Sensibio DS+. Действует против микробов и восстанавливает нормальную работу сальных желез.
ЧИТАЕМ ТАКЖЕ: сыпь у грудничка на лице, голове и ушах: причины и методы лечения
Любой из лечебных препаратов применяйте только после назначения врача, и не чаще двух раз в неделю. Продолжительность лечения – 1-2 месяца. Если вы опасаетесь искусственных составов, обратитесь к народной медицине, у которой есть свои, давно наработанные методы борьбы с себореей. Мы предлагаем самый распространенный метод народного избавления от неприятного явления.
Какие народные средства помогают?
Основным народным способом лечения недуга служит использование растительных масел: облепихового, подсолнечного, оливкового. Масла размягчают корочки, затем их аккуратно вычесывают. Процесс проходит так:
- Обильно смажьте пораженное место маслом и оставьте его на 20 минут. Перед процедурой не увлажняйте волосы малыша, кожа должна быть сухой.
- Для хорошего размягчения корки следует надеть на голову крохи шапочку из тонкого трикотажа.
- Возьмите мягкую щетку и бережно удалите корочки с головы и за ушами.
- Промойте волосы и голову крохи шампунем, чтобы удалить остатки масла.
- Если после мытья чешуйки еще остались, надо взять чистую щетку и вычесать их.
Такой же народный метод, помогающий убрать чешуйки, подойдет для обработки дерматита на бровях и за ушками. Если у вашего сокровища длинные волосы, постригите их перед процедурой, чтобы они не мешали. Проследите за действием крема или шампуня. Если проявится аллергическая реакция, немедленно смойте средство, откажитесь от применения этого шампуня или геля, попробуйте другую марку.
ИНТЕРЕСНО: как правильно чистить ушки новорожденному?

Что делать категорически нельзя?
Предупреждение нетерпеливым мамам и тем, кого волнует эстетический вид вашего чада: категорически запрещается сдирать корочки или снимать их с сухой кожи. Такое удаление только провоцирует образование новых чешуек. Проводя «варварскую» процедуру, вы можете поранить кожные покровы. Образовавшаяся ранка спровоцирует инфицирование, положение ухудшится.
Купание малыша
Купать новорожденного, если нет других рекомендаций педиатра, вы можете с первого дня дома (если вы не начали проводить процедуру купания еще в роддоме).
Выберите удобное для себя время, когда малыш не спит, не голоден, не ведет себя беспокойно и не выглядит уставшим. Чаще всего купание в ванночке проводят в вечернее время перед сном, но вы не должны руководствоваться общими нормами — выбирайте время, которое подходит именно вам! Помимо поддержания гигиены малыша, купание — это еще один момент вашей близости с ребенком, установления контакта с ним, выработки доверительности, возможность лучше понять собственное чадо, научиться читать его сигналы. Пусть это будут приятные минуты для вас обоих!
Правила купания малыша
Водные процедуры проводятся ежедневно; купать новорожденного с мылом и другими средствами достаточно 2 – 3 раза в неделю;
Длительность купания может составлять 5 – 8 минут для самых первых процедур и увеличиваться к месяцу жизни до 15 минут;
Температура воздуха в помещении при купании — 20 – 22°;
Температура воды — около 37° (не забывайте, что дети разные, кому-то понравится более прохладная, кому-то более теплая вода — ориентируйтесь на то, как ведет себя ваш малыш, и выбирайте оптимальный температурный режим);
Если обычная проточная вода в вашем доме чистая, без примесей и запахов, используйте ее для купаний; в остальных случаях воду лучше прокипятить или отфильтровать;
В воду хорошо добавлять марганцовку до момента заживления пупочной ранки (вода должна приобрести бледно-розовый цвет) или морскую соль, после — настои трав (ромашка, череда, шалфей, календула, кора дуба); беспокойному малышу можно добавить отвары хвои, лаванды, мяты или мелиссы;
Для процедуры вам понадобятся: детское мыло, детский шампунь, детская мочалка или мягкая рукавичка, водный термометр, ковш с подготовленной водой для ополаскивания, мягкое полотенце или пеленка для вытирания малыша;
Медленно и аккуратно опустите малыша в воду по плечи, голова и шея должны быть над водой; держите его левой рукой, голова малыша лежит у вас на согнутом локте, левый палец руки лежит на левом плече малыша, остальные пальцы — в левой подмышке (звучит сложнее, чем есть на самом деле, скорее всего, природный инстинкт сам подскажет вам эту комбинацию!);
Можно использовать специальную горку или ванночку-вкладыш — они поддерживают голову ребенка и надежно фиксируют его тело, значительно облегчая процедуру мытья;
Моем малыша чистой водой: волосики, кожу за ушами, шею, руки, подмышки, грудь и бока, паховую область, — уделяя особенное внимание складочкам; девочкам аккуратно промываем промежность ватным тампоном, мальчикам — складочку под крайней плотью;
Выкупанного малыша ополаскиваем из ковша чистой водой;
Чистого малыша кладем на полотенце и осторожными промокательными движениями просушиваем волосы, уши, грудь, спину, складочки;
Когда кожа полностью высохнет, можно обработать пуповину, подстричь ноготки, пока они мягкие после купания, смазать складочки средствами по уходу и места, где есть опрелости, специальными кремами от пеленочного дерматита. Теперь можно одеть малыша и накормить: расслабленный от воды, сытый и довольный, он должен крепко уснуть.
Теперь можно одеть малыша и накормить: расслабленный от воды, сытый и довольный, он должен крепко уснуть.
Какое проводится лечение?
Для устранения признаков себореи следует пользоваться любым из средств:
- шампуни рекомендуется применять их в первую очередь, т. к. часто данной меры достаточно для нормализации состояния кожи;
- используют специальные средства: гели, кремы, эмульсии, в данном случае не только очищается волосистая часть головы, но еще и восстанавливается работа сальных желез, устраняется сухость, преимуществом данных препаратов является отсутствие необходимости в механическом воздействии, т. к. чешуйки размягчаются под влиянием активных веществ, их нужно будет удалить руками во время мытья головы;
- применяют масла разных видов: жожоба, оливковое, миндальное и др.;
- дерматологические кремы, действие которых направлено на восстановление ряда процессов в структуре кожи: нормализация работы сальных желез, обеспечение антибактериального эффекта и т. д., применяют их наряду со специальными средствами, что позволяет исключить риск образования чешуек повторно.

Какие народные средства помогают?
Молочные корочки на голову убирают разными методами:
- используют не косметические, а растительные масла, наносятся они на сухую кожу головы, после обработки нужно оставить средство на 20 минут, допускается тепловое воздействие, для чего ребенку надевают трикотажную шапочку, затем путем вычесывания убирают чешуйки, а масло смывают шампунем;
- применяют жирный крем, наилучшим является средство для детей, принцип нанесения такой же, что и в случае с растительным маслом, но использовать шапочку необязательно, т. к. крем характеризуется плотной структурой, что обеспечивает усиленное воздействие.
Что делать категорически нельзя?
Запрещается удалять наросты без подготовки – прямо с сухой кожи. В этом случае возникнут ранки, может произойти вторичное инфицирование. Кроме того, данный метод спровоцирует появление неприятных ощущений у ребенка, т. к. бляшки крепятся достаточно прочно на волосистой части головы. Механическое воздействие без увлажнения жировыми компонентами или специальными средствами может привести к образованию еще большего количества корочек.
Профилактические меры
- Увлажняйте воздух в комнате. Грудной ребёнок с себореей часто имеет другие проявления, связанные с сухой, легко раздражающейся кожей.
Используйте увлажнитель в комнате ребёнка для поддержания оптимальной влажности воздуха, чтобы кожа ребёнка не становилась слишком сухой;
- Увлажняйте кожу головы малыша после мытья. Нанесение увлажняющего крема, пока голова ещё слегка влажная и тёплая после купания, поможет удержать влагу в коже, не допустив сухости и шелушения. Применяйте мази или лосьоны, специально разработанные для нежной кожи грудных детей.
- Питание ребёнка. Корочка в некоторых случаях вызывается аллергией на молочную смесь. Если у ребёнка обнаружились красные высыпания на лице, или у него, в дополнение к себорее, диарея и другие симптомы аллергии, проконсультируйтесь с доктором. Он подскажет, как перейти на смесь, более подходящую для вашего ребёнка.
Себорейный дерматит может исчезнуть в течение нескольких месяцев, а затем внезапно появиться. Но выполняя описанные выше шаги, вы сможете это контролировать.
https://youtube.com/watch?v=mUTCGS_jhdw
Причины корок в носу у взрослых и детей
Самая распространенная причина образования корочек – это нарушение водного баланса слизистых из-за слишком сухого воздуха, частого и неправильного применения лекарственных препаратов, в частности, сосудосуживающих средств при рините. Пересушенные слизистые не могут выполнять свое основное задание — транспортировать слизь по носовым ходам, поэтому процесс замедляется. В результате возникает воспаление в носу и околоносовых пазухах. Подобным образом слизистые оболочки реагируют и на переохлаждение организма.
Кроме этого, корочки образуются при следующих проблеммах:
- Болезнях носа и околоносовых пазух (различные формы ринитов).
- Аллергических реакциях. Сухие слизистые в носу, как и обильные выделения слизи из носа, часто бывают ярким проявлением реакции организма на аллергены.
- Заболеваниях эндокринной системы. К пересушиванию приводит повышенный уровень сахара при диабете. Чем выше показатели глюкозы в крови, тем суше слизистые.
К прочим причинам образования корок в носу относятся:
- врожденные или травматические повреждения носовой перегородки;
- хронические заболевания верхних дыхательных путей;
- гормональные изменения;
- воздействие пара в бане или сауне;
- вдыхание вредных веществ;
- переезд в другую климатическую зону;
- сосудистые изменения;
- нервные расстройства.
Об образовании корок свидетельствуют нарушенное обоняние, заложенность носа и неприятный запах. Ощущается дискомфорт на слизистых, их стянутость, возникают очаги раздражения и эрозии. В горле чувствуется сухость. Появляются жалобы на головную боль и храп по ночам.
Причины возникновения корочек
Отмечают внутренние факторы, провоцирующие образование характерных бляшек:
- не до конца сформированная функция сальных желез – они работают слишком интенсивно, в результате выделяется избыточное количество секрета, но происходит это лишь на тех участках, где локализуется больше желез;
- активизация дрожжеподобных грибков, которые находятся на коже любого человека, поэтому не являются патогенной микрофлорой, но на фоне повышенного выделения секрета сальных желез результаты их жизнедеятельности проявляются сильнее, т. к. в таких условиях происходит образование корочек, а иммунитет грудных детей сформирован еще не полностью, поэтому отсутствует барьер для разрастания бляшек;
- изменение гормонального фона;
- повышенная потливость, как патологический процесс, развивающийся вследствие возникновения других заболеваний, а еще при регулярном перегреве у ребенка начинают образовываться бляшки, что тоже является следствием повышения потливости, но в данном случае этот процесс – результат внешних факторов, которые легко устранить;
- регулярное, как и крайне редкое, мытье способствует образованию бляшек, это происходит по причине отсутствия защитной пленки на наружных покровах, при частом контакте с мылом или шампунем кожа не успевает восстанавливаться, что приводит к нарушениям естественных процессов, а при редком мытье ребенка секрет, продуцируемый сальными железами, не удаляется, происходит его наслоение, в результате появляются корочки;
- применение агрессивных косметических средств по уходу: шампуней, гелей, жидкого мыла, в данном случае кожа пересушивается, нарушается и без того несовершенная работа сальных желез;
- недостаток жидкости в организме, если ребенок находится на грудном вскармливании, можно давать ему немного воды – по 1 ч. л.;
- нарушение диеты женщины в период лактации, под запретом должны быть сладкие, соленые, острые и жирные блюда (в течение первых месяцев жизни ребенка);
- стресс, причем к появлению негативных признаков может привести даже кратковременное нервное перенапряжение, т. к. ЦНС еще не до конца сформирована;
- ошибки при введении прикорма, что провоцирует развитие аллергии;
- дисбактериоз на фоне приема антибактериальных препаратов;
- нарушение обмена веществ, в результате меняется работа большинства систем организма.
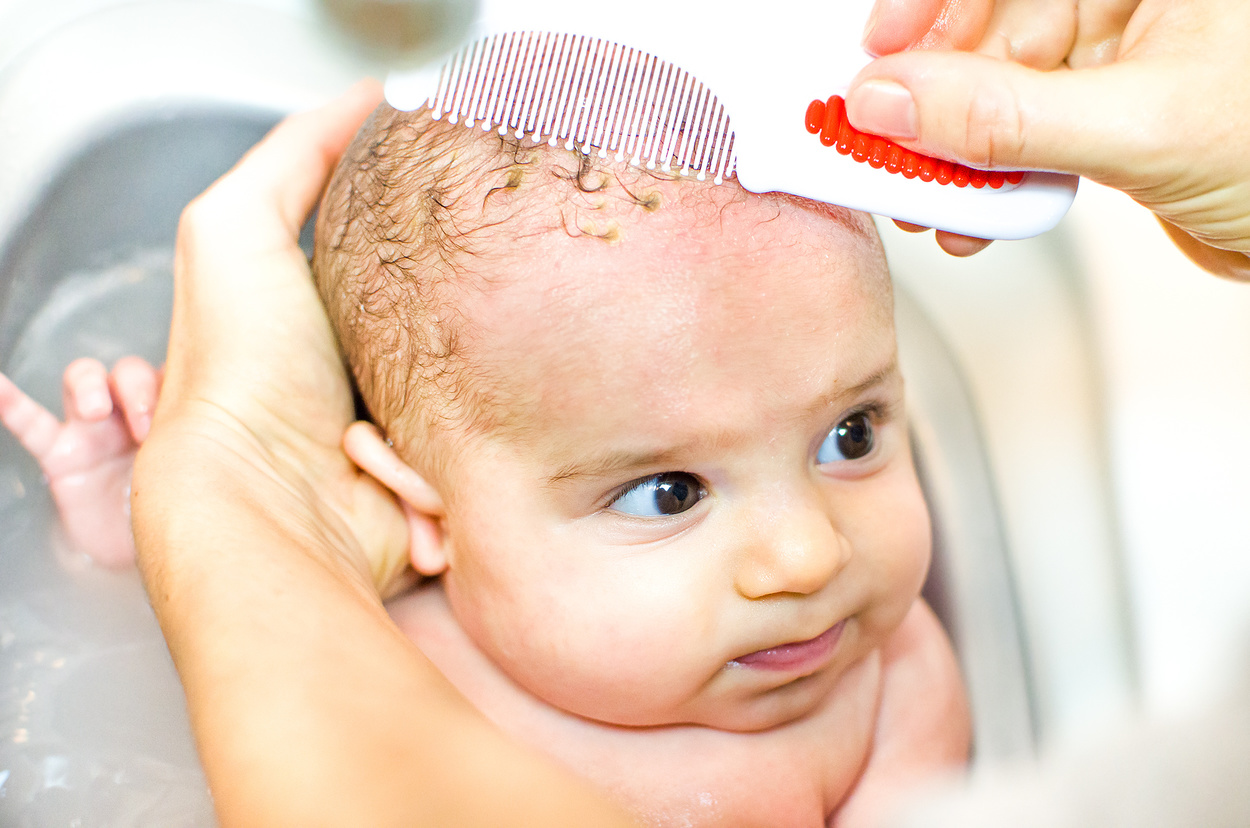
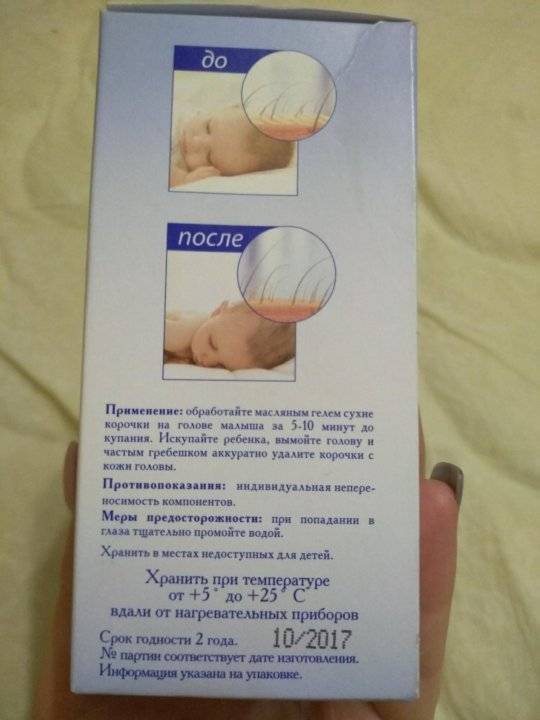
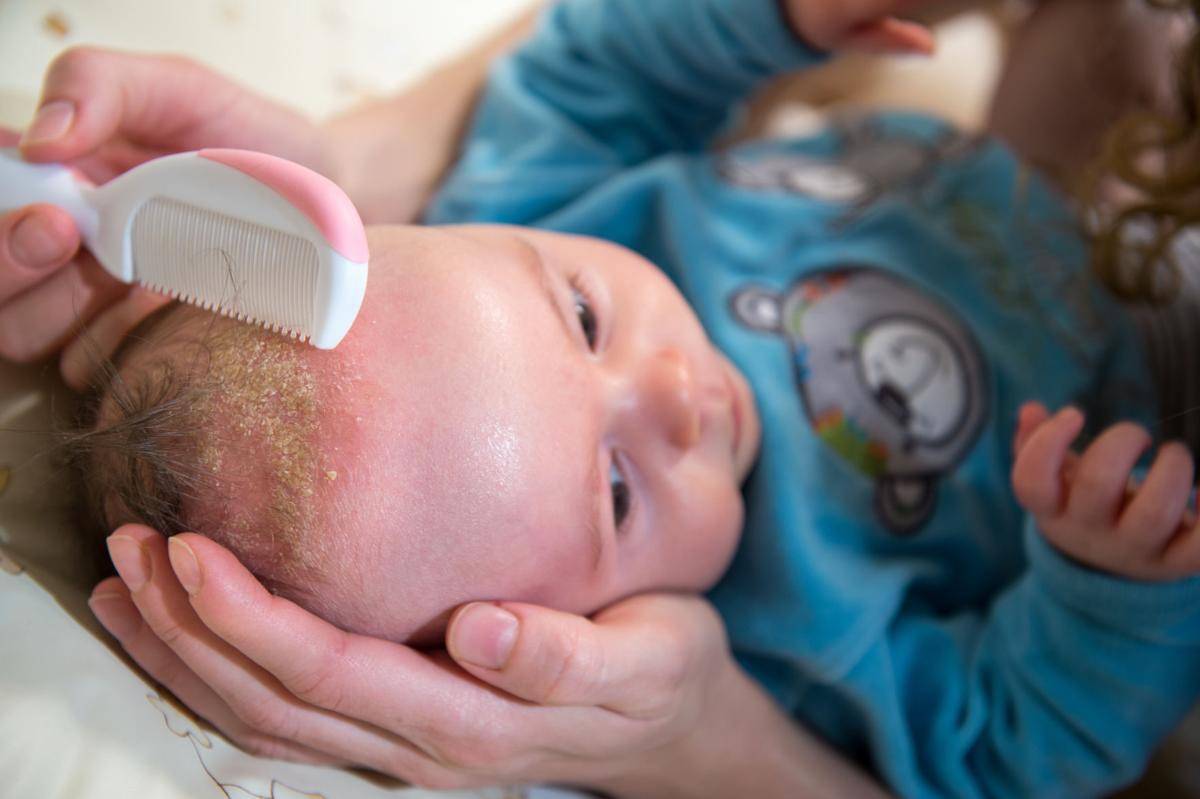
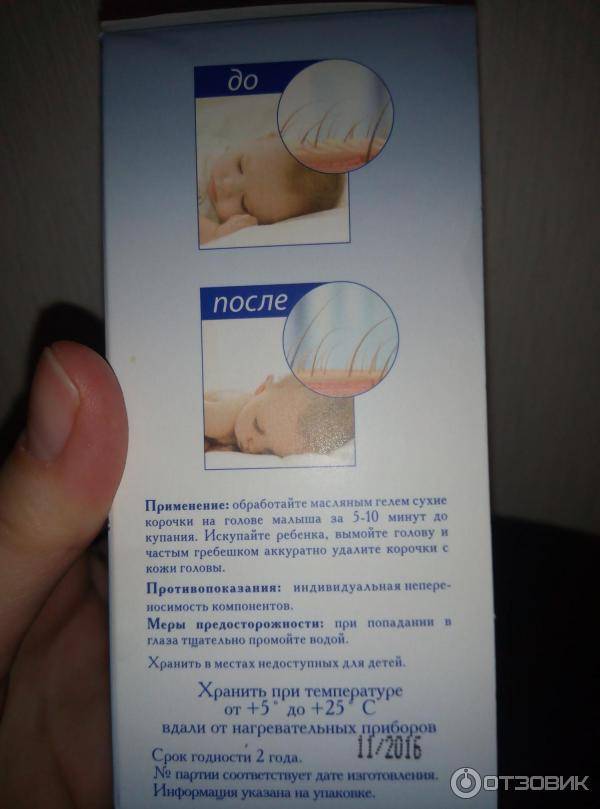
Как убрать себорейные чешуйки
Существует способ избавления младенца от гнейса, вполне щадящий и безболезненный для ребёнка. Не зная технологии удаления себорейных чешуек, вы, пытаясь убрать их при помощи расчёски или ногтей, наверняка повредите крохе кожу головы и доставите ему массу неприятных ощущений.
Удалять корочки на голове (лице, теле) грудничка можно лишь после того, как вы побываете с этой проблемой у педиатра, и он проконсультирует вас, как правильно это сделать.
Видео: как убрать корочки на голове ребёнка
Приготовьтесь к тому, что процесс очищения кожи от гнейса довольно длительный. Всё будет зависеть от степени тяжести себорейного дерматита.
Сначала вы должны корочки размягчить. За час до купания малыша смажьте их детским маслом. Вы также можете использовать вазелин, масло растительное (стерильное), салициловую мазь или специальные кремы (купить можно в аптеке).
На голову крохе наденьте шапочку из натуральной ткани.
Перед самым купанием шапочку снимите, а кожу, покрытую чешуйками, легонько помассируйте сначала пальцами, затем расчёской (щёткой) с натуральной щетиной.
Во время купания смойте детским шампунем масло и те корочки, которые удалось размягчить. Не старайтесь удалить все чешуйки за один раз. Действуйте постепенно. Тогда вы и кожу не повредите, и ребёнку боли не причините. Размягчённые корочки можно также скатывать пальцами в латексных перчатках.
Когда достанете малыша из ванны, вытрете и оденете, а волосы его начнут подсыхать, расчешите кроху ещё раз: сначала гребешком с частыми тупыми зубьями, потом мягкой натуральной щёткой, чтобы убрать остатки тех корочек, которые отслоились. Но усилий не прикладывайте, всё делайте нежно.
После этого обязательно обработайте места воздействия любым дезинфицирующим средством и нанесите на корочки детский антисептический крем.
Видео: удаление гнейса у грудничка в домашних условиях
https://youtube.com/watch?v=Cr1zIK36Huo
При неосложнённом себорейном дерматите бывает достаточно 2–3 подобных процедур для избавления ребёнка от засохших чешуек. Впоследствии только нужно следить, чтобы они не появлялись снова, и не забывать о мерах профилактики.
Если на протяжении 2 недель симптомы не ослабевают и даже усугубляются, обязательно снова отправляйтесь за консультацией к врачу.