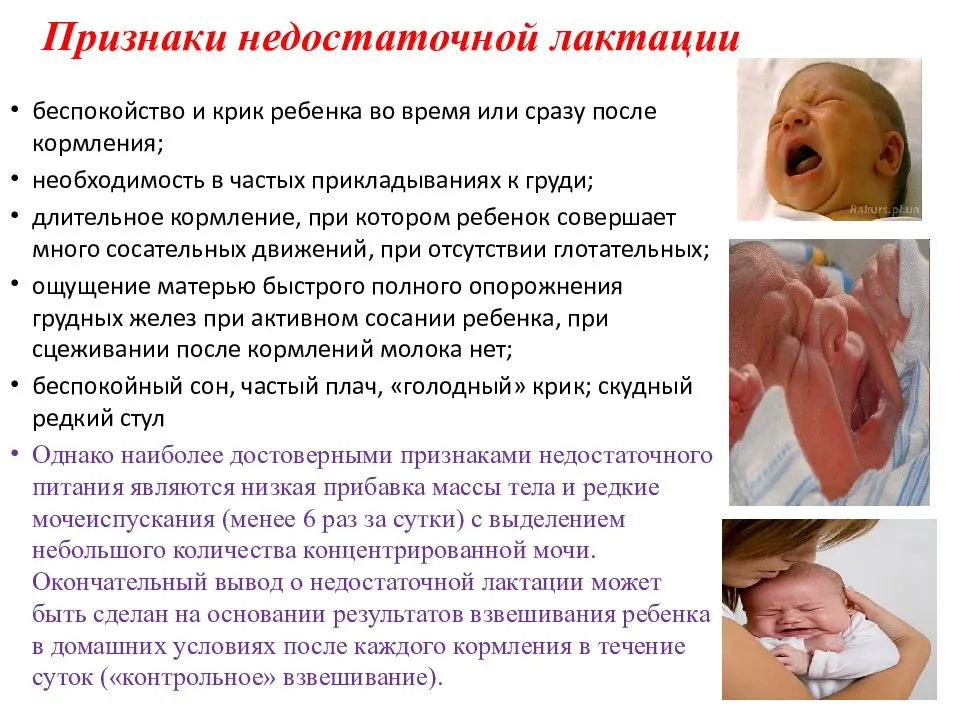
Правила приема лекарства для кормящих мам
Применять парацетамол женщинам во время лактации можно только по назначению врача. Основными направлениями лекарственного препарата являются обезболивание и уменьшение воспалительного процесса в организме. При терапии лекарством следует соблюдать следующие рекомендации:
Жар. Если температура тела у корящей мамы ниже 38 градусов, то пить жаропонижающие медикаменты не требуется. Повышение температурных режимов до вышеуказанных значений означает, что организм начал активную борьбу с инфекцией, а лишние медикаменты могут лишь помешать данному процессу. Если же температура тела у кормящей мамы поднимается выше значения в 38 градусов, то ей можно выпить парацетамол в рекомендуемой дозировке.
Зубная, суставная или головная боль. При периодических незначительных болезненных ощущениях пить обезболивающие средства корящим женщинам нет необходимости
Важно знать, что медикаментозные вещества проникают в грудное молоко, а это способно негативно отразиться на здоровье новорожденного. Лучший способ избавления от ноющей и незначительной боли — это прогулка на свежем воздухе
Если же боль проявляется резко, то терпеть ее (особенно в период лактации) нельзя. Именно в этом варианте и рекомендовано применение препарата с обезболивающим эффектом.
Максимальное содержание препарата в крови достигается через 30-40 мин после после приема, в этот промежуток времени кормить малыша грудью нежелательно.
Мамочкам парацетамол требуется пить только после кормления ребенка. Пик активных компонентов в крови появляется спустя 30-40 мин после терапии данным лекарством, и именно в этот промежуток времени кормить малыша грудью нежелательно. Спустя 4 часа после внутреннего применения, лекарство полностью выводится из организма одновременно печенью и почками. После указанного времени можно без любых опасений прикладывать новорожденного к груди.
Температура при грудном вскармливании, что делать?
Конечно, женщин беспокоит повышение температуры при грудном вскармливании и возникают вопросы:
- влияет ли температура на качество молока;
- вдруг, что-нибудь в нём разрушается и становится вредным;
- может ли инфекция попасть с молоком к ребёнку;
- можно ли принимать жаропонижающие препараты?
Молодых мам интересует, можно ли продолжать кормление грудью при температуре. Однозначно – да, если это не вызывает выраженного дискомфорта у мамы. Для ребёнка это совершенно безопасно, и даже полезно, если повышение температуры вызвано ОРВИ. Материнский организм вырабатывает защитные иммуноглобулины, которые ребёнок получает с молоком. Таким образом, молоко становится специфическим лечебно-профилактическим средством. Многие мамы, зная это, закапывают молоко в носик своему малышу.
При воспалении в молочной железе – мастите, частое кормление является необходимым условием для выздоровления. Конечно, если в молоко выделяется гной, то его не стоит давать ребёнку. Во всех остальных случаях качество молока не страдает.
Причины температуры
Сама по себе гипотермия – лишь симптом какого-то заболевания. Точную причину сможет выявить только врач. Когда проводятся лабораторные исследования, чтобы определить, можно ли кормить грудью, если поднялась температура, у женщины чаще всего диагностируются:
- Воспаления после родов. Если мама чувствует боль в животе, которая сопровождается субфебрильной (до 38%) температурой, скорее всего есть послеродовые осложнения. Наиболее серьезная патология — эндометрит. Она может дать негативные последствия. Поэтому при малейших подозрениях воспалительного процесса следует обратиться к врачу.
- Вирусы. В холодное время года распространены ОРВИ различной тяжести. Распознать их можно по резкому повышению температуры до 38,5 – 39,5 градусов, выделениям из носа. Нередко отмечаются такие симптомы, как ломота тела, головная боль, «разбитое» общее состояние.
- Застой молока. Лактостаз и мастит — серьезные проблемы, требующие немедленного начала лечения. Возникают они чаще всего из-за избыточного количества молока, либо неправильно организованного кормления. Если на сосках наблюдаются глубокие трещины, может присоединиться грибковая, либо бактериальная инфекция. Основные симптомы лактостаза: сильное набухание молочной железы, боль (вначале ее может не быть), покраснение, небольшое повышение температуры.
- Интоксикация организма. Чаще происходит из-за пищевого отравления, сопровождается тошнотой, сильными болями в животе, диареей. Могут наблюдаться высокие показатели (выше 39 градусов).
- Стресс. Кардинальная смена образа жизни может настолько подкосить женщину, что она заметит частое неожиданное повышение температуры.
- Овуляция. Мифы о том, что процесс невозможен пока идет ГВ, давно развеяны специалистами. Овуляция случается уже на первый месяц после рождения ребенка. При этом наблюдается изменение базальной температуры — она поднимается чуть выше 37 градусов.
- Хронические болезни: цистит, тонзиллит, пиелонефрит и пр.
Кормящим мамам следует обратить внимание на состояние вен. Во время родов нередко воспаляются венозные стенки, что может стать причиной тромбофлебита
Сведения о препарате Фемилак
Данная сухая смесь предназначена для женщин в период лактации для обеспечения ее организма всеми полезными веществами. В основу препарата входит сухое коровье молоко, а также множество витаминов, минералов, углеводов, жиров и аминокислот. Фемилак можно принимать как во время беременности, причем на разных сроках, так и после родов в период грудного вскармливания. Это абсолютно безопасная смесь, которая насыщает организм матери и тем самым положительно влияет на грудное молоко. Кроме того, Фемилак для беременных женщин стал очень популярной смесью не только благодаря полезным свойствам, но и приятному вкусу.
Теперь следует рассмотреть его состав более подробно:
- молоко коровье натуральное;
- кокосовое, соевое, кукурузное и пальмовое масло;
- сыворотка молока сухая;
- минеральные вещества в количестве 11 шт;
- витамины в количестве 13 шт;
- жиры, белки и углеводы;
- аминокислоты.
Следует отметить, что в составе имеется белок высшего качества, благодаря чему беременная или кормящая женщина получает полноценное питание. Всего 200 мл разведенной сухой смеси способны обеспечить организм суточной дозой белка.
Польза состава
Состав данного продукта улучшен еще и такими веществами, как сывороточные белки, а они, в свою очередь, призваны улучшать состав аминокислот.
В составе Фемилака также имеется такая аминокислота, как таурин, который способствует полноценному развитию плода и благоприятному течению беременности.
Растительные масла, содержащиеся в данной смеси, имеют высокое содержание жирных полинасыщенных кислот, в том числе и линолевой кислоты, а они, в свою очередь, не только укрепляют общий иммунитет беременной и кормящей женщины, но и укрепляют мембраны клеток и насыщают организм антиокислителями.
Углеводами в Фемилаке выступают декстринмальтоза и лактоза, которые способствуют работе кишечника, улучшая его моторику и снабжая его полезными бактериями.
Фемилак для беременных полезен еще и тем, что его богатый состав благотворно влияет на матку, укрепляя ее стенки и улучшая кроветворение. Имеющаяся в составе аскорбиновая кислота препятствует маточным кровотечениям, а витамин B9 помогает в благоприятном развитии плода. Такое вещество, как токоферол, даже способен оградить женщину от такого несчастного случая, как самопроизвольный аборт.
Если кормящей маме нужна операция?
Проведение операции под анестезией или наркозом при правильной организации сцеживания и докорма ничем не угрожает лактации.
Большинство препаратов, используемых для регионарной анестезии, не имеют негативного влияния на кормление грудью и выводятся в скором времени после операции почками, печенью и легкими пациента.
Только малая доля анестетиков имеет способность проникать в заметных количествах в грудное молоко. И ещё меньшая может всасываться в кишечнике ребенка.
Кормящей маме требуется лечение: ментальная схема для принятия решения о продолжении гв
Если в вашем случае будут применяться тяжёлые препараты, то нужно создать запасы молока на первые несколько часов (иногда суток) после операции. Срок, на который нужно будет прервать грудное вскармливание, зависит от периода полувыведения конкретного препарата, его нужно смотреть в инструкции, в электронном справочнике госпиталя Марина Альта или на сайте Реестр лекарственных средств России. До полного выведения препарата нужно умножить период полувыведения на 5. По истечении этого времени можно кормить малыша!
Что делать при отравлениях и запорах
Если у вас возникли проблемы с кишечником или отравление с симптомами поноса и рвоты, это вовсе не повод, чтобы остановить грудное вскармливание. Главное, что необходимо предпринять маме при серьезных симптомах — больше пить и меньше есть (лучше совсем отказаться от пищи, употребляя исключительно сухарики без добавок). В качестве лекарств при грудном вскармливании применяйте безопасные энтеросорбенты в комплексе с пробиотиками.
Во время запора лекарства при грудном вскармливании лучше не применять: просто скорректируйте диету, добавив в рацион больше жидкости, кисломолочных продуктов, клетчатки, фруктов и овощей. Пробиотики при запоре также могут помочь.
Не стоит просто ждать, когда запор или небольшая диарея пройдут сами собой, ведь состояние вашего ЖКТ напрямую влияет на стул малыша: при запоре или диарее у мамы аналогичные явления будут происходить и у ребенка. В лекарствах нет необходимости — просто старайтесь поддерживать состояние своего кишечника в норме.
Как корректно измерить температуру
Если у кормящей женщины температура 38, поспешных выводов делать не стоит. Существует одна интересная закономерность, знать которую необходимо каждой. Только так можно научиться мерить температуру правильно и получать достоверный результат.
Процесс, когда молоко выходит из молочных желез, подразумевает выделение тепла и сильное сокращение мышечной ткани. Именно по этой причине температура при грудном вскармливании или сразу после сцеживания поднимается до 38 градусов.
Температура тела в 38 градусов считается нормальной и не провоцирует изменения вкуса и состава грудного молока. Однако если жар усиливается до 39-40 градусов, лактация может быть нарушена, и необходимо как можно быстрее проконсультироваться с врачом.
Чем лечить простуду при грудном вскармливании
Большинство местных препаратов разрешены для использования во время простуды при грудном вскармливании, поскольку в молоко эти средства почти не попадают благодаря малой всасываемости через слизистую оболочку. Поэтому лечить простуду при грудном вскармливании можно различными полосканиями и спреями для носа и горла (однако перед применением не забудьте ознакомиться с инструкцией и строго соблюдайте дозировку средства). Что касается лекарств от кашля при грудном вскармливании, то предпочтительно выбрать микстуру на растительной основе. Теплая жидкость — непременное условие при лечении простуды (лучше выбирать натуральные средства — морсы, компоты из сухофруктов, чай с липой и лимоном). Если у вас простуда при грудном вскармливании, еще до появления ее симптомов инфекция начнет распространяться, и конечно возбудители перейдут от мамы к малышу. Однако не стоит переживать по этому поводу, ведь с грудным молоком ребенок получит также мощную защиту от инфекции.
При лечении местными средствами и обильном питье на протяжении 5-ти дней симптомы простуды уже должны уйти. Но если этого не происходит — непременно обратитесь к доктору. Ведь это может быть не простуда при грудном вскармливании, а более серьезная проблема — бронхит, гайморит или ангина. Если к простуде присоединилась бактериальная инфекция, возможно, врач назначит антибиотики при простуде при грудном вскармливании.
При повышении температуры тела не следует спешить с ее понижением
Повышение температуры тела — признак того, что организм борется с инфекцией. Иммунная система человека играет важную роль — чем она сильнее, тем легче и быстрее преодолевается болезнь. Если у ребенка температура 38° C, но он чувствует себя хорошо, достаточно бодр, ее не следует снижать – пусть организм борется.
Защита человека — интерферон (особый протеин, нейтрализующий вирусы) активнее всего образуется при 39-39,5° C. Количество интерферона напрямую связано с температурой тела: чем она выше, тем больше интерферона. Максимальный объем достигается на вторые-третьи сутки повышения температуры, поэтому многие простуды успешно заканчиваются именно на третьи сутки.
Если у редко болеющего поднимется температура до 39-40,5° C, будут вырабатываться антитела. Так тело очищается и исцеляется. Поэтому лучше терпеть и не понижать температуру.
Если температура невысокая, не поднимается до 38° C и выше, не следует принимать жаропонижающие (если у вас нет диабета, рака, заболеваний печени)
Важно пить много жидкости, потому что больной с высокой температурой сильно потеет и теряет много жидкости. Необходимо проветривать комнату, поддерживать нормальную температуру около 18° С. Помните, что жар – это средство защиты организма от инфекции
Повышенная температура говорит о том, что организм борется с болезнями, воспалениями. Таким образом, жаропонижающие средства подавляют защиту организма от инфекции
Помните, что жар – это средство защиты организма от инфекции. Повышенная температура говорит о том, что организм борется с болезнями, воспалениями. Таким образом, жаропонижающие средства подавляют защиту организма от инфекции.
Если во время болезни не принимать жаропонижающие средства, вы не почувствуете слабости (которую мы часто испытываем, принимая лекарство трижды в день), утомляемости.
С другой стороны, высокая температура тела (+ 39-40° C) ослабляет организм, нарушает функции различных систем. Пациенты поднимают тревогу, если температура не падает двое суток, но на третий день она обычно падает. Если нет, принимайте на ночь жаропонижающие (но не принимайте антибиотики самостоятельно!). Потея, меняйте белье.
Необходимость вскармливания грудью
Сегодня многие врачи допускают возможности кормления малыша грудью даже в случае повышенной температуры у кормящей мамы. Они обосновывают это следующим образом:
- повышение иммунитета ребёнка происходит с поглощением питательных элементов и антител. А получает их малыш именно из молока мамы, даже если её организм заражён вирусной инфекцией. И в случаях с ОРЗ или ОРВИ рекомендуется продолжать кормить грудью, дабы ребёнок не оставался без нужной защиты;
- жар тела является защитой от болезней. И небольшой скачок в температуре кормящей мамы полезен ввиду вырабатывания в её организме полезных веществ, передающихся малышу;
- резкое прерывание вскармливания способно сказаться на молочных железах женщины. Грудь у кормящей матери набухает, развивается мастит и лактостаза;
- если женщина делает перерыв и прекращает кормить грудью, вероятность скорейшего отказа ребёнка от молока возрастает. Придётся экстренно переходить на смеси и сцеживать у мамы лишнее молоко.
Когда нужно прекращать грудное вскармливание
Небольшой скачок температуры не способен навредить маме и ее ребенку. Однако есть ситуации, при которых от кормления грудью лучше отказаться.
- Жар. Когда температура тела поднялась до 39 градусов и сбить ее не получается, грудное вскармливание необходимо временно прекратить. При жаре меняется вкус молока.
- Если жар является симптомом более серьезного заболевания кормящей мамы, от вскармливания грудью нужно отказаться.
- Если женщина проходит лечение антибиотиками, кормить в этот период ребенка грудью категорически запрещено. Воздействие компонентов препарата может негативно сказаться на здоровье мамы и малыша.
Что советует ВОЗ
Если заглянуть в рекомендации ВОЗ по поводу назначения лекарств при грудном вскармливании, то в них говорится о том, что по возможности лекарственной терапии надо избегать. Но если применение лекарств все же необходимо, то из них надо выбрать те, которые будут иметь как можно меньше негативных воздействий на малыша
Также важно принимать лекарства либо во время кормления, либо сразу после него, чтобы не допустить максимальной концентрации препаратов в крови, а значит — и в молоке
Если же кормящей матери необходимо принимать вредные для ребенка препараты, то грудное вскармливание следует на время заменить молочной смесью, однако лактацию необходимо поддерживать сцеживанием.
Как правильно измерить?
Не менее важным станет правильное измерение температуры тела в период лактации. Если воспользоваться термометром сразу после кормления грудью, то он наверняка покажет более 37,5 °С.
Объясняется это довольно легко – прилив грудного молока способствует повышению температуры в области подмышек. Более того, при кормлении ребенка молоком происходит сокращение грудных мышц, которое сопровождается выделением тепла.
Считается, что для того чтобы понять свою правильную температуру тела, после кормления должно пройти не менее 20 минут. Но однозначного мнения по этому поводу нет.
Рекомендуется перед тем, как мерить температуру в подмышечной впадине, удалить лишнюю влагу из этой области. Жидкость хорошо поглощает тепло, поэтому показатели могут быть не точными.
Причины
Повышение температуры тела чаще всего бывает вызвано инфекционными заболеваниями вирусной или бактериальной природы. Для таких патологий характерна сезонность. Организм кормящей женщины может также столкнуться с высокой температурой, вызванной неинфекционными факторами. К наиболее распространённым причинам недомогания и высокой температуры относят:
- Незначительное увеличение показателей бывает спровоцировано созреванием яйцеклетки (овуляцией) или эмоциональным потрясением.
- В 80% случаев данное состояние формируется на фоне инфекционного поражения организма. Причиной тому становятся грипп и ОРВИ. Сопутствующими признаками простудного заболевания является насморк, кашель, боль в горле, мышечная боль и общее недомогание.
- Для лактирующей мамы актуален лактостаз и мастит, возникающие на фоне застойных явлений в молочной железе. Эта болезнь характеризуется стойким воспалением и повышением температуры тела. Гнойные осложнения при мастите возникают на фоне присоединения бактериальной или грибковой инфекции, проникающей через ссадины и трещины в сосках.
- В первые 2-3 недели после родов организм молодой мамы уязвим перед любыми заболеваниями воспалительного характера. Слабый послеродовой иммунитет нередко приводит к обострению хронических патологий.
- Распространённой причиной данного состояния является пищевая токсикоинфекция. Банальное пищевое отравление сопровождается выраженной интоксикацией организма и повышением температуры тела.

Если температурные показатели не превышают 38 градусов, то кормящая женщина может продолжить прикладывания ребёнка к груди. Если эти показатели достигают 39-40 градусов, то изменения происходят не только в количественном и качественном составе молока, но и его консистенции. Такую пищу воспримет не каждый младенец, поэтому женщине рекомендовано довести температуру до показателей нормы.
Можно ли кормить грудью при инфекционных заболеваниях — пневмонии, отите, ангине, мастите
Если кормящую маму настигла бактериальная инфекция, ей следует срочно обратиться к врачу, чтобы он подобрал для лечения антибиотики, совместимые с грудным вскармливанием. Не стоит переживать по этому поводу, поскольку среди антибиотиков последних поколений (цефалоспорины, макролиды) существуют средства, допустимые при ГВ.
Однако самостоятельно применять антимикробную терапию ни в коем случае нельзя, поскольку среди антибиотиков немало тех, что влияют на состав крови и рост костей ребенка — к примеру, левомицетин, тетрациклины, фторхинолоны. Кроме того, врач будет назначать антибиотик, чтобы тот влиял на конкретный микроорганизм.
Лечение мастита в современных условиях вполне реально с сохранением грудного вскармливания. Помимо назначения антибактериальной терапии, врач предупредит вас о том, что нельзя будет применять согревающие компрессы с использованием меда и спирта. При таком псевдо-лечении воспаление грозит перейти в абсцесс и затруднить отток молока. Поэтому соблюдайте все рекомендации и назначения вашего доктора и не занимайтесь самолечением.
Случаи отказа от груди
Температура не вредит кормлению грудничка и здоровью самой матери. Однако есть ситуации, в которых следует прекратить вскармливание из-за жара:
- когда температура стала выше 39° С, а вы не успели её вовремя сбить, вкусовые свойства молока вероятно изменились. Сделайте небольшой перерыв, дабы ребенок не отказался от молока насовсем;
- если жар связан с серьёзными заболеваниями матери, от вскармливания следует отказаться. К подобным болезням относятся проблемы с почками, печенью, сердцем, лёгкими;
- частый способ оздоровления — приём антибиотиков. Если женщина проходит курс лечения сильными лекарствами, кормить грудью недопустимо, риск привести к ухудшению состояния и ребёнка, и мамы.
Почему может повышаться температура в период лактации?
Когда послеродовой период (6 недель) позади, к причинам повышения температуры добавляются некоторые заболевания. Среди них:
- грипп, ОРЗ, простуда;
- лактостаз и мастит;
- кишечная инфекция, отравление.
ЧИТАЕМ ПОДРОБНО: можно ли кормить грудью при отравлении и не отравится ли при этом малыш?
Острые респираторные заболевания в период лактации возникают не так часто. Заражение может произойти от кого-либо из членов семьи, живущих в одном доме с кормящей. Симптомы этого заболевания все прекрасно знают – упадок сил, заложенность носа и сопли, чихание, першение в горле (см. также: чем лечить горло у кормящей мамы при грудном вскармливании, если оно болит?). Температура поднимается выше 38 градусов. Соблюдая постельный режим, выпивая много жидкости и принимая жаропонижающие средства, на пятый-шестой день можно полностью избавить себя от неприятного недомогания.
ЧИТАЕМ ТАКЖЕ: вредна ли флюорография при лактации?
Лактостаз – это нарушение оттока молока в молочных железах. Молочный проток закупоривается, появляется отек, а вслед за ним – воспаление. Естественно, что при таких процессах повышается температура и возникают боли в молочных железах, а если проблема затянется, то через 3-4 дня она может осложниться бактериальной инфекцией и разовьется мастит с еще более серьезной температурой – до 39-40 градусов. Предотвратить лактостаз не очень трудно. Необходимо обеспечить профилактику застоев молока, что достигается частым прикладыванием малыша к груди, сцеживанием остатков и массажем. Если молока в груди слишком много для ребенка, некоторые мамы пользуются ручным молокоотсосом. Правда, при этом способе возникают небольшие уплотнения в груди, но они легко устраняются массажем.
Когда дело все-таки дошло до инфекционного мастита, придется лечиться антибиотиками, а в самом запущенном случае потребуется оперативное вмешательство.
ЧИТАЕМ ТАКЖЕ: антибиотики, разрешенные при грудном вскармливании по мнению Комаровского
В случае с отравлением и кишечной инфекцией кроме высокой температуры наблюдаются рвота, понос, резкая головная боль, сильная слабость (рекомендуем прочитать: что принять женщине при головной боли при лактации?). Для лечения необходимы препараты обволакивающего действия и сорбенты, а также жесткая диета. К врачу следует обращаться обязательно, так как кишечные инфекции очень опасны, а лечить их при грудном вскармливании нужно только под наблюдением специалиста.
ИНТЕРЕСНО: можно ли кормить ребенка, если у кормящей мамы понос или отравление?
Сбивать высокую или нет?
 Не рекомендуется сбивать температуру, если она не достигла отметки 38,2 °С. Для начала можно воспользоваться народными рецептами, не прибегая к употреблению лекарственных препаратов. Можно обтираться уксусом, соблюдать постельный режим и принимать обильное питье.
Не рекомендуется сбивать температуру, если она не достигла отметки 38,2 °С. Для начала можно воспользоваться народными рецептами, не прибегая к употреблению лекарственных препаратов. Можно обтираться уксусом, соблюдать постельный режим и принимать обильное питье.
Излишнее употребление жидкости противопоказано тем женщинам, кто страдает от мастита. Ведь жидкость усилит приток молока к груди, тем самым увеличив отек.
Существует ряд лекарственных препаратов, которые разрешены при грудном вскармливании. К безопасным жаропонижающим препаратам относится «Парацетомол», употребление которого совместимо с грудным вскармливанием. Эффералган и Панадол также можно пить молодой маме, эти препараты можно даже детям, только в соответствующей дозировке.
К безопасным препаратам относят также Ибупрофен и его аналоги, которые проникают в грудное молоко в очень маленьком процентном соотношении, поэтому для снижения жара и болевых ощущений их использование не запрещено в этот период.