Содержание статьи
Хотя молочница (кандидоз) является распространенным заболеванием, некоторые женщины никогда не сталкивались с ним вплоть до того, как решили забеременеть, до задержки месячных. Во время вынашивания ребенка организм будущей матери претерпевает ряд гормональных перестроек, что приводит к изменению состояния слизистых в половых путях, рН среды, снижению иммунного ответа. Всё это создает благоприятные условия для развития этой болезни. Как же проявляется молочница во время беременности, как и чем ее лечить и опасна ли она для женщины и ее малыша?
Молочница во время беременности
Свечи от молочницы на основе антисептических препаратов
Повидон-йод – антисептический препарат, представляющий собой соединение йода и полимера (повидон). Препарат обладает антибактериальными, противогрибковыми и противовирусными свойствами.
Механизм действия свечей на основе повидон-йода
Механизм действия основан на повреждении йодом клеточной стенки грибов рода Candida с помощью специальных веществ (йодаминов), что приводит к их гибели.
Режим дозирования и приема свечей на основе повидон-йода
Препарат назначается при кандидозе влагалища, бактериальных вагинозах, смешанных инфекциях, для профилактики перед хирургическими или диагностическими вмешательствами во влагалище.
Курс лечения составляет 7 дней – ежедневно необходимо вводить по 1 свече, предпочтительно перед сном. Из побочных эффектов отмечается зуд и жжение во влагалище.
Свечи с повидон-йодом противопоказаны беременным и кормящим женщинам, а также пациенткам с заболеваниями щитовидной железы.
Свечи на основе деквалиния хлорид
Деквалиния хлорид – антисептик. Оказывает антибактериальное действие в отношении грамположительных и грамотрицательных бактерий, обладает противовирусными и противогрибковыми свойствами.
Режим дозирования и курс приема
Назначается при бактериальных, грибковых или смешанных инфекциях влагалища, рекомендован для санации перед гинекологическими операциями или родами.
Применяется по 1 вагинальной таблетке на ночь в течение 6 дней.
Показания и противопоказания в период беременности
Лучше всего Нистатин уничтожает грибки рода Candida, поэтому основное показание к его применению – кандидоз слизистых оболочек. Молочница может развиться не только в половых и мочевыводящих органах, но и в отделах желудочно-кишечного тракта, легких, полости рта и т. д. В зависимости от того, какая область поражена, подбирается оптимальная форма препарата.
В инструкции к препарату написано, что беременность – противопоказание для лечения. Однако там же есть информация, согласно которой Нистатин может применяться в этот период, если польза для матери будет выше, чем риск для плода.
Поэтому лечение допустимо проводить по назначению и под контролем врача. Тем более что препарат плохо всасывается в кровь, а при использовании местных форм совсем незначительное его количество проникает в организм.
Нистатин не назначается беременным в первом триместре и тем, у кого наблюдается гиперчувствительность к действующему веществу данного лекарственного средства. Также противопоказаниями служат некоторые заболевания органов желудочно-кишечного тракта.
Молочница в третьем триместре
Самый опасный период в плане возникновения осложнений от молочницы при беременности 3 триместр. Тут речь идет о передаче инфекции малышу.
Во 2 и 3 триместрах может быть назначен сертаконазол в дозировке 300 мг. Препарат используют интравагинально один раз. Он является более действенным противогрибковым средством с незначительными побочными эффектами.
Эконазол в дозировке 150 мг также вводят внутрь влагалища в течение 3-х дней. Данное противогрибковое и антибактериальное средство отрицательно действует на процесс биосинтеза стеролов, отвечающих за проницаемость мембраны грибов. Из побочных действий выделяют возможное появление высыпаний, сухости, жжения.
Клотримазол с дозировкой 100 мг назначают на заключительном этапе лечения. Хотя препарат имеет множество побочных действий, они заключаются в местной реакции. Для плода он не несет серьезных рисков. Противогрибковое средство вводят во влагалище, курс длится от 6 до 10 дней. Действие клотримазола основано на подавлении биопроцессов в клетках грибов, что приводит к невозможности их роста и деления. В результате грибок погибает.
Симптомы кандидоза
Симптомы заболевания зависят от степени тяжести, стадии заболевания, его длительности и от фактора, с которого все началось.
Основные признаки кандидоза:
- Налет, похожий на створоженное молоко – отсюда и название «молочница». Налет может находиться на слизистой полости рта, языке, губах, миндалинах, на всех органах.
- Жжение и зуд – часто встречаются при кандидозе. Чем обширнее распространяется заболевание, тем быстрее зуд и жжение перерастают в боль. Во время еды боль обычно усиливается.
- Сухость полости рта
- Трещины на губах, углах рта
- Затрудненное глотание, открывание рта, прием пищи
- Под налетом слизистая часто ярко-красная, также могут образовываться язвочки
- Могут увеличиваться лимфатические узлы и появляться температура
Опасен ли Нистатин во время беременности?
Если вы следуете рекомендациям врача и выбираете разрешённую в этот период форму препарата, то он не будет опасен для вас и вашего малыша. Как и многие другие лекарственные средства, опасность Нистатин представляет только в первом триместре.
Среди противопоказаний можно отметить следующие:
- язва желудка и двенадцатипёрстной кишки, панкреатит (читайте статью по теме: Панкреатит при беременности>>>);
- заболевания печени;
- гиперчувствительность к компонентам препарата;
- кормление грудью.
Побочные эффекты при использовании Нистатина возникают очень редко, как правило, только в случае чувствительности к нему.
Возможные побочные эффекты при его применении:
- тошнота, рвота, диарея;
- повышение температуры тела;
- возникновение аллергии (зуд, жжение).
Если вы заметили у себя хотя бы одно из этих явлений после использования Нистатина, то обязательно обратитесь к врачу.
Лечение кандидоза у мужчин
Кандидоз встречается у мужчин реже, так как для возбудителя важно отсутствие воздуха, т.е. грибок для размножения должен проникнуть глубоко в уретру
Если это произошло, то лечение нельзя откладывать, иначе острая форма быстро перейдет в хроническую.
Для лечения применяются препараты местного и общего действия. Очаг грибковой инфекции уничтожается благодаря приему препарата, содержащего флуконазол. Местное же лечение состоит в нанесении на слизистую оболочку полового члена мази, содержащей клотримазол. Для большей эффективности перед нанесением мазей, необходимо промывать головку пениса слабым раствором соды.
Лечение вагинального кандидоза у женщин
Лечение вагинального кандидоза подразумевает местное и общее лечение.
- Местная терапия подразумевает использование влагалищных кремов и свечей, которые содержат противогрибковые вещества. Применяя эти препараты, нужно помнить, что эффективность их снижается при неправильном введении. Так, необходимо предварительно удалить со слизистых оболочек влагалища налет и выделения (возможно, при помощи специальных спринцеваний), тогда действие препарата будет гораздо более эффективным.
- Параллельно назначаются лекарства для приема внутрь. Сюда относят такие препараты, содержащие флуконазол, натамицин, кетоконазол и др.
Кроме того, необходимо придерживаться правил личной гигиены, используя специальные средства. Обычное мыло в этом случае может привести к пересушиванию слизистой оболочки.
Видео: молочница во время беременности
Нистатин — проверенный годами противогрибковый препарат. К основным его достоинствам можно отнести невысокую стоимость и практически полное отсутствие привыкания (другими словами — появления устойчивости грибков к препарату). При местном применении при беременности Нистатин не способен оказывать системное воздействие на организм, а значит, и проникать через плацентарный барьер
Несмотря на это, будущим мамам следует очень осторожно и взвешенно подходить к применению этого препарата: самолечение в подобных случаях исключено. А в ситуациях, когда назначенный врачом препарат даёт хотя бы минимальные побочные эффектны, терапию следует незамедлительно прекратить
Осложнения

Любые проявления кандидоза, а тем более молочница при беременности на ранних сроках поддаются лечению. Основная опасность — возможность инфицирования плода. Заражение ребенка может произойти как внутриутробно, так и в момент прохождения по родовым путям.
У беременной женщины уровень эстрогена возрастает, что приводит к накоплению гликогена в эпителии влагалища. Задача гликогена — создание молочной кислоты в результате его расщепления лактобактериями. Такой слой на стенках влагалища должен защитить ребенка в момент прохождения по родовым путям. Кандиды вытесняют лактобактерии, и гликоген продолжает вырабатываться, не превращаясь в молочную кислоту. Так, вместо защитного слоя, младенец получает инфекцию.
Кандидоз младенца проявляется локализовано в таких формах:
- инфекция поражает пупочную ранку, и возникает омфалит;
- стоматит — воспаление слизистой рта;
- конъюнктивит — поражение слизистой оболочки глаз.
Если у малыша слабый иммунитет, то заражение может быть диссеминированным, при котором пострадает большинство органов и систем организма. Чтобы избежать таких осложнений, беременная может пройти курс лечения теми препаратами, которые ей назначить лечащий врач-гинеколог.
Для беременных опасна любая инфекция, в том числе молочница. Невылеченный вульвовагинит может привести к таким последствиям:
- выкидыш;
- преждевременные роды;
- амнионит — инфицирование околоплодных вод;
- воспаление оболочек плода;
- возможность гипоксии;
- послеродовой эндометрит;
- поражение органов младенца.
Многие не воспринимают молочницу всерьез. Это большая ошибка. Беременной нельзя самостоятельно принимать меры, особенно если они направлены на устранение симптомов. При молочнице запрещены спринцевания, они могут спровоцировать воспалительный процесс, и перенести инфекцию в околоплодные воды. Применять антибактериальные гигиенические средства бесполезно в качестве лечения. Такое мыло только уничтожит остатки нормальной микрофлоры, чем нанесет еще больший вред. Нельзя прерывать медикаментозный курс, назначенный врачом. Это приведет к возникновению резистентности, и лекарственные препараты перестанут действовать на патогены.
Общая характеристика и формы выпуска препарата
Нистатин является противогрибковым препаратом. Наиболее эффективен он в отношении возбудителей рода Candida и аспергилл. На бактериальные очаги инфекции не воздействует. В кровь всасывается в минимальных количествах, при пероральном употреблении основная часть препарата выводится с калом.
Активное вещество препарата имеет такое же название – нистатин. Оно способно встраиваться в мембранную оболочку клеток грибков и нарушать ее целостность. В результате все питательные вещества выходят наружу и микроорганизм погибает. Но существуют и разновидности грибка, которые адаптировались к воздействию Нистатина и стали невосприимчивы к нему.
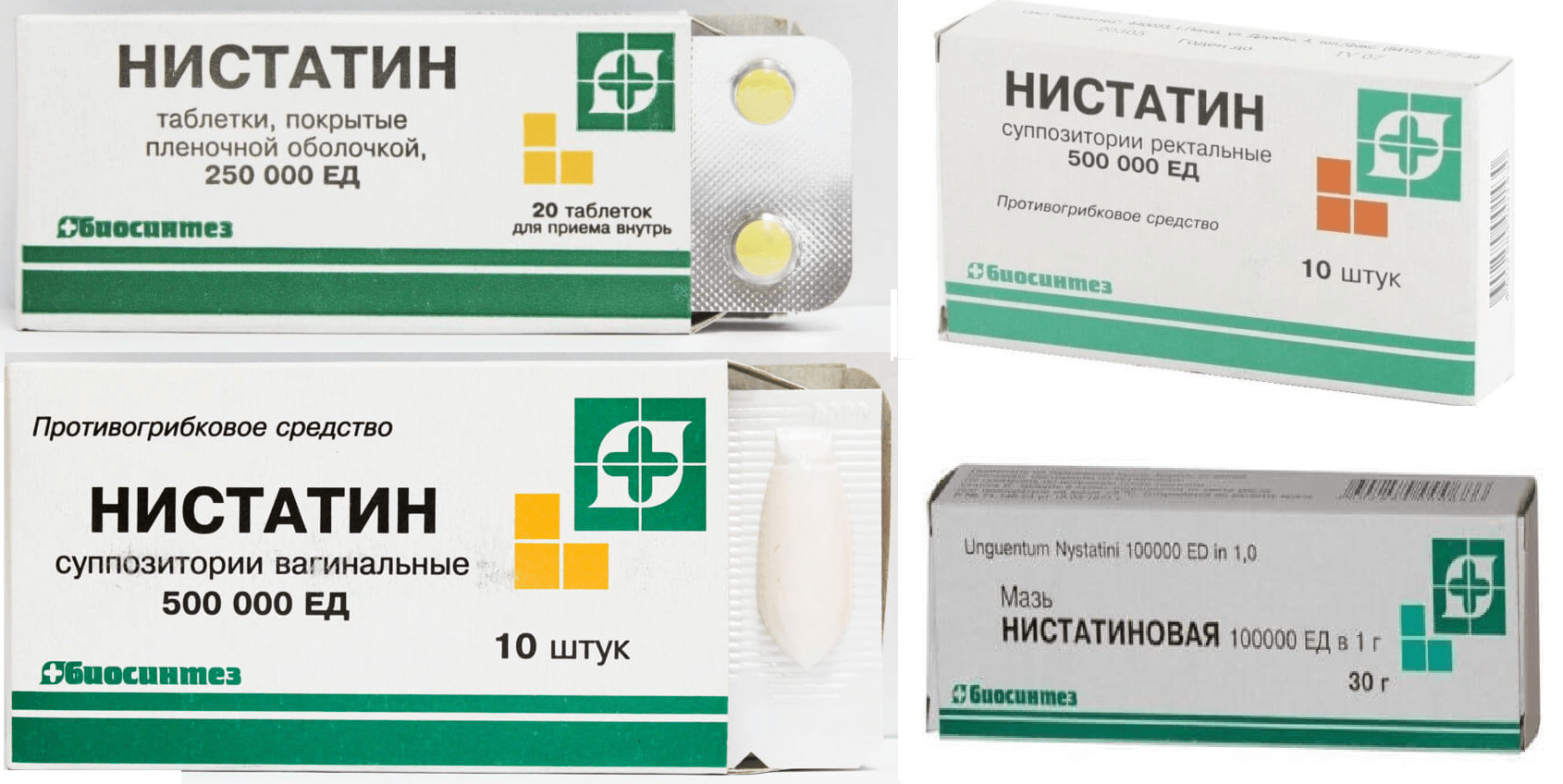
Есть 5 форм выпуска Нистатина:
- Суппозитории вагинальные. Средство местного воздействия для лечения грибковых инфекций влагалища. Дозировка может составлять 250000 или 500000 ед. дважды в день. Курс терапии – от 10 дней до 2 недель. На этот период необходимо отказаться от половых контактов, при появлении менструации использование свечей прекращать не нужно. Свечи Нистатин при беременности противопоказаны.
- Суппозитории ректальные. Назначаются при инфекционных грибковых заболеваниях нижнего отдела кишечника, а также для профилактики в пред- и послеоперационный период. Дозировка и длительность лечения такие же, как у вагинальных суппозиториев. Нистатин в форме ректальных свечей при беременности инструкция применять не запрещает, но при условии, что препарат назначен врачом.
- Таблетки. Применяются для лечения и профилактики грибковых инфекций различной локализации, но наиболее эффективны при поражениях слизистой оболочки желудочно-кишечного тракта. Существуют две схемы приема: по 500000 ед. в 3-4 приема или по 250000 в 6-8 приемов за день.
- Гранулы для приготовления суспензии (детям). Суспензия для приема внутрь назначается в тех же случаях, что и таблетки, но в детском возрасте. Дозировка всегда подбирается врачом индивидуально, зависит не только от особенностей заболевания, но и от возраста пациента.
- Мазь. Назначается для местного и наружного применения. Ее наносят несколько раз в день. Курс терапии – до 2 недель.

Почему возникает молочница при беременности
В начале зачатия молочницу у беременных женщин обычно провоцирует резкий гормональный скачок. Если до зачатия грибок Candida albicans (кандида альбиканс), находясь в микробиоте влагалища, а также во рту и кишечнике, не приносил женщине никаких неприятностей, то в результате гормонального всплеска он становится причиной возникновения кандидоза влагалища. Как это происходит? В обычной жизни размножение грибка сдерживают полезные бактерии, а в период дисбаланса расстановка сил между полезными и вредными бактериями меняется.
Гормональный дисбаланс возникает в момент оплодотворения яйцеклетки сперматозоидом — и в результате микробиота влагалища меняет состав своей среды. В это время активно увеличивается уровень гормона беременности прогестерона, и под его воздействием кислотность среды тоже начинает меняться. Когда уровень повышенной кислотности зашкаливает, баланс нарушается, чем и пользуются условно-патогенные микроорганизмы: они начинают размножаться, их количество резко возрастает. Так у беременной появляются симптомы молочницы.
Аналоги Нистатина
Все больше врачей приходят к мнению, что Нистатин при беременности не самый эффективный препарат от молочницы, к тому же в инструкции период вынашивания указан как противопоказание. Из медикаментозных средств безопасный аналог один – Пимафуцин. Он выпускается в форме таблеток, вагинальных свечей и крема. Его применение разрешено во время вынашивания ребенка и при кормлении грудью.

Раствор необходимо нанести на марлевый тампон и очистить им пораженную слизистую оболочку. Особенно показаны эти средства в первом триместре, когда использование противогрибковых препаратов нежелательно.
Применение Нистатина при беременности возможно по назначению врача. Препарат показан при кандидозе различной локализации. Наиболее безопасной и эффективной формой препарата для будущих мам является мазь.
Использование таблеток и ректальных свечей оправдано при поражении слизистых желудочно-кишечного тракта. Во время беременности не применяются вагинальные свечи, а также не рекомендуется использование любой из форм Нистатина в первом триместре.
Когда назначается Нистатинпри беременности?
Основным показанием к назначению Нистатина является молочница – поражение слизистых оболочек кожи, внутренних органов дрожжеподобными грибками рода Candida. Беременные женщины чаще всего подвергаются данному заболеванию, так как во время беременности в организме женщины происходят значительные изменения в работе и функционировании всех органов. Это и изменение гормонального фона, и снижение защитных функций организма противостоять инфекции, а также нарушение кислотно-щелочного баланса на поверхности кожи. Кроме того, на развитие молочницы влияют и внешние факторы, такие как:
- Ношение белья из синтетических тканей.
- Переохлаждение.
- Стресс.
- Чрезмерное потребление сладостей, выпечки.
Вагинальный кандидоз не опасен для внутриутробного развития и роста плода, но несет угрозу заражения слизистых новорожденного патогенными микроорганизмами во время родов. Поэтому основная цель лечения или профилактики молочницы – не допустить заражения малыша. Именно поэтому медики назначают лечение коварной молочницы противогрибковыми средствами, такими как Нистатин.

Часто задаваемые вопросы
Существуют ли эффективные свечи от молочницы с курсом лечения в 1 день?
Ответ: Да, это вагинальные свечи Залаин с действующим веществом сертаконазол, 1 свеча на курс. Препарат хорошо растворяется в липидных (жировых) структурах клеток, благодаря чему он сохраняется в слизистой оболочке влагалища в течение продолжительного времени (7 дней) в лечебной концентрации, оказывая тройной механизм действия на грибы рода Candida. Возможно применение препарата во время менструаций и в период беременности, однако обязательно необходимо проконсультироваться с лечащим врачом-гинекологом на предмет индивидуальных особенностей организма.
Противопоказания и побочные эффекты
Перечень противопоказаний к лечению препаратом, помимо беременности, включает:
- панкреатит;
- язвенную болезнь желудка или двенадцатипёрстной кишки;
- патологии печени;
- индивидуальную непереносимость компонентов препарата;
- период кормления грудью.
Во время лечения Нистатином в той или иной степени могут проявляться следующие неприятные побочные эффекты:
- снижение аппетита;
- тошнота и рвота;
- расстройства желудочно-кишечного тракта;
- аллергические реакции — жжение, зуд кожных покровов и слизистых;
- озноб;
- повышение температуры тела.
Следует отметить, что проявление побочного воздействия — явление достаточно редкое
Тем не менее беременной женщине следует с особым вниманием отнестись к возникновению минимальных тревожных признаков. В случае их появления следует обратиться к лечащему врачу, который подберёт другое средство для борьбы с инфекцией
Аналоги Нистатина
В современной медицине существует ряд аналогов препарата Нистатин. Среди них: Пимафуцин (таблетки, свечи, крем), Клотримазол (таблетки, свечи, крем, гель, мазь, раствор для наружного применения, порошок), Ливарол (свечи), Тержинан (вагинальные таблетки), Эпиген Интим (спрей), Мирамистин (раствор). В период беременности безопасным аналогом Нистатина является Пимафуцин.
Компетентность играет огромную роль в вопросах здоровья. Чем большей информацией о лекарственных средствах вы обладаете, тем выше вероятность подобрать наиболее подходящее для себя.
Часто за молочницу вы можете принимать любые белые, творожистые выделения. Это не так. Во время беременности количество выделений увеличивается естественным образом и не каждые выделения нужно лечить. Читайте подробнее в статье Выделения на поздних сроках беременности>>>.
Также не стоит лечить только анализы и результаты мазка. Если молочница не имеет клинических проявлений, то можно пролечить ее лишь перед родами, чтобы, при прохождении через родовые пути, младенец не заразился.
Думайте, решайте, изучайте разные мнения. Применить лекарство вы успеете всегда, но вот гарантию о его безвредности для малыша вам никто не сможет дать.
- Герпес на губах при беременности
- Витамин Е при беременности
- Средство от изжоги при беременности
Симптомы кандидоза
Признаки заболевания молочницей разделяют на три группы:
- Поверхностный кандидоз (молочница слизистых и гладкой кожи);
- Висцеральный или системный кандидоз – заболевание, характеризующееся поражением внутренних органов и их систем;
- Кандидамикиды – отдельная группа, представляющая вторичные аллергические проявления.
Поверхностный кандидоз также разделяют на несколько «подвидов»:
- Кандидозный стоматит. Результат жизнедеятельности грибка — белесоватый налет на слизистой поверхности полости рта. Налет напоминает свернувшийся белок, легко снимается. При отсутствии лечения и низком иммунитете во рту образуются плотные пленки, после удаления которых образуются язвы и эрозии.
- Глоссит кандидозный. Характеризуется гиперемией и сухостью, наличием беловатой пленки на языке, в острой фазе заболевания. Хроническая форма заболевания приводит к атрофии сосочков языка, образованию налета серого цвета.
- Кандидоз в уголках рта. Проявляется в виде трещин и эрозий.
- Хейлит кандидозный – отечность, сухие корочки и трещины на губах.
- Кандидоз на больших складках – локализуется в паховых, подмышечных, межъягодичных зонах, под молочными железами, часто обнаруживается у полных женщин.
- Кандидоз на малых складках. Поражаются области между пальцами и складками кистей и стоп. Выражается появлением пустул и пузырьков, гиперемией кожи. Выражен зуд.
- Кандидоз генитальный — знакомая многим женщинам молочница. Этот вид заболевания проявляется в виде гиперемии слизистых оболочек половых органов, появляется налет белого цвета, выделения творожистой консистенции. Дополнительный признак – сильное жжение и зуд.
- Кандидозные онихомикозы и паронихии. Поражение околоногтевого валика, ощущение боли, припухлости. После этого процесс локализуется на самой ногтевой пластине.
Причины
Самой распространённой причиной молочницы или кандидоза является приём антибактериальных средств. Известно, что антибактериальные препараты широкого спектра действия негативно воздействуют на состояние иммунной системы, так как способны подавлять рост абсолютно любых бактерий.
Однако молочница также имеет физиологические причины своего возникновения. В три раза чаще кандидоз диагностируется у беременных женщин. Появление молочницы в период беременности связано с колебанием уровня гормонов, в частности, многократно увеличивается концентрация прогестерона. У беременных женщин наблюдается физиологическое снижение иммунитета. Слизистая влагалища также претерпевает структурные изменения.
Подвержены молочнице и женщины после наступления менопаузы. Возрастные пациентки имеют атрофию слизистой влагалища. Кроме того, уровень лактобацилл заметно снижается. Провоцирует кандидоз также угасание гормональной функции.
Различные негативные факторы внутреннего и внешнего характера могут предрасполагать к развитию кандидоза:
- погрешности гигиены половых органов;
- частые подмывания;
- спринцевания;
- использование агрессивных моющих средств, вызывающих аллергическую реакцию;
- иммунный дисбаланс;
- дисбактериоз кишечника;
- бактериальный вагиноз, отличающийся уменьшением количества лактобактерий и изменением кислотности;
- сахарный диабет;
- половые инфекции;
- нарушение целостности влагалищного эпителия;
- возрастные изменения;
- приём антибактериальных и гормональных препаратов.
Молочница возникает как у взрослых женщин, так и у маленьких девочек. К появлению кандидоза у девочек предрасполагает тонкая влагалищная слизистая, плохая гигиена половых органов, колебания гормонального фона.
Молочница развивается как у женщин, так и у мужчин. Передача кандидоза половым способом возможна. Тем не менее кандидоз является преимущественно самостоятельным заболеванием. Однако наличие молочницы подразумевает лечение обоих половых партнёров, например, Нистатином.
Проявления
Клиническая картина кандидоза зависит от характера течения заболевания. Воспалительный процесс, наблюдаемый при молочнице, может протекать в двух формах:
- острой;
- хронической.
Острая фаза протекает до двух месяцев. В этот период проявления кандидоза довольно выражены и причиняют существенный дискомфорт женщине, в частности, во время интимной близости.
К проявлениям острой фазы относят следующие признаки:
- зуд слизистой половых органов и кожи аногенитальной зоны;
- жжение, усиливающееся при контакте с водой, половых актах, ходьбе и смене положения тела;
- болезненность в процессе полового акта, мочеиспускания в случае поражения уретры и мочевого пузыря;
- творожистые выделения, которые могут быть обильными и отличаться кислым запахом;
- гиперемия, подразумевающая отёк и покраснение слизистой влагалища.
Достаточно часто грибы Кандида вступают в микробные ассоциации. Кроме того, инфекционный процесс может сочетаться с гормональными нарушениями. В таком случае клиническая картина может отличаться различными симптомами:
- боли внизу живота;
- кровянистые выделения межменструального характера;
- мажущие выделения, сопровождающее начало и окончание месячных;
- патологические выделения, которые могут иметь различную консистенцию и неприятный запах.
Если первые признаки заболевания были проигнорированы или лечение было неадекватным, острая молочница переходит в хроническую фазу. Рецидивирующая хроническая молочница может не иметь клинических проявлений в периоды ремиссии. Обострения происходят обычно более четырёх раз в год. В данный период возможно появление дискомфорта и обильных выделений, которые не всегда имеют творожистую консистенцию.
Если лечение начато вовремя, первые признаки кандидоза быстро исчезают. При отсутствии провоцирующих факторов кандидоз не рецидивирует. Как правило, лечение включает препараты местного действия. Если молочница была вызвана физиологическими причинами, через несколько месяцев после родов признаки кандидоза регрессируют.
Рецидивирующая молочница отличается упорным течением. Персистирующее течение свидетельствует о серьёзных сбоях в организме и необходимости обследования. Лечение хронического кандидоза должно быть комплексным:
- препараты местного и системного действия;
- витамины;
- лекарства для лечения сопутствующих патологий;
- физиотерапия.
Существенное значение имеет соблюдение правильной диеты, избегание случайных половых связей и умеренная физическая активность. Во время лечения желательно отказаться от гормональных и антибактериальных препаратов, снижающих иммунную функцию.
Симптомы
Существует устойчивое заблуждение, что молочницу можно расценивать как признак беременности на ранних сроках. Однако это некорректно. На самом деле кандидоз встречается далеко не у всех будущих мам, поэтому его нельзя рассматривать как стопроцентный признак беременности.
Симптомы кандидоза следующие:
- Белые (реже – желтоватые) вагинальные выделения, напоминающие творог или сливки и имеющие кислый запах. Редко, бывают жидкие водянистые выделения с кислым запахом.
- Покраснение и отечность слизистой влагалища, вызванные воспалительным процессом.
- Вагинальный зуд, сухость и жжение, наиболее заметные при мочеиспускании, во время и после секса.
Профилактика

Бактерии из рода Candida не могут причинить вред плоду. Да и лечение будет направлено не на сам грибок, а на устранение неприятных симптомов и укрепление защитных реакций организма. Дрожжевые грибы Candida — это естественная составляющая общей экосистемы человеческого организма. Полностью избавиться от них невозможно, да и не нужно. Здоровый иммунитет способен их контролировать. Лечение призвано убрать воспаление, и избавить от зуда и жжения.
Молочница у беременных требует непосредственного лечения и профилактики возникновения рецидивов. Какие рекомендации помогут избежать возвращения болезни:
- Соблюдение определенных правил питания. Рацион должен содержать овощи, фрукты, нежирное мясо, морскую рыбу. Свести к минимуму сладости, в том числе газированные напитки с сахаром, хлебобулочные изделия, провоцирующие брожение в кишечнике.
- Ношение белья. Нижнее белье должно быть изготовлено из натуральных тканей, так как синтетика вызывает эффект парника. Трусы не могут быть тесными, и впиваться в кожу, натирая ее.
- Использование ежедневных прокладок. Они могут плохо пропускать воздух и создавать при несвоевременной смене чересчур влажную среду. Все это способствует быстрому развитию патогенной флоры.
- Для интимной гигиены использовать специальные гели с молочной кислотой. Они помогут восстановлению лактобаццилярного баланса микрофлоры влагалища.
Если партнер имеет симптомы кандидоза, то он должен пройти курс лечения, а половой контакт рекомендуется проводить с использованием презерватива.
Почему сладкое так опасно в период заболевания молочницей? При беременности показатель сахара в крови повышен. Это связано с тем, что глюкоза в виде питательного вещества необходима плоду. Повышенное потребление сладкого создает питательную среду для дрожжевых грибков, к которым относятся и кандиды, вызывающие молочницу.
Если женщина уже переносила молочницу до беременности, то она находится в группе риска. Болезнь может вернуться в связи с ослаблением иммунитета. Но молочница хорошо поддается лечению при правильно выбранной терапевтической стратегии. Большинство беременных сталкиваются с молочницей в этот период, и при соблюдении рекомендаций всем удается избежать осложнений. При исполнении назначений гинеколога и правильном режиме питания и гигиены, прогнозы на выздоровление весьма благоприятны.