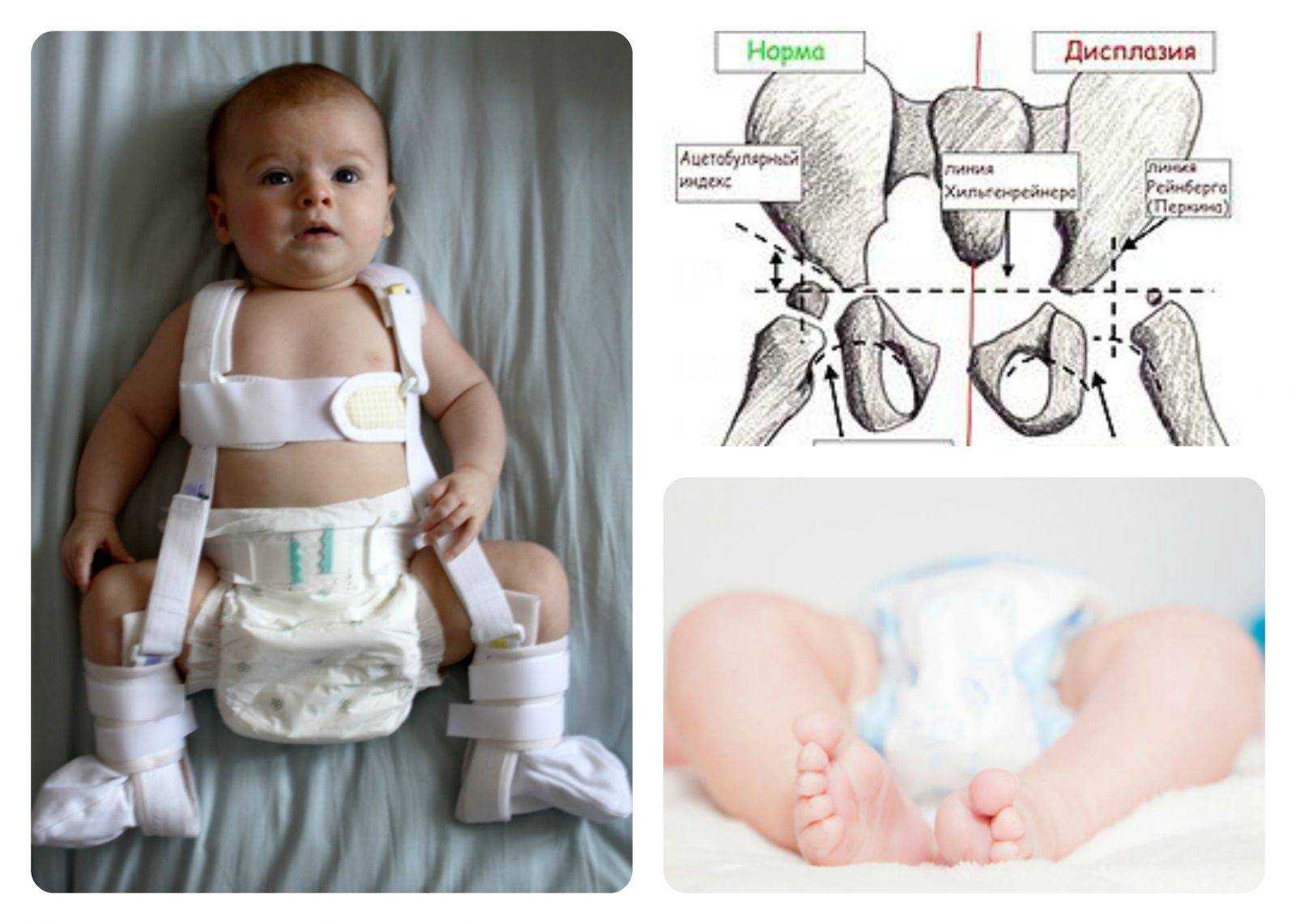
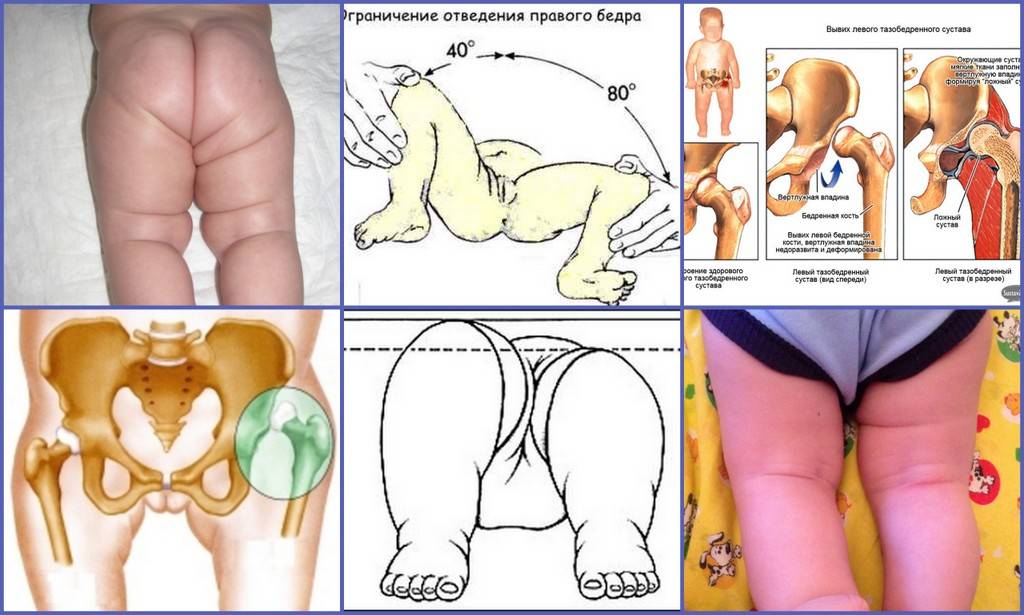
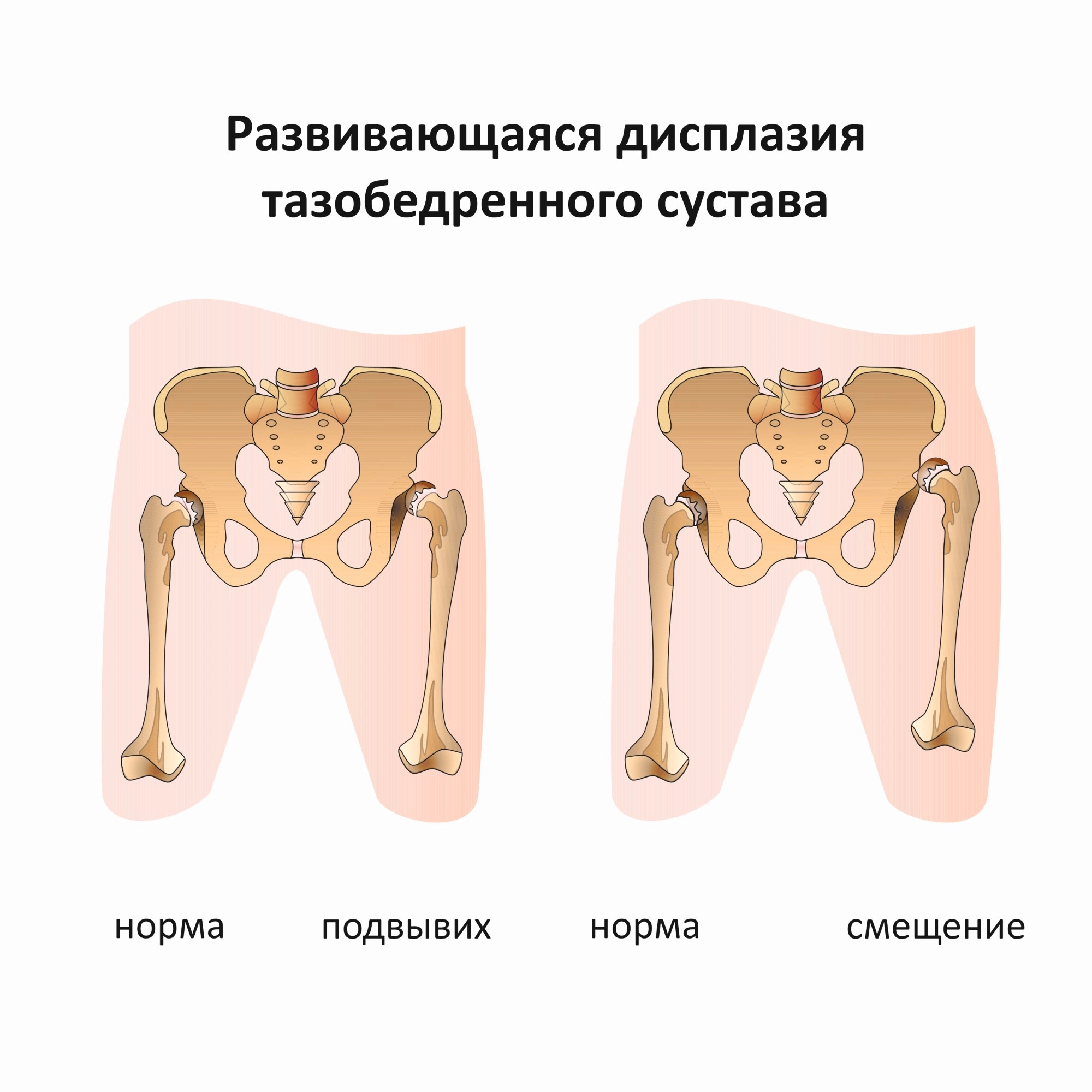
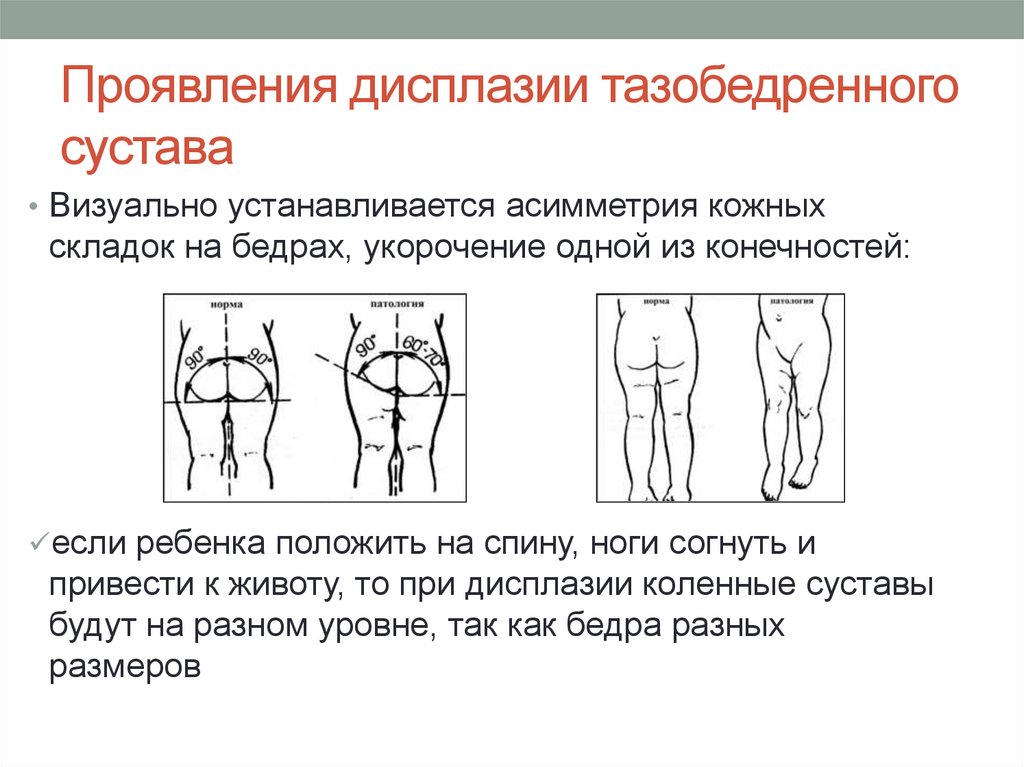
Дополнительные меры
Эффективными методами в борьбе с дисплазией считается плавание и массаж. Если с массажем все понятно, то что же делать с плаванием, как можно новорожденного заставить плавать, и что вообще с ним делать в воде?
На самом деле, сейчас достаточно большое количество занятий для мам с новорожденными. В этих группах тренер обучает молодых родителей, как правильно заниматься с крохой, и выполнять те или иные занятия. Но если вы все же сомневаетесь в собственной компетенции, то доверьте эту задачу специалистам. Подберите тренера, с которым вашему малышу будет комфортно, и он сможет не только восстановить здоровье, а и научится азам плавания.

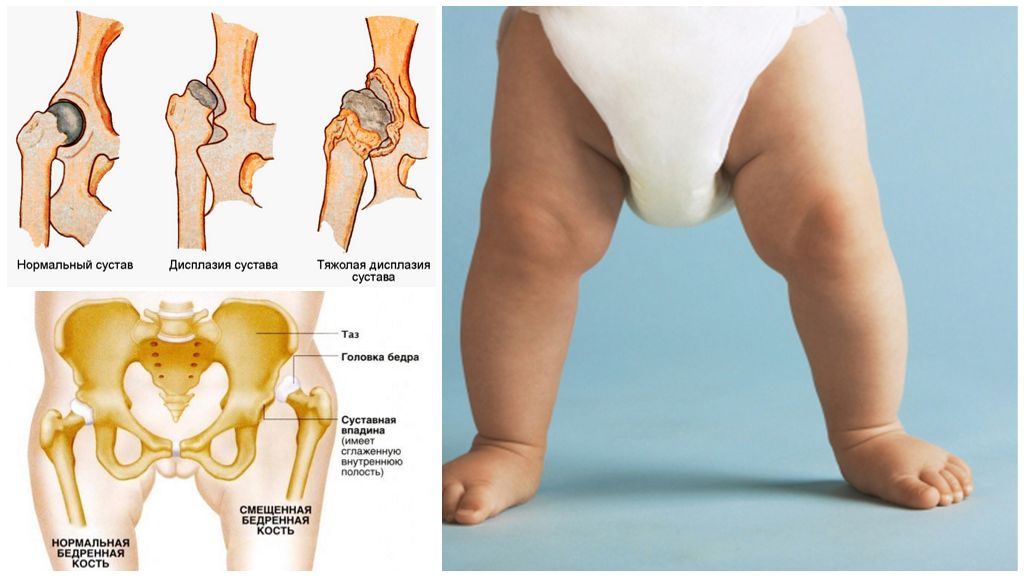
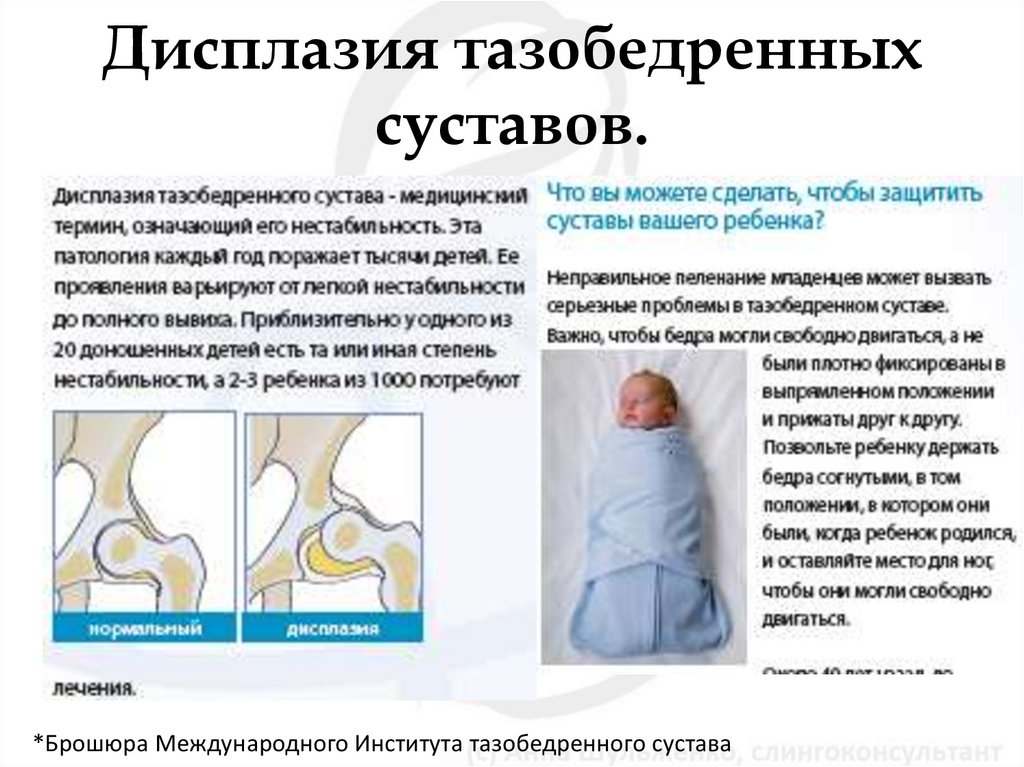
Клиническая картина
У детей до года
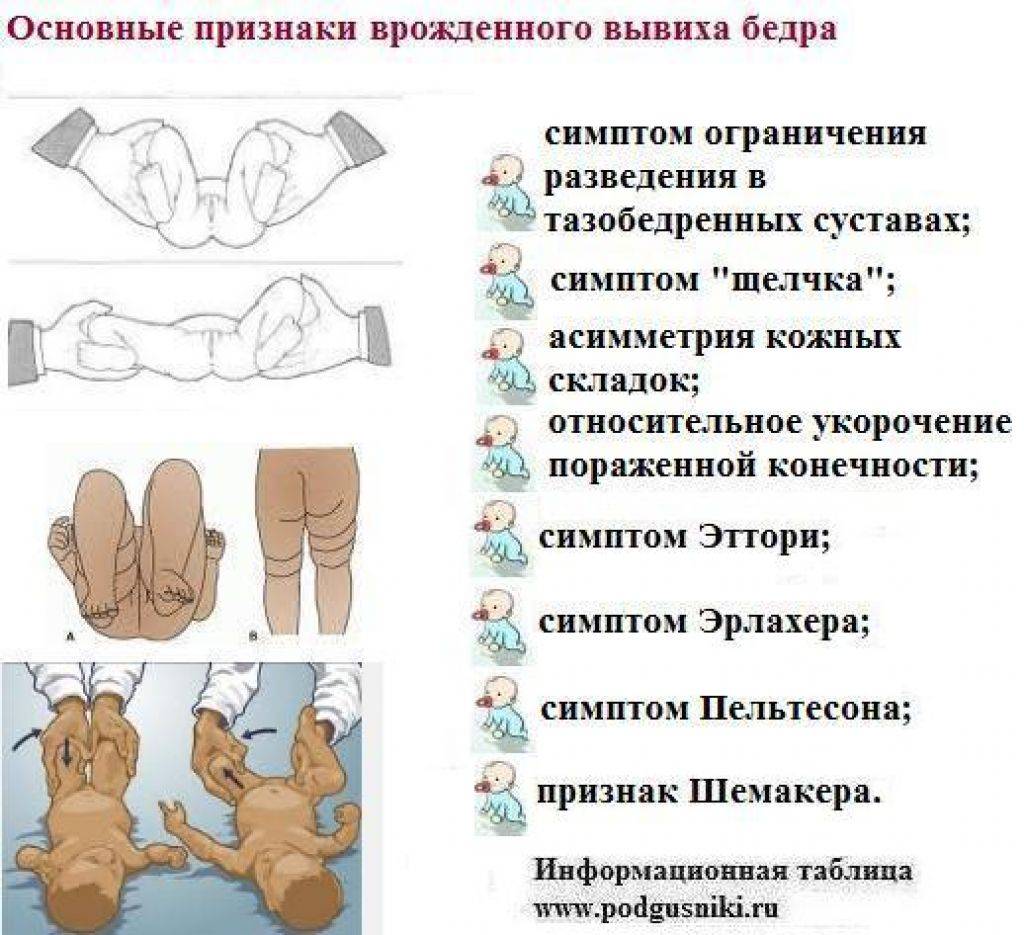
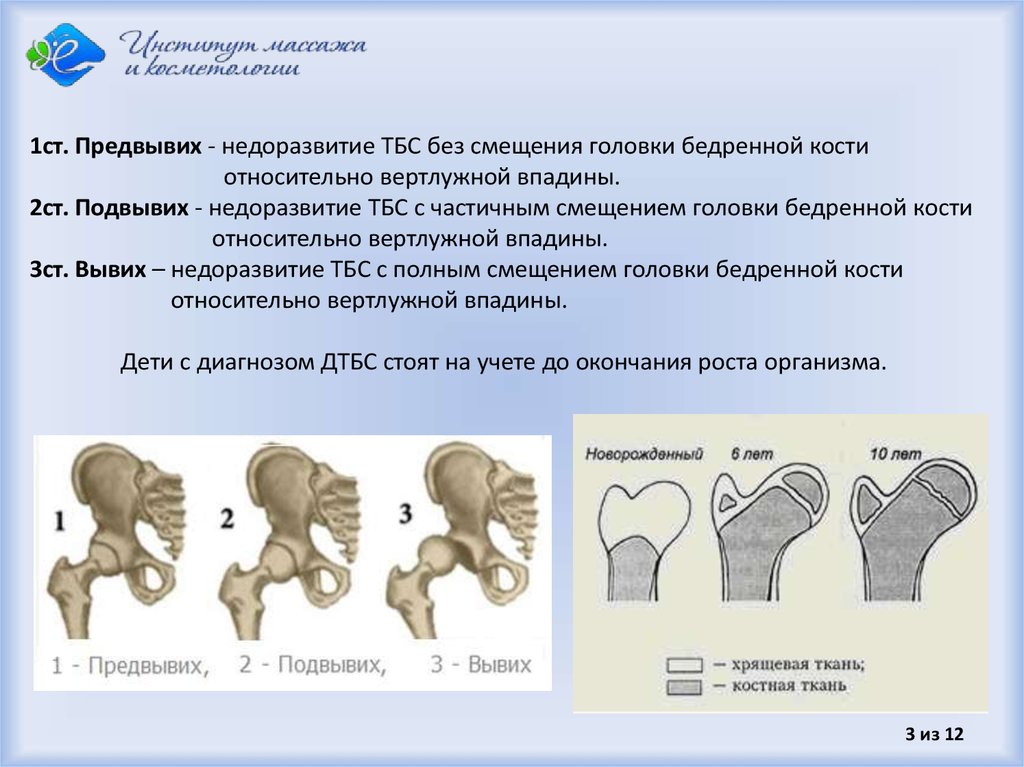
Клиническая картина дисплазии ТБС у детей в младенчестве представляет некоторые трудности, т.к. чаще всего имеет место предвывих бедра. Единственным и патогномоничным (характерным) признаком предвывиха является симптом соскальзывания или щелчка (симптом Маркса-Ортолани, описанный В,О, Марксом в 1934 г.) Данный симптом объясняется лёгким вывихиванием и вправлением головки бедренной кости из вертлужной впадины в связи с растянутым капсульно-связочным аппаратом ТБС, в результате чего головка бедра перекатывается через возвышение края вертлужной впадины.
По мере роста ребёнка симптом соскальзывания утрачивает своё значение, т.к. становится непостоянным. Прогрессирующие изменения в ТБС ведут к приводящей контрактуре бедра. Поэтому у детей старше 2-3 недель симптом Маркса встречается в 25% случаев.
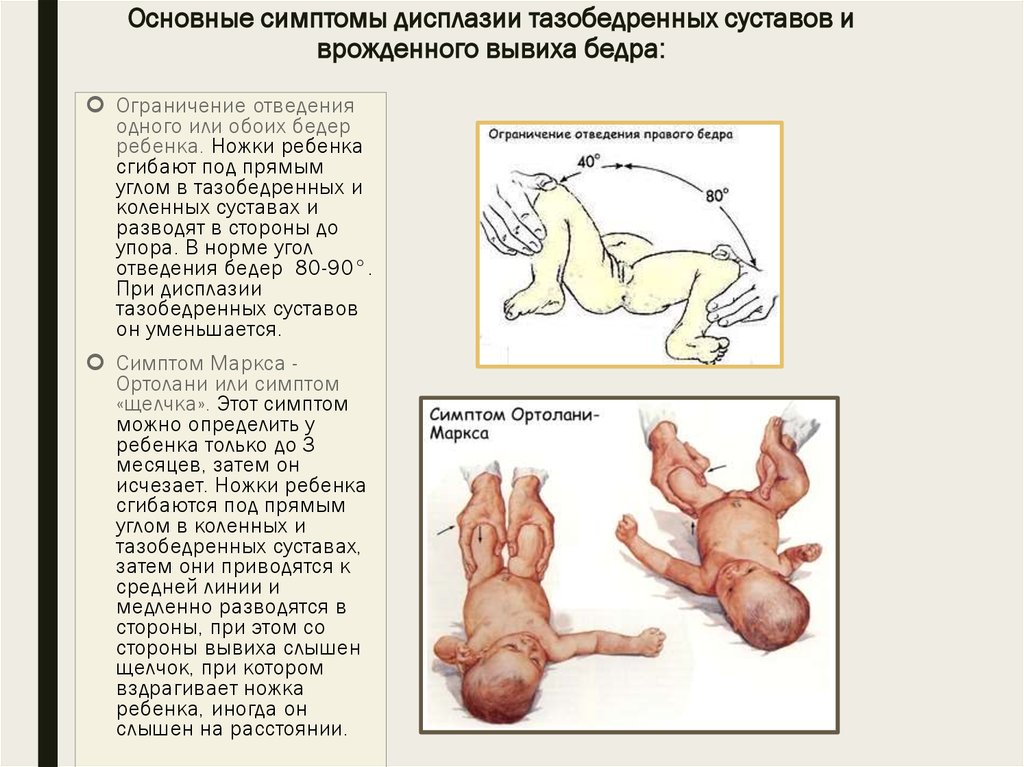
Гипертонус приводящих мышц бедра. Гипертонус ПМБ ведёт к ограничению отведения в ТБС. Гипертонус приводящих мышц бедра может быть физиологическим явлением у малышей до 6 месяцев. Причиной гипертонуса могут быть родовая травма, врождённая патология ЦНС, асфиксия новорожденного, внутриутробная инфекция, перинатальная энцефалопатия, поэтому в случае гипертонуса необходима консультация невролога. В норме у новорожденного при отведении бёдра касаются поверхности стола, отведение должно быть симметричным с обеих сторон, угол отведения 80-90 градусов.
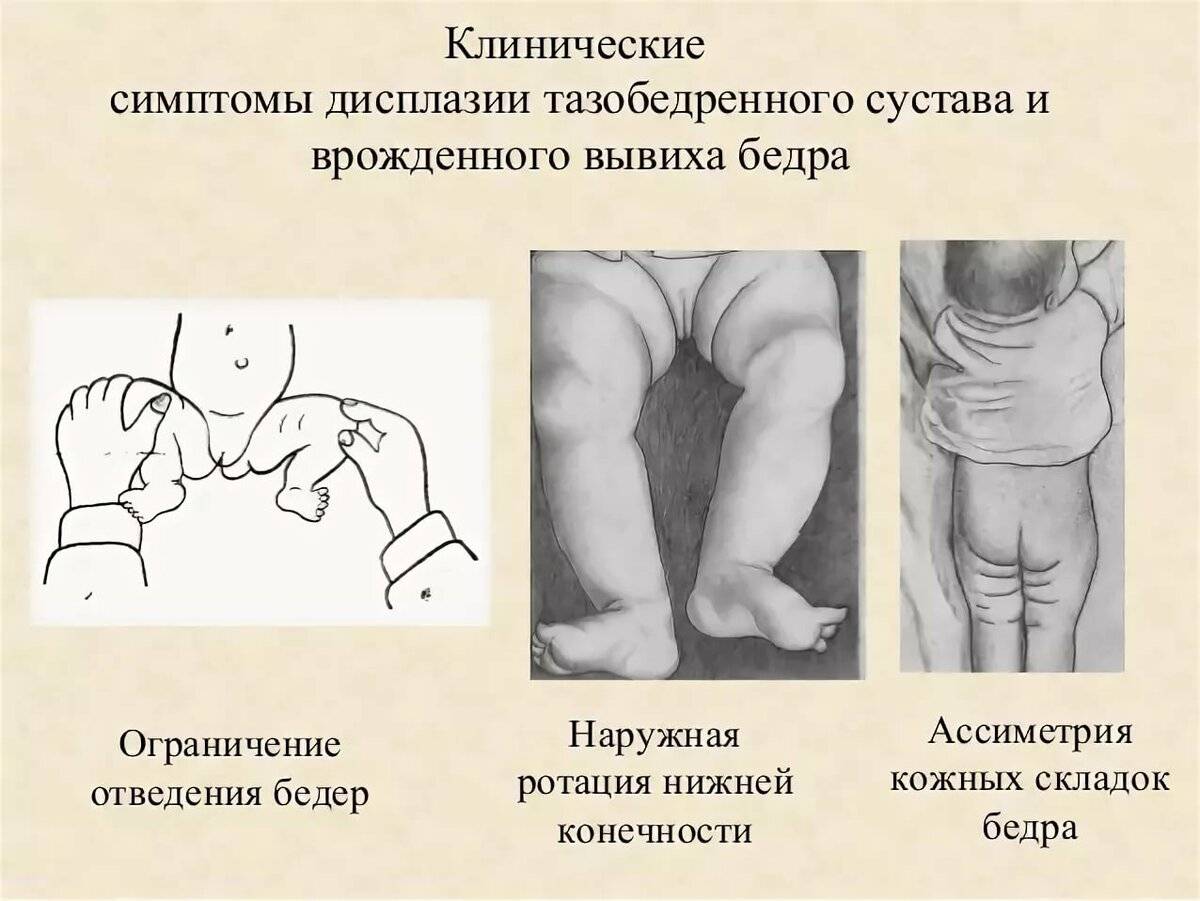
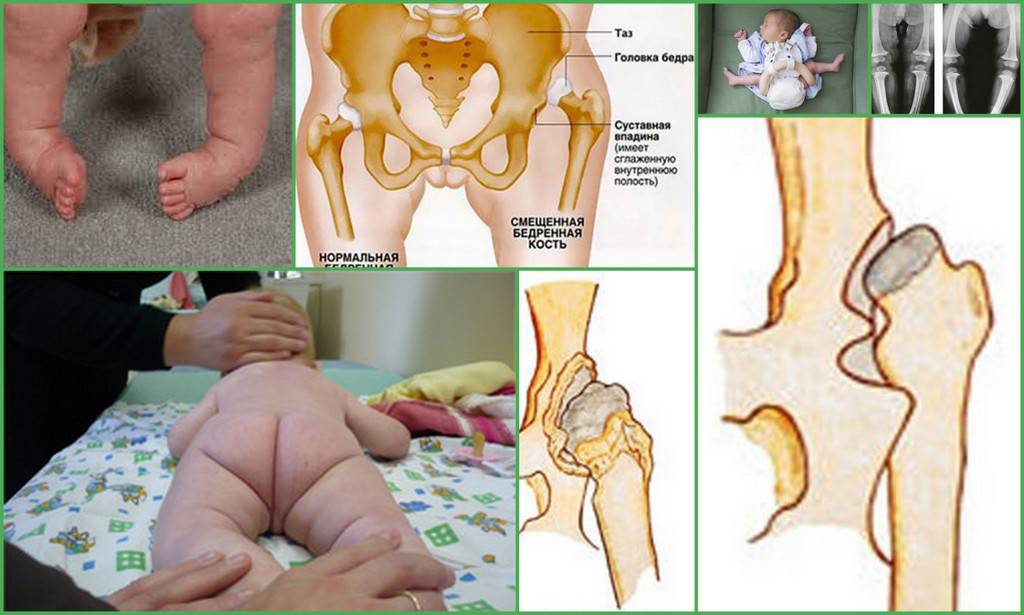
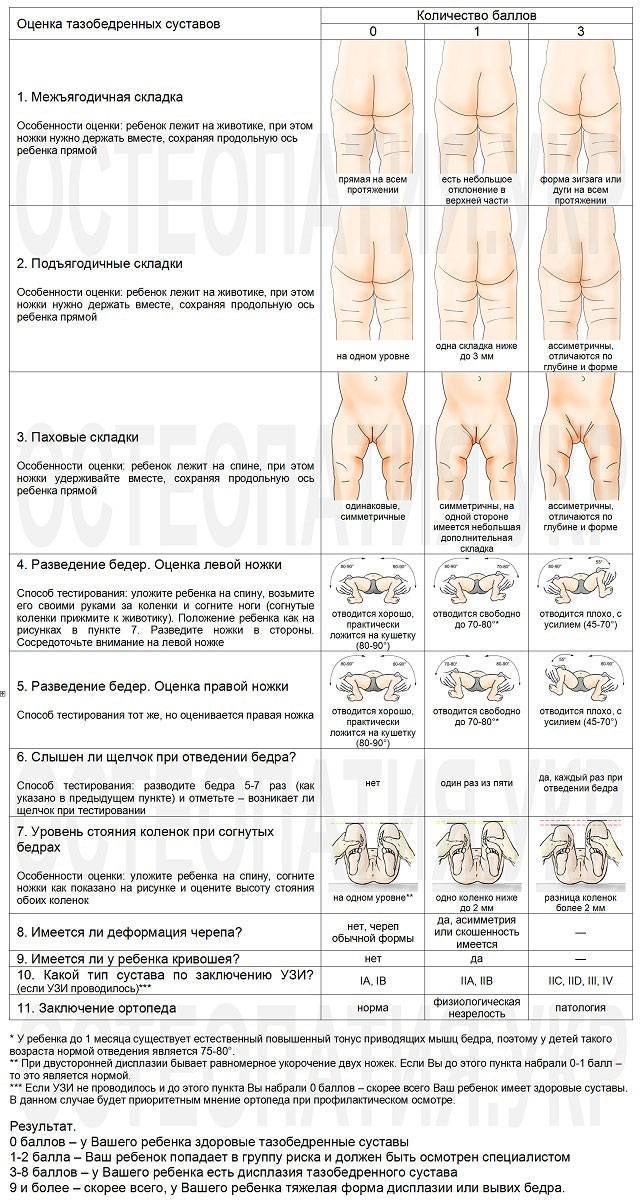
Асимметрия паховых и ягодично-бедренных складок. На стороне вывиха их глубина больше и они смещены в сторону вывиха.
Западение мягких тканей в области Скарповского треугольника (паховая связка, портняжная мышца, внутренне-медиальная часть приводящей мышцы бедра) под натянутыми, как струна, приводящими мышцами бедра.
Укорочение нижней конечности у новорожденных выявить достоверно очень сложно, если только это не высокий вывих бедра. Определяется укорочение НК по уровню стояния надколенников, при сгибании бёдер под прямым углов в ТБС и максимальном сгибании голеней в коленных суставах, в положении ребёнка лёжа на спине, при этом стопы должны стоять рядом и опираться на поверхность стола. На стороне вывиха надколенник будет располагаться выше.
У детей старше года
Задержка моторного развития – позднее начало ходьбы.
Нарушение походки (патологическая походка). При одностороннем вывихе выявляется т.н. «ныряющая» хромота. При двустороннем вывихе отмечается раскачивающаяся или «утиная» походка.
Усиление поясничного лордоза, в положении стоя при двустороннем вывихе.
Как правильно лечить ребенка
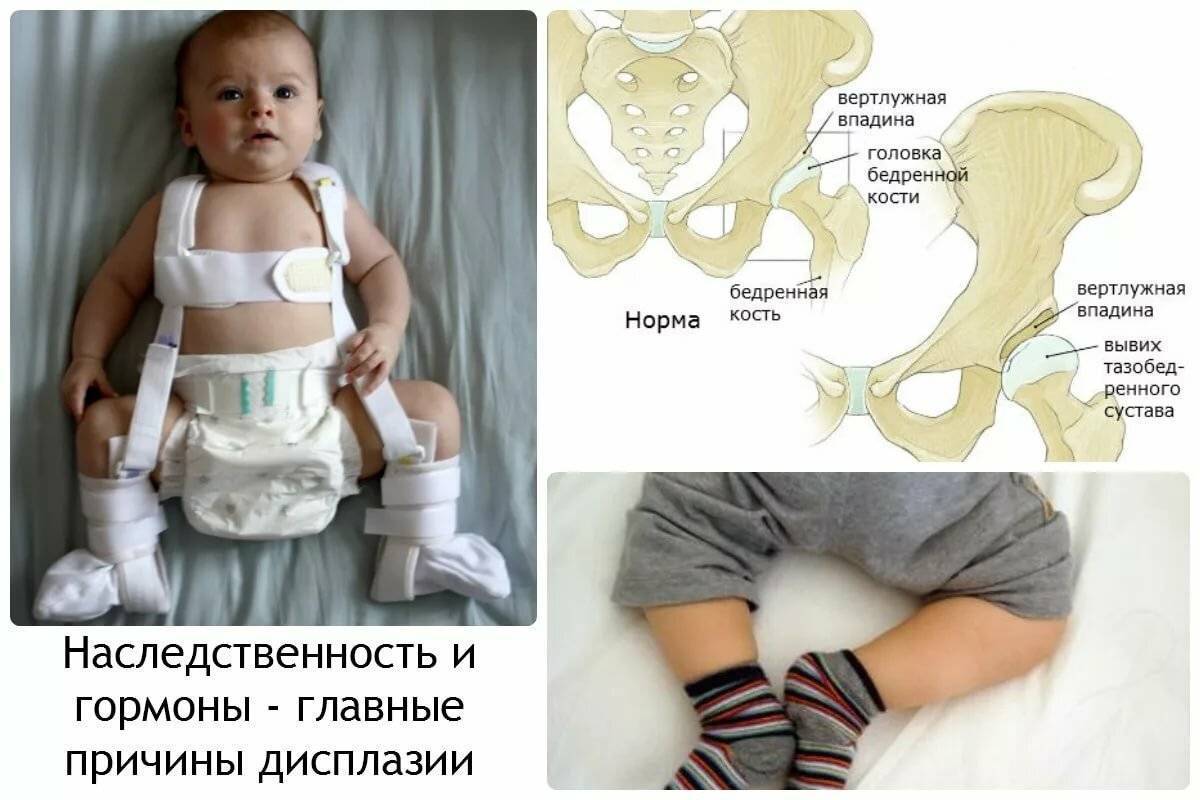
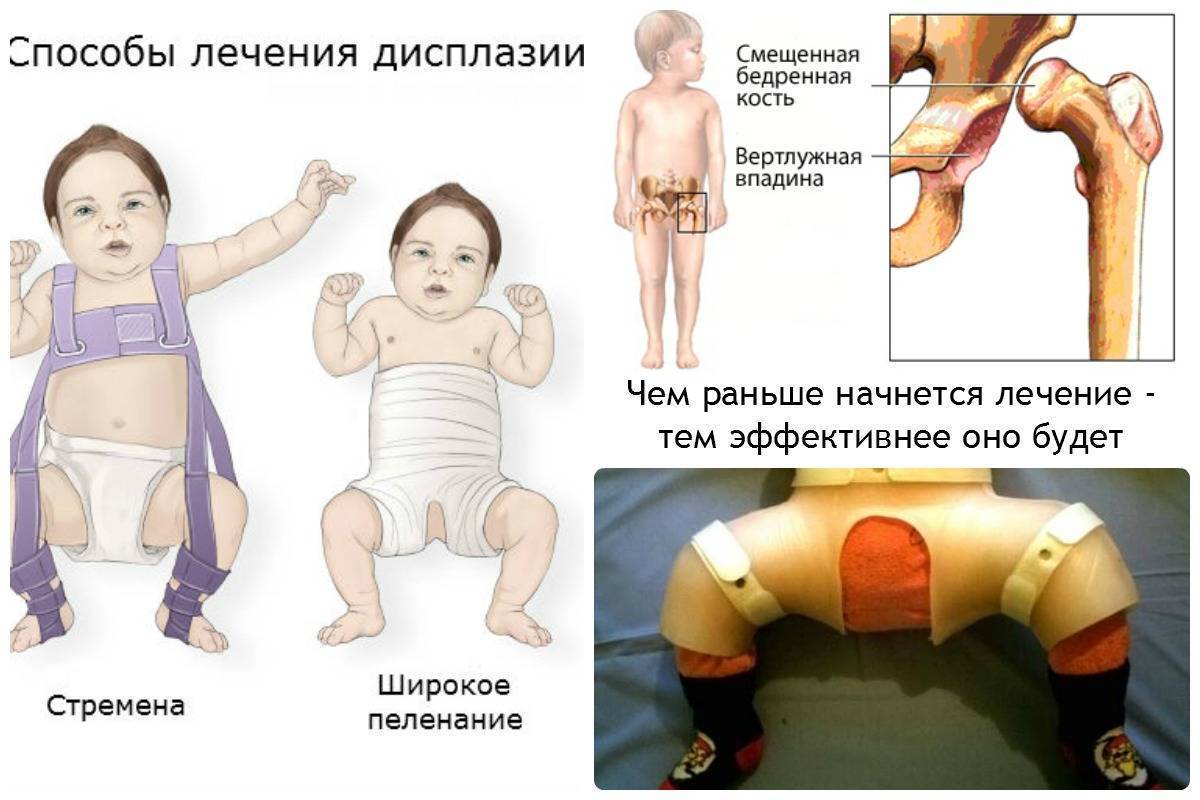
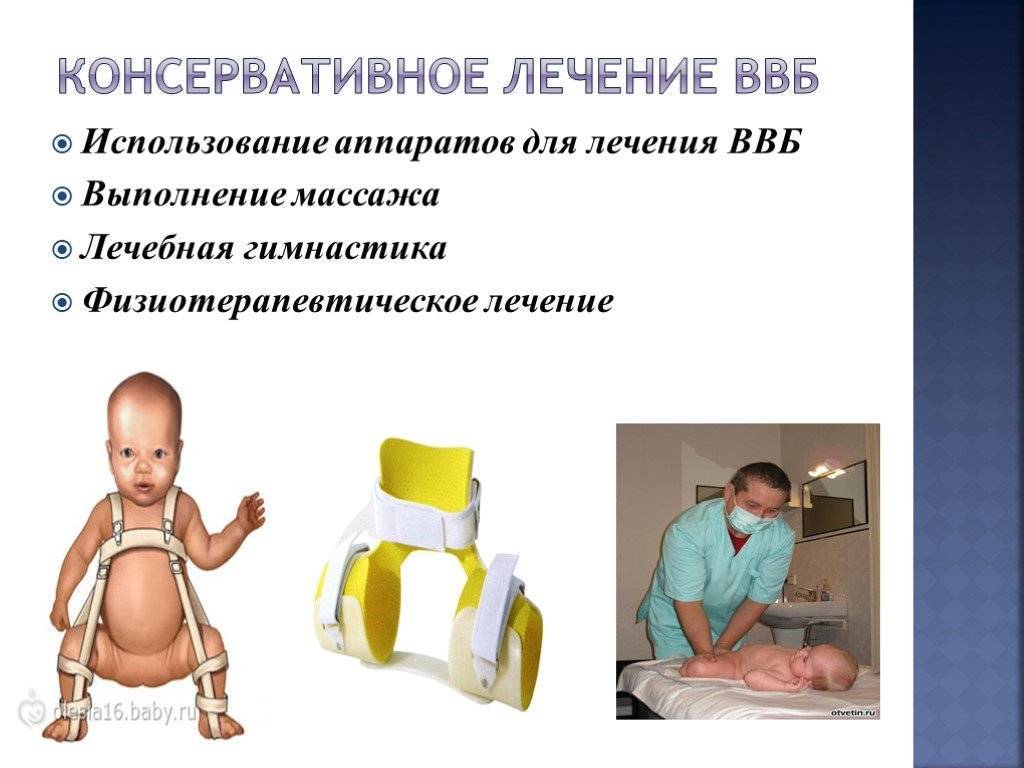
Чем раньше начнется лечение, тем быстрее удастся добиться правильного формирования тазобедренного сустава. Для этого применяются различные методы и средства, помогающие зафиксировать ноги ребенка в положении сгибания и отведения. Это специальное широкое пеленание, стремена, шины и другие приспособления. Чем младше ребенок, тем более мягкими и эластичными должны быть удерживающие ножки ортопедические изделия.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
Широкое пеленание
Это, скорее, профилактическое мероприятие, а не лечебное. Широкое пеленание рекомендовано родителям детей, которые входят в группу риска или у них обнаружено недоразвитие ТБС, пока не ставшее причиной предвывихов, подвывихов и вывихов. Для терапии дисплазии оно проводится только при невозможности использования других, более эффективных методов лечения.
Чтобы выполнить широкое пеленание, ребенок укладывается на спину, а между ног располагаются две пеленки. Они неплотно обвертываются вокруг каждой ножки, согнутой в положении отведения. Пеленки фиксируются третьей, закрепляющейся на поясе. Такой способ пеленания помогает удерживать ноги в состоянии разведения на 60-80°.
Ортопедические конструкции
В терапии дисплазии ТБС у самых маленьких детей чаще используется подушка Фрейка. Внешне она выглядит, как плотный валик, располагающийся между коленями. А для закрепления ног в физиологичном положении для «дозревания» тазобедренного сустава в конструкции предусмотрены фиксирующие ремешки.
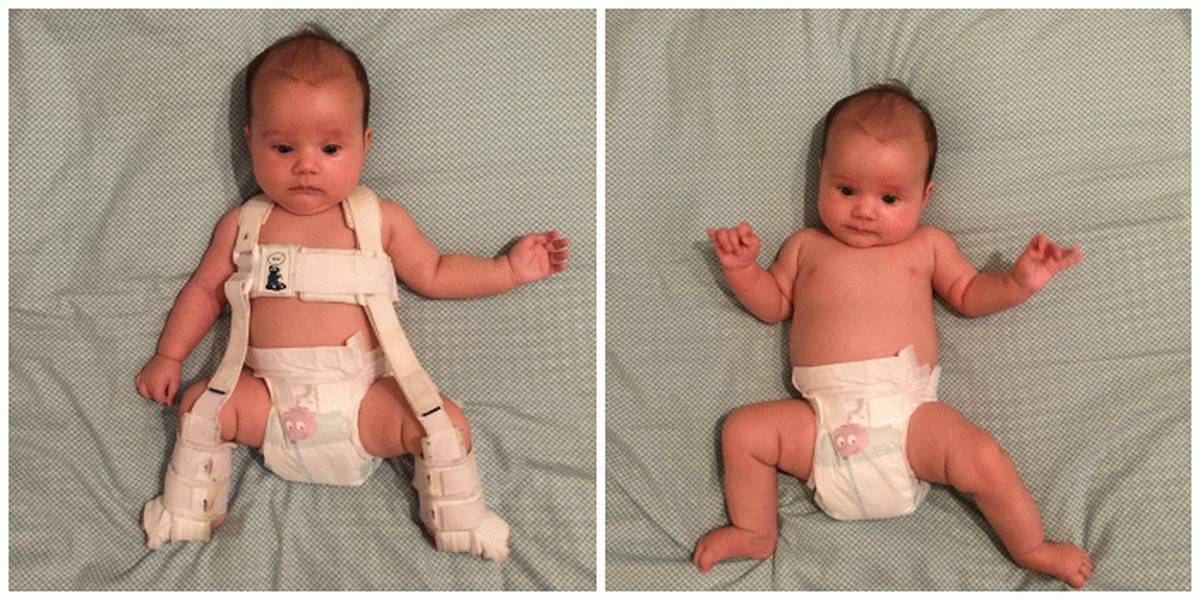
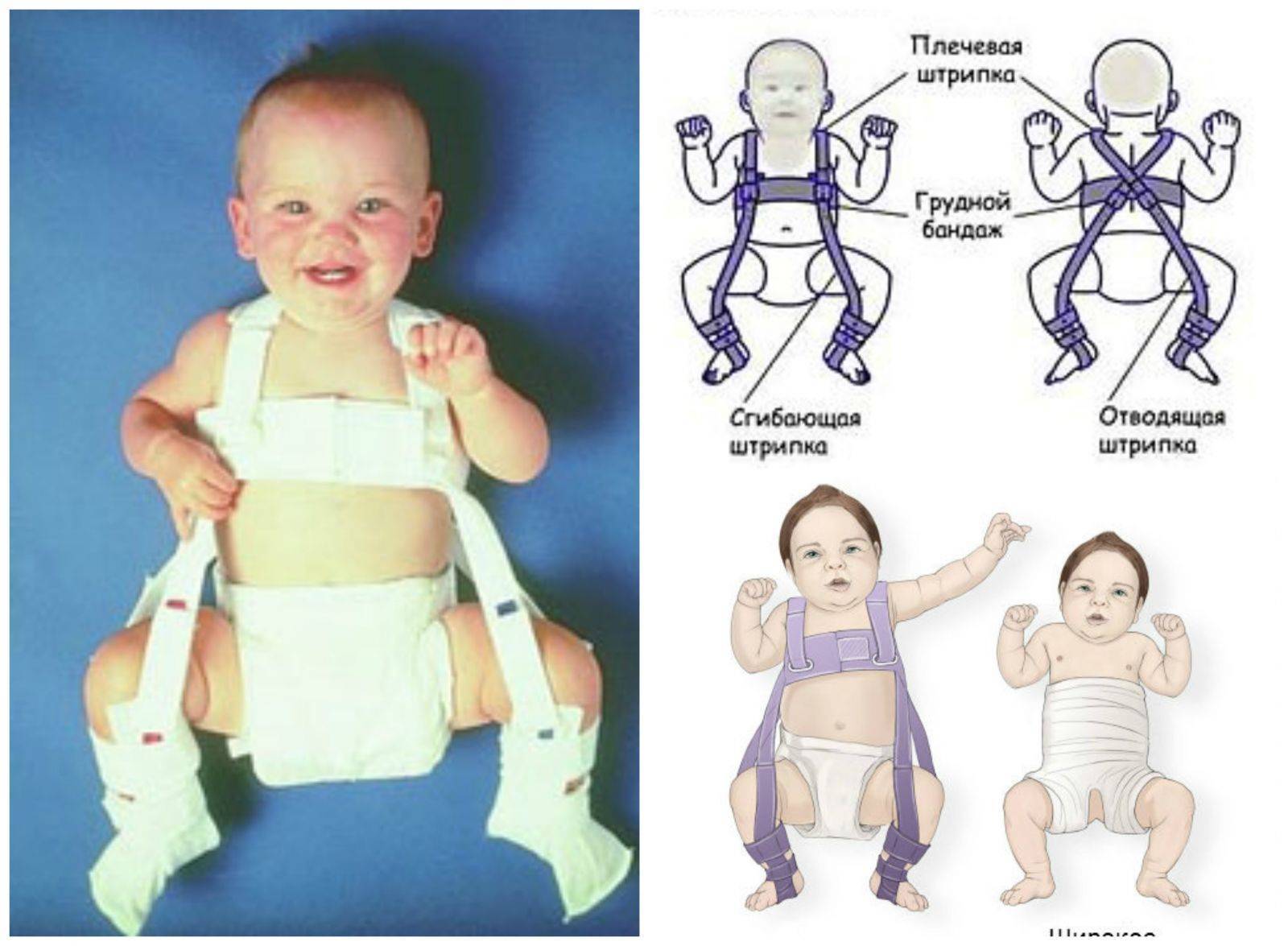
Еще одно часто применяемое приспособление — стремена Павлика. Так называется ортопедическое изделие, напоминающее грудной бандаж. Для надежного крепления ножек он оснащен ремешками, располагающимися на плечах ребенка и позади коленок, фиксаторами голеностопов, штрипками. Реже используется шина Виленского — две кожаные манжеты с металлической телескопической распоркой между ними.
Лечение массажем
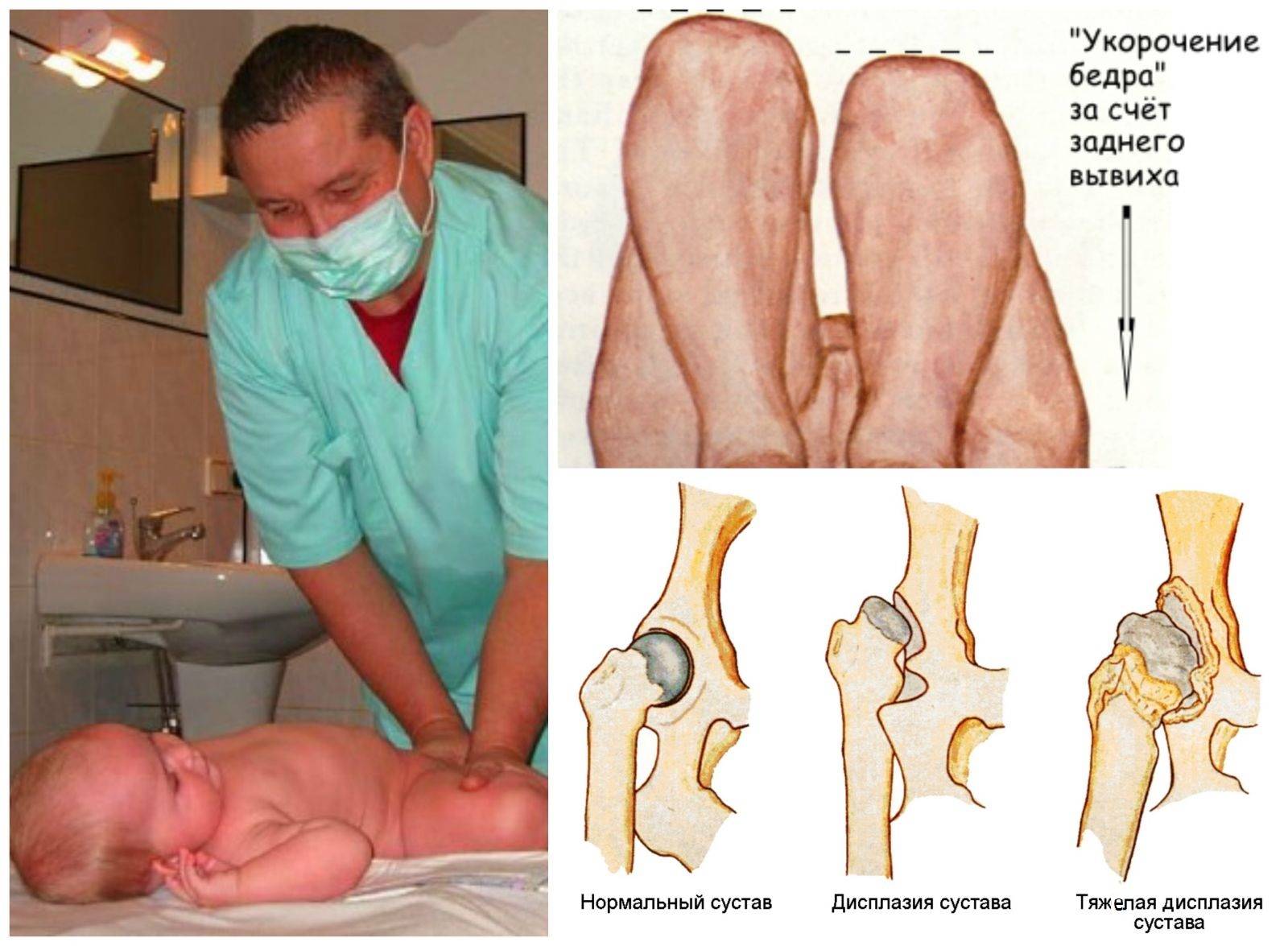
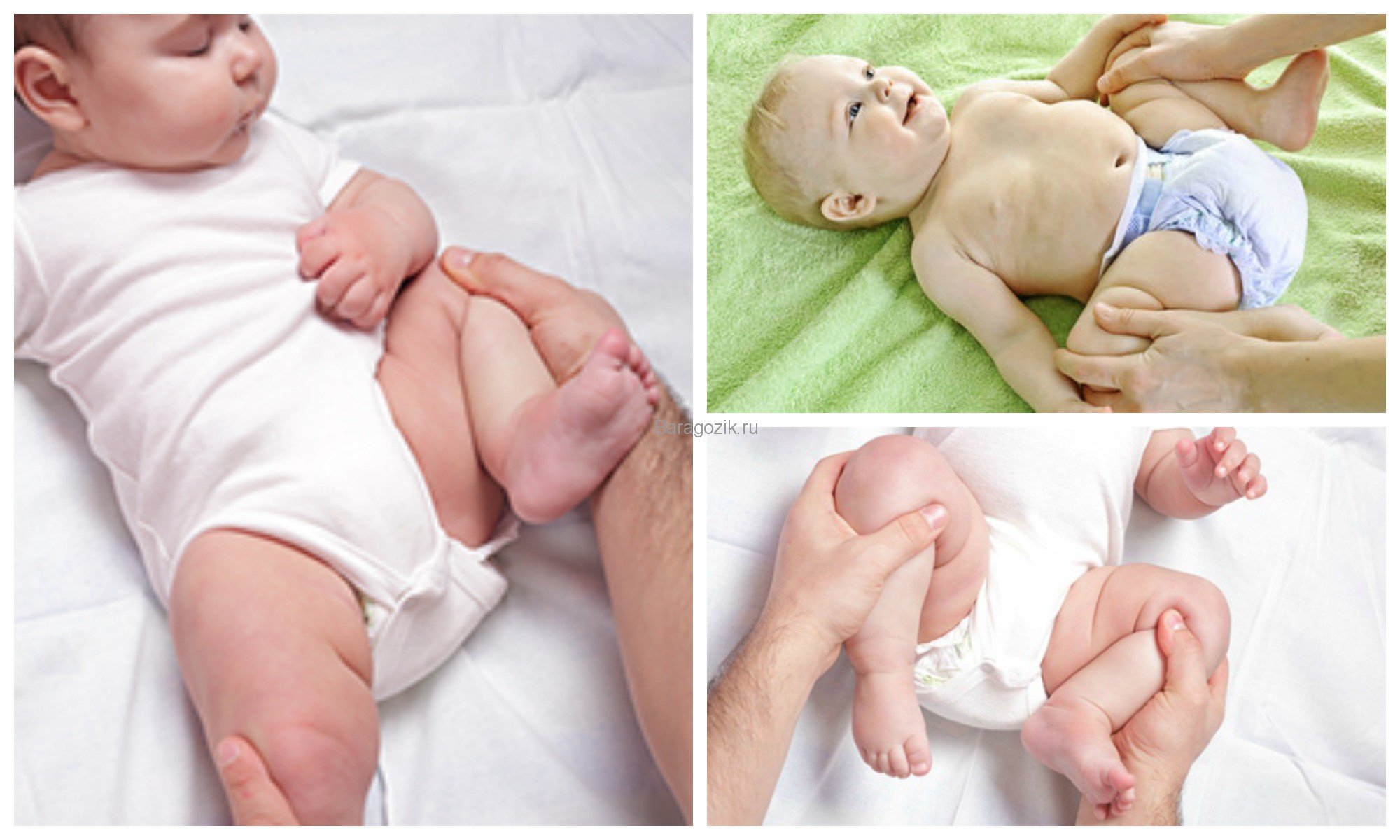
Общеукрепляющий массаж — важная составляющая терапии. Детский ортопед выписывает направление для проведения сеансов. Массаж выполняется спустя примерно час после последнего кормления, в спокойной расслабляющей обстановке. Он начинается с поглаживаний, легких разминаний и растираний. Затем массажист приступает к более интенсивным, энергичным движениям. Это необходимо для укрепления мышц бедер и ног, улучшения кровообращения. На завершающем этапе вновь выполняются поглаживания.
Лечебная физкультура
Ежедневные занятия лечебной физкультурой обязательно показаны при дисплазии. Комплекс упражнений составляет детский ортопед с учетом степени тяжести заболевания, возраста ребенка, общего состояния его здоровья. Он показывает родителям, как правильно выполнять движения, что избежать чрезмерных нагрузок на тазобедренный сустав. Какие упражнения наиболее эффективны:
- ножки отводятся в стороны, а затем ими выполняются круговые движения с небольшой амплитудой;
- в положении лежа на животе ножки плавно отводятся в стороны, а затем сводятся вместе;
- лежа на спине, ножки поднимаются, а ступни ребенка сводятся вместе.
Физиотерапия
Для ускорения «дозревания» тазобедренного сустава в анатомическом положении используются физиопроцедуры. Назначается электрофорез с растворами кальция, фосфора, йода — элементами, необходимыми для правильного формирования костных и хрящевых структур. Всего проводится около 10 сеансов, но при необходимости курс лечения продлевается.
Практикуется также УФО-облучение суставов по схеме, определяемой индивидуально. Благодаря проникновению ультрафиолетовых лучей в кожу на глубину 1 мм укрепляется местный иммунитет, ускоряются метаболические и восстановительные процессы.
Хирургическое вмешательство
Показаниями к хирургическому вмешательству становится тяжелая степень дисплазии ТБС, выявленная в возрасте 24 месяцев, наличие анатомических дефектов, при которых невозможно вправить вывих. Операции проводятся при ущемлении суставной капсулы, недоразвитии костей таза, бедра. Если нельзя вправить головку бедренной кости закрытым способом, то также прибегают к хирургическому вмешательству. Какие операции проводятся при дисплазии:
- открытое вправление вывиха — вправление головки бедренной кости в вертлужную впадину после рассечения суставной капсулы с последующим гипсованием на 3 недели;
- операция на кости бедра — придание проксимальному концу бедренной кости правильной конфигурации с помощью остеотомии;
- операция на тазовых костях — создание упора для головки бедренной кости, препятствующего ее выскальзыванию из суставной впадины.
Лечение дисплазии
В зависимости от степени тяжести патологии и возраста младенца применяются разные методики лечения дисплазии тазобедренных суставов у новорожденных. Не стоит ожидать быстрого выздоровления, результаты терапии появятся при тщательном и постоянном выполнении рекомендаций специалиста.
Лечение дисплазии тазобедренных суставов у детей до года проводится консервативными методиками без приема медикаментов.
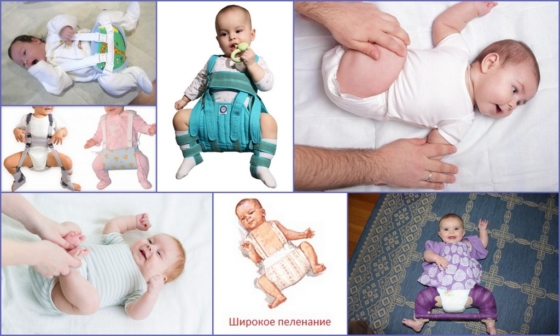
Консервативные методы лечения дисплазии у детей до года
Широкое пеленание
Врачи выяснили, что тугое пеленание негативно сказывается на состоянии опорно-двигательного аппарата грудничков. При широком пеленании ножки новорожденного остаются в физиологически правильном положении, благодаря чему вероятность появления дисплазии и ее развитие становится меньше.
Широкое пеленание при дисплазии тазобедренных суставов у новорожденных применяется при поражении легкой степени с рождения и до 3 месяцев. Его легко выполнять в домашних условиях родителям. Для этого необходимо положить новорожденного на пеленальный столик спинкой. В паховую область, между согнутых в естественном положении ножек, следует подложить 2-3 пеленки, смотанных валиком, зафиксировать повязкой, другой пеленкой или штанишками.
Такой вид пеленания помогает сформировать правильное положение вертлужной впадины и провоцирует самостоятельное вправление сустава у грудничка.
Использование фиксирующих средств
Использование различных шин при дисплазии тазобедренных суставов позволяет зафиксировать положение ножек грудничка в анатомически правильном положении – отведенными в стороны и согнутыми под прямым углом в голеностопном и бедренном сочленении.
Распорки должны подходить под размеры новорожденного, поэтому их следует подгонять по мере роста малыша.
Основные разновидности фиксирующих ортопедических приспособлений при дисплазии ног:
- Подушка Фрейка используется с рождения до достижения трехмесячного возраста. Это специальный валик, который удерживает бедра в разведенном состоянии. Применяется только при легких формах недуга;
- Слинг применяется и для профилактики, и для лечения. Ношение в нем грудничка допустимо с самого рождения, оно позволяет находиться ему в удобной позе;
- Штаны Беккера – ортопедическое приспособление, выполненное в виде трусиков с металлической или войлочной вставкой в ластовице, препятствующей сведению ножек вместе. Отличаются размерами, но удобны в использовании. Можно носить в возрасте от 1 до 9 месяцев;
- Стремена Павлика – мягкий бандаж с лямками, которое не мешает движению грудничка, но оказывают положительное воздействие, возвращая на место тазобедренный сустав. Используется с 2 месячного возраста до 1 года;
- Эргорюкзак, применяется с той же целью, что и слинг, но для детей старше 5 месяцев.

Фиксаторы при дисплазии ног у малышей
Лечебная гимнастика и массаж
Для улучшения кровообращения, укрепления мышечно-связочного аппарата применяют массаж и ЛФК при дисплазии тазобедренного сустава. Их проводят перед кормлением.
Массаж при дисплазии тазобедренных суставов у грудничков выполняется аккуратно и нежно. Легкое поглаживание и растирание мышц бедер и поясницы, ягодиц стимулирует обменные процессы, за 5 минут разминки нижних конечностей.
Гимнастику при дисплазии тазобедренных суставов у новорожденных подбирает доктор, в зависимости от состояния грудничка и степени поражения сустава. Главное выполнять движения медленно и плавно, упражнения можно делать в воде. Продолжительность такой тренировки составляет не больше 5 минут.
Физиотерапевтические процедуры
Физиотерапия улучшает проводимость нервных импульсов, снимает воспалительный процесс и болевой синдром, активизирует клеточный обмен веществ. Обычно используются следующие методы лечения:
- Ультразвуковая терапия;
- Электрофорез при дисплазии тазобедренных суставов у грудничков доставляет лекарства в пораженное сочленение;
- Грязевые аппликации;
- Амплипульс (воздействие моделированных токов);
- Иглорефлексотерапия.
Лечение
Лечение дисплазии требует комплексного подхода. Так, в качестве терапии используют следующие методы:
- Широкое (или более свободное) пеленание. При таком подходе ножки младенца находятся в несколько разведённом состоянии. Этот способ пеленания позволяет устранить первые симптомы болезни и избежать тяжёлых последствий. Для этого используют метод трёх пелёнок. Одну из них складывают в несколько слоёв (с шириной не менее 20 см) и прокладывают между ножек младенца. Вторую складывают треугольником, один угол кладут между ног, а двумя оставшимися обматывают ножки, разведя их на 90 градусов. В 3-ю пелёнку ребёнка заворачивают по пояс, подтягивая ножки слегка вверх (чтобы стопы не соединялись).
- Использование фиксирующих ортопедических средств. В частности, применяют шины, подушки Фрейка, штанишки Беккера, стремена Павлика и многое другое. Такие изделия позволяют оставаться ножкам малыша разведёнными.
- Массаж зоны тазобедренных суставов, спины и шеи. Но проводить процедуры должен специалист, т. к. самомассаж может только навредить ребёнку.
- Лечебная физкультура. Упражнения имеют выраженный эффект при начальных стадиях дисплазии. Заниматься физкультурой врачи рекомендуют 2-3 раза в неделю, а в некоторых случаях — ежедневно. Длительность занятий обычно составляет 15-20 минут. Ребёнку показаны такие упражнения, как разведение ножек, вращение бёдер, «велосипед», «ладушки» и др.
- Хирургическая операция. Данный метод лечения проводят в исключительных случаях (при тяжёлом течении болезни, когда другие средства и методы терапии оказались неэффективными).
- Электрофорез. Терапия позволяет уменьшить боль и улучшить кровоснабжение хрящей. Ребёнку обычно назначают 2-3 курса в течение года.
При этом лечение в младенчестве протекает намного легче и быстрее, чем в более старшем возрасте.
https://youtube.com/watch?v=f37ZoopJrOk
Диагностика и лечение
Еще в роддоме, у мамы берут новорожденного, чтобы осмотреть и определить, есть ли дисплазия тазобедренных суставов у ребенка. Если в самом начале проблемы не обнаружено, то родители должны самостоятельно в дальнейшем контролировать этот вопрос при помощи педиатра и ортопеда.
Грамотный специалист путем определенных упражнений и манипуляций сразу поймет, что у малыша есть дисплазия. Для этого используют разведение ножек по сторонам (слышен щелчок, отведение бедра ограничено), анализирует уровень складочек на ягодицах и бедрах (глубина, симметричность, форма), смотрит на разворот стопы.
Кроме того, что врач малыша осматривает, также он направляет на прохождение рентгена и УЗИ тазобедренных суставов. Последняя диагностика безопасна для малышей и дает результатов не меньше, чем рентген. Тем более, что эти два метода даже у взрослых назначаются повсеместно.
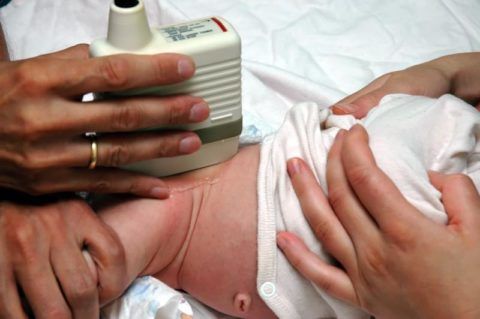 УЗИ тазобедренных суставов у грудничков используют с целью диагностики дисплазии.
УЗИ тазобедренных суставов у грудничков используют с целью диагностики дисплазии.
Лечение дисплазии тазобедренных суставов у детей назначается только после всестороннего обследования. Ведь форма и степень патологии определяют подход в терапии. Такой проблемой кроме ортопеда еще будет заниматься мануальный терапевт, врач ЛФК и физиотерапевт.
Есть несколько направлений в терапии, которые могут использовать в лечении такого недуга:
- Широкое пеленание. Тут происходит закрепление тазобедренного сустава в правильном положении. Данный метод помогает тем деткам, у которых диагностировано заболевание на первой стадии, то есть практически с самого рождения. Ножки фиксируют в согнутом положении, разведя их по сторонам. Между ног укладывают пеленку, сложенную в несколько раз. Первые разы пеленания должны пройти под наблюдением врача. Видео в этой статье может наглядно продемонстрировать, как выполняется пеленание.
- Стремена Павлика. Если у ребенка дисплазия тазобедренных суставов первой или начало второй стадии, то такое ортопедическое приспособление поможет выровнять ножки. Малышу предстоит находиться в нем до тех пор, пока врач не увидит восстановление правильного положения кости. Устройство представляет собой грудной бандаж и распорки, фиксирующиеся на голеностопы посредством липучек.
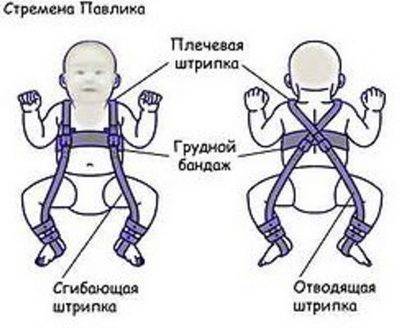 В лечении дисплазии таза у малышей часто используют стремена Павлика.
В лечении дисплазии таза у малышей часто используют стремена Павлика.
- Абдукционные шины. Такие приспособления назначают в самом конце лечения, когда могут остаться незначительные дефекты после основной терапии.
- ЛФК. В каждом возрасте группа упражнений будет своя. Даже для новорожденного врач подбирает свою гимнастику. Это поможет укрепить мышечный скелет и связки ТБС, что обеспечит полноценное развитие. Но родители должны понимать, что дисплазия тазобедренного сустава (10 лет ребенку или 5) требует комплексного подхода. Одними упражнениями от нее избавиться не получится.
- Физиотерапия. В эту категорию входят такие процедуры, как аппликации с парфином, УФО, электрофарез с применением аскорбиновой кислоты, кокарбоксилазой, хлористым кальцием.
- Массаж. Такую процедуру должен выполнять только специалист. Она разрешена со второй недели жизни. Массаж помогает улучшить кровоснабжение больного сустава, восстанавливает мышечный тонус, не дает мышцам атрофироваться. По мере взросления малыша, форма массажа может меняться. Постепенно родители тоже к этому могут подключаться. Инструкция того, как он правильно выполняется, дается специалистом. Поэтому мама и папа должны внимательно наблюдать за всеми действиями массажиста.
- Гипсовая повязка. Такой метод применяется в том случае, если вправлялся вывих. Данный тип восстановления допустим до 5 — 6 лет.
К сожалению, бывает и так, что дисплазия левого тазобедренного сустава у ребенка или правого может исправиться только путем хирургического вмешательства. К операции прибегают, если консервативное лечение не дало положительного результата или, когда патология была обнаружена слишком поздно.
Также она целесообразна, если малышу проводили закрытое вправление, но вывих произошел повторно. В любом случае, оперативное вмешательство можно проводить не раньше, чем ребенку исполнится год.
Как говорит всем известный Комаровский: «Здоровье ребенка только в руках родителей». Поэтому мама с папой должны с первых дней не только любить свое чадо, но и внимательно относится к его состоянию
Ведь цена полноценной жизни своего маленького ребенка – это всего лишь ваша забота и внимание!
Чем опасна невылеченная в детстве дисплазия
Запустив или не вылечив болезнь в младенчестве, родители обрекают дитя на трудности со здоровьем во взрослые годы жизни.
Часто уже взрослые люди, больные дисплазией, необычайно пластичны и гибки (становятся эластичными, суставы – подвижными). Взрослый человек способен не догадываться о диагнозе, выставляемом случайно при прохождении УЗИ. В результате заболевания у человека:
- развивается плохая осанка;
- появляются скованность движений, хруст в суставе при движении;
- нарушается походка; Нарушение походки у ребёнка
- развиваются нарушения в поясничном отделе позвоночника;
- высока вероятность защемления нервных окончаний, как следствие – онемение и покалывания в ноге, затекания стопы, голени и бедра;
- в молодые годы появляется артроз – болезнь, обычно характерная для преклонного возраста.
При дисплазии ноги не готовы к длительным нагрузкам. Развивается общая «расшатанность» опорно-двигательной системы. Если у детей вовремя не исправить врождённый вывих, сустав постепенно приспособится к аномальной двигательной функции, обретёт иные очертания и не станет полноценным. Он не приспособится к обеспечению опоры конечности, к адекватному отведению. Болезнь ухудшает качество жизни человека, таит потенциальную опасность – вероятны затруднения с нервным и сосудистым снабжением ноги.
Взрослому человеку уже не помогут ортопедические аппараты, формирование организма давно закончено. Медицина устранит дисплазию тазобедренного сустава даже у пожилого человека, исключительно хирургическим путём, либо с помощью протезирования.
Симптомы
Наиболее достоверным диагностическим критерием врожденного вывиха тазобедренного сустава является симптом Маркса-Ортолани, или симптом щелчка. Он обнаруживается в первые недели жизни новорожденного и может сохраняться до 3-х месяцев.
Чтобы определить наличие симптома щелчка, малыша кладут на спину и медленно раздвигают его ноги в стороны. В какой-то момент ощущается, а иногда и слышен характерный треск на пораженной стороне – это головка бедренной кости входит в вертлужную впадину.
Дальнейшее сведение ног тоже сопровождается щелчком, когда бедренная головка покидает сустав. Щелчки возникают при соскальзывании пояснично-крестцовой мышцы с передней части бедренной головки, поскольку нарушается взаимное расположение элементов сустава.
Однако симптом Маркса-Ортолани не имеет диагностической ценности в первые несколько недель после рождения младенца, так как может наблюдаться даже у здоровых детей (40% случаев). В дальнейшем симптом щелчка исчезает без следа.
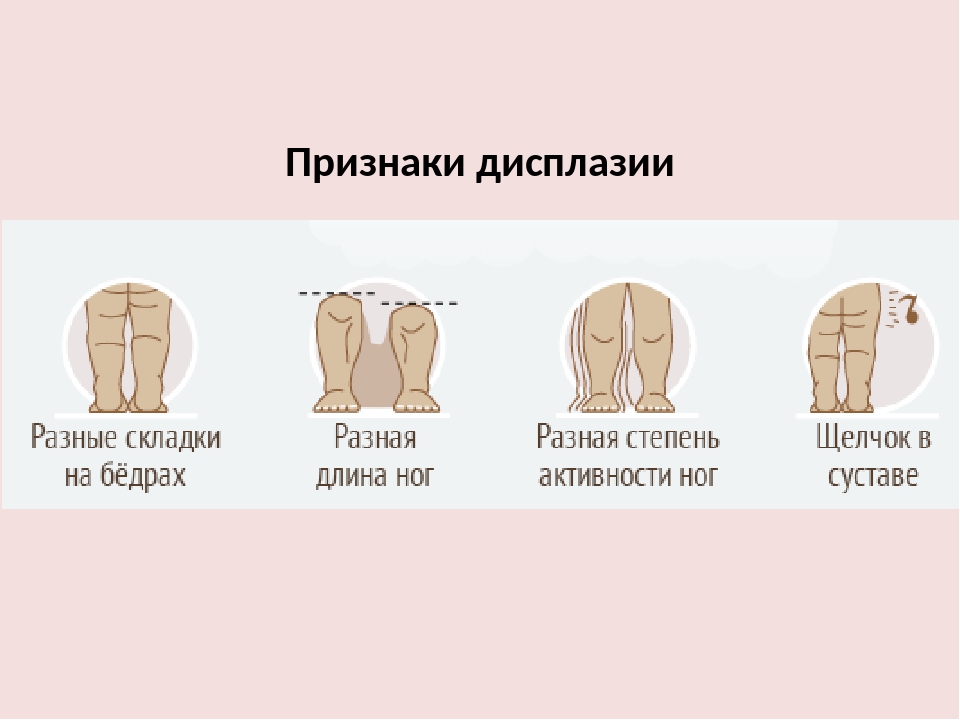
На дисплазию тазобедренного сустава указывают и другие признаки:
- укорочение одной из ног;
- асимметрия кожных складок;
- ограниченное отведение бедра.
Пример из практики:
Больная 35 лет обратилась к ортопеду с жалобами на скованность и боли в тазобедренном суставе. Рентген показал двустороннюю дисплазию с клиническими признаками левостороннего артроза и подвывих левой бедренной кости – последствия невыявленной либо непролеченной дисплазии в детстве.
Как узнать, что одна нога короче другой
Малыш лежит на спине с согнутыми в коленях ногами, его стопы стоят на кроватке (кушетке). Если одно колено находится выше другого, есть вероятность дисплазии тазобедренного сустава.
Асимметрия складок
Асимметрию паховых, подколенных и ягодичных складок определяют в положении ребенка стоя, оценивая их количество, глубину и уровень расположения спереди и сзади. Как правило, асимметричность лучше заметна у ребенка старше 2-3-х месяцев.
Однако асимметрия не может быть единственным признаком неполноценности тазобедренного сустава, так как при двухсторонней дисплазии складки бывают симметричными. К тому же далеко не у каждого ребенка с ДТС нарушена симметрия складок.
Внимание! Асимметрия в первые 2 месяца жизни может встречаться у здоровых детей, поэтому данный признак стоит принимать во внимание только при обследовании грудничка старше 2-х месяцев.
Ограниченное отведение бедра
У здорового ребенка в положении лежа на спине колени без усилий укладываются на поверхность кушетки примерно до 4-х месячного возраста. Если амплитуда ограничивается до угла в 50-60°, можно заподозрить дисплазию тазобедренного сустава.
Для 7-8-месячных малышей нормой является отведение ножек на 60-70°, при врожденном вывихе этот угол не превышает 50°.
Пружинин Марк Юльевич
врач – педиатр • Стаж 30 лет
У некоторых детей симптом ограниченного отведения бедра появляется лишь на 3-4-й неделе. Если вы подозреваете у ребенка дисплазию ТБС, посоветуйтесь с нашими врачами. Они дистанционного по телефону или видеосвязи помогут выявить симптомы патологии и расскажут о методах лечения и профилактики.
Диагностика врожденного вывиха бедра
Заподозрить наличие проблем с тазобедренным суставом врачи могут еще в роддоме при осмотре младенца после рождения. В данном случае необходимо посетить детского ортопеда в течение трех недель, чтобы пройти обследование и подобрать план лечебных действий. Для исключения заболевания все дети должны проходить осмотр у ортопеда в возрасте 1, 3, 6, 12 месяцев. Особенно это касается детей, которые находятся в зоне риска.
Такие факторы риска, как токсикоз беременности, изменение формы стопы, большая масса тела плода, тазовое предлежание, должны насторожить родителей в плане возможного риска развития дисплазии, особенно у девочек. Даже если нет ортопедической симптоматики, такие дети относятся к группе риска и родители должны регулярно их приводить на осмотр к ортопеду с профилактической целью. Чтобы поставить точный диагноз, необходимо учитывать клинические признаки, результаты УЗИ и рентгенодиагностики.
Осмотр
Обследование малыша должно проходить в спокойной обстановке и обязательно после кормления, чтобы он не плакал, не испытывал чувство голода и был максимально расслаблен
В первую очередь обращают внимание на асимметричность складок. Для врача имеют значения ягодичные, подколенные, паховые складки, и если есть патологические процессы, на стороне поражения складки будут глубже и больше
Если заболевание охватывает оба сочленения, этот признак может быть неинформативен, к тому же иногда он встречается и у здоровых детей.
Надежным признаком в выявлении заболевания является укорочение бедра, но он уже указывает не на дисплазию, а на врожденный вывих бедра. Симптом считается положительным, если у ребенка, который лежит с согнутыми в коленных, тазобедренных суставах ногами, колено на пораженной стороне находится ниже.
Золотым стандартом в диагностике можно назвать симптом Маркса Ортолани (соскальзывания, щелчка). При осмотре малыш находится в положении на спине, ортопед сгибает обе конечности в тазобедренных, коленных суставах, удерживает руками бедра. Далее их медленно отводит в обе стороны без усилия. В норме они должны почти соприкасаться с поверхностью стола. При наличии проблем в суставе в момент отведения головка бедра соскальзывает в вертлужную впадину – издается характерный щелчок.
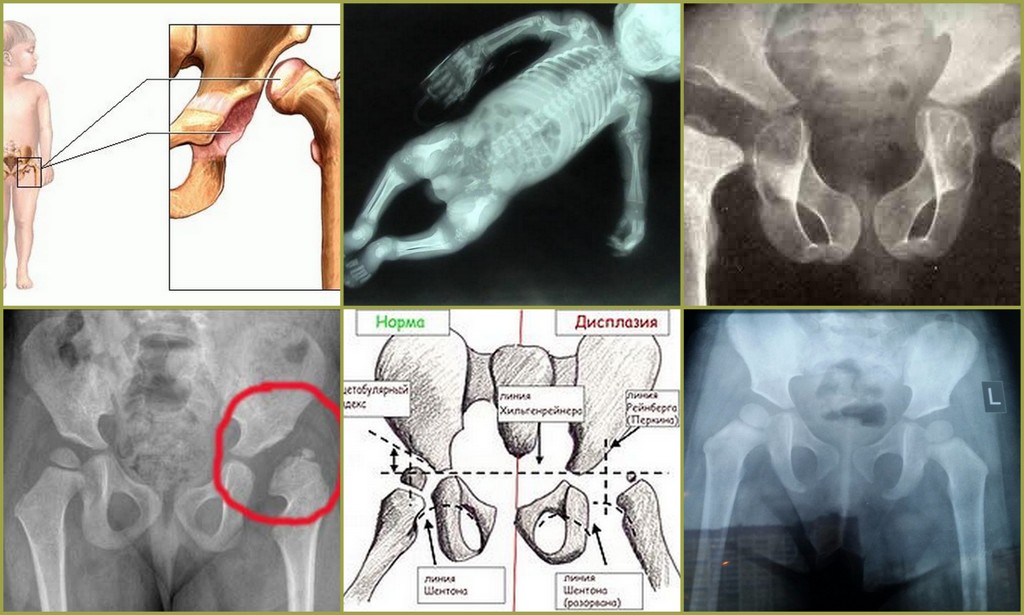
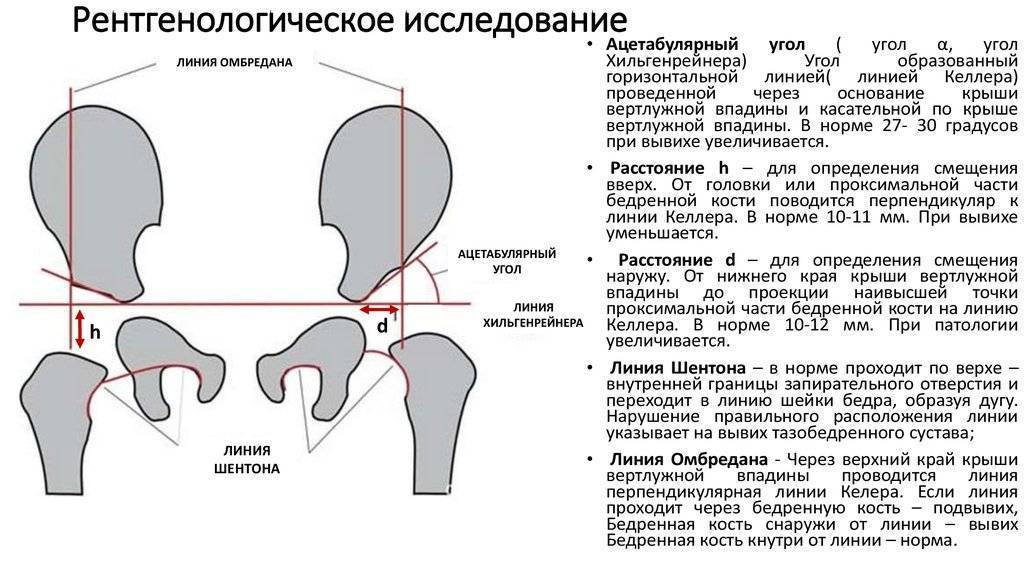
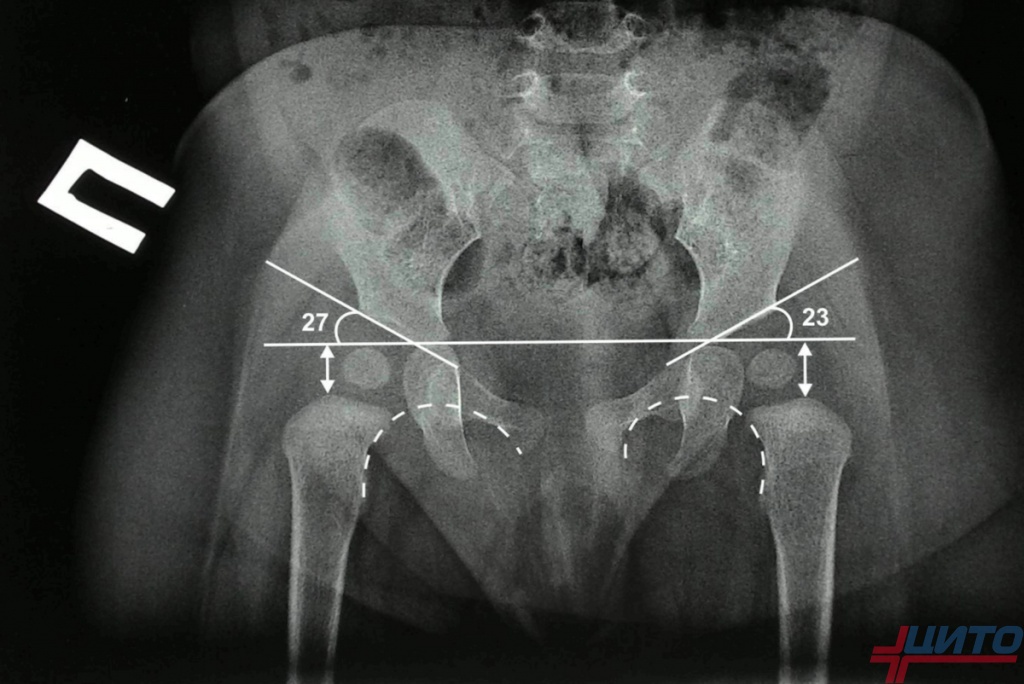
Рентгенологическая диагностика
У новорожденных вертлужная впадина и большая часть бедренной головки представлены хрящевой тканью, поэтому на рентгенологических снимках не видны. Для трактовки результатов используют различные схемы с проведением специальных линий, чтобы рассчитать угол наклона крыши вертлужной впадины. В норме он должен быть не меньше 30° у новорожденных и примерно 20° – у малышей от трех месяцев и старше.
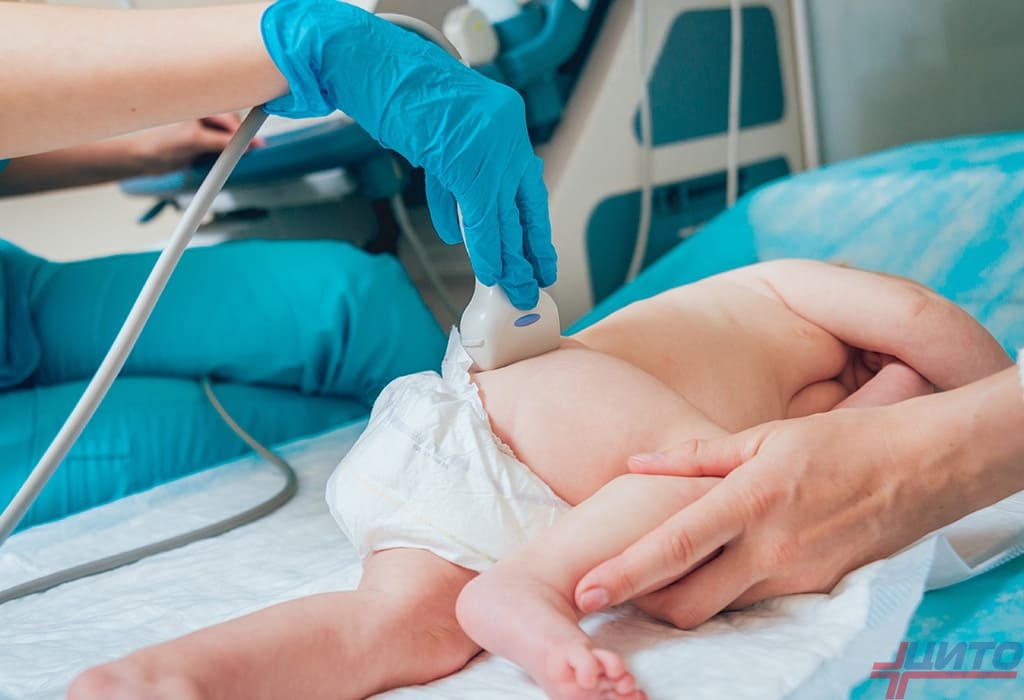
Ультразвуковая диагностика
УЗИ является диагностическим стандартом при выявлении дисплазии у детей первого года жизни. Исследование не несет лучевой нагрузки и не оказывает вреда детского организму – проходить его можно необходимое количество раз.
Показанием к УЗИ суставов являются наличие факторов риска по развитию дисплазии и клинические признаки заболевания.
Последствия заболевания
Если не проводить лечение в детстве, то при незначительных изменениях каких-либо болезненных симптомов в молодом возрасте нет. Но в дальнейшем, примерно в 25-30 лет, исходом дисплазии может стать диспластический коксартроз. Это дегенеративно-дистрофическое заболевание сустава, которое развивается в течение нескольких лет, сопровождается болью и со временем приводит к инвалидизации.
Ребенок с дисплазией тазобедренных суставов по мере роста испытывает все больше трудностей. Тело не выдерживает продолжительные нагрузки, детям сложно передвигаться, у них неустойчивая походка, они как будто переваливаются с одной ноги на другую. При врожденном вывихе все проблемы становятся очевидны, как только приходит пора делать первые шаги.