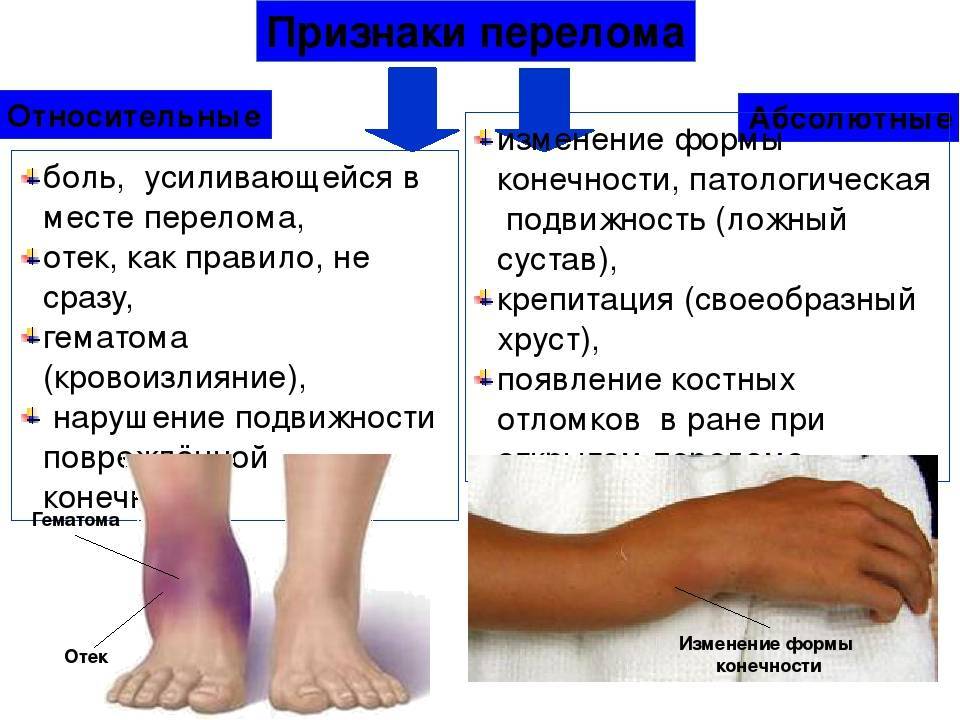
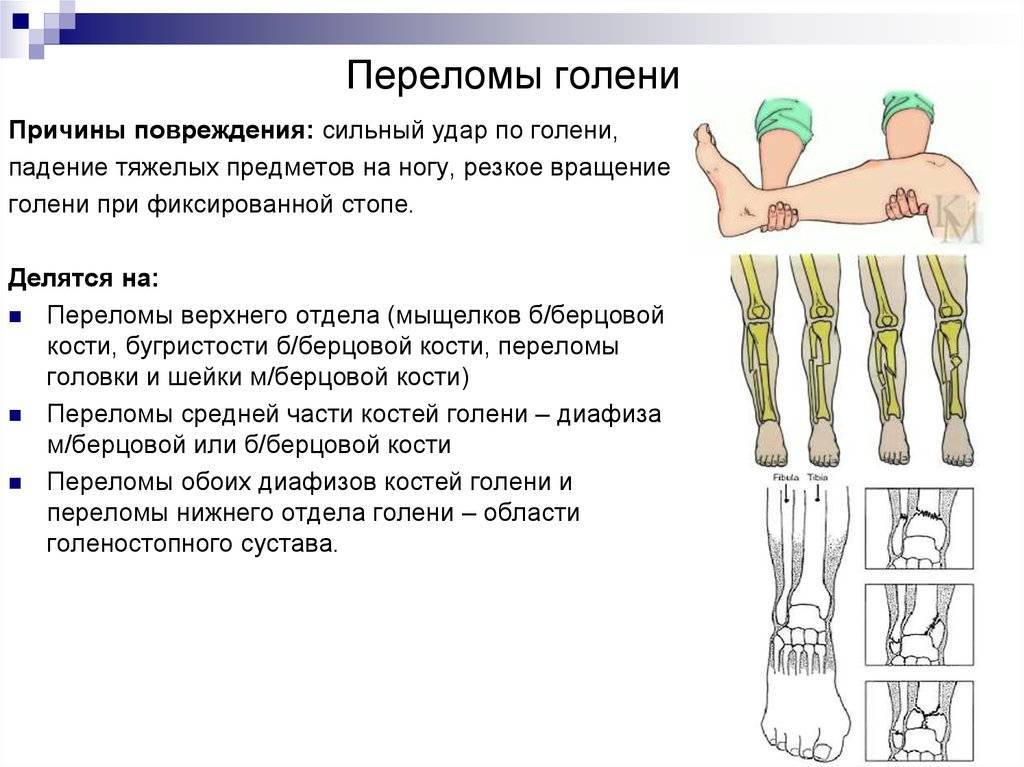
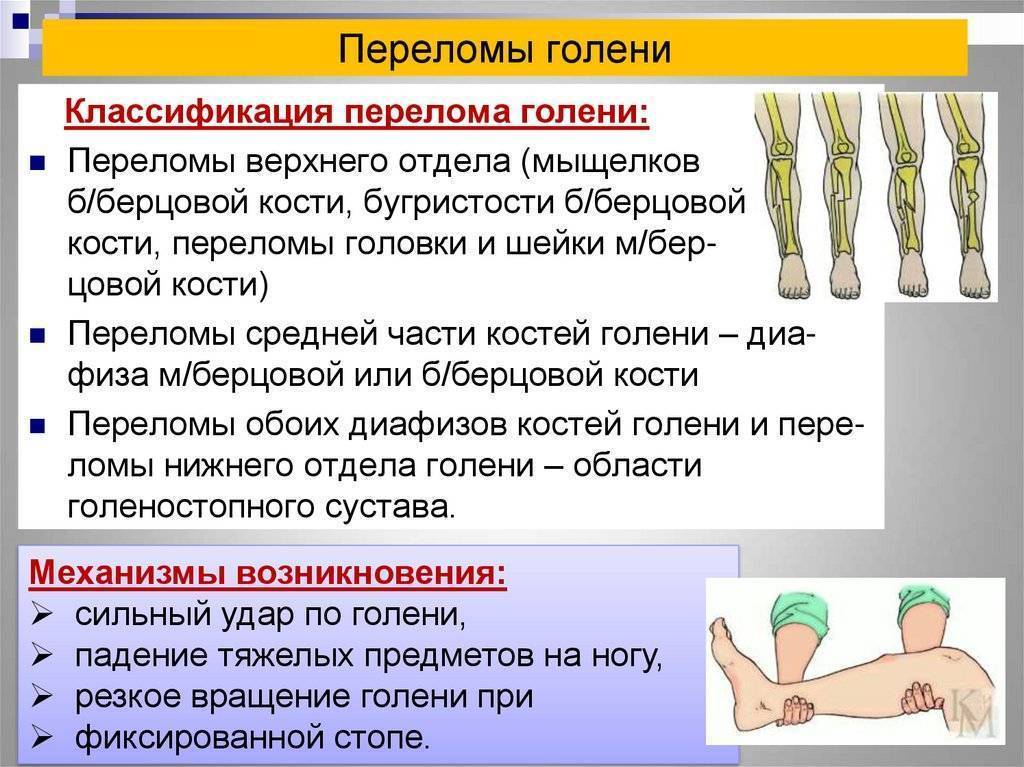
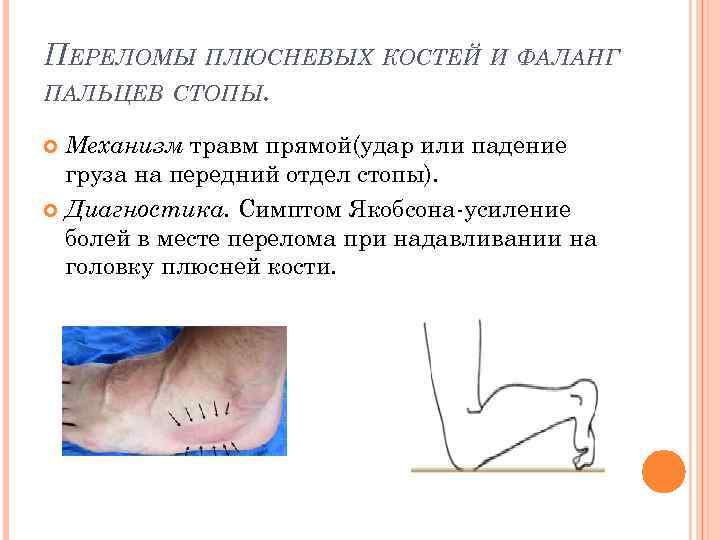
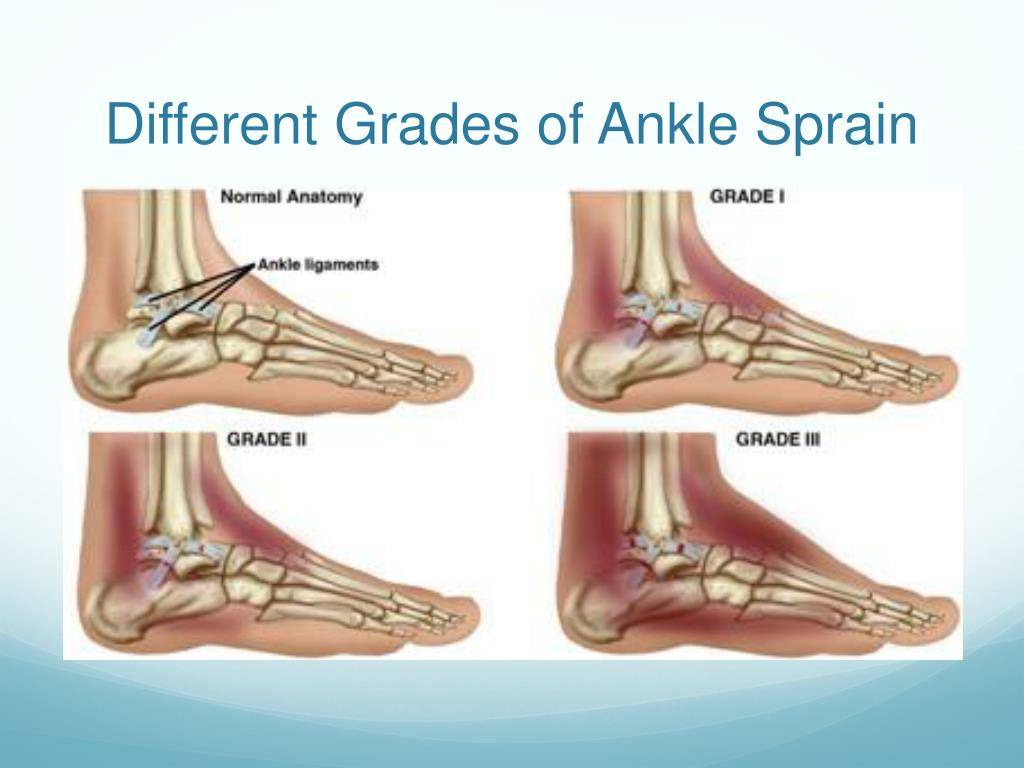
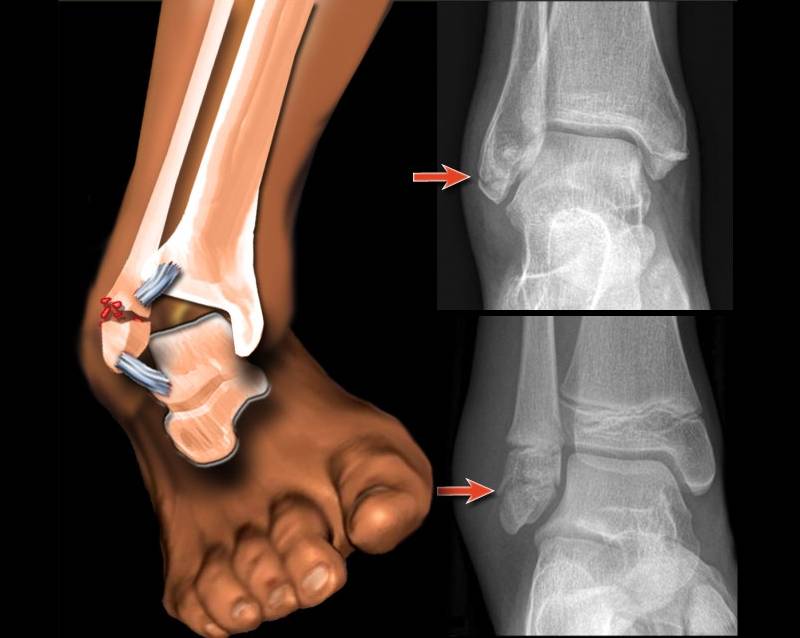
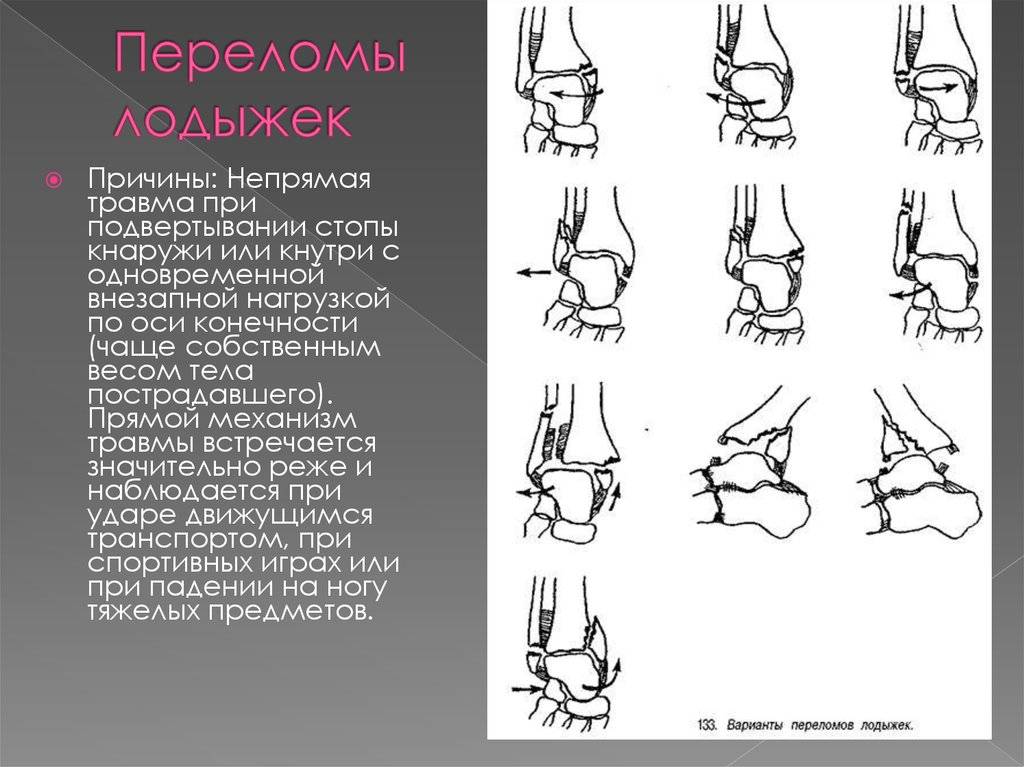
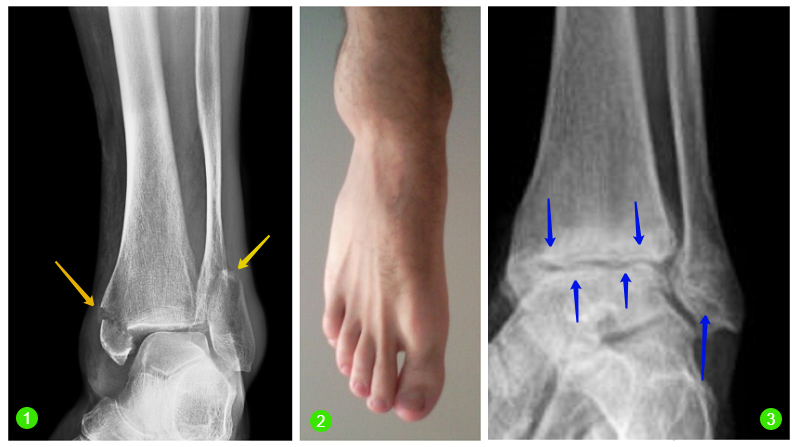
Виды переломов позвонков
Если требуется первая помощь при переломе позвоночника и симптомы определены, нужно понять, какой вид повреждения у пациента. Рассмотрим два наиболее часто встречающихся вида переломов – компрессионный и оскольчатый.
Компрессионный перелом
Возникает в том случае, если у человека оказались сильно сжаты позвонки. Это происходит под действием сильных нагрузок. В такой ситуации позвонок уменьшается по высоте. Выделяют три степени такого перелома:
- первая, когда тело позвонка стало ниже менее чем на треть;
- вторая, когда тело уменьшилось менее чем наполовину;
- третья, когда степень повреждения привела к уменьшению размеров тела позвонка более чем наполовину.
Чем больше степень, тем в худшем состоянии будет пострадавший. При незначительных повреждениях больной может вовсе не замечать травмы. Если травма серьезная, возникает паралич.
Оскольчатый перелом
Приемы первой помощи при переломе позвоночника оскольчатого типа существенно менее разнообразны. В этом случае стоит постараться уменьшить воздействие на пострадавшего.
При таком переломе позвонок дробится и появляется два и более осколка. Перелом может быть открытым и закрытым. В первом случае осколок прорывает ткани на спине.
Такой тип травмы особенно опасен тем, что острые костяные осколки могут повредить окружающие ткани, вызвать кровотечение, затронуть нервы.
Симптомы перелома ребер
Для перелома одного – двух ребер без повреждения внутренних органов характерны следующие проявления:
- Боль в месте перелома. Боль в месте перелома возникает вследствие раздражения нервных окончаний отломками ребер, из-за разрыва межреберных мышц, а также из-за раздражения пристеночной плевры, которая содержит большое количество болевых рецепторов. В покое боль тупая, ноющая, а во время вдоха или при кашле – резко усиливается, становится острой. Замечено, что при локализации перелома в задней части ребер интенсивность болевых ощущений меньше, так как в данной области ребра при движении имеют меньшую амплитуду, а как следствие – возникает меньшее смещение костных отломков.
- Частное поверхностное дыхание. Из-за боли глубокий вдох становится невозможным, поэтому человек вынужден дышать поверхностно и часто. Дыхательная недостаточность развивается только при повреждении более обширного участка грудной клетки либо при ушибе легкого или сердца.
- Симптом «оборванного вдоха». При попытке глубоко вдохнуть (даже медленно) в определенный момент из-за сильной и резкой боли вдох прекращается, как бы обрываясь.
- Специфическое положение тела. Пострадавший принимает такое положение, при котором движения в пораженной половине грудной клетки и, соответственно, в месте перелома являются минимальными. Это достигается либо благодаря наклону в пораженную сторону, либо путем сжатия грудной клетки руками. Данное положение позволяет значительно уменьшить амплитуду дыхательных движений со стороны перелома, а как следствие – снизить интенсивность болевого ощущения во время вдоха.
панический приступОбъективные проявления перелома ребер:
- Отек и припухлость в области перелома. В области перелома образуется скопление крови (гематома), возникает реактивная воспалительная реакция, что сопровождается отеком окружающих тканей, а как следствие – припуханием данной области.
- Деформация грудной клетки. При переломе нескольких ребер внимательный осмотр позволяет выявить легкую деформацию грудной клетки в области перелома и с пораженной стороны. Наблюдается стирание контуров межреберных промежутков (которые заметны только у астеничных и худых людей), пораженная половина грудной клетки на уровне сломанных ребер несколько уменьшается в объеме (за счет укорочения ребер при смещении костных отломков).
- Крепитация. Крепитация является одним из специфичных признаков перелома костей. Представляет собой специфичный звук или тактильно ощущение, которое возникает при смещении костных отломков друг относительно друга. При переломе ребер крепитацию не следует выявлять намеренно, так как при этом можно значительно сместить костные отломки и повредить внутренние органы.
- Ссадины или повреждения кожи в области перелома. В некоторых случаях в области перелома могут быть выявлены ссадины или кровоподтеки, которые развились вследствие повреждения поверхностных мягких тканей.
- Открытые раны в области грудной клетки. При большой интенсивности повреждающего фактора либо при воздействии заостренного объекта в области грудной клетки могут быть обнаружены признаки открытой раны (кровотечение, зияние краев раны).
- Подкожная эмфизема. В некоторых случаях при повреждении трахеи и главных бронхов воздух скапливается в полости средостения, откуда проникает под кожу шеи и пояса верхней конечности. Проявляется это некоторым увеличением данных областей в объеме, стиранием кожного рельефа, своеобразным ощущением при надавливании (особый звук или тактильно ощущение, схожее с хрустом снега).
обычно более шестиболее 30 дыхательных движений в минутумышцы шеи и плечевого пояса при вдохе, мышцы брюшного пресса при выдохе
Что делать, если ребенок часто падает: правила родителю для профилактики травматизма
За травматическим поведением может стоять не одна, а несколько причин. Но для профилактики таких несчастных случаев нужно выполнять несколько правил.
- Занимайтесь с ребенком спортом, развивайте его ловкость и мышечную систему, преодолевайте физические недостатки (плоскостопие, сколиоз).
- Не оставляйте без внимания постоянные типичные травмы. В их основе — неправильное движение, которое можно скорректировать работой с тренером.
- Будьте внимательны к изменениям в поведении ребенка и к его эмоциональному состоянию, помогайте ему выговориться.
- Избегайте повышенного внимания к травме, чтобы не подкрепить травматическое поведение.
- Покажите ребенку пример бережного и внимательного отношения к себе: не пропускайте боли, не проявляйте чудес терпения, героизма, обрабатывайте ранки, обращайтесь к врачу. Так же и к ребенку. Забота о теле — тоже проявление любви.
- Говорите ребенку о значимости бережного отношения к себе и своему телу. Тело — одно на всю жизнь, другого не будет.
- Обучайте ребенка технике самопомощи в экстремальных ситуациях. Как вести себя, если сломана нога, сильно порезался, укусила собака.
Такие нехитрые правила помогут сохранить ваше телесное и душевное здоровье и здоровье ребенка.
Как проводят лечение ушиба и перелома пальцев ног
Пациенты с ушибами и переломами пальцев на ногах нуждаются в оказании первой медицинской помощи
Очень важно своевременно обратиться к травматологу и пройти назначенное обследование. Это позволит доктору как можно скорее подобрать эффективное лечение ушиба пальцев ног и предпринять все необходимые меры для профилактики осложнений.
Врачебная тактика при ушибах и переломах пальцев подбирается в зависимости от характера повреждения. При открытом переломе рана может быстро инфицироваться и нагнаиваться, также не исключен риск развития столбняка. Специалисты практикуют введение противостолбнячной сыворотки и антибактериальное лечение открытых ран пальцев ног, особенно если они получены при контакте с землей и рабочими инструментами.
Практически при всех травмах пальцев ног показана иммобилизация. Она позволяет разгрузить больную стопу и ускорить процесс выздоровления пациента. Особого профессионализма требует лечение перелома пальца со смещением костей, когда необходимо восстанавливать анатомическую форму фаланга. От профессионализма травматолога в этом случае зависит правильность сращения костной ткани в будущем.
Даже незначительная травма пальца сопровождается болевым синдромом и появлением признаков воспалительной реакции. Для купирования боли специалисты назначают анальгетики в виде местных средств, таблеток или инъекций. Препараты подбираются с учетом тяжести состояния пациента.
Местные средства с противовоспалительными, регенерирующими и обезболивающими свойствами рекомендуется использовать длительными курсами. Они облегчают состояние больного, оказывают антисептическое действие и способствует быстрому рассасыванию гематом.
Воздействие на кожу
Клиническая практика показывает, что даже при длительной иммобилизации гипсом кожа способна достаточно хорошо адаптироваться. Но возможны и осложнения:
- Повреждения кожи. Длительная иммобилизация гипсом делает уязвимой подлежащую кожу. Омертвевшую кожу не удаляют, она может отслоиться или появиться другие осложнения, например, мацерация. Иногда при иммобилизации экзотермическая реакция вызывает ожоги кожи.
- Аллергическая реакция. Аллергия на гипсовую повязку возникает крайне редко. В научной литературе описано несколько клинических случаев аллергического контактного дерматита, вызванного воздействием бензалкония хлорида в гипсовой повязке.
- Язвы. При неправильной технике иммобилизации давление гипса может привести к развитию язвы. Инородные тела, попавшие, например, в результате обездвиживания детей раннего возраста, легко маскируются гипсом и вызывают большее местное давление на кожу, что приводит к образованию раны. Каждого пациента следует предупредить об опасности появления царапин на коже.
Что такое тромбоз?
Тромбоз весьма опасное и распространенное заболевание: более 10% населения Земли хоть раз в своей жизни сталкивались с данной проблемой. При этом половина выявленных случаев непосредственно связана с варикозной болезнью. Однако запущенные случаи течения болезни воздействовать на возникновение тяжелых заболеваний, которые напрямую связаны с нарушением кровотока.
Тромбоз зачастую поражает именно нижние конечности пациентов, однако нередки случаи поражения сердца. Тромбы в сосудах и полостях сердца весьма опасны, и могут грозить больному внезапной смертью от инфаркта. Тромбы в левых предсердиях чаще всего возникают у людей, страдающих от:
- стеноза митрального клапана;
- мерцательной аритмии;
- постинфарктной аневризмы левого желудочка.
Наличие вышеперечисленных заболеваний становится веской причиной для регулярного посещения врача для проведения исследований на предмет наличия тромбоза в левом отделе сердца.
Тромбы в левом отделе сердца опасны не только возникновением артериальной тромбоэмболии или инфаркта, но и поражением артерий почек, вен в руках и ногах, артерий в кишечнике. Однако чаще всего встречаются такие последствия тромбоза, как инфаркт и инсульт.
Врачи создали классификацию болезни, которая напрямую зависит от месторасположения тромба и его месторасположения в сосуде:
- пристеночный. В данном случае тромб закреплен на стенке сосуда и не препятствует полноценному кровотоку;
- флотирующий. Такой тромб слабо держится на стенке сосуда и в любой момент может оторваться, увлекаясь с потоком крови в другие сосуды. Как только он достигнет сосуда, который будет слишком мал для прохождения тела тромба, может произойти закупорка;
- окклюзивный. Этот вид тромба самый опасный так как полностью препятствует кровотоку в сосуде.
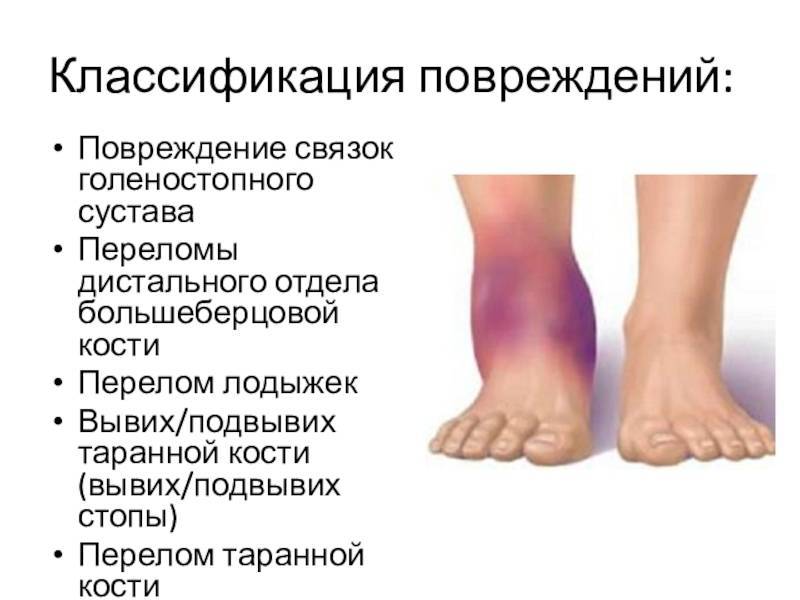
Диагностика повреждений
Визуальный осмотр поврежденного места и сбор анамнеза – первый шаг при оказании медицинской помощи. При сильном ушибе может быть назначена рентгенография.
При подозрении на поражении внутренних органов проводится ультразвуковое исследование или магнитно-резонансная томография. Кроме того могут понадобиться анализы крови и мочи.
Лечение ушибов
Первая помощь при ушибах конечностей начинается с тщательного исследования ушибленного места (сгибание-разгибание рук и ног). В случае получения сильной травмы (до проведения осмотра врачом), пострадавшую конечность необходимо обездвижить.
При ушибах грудной клетки, головы или живота нужно уложить пострадавшего на ровную поверхность, наложить холодный компресс и срочно вызвать «Скорую помощь». Нежелательно самостоятельно принимать обезболивающие препараты, чтобы не пропустить момент ухудшения самочувствия.
Необходимо обратить внимание на следующие симптомы:
появление слабости и потеря сознания (при ушибе головы важно исключить внутричерепную гематому);
сильная боль (она может указывать на повреждение внутренних органов или перелом),
ослабление дыхания, появление крови в моче (возможное внутреннее кровотечение).
Лечение гематом
Как правило, основная часть лечения ушибов сводится к лечению гематом. Для того чтобы остановить кровоизлияние, к месту ушиба прикладывается холодный компресс. Под действием холода происходит сужение кровеносных сосудов и кровоизлияние купируется.
Следует отметить, что холод эффективен лишь первые 12 часов после ушиба. На вторые сутки лучшим средством при ушибах (и средством от гематомы) будет теплый компресс, который, наряду с физиолечением, способствует рассасыванию кровоизлияний.
Лечение гематомы в стационаре может состоять в проколе кожи на поврежденном участке и удалении скопившейся крови.
Также по назначению врача может быть проведено медикаментозное лечение ушибов, включающее в себя введение противовоспалительных, рассасывающих и сосудорасширяющих средств.
В клинике «МедикСити» каждый день с 9.00 до 21.00 работает платный травмпункт. Днем и ночью наши профессиональные врачи-травматологи готовы оказать вам необходимую помощь в лечении ушибов и любых других травм!
Материал подготовлен при участии специалиста:
Как помочь при травме
При поверхностной ссадине:
- промыть ранку водой из под крана или из бутылки, если это случилось на улице.
- обработать антисептиком, для этого подойдет перекись водорода, хлоргексидин или мирамистин.
- если ребенок гуляет на улице, то после обработки лучше заклеить ранку пластырем, чтобы уменьшить риск нагноения из за попадания грязи. В домашних условиях лучше не заклеивать, так ссадина подсохнет на воздухе и заживет быстрее.
- если в рану могла попасть земля, а ребенок не привит от столбняка, то нужно срочно обратиться к педиатру или в травмпункт для экстренной профилактики.
- ранка требует наблюдения в течение нескольких дней. Если вокруг появилась краснота, место ссадины увеличилось или сочится гной, то скорее всего внутрь попала инфекция и нужно обратиться к хирургу.
При сильном ушибе и подозрении на перелом, нужно обратиться за медицинской помощью, чтобы сделать рентген и убедиться, что кости целы.
В каких случаях нужно обратиться в больницу, рассказывает педиатр GMS Сlinic :
У маленьких детей заметить проблему сложнее, поэтому поводом для обращения к врачу будет любое изменение поведения ребенка после возможной травмы. Плохой или наоборот, слишком долгий сон, сильный плач без видимой причины, отказ от еды или рвота.
Общие правила: что можно и нельзя делать при переломе
Перелом редко угрожает жизни, но требует немедленного медицинского вмешательства: только врач сможет сделать рентген, поставить диагноз и подобрать лечение. Самостоятельный диагноз и попытка исправить ситуацию могут быть опасны. Например, если принять закрытый перелом за вывих и попытаться его вправить, можно усугубить травму и спровоцировать болевой шок.
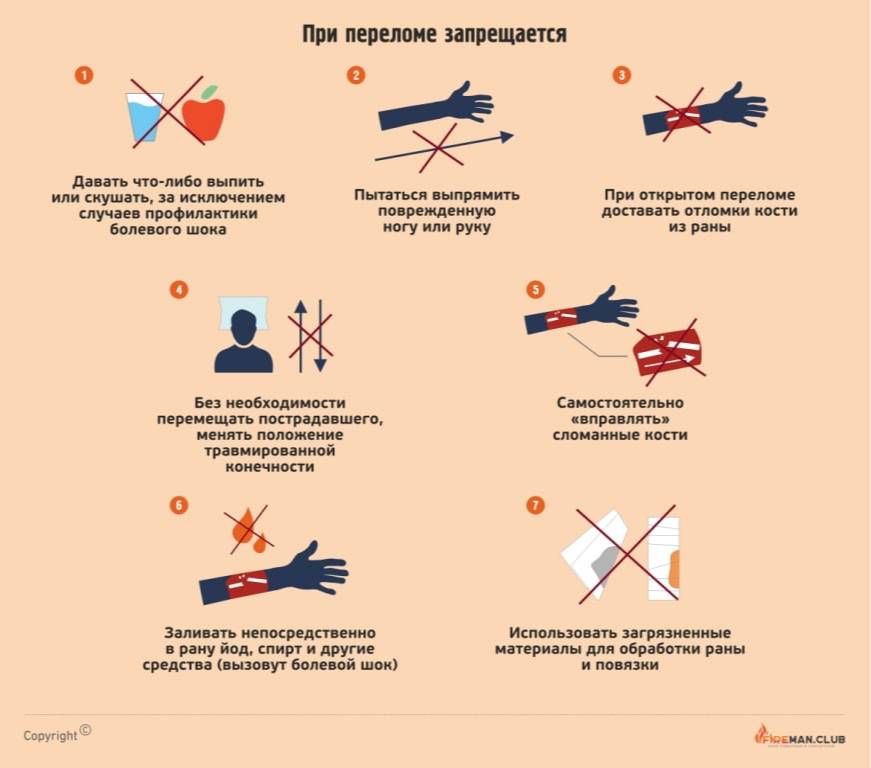
Можно:
- вызвать скорую помощь;
- обеспечить неподвижность поврежденного участка тела;
- уменьшить боль с помощью холодных компрессов — для этого подойдет лед или пакет с замороженными продуктами, который надо завернуть в ткань;
- наложить шину;
- при открытом переломе — освободить рану от одежды (снять или разрезать ткань), остановить кровь, обработать рану и наложить стерильную повязку;
- доставить пострадавшего в больницу, если нет возможности вызвать скорую.
Нельзя:
- пытаться усадить человека или помочь ему встать, особенно если повреждены позвоночник, череп, ребра или ноги;
- вправлять поврежденную конечность, если вы не можете точно определить характер травмы;
- переносить пострадавшего без наложения шины;
- давать пострадавшему воду или еду.
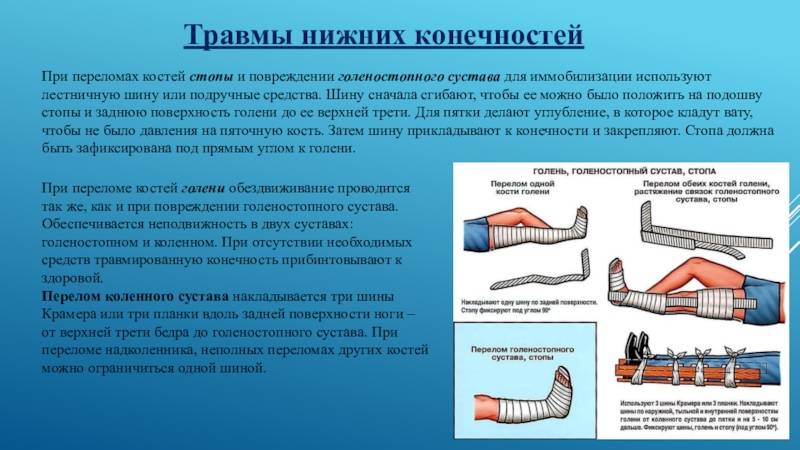
Как наложить шину и остановить кровотечение
Шины используют при переломах рук и ног. Их задача — обеспечить неподвижность травмированной конечности, когда нужно долго ждать врача или самостоятельно везти человека в больницу. Если скорая помощь уже в пути — достаточно следить, чтобы поврежденная рука или нога оставалась в состоянии покоя.
Как наложить шину
- шину накладывают поверх одежды, чтобы не тревожить место перелома;
- она должна захватывать два ближайших к перелому здоровых сустава. Например, при переломе голени, ее нужно разместить так, чтобы закрыть стопу и часть бедра;
- подложите под шину мягкую повязку — бинт или кусок ткани, чтобы конструкция не давила на травмированный участок тела. Если нужно зафиксировать кисть — вложите в ладонь ватно-марлевый или тканевый валик;
- плотно прибинтуйте шину к поврежденной конечности любым куском ткани. Сломанную руку нужно сначала согнуть в локте, после чего наложить шину и зафиксировать положение руки с помощью косынки;
- проверьте, чтобы повязка не была слишком тугой и не мешала кровообращению. Если у пострадавшего синеет кожа и немеют пальцы, повязку нужно ослабить.
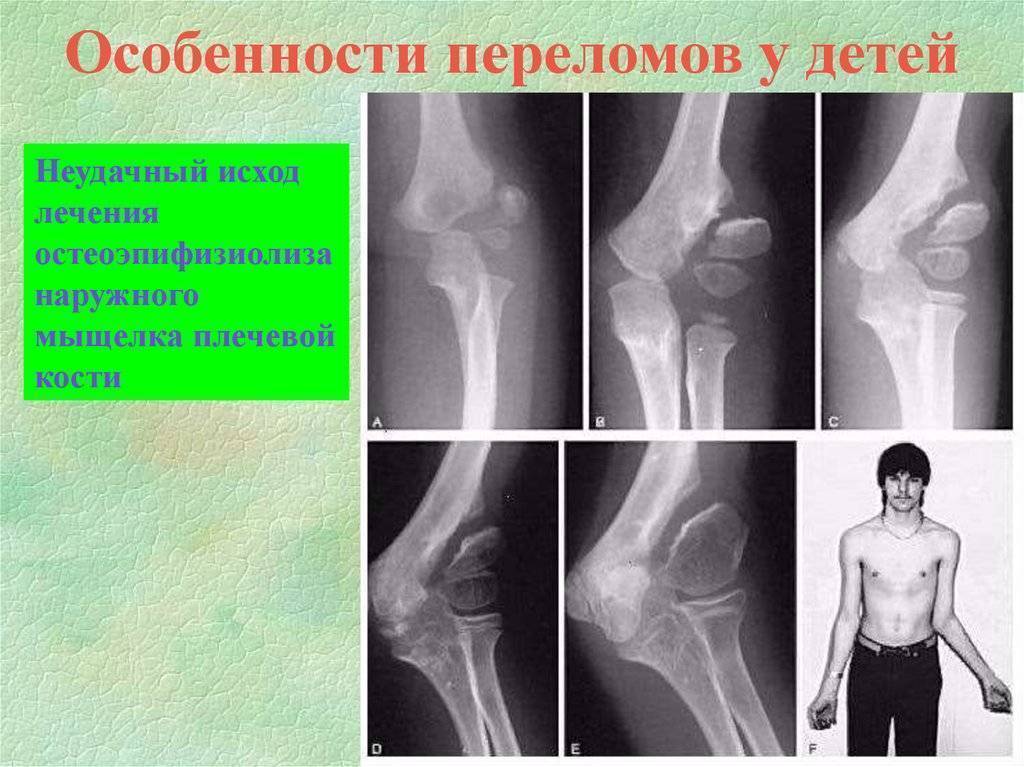
Симптомы Перелома костей у детей:
При полных переломах костей конечностей со смещением костных отломков клинические проявления практически ничем не отличаются от таковой у взрослых. В то же время при надломах, поднадкостничных переломах, эпифизеолизах и остеоэпифизеолизах без смещения в известной степени могут сохраняться движения, патологическая подвижность отсутствует, контуры поврежденной конечности, которую щадит ребенок, остаются неизмененными и только при ощупывании определяется болезненность на ограниченном участке соответственно месту перелома. В подобных случаях только рентгенологическое исследование помогает поставить правильный диагноз.
Особенностью переломов костей у ребенка является повышение температуры тела в первые дни после травмы от 37 до 38°С, что связано с всасыванием содержимого гематомы.
История гипса в медицине
Необходимость иммобилизовать перелом или другую травму так, чтобы избежать боли и деформации, обеспечивая при этом хотя бы минимальную подвижность, долгое время была ортопедической проблемой.
В древности для иммобилизации использовали бамбук и деревянные палки, пробовали многие материалы, такие как воск, крахмал, картон, но все закончилось неудачей. Когда гипс впервые был использован в строительстве, хирурги, заметившие его свойства, пришли к идее использовать его в ортопедии.
Первоначально переломы кости ног иммобилизовали в длинном узком деревянном ящике, а промежутки заполняли гипсом. Это было неудобно, поэтому искали альтернативы. Идея использовать гипс в повязках возникла у 4 военных хирургов в 1850 г. С тех пор иммобилизация гипсом широко применяется и по сей день.
Виды травм у детей
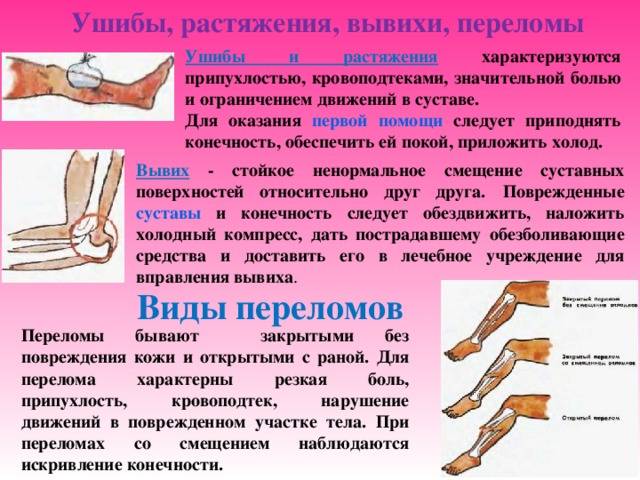
К самым распространённым травмам у детей относятся ушиб, вывих, растяжение связок, перелом.
- Ушиб. Как отличить ушиб от перелома и других травм? При ушибе повреждение тканей небольшое, а структура их не изменена. Боль – основной симптом ушиба, но она умеренная, малыш быстро успокаивается. Форма конечности и функция значительно не изменена. Синяк может быть. Кровоподтёк, образовавшийся при ударе, равномерно пропитывает ткани. Состояние ребёнка значительно не нарушено, скоро он забывает о неприятности.
- Растяжение связок. Данное поражение характерно для детей старше 3 лет, а типичная локализация – связки голеностопного сустава. Часто эту травму малыш зарабатывает при беге, особенно по ступенькам, когда стопа подворачивается внутрь. Болевые ощущения при растяжении связок острые, но боль постепенно стихает. Появляется отёчность, припухлость в области сустава. Движения в стопе возможны, но попытки встать на ногу сопровождаются острой болью.
- Вывих. Нередко происходит при падении ребёнка и характеризуется нарушением обычных контуров суставов. При вывихе возможность движений в суставе резко ограничена. Изменяется форма конечности, она деформируется, укорачивается или удлиняется. Местные симптомы достаточно выражены: боль, отёчности, гематомы. У детей в возрасте около 2 лет часто встречается подвывих лучевой кости в локтевом суставе, «вывих от вытягивания». Он возникает, когда взрослый крепко держит малыша за руку, а ребёнок вдруг оступился. При такой травме малыш плачет, щадит руку, держит её вдоль тела.
- Перелом у ребёнка. Перелом – повреждение кости, нарушение её целостности в результате механического воздействия.
Про этот вид травмы мы и поговорим поподробнее.
Первая помощь при переломе позвоночника
Если говорить кратко, первая помощь при переломе позвоночника сводится к двум основным рекомендациям: обездвижить человека и зафиксировать его в одном положении. Порядок действий такой:
- человек укладывается на жесткую, ровную поверхность;
- под спину подсовывается небольшой мягкий валик;
- пациент фиксируется в одном положении, по возможности накладывается шина;
- голова чуть поворачивается в сторону, чтобы избежать скопления рвотных масс.
Отдельно стоит сказать о процедуре обезболивания. 1 помощь при переломе позвоночника допускает введение анальгетиков внутривенно. Использование таблетированных препаратов опасно, потому что есть вероятность того, что у пациента затруднен глотательный рефлекс.
Как проводить реанимацию при переломе
Отдельная тема доврачебной помощи – это реанимация. Если у пациента нет пульса и отсутствует дыхание, нужно действовать по следующему алгоритму:
Освободите дыхательные пути. Приоткройте рот человека, посмотрите, есть ли в нем рвотные массы. Если есть, удалите их.
Сделайте искусственное дыхание. Его нужно проводить до момента приезда скорой помощи.
Возобновите циркуляцию крови. В этом помогает массаж сердца
Действовать нужно осторожно, подложив одеяло.
Первая помощь при переломе позвоночника должна оказываться с постоянным отслеживанием состоянием пациента.
Диагностика перелома ребер
Для диагностики перелома ребер используются следующие методы обследования:
- Клиническое обследование. При клиническом обследовании врач осматривает, выслушивает и выстукивает грудную клетку. С помощью этого может быть выявлена степень повреждения легких и сердца, могут быть выявлены скопления крови или воздуха в плевральной полости.
- Рентген грудной клетки. Простая обзорная рентгенограмма грудной полости в переднезадней проекции позволяет в большинстве случаев выявить локализацию и количество переломов, распознать скопление крови и воздуха в одном из плевральных мешков. Рентген также позволяет выявлять признаки пневмонии, повреждения сердца и крупных кровеносных сосудов.
- Компьютерная томография. Компьютерная томография является методом обследования, который основан на использовании рентгеновских лучей, но который является более чувствительным. Позволяет детально обследовать поврежденные ребра и выявить даже незначительные изменения в структуре легких, сердца, кровеносных сосудов.
- Ультразвуковое обследование грудной клетки. Ультразвуковое исследование грудной клетки применяется для диагностирования перелома ребер у детей, а также для выявления скоплений крови в полости плевры.
магнитно-резонансная томография, ангиография и пр.
Возможные причины
В самом простом случае припухлость в области колена является следствием травмы. Пациент может четко указать обстоятельства и время ее получения, но даже в этом случае врач назначает ультразвуковое исследование, которое поможет выявить характерные повреждения и спланировать последующее лечение. Среди других причин, которые не всегда оказываются очевидными, можно отметить:
- бурсит. Сопровождается острым или хроническим воспалением суставной сумки коленного сустава. Кроме припухлости, пациента беспокоят боль и покраснение кожи, в некоторых случаях объем движений в коленном суставе может уменьшаться. При хроническом течении симптомы бурсита могут исчезать, однако рано или поздно заболевание обострится снова.
- Тендинит. В этом случае воспаляется сухожилие четырехглавой мышцы бедра или собственная связка надколенника. Патология часто наблюдается у спортсменов, но при этом может возникать и у других категорий людей. Среди других проявлений тендинита – боль, которая сначала возникает во время физических нагрузок, а затем становится постоянной. Без должного лечения связки теряют свою прочность, что увеличивает риск их разрыва.
- Вывих надколенника. Развивается в результате чрезмерных физических нагрузок, травм, слабости мышц, нестабильности коленного сустава. Зачастую при вывихе надколенника повреждаются его связки, что приводит к развитию воспаления и болевого синдрома.
- Ревматоидный артрит. Характеризуется аутоиммунным повреждением хряща сустава. Заболевание развивается постепенно и на начальных этапах никак не проявляет себя. При разрушении хряща изменяется анатомия сустава, он деформируется и теряет свои функции. Среди других признаков ревматоидного артрита отмечаются боль, местное повышение температуры, образование кист Бейкера, которые локализуются в области поколенной ямки.
- Остеоартроз. Является хроническим заболеванием, для которого характерны дегенеративно-дистрофические изменения хрящевой ткани. Выделяют 4 степени артроза, для каждой из них характерны определенные изменения. На ранних стадиях заболевания пациента обычно беспокоят умеренные болезненные ощущения, которые отмечаются только после физических нагрузок. Постепенно боль становится более выраженной, присоединяются отечность, хруст, деформация суставов.
- Подагра. Еще одно хроническое заболевание, которое развивается из-за нарушения обмена веществ, в результате чего в суставах откладываются кристаллы (соли) мочевой кислоты. Чаще всего при подагре поражаются суставы пальцев ног, однако в процесс может быть вовлечен и коленный сустав. Кроме отечности, пациентов беспокоят покраснение и зуд кожи, боль при движении и в покое и другие внесуставные проявления.
Как можно заметить, описанные выше заболевания имеют много общих симптомов, поэтому на основании одного только осмотра даже опытному врачу бывает сложно поставить точный диагноз. УЗИ коленного сустава позволяет получить важную информацию, которая не просто поможет определить причину отечности мягких тканей, но и подобрать правильное лечение.
Диагностика и лечение
Самые информативные методы диагностики – это МРТ и КТ. Но рентгенография тоже не теряет своей актуальности. Детский ортопед-травматолог определит, какой способ обследования более всего подойдет в конкретной ситуации. В зависимости от полученных результатов, врач назначит адекватное лечение.
- Если перелом без смещения, на поврежденную конечность будет наложена гипсовая повязка.
- При переломах со смещением врач сначала правильно сопоставит обломки.
- В сложных ситуациях иногда требуется оперативное вмешательство.
- При подозрении на вывих также сначала выполняется рентген
- Если вправить сустав не получится с первой попытки, травматолог выполнит операцию под наркозом.
- Для полного восстановления работоспособности сустава, производится гипсовая иммобилизация поврежденной конечности.
Важный момент! Чтобы вывих не повторился, нужно строго выполнять рекомендации врача
Также важно следить за состоянием загипсованной конечности
Профилактика
Малыши нуждаются в постоянном контроле. В первый год надо ребенка уберегать от падения с высоты и контакта с острыми предметами. Требуется родительская забота и детям старшего возраста. В качестве профилактических мер можно назвать следующие правила:
- Постоянное нахождение взрослого рядом с малышом на улице и в транспорте.
- При переходе через дорогу и на останове нужно держать ребенка за руку.
- Ребенка до 3 лет при входе в транспорт и выходе из него надо брать на руки.
- Во время катания на роликах и велосипеде необходимо использовать дополнительные средства защиты: шлем, наколенники и прочие приспособления.
Родители должны направить энергию ребенка в безопасное русло. Это поможет снизить риск получения травм. Если же избежать несчастья не получилось, правильно и своевременно оказанная первая помощь при травмах на 50% снизит вероятность негативных последствий.
Синдром сдавления тканей
Одно из самых опасных осложнений иммобилизации — синдром сдавления тканей (делится на острый и хронический). Это состояние, при котором повышенное давление в замкнутом пространстве ухудшает кровообращение и функцию тканей. Синдром компрессии тканей может вызвать частичную или полную потерю функции конечностей и даже смерть.
Синдром сдавления тканей
Острый синдром компрессии тканей нижних конечностей встречается у 2–9% пациентов с переломами большеберцовой кости. Симптомы повреждения нервов, такие как парестезия и покалывание, проявляются уже через 30 минут после начала ишемии, а необратимые поражения могут развиться уже через 12 часов.
Диагностировать синдром сдавления тканей сложно. Наиболее частыми симптомами синдрома острого сдавления тканей являются боль, парез, бледность, паралич, высокое внутрикомпарамное давление и ранние признаки, такие как онемение, покалывание и парестезия. Синдром сдавления тканей также может вызывать ишемическую контрактуру Фолькмана
Следует обратить внимание на пациентов с переломами большеберцовой или другой кости, которые жалуются на непропорционально сильную боль
Синдром сжатия тканей — это критическое повышение давления в определенной иммобилизованной или сжатой части тела, которое приводит к снижению перфузионного давления в тканях. Синдром может развиваться при повышении интерстициального давления в костно-фасциальном отделе.
Перфузия тканей пропорциональна разнице между давлением капиллярной перфузии (KPS) и давлением интерстициальной жидкости. При превышении KPS происходит разрушение капилляров и ишемия мышц и нервов. Аналогичное уменьшение КПС происходит при уменьшении размера отсека, например, из-за внешнего давления.
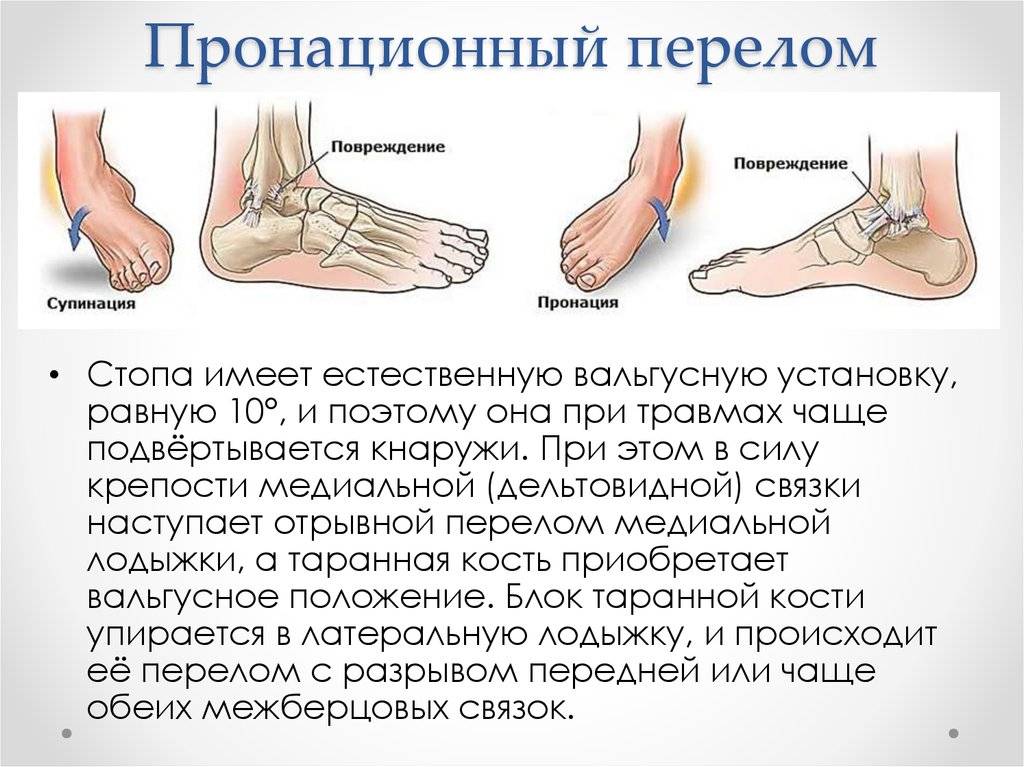
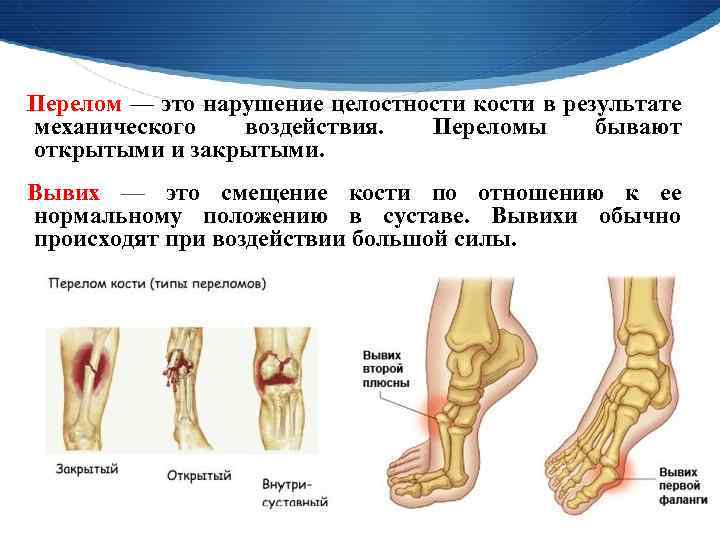
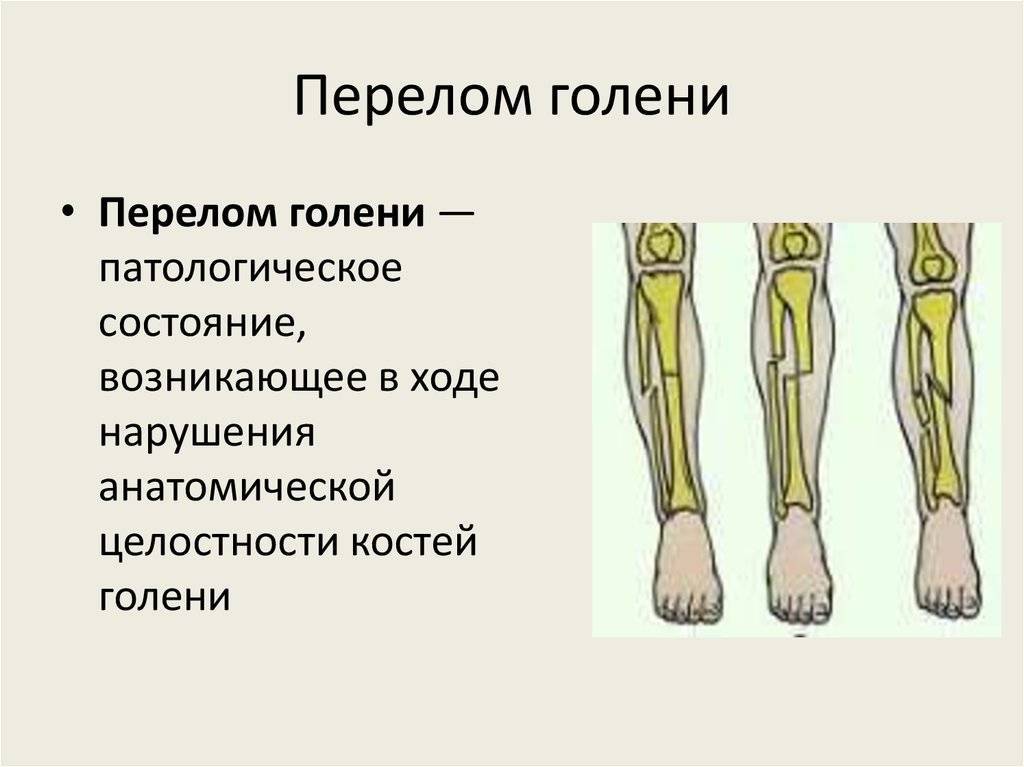
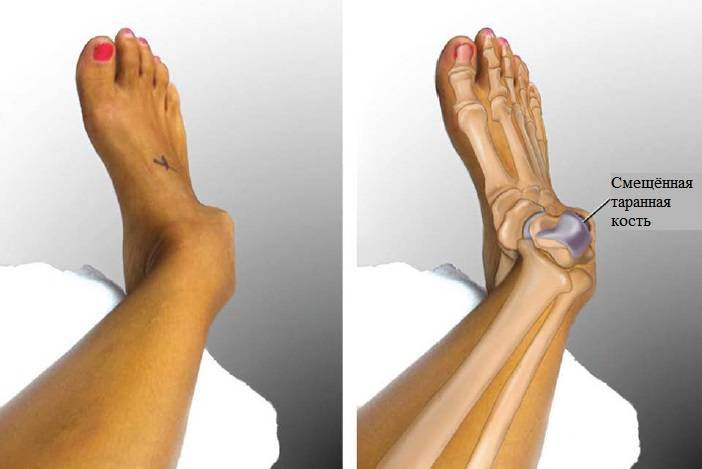
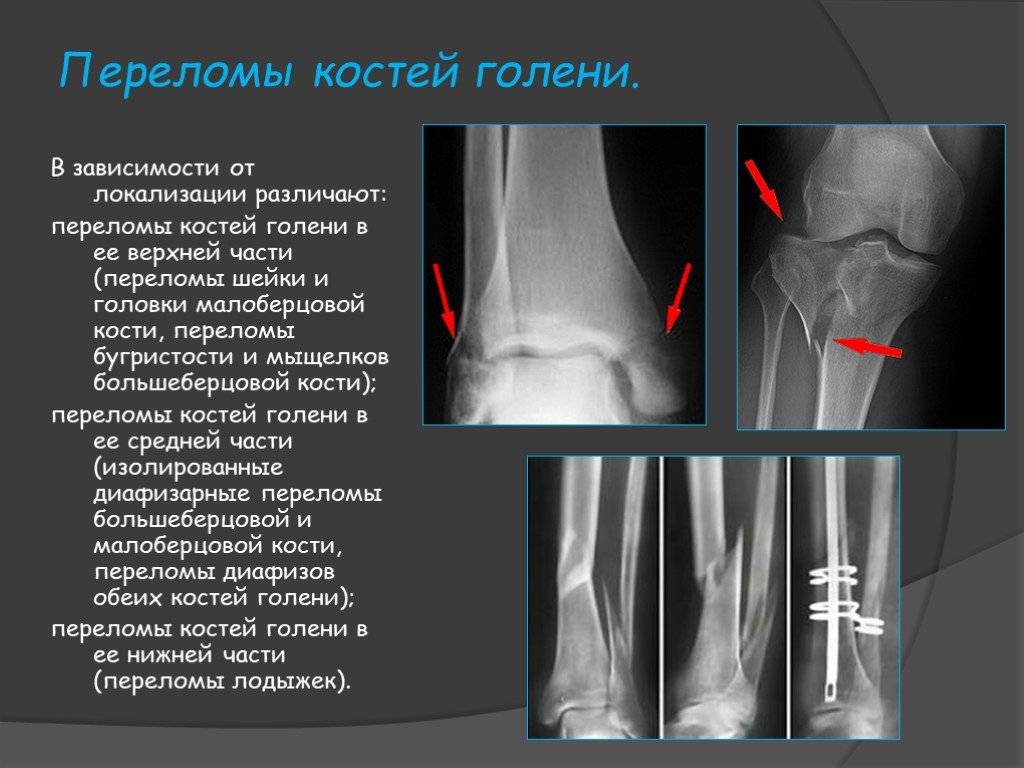
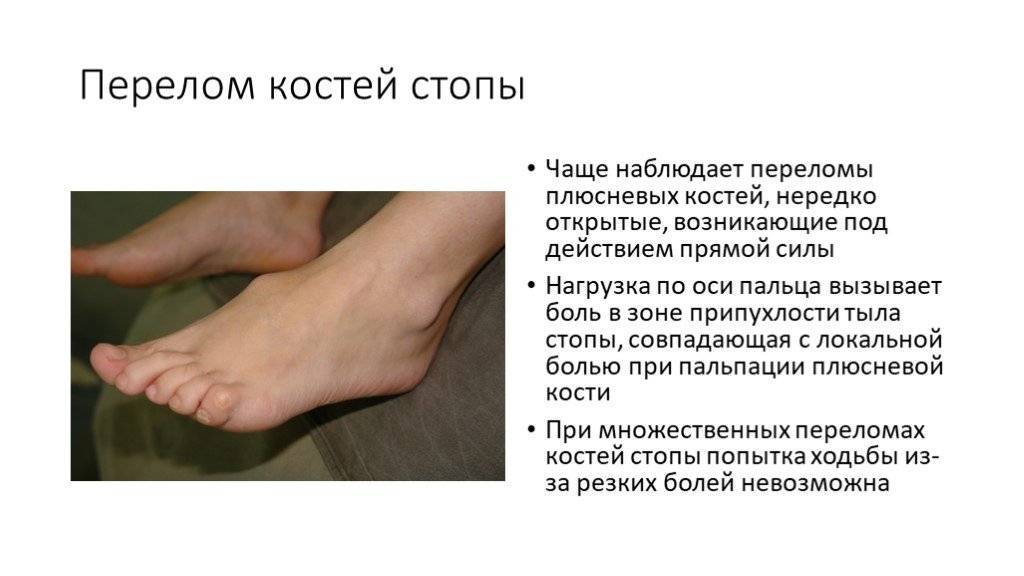
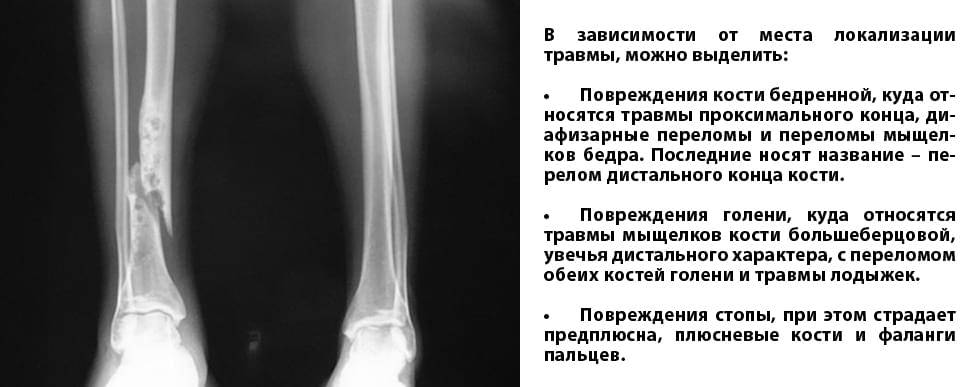
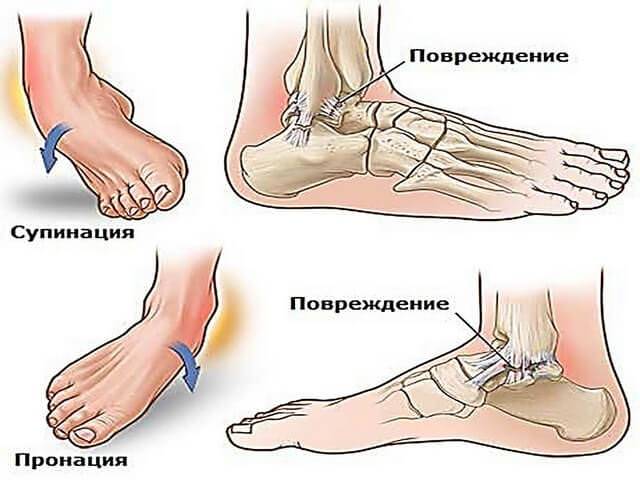
Виды переломов
Травматические – появляются по причине повреждения костей, что приводит к изменению формы, целостности и структуры. Тяжелые травмы могут появиться вследствие ДТП, падения, ударов в контактных видах единоборств или в профессиональном спорте.
Патологические – возникают из-за нарушения плотности костей. Часто происходят при таких заболеваниях как и остеомиелит. В группу риска попадают пожилые люди и дети, так как в их организме часто наблюдается недостаток кальция.
Также происходит разделение на полные и неполные переломы. При полных наблюдается смещение костей и проникновение осколков в мягкие ткани, а при неполных частичное разрушение костной ткани из-за ударов (образуются трещины).
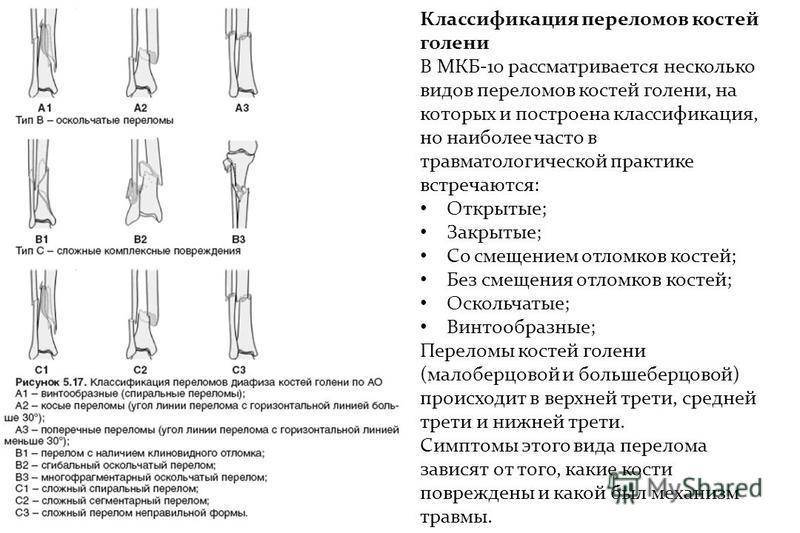
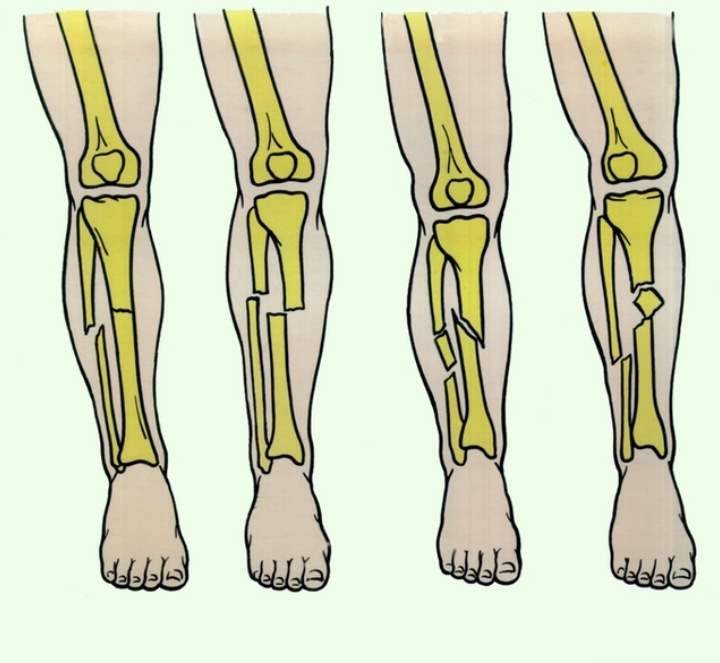
Всего существует 6 видов переломов, которые зависят от направления повреждения кости:
- Винтообразные – происходит проворачивание костей.
- Оскольчатые – это травмы, которые сопровождаются дроблением костей и проникновением осколков в мягкие ткани.
- Поперечные – линия перелома примерно перпендикулярна оси трубчатой кости.
- Клиновидные – кости вдавливаются друг в друга при ударе.
- Продольные – линия перелома примерно параллельна оси трубчатой кости.
- Косые – на снимке виден прямой угол между осью кости и линией перелома.
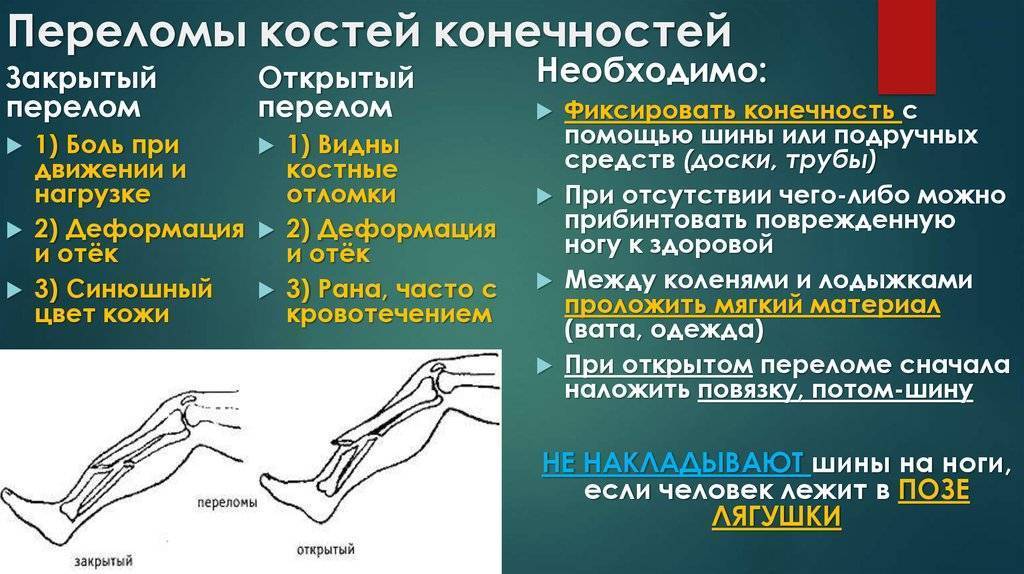
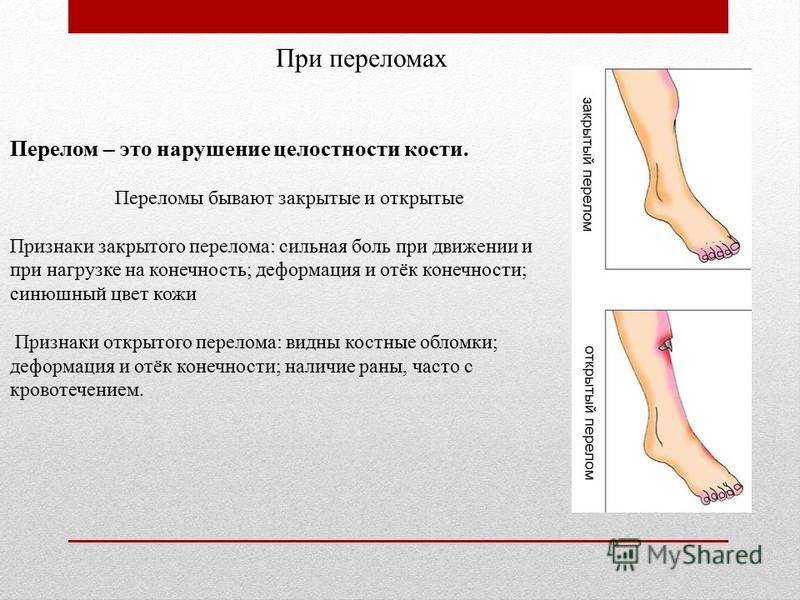
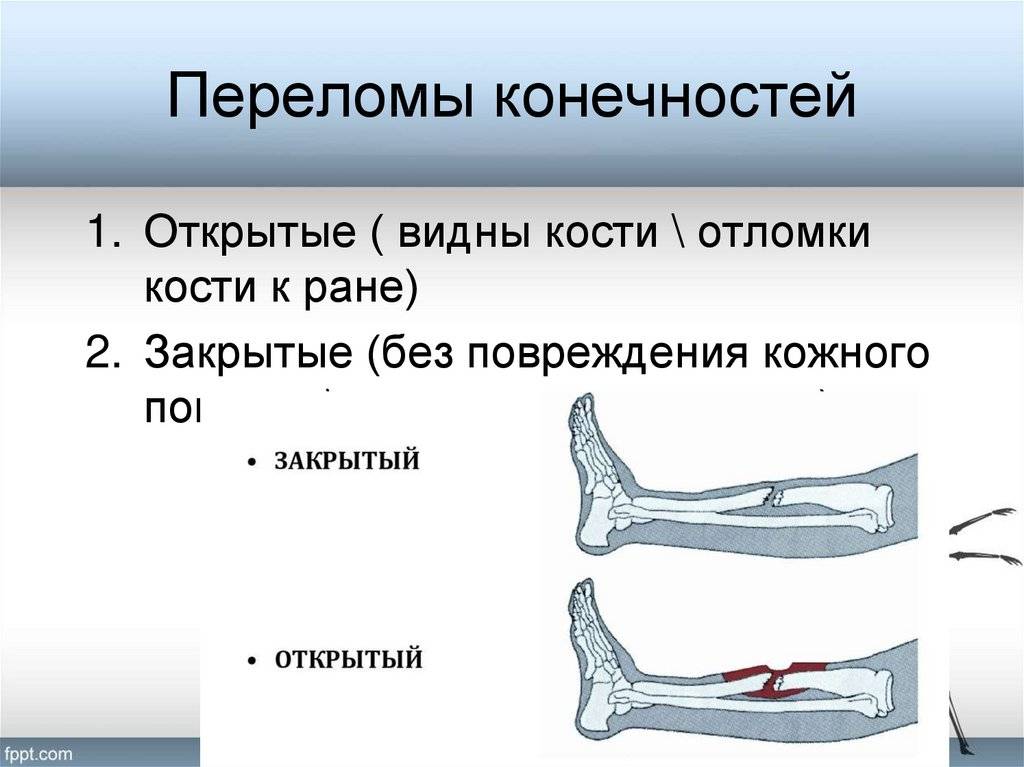
Открытый перелом
Легко определяется , поскольку осколки кости отчетливо видны из-за разрыва мягких тканей. Это самая тяжелая степень, потому что в открытую рану быстро проникают инфекции и болезнетворные бактерии. При несвоевременном обращении к врачу может начаться развитие гангрены. Если не начать лечение, то возможен летальный исход.
Закрытый перелом
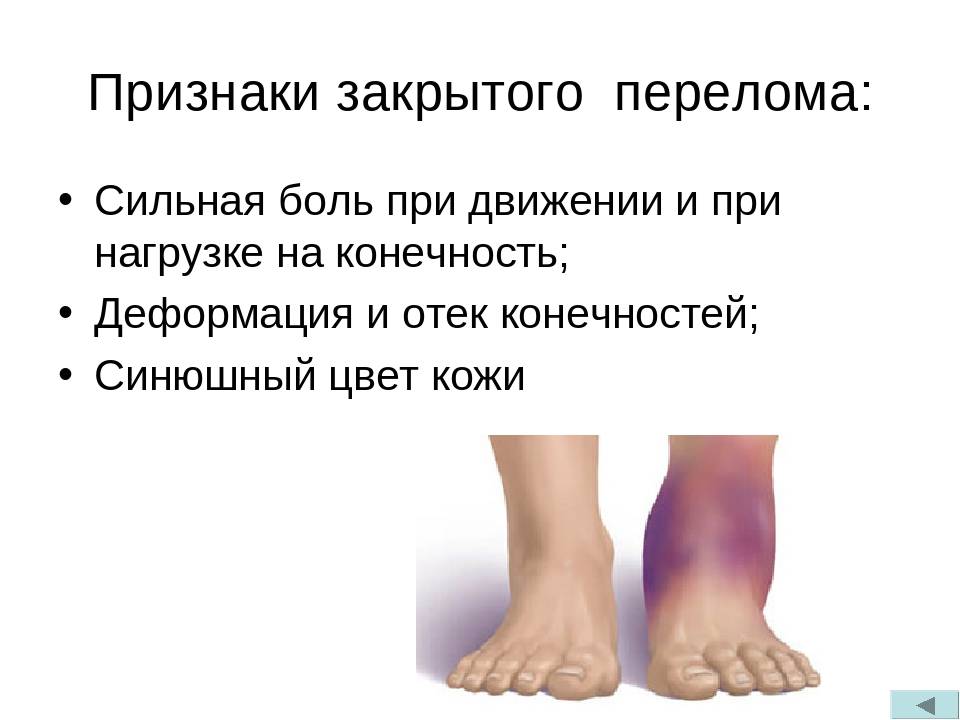
Характеризуется нарушением целостности кости без разрыва мягких тканей и проникновения инфекции. Часто наблюдается смещение костей, поэтому для точной диагностики специалисты используют рентгенографию. В эту категорию также входят трещины, которые вызывают острую боль и нарушают подвижность конечности. Если не проводить лечение трещины, то возможна деформация костной ткани.
Первая помощь
При подозрении на перелом нужно обеспечить пострадавшему полный покой, обездвиживание, надежную фиксацию области предполагаемого перелома. Например, руку можно уложить в косынку, примотать бинтами или обрывками одежды к туловищу, плотной доске или куску арматуры. Ногу можно прибинтовать к арматуре, к доске, к здоровой ноге.
Диагностика
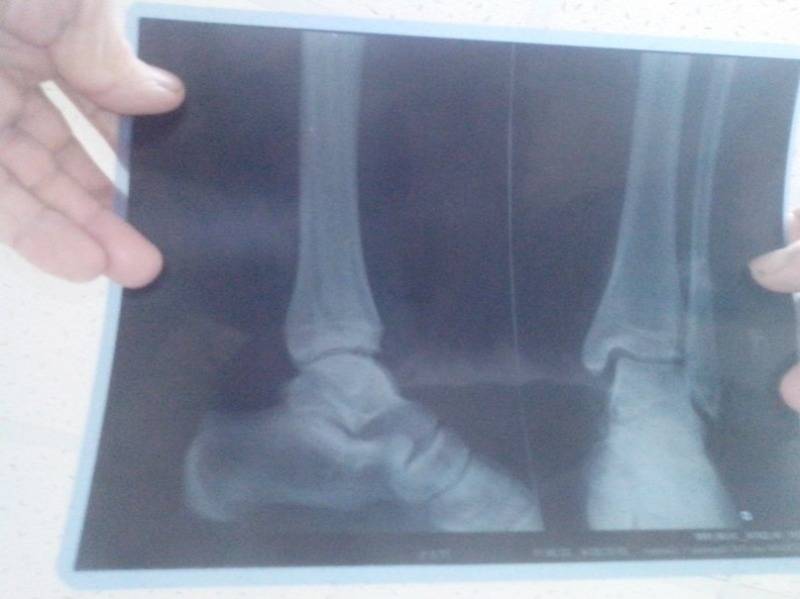
Повреждение костей легко выявляется во время рентгенографии. На рентгеновских снимках хорошо видна трещина или линия перелома. Если возникают сомнения, то проводят – исследование, которое помогает еще более точно и детально оценить состояние костей.
Наши врачи

Зубиков Владимир Сергеевич
Врач травматолог-ортопед, доктор медицинских наук, врач высшей категории, профессор
Стаж 46 лет
Записаться на прием

Акимов Никита Павлович
Врач травматолог-ортопед, кандидат медицинских наук
Стаж 10 лет
Записаться на прием

Третьяков Антон Александрович
Врач травматолог-ортопед
Стаж 10 лет
Записаться на прием

Полтавский Дмитрий Ильич
Врач травматолог-ортопед
Стаж 30 лет
Записаться на прием
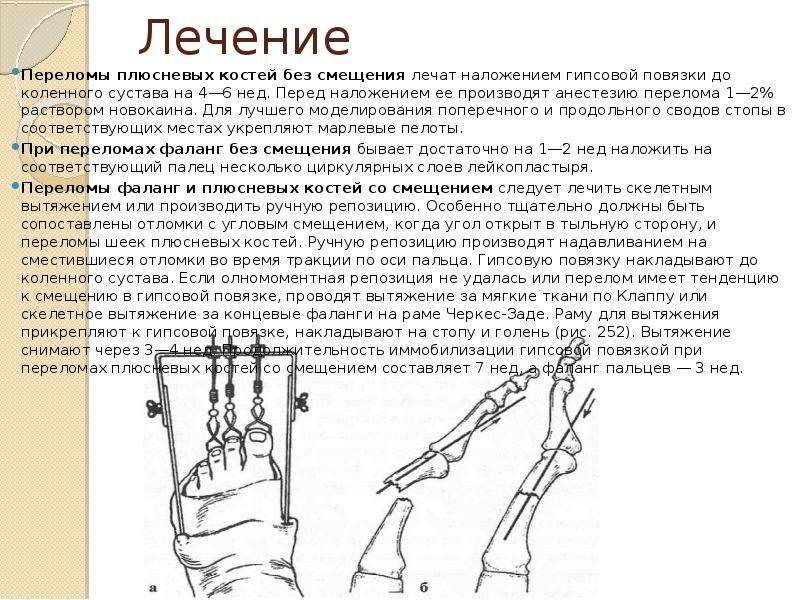
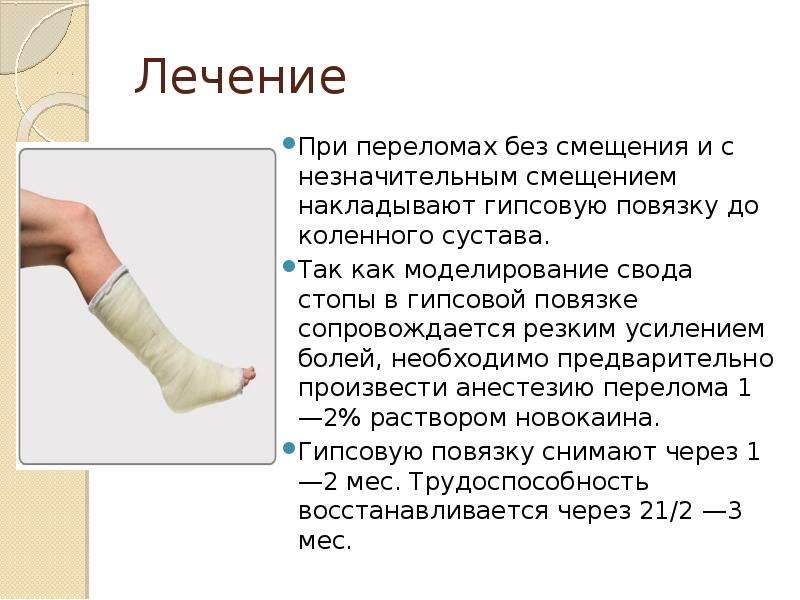
Лечение
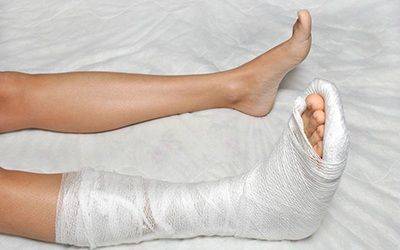
- При трещинах и обычных переломах без смещения накладывают гипсовую лонгету. Срок ее ношения зависит от того, какая кость пострадала, в среднем – 2 – 4 недели.
- При переломах со смещением может быть проведена закрытая репозиция: под местным или общим наркозом врач сопоставляет отломки и сразу накладывает гипсовую лонгету.
- Иногда может быть проведено скелетное вытяжение: через отломок кости проводят спицу, к которой подвешивают груз.
- При сложных переломах со смещением может быть проведена открытая репозиция и остеосинтез: врач делает разрез, сопоставляет отломки и скрепляет их при помощи различных металлических конструкций.
- Иногда показано наложение аппарата Илизарова или аналогичных аппаратов: через прокол кожи и отломки костей проводят спицы, а затем на них собирают металлический аппарат, который обеспечивает правильную конфигурацию кости.
- Другие виды остеосинтеза.
Услуги ортопедии и травматологии в ЦЭЛТ
| Название услуги | Цена в рублях |
|---|---|
| Рентгенография костей и суставов конечностей | 2 200 |
| Гипсовая повязка | 2 500 |
- Эпикондилит
- Плече-лопаточный периартрит