Варианты ЖКБ
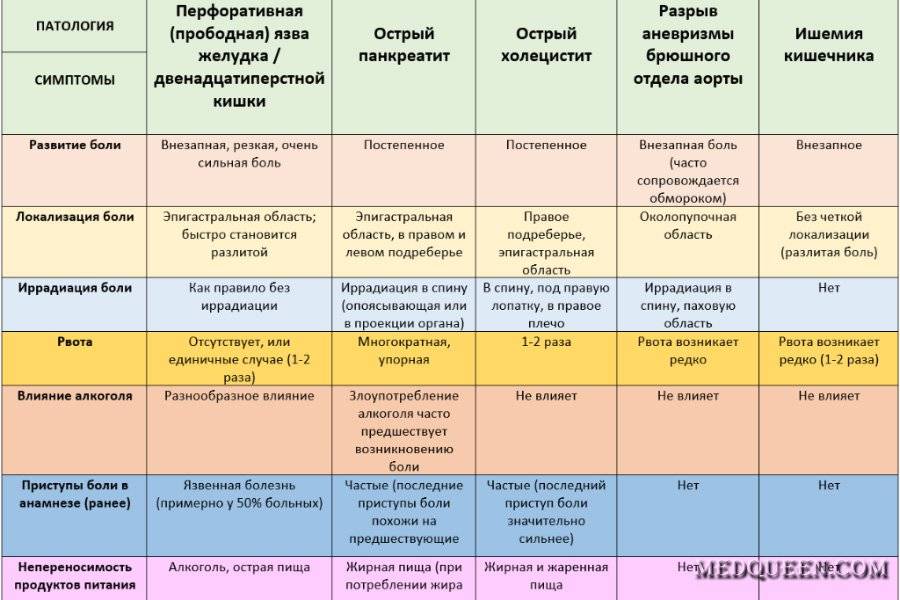
Билиарная (печеночная, желчная) колика. Камень, попавший в шейку желчного пузыря, закрывает выход и вызывает желчную колику. Камень размером до 0,5 см скорее всего выйдет в просвет 12-перстной кишки, камень большего размера может остановиться в общем желчном протоке, что приведет к развитию полной или перемежающейся обтурации («вентильный камень») с типичной клиникой желчной колики. Наличие камней в желчи всегда сопровождается воспалением (холангит). Колика сопровождается интенсивными короткими, «минутными» болями с интервалом до часа, длительные рецидивирующие боли в правом подреберье характерны для хронического холецистита. Если боль продолжается более 72 ч и к ней присоединяется лихорадка — это чаще всего является признаком острого холецистита. Постоянная боль, продолжающаяся непрерывно в течение суток, для желчной колики не характерна. Боли сопровождаются метеоризмом, тошнотой. Острый холецистит. Основной причиной развития заболевания является ущемление камня в пузырном протоке. Характеризуется лихорадкой и постоянными болями в правом подреберье. Типичные боли при остром холецистите имеют место менее чем у 50% больных. Чаще всего боль возникает вскоре после приема пищи и нарастает по интенсивности в течение часа и более. Лихорадка обычно присоединяется через 12 ч от начала приступа и связана с развитием воспаления. Боль становится постоянной. Бескаменный острый холецистит встречается крайне редко, может возникать вторично при сальмонеллезе, сепсисе и травме. Осложнения острого холецистита.
Хронический калькулезный холецистит. Обычно характеризуется рецидивирующими приступами желчной колики, реже — постоянными болями. Развитие приступа провоцирует жирная пища, пряности, копчености, острые приправы, резкое физическое напряжение, работа в наклонном положении, а также инфекция. Реже колика возникает «беспричинно». Обычно сопровождается температурой, тошнотой, иногда рвотой. Боли усиливаются при движении, глубоком дыхании. Иногда боль отдает в область сердца, симулируя приступ стенокардии. Боль многообразна – от интенсивной режущей, до относительно слабой ноющей. Рвота при холецистите не приносит облегчения. У женщин колика иногда совпадает с менструацией или возникает после родов. Холедохолитиаз (камни общего желчного протока) возникает при попадании камня из желчного пузыря в общий желчный проток. Симптоматика характеризуется болью в правом подреберье по типу желчной колики, лихорадкой, ознобом, желтухой и характерными изменениями в биохимии крови. Холангит. Вариант течения желчнокаменной болезни сопровождающийся болями в верхней половине живота, желтухой, лихорадкой, нередко ознобами. Бактериальный холангит является одним из самых опасных осложнений ЖКБ, он обычно связан с холестазом, возникающим при закупорке камнем общего желчного протока. Тяжесть холангита зависит, прежде всего, от длительности холестаза и уровня холемии. Гангрена и эмпиема желчного пузыря проявляются сепсисом, тяжелым состоянием больного с симптомами перитонита. Требует незамедлительной медицинской помощи. Эмпиема — острое гнойное воспаление желчного пузыря, характеризуется интоксикацией и высоким риском перфорации. Открытая перфорация в брюшную полость сопровождается перитонитом, обусловливая высокую летальность (до 25%). Стаз желчи в желчном пузыре — гипомоторная дискинезия желчного пузыря. Как правило, сопровождает холелитиаз. Стаз желчи в желчном пузыре обычно проявляется постоянными тупыми ноющими болями в правом подреберье, усиливающимися при тряской езде, быстрой ходьбе, ношении тяжести в правой руке, наклоне вперед. Также отмечается при беременности, длительном употреблении спазмолитиков, после ваготомии, сахарном диабете, ожирении, т.е. при состояниях и заболеваниях, являющихся факторами риска в развитии ЖКБ. |
Лечение: хирургическое. Абсолютные показания к операции:
- острый холецистит,
- хронический холецистит с рецидивирующими желчными коликами,
- нефункционирующий желчный пузырь,
- камни общего желчного протока,
- гангрена желчного пузыря.
Полезные советы
СОВЕТ №1
Обратите внимание на симптомы. У подростков аппендицит может проявляться несколько иначе, чем у взрослых
Внимательно следите за симптомами, такими как боль в правом нижнем животе, тошнота, рвота, потеря аппетита и повышение температуры. Если у подростка возникают подобные симптомы, обратитесь к врачу.
СОВЕТ №2
Не откладывайте визит к врачу. Если у подростка есть подозрение на аппендицит, не стоит откладывать визит к врачу. Аппендицит может прогрессировать быстро и привести к серьезным осложнениям, таким как перитонит. Чем раньше будет установлен диагноз и проведено лечение, тем лучше.
СОВЕТ №3
Избегайте самолечения. Не пытайтесь лечить аппендицит у подростка самостоятельно. Применение обезболивающих препаратов или наложение горячих компрессов может затруднить диагностику и ухудшить состояние. Доверьтесь профессионалам и следуйте их рекомендациям.
Причины
Аппендицит возникает, когда внутренняя часть аппендикса наполняется чем-то, что заставляет его расширяться (например, слизью, калом или паразитами). Затем аппендикс раздражается и воспаляется. Кровоснабжение прекращается по мере увеличения отёка и раздражения. Адекватный кровоток необходим, чтобы орган был здоровым.
Если поток крови снижается, аппендикс начинает погибать. Когда в стенках аппендикса появляется разрыв (перфорация), это позволяет калу, слизи и прочим веществам проникнуть в брюшную полость. Это провоцирует развитие перитонита – инфекционного воспаления брюшины, что является грозным осложнением.
Как правило, острый аппендицит у детей возникает от 8 до 16 лет. Но и малыши до 5 лет могут испытывать это состояние, что часто имеет более серьёзные последствия, так как они не способны чётко говорить о своих симптомах.
Боли внизу живота у грудничков, причины
В младенческом возрасте, как правило, болезненные ощущения в животике провоцируют кишечные колики, вызванные незрелостью пищеварительной системы. При этом малыш плачет, плохо спит, выгибает спинку и подтягивает ножки к животу, отказывается от приема пищи. Нормализовать состояние ребенка в данном случае не сложно, достаточно придерживаться таких правил:
1 не допускать переедания;
2 исключить из рациона мамы газообразующие продукты;
3 чаще носить малыша столбиком, особенно после кормления, чтобы он мог отрыгнуть лишний воздух;
4 пользоваться специальными антиколиковыми бутылочками для кормления;
5 правильно прикладывать ребенка к груди для избегания заглатывания им воздуха;
6 чаще выкладывать малыша на живот;
7 подобрать подходящую смесь, если ребенок на искусственном вскармливании;
8 поить младенца специальными чаями против колик.
Гораздо более опасным состоянием, которое вызывает боли в кишечнике, является заворот кишок. При этом, помимо болезненных ощущений, у ребенка наблюдается рвота, нарушение отхождения газов, запор и повышение температуры тела. Мышцы живота напряжены и явно видно вздутие кишечника. Еще одним диагностическим признаком является небольшие сгустки крови в каловых массах
Важно помнить, что кишечная непроходимость у ребенка требует немедленной госпитализации
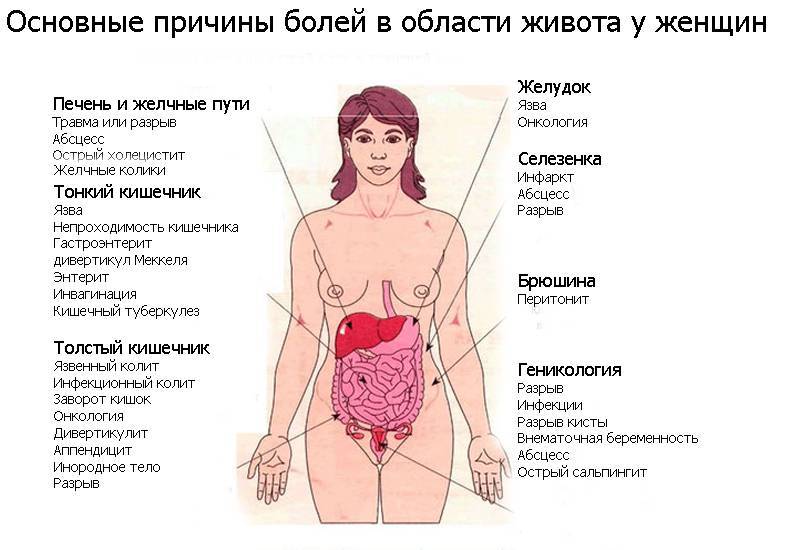
Поражение женской репродуктивной системы
Воспалительные заболевания органов малого таза. ВЗОМТ, — это общий термин для обозначения бактериальной инфекции репродуктивных органов женщины.
ВЗОМТ чаще всего становится осложнением заболеваний, передающихся половым путем (ЗППП), в первую очередь это гонорея или хламидиоз. Однако возможно получить ВЗОМТ по другим причинам. Чаще всего встречается у сексуально активных женщин, особенно у тех, кто перенес вмешательства (например, прерывания беременности), имеет несколько партнеров, часто болел воспалительными (вагиниты, кольпиты) или связанными с нарушением флоры (вагиноз) патологиями.
Симптомы включают: повышение температуры, боль внизу живота, зловонные выделения из влагалища, боль, кровотечение после интима, боль при мочеиспускании.
Невылеченное воспаление приводит к бесплодию из-за повреждения тканей репродуктивного тракта, а также к хроническим тазовым и абдоминальным болям. Незащищенные половые партнеры также будут инфицированы, поэтому нуждаются в одновременном лечении.
Диагноз ставится на основании симптомов, гинекологического осмотра, мазков из влагалища и шейки матки и анализов мочи. Лечение проводится курсом антибиотиков.
Боль при овуляции. Это тупое ощущение спазмов может внезапно начаться только в одной половине нижней части живота. В некоторых случаях могут быть вагинальные кровянистые выделения. Возникает во время овуляции в середине цикла.
Лечение подразумевает прием НПВС для облегчения боли. Гинеколог после консультации иногда назначает оральные контрацептивы, это остановит симптомы.
Перекрут яичника. Заворот яичника, или перекрут придатков (когда яичник и маточная труба скручиваются между собой) может быть причиной боли внизу живота с правой стороны. Чаще поражается именно правый яичник. Патологии более подвержены кистозные яичники (СПКЯ). Чаще всего встречается у женщин в возрасте до тридцати лет или после менопаузы, может быть и во время беременности.
Симптомы включают сильную одностороннюю боль внизу живота с тошнотой и рвотой. Диагноз ставится по УЗИ. Яичник будет казаться увеличенным из-за перекрута, препятствующего кровообращению. Обнаруживается свободная тазовая жидкость и искривленная ножка.
Патология требует неотложной медицинской помощи. Яичник может погибнуть из-за нарушения кровообращения, присоединяется инфекция, затем она переходит в абсцесс или перитонит. Хирургическое вмешательство необходимо для предотвращения отмирания тканей и последующих осложнений. В большинстве случаев необходимо удалить пораженный яичник, при этом также удаляют кисту или новообразование, вызвавшее перекрут.
Правильное лечение синдрома поликистозных яичников (СПКЯ) способно предотвратить как минимум одну причину перекрута яичника, поэтому женщинам с таким диагнозом нужно регулярно наблюдаться у гинеколога.
Киста яичника. В репродуктивном возрасте яичники женщины ежемесячно выделяют одну доминирующую яйцеклетку. Но иногда она не разрушается, остается на поверхности яичника, где продолжает расти окруживший ее фолликул. Затем превращается в заполненную жидкостью кисту (называется фолликулярная).
Кроме того, кисты могут быть вызваны гормональным дисбалансом, тканью эндометриоза (эндометриоидные), если она прикрепляется к яичнику, тяжелыми тазовыми инфекциями, распространившимися на яичники. Могут образовываться во время беременности.
Небольшие образования часто не вызывают никаких симптомов. Большие кисты могут вызывать боль в области таза, внизу живота сбоку, боль в спине, необъяснимое увеличение веса, аномальное вагинальное кровотечение, боль во время интимного контакта. Кисты яичников перерождаются редко, но требуют регулярного контроля (УЗИ).
Внезапная сильная боль в животе – симптом разрыва кисты. Требуется неотложная помощь.
Аднексит. При воспалении правого придатка боль будет внизу, при остром течении – резкая и сильная, при хроническом – тупая и ноющая. Характерна иррадиация в промежность, повышение температуры, слабость, обострение после физической нагрузки и переохлаждения.
Внематочная беременность. Самым ранним признаком беременности обычно становится задержка менструации, самостоятельно сделать тест и определить ее наличие не составляет труда. А вот установить, что она развивается нормально (в матке) без УЗ-диагностики невозможно. Если присутствуют приступообразные (напоминают схватки) боли и скудные “грязные” (мажущие, от бежевого до коричневого цвета) выделения, можно заподозрить атипичную локализацию эмбриона. Необходимо срочно посетить гинеколога для исключения внематочной беременности, поскольку высок риск разрыва маточной трубы.
Постановка диагноза
Для постановки правильного диагноза важно изучить сопутствующую симптоматику и провести комплексное обследование. Применяют физикальные, лабораторные и инструментальные методики
При пальпации выявляется напряженность мышц брюшины, болезненность усиливается. Дополнительно может потребоваться пальцевое обследование, в ходе которого прощупывается нависание передней стенки прямой кишки.
Лабораторные методики:
- Анализ крови. Повышены лейкоциты и СОЭ, что свидетельствует о воспалительном процессе.
- Анализ мочи. По его результатам можно судить о работе органов мочевыделительной системы.
- Копрограмма. Проводится для диагностики заболеваний пищеварительного тракта.
- Анализ кала на дисбактериоз или яйца глистов.
Более полную картину дает инструментальная диагностика. Применяются такие исследования:
- УЗИ органов брюшной полости и малого таза. Этот метод наиболее информативен, он позволяет поставить точный диагноз в 95% случаев.
- Рентгенография. Неинформативный метод на начальной стадии болезни, зато позволяет выявить осложнения.
- Эндоскопическое обследование ЖКТ. Информативно при хроническом аппендиците, позволяет выявить причину воспаления червеобразного отростка.
- Диагностическая лапароскопия. Применяется в случае сомнений, проводится под анестезией. При обнаружении аппендицита можно сразу его удалить.
- КТ или МРТ. Эти методики информативны при закупорке аппендикса, хотя проводятся достаточно редко из-за высокой стоимости.
К обследованию, кроме хирурга, привлекаются гастроэнтеролог, уролог, гинеколог.
Какие заболевания могут быть, если у ребенка болит внизу живота
Грудные детки сигнализируют о проблеме с помощью плача, подтягивания ножек к животу. Дети постарше могут указывать на область пупка, однако далеко не всегда это говорит о локализации боли именно в этом месте. Школьники стараются лечь так, чтобы неприятные ощущения были менее заметными. Ситуация усугубляется еще и определенным расположением нервных окончаний, таким образом боль может ощущаться совсем не в том месте, где на самом деле возникла проблема. Однако существует ряд дополнительных симптомов, при возникновении которых следует немедленно обратиться в медицинское учреждение:
1 Повышение температуры тела.
2 Диарея, тошнота и рвота.
3 Тянущие болевые ощущения, которые усиливаются со временем.
4 Боль настолько резкая и сильная, что ее сложно терпеть.
5 Потеря сознания.
6 Наличие крови в каловых массах.
8 Темные круги под глазами.
9 Рвота с кровью.
10 Повышенная тревожность.
11 Бледность кожных покровов.
К сожалению, многие родители, при возникновении у ребенка боли в области живота, стараются облегчить его состояние такими способами, которые категорически не рекомендуются. К ним относятся:
1 прием аптечных обезболивающих препаратов, которые снимают неприятные ощущения, но не устраняют причину их появления. К тому же, постановка правильного диагноза в таком состоянии значительно усложняется. Особенно опасно принимать обезболивающие препараты при заболеваниях, требующих незамедлительного хирургического вмешательства (заворот кишок, аппендицит), это может привести к трагедии;
2 охлаждение или согревание области живота. Такие манипуляции достаточно популярны, однако мало кто из родителей задумывается о возможных катастрофических последствиях. Например, при использовании теплой грелки можно усилить внутрибрюшное кровотечение или воспалительный процесс;
3 прием слабительных лекарственных средств, а также промывание кишечника с помощью клизмы и использование газоотводной трубки;
4 стремление во что бы то ни стало накормить или напоить ребенка;
5 надавливание на область живота.
И хотя сейчас на полках аптек находится огромный выбор безрецептурных препаратов, все же не стоит заниматься самолечением. Ведь таким образом можно довести заболевание до его хронической стадии. Только своевременное обращение к грамотному специалисту, позволит правильно диагностировать причину появления болей в животе у ребенка и получить адекватное лечение.
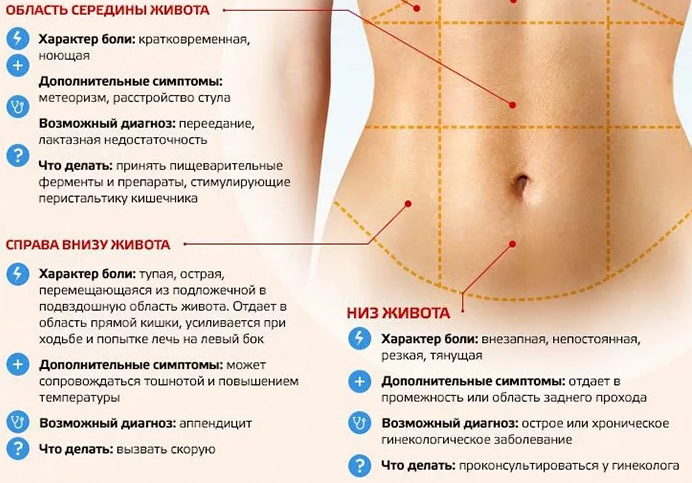
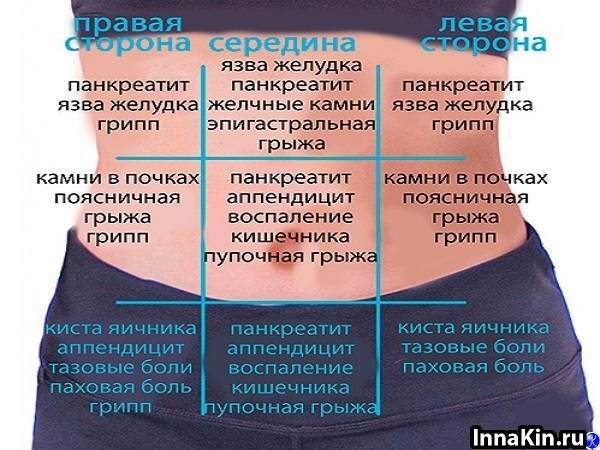
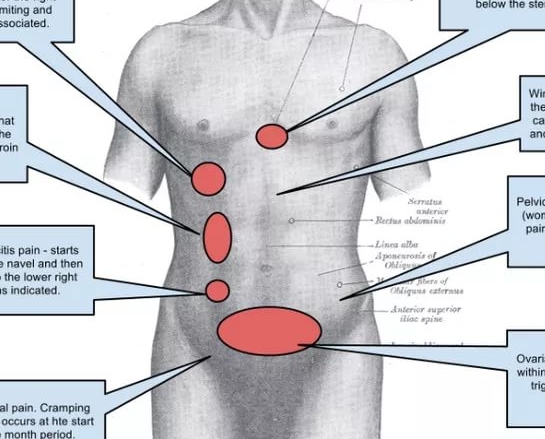
Возможные причины колющей боли в правом боку

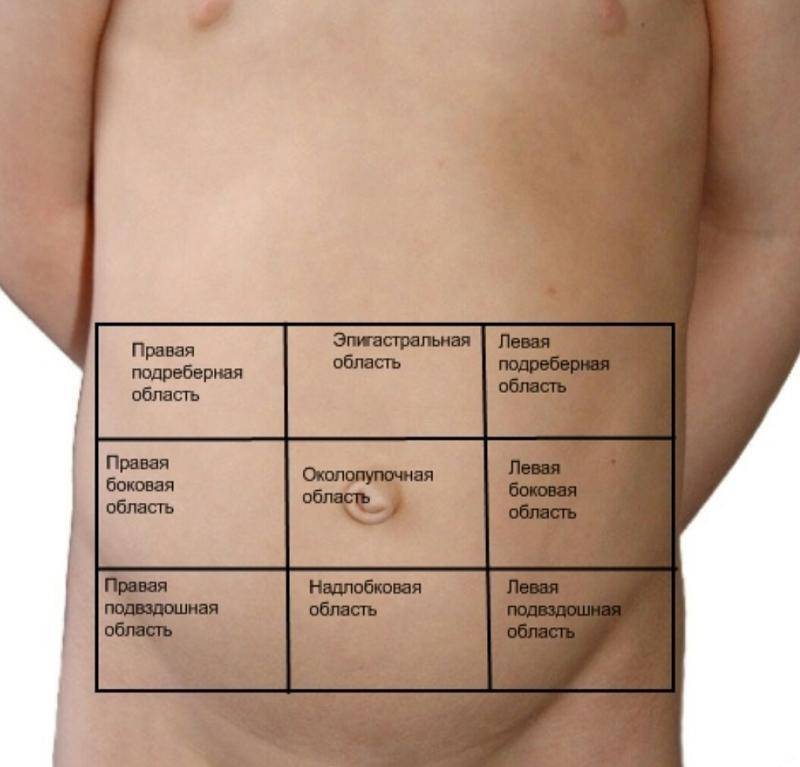
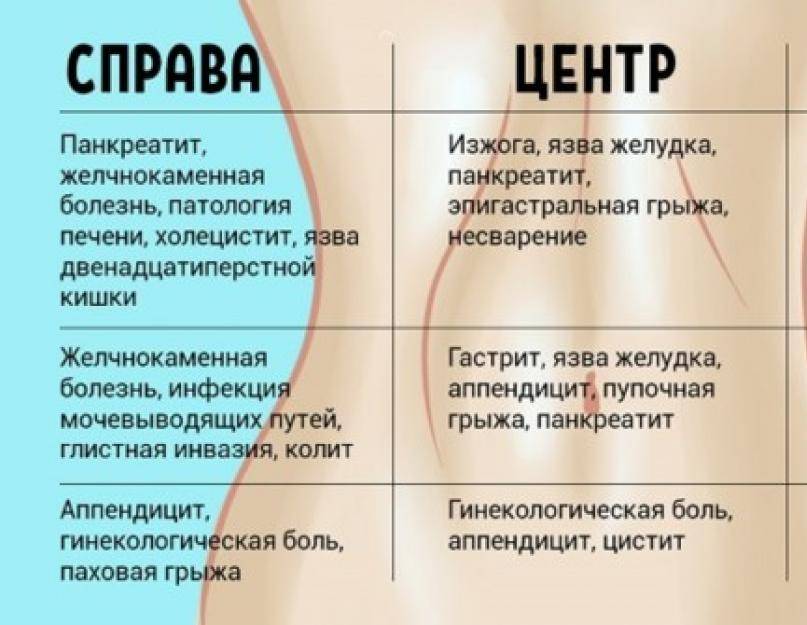
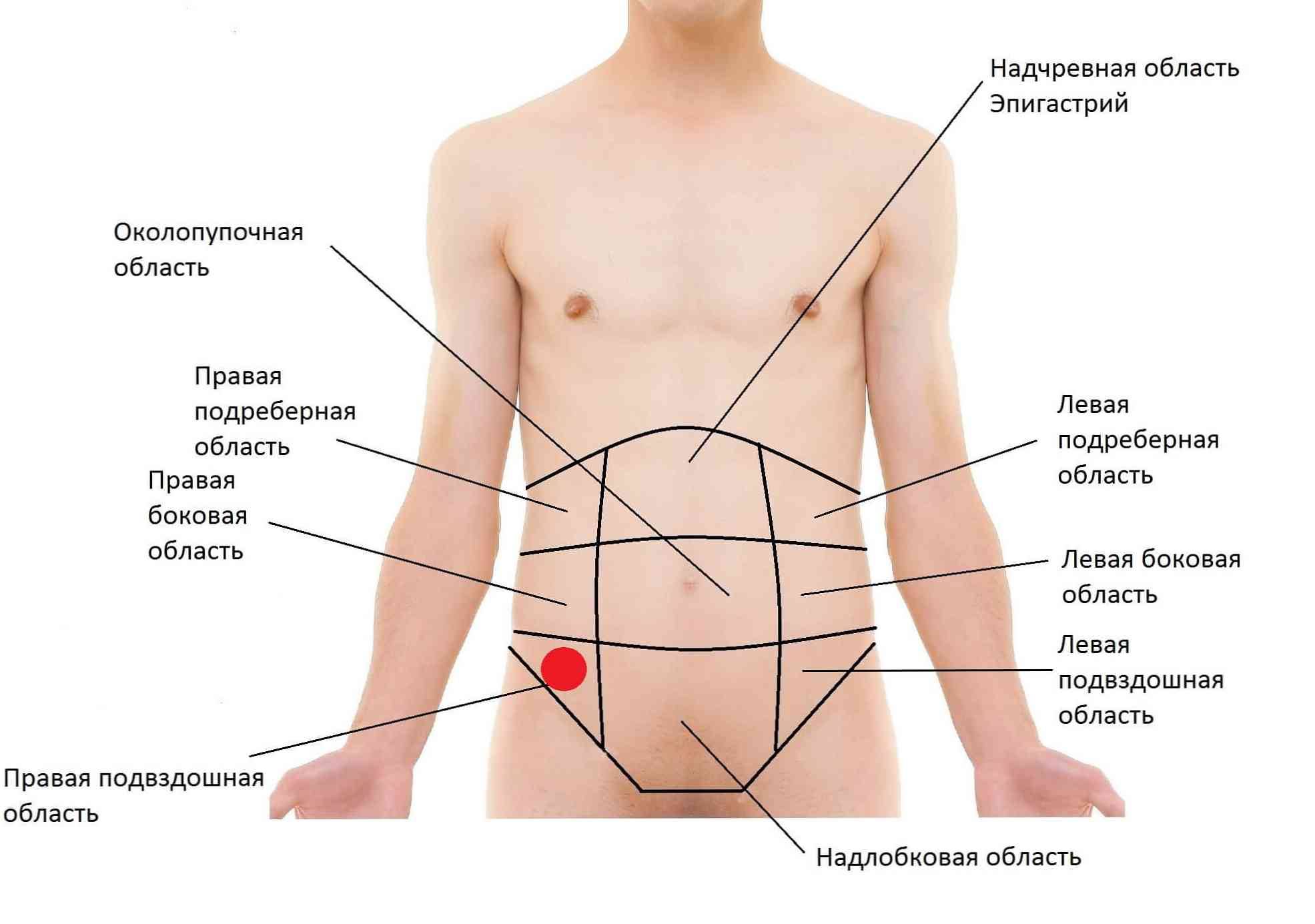
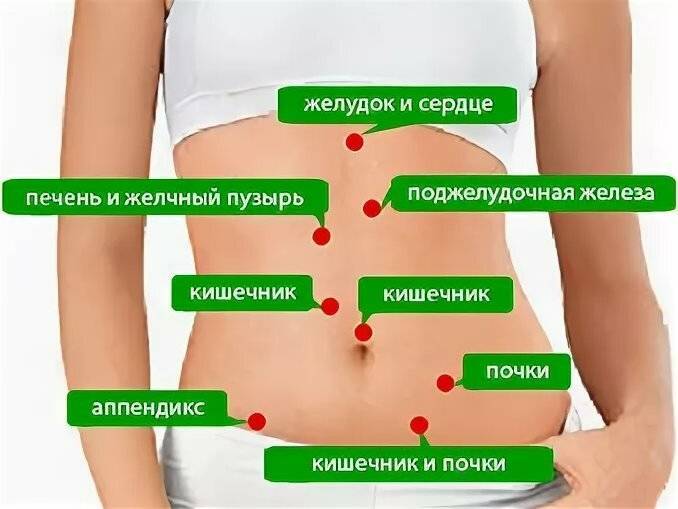
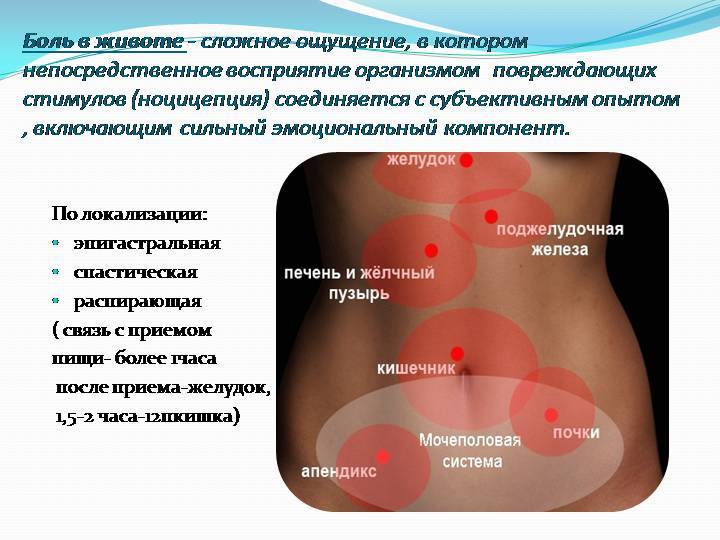
Сам правый бок топографически делится на три отдела: подреберье, непосредственно боковая и подвздошная области. На каждый из них проецируются различные образования.
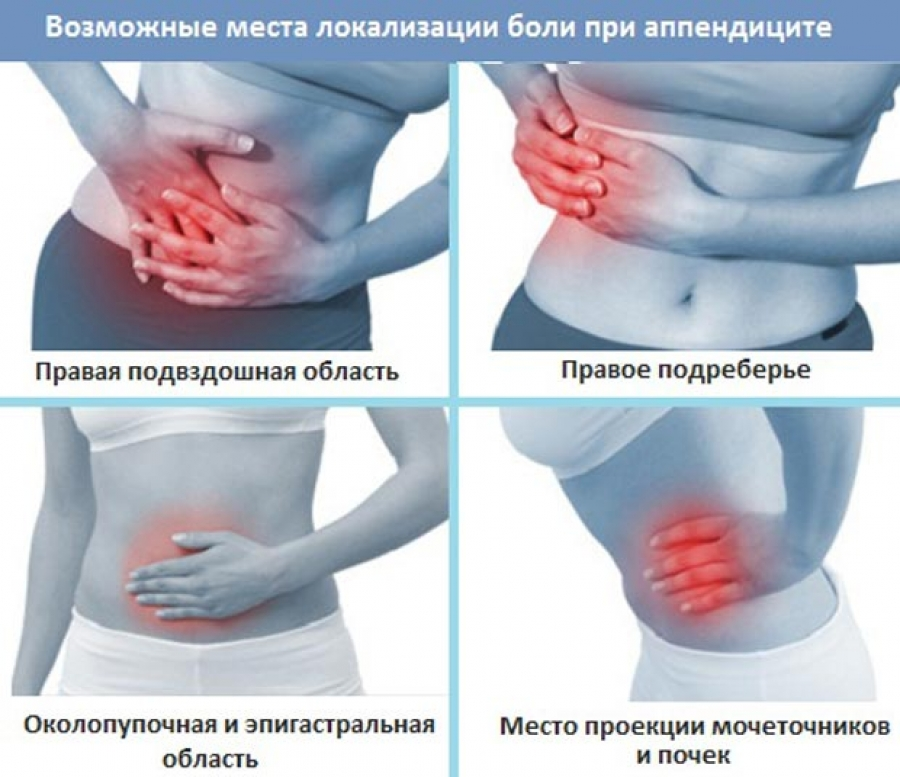
Боль в правом подреберье: типичные причины
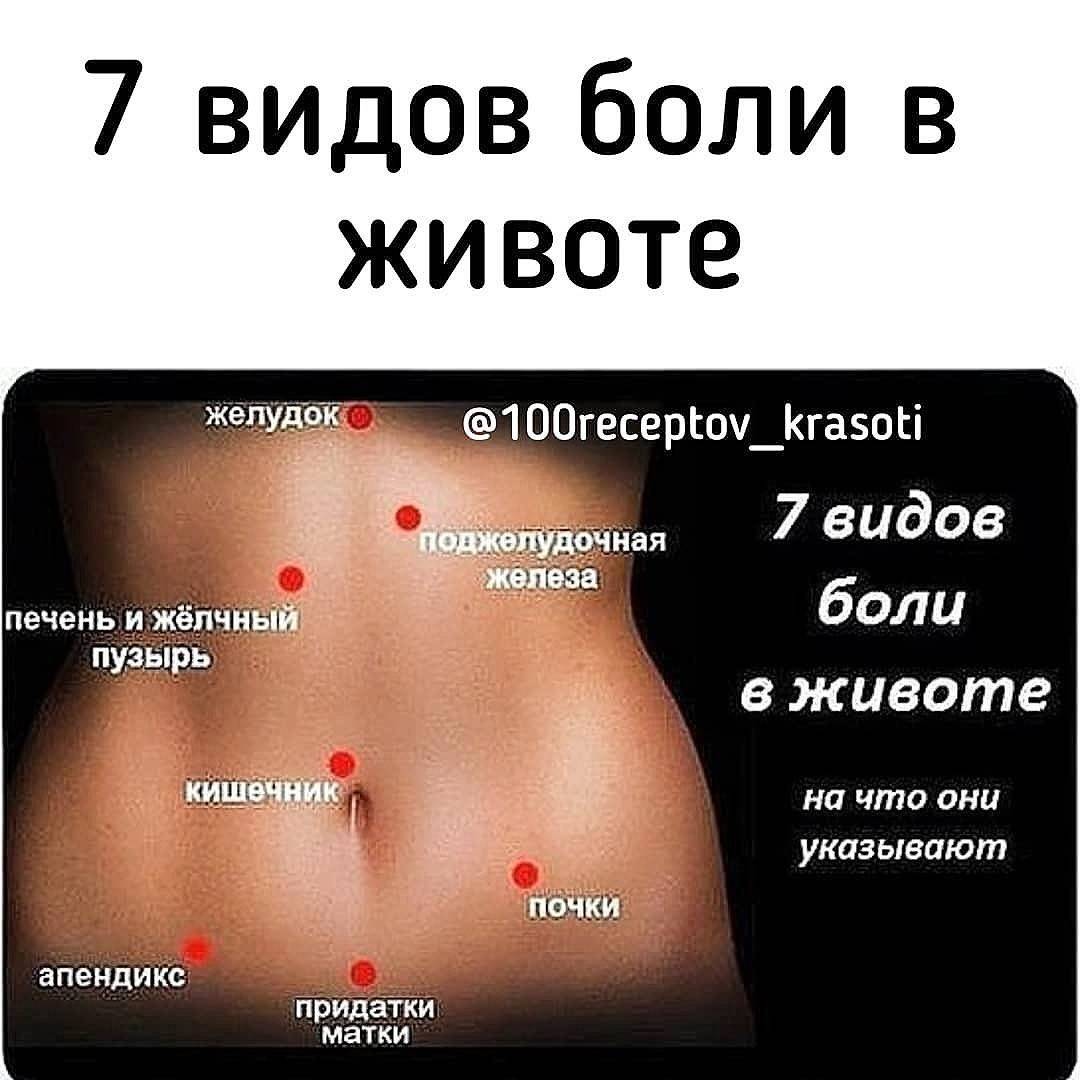
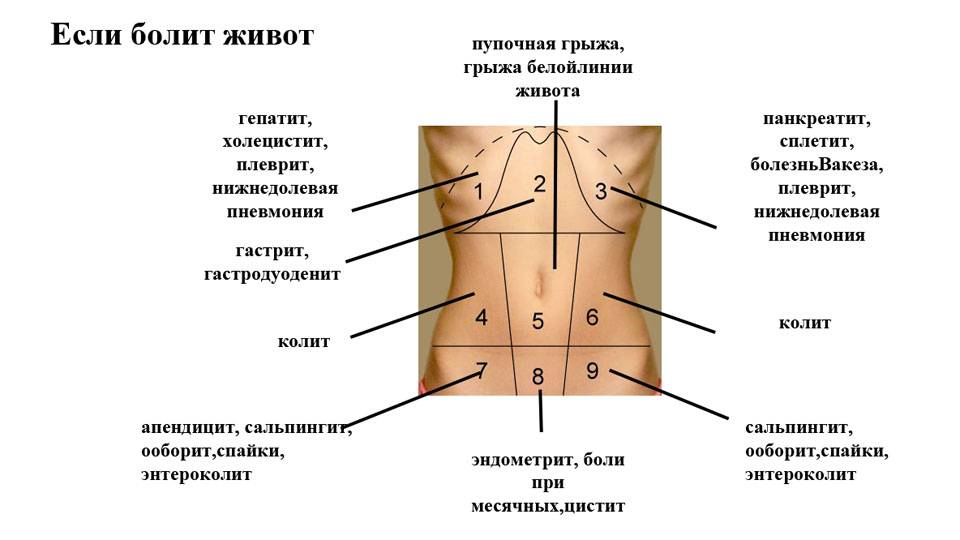
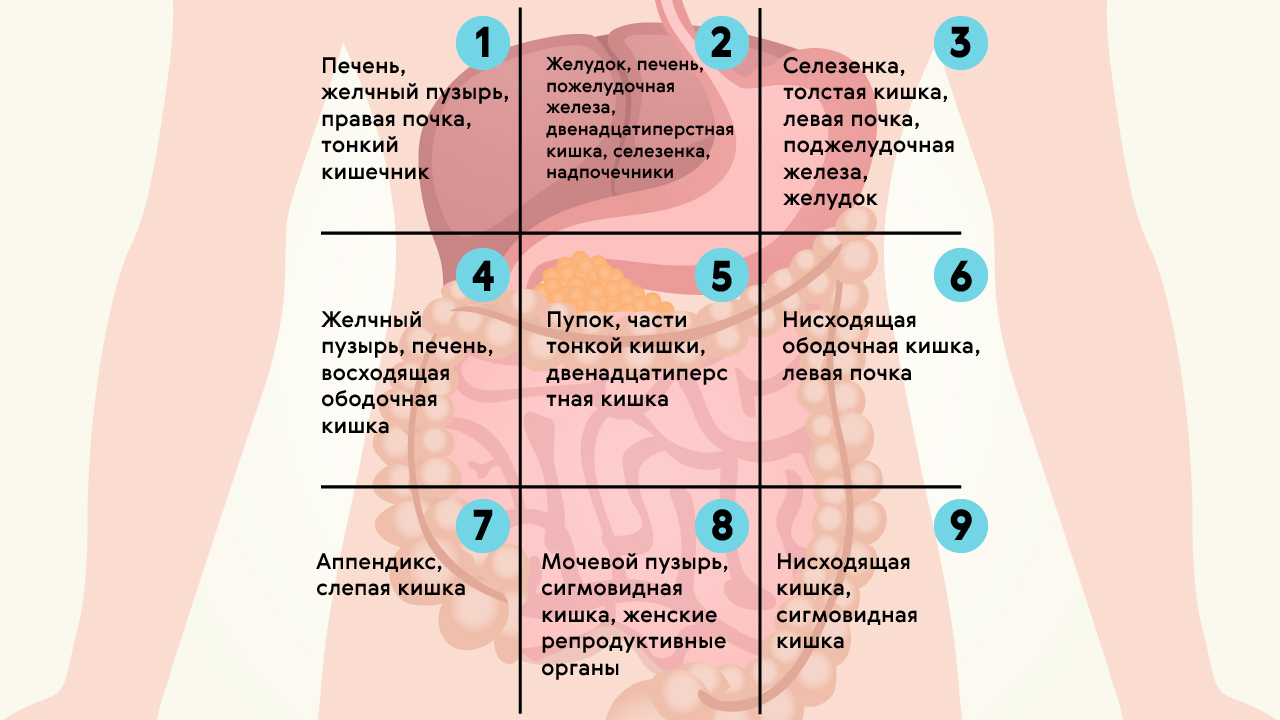
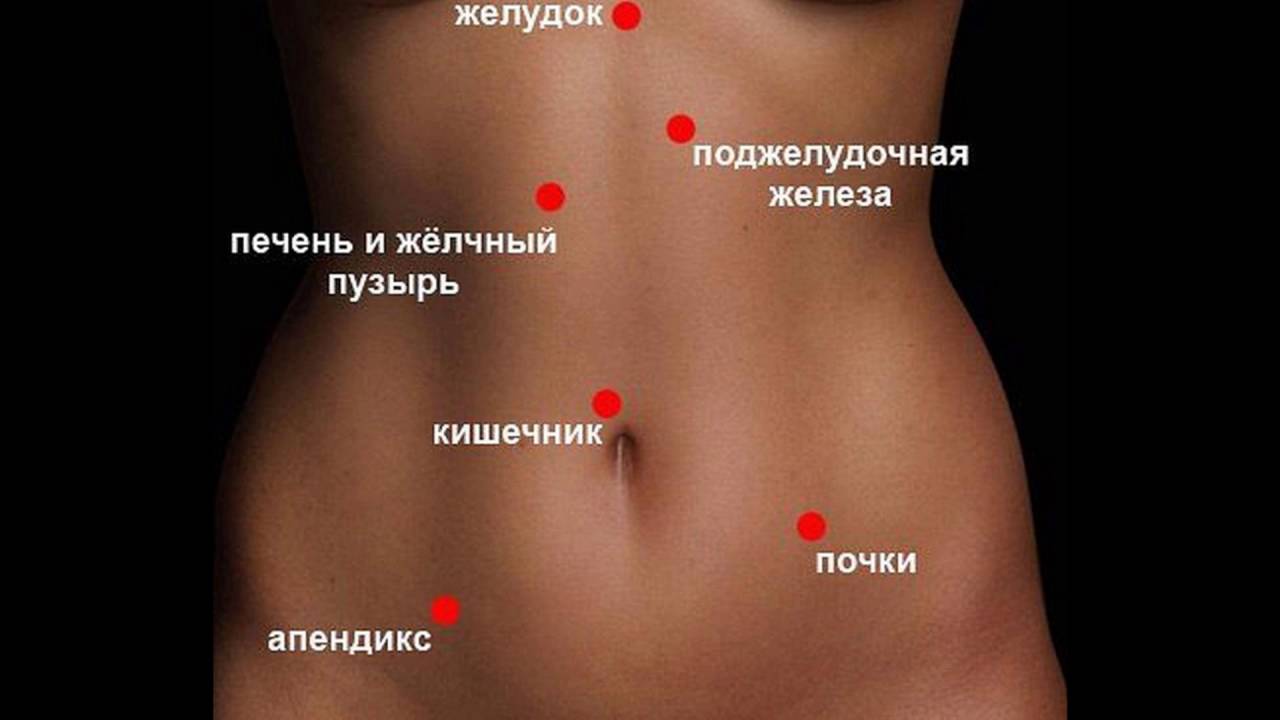
Среди органов, которые могут провоцировать боль в правом подреберье, выделяют следующие:
- печень;
- желчный пузырь;
- поджелудочная железа (ее головка);
- двенадцатиперстная кишка;
- толстая кишка (один из изгибов – переход восходящей ободочной кишки в поперечную);
- правая почка (ее верхний полюс) и надпочечник.
По совокупности боли и других сопровождающих ее симптомов нередко можно поставить предварительный диагноз, который впоследствии подтверждается и после проведения полноценного обследования. Точность напрямую зависит от квалификации лечащего врача, его умения качественно собрать анамнез, внимательно обследовать больного и обобщить полученные данные.
Среди наиболее частых заболеваний, сопровождающихся наличием болезненных ощущений колющего характера в области правого подреберья, фигурируют следующие:
1. Болезни печени – гепатиты, цирроз, гепатозы, опухоли и метастазы в органе, паразитарные инвазии (трихинеллез, эхинококкоз). Все они могут сопровождаться наличием симптоматики общего недомогания: слабостью, головными болями, тошнотой, расстройством пищеварения.
2. Воспалительные заболевания желчного пузыря – холециститы, сдавливание желчных протоков различными новообразованиями, желчекаменная болезнь. Для последнего варианта наиболее характерна именно колющая боль в проекции органа.
3. Болезни желудочно-кишечного тракта: разного рода отравления, кишечные инфекции, патологические изменения микрофлоры, синдром раздраженного кишечника, колиты.
4. Мучительные ощущения в данной области может вызывать такое заболевание как плеврит, который нередко является осложнением пневмонии. Состояние, как правило, сопровождается высокой температурой, а также сильным кашлем и требует немедленного медикаментозного лечения.
5. Среди патологий правой почки может встречаться пиелонефрит, мочекаменная болезнь, поликистоз, туберкулез, опухоли и метастатические поражения.
6. Опоясывающий лишай, который поражает кожу и может локализоваться практически на любом участке тела.
7. Межреберная невралгия и травмы, переломы ребер, находящихся в данной области.
8. Острый живот – состояние, которое возникает быстро и характеризуется наличием интенсивной боли. Опасно для жизни и требует неотложного оперативного вмешательства. Может возникать при травматических повреждениях с внутренним кровотечением, прободной язве, закупорке желчных протоков, некрозе внутренних органов вследствие тромбоза/эмболии питающих сосудов.
К более редким причинам следует отнести феохромоцитому и другие новообразования в области надпочечников, воспалительные заболевания диафрагмы, определенные варианты тромбоза нижней полой вены.
Болезненные ощущения в правой боковой области
Если боль возникает в правой боковой области, это, как правило, может говорить о проблемах с кишечником, а точнее с восходящей ободочной и слепой кишкой или же свидетельствовать о патологии почек.
Отдельно следует отметить такую возможную и весьма распространенную причину как воспаление червеобразного отростка, аппендицит. Несмотря на то, что у большинства людей он расположен несколько ниже – в подвздошной области, у некоторых лиц может наблюдаться, так называемое, латеральное положение аппендикса вдоль стенки слепой кишки по ходу правого бокового канала. Болезненные ощущения на пике развития воспалительного процесса при этой патологии носят распирающий, колющий, жгучий характер. Следует помнить, что при подозрении на аппендицит необходимо как можно скорее обратиться за экстренной помощью во избежание грозных последствий.
Правая подвздошная область: причины болевого синдрома
Колющая боль в подвздошной области может указывать на патологию органов как брюшной полости, так и малого таза. Помимо вышеуказанного аппендицита, это могут быть следующие причины:
Также подобный симптом может наблюдаться при болезнях сосудов данной области, в первую очередь, подвздошных артерий. Это может быть аневризма, эмболия или тромбоз, приводящие к нарушению кровообращения и снабжения тканей кровью.
Почему болит бок у ребенка
Наиболее безобидная причина, по которой у ребенка могут возникнуть боли в боку – это спазмы диафрагмы. Часто ребенок жалуется на то, что у него болит бок после физических тренировок или быстрого бега. Многие из вас тоже наверняка хорошо помнят это ощущение, когда прибегаешь куда-либо, запыхавшись, и обязательно держишься за бок. Такая боль в боку у ребенка не опасна, ее причиной является то, что во время активного бега или других физических нагрузок диафрагма недополучила необходимого ей количества кислорода, что и привело к расстройству ее деятельности. Болезненные ощущения в боку возникают из-за того, что мышца диафрагмы начинает резко сокращаться, а затем она снова расслабляется. Эти спазмы и приводят к тому, что ребенок жалуется на то, что у него болит бок.
Что делать в подобной ситуации? Никакого особенного лечения такие боли в боку не требуют, они являются естественной, а не патологической реакцией организма. И как только снабжение диафрагмы кислородом восстанавливается, эти боли тоже проходят.
Единственною что вы можете сделать – это профилактические мероприятия. В следующий раз, прежде чем начинать активные физические упражнения с ребенком обязательно потратьте некоторое время на подготовку и, как говорят спортсмены – на “разогрев”. Проведите небольшую разминку, сделайте с ребенком несколько упражнений, которые помогут растянуть мышцы, особенно – брюшного пресса. Кроме того, если физическая активность является привычной и регулярной, а нагрузка соответствует возможностям ребенка и его возрасту, то и подобных болей обычно не возникает.
Понос, диарея и боли в животе у ребенка, причины
Тошнота и рвота, повышенная температура тела, понос или запор у ребенка, какие могут быть причины, эти вопросы очень часто задаются детскому врачу. Понос, как последствие боли в животе, одно из наиболее распространенных явлений у малышей, которые страдают от кишечных заболеваний. Так же, помимо диареи, для таких расстройств характерны наличие повышенной температуры тела и тошнота. Для улучшения состояния ребенка стоит, чтобы он немного поголодал, при этом употреблять большое количество воды, так как все кишечные инфекции вызывают обезвоживание организма. При его первых симптомах немедленно ведите ребенка к врачу.
Также, боли в нижней части живота возникают при дисбактериозе, причина которого — нарушенная микрофлора кишечника. Результатом сбоя в работе пищеварительной системы является диарея, для лечения которой используют антибиотики. Кал ребенка имеет зеленоватый оттенок и имеет характерный кисловатый запах, иногда может быть немного жидким и пениться. Особого внимания требует дисбактериоз у новорожденных, так как он длиться очень долго и к нему нужен особенный подход.
Распространенная причина жидкого стула у детей – пищевая непереносимость. Больше всего встречается, когда в рацион младенцев начинают вводить. Это реакция организма на переход от грудного молока на питательные смеси либо на новый продукт в рационе. Кроме того, диарея может быть сигналом того, что у ребенка аллергическая реакция на тот или иной продукт. Каждый ребенок индивидуален, как и реакция его организма на конкретную ситуацию. Наблюдайте за здоровьем вашего чада и при необходимости обращайтесь за консультацией к специалисту.
Диагностика
Особенно для выявления причины заболевания и нахождения методов лечения при патологиях брюшной полости ценны следующие виды исследований:
- УЗИ брюшной полости. Одна из наиболее оперативных мер при диагностике заболеваний органов брюшной полости и малого таза, выявлении причины болей в животе – ультразвуковая диагностика. С помощью УЗИ можно выявить патологии печени, желчного пузыря, селезёнки, почек, матки, яичников. Многие задаются вопросом: а виден ли на УЗИ желудок и кишечник. Желудок с помощью УЗИ обследовать нельзя, кишечник – частично. Если аппаратура – с хорошим разрешением на ней, например, видны объёмные образования в этой области.
- ФГДС (гастроскопия, зондирование, глотание «кишки) – метод диагностики, с помощью которого можно получить объективную картину о состоянии желудка, двенадцатиперстной кишки, пищевода. При необходимости можно сразу провести экспресс-тест на Хеликобактер пилори (Helicobacter pylori) (является причиной развития язвы), сделать цитологию и биопсию – для исключения онкологической природы заболевания, определить «кислотность».
- Рентген. Давний, но до сих пор практикуемый способ диагностики. Может применяться как экстренная мера для обследования желудка, если по каким-то причинам нельзя сделать ФГДС. Кроме того, рентген информативен при выявлении заболеваний, сопровождающихся симптоматикой кишечной непроходимости. В зависимости от характера болей и жалоб пациента может применяться традиционный рентген или рентген с контрастным усилением (ирригоскопия).
- МРТ – прогрессивный метод диагностики при травмах живота, увеличении печени, неинформативной картине брюшной полости при УЗИ (например, из-за сильного метеоризма).
- Колоноскопия. Один из наиболее точных методов для обследования кишечника. Осуществляется с помощью фиброколоноскопа. С помощью прибора можно исследовать все – даже самые сложные участки, включая внутреннюю поверхность толстой кишки.
- Холесцинтиграфия. Изотопное исследование. Проводится с применением радио фармакологическим препаратом. Информативно при проблемах с желчным пузырём и желчными протоками.
- Анализ крови, мочи и канала. В анализе крове особый акцент делается на СОЭ (по скорости оседания эритроцитов можно определить воспаление), биохимические показатели, кала же при многих видах обследования при болях в животе исследуется на скрытую кровь.
Формы воспаления
Аппендицит бывает острым и хроническим:
- При остром воспалении клиническая картина ярко выражена, в течение 1-2 суток вероятна перфорация стенок аппендикса с последующим гнойным воспалением брюшины. Характерно быстрое нарастание болезненности и напряжения мышц брюшины. При развитии осложнений температура тела может повышаться до 39˚С.
- Хроническая форма встречается у подростков крайне редко. Она развивается на фоне нелеченого острого воспаления. О хроническом аппендиците идет речь, если ребенок перенес несколько приступов, которые сопровождались такими симптомами, как боль в правом нижнем боку, повышение температуры тела и тошнота. В период ремиссии присутствуют диспепсические проявления в виде нарушения пищеварения, запоров. Во время физических нагрузок может появляться боль.
Симптомы
Острый панкреатит имеет характерные симптомы:
- Боль. Очаг боли может находиться под ложечкой (в эпигастральной области) в левом подреберье или в правом подреберье. Боль обычно отдает в левую лопатку, усиливается в положении лежа. При обширном воспалении поджелудочной железы боль может иметь опоясывающий характер. Боль при остром панкреатите нестерпимая, мучительная, настолько сильная, что может вызвать болевой шок с потерей сознания. Острый болевой приступ часто бывает спровоцирован жирной, жареной пищей, особенно в сочетании с алкоголем.
- Тошнота, рвота. Боль сопровождается тошнотой и неукротимой рвотой с желчью, которая не приносит облегчения.
- Высокая температура, озноб. Острое воспаление вызывает резкое повышение температуры тела до 38 градусов и выше.
- Пожелтение кожи (желтуха). Умеренное пожелтение кожи и склер глаз (желтуха) означает нарушение эвакуации желчи и участие желчевыводящих путей в развитии заболевания.
- Изменение цвета кожи. Характерные симптомы, указывающие на острый панкреатит — синюшные пятна в области пупка, на боках тела, лице, шее. Цвет лица становится сначала бледным, затем серым, землистым. Внизу живота, в области паха кожа приобретает зеленовато-синий оттенок.
- Потеря аппетита. Отвращение к еде объясняется отсутствием панкреатических ферментов в пищеварительном тракте. Вместо этого они остаются в поджелудочной железе, переваривая ее, или поступают в кровь, вызывая интоксикацию организма.
- Учащение пульса и дыхания.
- Повышенное потоотделение. Кожа становится влажной, покрывается липким, холодным потом.
- Снижение артериального давления. Из-за неукротимой рвоты происходит обезвоживание организма, артериальное давление резко снижается на фоне учащенного пульса.
- Вздутие живота. При остром приступе панкреатита происходит вздутие и распирание верхней части живота, напряжение мышц брюшной стенки в левом подреберье.
- Диарея. Из-за нарушения пищеварения происходит частый, жидкий, пенистый стул (поносы).
Мальдигестия и мальабсорбция
Из-за того что панкреатические ферменты не поступают в пищеварительный тракт, развиваются синдромы мальдигестии и мальабсорбции.
Первый связан с нарушением переваривания пищи, а второй — с нарушением всасывания в тонком кишечнике.
При остром панкреатите они проявляются такими симптомами, как:
- обильный, жидкий, зловонный стул,
- сильная, постоянная жажда,
- дрожь в теле,
- холодный пот,
- психическое возбуждение,
- зуд, сухость кожи,
- анемия,
- кровоточивость десен,
- ухудшение зрения,
- судороги,
- боль в костях.
Дополнительные симптомы
Симптомы, сопутствующие боли в боку, определяются причиной этой самой боли. Например, если бок у ребенка болит из-за нарушений ЖКТ, картина такова:
Реклама:
- боль в животе, а также в правом боку;
- ослабление аппетита, причем даже если ранее ребенок обожал подаваемые блюда;
- бледность;
- длительное время держащаяся очень высокой температура;
- изжога;
- неприятный привкус;
- налет на языке серого или белого цвета;
- диарея/запор;
- перемены густоты кала;
- после еды — тошнота, рвота;
- вялость;
- апатия;
- нарушения сна.
Болезнь у новорожденного младенца можно распознать по такой симптоматической картине:
- малыш капризничает, непрерывно плачет;
- плач при справлении нужды;
- малыш часто срыгивает, после кормления его рвет;
- нарушения сна.
В случае зависимости болей от каких-либо еще заболеваний, не связанных с ЖКТ, симптоматическая картина будет примерно такова:
- мочеиспускание вызывает дискомфорт, а то и вовсе боль;
- быстрая/длительная ходьба, а также бег делают боль в боку более сильной;
- боль чувствуется не только в боку, но и в районе паха;
- желтуха, представляющая собой верный симптом печеночных заболеваний;
- ребенка тянет в сон;
- упадок сил и тонуса;
- отсутствие аппетита;
- напряженные мышцы живота;
- вялость/повышенная активность;
- более сильное сердцебиение;
- отсутствие стабильности давления;
- температура выше нормы.
Если родители заметили подобные симптомы, они должны срочно обратиться к врачу. Здесь противопоказано самолечение, а также игнорирование симптомов. Малышу может быть срочно необходимо лечение, и, возможно, даже хирургическая помощь.
Что делать, если у ребенка болит живот?
Оставлять без внимания детские жалобы на боль нельзя. Прежде всего, следует расспросить, как болит, где, как долго, бывало ли такое раньше. Если дискомфорт легкий и появился после еды, можно предложить ребенку полежать. Грудничкам при коликах помогают поглаживания или укропная вода. С болезненностью, вызванной запором, поможет справиться клизма – облегчение наступает через несколько минут после процедуры.
Рвота, температура, боль в животе у ребенка – повод срочно вызывать доктора. Нейтрализовать эти симптомы категорически не рекомендуется. Желательно, чтобы вся эта органика сохранилась до приезда специалиста – так поставить диагноз будет проще. После приступа рвоты, когда у ребенка болит живот, что можно дать – воду – по чайной или столовой ложечке. Но ни в коем случае нельзя допускать, чтобы больной употреблял пищу.
Что дать ребенку при боли в животе?

Многие родители сталкиваются с такой проблемой, как боль в животе у своего ребенка. Самостоятельно диагностировать причину возникновения болезненных ощущений крайне сложно, ведь зачастую дети еще не в состоянии объяснить, где именно болит. Как распознать признаки болезни? Далее в статье подробно о том, почему появилась боль внизу живота у ребенка, какие причины могут быть, если появились очень сильные боли в низу живота у ребенка, какие причины могут быть, если боль в животе сопровождается рвотой.
Как измерить температуру ребенка
Измерение температуры ребенка является важной процедурой для контроля его здоровья. Точность измерения позволяет определить, какие шаги необходимо предпринять для облегчения состояния ребенка
Существует несколько способов измерения температуры у ребенка. Одним из наиболее распространенных способов является использование градусника. Для этого необходимо поместить градусник подмышечку ребенка и подождать несколько минут
Важно помнить, что градусник должен быть чистым и герметичным, чтобы избежать заражения и получить точные показатели
Другой способ измерения температуры – использование электронного градусника в виде специальной пластинки, которая приклеивается к коже ребенка. Этот метод обеспечивает быструю и точную оценку температуры и особенно удобен для младенцев, которые могут не сидеть спокойно во время измерения.
Также существуют инфракрасные градусники, которые можно навести на лоб ребенка и получить результат за считанные секунды. Этот метод также достаточно точный и нежен к коже ребенка.
Важно помнить, что для правильного измерения температуры ребенка, необходимо соблюдать следующие правила: избегать физической активности перед измерением, не устанавливать градусник в местах сильной циркуляции воздуха (окна, кондиционеры), а также учесть возможные погрешности измерения и повторить процедуру при необходимости