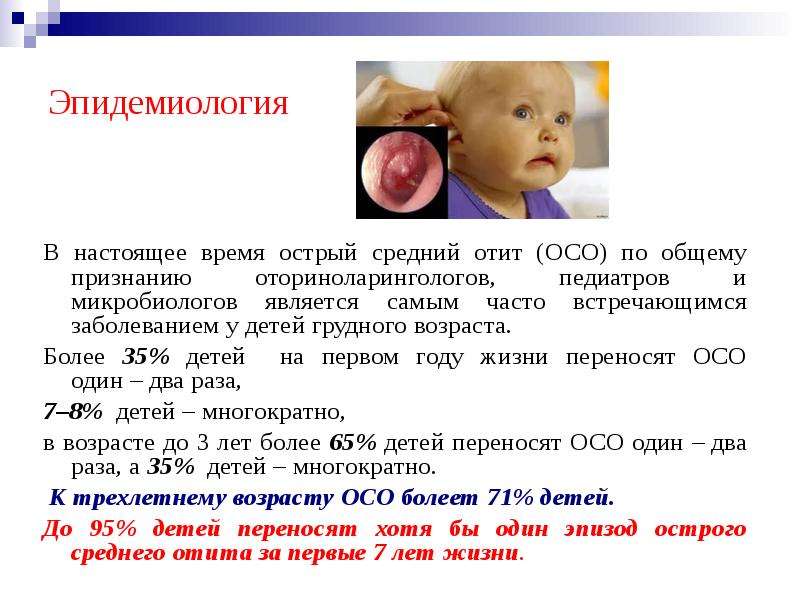
Что нельзя делать при ОРВИ и гриппе у ребенка?
- 1. Следует избегать длительного регулярного приема (2–4 раза в день) жаропонижающих средств из-за опасности побочных эффектов и возможного затруднения диагностики бактериального осложнения (отит, пневмония и др.). Давать повторную дозу следует лишь при новом подъеме температуры и в соответствии с дозировкой, которая корректируется по весу ребенка. Если температура не снижается в течение нескольких часов, необходимо вызвать скорую помощь.
- 2. Ребенка с повышенной температурой нельзя укутывать. Если тепло одеть ребенка, то можно нарушить процесс образования тепла и теплоотдачи, который помогает поддерживать нужную температуру тела. Укутывание может привести к перегреву и потере сознания.
- 3. Нельзя закрывать окна в помещении. Больной ребенок нуждается в свежем воздухе. Также частое проветривание облегчает дыхание.
- 4. Нельзя принимать антибиотики без консультации с врачом. Антибиотики не действуют на вирусы и не предупреждают бактериальные осложнения.
- 5. Не стоит самостоятельно применять препараты для лечения кашля. Разные препараты направлены на лечение определенных проблем кашля. Не всем показаны противокашлевые препараты или муколитики. Более того, чаще всего такие препараты не нужны в лечении. Все индивидуально и прием таких лекарств должен быть согласован с педиатром.
- 6. Нельзя отказываться на несколько недель от прогулок. Кратковременные прогулки пойдут ребенку на пользу. Детям нужен свежий воздух и движение. Конечно же, прогулки оправданы только после снижения лихорадки и при нормализации состояния, если ребенок активен.
- 7. Не совсем оправдан во время ОРВИ отказ от водных процедур на несколько дней или недель. Напротив, ребенку купаться можно. Исключениями являются, конечно же, высокая температура и отит.
- 8. В отношении ребенка должны быть исключены любые методы самолечения.
Все лечебные мероприятия проводятся только по назначению и под контролем врача.
При каких симптомах надо обращаться к лору?
Проявления болезни зависят от её вида, но к общим недомоганиям относятся:
- боль в ухе;
- появление выделений из ушного прохода (могут быть гнойными);
- снижение слуха и заложенность в ушах;
- покраснение видимой части уха;
- общая слабость, сонливость, головная боль, головокружение, шум в ушах, увеличение температуры.
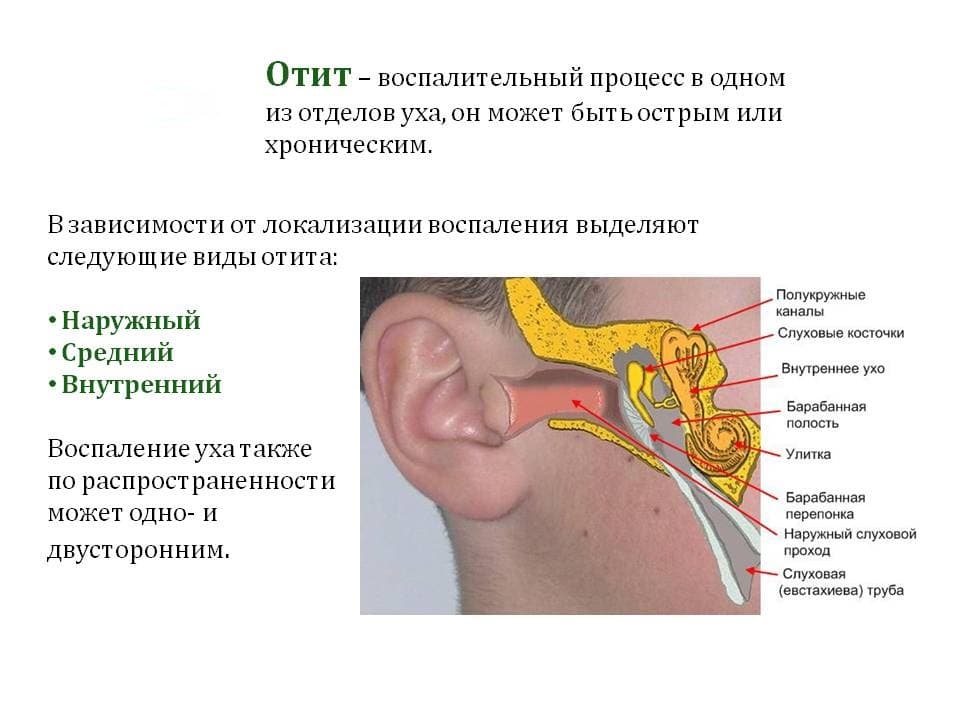
При наружном отите видно покраснение, отек, ощущается сильная болезненность ушной раковины, боль при движениях челюстью, зуд, выделения из уха.
При среднем отите боль бывает пульсирующая и стреляющая, может распространиться на зубы и голову, снижается слух, может возникнуть тошнота, рвота, температура, общая слабость. Характерным симптомом отита среднего уха является аутофония – отдача собственного голоса человека в заболевшем ухе.
При внутреннем воспалении уха главный симптом – это сильные приступообразные головокружения. Они могут проявляться при изменении положения тела и резких поворотах головы. Боль обычно отсутствует, но может наблюдаться тошнота и рвота.
Диагностика — что делать, если болит ухо?
Прежде всего, следует обратиться к врачу-отоларингологу. Врач соберет тщательный анамнез, определяющий характер боли и обстоятельства ее появления. Такие аспекты, как тип боли, где она возникает, а также является ли она хронической или рецидивирующей болью в ухе, имеют большое значение для правильной первоначальной диагностики и направления больного на дальнейшее обследование.
В случае боли в ухе, помимо истории болезни и пальпации, также большое значение имеет отоскопическое исследование. Отоскопическое исследование проходит безболезненно, и врач имеет возможность внимательно осмотреть наружный слуховой проход, а также барабанную перепонку. Также ЛОР оценит состояние горла, носа и лимфатических узлов.
Если врач определит, что это бактериальная инфекция, он может взять секрет из уха для бактериологических тестов, которые определят, какой тип микроорганизма вызвал инфекцию, а также к какому антибиотику он чувствителен.
В случае грибковых инфекций важно определить, какой вид вызвал инфекцию (микологическое исследование).
При некоторых заболеваниях (например, опоясывающий лишай) может потребоваться проведение теста слуха (аудиометрия), так как эти заболевания могут привести к ухудшению слуха.
В некоторых случаях, особенно если врач подозревает вторичную оталгию, необходимо использовать более совершенные методы диагностики – УЗИ шеи, рентген зубов, компьютерную или магнитно-резонансная томографию, лабораторные тесты (например, морфология или СРБ). Иногда также требуется проконсультироваться с другим специалистом, например, стоматологом или неврологом.
Симптомы отита гнойной формы
Отличительным признаком болезни, который отличает его от негнойного отита у взрослого и ребёнка, являются выделения из уха гнойного экссудата. Этот признак присутствует не всегда. Гноетечение возможно лишь тогда, когда гной прорывает барабанную перепонку. Если барабанная перепонка не прорвалась, гнойные скопления не могут покинуть своё местоположение, что грозит возможными осложнениями.
Ещё один признак гнойного среднего отита – боль в ухе. Она может быть как терпимой и неинтенсивной, так и просто невыносимой.
В период воспаления может подняться температура тела, хотя это не обязательный признак.
Также больные отмечают ухудшение слуха, заложенность в ухе и головные боли.
Заболевание протекает поэтапно: воспаление проходит несколько стадий. Эти стадии отита отличаются друг от друга симптоматикой.
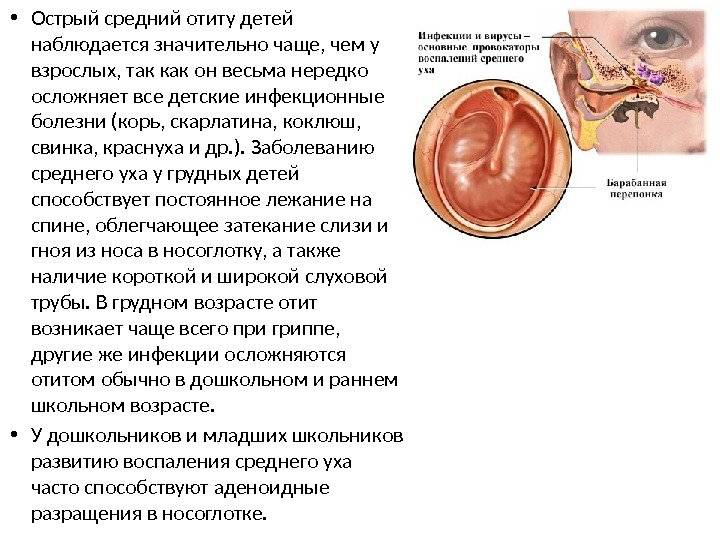
Классификация заболевания у детей
Причины возникновения воспаления:
- инфекция, попадающая из почек, уретры, тазовых и более отдаленных органов;
- нарушение функционирования мочевого пузыря;
- неправильное строение органа;
- неполное и/или нерегулярное опорожнение;
- кишечная палочка;
- синегнойная палочка, клебсиелла, протей (более редкие возбудители);
- вирусная инфекция (влияние непрямое – приводит к неправильной микроциркуляции мочи, что становится хорошим фоном для болезни);
- уреаплазма, хламидия, микоплазма (обычно причина заражения – хламидиоз у родителей, а также отсутствие гигиены, посещение общественных бань и т. д.);
- фимоз (актуально для мальчиков);
- пузырно-мочеточниковый рефлюкс;
- грибок (при иммунодефиците).
Дополнительные факторы риска появления цистита:
- мочекаменная болезнь;
- попадание в мочевой пузырь инородных предметов;
- терапия токсичными для почек препаратами, включая цитостатики в онкологии;
- инвазивные обследования по урологическому профилю;
- дисбактериоз;
- заражение глистами;
- различные инфекционные заболевания кишечного тракта;
- широкий ряд гинекологических болезней;
- воспалительно-гнойные процессы;
- дисфункция эндокринной системы;
- радиация;
- переохлаждение;
- несоблюдение базовых норм личной гигиены;
- и пр.
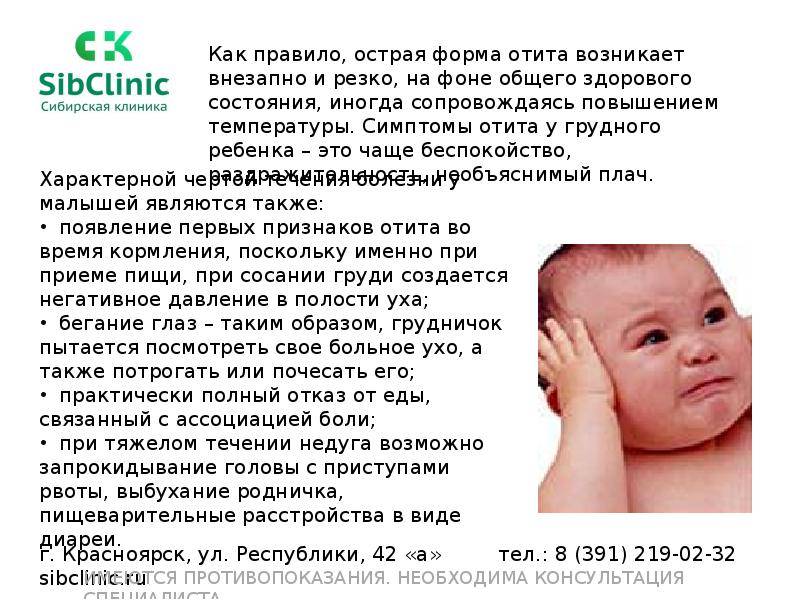
Симптомы. Как распознать отит у грудничка?
Воспаление уха проявляется ярко, и, что самое интересное, болезнь развивается внезапно: то есть несколько часов назад малыш был здоров и весел, а теперь у него поднялась температура, и он реагирует на все плачем.
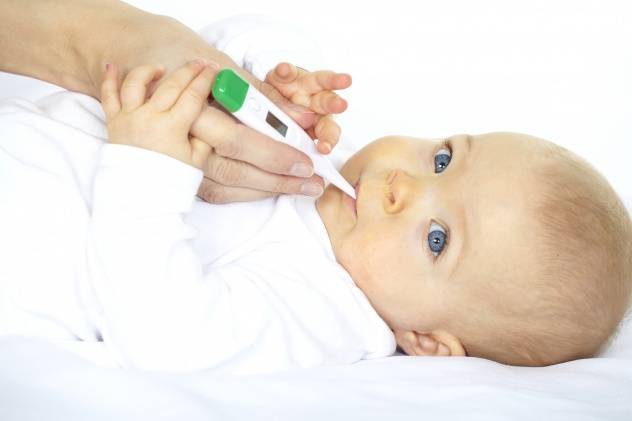
Симптомы отита у грудного ребенка почти невозможно спутать с другим заболеванием, так как они носят специфический характер:
- к вечеру у малыша поднимается температура до 40 градусов, он сильно кричит и вертит головой;
- сосательный рефлекс усиливает болезненные ощущения, поэтому ребенок наотрез отказывается от груди или бутылочки;
- может начаться рвота, которая не имеет отношения к расстройству желудка или пищевому отравлению;
- присутствуют признаки простудного заболевания, затянувшийся насморк;
- ребенок часто дышит ртом.
Если родители в течение долгого времени не могут рассмотреть признаки отита у грудничка, то вскоре у него возле ушной раковины можно будет заметить выделения. Это следы гноя и они означают, что произошло вскрытие гнойного отита с прорывом барабанной перепонки.
На самом деле, симптомы отита у грудничка сложно не заметить и оставить без внимания, хотя иногда встречается специфическая форма заболевания — катаральный отит, протекающий обычно без каких-либо симптомов.
Но в целом, признаки отита у грудного ребенка проявляются в комплексе. Чтобы не спутать их с коликами и другими заболеваниями, врачи советуют надавить на хрящик ушной раковины — если малыш резко заплачет, значит ухо у него действительно воспалилось.
Особенности отита у грудничков
Около 60% детей переносят отит в возрасте до 11 месяцев. Новорожденный не в состоянии показать все симптомы, которые его мучают. Это приводит к тому, что родителям не удается вовремя распознать проблему. В результате заболевание быстро прогрессирует и способствует развитию осложнений
Поэтому важно в первый год жизни внимательно следить за состоянием малыша и показывать его педиатру при проявлении любых негативных признаков
Причиной частого проявления болезни у детей становятся анатомические особенности строения слухового аппарата. У младенцев евстахиева труба слишком тонкая и короткая. Она быстро забивается отделяемым секретом, что и провоцирует воспаление.
Грудничок не может сморкаться. Из-за этого накапливается слизь в полости носа. Постепенно она втягивается внутрь и попадается в слуховой аппарат. Это провоцирует развитие отита.
Симптомы отита у детей чаще проявляются в ночное время. В течение дня малыш активно двигается и совершает глотательные движения. Благодаря этому евстахиева труба самостоятельно очищается. Во время сна этого не происходит. В результате в ней накапливается секрет, провоцирующий развитие заболевания.
Причины
Причинами возникновения острого гнойного среднего отита у детей являются:
- снижение иммунного ответа при наличии хронических воспалительных заболеваний ЛОР-локализации (хронический аденоидит, хронический тонзиллит, этмоидит и т.д.),
- высокая вирулентность микрофлоры (вирусы гриппа, парагриппа, риновирусы),
- у грудных детей иногда возникновению гнойного процесса в среднем ухе способствует затекание грудного молока при нерациональном вскармливании,
- неадекватное (промывание полости носа системой Долфин, бесконтрольное самостоятельное применение антибактериальных препаратов) и несвоевременное лечение острых респираторно-вирусных заболеваний.
Чаще всего острый гнойный средний отит возникает у детей младшего возраста (до 3х лет), что связано с анатомическими особенностями слуховой трубы (она короткая и широкая), что позволяет патогенной микрофлоре проникать в барабанную полость и вызывать гнойный воспалительный процесс.
Как правило, острый гнойный средний отит развивается вторично на фоне острого катарального среднего отита при снижении общей резистентности организма, и несвоевременной и нерациональной терапии основного заболевания.
Различают следующие стадии развития воспалительного процесса в среднем ухе:
- воспаление слизистой оболочки слуховой трубы,
- воспаление слизистой оболочки барабанной полости и барабанной перепонки,
- развитие острого серозного воспалительного процесса в барабанной полости с образованием серозного выпота,
- развитие острого гнойного воспалительного процесса с прободением барабанной перепонки,
- стадия выздоровления, при которой происходит рубцевание барабанной перепонки и восстановление слуховой функции.
Как происходит регуляция давления?
На слизистой оболочке среднего уха постоянно происходит газообмен. На поверхности слизистой оболочки уха всасывается газ, создавая условия вакуума (отрицательного давления). Это нормальный процесс, и открывание слуховой трубы позволяет запустить в ухо дополнительную порцию воздуха с газом для уравнивания давления в ухе с атмосферным. Исследования отмечают, что эта функция у детей намного слабее, чем у взрослых, что тоже объясняет частую встречаемость отитов у детей.
Отрицательное давление приводит к:
- втягиванию барабанной перепонки;
- повышению ее кровенаполнения и, как следствие, снижению прозрачности;
- пассивному транспорту жидкости из кровотока в ухо и формированию серозных средних отитов;
- результату «С» на тимпанометрии. Такой результат часто вызывает страх и панику у родителей. Туботит? Евстахиит?
Не паникуйте раньше времени. Тимпанометрия не ставит диагнозы, она лишь позволяет косвенно оценить функцию слуховой трубы.
Результат «С» у детей — это вариант нормы, связанный с незрелой функцией слуховой трубы.
Данные литературы показывают, что эти проблемы нормализуется к 7 годам, за исключением некоторого процента детей (1-7%), у которых сохраняется дисфункция слуховой трубы.
Причины
Основными причинами развития отита у детей являются:
- инфекции (причиной отита могут быть бактерии, вирусы и грибки);
- хронические ЛОР-заболевания;
- различные аллергены (становятся причиной развития аллергического отита).
Это интересно!
Массаж барабанной перепонки=””>
Органы слуха у ребенка требуют особого внимания. И если малыш склонен к заболеваниям, то следует применять необходимые меры, например массаж барабанной перепонки.
Факторами, которые могут спровоцировать отит у детей, являются:
- аденоиды (эти образования со временем разрастаются и перекрывают слуховую трубу, что создает благоприятную среду для развития болезнетворных микроорганизмов);
- постоянное шмыганье носом и плач ребенка;
- частые простуды и ОРВИ;
- анатомическое строение евстахиевой трубы (у детей она узкая и короткая, что способствует более быстрому проникновению инфекции в ухо).
Признаки отита у ребенка: что тревожит малыша?
Первый симптомом отита у ребенка обнаружить непросто, ведь на шум и покалывание в ухе обратит внимание только очень внимательный и повзрослевший малыш. После этого ребенок может пожаловаться на дискомфортную заложенность в ухе, а также на ощущение давления, распирания
Родители могут заметить, что ребенок стал плохо слышать. При дальнейшем обострении заболевания к симптомам отита у ребенка присоединяется боль в ухе, которую малыш называет «стреляющей», и резкое повышение температуры. Температура при отите у ребенка может достигать 38-40 градусов и, как правило, держится в течение 3-7 дней. Высокая температура при отите у ребенка держится по причине короткой евстахиевой трубки в ухе малыша: из-за такого анатомического строения микробы могут очень быстро перемещаться в среднее ухо из носа или горла, воспаление возникает быстрее и держится дольше.
Отит у ребенка без температуры бывает, когда причиной заболевания стала травма уха (как правило, это происходит, когда ребенку неаккуратно чистят ушные каналы) или если отит принял хроническую форму. В таком случае в ухе может быть сильная боль, жжение, существует вероятность образования нагноения.
Часто при отите наблюдаются выделения из уха, а у маленьких детей отит может сопровождаться поносом и тошнотой.
При каких признаках отита у ребенка необходимо срочно обратиться к врачу?
Следует немедленно обратиться к ЛОР-врачу при появлении следующих симптомов отита у ребенка:
- при болезненности при постукивании по заушной области;
- острой боли в области уха на фоне повышения температуры;
- при гнойных или кровяных выделениях из уха.
Неадекватная диагностика и лечение острого среднего отита может привести к развитию осложненных форм — отогенному менингиту, сепсису, парезу лицевого нерва, абсцессам мозга и мозжечка, стойкой тугоухости и хроническому отиту у ребенка .
Тугоухость (когда ребенок плохо слышит после отита) даже первой степени в раннем возрасте вызывает нарушение формирования речи и интеллектуального развития, ухудшает качество жизни ребенка, а затем — и взрослого человека.
Диагностика гнойного отита у грудничков
Гнойная форма отита развивается стремительно — в течение 7-9 часов. Поэтому, если родители не знают, как распознать отит у грудничка, или при появлении любого из вышеперечисленных симптомов патологии, необходимо как можно быстрее показать ребенка отоларингологу.
Врач поставит диагноз после осмотра среднего уха и назначает соответствующее лечение.
До осмотра специалиста ни в коем случае не рекомендуется начинать самостоятельное лечение препаратами, предназначенными для лечения отита. Самолечение может затруднить диагностику заболевания и навредить ребенку.
До консультации с врачом разрешается давать ребенку только жаропонижающие препараты на основе Парацетамола, чтобы снизить температуру и уменьшить боль.
Профилактика развития болезни
В качестве одного из основных методов предотвращения развития отита необходимо регулярно очищать средний канал уха. Для этого целесообразно использовать мягкие ушные палочки. Родители не должны стремиться слишком углубляться во внутрь. Во время и некоторый период после него для кормящей мамы необходимо подержать малыша в вертикальном положении. Благодаря этому жидкость не сможет проникнуть внутрь ушного канала и образовать благоприятную среду для роста инфекций.
Проверить на наличие отита ребенка необходимо сразу после насморка. Ситуацию с осложнениями можно избежать только в том случае, если изначально был правильно подобран курс лечения. В таком случае вероятность воспаления сводится к минимуму.
Симптомы и лечение отита неразрывно связаны между собой
Важно вовремя их распознать и обратиться за помощью к специалисту. Избежать накопление слизи в ушном проходе можно только в том случае, если обеспечить его достаточным питьем. Жидкость способствует быстрому выводу вредных компонентов
Благодаря этому вероятность закупоривания сводится к минимуму. Важно обеспечить малыша оптимальным температурным режимом в помещении. В комнате не должно быть более 20 градусов. Если у малыша подозревается воспаление уха, то он должен постоянно носить шапочку. Даже в теплое время года с ее помощью удастся предотвратить проникновение вредных компонентов внутрь. На время следует отказаться от прогулок на свежем воздухе в ветреную погоду
Жидкость способствует быстрому выводу вредных компонентов. Благодаря этому вероятность закупоривания сводится к минимуму
Важно обеспечить малыша оптимальным температурным режимом в помещении. В комнате не должно быть более 20 градусов
Если у малыша подозревается воспаление уха, то он должен постоянно носить шапочку. Даже в теплое время года с ее помощью удастся предотвратить проникновение вредных компонентов внутрь. На время следует отказаться от прогулок на свежем воздухе в ветреную погоду.
 Тщательный уход за ушной раковиной предотвратит развитие болезней
Тщательный уход за ушной раковиной предотвратит развитие болезней
Возможные осложнения
Перфорация (разрыв) барабанной перепонки является частым осложнением острого среднего отита у детей. Это может привести к вытеканию жидкости из уха, при этом из полости среднего уха начинает вытекать жидкость или гной, что облегчает состояние ребенка: уменьшается боль в ухе из-за уменьшения давления на барабанную перепонку. Сам по себе разрыв барабанной перепонки не приводит к глухоте, в процессе лечения отита целостность перепонки достаточно быстро восстанавливается. Лечение такое же, как и при остром среднем отите. Ребенок не должен погружаться в воду или посещать бассейн до тех пор, пока барабанная перепонка не заживает.
Слипчивый отит иногда развивается после острой ушной инфекции. Это означает, что в среднем ухе имеется жидкость (средний отит с выпотом), что может вызвать временное нарушение слуха. Большинство детей с этим осложнением выздоравливают в течение 3 месяцев без необходимости проведения специального лечения. При хронической форме заболевания может потребоваться лечение тимпаностомии – ведение маленькой дренажной трубки в барабанную перепонку, чтобы слить жидкость и позволить воздуху попасть в среднее ухо, для восстановления слуха.
Хронический гнойный средний отит — это инфекция среднего уха с перфорацией барабанной перепонки и выделением жидкости из уха, которая продолжается не менее 6 недель. Ушной канал в этом случае необходимо санировать несколько раз в день, а в ухо капать антибиотик (например – препарат «отипакс»). Также может быть необходимо принимать антибиотики внутрь.
Острый мастоидит – это инфекционное воспаление кости за ухом (сосцевидного отростка височной кости), которое лечится антибиотикотерапией.
Своевременное обращение к детскому ЛОР-врачу позволит быстро определить наличие отита у ребенка и начать лечение. Отоскопия и ЛОР-эндоскопия – отличные методы для точной диагностики данного заболевания.
Осложнения
В отдельных случаях развиваются осложнения отита. Бактериальная инфекция из среднего уха может изредка распространиться на соседние структуры, при этом появляется мастоидит, петрозит, лабиринтит. Внутричерепные осложнения редко встречаются, среди них – менингит, возможно развитие эпидурального абсцесса, тромбоза латерального синуса. Если больному назначено адекватное антибактериальное лечение, то для выздоровления все равно потребуется много времени, особенно в том случае, когда у больного иммунодефицит.
Если вы заметили похожие симптомы у своих детей, родных или у себя, запишитесь на консультацию оториноларинголога в нашем медцентре «Клиника в Уручье«. Если нашими врачами будет диагностирован отит, то лечение будет назначено в соответствии с передовыми достижениями медицины.
Симптомы гриппа у детей
Первые проявления гриппа нередко путают с дебютом других респираторных инфекций. Симптомы, выраженность проявлений зависят от степени тяжести болезни, возраста и состояния иммунитета ребенка.
Первые признаки болезни
Инкубационный период составляет от нескольких часов до 3 суток. В отличие от большинства вирусных заболеваний, грипп дебютирует остро: родители или сам ребенок четко называют тот момент, когда произошло ухудшение. На передний план выходит лихорадка и клиника интоксикации.
Педиатры перечисляют первые симптомы гриппа:
- резкое повышение температуры;
- ребенок мерзнет, жалуется на озноб;
- пациент отказывается от пищи.
Кроме того, быстро меняется психическое состояние ребенка: родители могут заметить вялость, апатию или наоборот – раздражение, повышенную возбудимость.
Эти признаки отличают грипп от дебюта других ОРВИ, при которых сначала появляются боли в горле, отек, заложенность и выделения из носа. И лишь потом поднимается температура до 38-38,5 ℃, а интоксикация выражена в меньшей степени.
Течение болезни
При детском гриппе ситуация с высокой температурой чаще развивается так же, как у взрослых пациентов: уже в течение нескольких часов столбик термометра уже подходит к отметке 39-40 ℃. Предупреждая о такой особенности болезни, педиатры замечают, что чаще все-таки встречаются легкая и среднетяжелая формы, при которых лихорадка достигает 37,5-39,5 ℃.
Грипп вызывает сильную интоксикацию, которая тяжело переносится маленькими пациентами. Она связана с циркуляцией в крови фрагментов вируса и разрушенных клеток хозяина. К характерным симптомам гриппа относятся:
- лихорадка до 3-4 дней;
- кожа влажная, потоотделение повышено;
- выраженные суставные, мышечные боли;
- сильные головные боли;
- ощущение «песка» в глазах, светобоязнь;
- одутловатое, покрасневшее лицо;
- припухание нижних век (за счет конъюнктивита);
- заложенность носа;
- тошнота, рвота, жидкий стул;
- вялость, отказ от пищи;
- сухой кашель.
При тяжелой форме гриппа температура тела превышает 400С. Ребенок тяжело переносит это состояние, возможны эпизоды помрачения сознания, галлюцинации, фебрильные судороги.
Но даже при легком и среднетяжелом течении лихорадка остается до 3-4 дней даже на фоне приема жаропонижающих средств. Затем температура «отступает». Однако насморк, кашель могут сохраняться до 7-10 дней. Новый виток лихорадки на 4-5 сутки болезни после эпизода временного улучшения или на фоне стабильно тяжелого состояния может говорить о развитии бактериальной пневмонии.
Перенесенный грипп гарантирует формирование иммунитета от определенного штамма вируса. Если ребенок заболел повторно, скорее всего, причиной будет другой возбудитель – парагрипп, РС-вирус, аденовирус.
Грипп у детей раннего возраста
Говоря о малышах до 3 лет, педиатры отмечают, что возрастные особенности иммунитета накладывают отпечаток на развитие болезни. Неяркая, нетипичная клиника может стать причиной того, что родители оценят заболевание как банальное ОРВИ и пропустят развитие осложнений. Для гриппа у детей младшего возраста характерно:
- постепенное начало, менее выраженные симптомы;
- лихорадка до 37,7-38 ℃;
- незначительное покашливание, чихание;
- бледность кожи с «мраморным» рисунком сосудов;
- часто – тошнота и рвота.
На фоне такой неяркой клиники родители могут пропустить возникновение фебрильных судорог, присоединение бактериальных осложнений. Даже легкое течение болезни требует лечение гриппа у детей до 3 лет только под контролем педиатра. Лучше относиться к любой респираторной инфекции, как к очень заразной и опасной для ребенка, чем пускать ситуацию «на самотек», рискуя его здоровьем.
Что делать, если у ребенка отит?
Если ребенка появилась боль в ухе, надо обязательно
в тот же день обратиться к врачу. Это особенно
необходимо, если у ребенка повысилась температура.
Лечение скорее помогает на ранней стадии заболевания.
Не пытайтесь лечить отит самостоятельно.
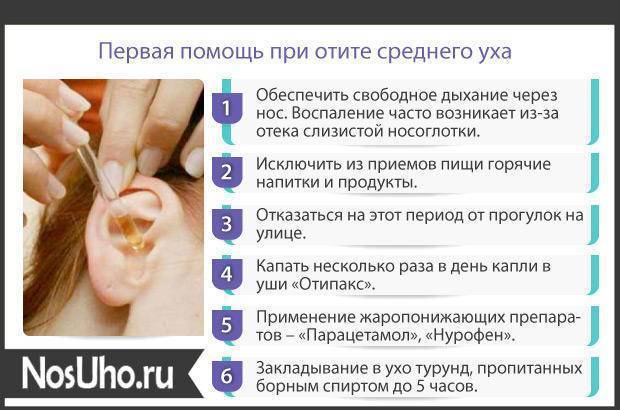
До прихода врача дайте ребенку болеутоляющее средство — таблетку или сироп — в дозе, которая указана в инструкции по применению. Если врач ранее прописывал вашему ребенку какие-нибудь ушные капли, закапайте их. Согрев пузырек в руке, положите ребенка на спину и поверните его голову набок. Закапайте 3-4 капли в наружный слуховой проход. Чтобы лекарство дошло до барабанной перепонки, уговорите ребенка полежать несколько минут с повернутой набок головой. Если pe6eнок не может потерпеть, положите в ухо кусочек ваты.
Если в положении лежа боль очень сильная, разрешите ребенку встать: это снизит давление в среднем ухе. Иногда на подушке ребенка появляется желтое пятно, хотя ребенок и не жаловался на боль в ухе. Это бывает, когда в самом начале болезни барабанная перепонка лопается и из уха выделяется гной. Но чаще если барабанная перепонка и лопается, то через несколько дней после начала болезни на фоне высоком температуры и боли в ухе. Если у ребенка гноится ухо, вытрите гной ватным тампоном, вымойте ушную раковину водой с мылом и обязательно покажите малыша врачу. Если гной раздражает кожу, то после его смывания смажьте ухо глицериновой мазью. При воспалении ушей дети часто начинают хуже слышать. Если принимаются своевременные и правильные меры по лечению, глухота, как правило, проходит.
Поскольку чаще всего отиты имеют инфекционное происхождение, при лечении используются антибиотики. Их всегда должен назначать врач. Давайте их в течение срока, который указал врач.
Иногда врач делает пункцию (прокол) барабанной перепонки и удаляет инфицированную жидкость через небольшое отверстие, которое потом заживет примерно за 10 дней. Все это время за ушком ребенка надо тщательно ухаживать. Врач должен регулярно осматривать ребенка, пока состояние ушей не станет нормальным.
Как лечить боль в ухе?
В случае осложненных травм, при которых произошли переломы костей и повреждения структур, отвечающих за слух, часто требуется хирургическое вмешательство.
При воспалении лечение боли в ухе зависит от возбудителя инфекции:
- В случае среднего отита, который имеет свойство проходить самопроизвольно и не сопровождается гнойными выделениями, в начале могут применяться нестероидные противовоспалительные препараты, т.е. парацетамол, ибупрофен или пиралгин. Кроме того, используются противоотечные средства слизистой оболочки носа и носоглотки (для разблокировки глоточного выхода слуховой трубы). Может потребоваться применение антибиотикотерапии (местно – капли, а также перорально или внутривенно).
- В случае рецидивирующих ушных инфекций у детей может быть целесообразно удалить разросшуюся глоточную миндалину или проколоть барабанную перепонку для дренажа остаточных выделений.
- При опоясывающем лишае необходимо включать противовирусные препараты, а если инфекция носит грибковый характер, может потребоваться использование противогрибковых мазей.
- В случае злокачественного наружного отита необходимо лечиться в условиях стационара, где помимо внутривенного введения антибиотиков систематически очищается наружный слуховой проход от остаточных выделений.
- Лечение однократного фурункула слухового прохода состоит из его прокола или разреза и использования местных повязок, иногда также вводится антибиотик.
При боли в ухе, вызванной закупоркой наружного слухового прохода ушной серой, поможет удаление пробки с помощью капель, облегчающих растворение ушной серы. Следует помнить, что ушную серу нельзя удалять палочками. Это приводит к травмам барабанной перепонки и слухового прохода и способствует еще более сильной пробке.
Как предотвратить отит у ребёнка?
Очень важное значение в профилактике заболевания имеет грудное вскармливание малыша с первых дней рождения. Именно материнское молоко обеспечивает формирование естественного иммунитета у детей. Оно содержит в себе антитела, которые существенно уменьшают вероятность ряда инфекционных воспалений, в том числе и отитов
Оно содержит в себе антитела, которые существенно уменьшают вероятность ряда инфекционных воспалений, в том числе и отитов.
Также повышению иммунитета способствует пребывание на свежем воздухе, соблюдение режима и сбалансированное питание.
Надо помнить и о том, что аллергены вызывают у детей раздражение слизистой носа, увеличению выработки слизи, которая опять же попадает в полости среднего уха. Помогут избавиться от ненужных аллергенов периодическая влажная уборка в комнате малыша, ограничение его от контактов с домашними животными, мягкими игрушками и других накопителей пыли.
Медики установили наличие связи между частым использованием пустышек и ушными патологиями у детей. Постарайтесь лишний раз не давать их ребёнку, после шести месяцев лучше и вовсе отказаться от них. Наберитесь терпения. По мере взросления ребёнка, его евстахиева труба становится длиннее и уже. Это означает, что жидкости будет уже труднее попасть в полость среднего уха. Одновременно налаживается и работа иммунной системы, сводя к минимуму риски развития инфекции.
Желаю здоровья вашим детям!
Как определить острый средний и наружный отит у грудничка
Причины отита у грудничка имеют свои отличительные особенности, объясняющие тот факт, что ребятишки по сравнению со взрослым населением более подвержены данному заболеванию.
Прежде всего, к этим особенностям относится более частое, чем у взрослых, образование слизи в полости носа. Объясняется это тем, что помимо всяческих простудных болезней, малыши очень активно плачут, причем делают это ежедневно и весьма сильно.
Другой особенностью является то, что младенцы склонны к частым срыгиваниям, в результате которых остатки молочка легко попадают в евстахиеву трубу, вызывая средний отит у грудничка.
Третья особенность заключается в анатомии самой слуховой трубы: у детишек в возрасте до 1 года они узкие и короткие, что облегчает скопление в них жидкости.
И наконец, беда заключается еще и в том, что младенцы совсем не умеют сморкаться, тем более не обучены делать это «качественно». Ситуация обостряется еще больше если за малышом присматривает слишком напористый и активный взрослый (будь то мама, бабушка или няня) с платком в руках. Острый отит у грудничка развивается при скоплении сопелек в среднем ухе, попадающих туда в том случае, если заботливый родитель заставляет малыша дуть изо всех сил якобы для того, чтобы высморкаться, не осознавая, что содержимое носа при этом «улетает» далеко не наружу, а устремляются через евстахиевы трубы в полость среднего уха. К сожалению, такое неправильное высмаркивание часто прививается детям их мамами и папами.
Наружный отит у грудничка так же может возникать в силу определенных, не свойственных старшим детям причин. Бытует мнение, что малыши «все тянут в рот», однако можно с уверенностью говорить, что и в ушки они тоже весьма активно засовывают все, что попадется. Естественно, что при этом может произойти травмирование органа.
Отит среднего уха у детей
- евстахиева труба у детей короче и шире, чем у взрослых, и расположена более горизонтально. Всё это облегчает попадание слизи из носоглотки в среднее ухо;
- дети чаще болеют простудными заболеваниями;
- дети часто плачут и при этом шмыгают носом, в результате чего носовой секрет может попасть в слуховую трубу;
- у детей нередко встречаются аденоиды – патологически разросшаяся глоточная миндалина, блокирующая евстахиеву трубу. Затруднённая вентиляция барабанной полости способствует развитию инфекции.
Груднички ещё более уязвимы. У новорождённых в среднем ухе присутствует особая (миксоидная) соединительная ткань, рыхлая, студенистая, с малым количеством кровеносных сосудов, являющаяся весьма благоприятной средой для развития вредоносных бактерий. Груднички основное время проводят лёжа, что мешает оттоку слизи. При срыгивании молоко может попасть в слуховую трубу и барабанную полость.
Отит среднего уха у маленьких детей проявляется внезапно. Поднимается температура до 39-40° C. Малыш начинает плакать от боли; он не может спать, отказывается сосать. Постоянно трогает больное ушко – но это только с четырёхмесячного возраста, а до того установить, что именно болит у ребёнка можно лишь по косвенным признакам. Усложняют картину и возможные при отите желудочно-кишечные проявления – понос и рвота.
Поэтому очень важно показать ребёнка врачу. Если у Вашего ребёнка высокая температура, вызывайте врача на дом
При жалобе ребёнка на боль в ухе необходимо показать его ЛОР-врачу.