Преждевременный разрыв оболочки
Амниотический мешок, который удерживает вашего ребенка, формируется примерно через 12 дней после зачатия и сначала наполняется в основном водой. После 20 недель беременности жидкость состоит в основном из мочи вашего ребенка.
Почки плода вырабатывают от 1 до 1,2 л мочи в день (когда женщина собирается рожать), и что легкие плода также производят небольшое количество жидкости, которая способствует увеличению объема амниотической жидкости.
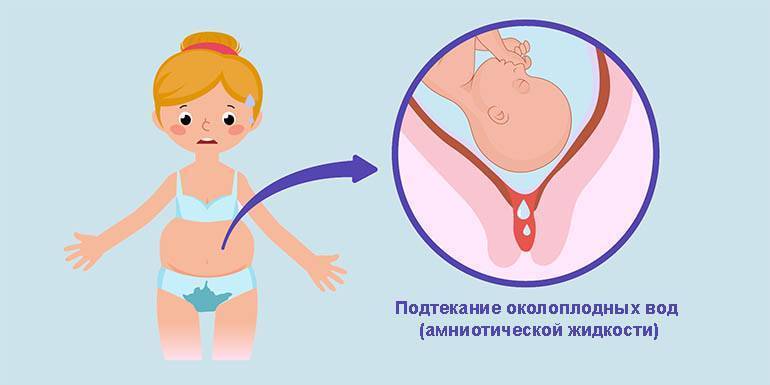
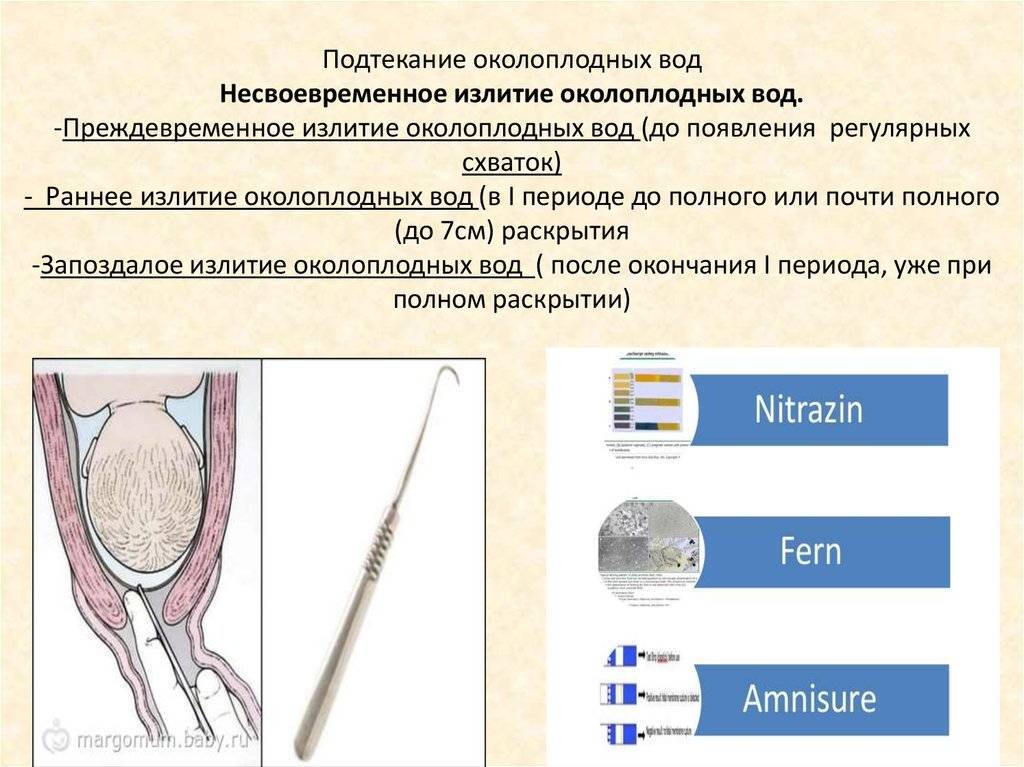
Если ваши воды подтекают до родов на сроке менее 37 недель беременности, это называется преждевременным разрывом плодных оболочек (ПРПО).
Это может случиться у 3 из каждых 100 (3%) беременных женщин.
ПРПО ассоциируется с 3-4 из каждых 10 преждевременных родов .
Причина, по которой возникает излитие околоплодных вод, не всегда известна, но может быть из-за инфекций, проблем с плацентой или других причин.
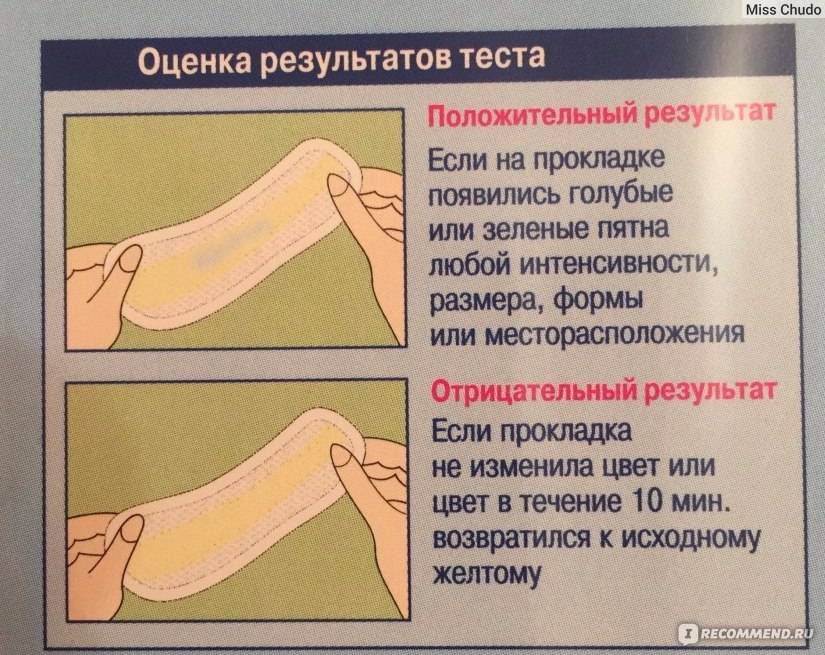
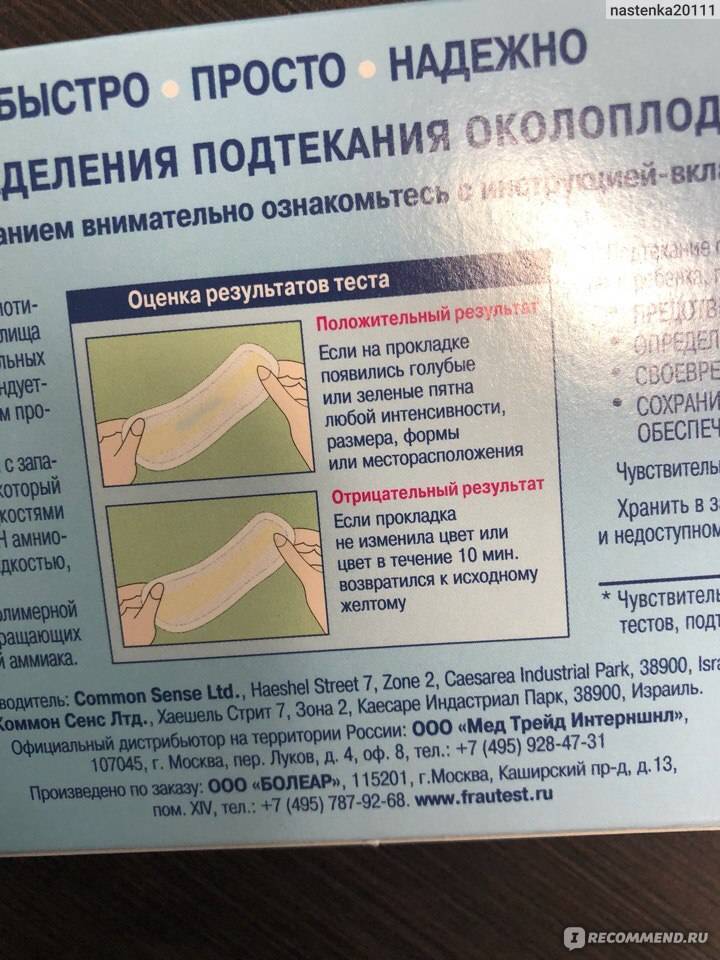
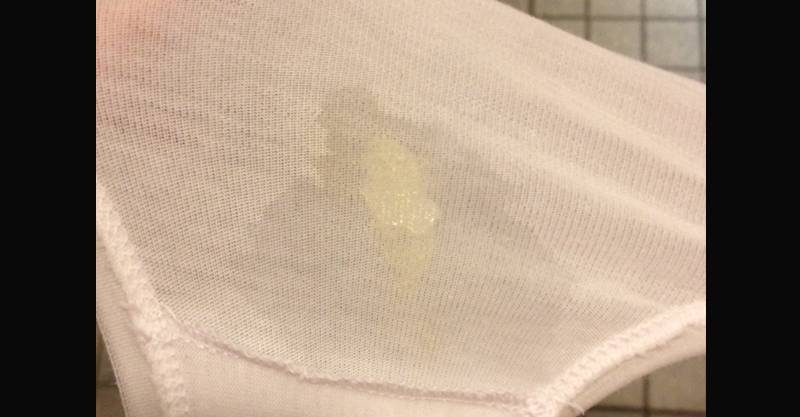
Как выглядят воды при подтекании у беременных фото:
Через сколько начнутся роды после отхождения вод?
При разрыве в нижней части плодного пузыря воды отходят потоком (сразу и в большом объеме). Если воды отошли до начала родовых схваток, в первую очередь необходимо успокоиться. Латентный период (время между излитием вод и началом родовой деятельности) обычно длится не дольше 3-4 часов. В то же время следует учитывать неделю беременности, на которой произошло излитие вод. В зависимости от срока беременности, латентный период может быть разным:
- При сроке беременности от до 28 недель со времени излития вод до родов может пройти 4-5 недель. Это возможно в том случае, если излилась не вся амниотическая жидкость, и врачи решили выжидать. Все это время будущая мама должна провести в стационаре в палате с особым контролем стерильности.
- При излитии вод на сроке с по 37 неделю гестации примерно у каждой второй женщины роды начинаются в течение суток. У остальных латентный период может продлиться до 7 дней, опять-таки при условии частичного отхождения вод и при нахождении в стерильной палате под постоянным медицинским контролем.
- При отхождении вод на 38 неделе или позже примерно в 50% случаев родовая деятельность начинается в течение 12 часов. У остальных женщин до родов может пройти от 1 до 3 суток.
Важно! Разрыв плодного пузыря до начала родов всегда сопряжен с риском заражения матери и плода, поэтому после отхождения вод будущую маму следует как можно скорее доставить в стационар. Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет
И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов
Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет. И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов.
При доношенной беременности большинство женщин укладываются в эти временные рамки. Однако в отдельных случаях схватки могут не начаться. Тогда медики проводят гормональную стимуляцию родовой деятельности. Данная процедура сопряжена с определенным дискомфортом – женщине придется долгое время находиться в положении лежа, получая препараты через капельницу. Кроме того, после гормональной стимуляции родовые схватки будут более сильными и болезненными. Однако ожидать, рассчитывая на естественные роды, может быть крайне опасно для плода – у него может начаться гипоксия или развиться внутриутробные инфекции. Поэтому если врач настоятельно рекомендует гормональную стимуляцию родов или кесарево сечение, надо согласиться – акушер никогда не станет рекомендовать данные процедуры без веских оснований.
Случается и так, что родовые схватки развиваются буквально сразу после излития околоплодных вод. Причем спрогнозировать скорость, с которой будет раскрываться маточный зев, невозможно. Это еще одна причина в пользу того, что после отхождения вод ехать в роддом следует без промедления.
Более того, при стремительных родах возможны осложнения, адекватно отреагировать на которые могут только врачи. В частности, при выпадении или защемлении пупочного канатика либо преждевременной отслойке плаценты необходимы срочные медицинские меры. Учитывая данные риски, гораздо безопаснее ожидать начала схваток в стационаре. Добираться до роддома предпочтительно на машине скорой помощи – тогда женщина будет находиться под наблюдением врачей уже в дороге. Если же беременная чувствует себя хорошо, а состояние отошедших вод не вызывает подозрений, можно транспортировать женщину в роддом самостоятельно. Но в таком случае женщину следует разместить в положении полулежа на заднем сиденье – такое положение тела минимизирует риск выпадения пуповины.
Общая характеристика процедуры
Амниоскопия – стандартная гинекологическая практика, которую применяют на поздних сроках беременности или непосредственно перед родами. Также диагностику проводят в динамике каждые 2 дня и в родах, при условии, что плодный пузырь не лопается самостоятельно.
Гинеколог осматривает оттенок, количество жидкости, стенки пузыря через цервикальный канал при помощи амниоскопа.
Жидкость, которая подвергается исследованию, защищает плод от механических повреждений, инфекций, поддерживает постоянную температуру и выполняет роль источника питательных веществ.
Дефекты жидкости (неестественный цвет/количество/наличие примесей) свидетельствуют о патологии беременности.
Перед проведением обследования женщина должна сдать бактериологическое обследование влагалища (мазок на флору) и прослушать инструктаж о предстоящих манипуляциях.
Роженица обязана сообщить врачу о предрасположенности к повышенной кровоточивости или недавних кровянистых выделениях из половых путей. В таких случаях от амниоскопии лучше всего отказаться, чтобы не подвергать здоровье матери и ребенка риску.
Роженицу осматривают на гинекологическом кресле в положении с приведенными к животу ногами. Гинеколог вводит в шейку матки специальный прибор и осматривает внутреннюю полость.
При нормальном течении беременности фиксируется достаточное количество прозрачных/светлых околоплодных вод. В норме допускается наличие первородной смазки.
Анормальное количество/оттенок околоплодных вод, наличие различных примесей указывает на внутренние нарушения и возможную угрозу для плода. К примеру, кислородное голодание, внутриутробная смерть, гемолитическая болезнь, аномалии сердечной деятельности или другие акушерско-гинекологические отклонения.
Амниоскопия во время беременности позволяет определить общее состояние плода, что становится ключевым для дальнейшего родоразрешения.
Врач оценивает состояние малыша, готовность материнского организма к родам, по необходимости применяет экстренные методы спасения одного или двух пациентов.
Амниоскопию также проводят во время родоразрешения наряду со стандартными влагалищным исследованием. Процедура поможет контролировать состояние малыша и предотвратить возможные угрозы.
Процедура особенно информативна и целесообразна для рожениц, которые находятся в группе риска (возраст от 35-ти, хромосомные патологии, рождение детей с серьезными дефектами). Согласно статистике, амниоскопия во время родов предотвращает около 9% опасных случаев, когда угроза для ребенка предварительно не была зафиксирована.
Для подтверждения хромосомной патологии проводят еще несколько исследований – трансабдоминальный кордоцентез или аспирацию. Четкий диагноз можно получить уже на 16-й неделе беременности.
Многоводие: виды, симптомы, причины, опасность состояния
Заключение о многоводии делается специалистом в случае превышения объема жидкости в 1,5-2 литра при нормальном протекании беременности. Обычно многоводие диагностируется в конце второго -начале третьего триместра.
Различают острое многоводие с внезапным увеличением объема вод, которому сопутствуют одышка, чувство тяжести и боли в животе, сильные отеки, и хроническое, при котором количество околоплодной жидкости возрастает постепенно, не ухудшая самочувствия беременной.
Среди причин возникновения многоводия можно выделить следующие:
- наличие сахарного диабета у матери
- в организме матери обнаружен острый или хронический инфекционный процесс
- болезни сердечно-сосудистой системы
- различные аномалии развития плода
- резус-конфликт между матерью и плодом
Ультразвуковое исследование — основной инструмент при диагностике этого состояния. Основным критерием оценки количества амниотической жидкости служит величина вертикального кармана. Если в процессе обследования специалист определил его величину в 8-11 см, это легкая степень многоводия. О средней степени этого состояния можно говорить при величине вертикального кармана от 12 до 15 сантиметров, если же этот показатель достиг 16 см, то ставится заключение о выраженном многоводии.
При ручном осмотре беременной отмечается значительное увеличение окружности живота, а также высоты стояния дна матки. Сама матка находится в тонусе, из-за чего части плода прощупываются с трудом. Отмечается чрезмерная двигательная активность ребенка, тоны сердца прослушиваются нечетко.
Опасность многоводия в том, что большое количество вод сильно растягивает матку, вследствие чего она плохо сокращается во время родов. Это приводит к затяжным родам и возможному возникновению кровотечения в послеродовом периоде. Многоводие может спровоцировать отслойку плаценты и выпадение пуповины, что представляет большую опасность как для матери, так и для будущего ребенка.
Родовая стратегия при многоводии предполагает проведение амниотомии (прокола плодного пузыря) в самом начале родов. Потом околоплодные воды медленно выпускаются через иглу или катетер для уменьшения объема матки и уплотнения ее стенок. После того, как малыш родился, роженице назначаются препараты для стимуляции сокращения мускулатуры матки.
Хроническое многоводие легкой степени практически не отражается на течении беременности, роды обычно проходят в срок и не осложненно. Однако требуется параллельное лечение заболевания, являющегося причиной многоводия.
Выраженное многоводие часто провоцирует преждевременные роды. При наличии симптомов, говорящих о нарушениях кровообращения у будущей мамы с выраженными отеками и тяжелой одышкой, ставится вопрос об искусственном прерывании беременности.
Причины недержания при вынашивании ребенка
Зачатие и вынашивания ребенка сопровождается гормональными изменениями, которые влияют на работу всех органов, включая мочевой пузырь. Именно по этой причине может происходить неконтролируемое выделение мочи, меняться эластичность мышц, изменяться скорость обменных процессов, работа почек и других систем.
Кроме гормонального дисбаланса, спровоцировать подтекание мочи при беременности могут следующие факторы:
- Увеличение матки в размерах. Так как эти органы соседние, то с ростом матки увеличивается давление на мочевой пузырь, его функциональная способность снижается, объем сокращается. Передавливание уретры также приводит к подтеканию мочи в умеренных количествах;
- Гиперактивность мочевого пузыря, связанная с увеличением жидкости в организме, ускоренными обменными процессами;
- Ослабление или потеря эластичности мышц, что связано с гормональными изменениями, сдавливанием матки. При таких изменениях мышечный тонус меняется и может вовремя не сработать сфинктер или своеобразный клапан, регулирующий выделение мочи;
- Шевеление малыша при поздних сроках. Его удары провоцирует неконтролируемое выделение небольшого количества урины;
- Защемление или повреждение нервных окончаний, сбивающих сигнал к своевременному мочеиспусканию, функционированию органа в пределах нормы;
- Заболевания мочеполовой системы хронические или приобретенные в период беременности. Это воспаления мочевого пузыря, включая все стадии цистита, инфекции половых путей.
Причинами недержания могут быть естественные процессы, происходящие в организме женщины и не являющиеся опасными, но есть провоцирующие факторы, которые требуют устранения и последующего контроля.
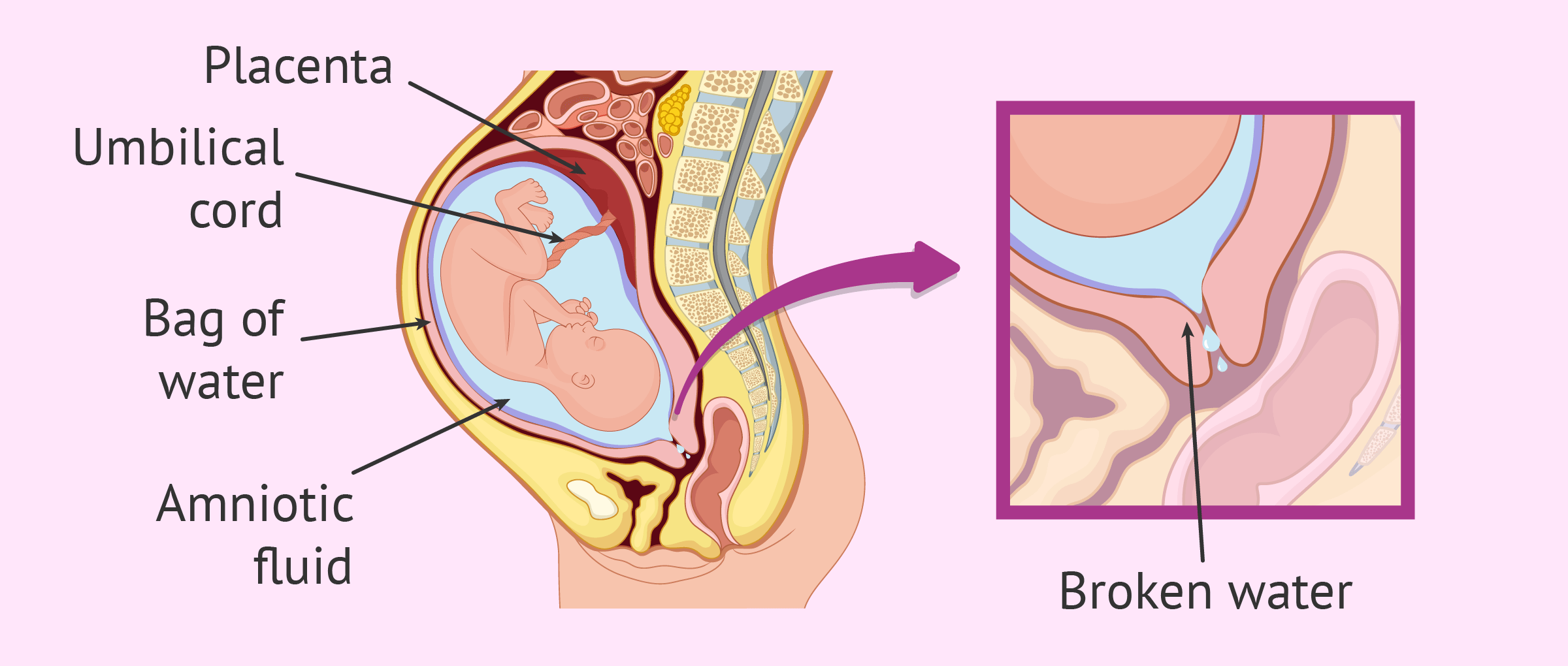
Что такое околоплодные воды?
Околоплодные воды (амниотическая жидкость) – это бесцветная жидкость, заполняющая амниотический пузырь, в которой находится плод. Околоплодные воды необходимы для выживания и развития ребенка, выполняя целый ряд важных функций, в частности, поддерживая метаболизм плода и защищая его от факторов внешней среды. Амниотическая жидкость в околоплодном пузыре полностью обновляется каждые 3 часа.
Амниотическая жидкость осуществляет важные функции для поддержания жизни, развития плода и успешного исхода беременности:
- обеспечивает защиту плода от инфекционных агентов благодаря повышенной концентрации антител;
- обеспечивает питание растущего организма (включает протеины, соли, декстрозу, триглицериды и витамины);
- снижает давление плода на внутреннюю поверхность матки;
- выполняет функцию терморегуляции, обеспечивая постоянную температуру естественной среды плода (порядка 37 градусов);
- играет роль звукоизолятора для плода, заглушая удары и шумы извне;
- защищает плод и пупочный канатик от механических факторов – жидкая среда смягчает удары и давление на живот беременной;
- позволяет ребенку свободно двигаться и перемещаться в амниотическом пузыре;
- в родах обеспечивает ребенку мягкое прохождение через шейку матки и влагалище.
Отхождение околоплодных вод сигнализирует о приближении родов. Оно происходит при разрыве или образовании трещин в плодном пузыре.
Осложнения
Инфекционное заболевание
Мембраны образуют защитный барьер вокруг ребенка, и после их разрушения существует риск попадания инфекции в матку ( хориоамнионит ). Если у вас есть инфекция, это может привести к тому, что вы начнете рожать рано или у вас или вашего ребенка разовьется сепсис .
Симптомы инфекции включают:
- повышенную температуру,
- необычные выделения из влагалища с неприятным запахом,
- учащенный пульс
- боль в нижней части живота.
Частота сердечных сокращений вашего ребенка также может быть быстрее, чем обычно.
Если есть признаки того, что у вас инфекция, вашему ребенку, возможно, придется сразу же родиться, чтобы не дать вам и вашему ребенку стать более нездоровым.
Преждевременные роды
Около 50% женщин с ПРПО начнут рожать в течение первой недели после того, как у них обнаружится подтекание вод. Чем больше срок беременности, тем больше вероятность того, что вы начнете рожать в течение 1 недели после того, как у вас нарушится мембрана.
Проблемы недоношенности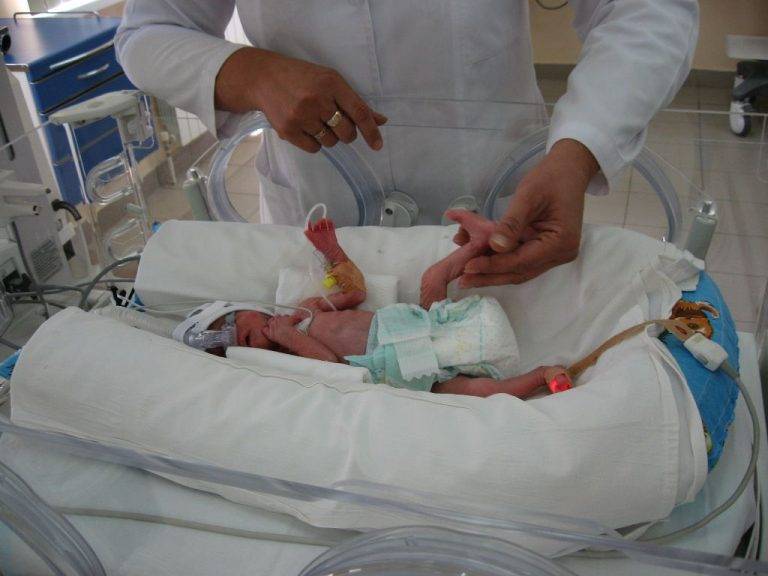
Дети, рожденные недоношенными, имеют повышенный риск возникновения проблем со здоровьем, особенно с дыханием, кормлением и инфекцией, и могут поступить в отделение для новорожденных . Чем раньше ваш ребенок родится, тем больше вероятность того, что это произойдет.
Если подтекание околоплодных вод симптомы во втором триместре начались, ваш врач обсудит с вами возможные последствия для вашего ребенка, в зависимости от того, сколько недель вы беременны, когда это произойдет, и от ваших индивидуальных обстоятельств.
Другие осложнения
- Выпадение пуповины, когда пуповина попадает через шейку матки во влагалище: это неотложное осложнение и может быть опасным для жизни вашего ребенка, но это редко.
- Легочная гипоплазия, когда легкие вашего ребенка не могут нормально развиваться из-за недостатка жидкости вокруг них: это чаще всего случается, если ваши воды подтекают очень рано во время беременности (менее 24 недель), когда легкие вашего ребенка все еще развиваются.
- Отслойка плаценты, когда ваша плацента преждевременно отделяется от матки: это может вызвать сильное кровотечение и может быть опасно как для вас, так и для вашего ребенка.
Если вы испытываете ПРПО, иногда ваш ребенок может не выжить. Риск этого может быть выше, если вода отходит очень рано, если ребенок родился очень преждевременно или, в некоторых случаях, после инфекции или выпадения пуповины.
Что взять с собой в роддом?
Каждой женщине следует позаботиться о том, чтобы ко второй половине второго триместра у нее была готова сумка для поездки в родильный дом. В ней должны находиться документы (паспорт, обменная карта, страховка, договор на роды, если такой имеется) и вещи первой необходимости, которые пригодятся во время родов и пребывания вместе с малышом в стационаре.
Роженице необходимо взять с собой:
- ночную сорочку и халат, в которых она будет находиться в родильном доме после рождения ребенка (лучше отдавать предпочтение натуральным тканям);
- несколько пар носков и тапочки;
- послеродовые прокладки и одноразовые пеленки;
- гигиенические принадлежности: мыло, полотенце, зубная щетка и паста, расческа;
- пару бутылок воды и печенье для перекуса.
Заранее стоит позаботиться и о том, чтобы были собраны все вещи для комфортного пребывания малыша в отделении роддома вместе с мамой. Сложите в сумку пару теплых ползунков, комбинезонов и распашонок, чепчики, несколько байковых и ситцевых пеленок, теплое одеяло в пододеяльнике и носочки.
Лечение
Если срок беременности составляет более 38 недель, то при нормальном состоянии будущей мамы есть шанс дождаться естественных родов. Важную роль играет безводный период. Если он длится более 6 часов, то врачи назначают будущей маме антибиотики для предотвращения инфицирования плода.
Задачей врачей на данном этапе является подготовка неразвитых дыхательных путей ребёнка. Для предотвращения инфицирования плода часто используется антибактериальная терапия, заключающаяся в приёме препаратов на основе глюкокортикоидов.

Врачи посоветуют беременной соблюдать постельный режим. Помимо этого, будет осуществляться регулярный контроль за состоянием плода (УЗИ, Доплер и т. д.) Излитие амниотической жидкости свидетельствует о начале родового процесса.
Популярные вопросы и ответы
На вопросы читателей отвечает акушер, гинеколог, гинеколог-эндокринолог, репродуктолог Юлия Голешева.
Существует ли безопасный безводный промежуток?
Даже при нормальных родах в срок безводный промежуток неизбежен. Так как от момента излития передних вод до рождения малыша проходит какое-то время. В акушерстве существуют нормы и алгоритмы ведения родов.
Условно «нормальным» можно назвать безводный период до 6 часов. По истечении этого времени решение о тактике ведения принимается врачом в зависимости от состояния женщины и малыша. Иногда, если все показатели хорошие, могут просто продолжить наблюдение еще до 12 часов.
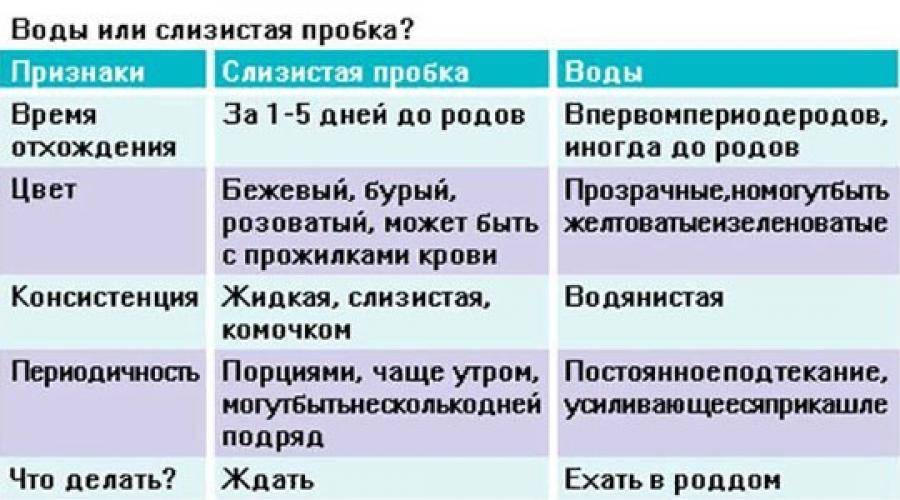
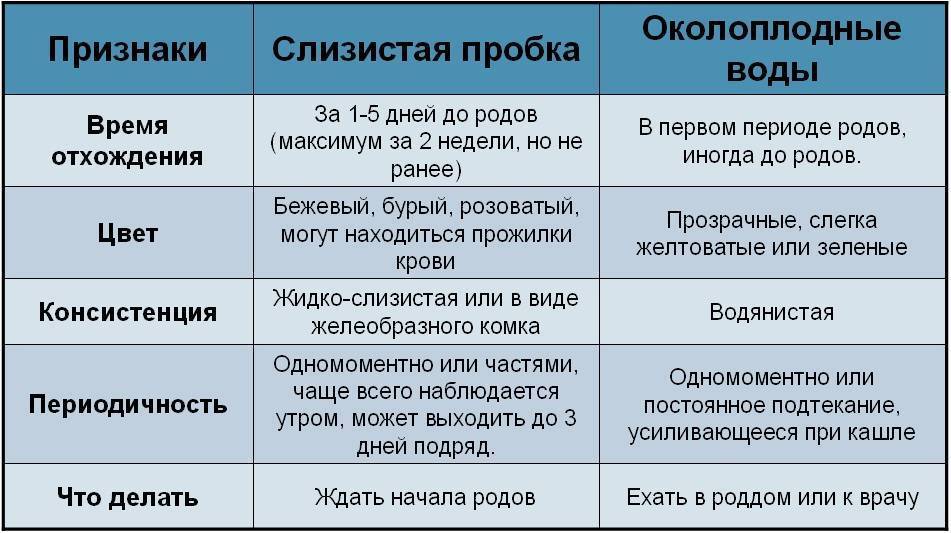
Как отходят воды?
В норме околоплодные оболочки разрываются только в родах — на пике схваток перед окончанием первого родового периода.
Отхождение вод в любое другое время считается преждевременным. Порой имеется трещина в околоплодных оболочках или небольшой высокий боковой разрыв, поэтому истечение вод может быть не таким заметным. Но некоторые сигналы могут заставить беременную подумать о подтекании вод. Это могут быть внезапно появившиеся выделения водянистой консистенции, или выделения, которые стали более жидкими и обильными, чем раньше.
Вне зависимости от срока беременности нужно обратиться к врачу. Нарушение герметичности оболочек приводит к тому, что создаются благоприятные условия для проникновения микробов.
Соответственно при подозрении на нарушение целостности плодного пузыря немедленно принимаются меры: проводят профилактику инфицирования ребенка путем назначения антибактериальных препаратов.
Норма ли, когда околоплодные воды мутнеют?
Как правило, околоплодные воды прозрачные и бесцветные. Но в ряде случаев излившиеся воды имеют цвет. Зеленоватый цвет вод обусловлен попаданием мекония (первый стул) в околоплодные воды, что возможно при кислородном голодании (асфиксии), инфекции. При длительно протекающей асфиксии может меняться даже цвет оболочек. Длительное существование в этих условиях, при постоянном заглатывании мекония во внутриутробном состоянии у плода возникают проблемы с развитием центральной нервной системой.
Красный цвет или розоватый обусловлен попаданием крови из сосудов пуповины, желтоватый — при резус-конфликте. Поэтому окрашивание вод, помутнение — всегда тревожный признак.
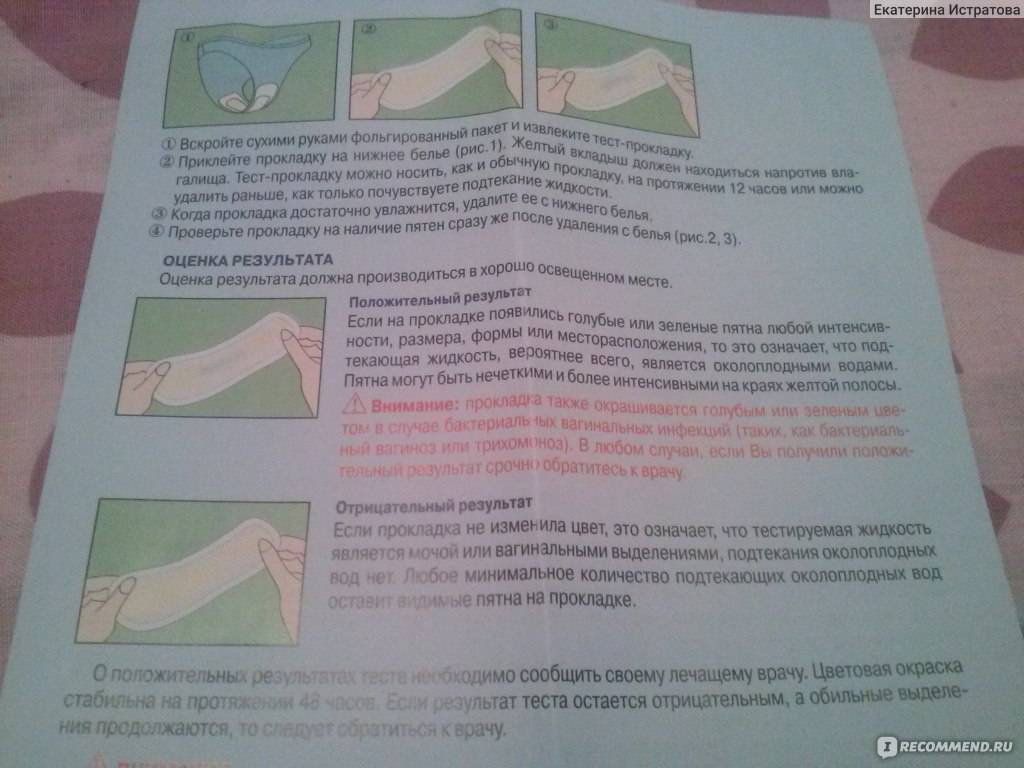
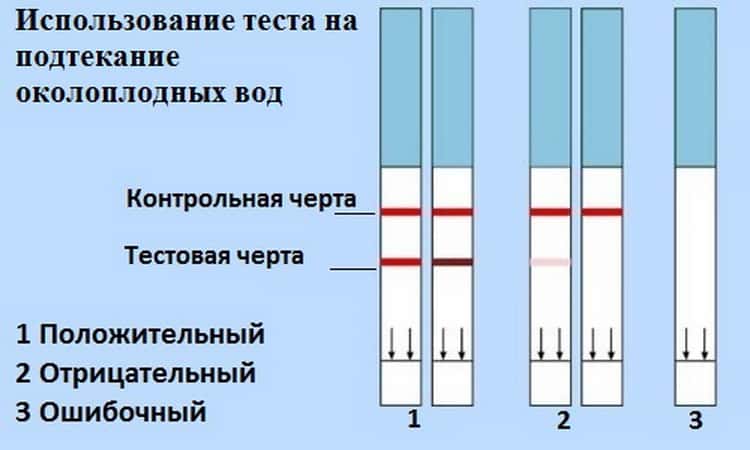
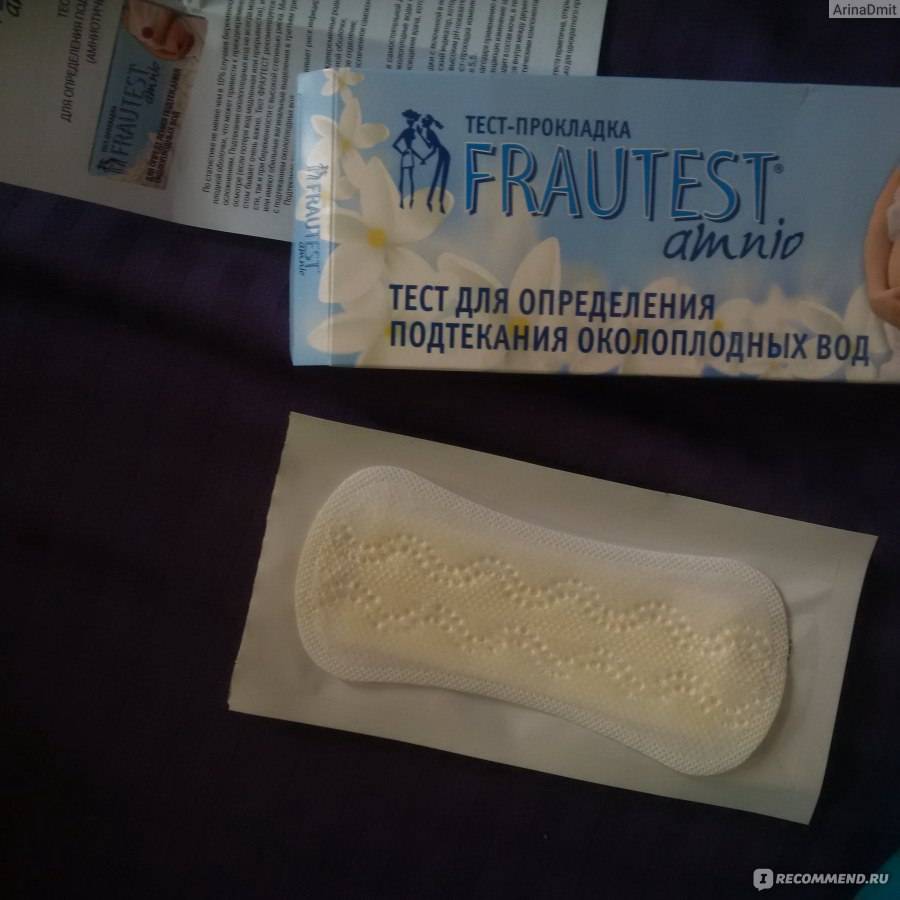
Как лечат подтекание околоплодных вод
Если в выделениях обнаружены околоплодные воды, проводят УЗИ, которое показывает состояние околоплодных вод и состояние шейки матки. В случае маловодия, скорее всего, понадобиться госпитализация.
Елена Березовская
Врач-исследователь, акушер-гинеколог автор книги «Настольное пособие для беременных женщин», учредитель и руководитель Международной Академии Здоровой Жизни (International Academy of Healthy Life) г. Торонто, Канада
doctorberezovska.com,
instagram.com @dr_olena_berezovska
Как такового лечения подтекания околоплодных вод на сегодняшний день не существует. Нет препаратов, которые остановят процесс или восстановят количество амниотической жидкости. Многое зависит от срока беременности, скорости подтекания, состояния плода и мамы.
Лечение ориентировано на предотвращение инфицирования плода (антибиотики), на сроке с 24 по 34 неделю могут назначить препараты для ускорения созревания легочной ткани плода (глюкокортикоиды). Если срок уже достаточно большой и ребенок сможет выжить вне маминого живота, рекомендуют родоразрешение.
Елена Березовская
Врач-исследователь, акушер-гинеколог автор книги «Настольное пособие для беременных женщин», учредитель и руководитель Международной Академии Здоровой Жизни (International Academy of Healthy Life) г. Торонто, Канада
doctorberezovska.com,
instagram.com @dr_olena_berezovska
И плохая новость – если подтекание околоплодных вод диагностировано на раннем сроке (до 23-24 недели), беременность, увы, сохранить вряд ли получится из-за высокого риска инфицирования еще незрелого плода. Но помните, диагноз должен поставить врач и формулировка должна быть абсолютно конкретной, а не «тенденция к маловодию», «тенденция к многоводию», «угроза маловодия», «угроза многоводия» и т.д.
Лечение во время ожидания малыша
Если после диагностики выявлены патологические процессы, то выбирается схема лечения, направленная на устранение провоцирующего фактора. Например, если в организме присутствует инфекция, распространение которой привело к воспалению мочевого пузыря и к его дисфункциям, то подбираются антибиотики.
Важно своевременно вылечить заболевание, иначе последствия будут не только для женщины, но и для будущего ребенка. При недержании, вызванном естественными изменениями будущей мамы, преимущественно назначается следующее лечение:
При недержании, вызванном естественными изменениями будущей мамы, преимущественно назначается следующее лечение:
- Упражнения Кегеля, помогающие тренировать мышцы промежностей. Такая гимнастики будет полезной не только для контроля мочеиспускания, но и в дальнейшем для родового процесса. Принцип их выполнения заключается в периодическом напряжении, расслаблении мышц, влагалища и мочевого.
- Использование бандажа. Врач может рекомендовать применение бандажа уже во втором триместре, тем самым уменьшиться сдавливания мочевого пузыря, будет легче переносить нагрузки.
- Контроль работы кишечника. Опорожнения должны быть ежедневными. Если в этом есть проблемы, следует пересмотреть питание, по необходимости применить специальные средства.
- Тренировка мочевого пузыря. Она заключается в определении интервалов похода в туалет, например, не каждые 15-20 минут, а только через 40 или час и в дальнейшем придерживаться этому графику. Иногда недержание связано с эмоциональным аспектом, когда женщина просто боится попасть в неприятную ситуацию и перестраховывается с частым посещением уборной.
Приведенное лечение будет результативным только при отсутствии серьезных заболеваний мочевыводящей системы. Если обнаружена гиперактивность органа, связанная с дисфункциями тканей, нейрогенные аномалии, воспаления, то консервативная терапия включает медицинские препараты направленного действия.
Отдельную категорию имеет лечение народными средствами, но даже растительные средства следует применять с осторожностью, согласовывать с врачом. Некоторые травяные сборы обладают широким спектром действия, могут спровоцировать негативные последствия в период вынашивания
Важно не заниматься самолечением, так как есть риск не только усугубления ситуации, но и наступления критической ситуации для беременности. Есть вероятность подтекания околоплодных вод, а не признаков недержания