Спокойствие, только спокойствие!
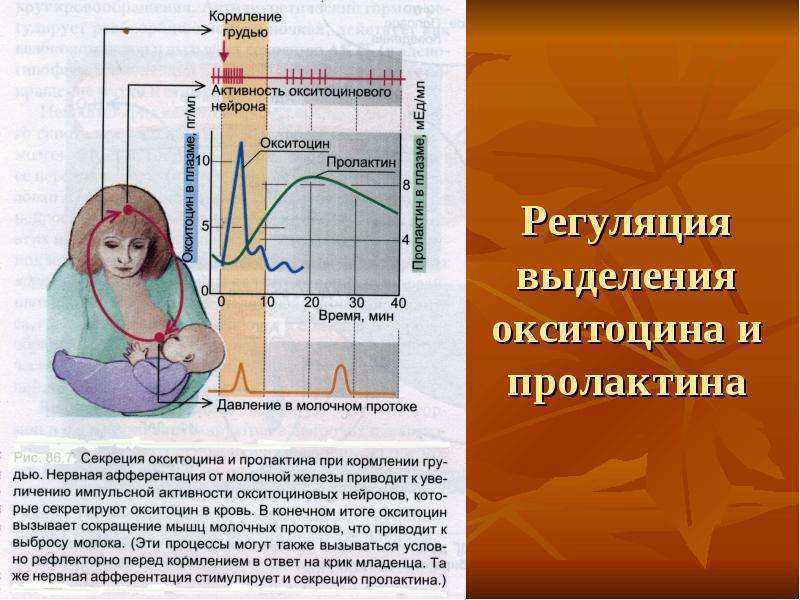
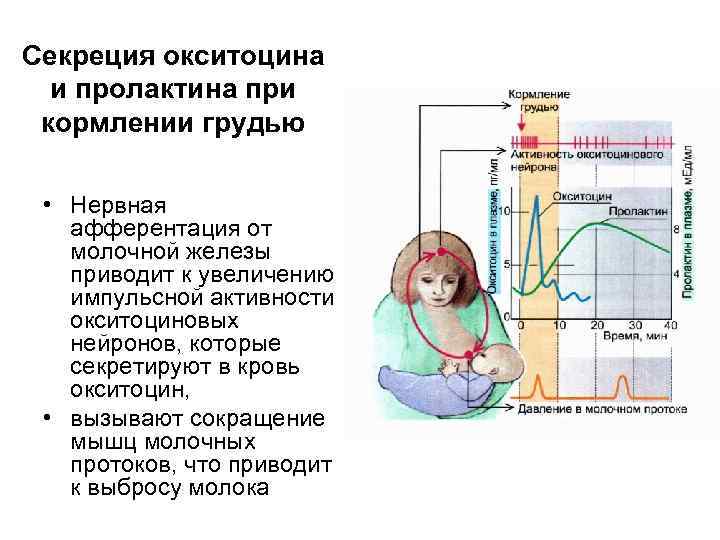
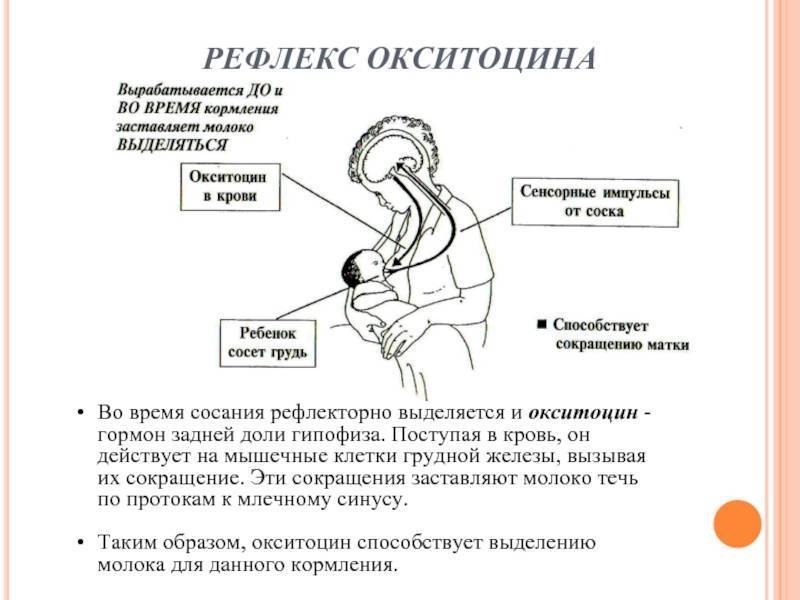
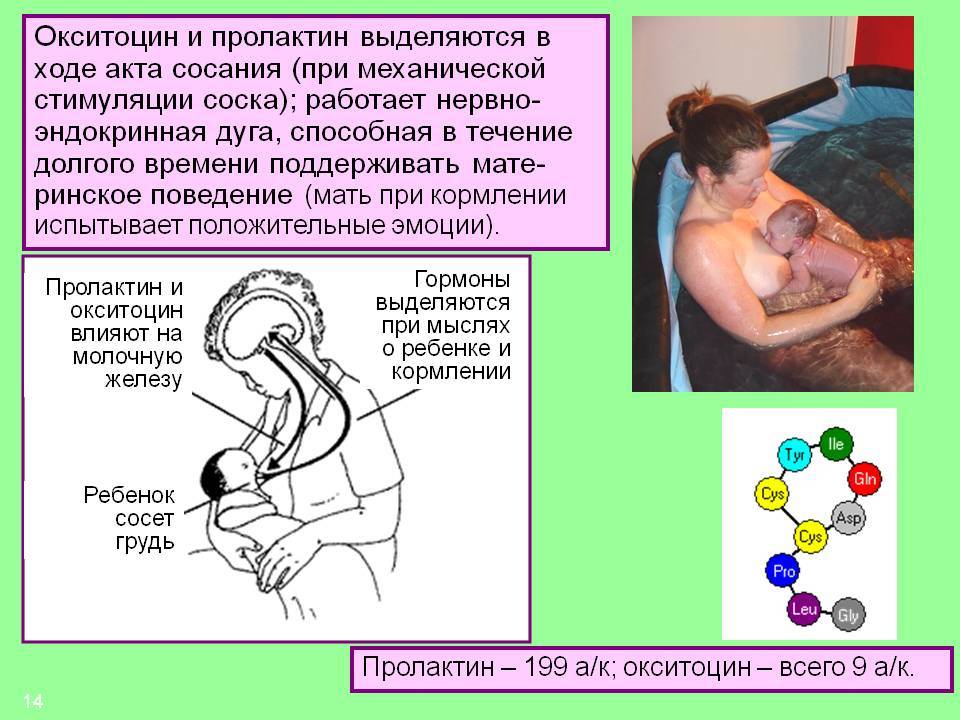
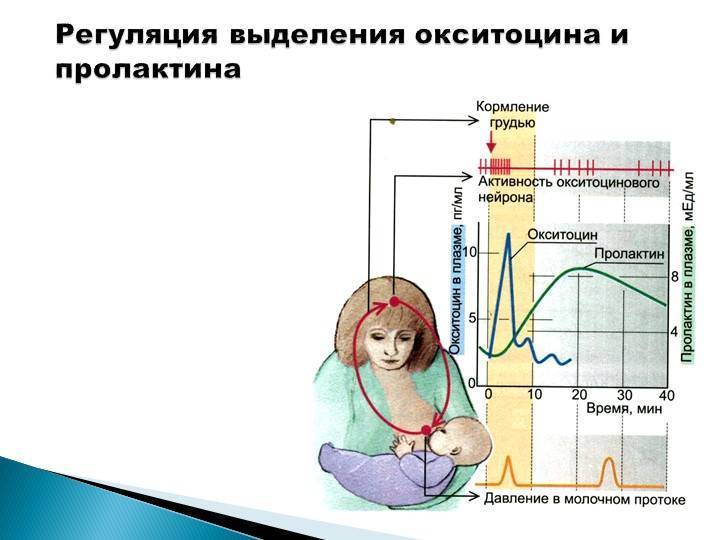
Не менее важен для грудного вскармливания гормон окситоцин. Он влияет на сокращение мышечных, которые проталкивают молоко в протоки. Если пролактин работает с заделом на следующее кормление, то окситоцин выделяется именно на это кормление и помогает выделению молока. Действует на все клетки, чувствительные к окситоцину, поэтому кормление грудью благотворно влияет на быстрейшее сокращение матки после родов.
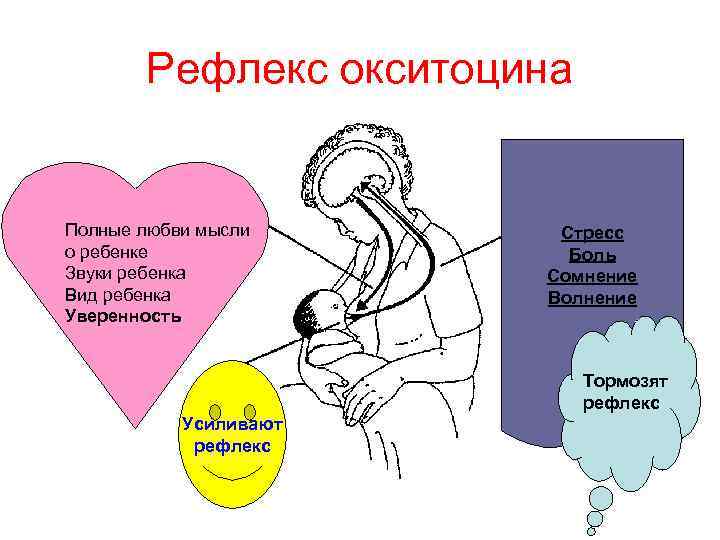
Окситациновый рефлекс более сложный, так как на него влияет настроение и эмоциональное состояние женщины. Если мама нервничает, беспокоится, то вместо окситоцина выделяется адреналин (антагонист окситоцина), что препятствует выделению молока из протоков. Этот механизм заложен природой не случайно. К примеру, в первобытном обществе кормящей маме с ребенком нужно укрыться от дикого зверя. В такой стрессовой ситуации выделяется адреналин, который подавляет действие окситоцина, и молоко не вытекает. А если бы оно вытекало, то этот дикий зверь легко нашел бы женщину по запаху.
Но при этом, когда она почувствует себя в безопасности, расслабится, то молоко снова начнет легко вытекать из груди. Поэтому, и современным мамам нужно помнить, что для того, чтобы было легче покормить ребенка нужно настроиться на малыша, успокоиться. Можно перед кормлением выпить теплый чай, положить на грудь теплую пеленку, опустить ноги в таз с теплой водой, сделать массаж шейно-воротниковой зоны. Все, что доставляет маме удовольствие, поможет работать окситоцину. Не зря же его называют гормоном любви.
И немного о воде
Существует мнение, что в период кормления грудью нужно много пить. Якобы от этого увеличится количество молока. Но не все так однозначно, так как есть такой гормон как вазопрессин, который отвечает за водно-солевой баланс в организме. Естественно вода организму нужна. И если человек испытывает жажду, то вырабатывается гормон вазопрессин и не дает организму выделять воду. А если воды слишком много, то лишняя жидкость выделяется из организма. Все было бы хорошо, но вазопрессин опосредовано влияет на выработку окситоцина.
Если мало вазопрессина, то мало и окситоцина. То есть если много воды, выработка окситоцина снижается, молоко будет плохо вытекать и могут появиться отеки. А если женщина пьет мало, испытывает жажду, то вазопрессина будет много, но он станет удерживать жидкость в организме, то есть молока станет меньше. Поэтому лучшее решение в отношении воды — пить по жажде. А в отношении грудного вскармливания – расслабиться и получать удовольствие от материнства и такого тесного контакта с малышом.
Юлия Пальчевская — специалист по ГВ в Минске,
Viber|WhatsApp +375296616056
Поделиться ссылкой:
9 732
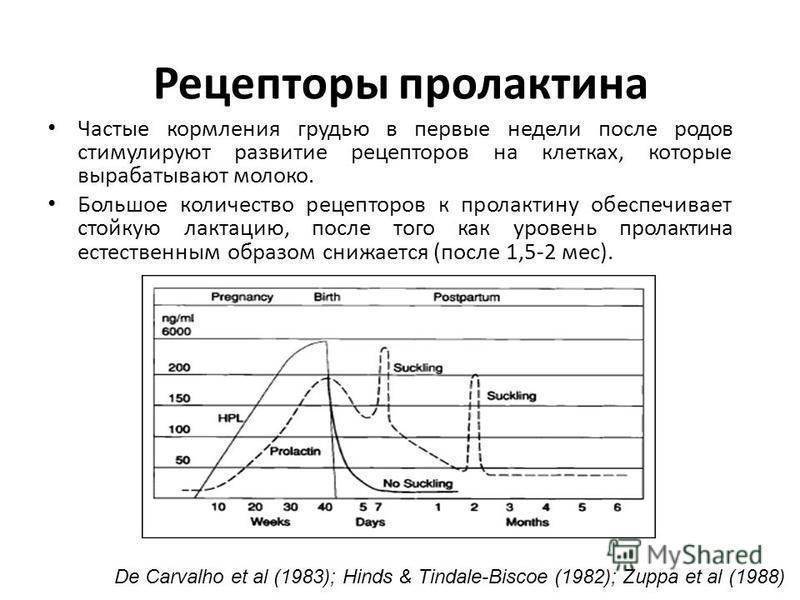
Норма пролактина
Нормальное содержание пролактина в крови составляет не более 15 нг/мл, он секретируется импульсно – за сутки в среднем может быть около четырнадцати выбросов. Своих максимальных показателей он достигает в утренние часы (где-то между 5-ю и 7-ю часами утра), и после пробуждения начинает снижаться – за несколько часов становится минимальным. Эти данные могут изменяться под воздействием различных факторов. К примеру, если женщина кормит ребенка грудью, уровень пролактина в ее организме увеличивается, становится больше общепринятой нормы. Помимо всего прочего, секреция этого гормона зависит от уровней других, таких как эстрогены, тиреоидные гормоны и пр. Даже малейшие изменения в выработке этих гормонов приводит к резкому скачку уровня пролактина. Повысить содержание пролактина могут также психоэмоциональное и физическое перенапряжение, неконтролируемый или превышающий необходимую дозировку прием некоторых лекарственных средств, оперативное вмешательство, перенесенные травмы и многое другое.
Есть два вида обозначений для содержания пролактина в крови: нанограмм/литр – нг/л и международные мили-единицы/литр – мМЕ/л. Чаще используют первый способ – нг/л. Нормы содержания пролактина:
- у взрослых женщин этот показатель должен быть – 64 – 395 мМЕ/л или 1* – 29 нг/л
- у мужчин – 78 – 380 мМЕ/л или 1* – 18 нг/л
Но у женщин эти показания могут варьироваться в зависимости от фазы менструального цикла: во время фолликулярной они составляют 252 – 504 мМЕ/л, во время периовуляторной – 361 – 619 мМЕ/л, а в лютеиновой – 299 – 612 мМЕ/л.
Пролактин повышен: симптомы
Если в мужском или женском организме уровень пролактина повышен, симптомы могут быть следующими:
- нарушенный менструальный цикл (месячные редкие либо вообще отсутствуют);
- проблемы с зачатием;
- сниженное половое влечение;
- выделения из молочных желез;
- рост волос на лице, груди, спине у женщин;
- увеличение массы тела;
- угревая сыпь;
- отсутствие овуляции (у женщин).
При увеличенном в сравнении с нормой уровне гормона не всегда могут присутствовать все перечисленные выше признаки. Как пониженный, так и повышенный пролактин, симптомы которого нетрудно заметить, могут указывать на серьезные нарушения в работе организма.
Влияние на способность к зачатию
Гормоны гипофиза ФСГ и ЛГ вызывают овуляцию. Выработку этих гормонов снижает высокий уровень пролактина, и беременность не наступает. Если вы не можете забеременеть более, чем полгода, имеет смысл сдать кровь.
При сбоях в работе организма увеличенный уровень этого гормона у женщин может вызывать не только «сексуальную холодность» и нездорово большой размер груди, но и рак молочных желез. Если у мужчины уровень пролактина повышен, симптомы наблюдаются такие:
- проблемы с зачатием;
- импотенция;
- увеличенные размеры молочных желез;
- выделение молозива.
Если вы подозреваете, что у вас повышен уровень гормона, симптомы без результатов анализов не могут стать основанием для лечения. Прежде всего, сдайте анализы, которые помогут установить причину сбоев в работе организма.
Причины гиперпролактинемии
Существует ряд общеизвестных причин гиперпролактинемии:
По своей природе причины гиперпролактинемии бывают физиологические и патологические.
Физиологическими считаются:
- Беременность и послеродовый период (у матерей, которые не кормят грудью длится около одного – семи дней)
- Кормление грудью
- Стимуляция или раздражение сосков
- Занятие сексом, стрессовые состояния, употребление пищи.
Патологические причины гиперпролактинемии:
- Наиболее распространенная – это аденома гипофиза – опухолевое поражение гипофиза небольших размеров.
- Патологические изменения в ножке гипофиза и гипоталамусе (саркоидоз, нейросифилис, кисты, механические повреждения и пр.).
- Различные хирургические операции с применением общей анестезии.
- Заболевания печени (цирроз).
- Почечная недостаточность (после пересадки почки уровень пролактина становится нормальным).
- Болезни щитовидки.
- Заболевания яичников – синдром поликистозных яичников (СПКЯ).
- Прием некоторых лекарственных средств.
Многие гинекологические заболевания становятся причиной развития гиперпролактинемии у женщин. Известно много случаев в медицинской практике, когда повышение уровня пролактина отмечалось у пациенток с эндометриозом, аднекситом, миомой матки, воспалительными процессами. Третья часть женщин, которым был диагностирован синдром поликистозных яичников (СПКЯ), имеют в анамнезе и функциональную гиперпролактинемию. Это обусловлено тем, что высокий уровень эстрогена при СПКЯ стимулирует выработку пролактина и его синтез.
Как снизить уровень пролактина до нормальных значений
Тактика лечения гиперпролактинемии определяется исходя из причин ее возникновения. Применяется медикаментозная терапия, а также хирургическое вмешательство. Медикаментозная терапия имеет некоторые нюансы:
- Лечение пролактиномы агонистами дофаминовых рецепторов. Эти препараты стабилизируют уровень пролактина, снижают выраженность симптомов и даже способствуют уменьшению размеров самой опухоли.
- Если причиной развития гиперпролактинемии являются эндокринные патологии, инфекции или системные заболевания, в первую очередь проводится их лечение.
- Если повышение уровня пролактина обусловлено приемом лекарственных препаратов, их меняют на аналог с другим механизмом действия. Если это невозможно, проводят заместительную терапию половыми гормонами, чтобы устранить симптомы гипогонадизма.
Хирургическое лечение проводится строго по показаниям:
- Устойчивость к консервативному лечению гиперпролактиномы.
- Индивидуальная непереносимость медикаментозной терапии.
- Наличие проблем со зрением из-за компрессии зрительного перекреста.
Макропролактинома у женщин, планирующих беременность.
После проведенного лечения и нормализации уровня пролактина у женщин восстанавливается менструальный цикл, исчезают выделения из сосков и улучшается общее состояние здоровья. Если до этого был поставлен диагноз «бесплодие», то врач может назначить дополнительное обследование, которое поможет получить информацию о репродуктивной функции.
Причины бесплодия
Лечение бесплодия у женщин
Повышенный уровень тестостерона у женщин
Причины повышенного ФСГ
Правила отлучения малыша от груди
Если пришло время завершить грудное вскармливание, то подходить к этому вопросу необходимо ответственно. Резкое введение ограничений — это стресс для ребёнка в любом возрасте
Когда кормящая мама решила прекратить лактацию, важно чтобы это событие не совпало с такими обстоятельствами:
- летний период времени, когда на улице жарко, и ребёнок нуждается в повышенном потреблении жидкости;
- проведение плановой вакцинации, которая нередко вызывает побочные эффекты и эмоциональный стресс;
- болезнь малыша, когда он нуждается в повышенном внимании и заботе;
- смена места жительства, что также является стрессом.
Прекращать лактацию рекомендовано постепенно. Если женщина резко перестаёт кормить грудью, то даже регулярные сцеживания не гарантируют профилактику застойных явлений в молочных железах. Чтобы процесс отказа от кормлений прошёл мягко и без последствий, молодой маме рекомендовано воспользоваться такими советами:
Очень важно, чтобы кормящая мама следила за количеством потребляемой жидкости. Для того чтобы снизить количество молока, необходимо ежедневно употреблять менее 700 мл жидкости
Первые блюда тоже необходимо учитывать.
Следующим этапом является планомерное снижение частоты и длительности кормлений грудью. Для начала женщина исключает одно дневное кормление, затем полностью прекращает кормить ребёнка грудью в дневное время. Далее рекомендовано исключить кормление в ночное время суток.
Сцеживать молоко рекомендовано в том случае, если женщина ощущает, что молочные железы переполнены. Частые сцеживания обладают противоположным эффектом и приводят к усилению выработки грудного молока. О том, как правильно сцедить молоко, читайте здесь.
Снижению лактогенной функции способствует умеренная физическая активность. Женщине полезны пешие прогулки, утренняя гимнастика, плавание в бассейне, езда на велосипеде.
Чтобы спровоцировать снижение лактации, женщине рекомендовано пересмотреть свой рацион, исключив из него продукты, стимулирующие выработку грудного молока. Рекомендовано исключить горячие напитки и горячие блюда, чай с добавлением молока.
Однозначного ответа на вопрос о сроках прекращения грудного вскармливания не существует. Последнее слово всегда за кормящей мамой. Учитывая пользу данного продукта для детского организма, можно сказать, что продолжать кормление рекомендовано до тех пор, пока женщина может себе это позволить. Длительное грудное вскармливание для ребёнка это:
- крепкая иммунная защита от инфекционных заболеваний на долгие годы;
- полноценное развитие всех органов и систем;
- гармоничное развитие речевого и зрительного аппарата;
- высокий уровень интеллекта;
- эмоциональная стабильность и чувство защищённости.
Если говорить о недостатках длительной лактации, то сюда относятся:
- расход внутренних ресурсов женского организма, в результате чего у молодой мамы может пошатнуться здоровье;
- изменение тонуса и формы молочных желез, что связано с их перерастяжением;
- постоянная привязанность матери к ребёнку, когда у женщины остаётся мало времени на собственные нужды.
Решая вопрос о длительности грудного вскармливания, рекомендовано опираться на собственное мнение, мнение ребёнка и советы медицинских специалистов. Продолжать этот процесс необходимо до тех пор, пока это не доставляет дискомфорт кормящей маме и ребёнку.
Подписывайтесь на нашу группу Вконтакте
Как сцеживать молоко
Сцеживать молоко можно вручную, либо с помощью молокоотсоса. При ручном сцеживании необходимо тщательно вымыть ладони, подготовить стерильную емкость. Положите руку на грудь так, чтобы большой палец был сверху, в пяти сантиметрах от ареолы, остальные пальцы должны быть под грудью. Соедините большой и указательный палец, чуть надавите. Когда появится первая капля молока, совершайте ритмичные круговые движения.
Более простой вариант — использовать ручной или электрический молокоотсос. Как правило, он уже снабжен стерильной емкостью-молокоприемником. Достаточно прикрепить прибор, и с помощью вакуума он опустошит вашу грудь.
Хирургическое и лучевое лечение аденомы
В тех случаях, когда гипофизарная опухоль не поддается коррекции с помощью медикаментозной терапии, прибегают к оперативному вмешательству. Показаниями к его проведению также служат появление неврологических нарушений, поликистоз опухоли, геморрагический инфаркт.
Хирургическое вмешательство применяется в редких случаях с тщательным взвешиванием всех показаний. Это связано с высоким риском осложнений, среди которых:
- поражение соседних участков железы с последующей дисфункцией;
- повреждение сонной артерии;
- повреждение зрительного нерва;
- нарушение носовой перегородки и др.
Удаление опухоли хирургическим методом не исключает возможность повторного ее появления.
Лучевая терапия применяется еще реже, нежели оперативное вмешательство. Она имеет место быть только в случае неэффективности медикаментозного лечения и отказа от других видов терапии.
Эффективность такого лечения довольно низкая, а осложнения рискованны. К ним относят некроз ткани мозга, инсульт, энцефалопатия, парезы и параличи нервов.
При каких патологиях показатели пролактина повышены?
- Пролактинома (микроаденома до 1 см, макроаденома свыше 1 см) – доброкачественная опухоль передней части гипофиза из железистой ткани, вырабатывающая пролактин. На патологию указывает уровень пролактина в крови более 250 нг/л.
- Опухоли гипоталамуса, нарушающие выработку дофамина, противодействующего пролактину.
- Опухоли яичников или надпочечников, продуцирующие эстрогены.
- Заболевания бронхолегочной системы (бронхит, трахеит, пневмония)
- Аутоиммунные заболевания (артрит, системная красная волчанка). Атака антител на гипофиз приводит к усиленной выработке пролактина.
- Гормональные нарушения после абортов сопровождаются резкими скачками половых гормонов и пролактина.
- Заболевания эндокринной системы (акромегалия, гипотиреоз). В ответ на снижение концентрации тиреоидных гормонов, гипоталамус увеличивает секрецию тиротропин-рилизинг-гормона, который призван активизировать работу щитовидной железы. Одновременно он стимулирует и выработку пролактина.
- Почечная недостаточность. Нарушение выделительной функции почек способствует накоплению пролактина в организме.
- Повреждение печени (гепатит, гепатоз, цирроз) вероятно, нарушают роботу гипофиза.
Ситуации, в которых может повышаться пролактин у здоровых людей (физиологическая гиперпролактинемия):
- беременность;
- период кормления грудью;
- младенцы в период от рождения до 3-х месяцев;
- травма груди;
- аборт;
- выскабливание эндометрия;
- перенесенные хирургические операции на грудной клетке;
- половой контакт, интенсивная стимуляция сосков;
- стрессы;
- гипогликемия – низкий уровень сахара в крови;
- диета с высоким содержанием белков;
- перегрев, посещение сауны, бани;
- тяжелые физические тренировки;
- травмы;
- боль;
- гиповитаминоз витамина В6 (пиридоксина);
- прием лекарственных средств:
- гормональных препаратов, содержащих эстроген и контрацептивов;
- блокаторов дофамина – сульпирид, домперидон;
- нейролептиков – галоперидол, сульпирид, перфеназин;
- противорвотных – церукал, хлорпромазин, аэрон;
- трициклические антидепрессанты – галоперидол, имипрамин, амитриптилин;
- гипотензивных препаратов – резерпин, верапамил;
- кокаин, опиаты, промедол.
Профилактика гиперпролактинемии
Каких-либо специальных мер по профилактике гиперпролактинемии не существует. Это заболевание не требует специальных методов восстановления и реабилитации. Также нет какой-то специальной диеты и режима питания. Образ жизни женщины с гиперпролактинемией обычно не должен меняться, самое главное – она должна избегать чрезмерных физических и психоэмоциональных нагрузок.
После курса лечения гиперпролактинемии основной трудностью является подбор для пациентки подходящих методов контрацепции, так как основная часть оральных контрацептивов повышают уровень пролактина, а это ни в коем случае не допустимо. Внутриматочные спирали тоже могут способствовать повышению пролактина, потому что раздражают слой эндометрия в матке. Исходя из всего этого, врачи советуют женщинам провести стерилизацию (если в будущем не планируются дети) или назначают специальные контрацептические препараты, которые не влияют на уровень пролактина.
Общие характеристики
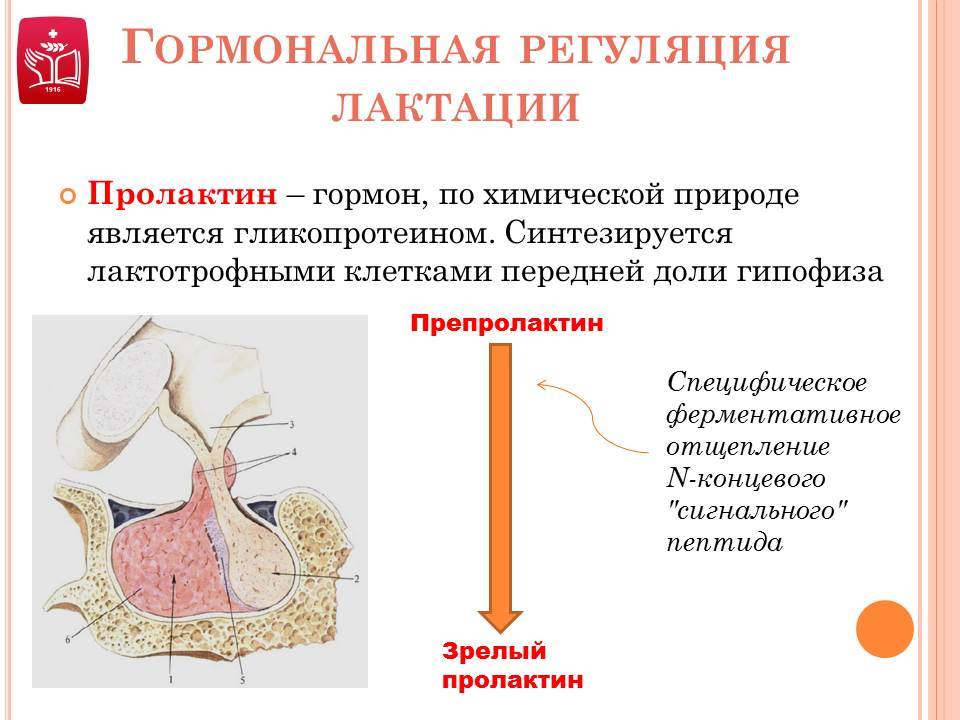
Местом выработки этого биологически активного вещества является передняя доля гипофиза. Частично в синтезе пролактина принимают участие плацента, молочные железы, иммунная и нервная система. К основным функциям данного гормона относят:
- Функция защиты от нежелательной беременности в период грудного вскармливания;
- Снижение порога болевой чувствительности;
- Регуляция синтеза молока в грудных железах в послеродовом периоде;
- Регуляция водно-электролитного баланса и других вариантов метаболизма;
- Стимуляция полового влечения;
- Ускорение регенеративных процессов в области кровеносных сосудов;
- Участие в обмене кальция;
- Участие в процессе созревания и выхода яйцеклетки.
Пролактин: когда сдавать?
На какой день сдавать пролактин? Кровь на пролактин сдают в любой день менструального цикла — либо в фолликулярной, либо в лютеиновой фазе. В начале цикла можно совместить анализы и на другие гормоны (день цикла 2–5-й или 5–8-й). Фолликулярная фаза подходит для исследования крови на половые гормоны гипофиза — можно одновременно сдать анализ на ФСГ, ЛГ и пролактин (день цикла 3–5-й). Беременные женщины обычно сдают этот анализ в день, совпадающий с другими анализами.
Если вам назначили исследование на гормон пролактин, когда сдавать его, не имеет большого значения: результаты интерпретируются в зависимости от дня цикла. Уровень этого гормона незначительно колеблется в течение цикла, поэтому, чтобы определить его концентрацию, не нужно беспокоиться по поводу того, на какой день сдавать анализ. Даже если врач назначил определенный день, но он вам не совсем подходит, уточните, возможно, получится перенести анализ и в вашей лаборатории пролактин сдают на день более удобный согласно вашему графику.
За 2 дня перед тем, как сдавать анализ, нужно воздержаться от:
- секса;
- стрессов;
- сладкого;
- физических нагрузок;
- осмотра молочных желез.
Так как повышение уровня этого гормона происходит во время сна, анализ нужно сдавать через 2–3 часа после пробуждения — не раньше. Анализ необходимо сдавать натощак. Даже если зафиксировано повышение пролактина, сдайте кровь еще 1–2 раза: так вы сможете убедиться, что это не однократный скачок гормона.
Режим питания и общий режим кормящей мамы
Кормящей матери необходимо обеспечить не только достаточное количество различных полноценных продуктов, но и правильный режим питания. Наиболее целесообразно дробное питание — 5—6 и более раз в сутки. Желательно, чтобы перед каждым кормлением ребенка мама могла что-то съесть. Это, во-первых, обеспечивает лучшую выработку молока и, во-вторых, позволяет маме более рационально использовать свое время, так как обычно перед очередным кормлением малыш спит, и мама имеет возможность спокойно приготовить себе пищу и поесть.
Пища кормящей матери должна быть вкусной, разнообразной и хорошо приготовленной. Однако следует избегать избыточного употребления пряностей, острых приправ, лука, чеснока, которые придают неприятный привкус грудному молоку, что может «не понравиться» ребенку.
Следует также избегать продуктов, вызывающих аллергические реакции (шоколад, крепкий кофе, какао, некоторые фрукты, ягоды и др.). Категорически запрещается употребление любых спиртных напитков, так как алкоголь легко переходит в грудное молоко и может привести к тяжелым поражениям центральной нервной системы ребенка. Нежелательно курение: никотин не менее вреден для малыша. И маме и малышу не следует находиться в комнате, где курят. Такое «пассивное курение» также достаточно вредно.
Наряду с правильным питанием, кормящей маме необходим полноценный отдых: сон не менее 8 часов ночью и 1—2 часа днем, прогулки с ребенком на свежем воздухе, спокойная обстановка, положительные эмоции. Кормящая мама не должна выполнять тяжелую физическую работу.
Говорят, что первые и последние порции грудного молока имеют разный состав. Так ли это?
Да, действительно, химический состав «переднего» и «заднего» молока различен. В первых порциях грудного молока содержится больше лактозы (молочного сахара), меньше жира, несколько меньше белка. Оно, так сказать, более «разведено».
Последние («задние») порции молока более богаты жиром, количество которого может доходить до 7-8%, что обеспечивает достаточно высокую калорийность этого молока.
Чтобы ребенок правильно развивался, ему необходимо всегда полностью опорожнять грудь, то есть высасывать из нее все молоко до конца. Поэтому не правы те матери, которые, желая дать малышу больше молока, преждевременно отрывают его от одной груди, чтобы дать другую, более наполненную молоком. При этом он лишается «заднего», более калорийного, молока. Давать другую грудь можно только тогда, когда ребенок полностью опорожнил первую.
Клинические проявления
Избыток пролактина по принципу обратной связи воздействует на гипоталамус, что приводит к снижению продукции лютеинизирующего и фолликулостимулирующего гормона. Как следствие, возникает нарушение репродуктивной функции. Вместе с тем, происходит активное воздействие на секреторный аппарат молочной железы, что приводит к галакторее.
Все вместе это может иметь следующие последствия:
- Нарушение менструального цикла. Проявляется регулярными задержками, увеличением продолжительности цикла, изменением объема выделений и др.
- Полное отсутствие овуляции. Это нарушение приводит к еще одному серьезному последствию повышенного пролактина — бесплодию.
- Появление выделений из сосков. Они могут иметь разный цвет, консистенцию и объем.
При повышении уровня пролактина отмечаются и другие, менее специфичные, симптомы. К ним относятся: ожирение, хрупкость костей, снижение полового влечения, избыточный рост волос на теле, появление прыщей, ухудшение памяти и внимания, эмоциональные расстройства и др.
Экспертное мнение врача
Рашид Мокаид
Врач акушер-гинеколог, репродуктолог, клинический эмбриолог – цитогенетик.
Повышенный уровень пролактина у женщин может свидетельствовать о наличии болезней гипофиза или гипоталамуса, а также о патологии щитовидной железы или синдроме поликистозных яичников. При этом не следует забывать, что пролактин обладает биологической вариабельностью в 24 % и в норме может колебаться в достаточно широких пределах. Это особенно заметно после занятий спортом или выполнения тяжелой физической работы
Также важно знать, что повышение пролактина за счет его макроформы на фоне хорошего самочувствия не является опасным и не требует лечения.
Роль пролактина в грудном вскармливании?
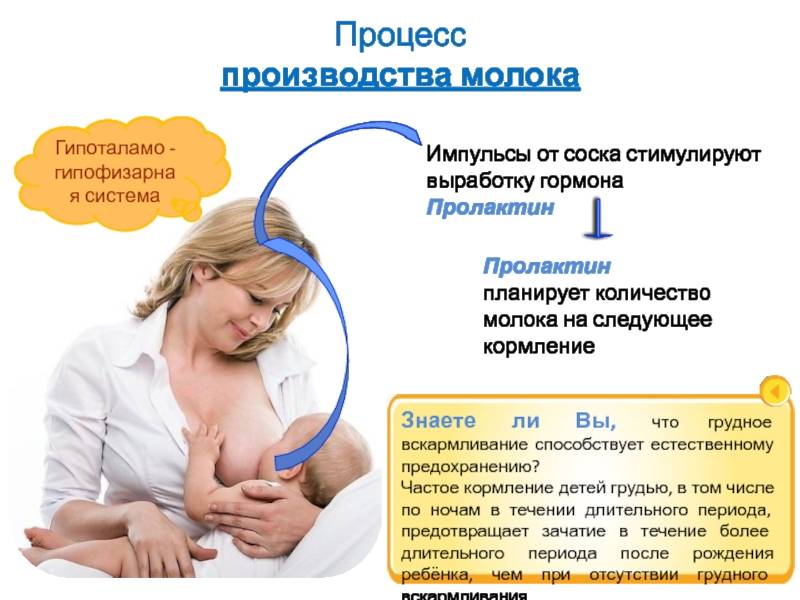
Выработка пролактина при грудном вскармливании имеет важнейшее значение, поскольку он влияет на выработку молока.
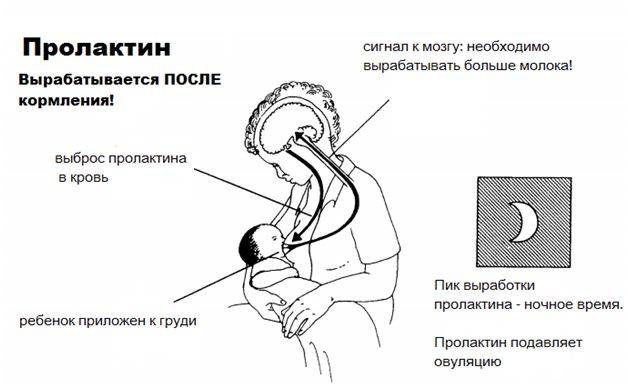
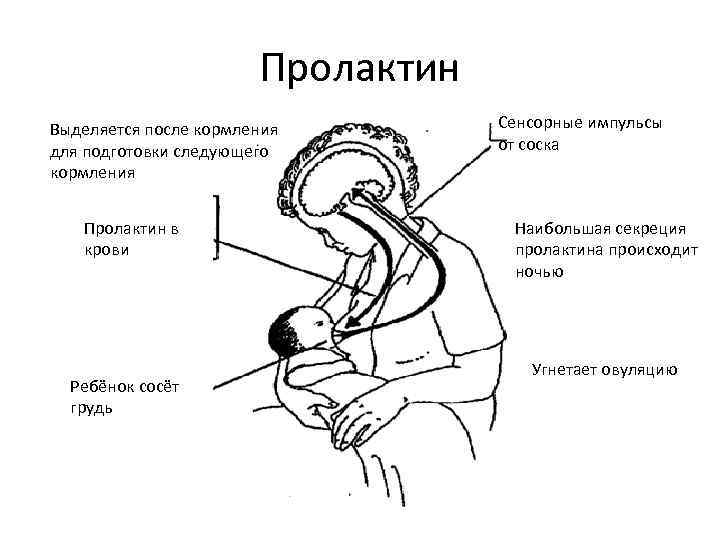
Стоит отметить еще одну функцию данного гормона — он подавляет деятельность яичников: не происходит процесс овуляции.
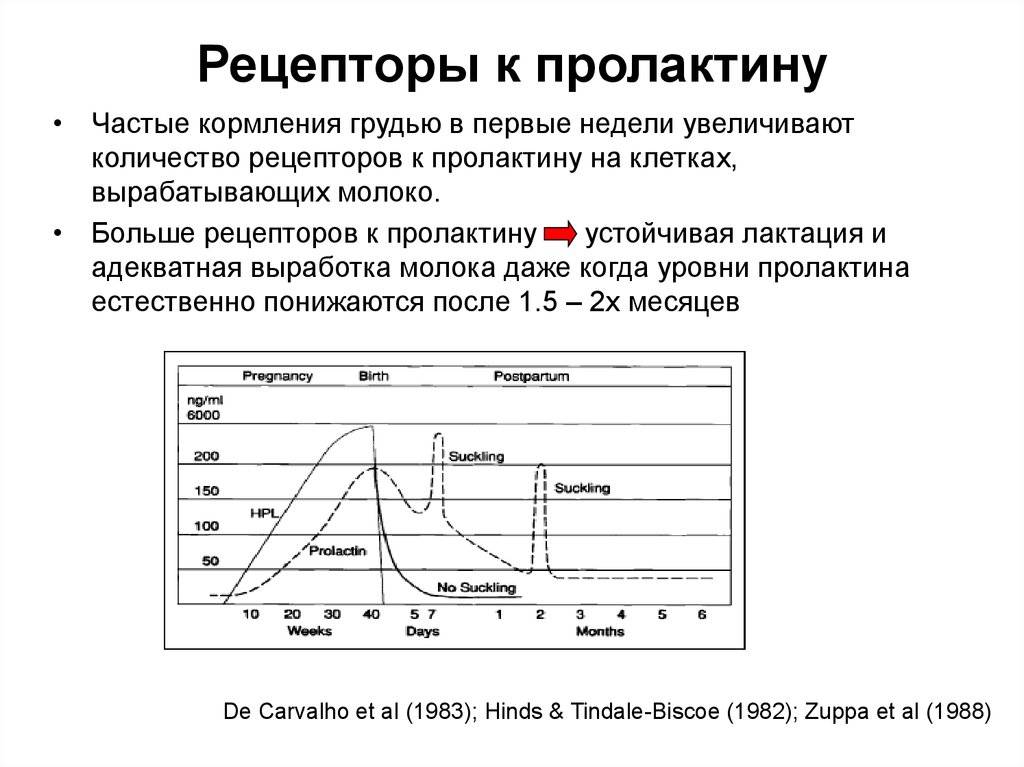
В среднем лактационная аменорея длится 6 месяцев, но зачастую при большом количестве прикладываний к груди, у некоторых женщин цикла может не быть вплоть до 1.5–2 лет ребенка.
Пролактин в организме женщины присутствует всегда, но после рождения малыша его становится в разы больше.
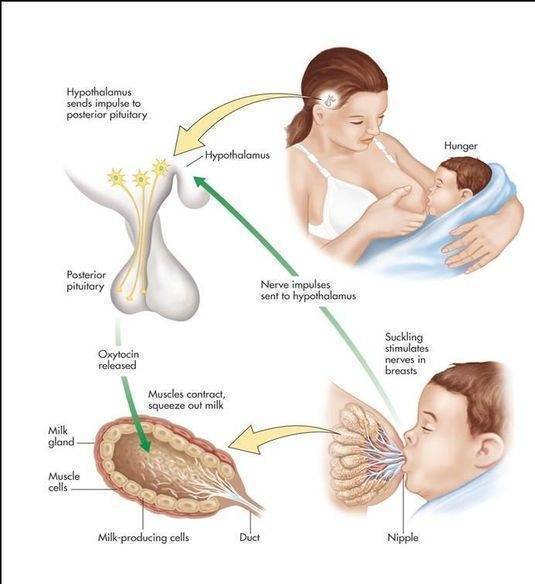
Что же происходит?
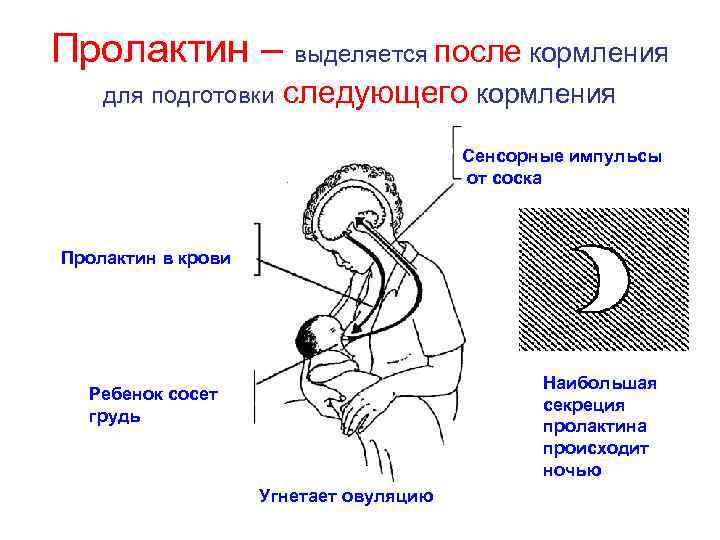
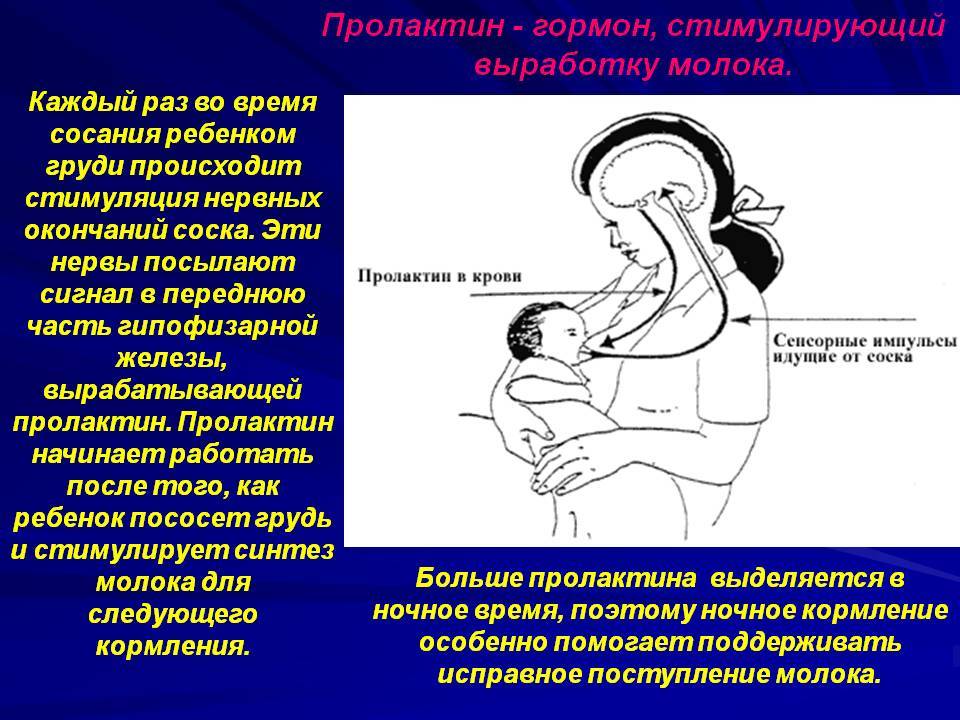
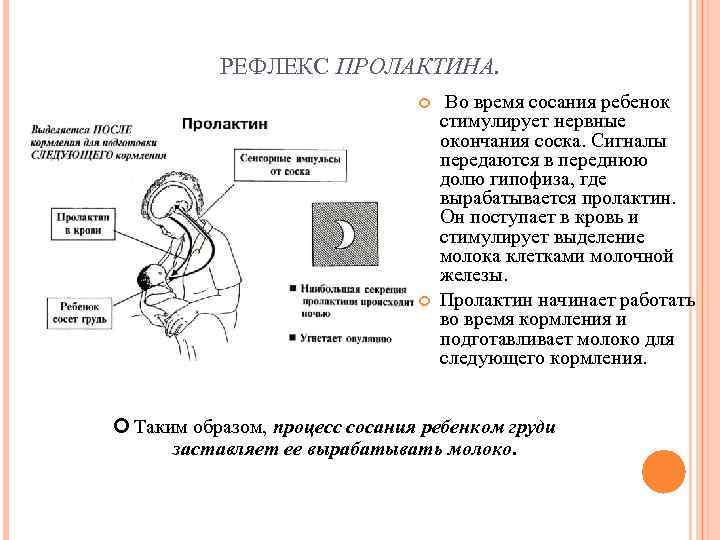
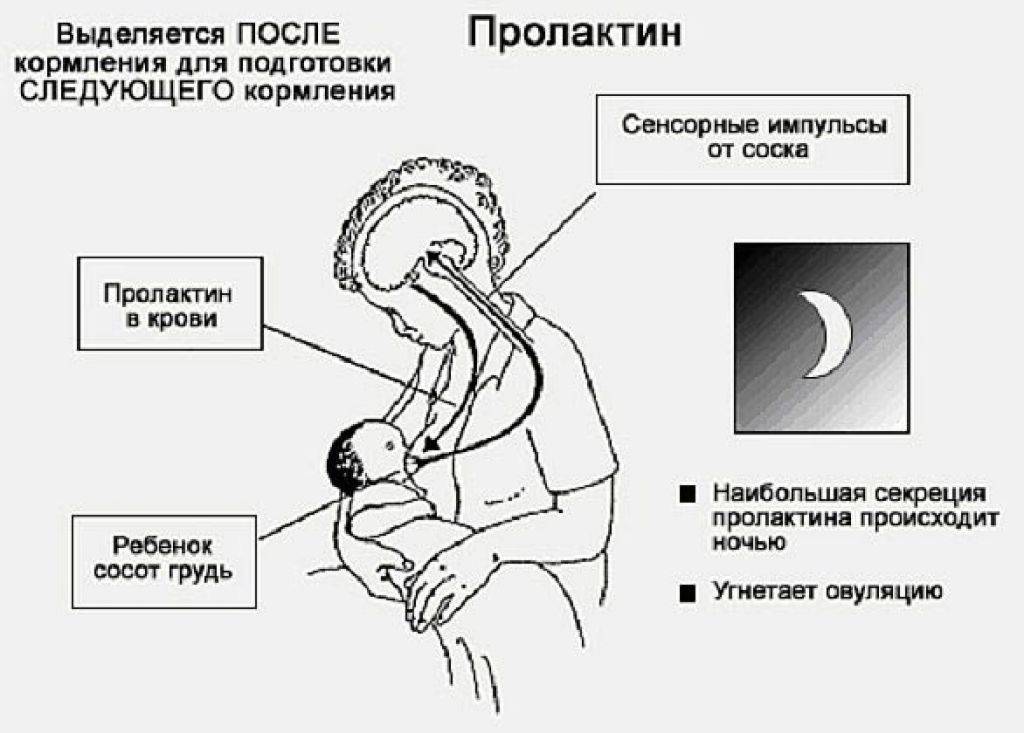
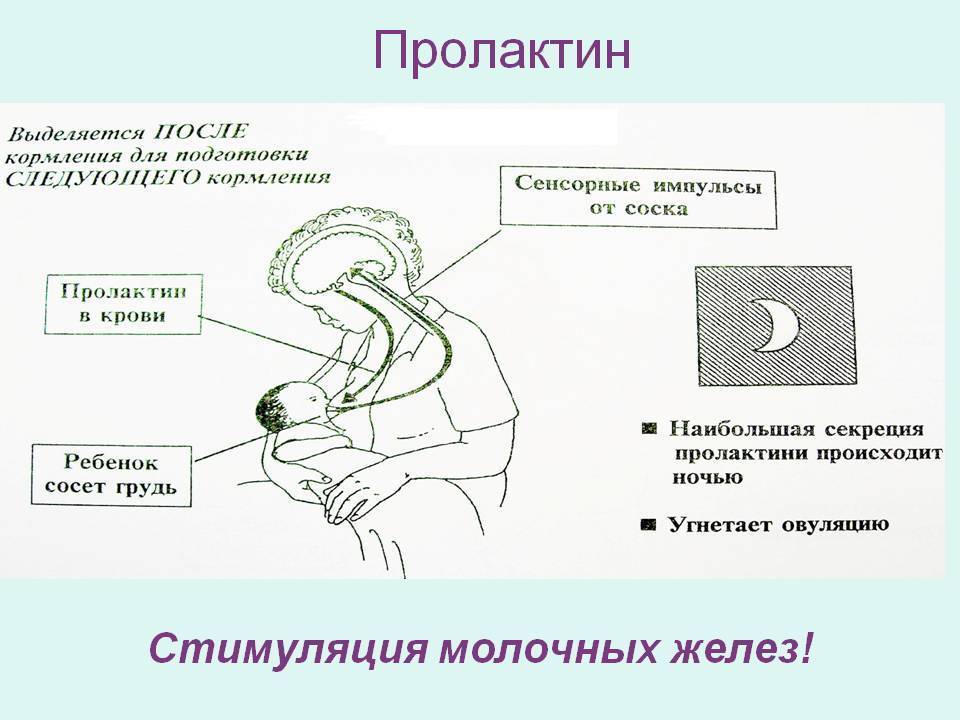
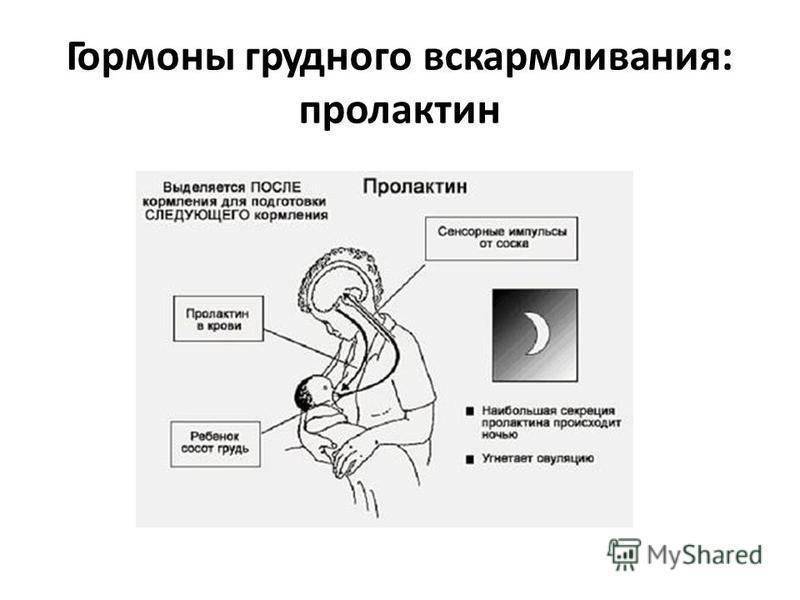
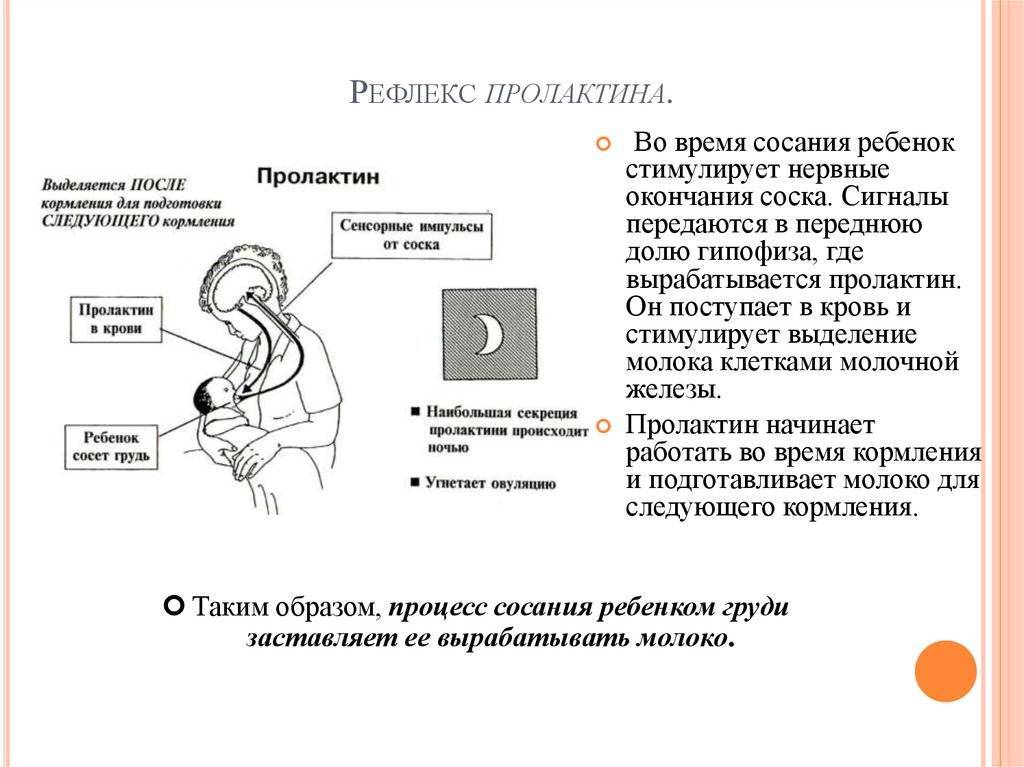
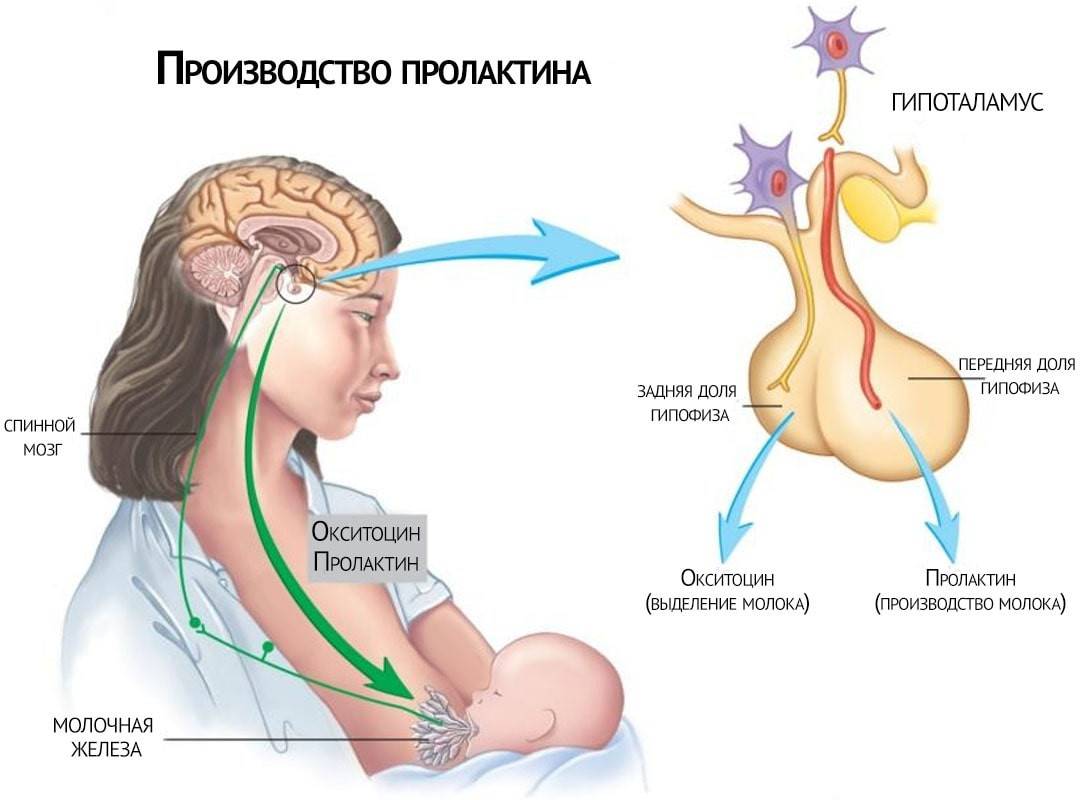
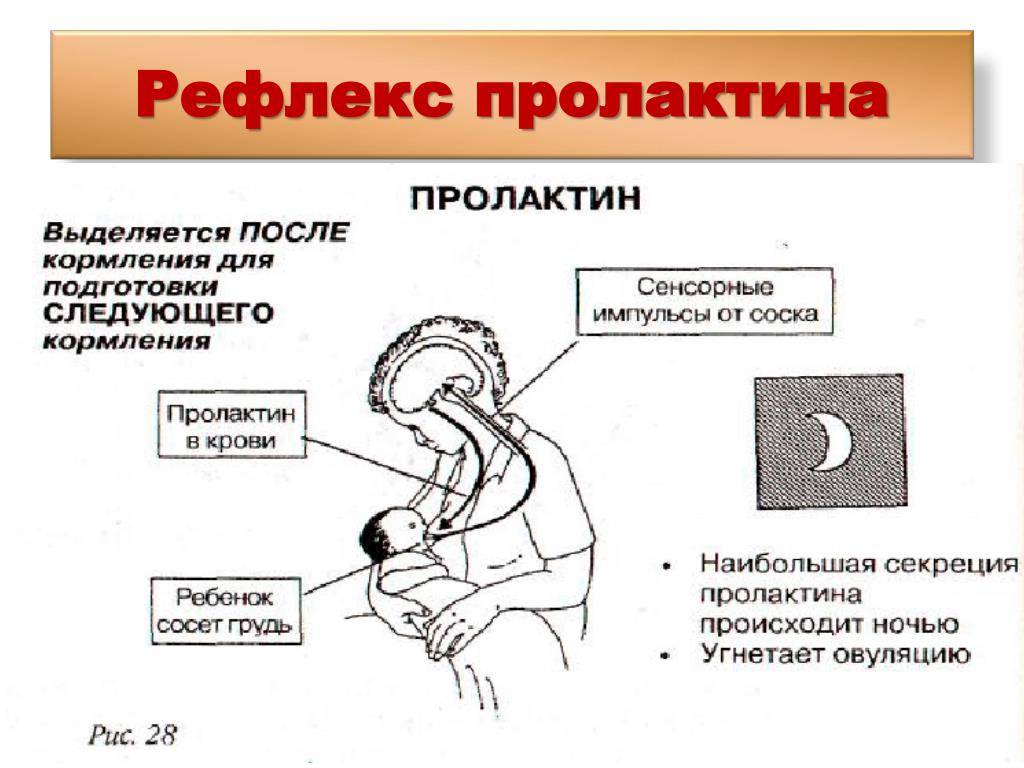
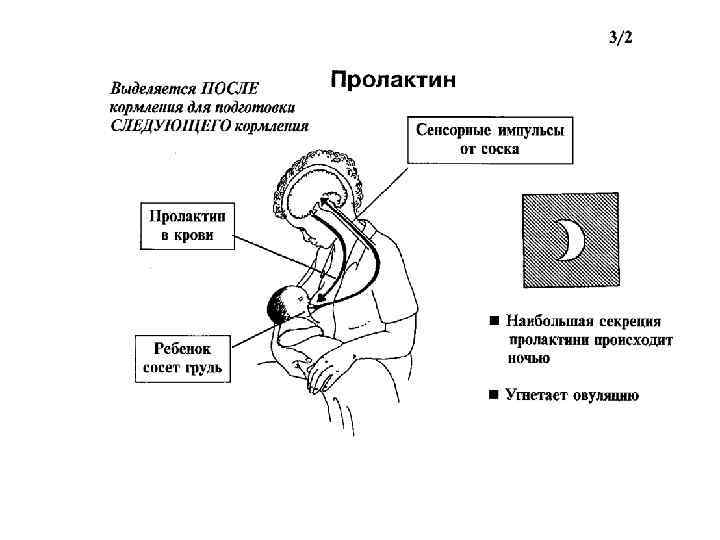
Ребенок при сосании стимулирует грудь. По нервным окончаниям сигнал поступает в мозг, а гипофиз, в свою очередь, дает сигнал о выработке гормона.
Гормон пролактин стимулирует специальные клетки в молочной железе — лактоциты на выработку молока.
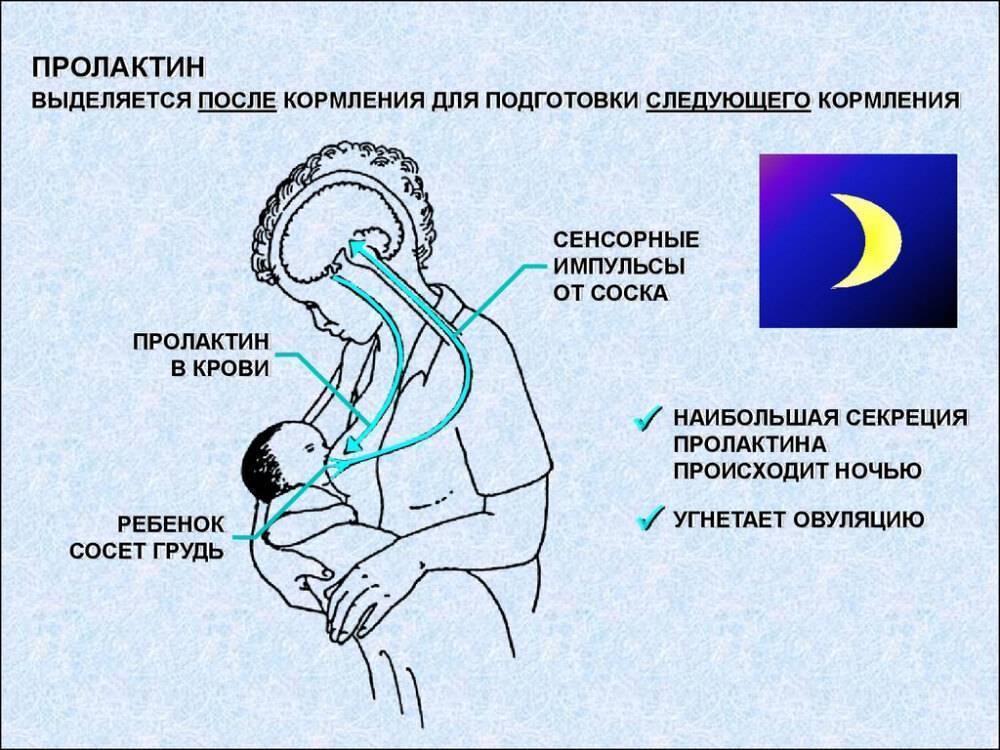
Важно! Больше всего пролактина после кормления, поэтому часто можно услышать фразу, что сосанием малыш обеспечивает себе следующее кормление. Это называется пролактиновым рефлексом
Повышение уровня данного гормона при кормлении — норма. Он способствует росту секреции молочной железы еще в период беременности.
Задействованы также:
- Прогестерон.
- Кортизол.
- Эстроген.
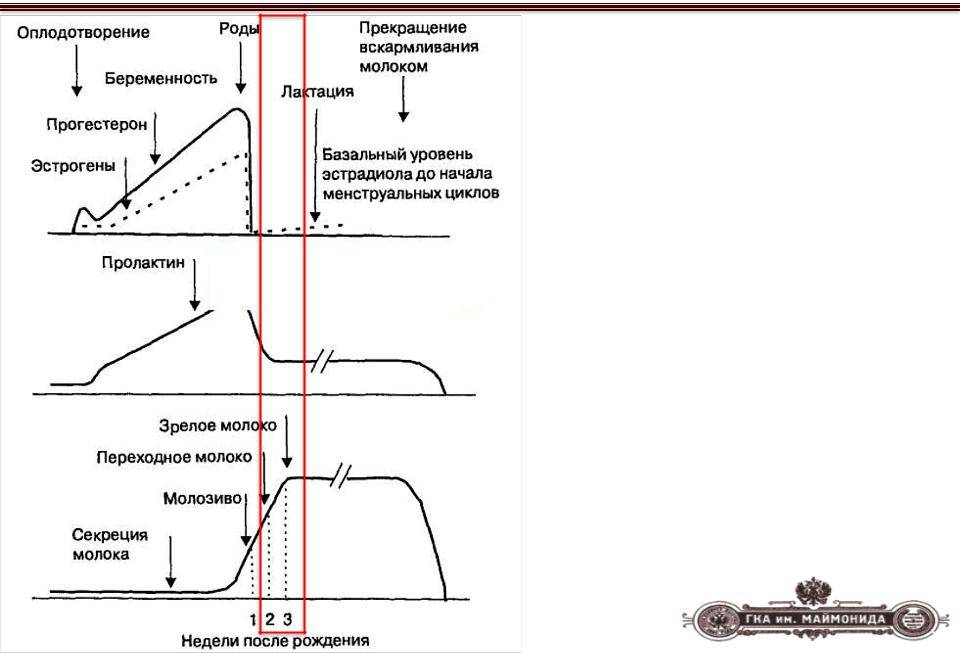
При беременности повышенный уровень прогестерона и эстрогена приостанавливают воздействие пролактина на молочную железу.
После рождения младенца уровень эстрогена и прогестерона падает, количество пролактина увеличивается, что запускает процесс лактации.
Кроме вышеперечисленных функций, выделяют следующие функции данного гормона:
- понижение порога чувствительности боли;
- регулирование водно-электролитного баланса и других процессов метаболизма;
- стимулирование полового влечения;
- активизация регенеративных процессов у кровеносных сосудов;
- участие в кальциевом обмене;
- участие в созревании яйцеклетки.
Пролактину также дали название гормона материнства.
Роль пролактина в организме
ПролактиндофаминПрогестеронменструального цикла
Формы пролактина
МономернаяДимернаяПолимерная
| Функции пролактина в организме | |
| Женщины | Мужчины |
| Развитие молочных желез в период полового созревания. Рост молочных желез за счет увеличения долек и протоков. Выработка молозива и молока Регуляция выработки эстрогенов. Регуляция фазы желтого тела и менструального цикла. Предотвращение беременности в период лактации. Формирование привязанности к ребенку. Регуляция водно-солевого баланса. Нормализация обмена веществ. Укрепление костной ткани, обогащение ее кальцием. | Регуляция водно-солевого баланса. Нормализация обмена веществ. Поддержание нормального уровня тестостерона. Нормальное созревание сперматозоидов, увеличение их подвижности. Рост семенных пузырьков и простаты. Рост мышечной массы. Укрепление костей, улучшение всасывания кальция. |
Грудное молоко и диета кормящей мамы
Грудное молоко — это не просто набор макро- и микронутриентов, которые кормящая мама передает своему малышу, но и то, что она ест сама. Мы пишем об этом в материале «Диета кормящей мамы».
Вот самое главное. Питание при грудном вскармливании, особенно в первые недели после родов, не отличается разнообразием: коричневый рис, зеленый салат, шпинат, щавель, авокадо, йогурты без добавок, кефир и творог (умеренно), овсянка, яйца (умеренно, если будут выявлены проявления аллергии — их следует исключить), сезонные фрукты и овощи (чем бледнее цвет, тем менее аллергенными они могут считаться), гречка. По мере взросления малыша список разрешенных продуктов постепенно расширяется. Мама может вводить новые продукты маленькими порциями и наблюдать за реакцией ребенка на них. Делать это лучше в первой половине дня, чтобы не пропустить симптомы пищевой непереносимости.
Некоторые продукты надо полностью исключить из диеты при грудном вскармливании новорожденного: алкоголь, кофе, крепкий чай, шоколад, молоко, сырой лук, чеснок, цитрусовые, клубнику, креветки, лобстеров, брюссельскую и цветную капусту, бобовые, кукурузу, яркие сорта тыквы, дыню, хурму, мяту, острые специи, помидоры, арахис. Некоторые из них могут вызывать пищевую непереносимость и аллергию, другие способствуют повышенному газообразованию, что доставляет немалый дискомфорт малышу с незрелым пищеварительным трактом.
Внимательно относясь к своей диете, вы защищаете растущий организм ребенка от лишнего стресса — проявлений аллергии, несварений, колик, запоров и поносов.
Когда нельзя кормить грудью
Тяжелые заболевания матери или младенца могут стать противопоказаниями к естественному вскармливанию.
Среди болезней мамы, при которых запрещено ГВ, можно встретить как ВИЧ, так и гнойный мастит или острый психоз.
Недуги малыша, препятствующие грудному вскармливанию:
- нарушения обмена веществ, ферментопатии, например лактазная недостаточность,
- сердечная, дыхательная недостаточность,
- невозможность сосать и глотать (например, у недоношенных),
- «заячья губа», «волчья пасть».
Обратите внимание, что нетяжелые заболевания, например ОРВИ, не являются противопоказанием к грудному вскармливанию. Через несколько часов после того, как вирус поселился в мамином организме, в ее молоке уже содержится достаточно антител, чтобы у малыша сформировался пассивный иммунитет и он был надежно защищен от инфекции
Как снижают уровень пролактина у мужчины?
- ТТГ – тиреотропный гормон щитовидной железы
- ИФР-1 – инсулиноподобный фактор роста 1 который регулирует секрецию соматотропина.
- ЛГ – лютеинизирующий гормон передней доли гипофиза.
- ФСГ – фолликулостимулирующий
Лечение назначается на основе результатов обследования пациента.
- Подавление синтеза пролактина. Прием препаратов для уменьшения секреции пролактина. Они способствуют уменьшению опухоли и устраняют симптомы болезни. Парлодел по 0,6-7,5 мг в сутки, лизурид по 0,05-0,075 мг в сутки, и их аналоги – перголид и каберголин. Препараты назначают начиная с минимальных доз, постепенно увеличивая прием препарата в соответствии с рекомендациями врача.
ПоказанияПротивопоказанияЭффективность
- Заместительная гормональная терапия. При гипотиреозе назначают синтетический гормон щитовидной железы (эутирокс, Л-тироксин). При нарушении функции надпочечников принимают аналоги их гормонов (гидрокортизон, преднизолон, флудрокортизон). Восстановление гормонального баланса приводит к нормализации пролактина.
ПоказанияПротивопоказанияЭффективность
- Лучевая терапия. Воздействие на опухоль гипофиза ионизирующим излучением. Сочетается с лекарственной терапией либо после хирургического удаления опухоли. Возможно, дистанционное облучение или введение изотопов в ткани опухоли.
ПоказанияПротивопоказания Эффективность
- Хирургическое лечение. Удаление опухоли гипофиза через носовые пазухи с помощью эндоскопического хирургического инструмента. Макроаденомы, размером более 2 см, удаляются путем трепанации черепа.
ПоказанияПротивопоказания. гайморит
Другие причины гиперпролактинемии
Еще одной причиной возрастания уровня пролактина в крови становится прием некоторых препаратов. Например, нейролептики и антидепрессанты подавляют действие дофамина. Таким образом, теряется контроль над уровнем пролактина, и его количество начинает расти.
Увеличивается уровень гормона и под действием эстрогена. Следовательно, противозачаточные средства на его основе также способны вызвать гиперпролактинемию.
Другими препаратами, способными спровоцировать развитие данного процесса, являются противосудорожные, некоторые противорвотные средства, антагонисты кальция, наркотические анальгетики.
Обычно при отмене подобных медикаментозных средств уровень гормона восстанавливается в течение 3 суток. Но если нет возможности отказаться от него полностью, то существуют и другие способы корректировки состояния. Например, в случае с нейролептиками можно снизить дозу либо подобрать иной антипсихотик, который менее воздействует на пролактиновый уровень. Либо к терапии подключают агонисты дофамина.
В определенных случаях гиперпролактинемия выступает не как отдельное заболевание, а в качестве одного из симптомов другого патологического состояния. Это наблюдается в случае развития печеночной либо почечной недостаточности, снижении функции щитовидной железы, в результате поликистоза яичников. В этом случае от избыточного содержания пролактина в крови поможет избавиться лишь терапия основного заболевания.