Здоровый образ жизни
Полноценный образ жизни выступает одним из основополагающих факторов, которые влияют на самочувствие кожи
Важно составлять правильный распорядок дня, в том числе уделять достаточное время сну. Доктора советуют почаще выбираться на природу, свежий воздух, ездить на море, курорты, санатории
Физическая активность позволяет восстановить здоровое состояние организма, что является основным фактором предотвращения болезни
Отлично подходят занятия спортом, особенно фитнес и плавание. Такой комплекс мер позволяет укрепить иммунную систему, а также устранить нервное напряжение.
Расстройства настроения (депрессии и мании у детей и подростков)
- депрессивные расстройства характеризуются приступами депрессий (Эпизодами пониженного настроения), без приступов мании;
- биполярные расстройства отличаются чередованием приступов депрессии и мании. Период подавленности сменяется периодом подъема настроения, при этом отмечается возвращение к нормальному состоянию между приступами.
Случаи, когда приступы мании отмечаются без наличия депрессивных периодов, встречаются крайне редко.
Чаще всего развитие расстройств настроения связано с пережитым стрессом, например, смертью близкого человека, постоянной критикой родителей или учителей, неприятием ровесников или чередой трагедий. Но предрасположенность к развитию подобных состояний может передаваться по наследству.
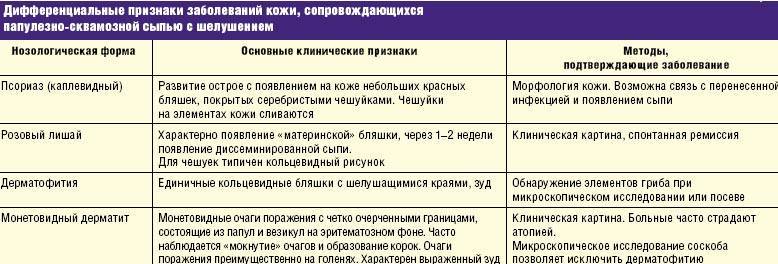
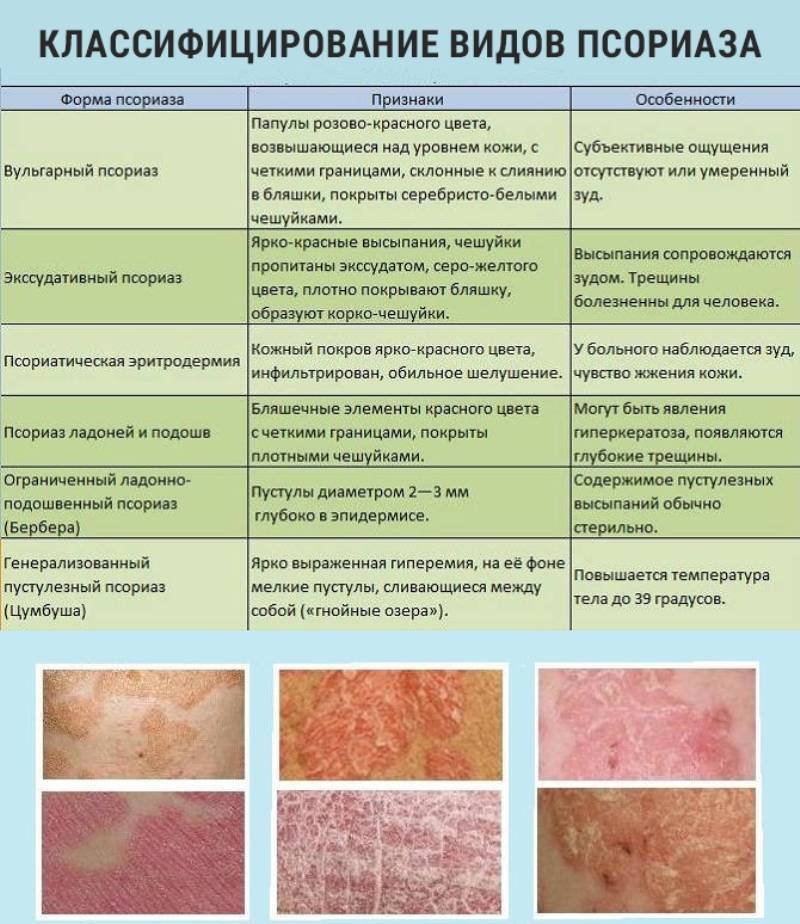
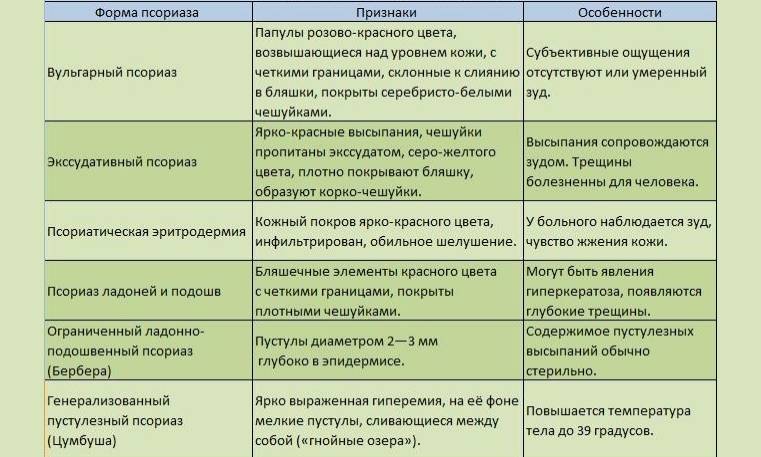
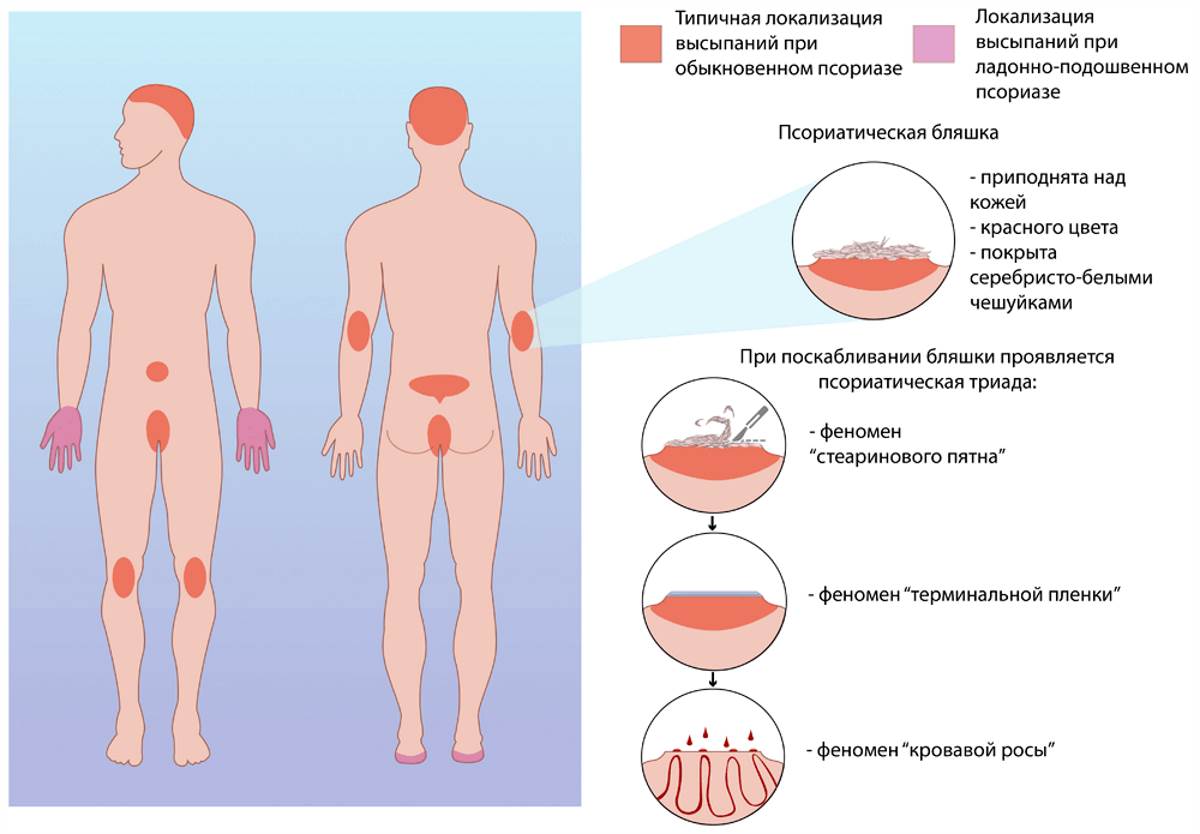
Формы и проявления псориатической болезни
Разновидность заболевания определяют по месту поражения и типу высыпаний. Чаще характерная сыпь появляется на разгибательных поверхностях рук и ног, особенно в области коленных и локтевых суставов. Но могут переходить и на кожу туловища, а также на волосистую часть головы. Обостряется больше в холодное время1.
Формы псориаза1:
Вульгарный (обыкновенный). Плотные плоские розоватые высыпания, которые возвышаются над уровнем кожи и покрыты легко отпадающими рыхлыми чешуйками. Если их удалить, то становится видна красноватая поверхность, на которой возможны точечные кровоизлияния. Элементы постепенно сливаются в бляшки различной формы и размеров.
Экссудативный. Отличается от обыкновенного тем, что высыпания покрываются желтыми пластинчатыми корками, а под чешуйками поверхность мокнет и кровоточит.
Себорейный. Развивается на волосистой части головы, а также в местах наиболее активной работы сальных желез: носогубных и заушных складках, между лопатками, на груди. На голове можно обнаружить много перхоти, которая маскирует сыпь. Иногда высыпания переходят и на лоб.
Ладонно-подошвенный. Обычно пациенты, у которых он появляется, заняты физическим трудом. Высыпания с плотными крупными чешуйками, возможны трещины на утолщенной коже.
Пустулезный. Тяжелая форма с признаками интоксикации – повышение температуры, воспалительные изменения формулы крови (увеличение числа лейкоцитов и СОЭ). Сыпь в виде мелких пузырьков на фоне покраснения и чешуек, сопровождается жжением и болезненными ощущениями, часто на ладонях и подошвах.
Артропатический. Кроме высыпаний, отмечаются боли в суставах (чаще в мелких), а также скованность и ограничение движений, отечность и деформация. Такая форма может заметно прогрессировать и приводить к инвалидизации.
Псориатическая эритродермия. Развивается резко, затрагивает сразу несколько областей. Отмечается выраженная краснота и отечность, множество чешуек, сливающиеся бляшки. Может подниматься температура, возникать боли в суставах.
Также могут страдать ногти1, на которых появляются различные дефекты в виде вдавлений, помутнения, борозд, утолщений. Они могут крошиться или ломаться.
Кроме форм, различают стадии заболевания1:
- Прогрессирующая. В это время болезнь развивается, появляется много новых элементов сыпи или они затрагивают очередной участок кожи. Узелки и пузырьки увеличиваются в размерах и сливаются в бляшки.
- Стационарная. Рост элементов и появление новых узелков прекращается.
- Регрессирующая. Замедлятся шелушение, сыпь постепенно уходит, бляшки становятся плоскими, на месте высыпаний остаются пятна, лишенные пигмента.
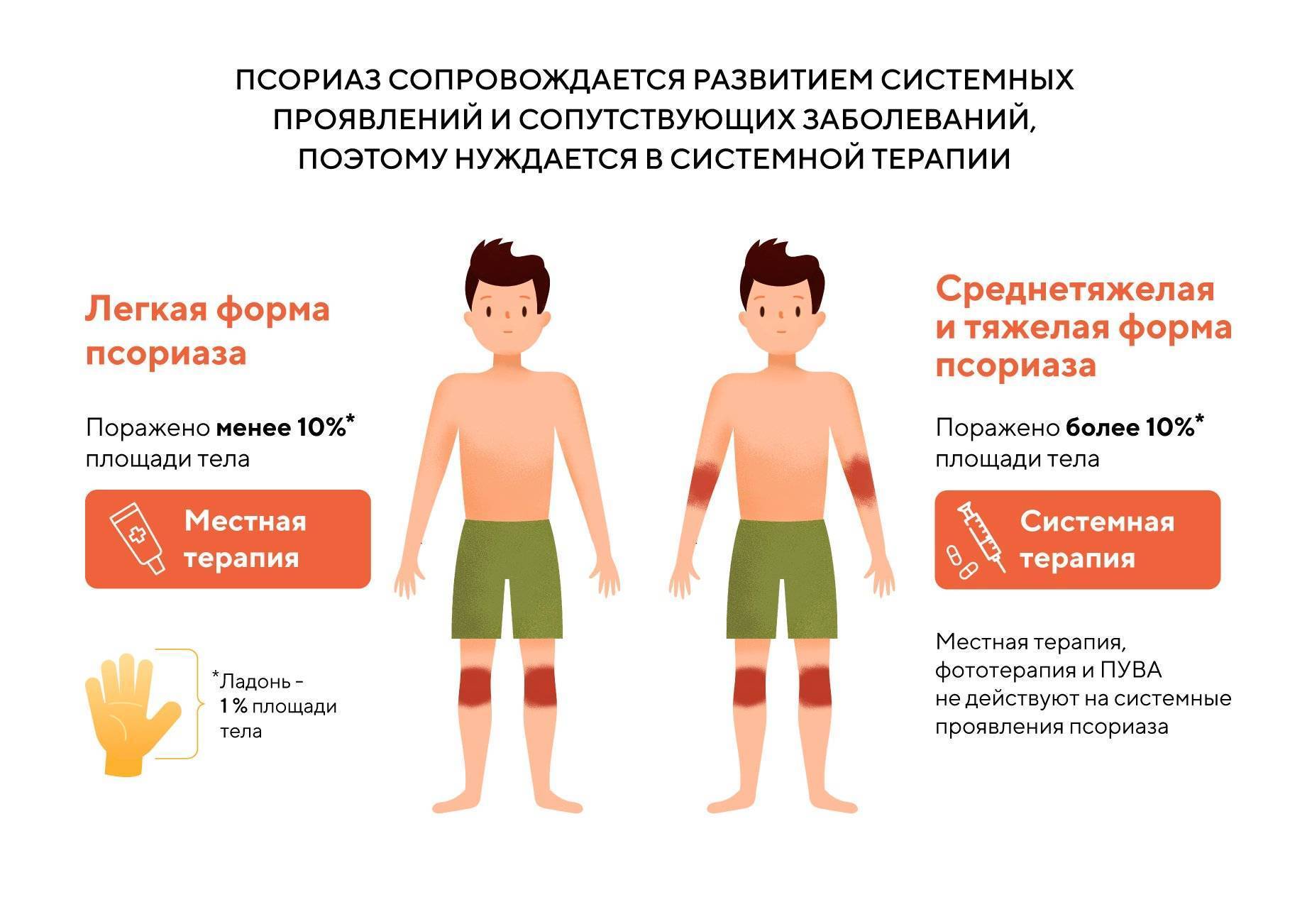
Болезнь при прогрессировании значительно сказывается на качестве жизни пациентов4. Оценивается такое влияние через дерматологический индекс качества жизни (ДИКЖ). Речь идет не только о физических, но и моральных страданиях. Особенно это касается таких форм, как артропатический псориаз и псориатическая эритродермия. Снижается социализация больных, они замыкаются на своей проблеме, периодически погружаются в депрессию, избегают близких отношений.
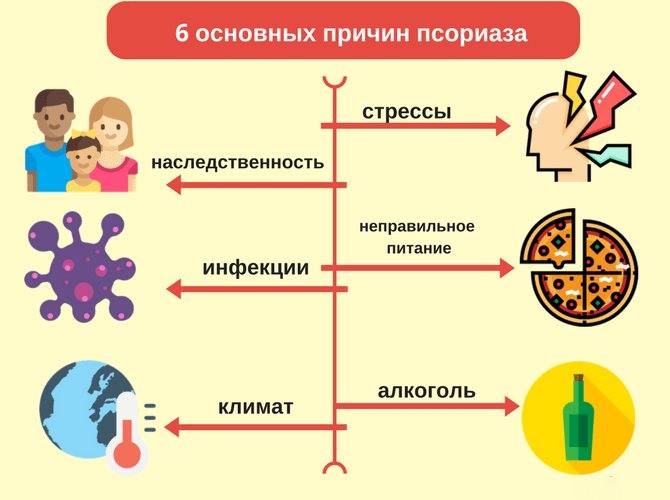
Причины возникновения псориаза
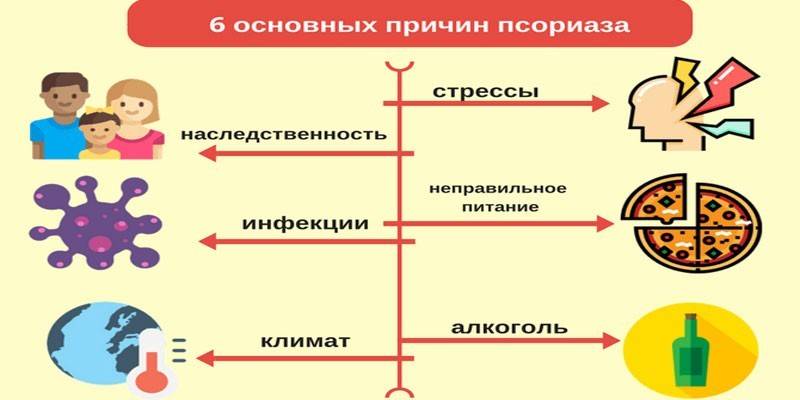
Псориаз – это хронический кожный воспалительный процесс, который современная медицина относит к аутоиммунным (связанным с аллергией на собственные ткани). Существует множество причин псориаза и факторов, предрасполагающих к развитию этого дерматоза, в связи с чем выдвинут ряд теорий его происхождения.
Аутоиммунная
Это основная теория, так как точно установлено, что иммунная система активно реагирует на некоторые виды воздействия на кожу. Кожные покровы людей, страдающих псориазом, очень чувствительны к механическим, физическим, химическим воздействиям. На такие воздействия реагируют не только клетки эпителия, но и вся иммунная система.
Нарушается клеточный иммунитет: соотношение между отдельными подвидами лимфоцитов, отвечающими за формирование нормального иммунного ответа. Так, при псориазе увеличивается число Т-лимфоцитов хелперов – помощников, регулирующих иммунитет, одновременно уменьшается число Т-лимфоцитов супрессоров, подавляющих чрезмерно сильную иммунную реакцию. Лимфоциты и некоторые другие клетки продуцируют цитокины – активные вещества, стимулирующие иммунный ответ. Страдает и гуморальный иммунитет, развивается дисбаланс антител (иммуноглобулинов) в сыворотке крови, появляются антитела к тканям организма больного.
Воспаление начинается на фоне активизации Т-лимфоцитов, но почему они активизируются, не установлено. В процессе исследования находится также вопрос о том, как подавить аутоиммунную реакцию, не навредив пациенту.
Обменная
Дисбаланс в обмене веществ оказывает значительное влияние на кожные покровы и иммунитет. У больных псориазом отмечается ускорение обмена веществ, появление большого количества токсичных свободных радикалов и других токсинов, поддерживающих воспалительную реакцию. Нарушается обмен веществ:
- белковый – ген предрасположенности CDSN стимулирует синтез белка корнеодесмосина, сенсибилизирующего (аллергизирующего) организм; снижается содержание в крови белков альбуминов и повышается содержание глобулинов; такое состояние называется диспротеинемией и еще более усиливает сенсибилизацию;
- жировой – в крови повышается содержание липидов и холестерина; употребление преимущественно растительной пищи и общее снижение калорийности суточного рациона способно снизить активность псориатического воспаления;
- углеводный – почти всегда нарушается;
- обмен витаминов и минералов – повышается содержание в коже витамина С, снижается содержание в крови витаминов С, А, В6, В12, железа, меди и цинка.
Инфекционная
Эта теория была актуальна вначале и в середине прошлого века. Возбудителями псориаза считали некоторые бактерии (стрептококки), грибы и вирусы. Эти теории не подтвердились. Но дерматологи отмечают, что любой острый инфекционный процесс или наличие постоянного очага инфекции способно провоцировать рецидивы. Особое место занимает вирусная теория. Последние исследования выявили влияние ретровирусов (РНК-содержащих вирусов – ВИЧ и др.) на генетический аппарат с формированием генов псориатической предрасположенности.
Генетическая
Предрасположенность к аутоиммунным реакциям передается по наследству. Если близкие человека страдают псориазом, то вероятность развития у него этой болезни многократно возрастает. Существуют гены предрасположенности к псориазу (локальные комплексы PSORS1 — PSORS9, особенно активен PSORS1, он содержит гены HLA-C, HLA-Cw6, CCHCR1 и CDSN, отвечающие за развитиеболезни). Гены оказывают воздействие на обмен веществ, иммунитет и развитие аутоиммунных процессов. Но наличие таких генов вовсе не гарантирует развитие болезни. Большое значение имеет воздействие провоцирующих факторов.
Нейрогенная
Затяжные стрессы, высокие нервно-психические нагрузки, нарушения со стороны вегетативной нервной системы (иннервирующей стенки кровеносных сосудов и внутренние органы) могут стать причиной развития псориаза, вызвав дисбаланс в эндокринной системе, нарушение обменных и иммунологических процессов.
Эндокринная
Эндокринные нарушения при псориазе встречаются часто и носят в основном роль провоцирующего фактора. Четкая связь между ними не доказана. Дерматологи отмечают, что у пациентов нередко выявляются нарушения функции щитовидной железы, надпочечников, гипофиза. Встречаются нарушения менструального цикла у женщин и половой функции у мужчин.
Виды псориаза у детей
Формы псориаза у детей практически ничем не отличаются от таковых у взрослых. Есть некоторые особенности, на которых мы коротко остановимся.
1. Бляшковидный.
Данный псориаз у детей встречается чаще всего. На коже появляются мелкие красноватые узелки, покрытые рыхлым чешуйчатым слоем. При удалении чешуек появляется глянцевая кровоточащая поверхность. Пораженные участки кожи ограничены от здоровой кожи.
2. Каплевидный.
Каплевидная форма псориаза характеризуется появлением большого количества маленьких красных точек, напоминающих каплю. Они возникают, как правило, после стрептококковой инфекции. Обычно элементы локализуются в области ног и рук, на волосистой части головы. Эта форма псориаза в детском возрасте встречается часто у подростков.
3. Пустулезный.
Пустулы при этой форме псориаза наполнены прозрачным экссудатом. Эта форма может быть самостоятельной, но может развиваться как осложнение и приобретать генерализованное течение. Протекает пустулезный псориаз у детей тяжело с приступами лихорадки. Чаще диагностируется у подростков, но, как правило, возникает в детском возрасте редко. Последствия сказываются на работе почек, сердца, нервной системы.
4. Артропатический.
Артропатический псориаз у детей встречается редко, для него характерна припухлость в области стоп и пальцев кисти, появление типичных пустул и бляшек.
5. Псориаз сгибательных поверхностей.
Гладкие папулы, слегка возвышающиеся над поверхностью кожи, у детей чаще всего появляются на внутренней части бедер и в области паха.
6. Эритродермический.
Для этой формы псориаза характерна болезненность и сильный зуд. Кожа полностью становится бордовой. Страдает весь организм. У ребенка выражена интоксикация, высокая лихорадка, головная боль. Если вовремя не начать лечение, то осложнения и последствия могут быть очень серьезными вплоть до летального исхода.
Какие особенности течения псориаза у детей в разных возрастных периодах?
У маленьких детей течение псориаза имеет свои особенности и появление псориатических элементов на нетипичных для взрослых местах, но после 3-х лет симптомы псориаза у детей не отличаются от взрослых.
1. Пеленочный псориаз у грудных детей.
У грудных детей псориаз напоминает опрелость. Мамы, обнаружив в паховых складках, в области ягодиц, гиперемию и мокнутие, начинают лечить опрелость, не придавая большого значения обнаруженным признакам. Такой псориаз называется пеленочным. Он обусловлен раздражением кожи калом и мочой. И отличить его от проявлений опрелости, действительно, бывает очень трудно. Папулы образуются из красных влажных пятен, они отечны из-за выраженного экссудата. Только грамотный врач в этом случае может поставить правильный диагноз. Родители же с отягощенным анамнезом (в семье уже есть псориаз) при появлении опрелости должны обязательно показать элементы педиатру.
2. Псориаз у детей от 1 года до 6 лет.
У детей старше года псориаз с паховых складок часто распространяется на половые органы. Возможно появление узелков на лице. У детей младше 6 лет бляшки соединяются и образуют большие сливные очаги разной формы. При расчесывании дети могут занести вторичную инфекцию, поэтому надо следить за ними, коротко стричь ногти и держать руки в чистоте.
3. Псориаз у детей младшего школьного возраста.
Псориатические элементы у детей в этом возрасте характеризуются наибольшей яркостью и сочностью. Они склонны соединяться в большие очаги и по сравнению с элементами взрослых больных – более влажные. Эта повышенная экссудация делает корки массивными, а чешуйки более толстыми.
4. Псориаз у подростков.
У подростков чаще диагностируется каплевидный тип псориаза, для него характерна симметричность и мельчайшие высыпания в форме капли. Эти высыпания имеют тенденцию сливаться и шелушиться. Иногда псориаз в этом возрасте путают с себорейным дерматитом.
Симптомы псориатического артрита
Признаки псориатического артрита зависят от характера его течения.
Первые признаки
Псориатический артрит начинается в среднем через 6 лет после появления изменений на кожных покровах. Но в последние годы все чаще ПсА предшествует кожным высыпаниям.
Заболевание обычно начинается с появления лихорадки, недомогания, покраснения и отека дистальных межфаланговых суставчиков пальцев рук и ног с развитием редискообразной деформации кончиков пальцев. Поражение сразу нескольких межфаланговых суставчиков пальца с вовлечением в процесс мягких тканей носит название дактилита (воспаления пальца). Палец опухает, приобретает красновато-синюшный цвет и внешне напоминает сосиску. Все это сопровождается сильными болями.
 Отек, покраснение сустава и лихорадка – первые признаки псориатического артрита
Отек, покраснение сустава и лихорадка – первые признаки псориатического артрита
Гораздо реже первые симптомы псориатического артрита появляются в одном-двух крупных суставах. Поражения асимметричные, чаще всего поражаются голеностопы, а затем воспаление поднимается как по лестнице с поражением колена. Характерна утренняя скованность движений, которая через некоторое время проходит. Реже происходит симметричное поражение крупных суставов, чаще всего, коленных – ревматоидоподобная форма.
При появлении первых симптомов псориатического артрита следует немедленно обращаться к врачу, чтобы как можно быстрее остановить прогрессирование заболевания.
Явные симптомы
К характерным признакам псориатического артрита относятся:
- дистальные поражения пальцев с одновременным поражением ногтей; развитие дактилитов с сосискообразными пальцами;
- асимметричное поражение 2 – 3 крупных суставов с формированием моно- и олигоартритов (поражений одного или нескольких суставов) и энтезитов (воспаления места прикрепления сухожилий); боли при псориатическом артрите усиливаются утром и уменьшаются после начала двигательной активности; особенно часто в патологический процесс вовлекаются суставы нижних конечностей (коленные, голеностопные); иногда воспаление распространяется на множественные сочленения;
- в процесс вовлекаются также суставы пояснично-крестцового отдела позвоночника и крестцово-подвздошные сочленения; это сопровождается болями и нарушениями движений: спина не разгибается;
- течение заболевания волнообразное: обострения чередуются с частичными (реже полными) ремиссиями; часто псориатический артрит обостряется на фоне прогрессирования кожных симптомов псориаза.
При появлении явных симптомов псориатического артрита еще не поздно обращаться за медицинской помощью: помочь пациенту можно в любом случае.
Опасные симптомы, рекомендации
К врачу нужно обращаться немедленно, если:
- воспаляется сразу множество суставов – признак генерализации процесса;
- появляются болевой синдром в пояснице – симптом псориатического артрита суставов позвоночника;
- появление суставных вывихов и подвывихов.
Эти симптомы псориатического артрита говорят о неблагоприятном течении заболевания и требуют немедленной медицинской помощи.
Шизофрения, шизотипическое расстройство, шизоаффективное расстройство у детей и подростков
Такие нозологические единицы, как шизофрения, шизотипическое и шизоаффективное расстройство объеденены в одну группу, так как имеют много одинаковых симптомов:
- Для шизоаффективных расстройств характерно наличие аффективных и шизофренических симптомов одновременно, приступы могут длиться несколько дней. В промежутках состояние пациента может рассцениваться как нормальное, близкое к выздоровлению. Изменения личности, наблюдающиеся при шизофрении, начинают проявляться после 3-5 приступа. Этиология заболевания до конца не выявлена, предполагается что данный вид расстройств представляет собой одну из разновидностей шизофрении.
- Шизотипическое расстройство сопровождается эксцентричным немного странным поведением, аномалиями эмоций и мышления. Подобные отклонения наблюдаются у пациентов, больных шизофренией. Но течение шитопического расстройства не соответствует основным стадиям шизофрении. Диагностировать данный вид расстройства довольно сложно, так как не выраженность симптомов делает его схожим с простым видом шизофрении, а также параноидальным личностным расстройством. В связи с этим шизотипическое расстройство часто называют латентной шизофренией.
- При шизофрении наблюдается прогрессирующее изменение личности, которое не поддается коррекции. У детей в раннем возрасте данный вид психического заболевания встречается редко, но диагностировать его возможно уже в 2-3 года. Первым признаком является угасание интереса у ребенка к играм, отсутствие реакции на ласку близких. Затем наступает период угасания психической активности и торможение развития психики. Склонность к шизофрении передается по наследству, но толчком к прогрессированию болезни может стать любая стрессовая ситуация.
Сущность болезни
Сущность болезни заключается в поражении всех оболочек сердца, но главным образом миокарда и эндокарда с возникновением деформации клапанного аппарата — порока сердца и последующим развитием сердечной недостаточности. Поражение других органов и систем при ревматизме имеет второстепенное значение и не определяет его тяжести и последующего прогноза.
Отмечено, что заболевшие ревматизмом незадолго до начала болезни перенесли ангину, обострение хронического тонзиллита, а в крови у них определялось повышенное количество стрептококкового антигена и противострептококковых антител. Такая связь с предшествующей стрептококковой инфекцией особенно выражена при остром течении ревматизма, сопровождающемся полиартритом.
В развитии ревматизма имеют значение генетическая предрасположенность (хорошо известно существование «ревматических семей») и социальные факторы (неудовлетворительные бытовые условия, недостаточное питание).
У больных ревматизмом имеется генетически обусловленный дефект иммунной системы и поэтому из организма недостаточно быстро элиминируются стрептококковые антигены и иммунные комплексы. Ткани таких больных обладают повышенной склонностью фиксировать эти антигены и комплексы. В ответ развивается воспаление на иммунной основе (по типу гиперчувствительности немедленного типа — ГНТ), при этом факторами, реализующими воспалительный процесс, являются лизосомные ферменты нейтрофилов, фагоцитирующих иммунные комплексы и разрушающихся при этом. Этот воспалительный процесс локализуется в соединительной ткани преимущественно сердечно-сосудистой системы и изменяет антигенные свойства ее и миокарда. В результате развиваются аутоиммунные процессы по типу гиперчувствительности замедленного типа (ГЗТ) и в крови больных обнаруживаются лимфоциты, реагирующие с сердечной тканью. Этим клеткам придают большое значение в происхождении органных поражений (прежде всего сердца). В крови выявляются также противомиокардиальные антитела, но они имеют меньшее значение в развитии поражения сердца.
Патологический процесс имеет аутоиммунный характер, поэтому заболевание течет волнообразно, обостряясь под влиянием инфекции или неспецифических факторов (переохлаждение, физическое напряжение, эмоциональный стресс и пр.) При поражении сердца воспалительный процесс распространяется на эндокард и миокард (эндомиокардит или ревмокардит), либо на все оболочки сердца (панкардит), либо поражает только миокард (при первой, реже при второй атаке). Морфологические изменения при ревматизме обнаруживаются прежде всего в миокарде, поэтому именно миокардит в ранние сроки определяет клиническую картину. Воспалительные изменения в эндокарде (вальвулит, бородавчатый эндокардит), поражение сухожильных нитей и фиброзного кольца выявляются в более поздние сроки атаки ревматизма — спустя 6 — 8 нед.
Наблюдается определенная закономерность поражения клапанов сердца: чаще всего поражается митральный клапан, затем аортальный и трехстворчатый. Клапан легочной артерии при ревматизме практически никогда не поражается.
Различные пороки сердца возникают в разные сроки после атаки ревматизма: недостаточность митрального клапана — спустя 6 мес. после начала атаки (недостаточность клапана аорты немного раньше), митральный стеноз — через 2 года после атаки; в еще более поздние сроки формируется стеноз устья аорты.
При ревматизме поражаются различные органы и системы, но клинически отчетливо проявляется поражение сердца; реже отмечается суставной синдром.
Острое течение — внезапное начало, яркая симптоматика, полисиндромность поражения и высокая степень активности патологического процесса. Лечение быстрое и эффективное.
Подострое течение — продолжительность атаки 3 — 6 мес, меньшая выраженность и динамика клинических симптомов. Умеренная активность патологического процесса. Эффект от лечения менее выражен.
Затяжное течение — длительность атаки более 6 мес, монотонное, преимущественно моносиндромное, с невысокой активностью патологического процесса.
Непрерывнорецидивирующее течение — волнообразное течение с четкими обострениями и неполными ремиссиями, полисиндромность, прогрессирующее поражение органов.
Латентное течение — по клиническим и лабораторно-инструментальным данным ревматизм не выявляется. О латентной форме говорят ретроспективно (после обнаружения сформированного порока сердца).
Почему возникает детский псориаз?
Самый главный вопрос, который волнует родителей: «Почему развивается псориаз у ребёнка?» Как было уже указано выше, заболевание передаётся по наследству. Причём встречаться псориаз может в каждом поколении. Ребёнок уже рождается с генетическим заболеванием, но оно, как правило, долгое время не проявляется.
Предрасполагающие факторы
Помимо дефектных генов, которые ребёнок унаследовал от родителей, существует ряд предрасполагающих факторов: инфекционные заболевания, аллергические реакции, синдром вторичного иммунодефицита.
Исследования показали, что инфекции, вызываемые бета-гемолитическим стрептококком группы А, являются основным предрасполагающим фактором к развитию псориаза.
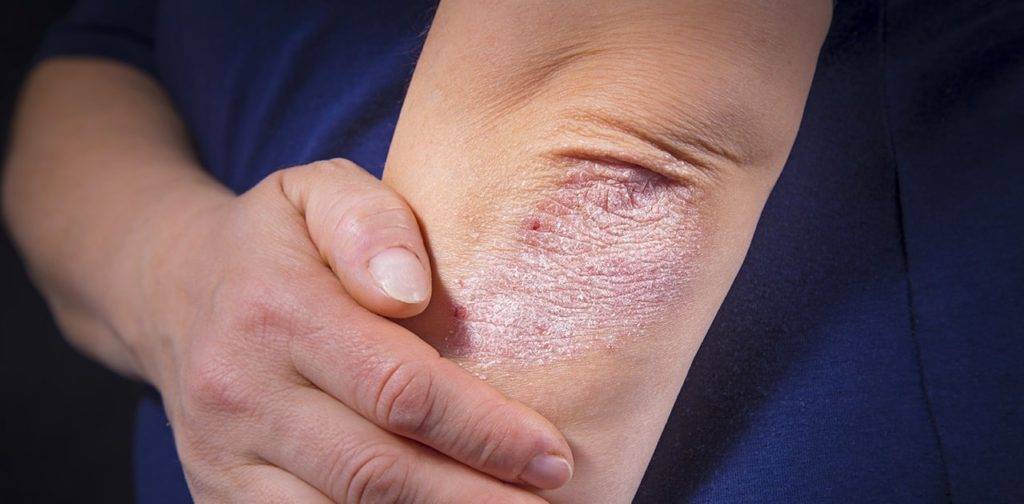
Провоцирующие факторы
Первые признаки псориаза у ребёнка можно обнаружить после воздействия неблагоприятных внешних факторов, которые провоцируют заболевание. Их существует огромное количество.
К экзогенным (действующим извне) причинам возникновения псориаза можно отнести: травмы, потёртости, ссадины, царапины, места уколов, татуировки, укусы домашних животных и насекомых. В общем, все внешние воздействия, которые так или иначе нарушают целостность кожного покрова.
В летний период наблюдается рост заболеваемости, так как термический солнечный ожог также провоцирует развитие псориаза. Различные кожные заболевания могут служить пусковым механизмом для данного недуга. К ним можно отнести: угревую болезнь, грибковое поражение кожи, лишай, герпес. Провоцировать псориаз могут и внутренние факторы. Например, после приёма некоторых лекарственных средств: глюкокортикостероиды, цитостатики.
Псориаз у детей составляет 4% в структуре всех дерматологических заболеваний.
Псориаз у детей: причины и лечение
Псориаз является одним из наиболее распространенных дерматологических заболеваний. И хотя его исследования ведутся на протяжении многих лет, точная причина появления болезни до сих пор не известна. Среди наиболее вероятных причин псориаза у детей стоит назвать следующее:
- Генетическая предрасположенность. Считается, что у людей, имеющих предпосылки к развитию псориаза, имеются определенные генные мутации. Аналогичные отклонения в большинстве случаев наблюдаются у одного из родителей или близких родственников ребенка. Однако было бы неправильно обвинять во всем наследственность, ведь вероятность псориаза у ребенку определяется не только генетической предрасположенностью.
- Перенесенные инфекционные и вирусные заболевания. Примерно в половине случаев первые проявления псориаза у детей становятся заметны именно после ОРВИ, ветрянки, ангины и пр.
- Слабые защитные силы организма. Так как иммунная система ребенка еще не до конца сформирована, любой стресс для иммунитета может вылиться в псориаз.
- Склонность организма к аллергическим реакциям. Если у ребенка имеется нетипичная реакция на тот или иной аллерген, велика вероятность развития псориаза в будущем.
- Стрессы. Серьезные переживания, вызванные проблемами в школе, разлукой с близким другом, смертью родного человека и так далее, могут стать пусковым механизмом для развития псориаза у ребенка. Также стоит отметить повышенную выработку и выброс в кровь адреналина и норадреналина, которые заметны во время стрессовых ситуаций и влияют на биохимические реакции организма.
- Сбои в работе органов эндокринной системы. Одна из предпосылок к развитию псориаза у детей – нарушение функционирования щитовидной железы, вызванное ее увеличением.
- Нарушение метаболизма. Течение псориаза зачастую сопровождается проблемами с углеводным и жировым обменом. Сложно сказать, является ли это причиной или же следствием болезни.
- Трение кожи, вызванное лишним весом, ношением тесной одежды и обуви, расчесами укусов насекомых. Если у ребенка имеются кожные складки, образованные жировыми отложениями, кожа между ними подвергается дополнительной нагрузке: из-за постоянного трения на ней образуются микротрещины, которые со временем воспаляются. Это же относится к ношению тесных воротничков и одежды из колючих материалов: ребенок чешет и трет кожу, тем самым травмируя ее.
Лечится ли псориаз у детей? К сожалению, это хроническое заболевание и полностью избавиться от него пока невозможно. Однако в силах родителей и самого ребенка постараться максимально уменьшить проявления болезни и увеличить периоды ремиссии. О том, как лечить псориаз у детей, будет рассказано ниже.