Первые признаки сахарного диабета у женщин
Особенность этого заболевания заключается в том, что внешние признаки могут не проявляться в течении нескольких лет после начала развития. Это приводит к тому, что патология успевает нанести значительный вред организму до того, как начато лечение
Женщинам важно уметь определять едва заметные сигналы бедствия организма.. Обращаться к врачу нужно обязательно, если вы обнаружили у себя следующие признаки:
Обращаться к врачу нужно обязательно, если вы обнаружили у себя следующие признаки:
- Снижение работоспособности и усталость. При этом такое состояние не проходит даже после полноценного отдыха.
- Приступы сонливости и вялости, регулярно наступающие после еды.
- Не проходящая сухость во рту. Это главный и практически первый признак повышенного сахара у женщин. Не можете утолить жажду, сколько бы ни выпили? Срочно нужно к врачу.
- Быстрая потеря массы тела, при котором вы постоянно ощущаете голод и можете есть довольно много.
- Зуд и гнойники на коже, ранки, происхождение которых вы не можете объяснить.
Симптомы и первые признаки
Болезнь у ребенка может развиться в любом возрасте. Существует два пиковых периода – 5-8 лет и половое созревание, когда усиленный рост и обмен веществ.
Первые признаки развития сахарного диабета у детей:
усиленное мочеиспускание (свыше 2 литров в день);
жажда и сухость во рту;
повышенный аппетит при резком снижении массы тела;
тяжелое протекание инфекционных заболеваний;
быстрая утомляемость без нагрузок;
рассеянное внимание;
повышенное содержание глюкозы крови (превышает 120 мг) в анализе;
быстрое снижение остроты зрения;
тошнота и рвота.
Родители могут заметить, что моча стала липкой, на нижнем белье остаются словно накрахмаленные пятна. Может наблюдаться сухость слизистых и эпидермиса – шелушение кожи на подошвах, ладонях. Среди симптомов сахарного диабета у детей раздражение в уголках рта («заеды»), стоматит. Появляются гнойнички, фурункулы, опрелости. У девочек развитие заболевания сопровождается вульвитами, у мальчиков – баланопоститами. Если заболевание впервые проявляется в период полового созревания девушки, это может спровоцировать нарушение менструального цикла.
У малышей сложно выявить симптоматику, поэтому обращают внимание на сопутствующие проявления. Для маленьких детей характерен ночной энурез, зуд, беспокойство, проблемы с пищеварением
При заболевании грудной ребенок жадно пьет молоко и воду. По причине сладкой липкой мочи пеленки жесткие. Такие признаки указывают на среднетяжелую и тяжелую форму развития патологии. При легкой форме заболевание диагностируют по анализу крови и мочи.
Лечение во время беременности
Терапия ГСД – задача сложная и комплексная. Препараты подбираются так, чтобы не нанести вред плоду. А лечение при необходимости может продолжаться и после родов.
Диета
Соблюдение особого режима питания – это первая ступенька на пути к избавлению от диабета беременных. Медикаментозное лечение ГСД не будет эффективным без соблюдения диеты
На что нужно обратить внимание:
Необходимо исключить быстрые углеводы (сладости, выпечку, белый хлеб, пирожные, фрукты), а также ограничить жиры,
Приемов пищи должно быть несколько, питаться следует каждые 2-3 часа,
Следует потреблять достаточно белка и сократить потребление продуктов с высоким содержанием крахмала (рис, хлеб, макаронные изделия, картофель, кукуруза),
Полезным будет увеличение потребления овощей и зелени, растительных масел и других продуктов, богатых ненасыщенными жирами,
Важно соблюдать баланс белков, углеводов и жиров, а также следить за калорийностью своего рациона.
Важно! Нельзя самостоятельно назначать себе диету! Она должна быть составлена специалистом с учетом потребностей будущей мамы и малыша. Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность
Занимайтесь не менее 150 минут в неделю, очень полезно плавание
Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность. Занимайтесь не менее 150 минут в неделю, очень полезно плавание.
Отслеживание содержания сахара в крови
Второй шаг в борьбе с ГСД – это ежесуточный контроль сахара в крови. Он нужен, чтобы понять, помогает ли диета.
Чтобы определять у себя глюкозу, не нужно ходить к врачу, для это существует специальный прибор – глюкометр (рис.3).
С его помощью больные с ГСД проверяют свои показатели глюкозы натощак и через 1-2 часа после еды каждый день в течение недели, занося полученные данные в журнал. Исходя из полученных результатов врач-эндокринолог решает, потребуется ли медикаментозное лечение, или ГСД уже взят под контроль с помощью ограничений в питании. Лекарства назначают, если одна треть или более результатов говорят о содержании глюкозы:
- натощак – более 5,3 ммоль/л,
- через час после еды – более 7,2-7,8 ммоль/л,
- через 2 часа после еды – более 6,5 ммоль/л.
Иногда врач также просит вести дневник артериального давления, массы тела и питания. Контролировать сахар также можно в моче, используя тест-полоски.
Важно! Уже появились приборы без иголки – ее заменяет датчик в виде пластыря, который наклеивают на кожу. Глюкометр считывает его показания в непрерывном режиме
Можно настроить прибор так, чтобы данные шли на мобильный телефон или сразу отправлялись врачу.
Медикаментозное лечение: инсулин
Для контроля уровня гликемии назначают сахароснижающие препараты:
- При неконтролируемой гликемии и наличии фетопатии в первую очередь применяют инсулин. Он безопасен для плода, дозу и режим введения устанавливает эндокринолог в индивидуальном порядке.
- В некоторых случаях для лучшего контроля гликемии устанавливают инсулиновую помпу.
- Применяют таблетированные сахароснижающие препараты строго по показаниям.
Во время лечения контроль сахара в крови не прерывают, все данные о дозах препаратов и содержании глюкозы в крови записывают, чтобы врач мог корректировать схему их приема.
Важно! Инсулин считают лучшим средством лечения ГСД. На сегодняшний день нет достаточно данных, чтобы судить об отложенных эффектах других сахароснижающих препаратов
Кто в группе риска
| Фактор риска | Последствия |
| Возраст матери — старше 40 лет | Крупный плод |
| Ожирение матери, или избыток массы тела | Многоводие |
| Гестационный диабет в анамнезе | Избыточная прибавка веса во время текущей беременности |
| Ранний или поздний гестозы в анамнезе | Врожденные пороки развития плода |
| Сахарный диабет у ближайших родственников | Выделение глюкозы с мочой |
| Выкидыши или мертворождения в анамнезе | |
| Заболевания и состояния, которые могут провоцировать развитие диабета (метаболический синдром, синдром поликистозных яичников, повышенное артериальное давление, высокий уровень холестерина) | |
| Многоплодная беременность |
Методы лабораторного выявления патологии
Протеинурия диагностируется по итогам лабораторного подтверждения количественного превышения допустимого порога присутствующего в моче белка. Методика отталкивается от его молекулярного веса, по которому оценивают фильтрующие параметры почечных мембран. Завышенное значение молекулярного веса протеинов сигнализирует о серьезном поражении почечной ткани с нарушением ее функциональной способности.
По лабораторному заключению присутствия белка и лейкоцитов в моче диагностируют воспалительный процесс, а сочетанное повышение концентрации протеинов и наличие эритроцитов указывает на травматическое повреждение тканей мочевыводящего тракта. Существует значительное разнообразие методик количественного и качественного определения белка в моче, использование конкретной из них устанавливает врач, в зависимости от индивидуальных параметров текущих показателей патологии.
Современная медицина позволяет лечить болезни мочеполовой системы оперативно и очень качественно. В клиниках используется множество методов обследований. Среди них и метод Бенс-Джонса, и метод определения продуктов расщепления белков, и индикаторная бумага, и унифицированный метод Брандберга-Робертса-Стольникова, а также Биуретовый метод и фотоэлектроколориметр.
Лечение
Консервативное
Если у пациента умеренные боли, его лечат амбулаторно. Госпитализация нужна в экстренных случаях: при сильных болевых приступах и опасных для жизни состояниях. В стационаре врачи используют наркотические анальгетики, снижают степень интоксикации организма, проводят хирургические манипуляции при необходимости.
Для лечения болезней гепатобилиарного тракта применяются следующие группы препаратов:
- Нестероидные противовоспалительные медикаменты. Они быстро купируют боль, снимают воспаление. С болевыми ощущениями, которые возникают из-за функциональных нарушений в органах ЖКТ, справляются спазмолитики. Функциональные расстройства не связаны с изменениями в клетках ― их нельзя обнаружить с помощью лабораторных анализов и аппаратной диагностики. Человек считается практически здоровым, но чувствует дискомфорт: ком в горле, затрудненное проглатывание пищи или синдром раздраженного кишечника ― изменения в двигательной активности толстой кишки без явных причин.
- Желчегонные препараты. Холекинетики повышают тонус желчного пузыря. Для большей эффективности их могут комбинировать с холеретиками, которые увеличивают концентрацию кислот, расслабляют гладкую мускулатуру желчных протоков, сфинктеров Люткенса и Одди. В результате усиливается отток желчи.
- Антибиотики. Их назначают, если обострившееся заболевание ЖКТ провоцирует развитие патогенных бактерий. К таким болезням относятся хронический холецистит и холангит.
- Интерфероны. Создают или усиливают противовирусный иммунитет, используются для лечения гепатитов. Гепатит C можно полностью вылечить с помощью ингибиторов протеаз.
- Гепатопротекторы. Стимулируют регенерацию гепатоцитов ― клеток паренхимы, которые составляют около 80% массы печени. Препараты защищают здоровые печеночные ткани, повышают их устойчивость к негативным факторам.
При хронических болезнях желчного пузыря пациентам прописывают минеральные воды, санаторное лечение. Доказана эффективность фитотерапии для органов ЖКТ и процессов пищеварения.
Физиотерапевтическое
В ходе ремиссии хронические заболевания гепатобилиарной системы можно лечить физиотерапевтическими методами:
- Рефлексотерапия ― воздействие на рефлексогенные точки пальцами, иглами, магнитными, электрическими и другими способами. Процедура направлена на запуск естественных процессов регенерации в органах желудочно-кишечного тракта. Терапия противопоказана при онкологии, острых инфекциях, сердечной недостаточности и пр.
- Электрофорез ― способ введения медикаментов через поры и кожные железы. На определенный участок живота накладывают прокладку с лекарством, защитный слой и электрод. После включения препарат проникает в эпидермис под действием постоянного тока.
- СМТ-терапия ― локальное воздействие на ткани переменным током, который повышает тонус желчевыводящих путей и кишечника, стимулирует регенерацию, препятствует дистрофии, улучшает кровообращение и пр. Центральная нервная система почти не адаптируется к такому влиянию, поэтому у процедуры высокая эффективность. СМТ-терапия вызывает у пациента легкое ощущение вибрации.
Хирургическое
Хирургическое лечение показано при желчнокаменной болезни, онкологии, циррозе печени. Камни удаляются малоинвазивными или оперативными методами:
- Литотрипсия. Разрушение камней внутри желчных протоков и удаление их остатков. Дробление выполняется механическим, лазерным или электрогидравлическим методом. Для процедуры используется эндоскоп.
- Лапароскопическая холецистэктомия. Удаление желчного пузыря через 3-4 прокола. Помимо инструментов в раны вводится углекислый газ, который улучшает видимость. На желчный пузырь ставят клипсу, затем его пересекают и извлекают.
- Лапаротомная холецистэктомия. Удаление желчного пузыря через широкий разрез. Хирурги используют этот метод при осложнениях желчнокаменной болезни, когда невозможно сделать лапароскопию. Через разрез длиной до 30 см клипируют сосуды и иссекают орган. На рану накладывают шов, устанавливают дренаж для постоянного выкачивания жидкостей.
При раке печени проводится гемигепатэктомия или лобэктомия. Это удаление определенных сегментов органа в зависимости от расположения опухоли. В крайних случаях возможна печеночная трансплантация.
Информация в статье приведена исключительно для ознакомления. При появлении первых тревожных симптомов не стоит откладывать визит к врачу.
Повышение значений
Важно! Интерпретация результатов всегда проводится комплексно. Поставить точный диагноз на основании только одного анализа невозможно.
- Гипертиреоз (повышение секреции гормонов щитовидной железы);
- Сахарный диабет, в т.ч. гестационный;
- Панкреатит в острой форме;
- Болезнь Иценко-Кушинга (перепроизводство адренокортикотропного гормона);
- Стероидный диабет (при синдроме Иценко-Кушинга и лечении глюкокортикостероидами);
- Острая почечная недостаточность;
- Сильные травматические повреждения, обширные ожоги;
- Инфаркт миокарда;
- Воздействие токсических веществ (отравление);
- Генетическая тубулопатия;
- Феохромоцитома (опухоль надпочечников, способная производить собственные гормоны);
- Акромегалия;
- Мышечное напряжение, судороги.
Почечная глюкозурия подтверждается при наличии следующих условий:
- нормальный пероральный тест на толерантность к глюкозе,
- нормальный плазменный уровень инсулина, свободных жирных кислот, гликозилированного гемоглобина,
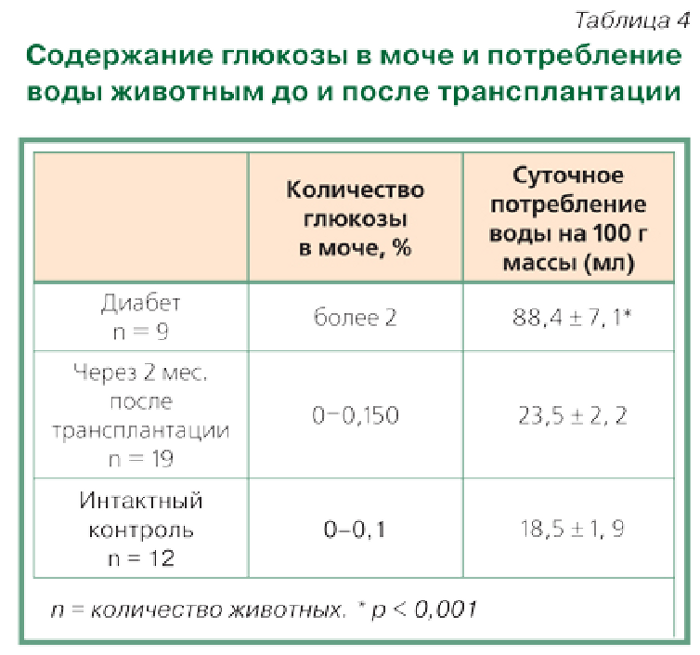
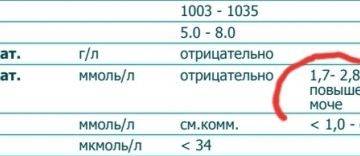
- относительно стабильные уровни глюкозы в моче (от 10 до 100 г/сут; за исключением беременности, когда она может увеличиваться).
Во время беременности на большом сроке (3 триместр) нередко наблюдаются нарушения в работе почек. Это связано с тем, что растущий плод «давит» на мочеточники, препятствуя нормальному оттоку мочи, что в лабораторных тестах отражается глюкозурией.
Увеличивается уровень сахара в моче и в случае приема некоторых лекарств: гормональных, седативных и снотворных препаратов, анальгетиков.
Сахар в моче может появиться по причине неграмотно составленного рациона или перенесенного стресса.
Последствия для ребенка и женщины
По причине высокой концентрации сахара при беременности у плода могут развиться неизлечимые пороки и аномалии.
Последствия глюкозурии для малыша, которые проявляются при отсутствии коррекции уровня сахара.
- Диабетическая фетопатия — ребенок рождается весом до 6 кг. Часто отмечается дистония плечиков плода, переломы ключицы при родах, на коже множество точечных кровоизлияний, из-за чего кожа приобретает бордовый оттенок. Порок вызывает дисфункции поджелудочной железы, печени, селезенки. А также нарушение работы сосудов, сердца, мозга, нервной системы, отсутствие или недоразвитие позвонков, копчика, бедренных костей, почек.
- Тяжелая асфиксия плода.
- Появление клинических синдромов гиперинсулизма или постнатальной гипогликемии.
- Развитие нарушений психического и неврологического характера.
- Особенно часто у новорожденных отмечается респираторный дистресс-синдром из-за недостатка сурфактанта в легких.
- Риск перинатальной смерти плода до 22 недели или новорожденного до 7 дней.
- Развитие паралича или пареза Дюшена-Эрба (патология периферической нервной системы).
- Проявление гипербилирубинемии, полицитемии и множество других аномалий.
Известны случаи, когда вследствие гликозурии у грудничков диагностировали врожденный диабет. Такие малыши с первых дней обречены, они будут пожизненно страдать инсулиновой зависимостью.
Повышенный сахар – причина развития различных дисфункций органов дыхания, а в 7% от всех случаев у ребенка диагностируют умственную отсталость.
Последствия для матери уже описаны. Многие пациентки приобретают сахарный диабет 2 типа.
Последствия могут быть для малыша и вас
Кто более всего подвержен развитию сахарного диабета при беременности?
Гестационный сахарный диабет при беременности развивается в случае генетической предрасположенности, реализуемой под влиянием ряда факторов риска, таких как:
– избыточный вес тела, ожирение с признаками метаболического синдрома;
– другие нарушения углеводного обмена;
– повышенный уровень сахара в моче;
– сахарный диабет второго типа у прямых родственников;
– возраст женщины старше 30 лет;
– артериальная гипертензия другие заболевания сердечно-сосудистой системы;
– тяжелые токсикозы и гестозы в анамнезе;
– гидрамнион, рождение предыдущего ребенка с избыточным весом (более 4,0 кг), мертворождение при предыдущих беременностях;
– врожденные пороки развития сердечно – сосудистой и нервной систем у предыдущих детей;
– хроническое невынашивание предыдущих беременностей, характеризующееся самопроизвольными абортами в первых двух триместрах;
– гестационный сахарный диабет при предыдущих беременностях.
Основные правила диеты
Рацион для беременной подбирает диетолог, учитывая предпочтения в еде и ее массу тела.
Основные рекомендации для диеты:
Уменьшить в рационе содержание сложных углеводов (картофель, макароны из твердых сортов пшеницы, кукуруза, бобовые). Манку и рис вовсе исключить.
Простые углеводы вообще убрать из питания. К ним относятся выпечка, сладости, сладкие напитки, сахар и мед, мороженое.
Добавить в рацион кисло-сладкие ягоды, овощи, зелень. Исключить отварную свёклу и морковь, виноград.
Добавить в питание больше белковой пищи: рыбу, морепродукты, яйца, твердый сыр, грибы, птицу.
Не есть жареную пищу и блюда во фритюре
Можно готовить на пару, варить, запекать.
Обратить внимание на жиры. Учитывать рекомендованные количества орехов и растительных масел
Употребление колбас, копченостей, масла сливочного ограничить.
Питание должно состоять из трех основных приемов, а также трех промежуточных.
Запрещается голодать и делать большие промежутки в питании.
Важно не исключать из еды полностью сложные углеводы. Так как их дефицит в организме компенсируется расщеплением жиров и белков
В результате в анализах мочи обнаруживаются кетоновые тела. Но при этом переизбыток углеводов спровоцирует повышение глюкозы. Поэтому так важен баланс в питании беременной.
Как самостоятельно измерять содержание глюкозы
Каждый день глюкометром проверяется уровень сахара в крови: натощак с утра, спустя час после каждого приема пищи, перед сном.
До измерения нужно просто помыть руки с мылом. Вытереть руки насухо и сделать прокол. Лучше прокалывать поверхность пальцев на руках сбоку. Не нужно сильно давить на палец, если кровь не идет. Перед проколом просто нужно растереть палец.
Физическая активность беременных
Беременным с диабетом подходят пешие прогулки (около 2,5 часа в неделю), плавание, аквааэробика, скандинавская ходьба, йога для беременных. Главное сильно не напрягать мышцы в области брюшного пресса.
Когда применяется инсулин
Когда диета не дает устойчивого контроля над концентрацией глюкозы и есть риск влияния на ребенка, применяют препараты инсулина.
Инсулин не вызывает привыкания.
Схема применения зависит от вида инсулина. Он может быть короткого или длительного действия.
- Препарат короткого действия устраняет резкий подъем уровня глюкозы после еды.
- Препарат длительного действия применяется от 1 до 2 раз в сутки в одинаковое время. Его применение не зависит от приема пищи.
Инъекции инсулина делаются подкожно при помощи шприц-ручек или инсулиновых шприцев. Рекомендуемые места для инъекций находятся на животе, ягодицах, наружной поверхности плеч, передней поверхности бедер.
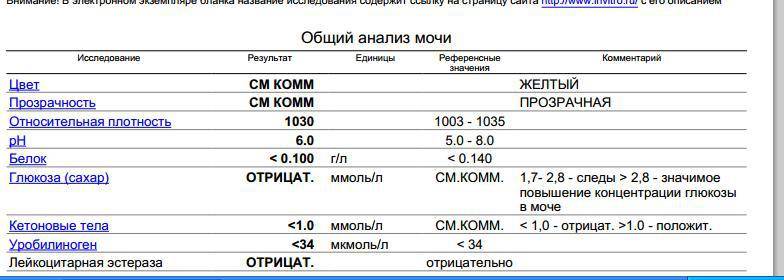
Анализы и их показатели
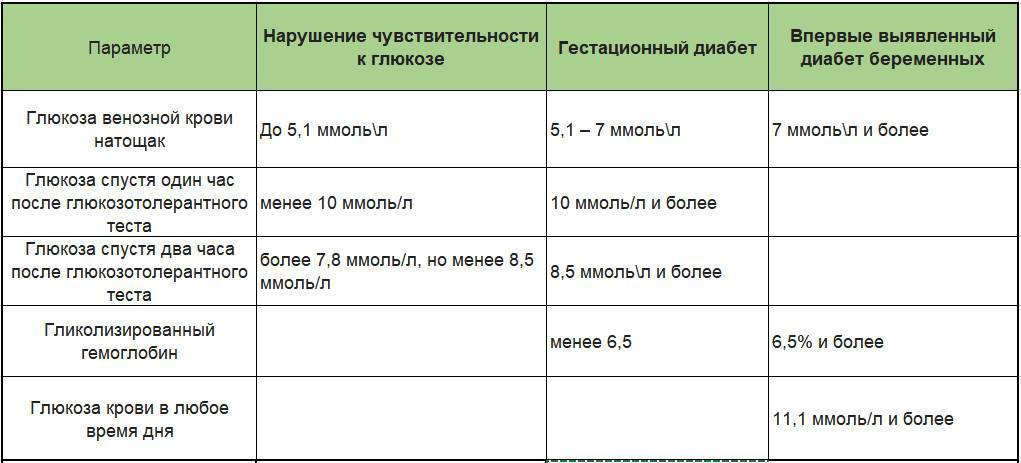
Обычно при постановке на учет, на сроке 10-13 недель, все женщины проходят скрининг здоровья, который должен выявить основные отклонения беременности, включая нарушения углеводного обмена. В рамках этого скрининга проводят исследование уровня гликированного гемоглобина, а также исследование глюкозы венозной плазмы натощак и в течение дня. Этот анализ позволяет определить, был ли сахарный диабет у женщины до беременности. Чтобы диагноз подтвердили, значение гликированного гемоглобина должно превышать 6,5%.
Между 24 и 28 неделями беременности женщинам, у которых никаких отклонений ранее обнаружено не было, делают повторный тест: на определение гестационного диабета (рис. 2). Называется этот анализ «глюкозотолерантный тест» и проводится по следующей схеме:
- Утром женщина сдает кровь на глюкозу натощак,
- Затем ей дают выпить концентрированный раствор глюкозы (75 г глюкозы),
- Через 1 и 2 часа после нагрузки (выпитого раствора) проводят повторное исследование крови.
Результаты теста считаются положительными, если обнаружен хотя бы один из перечисленных признаков:
- Уровень глюкозы натощак выше 5,1 ммоль/л,
- Уровень глюкозы через 1 час после нагрузки выше 10,0 ммоль/л,
- Уровень глюкозы через 2 часа после нагрузки выше 8,5 ммоль/л.
Важно! Для диагностики ГСД подходит ТОЛЬКО глюкозотолерантный тест. Тест на гликированный гемоглобин не применяют, так как это исследование часто дает ложноотрицательный результат
Кроме того, с его помощью нельзя отследить степень повышения глюкозы в крови после приема пищи.
Высокий сахар при беременности
Большинство врачей считает, что показатель глюкозы при беременности 6,9 – это еще не повод для беспокойства – в этой ситуации можно надеяться на нормализацию после родов. Однако если повышен сахар от 7,0 ммоль/л и более, то ставится диагноз «манифестный диабет». Это означает, что болезнь после рождения ребенка у женщины останется, а лечение нужно будет продолжать.
Причины
Возникает повышенный сахар в крови при беременности по нескольким причинам:
- Почкам работать приходиться в усиленном режиме, поэтому они иногда не успевают переработать повышенную дозу глюкозы.
- Дисбаланс гормонального фона тоже может спровоцировать повышенный сахар в крови при беременности.
- Большая нагрузка на поджелудочную железу провоцирует гестационный сахарный диабет, который в большинстве случаев проходит на 2-6 неделе после родов.
- Повышенный уровень глюкозы могут провоцировать заболевания эндокринной системы, болезни почек или печени до беременности.
Симптомы
Данное заболевание часто протекает в легкой форме. Однако некоторые симптомы должны насторожить беременную, после чего женщине нужно срочно обращаться к врачу. Среди них:
- проблемы со зрением;
- постоянная жажда;
- регулярно мучающий голод;
- повышенное кровяное давление;
- общая слабость, сонливость;
- частое, а иногда и неконтролируемое мочеиспускание.
Внешние проявления
Глюкозурия не является самостоятельным заболеванием, а считается только симптомом общих болезней. Однако ее появление так сильно влияет на организм человека, что можно заметить определенные внешние проявления данного состояния. К ним относятся:
1. Постоянное и очень сильное ощущение жажды;
2. Сильная сонливость, особенно в вечернее время;
3. Резкая потеря веса у пациента, не прикладывающего к этому никаких усилий;
4. Нарушения мочеиспускания (появление частых позывов, ложные позывы на мочеиспускание);
5. Появление зуда и сильного раздражения в области выхода мочеиспускательного канала;
6. Постоянное чувство усталости, апатичность;
7. Болезненность во время акта мочеиспускания;
8. Кожные проявления (сухость, зуд, покраснение).
Наличие данных симптомов является поводом для обращения к врачу-терапевту. Необходимо подробно рассказать ему все свои жалобы, описать время появления, выраженность каждого симптома. Имеет значение и связь признаков болезни с внешними факторами, например, симптомы обычно усиливаются при активных физических нагрузках и уменьшаются после приема пищи, особенно богатой углеводами. На основании жалоб пациента доктор сможет поставить предварительный диагноз и назначить дополнительные исследования. Например, болезни почек можно выявить при ультразвуковом обследовании, лабораторных анализах. Сахарный диабет обнаруживается при исследовании уровня сахара в крови пациента. У больного человека он будет значительно повышен.
Симптомы
Безошибочно определить содержание сахара в моче можно только в лабораторных условиях. Но заметить первые признаки заболевания женщина может и самостоятельно, для этого достаточно внимательно относиться к своему здоровью.
Симптомами почечной глюкозурии при беременности являются:
- повышенная жажда, постоянная сухость в полости рта;
- учащенное мочеиспускание;
- повышение артериального давления;
- необъяснимая усталость, сонливость;
- изменения веса, чаще в большую сторону;
- усиленный аппетит.
Возможно, эти симптомы не будут свидетельствовать именно о диабете, но их нельзя оставлять без внимания. Необходимо сообщить лечащему врачу о любых изменениях в своем самочувствии.
В чем его причина?
Сахарный диабет у беременных развивается из-за гормонального взрыва, связанного с вынашиванием ребенка. Поступающий в кровь гормональный коктейль (кортизол, хорионический гонадотропин, эстрогены и прогестерон) тормозит действие инсулина, который обязан обеспечивать поступление глюкозы из крови в клетки. Происходит это потому, что организм пытается сэкономить глюкозу для растущего плода и провоцирует «инсулиновую резистентность», когда клетки матери перестают реагировать на обычное количество инсулина. В ответ на возрастающее количество глюкозы в крови поджелудочная железа должна вырабатывать больше инсулина, но иногда она не справляется. Возникает гестационный диабет.
До 39% всех беременностей осложнены ГСД.
Диагностика и коррекция глюкозурии
Для подтверждения или опровержения диагноза гестационный диабет эндокринолог назначает анализ крови, который еще называют «сахарная кривая». Данный тест позволяет определить чувствительность организма к глюкозе, и предоставляет возможность не только узнать ее содержание в крови, но и оценить реакцию на сахарную нагрузку.
Процедура осуществляется после 24 недели беременности в несколько этапов. Проводится она сначала натощак, а потом спустя 2 часа после того, как женщина выпьет раствор глюкозы. Если концентрация сахара в крови будет нормальной, а в моче останется увеличенной, то, скорее всего, это патология углеводного обмена, а не гестационный диабет.
Если выявляется повышенное количество сахара, то потребуется лечение, и чем раньше его начать, тем меньше вероятности развития различных осложнений. Невзирая на то, что в зачастую высокий сахар в моче явление временное, игнорировать подобные признаки крайне опасно. Как правило, при гестационном диабете назначения лекарственных препаратов не понадобится.
Основу коррекции составляет не слишком строгая диета, позволяющая поддерживать сахар в организме в норме. Ее соблюдение подразумевает отказ женщины от чрезмерного потребления сахара, меда, различных сладостей и соли. Также следует придерживаться принципов раздельного питания, что значит избегать одновременное употребления пищи, содержащей жиры и углеводы.
 Правильно подобранное питание позволит привести уровень сахара к нормальным показателям
Правильно подобранное питание позволит привести уровень сахара к нормальным показателям
Кроме того, необходимо свести к минимуму в своем рационе блюда быстрого приготовления, кондитерские и хлебобулочные изделия, а также картофель. А наоборот, ввести в рацион больше фруктов и овощей, не содержащих крахмал и богатых клетчаткой. Помимо ограничений в питании, при повышении сахара следует увеличить физическую активность.
Прогулки пешком, плавание, посильные гимнастические упражнения – все это не только улучшит настроение и самочувствие беременной, но и укрепит ее здоровье, избавит от проблем со сном, кишечником, болей в пояснице, характерных для этого периода. Однако не всегда с глюкозурией можно справиться перечисленными способами, тогда эндокринолог прописывает специальные медпрепараты.
Обычно в подобных ситуациях назначаются инъекции инсулина. Не стоит опасаться медикаментозной терапии, поскольку, во-первых, данный гормон не способен проникать сквозь плацентарный барьер, во-вторых, после родов женский организм придет в норму, и дальнейший прием препарата станет не нужен.
Рекомендации. В любой ситуации, независимо от того, высокий или незначительно повышенный уровень глюкозы был обнаружен при беременности в ходе анализа мочи, женщина должна регулярно посещать эндокринолога. Даже через несколько месяцев после родов, когда состояние придет в норму, первое время необходимо тщательно следить за своим здоровьем, чтобы не пропустить начала возникновения истинного сахарного диабета.
Глюкозотолерантный тест и беременность
У 7% беременных может развиться гестационный диабет. Он может привести к усложнениям во время родов, а также спровоцировать появление диабета второго уровня у мамы в будущем.
Во втором триместре появляется инсулинорезистентность и повышается выработка инсулина. Для нормального развития плода необходимо следить за уровнем глюкозы. Своевременный тест поможет избежать многих усложнений и предотвратит возможные патологии в будущем.
Если девушка ранее рожала малыша весом более 4 килограммов, был мертворожденный или ребенок с диагнозом гетстационный сахарный диабет крайне важно сдать ГТТ при беременности. Также обязательно проводят тестирование
Анализы нужны при повышенной массе тела, малоподвижном образе.
Несмотря на то, что глюкозотолерантный тест является обязательным во втором триместре, есть определенные противопоказания. Это:
- диагностированный до 24 недели манифестный сахарный диабет;
- тошнота, рвота;
- вирусные и инфекционные заболевания;
- заболевания пищеварительной системы;
- ранний токсикоз.
Также, тестирование не проводят при принудительной госпитализации, которая связана с акушерскими рисками. Это может быть из-за угрозы потери ребенка или из-за проблем со здоровьем у матери. В этом случает анализы проводят после выписки, если позволяет время. Или же выбирают другой вариант тестирования на толерантность к глюкозе.
В некоторых случаях глюкозотолерантный тест проводят до 24 недели. Его делают если есть высокий риск гестационного диабета. После 28 недели беременности анализы на уровень сахара в крови не берут, так как длительное голодание может навредить плоду.
Глюкозотолерантный тест — совершенно безопасная процедура как для будущей мамы, так и для малыша. Результаты анализом помогут оценить уровень обмена углеводов и избежать неприятных последствий в развитии плода и самочувствии беременной.