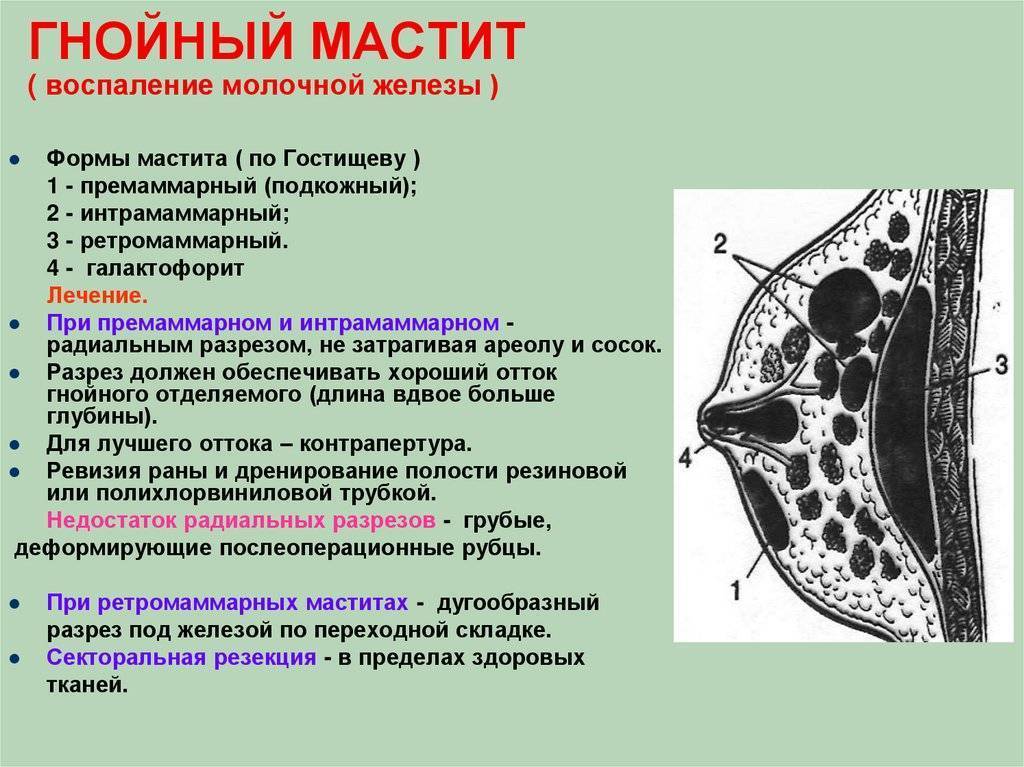
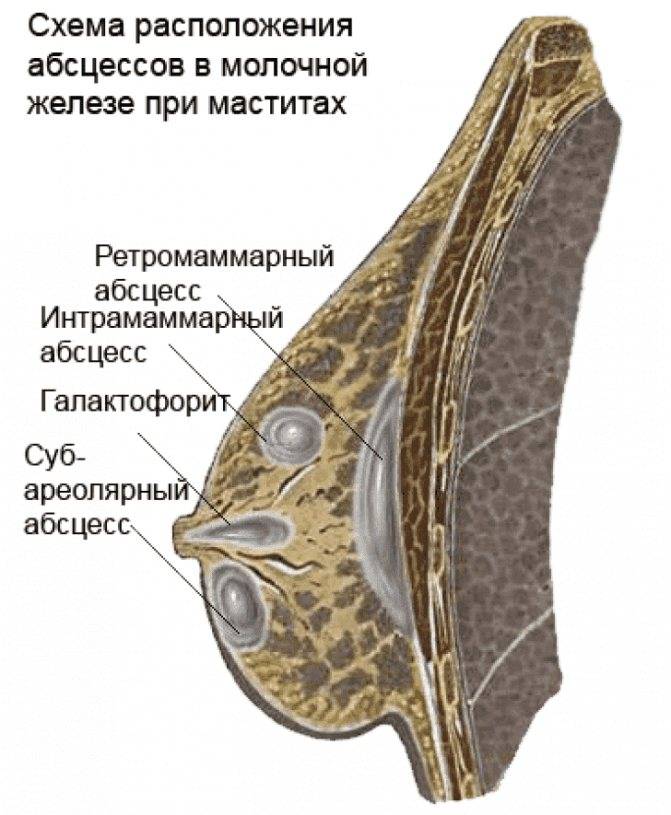
Когда и почему активизируется молочница
Факторы, которые способствуют активизации условно-патогенных грибов:
- Экзогенные факторы (окружающая среда), которые предполагают проникновение кандиды в организм. Это температуры, способствующие мацерации (распариванию) кожи и потоотделению и воздействие на кожные покровы химических веществ (щелочей, кислот, спиртов).
- Эндогенные факторы, снижающие сопротивляемость организма. Сюда относят нарушения обменных процессов, хронические инфекции, заболевания кровеносной системы, беременность и т.д. На первом году жизни детей подверженность грибам Candida зависит от активности некоторых ферментов сыворотки крови (фунгистазы) и лизоцима слюны.
Наиболее склонны к заболеванию кандидозом:
- беременные женщины;
- люди, болеющие сахарным диабетом или другими эндокринными заболеваниями;
- пациенты, употребляющие сильнодействующие и гормональные лекарства (кортикостероиды, оральные контрацептивы, антибиотики);
- люди с ослабленным иммунитетом и пониженной концентрацией в крови лейкоцитов (больные онкологическими заболеваниями, лейкемией или лейкозом, СПИДом).
Как правильно завершать сцеживание
Сцеживать молоко на этом этапе нужно только руками. Если использовать молокоотсос, молоко будет продолжать выделяться с прежней скоростью, так как это слишком похоже на ощущения при кормлении ребенка
Важно завершать сцеживание постепенно, особенно если вы делали это постоянно.
- Руками сдавливайте грудь и сцеживайте молоко, чтобы остановить боль в этой области, возникающую от давления молока. Чтобы не стимулировать его выработку, делайте это очень аккуратно.
- Сцеживайте не все молоко полностью, а лишь большую его часть, чтобы ощутить облегчение.
- Сначала день за днем сокращайте число сцеживаний, доводя его до двух с 12 часами между ними.
- В этот момент уменьшите время каждого сцеживания.
- Затем делайте только одно сцеживание в день, сократив его длительность.
- Если наступил момент, когда вам удается сцедить только несколько столовых ложек молока, можно окончательно остановить сцеживание.
- Теплый душ способствует сцеживанию, но, если принимать его постоянно, он может подействовать противоположным образом и стимулировать появление большего количества молока.
Как питаться маме, которая завершает кормление:
Сразу после завершения кормления не стоит включать в свой рацион все запрещенные продукты, в том числе сладкое, спиртное и жирное. Дело в том, что этот процесс сопровождается физиологической перестройкой — гормональными изменениями, которые являются стрессом для организма. Кроме того, вам по-прежнему необходимо восполнять запасы микро- и макроэлементов, потраченных во время кормления грудью.
Сколько будет длиться период перестройки:
Врачи считают, что организму требуется от 2 до 6 месяцев, чтобы снова войти в обычный ритм. Все это время по возможности стоит придерживаться примерно тех же рекомендаций в отношении питания и образа жизни, как и в период кормления грудью. Первым признаком того, что ваше тело входит в прежний ритм, станет восстановившийся менструальный цикл. Также стоит сдать общие анализы и проконсультироваться с гинекологом, чтобы подтвердить эту информацию.
Какой диеты следует придерживаться маме:
Стоит помнить, что как нездоровое питание и напитки, так и радикальные диеты для похудения вам одинаково противопоказаны. И то и другое является дополнительной нагрузкой для организма. Продолжайте употреблять в пищу максимально здоровую еду, дополните свой рацион полезным детским питанием и пейте побольше жидкости: несладких компотов, негазированной воды и свежих соков.
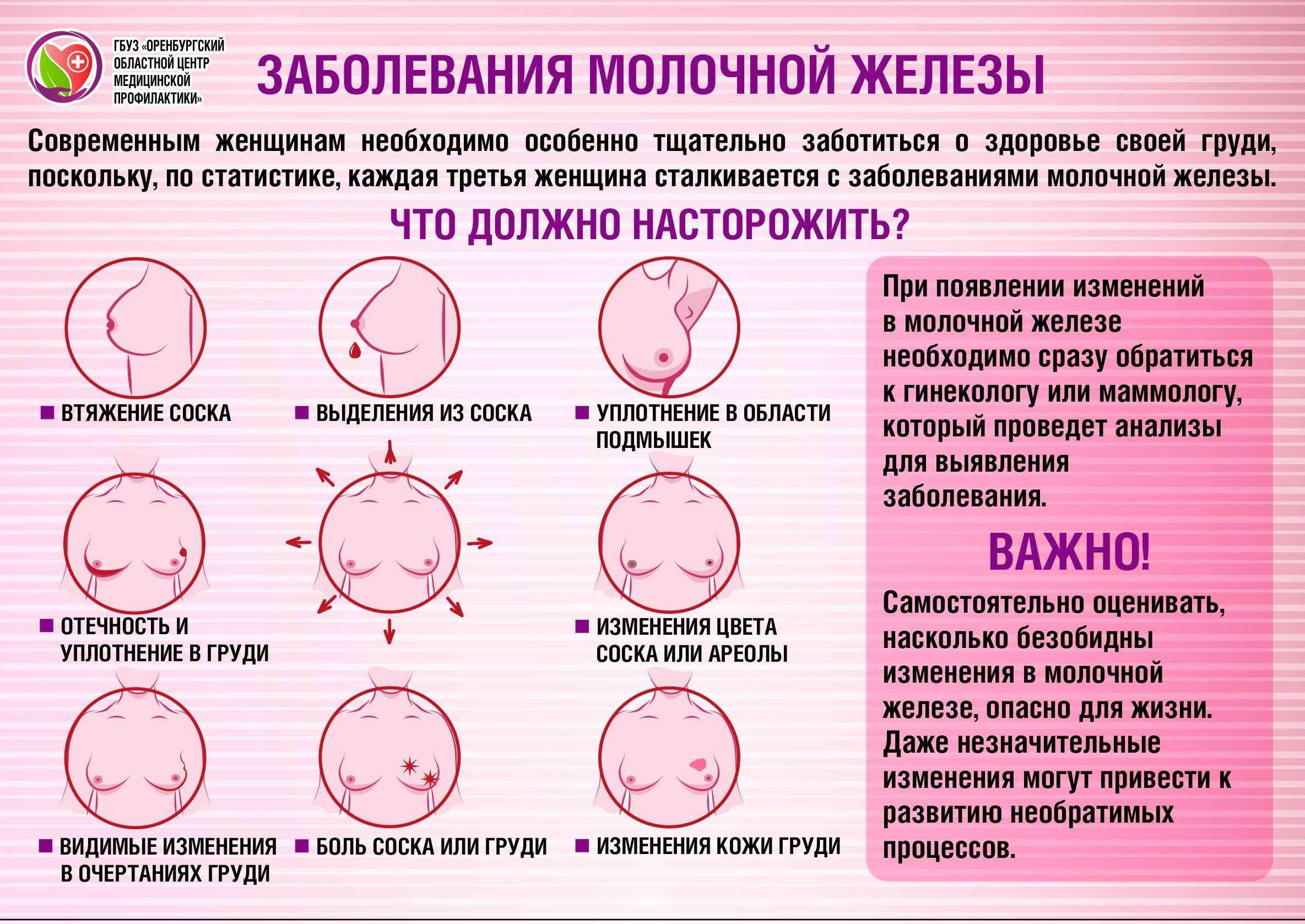
Определяем цвет
По цвету выделений врач способен легко определить заболевание, которое является причиной заболевания:
- Желтые. Выделения желтого цвета с кремовым оттенком (молозиво) выделяются после родов в первые дни. Если появляется желтоватый оттенок перед менструацией и сопровождается болью, то можно предполагать мастопатию.
- Гнойные. Появляются при развитии нарыва внутри протоков, наблюдаются при мастите. Опасными являются выделения кровянистого характера. Часто они свидетельствуют о злокачественном новообразовании.
- Белые. Появляются после приема противозачаточных средств и при опухоли гипофиза.
- Зеленые. Окраску темно-зеленого цвета придает гной, который выделяется при мастите.
- Коричневые. Возникают при образовании кисты или опухоли в молочной железе. Жидкость темного цвета выделяется при попадании в молочные протоки крови, когда повреждены капилляры.
- Прозрачные. Если появляются перед менструацией, то это является нормой.
- Кровяные. Это признак развития злокачественного новообразования или повреждения кровеносных сосудов.
- Черные. Наблюдаются при распаде злокачественного новообразования.
Объем выделяемой жидкости может быть незначительным или достаточно обильным, когда необходимо использовать прокладки для груди.
Лечение фиброаденомы молочной железы
Лечение фиброаденомы зависит от размера опухоли, ее расположения и периода жизни женщины. Опухоли размером до 1 см – если они мягкие, эластичные и не беспокоят – наблюдают длительное время и не требуют хирургического вмешательства, за исключением группы пациенток, планирующих беременность методом экстракорпорального оплодотворения (ЭКО).
Чтобы не пропустить изменения в размере и начало роста, план наблюдения устанавливается врачом индивидуально для каждой пациентки, но чаще таким женщинам необходимо 2 раза в год проходить УЗ-исследование и 1 раз в год маммографию. При малейших изменениях, особенно при увеличении размера, требуется тонкоигольная аспирационная биопсия (ТАБ) и дальнейшее удаление опухоли. Удалять опухоль в период планирования беременности естественным путем не обязательно.
В некоторых случаях повышение уровня эстрогенов во время беременности провоцируют неконтролируемый рост фиброаденом, в этом случае следует немедленно обратиться к специалисту, пройти необходимое диагностическое обследование и удалить образование под местной анестезией без вреда для матери и будущего малыша.
Во всех случаях немедленному оперативному лечению подлежит доброкачественная листовидная (филлоидная) опухоль, не говоря уже о пограничной и злокачественной, в связи с быстрым ростом опухоли и склонностью к рецидивированию.
Операция по удалению фиброаденомы молочной железы может быть двух видов: секторальная резекция (удаляют пораженные протоки и разросшуюся соединительную ткань) и энуклеация или вылущивание, когда удаляют образование вместе с его плотной капсулой.
В зависимости от размера фиброаденомы, количества узлов и общего состояния здоровья женщины используют местное обезболивание или внутривенный наркоз. В любом случае пациентка не чувствует боли. Длительность операции от 15 минут до 40 мин. После удаления накладывается косметический малозаметный шов.
В стационарных условиях под наблюдением врача потребуется находиться от 2-х часов до 1-х суток. Послеоперационный болевой синдром слабый, дополнительного лечения не требует. Снять швы можно через 7-10 дней, либо вообще не требуется (в зависимости от шовного материала). При разрезе учитываются эстетические требования, тонкий послеоперационный рубец располагается максимально незаметно.
Кроме хирургического, существуют и другие методы лечения:
- криотерапия;
- радиочастотная абляция.
- вакуумная аспирационная биопсия
Во всех случаях производится не разрез тканей, а прокол вблизи расположения опухоли. Вмешательство выполняется под контролем ультразвука, под местной анестезией к опухоли подводят зонд или биопсийную иглу и проводят манипуляцию.
При криотерапии ткань опухоли разрушают при помощи холода, под действием которого погибают клетки. При радиочастотном методе к опухоли подводится тонкий зонд, исходящая оттуда высокочастотная энергия уничтожает ненужные ткани. Отмершие клетки утилизируются иммунной системой. Образования постепенно уменьшаются и уходят в период от 6 месяцев до 1 года. При вакуумной аспирационной биопсии образование удаляется полностью из окружающих тканей. Биопсийная игла фрагментирует образование и отправляет материал в специальный резервуар, из которого после манипуляции полученная ткань направляется на гистологическое исследование.
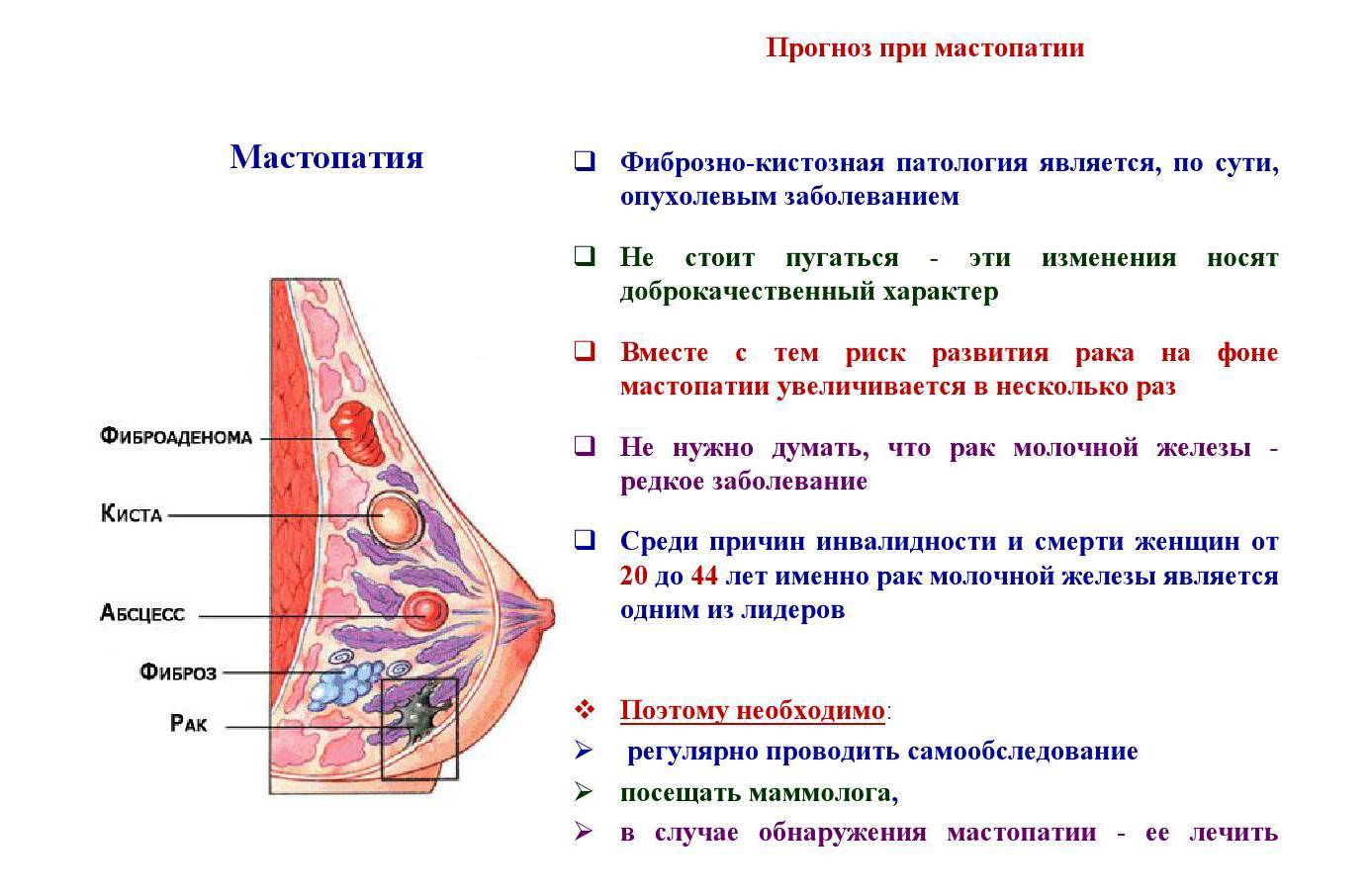
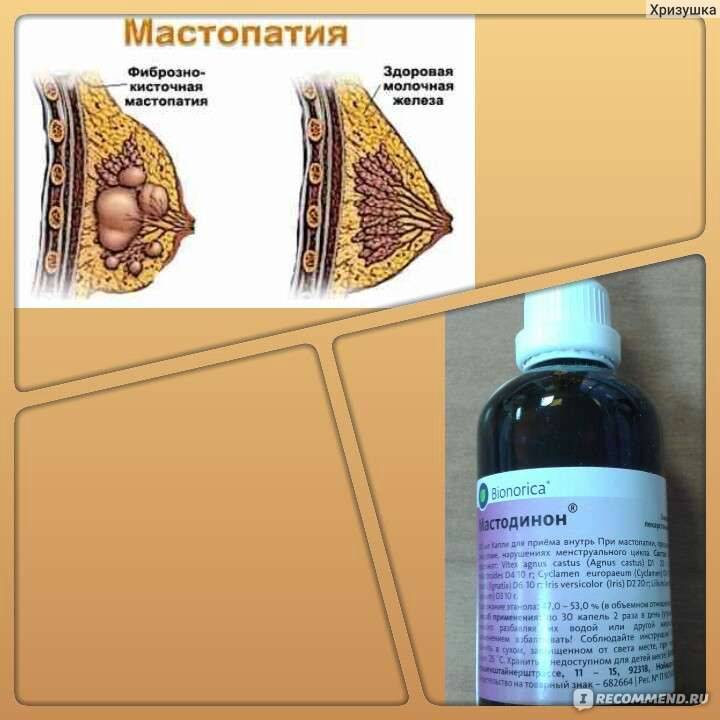
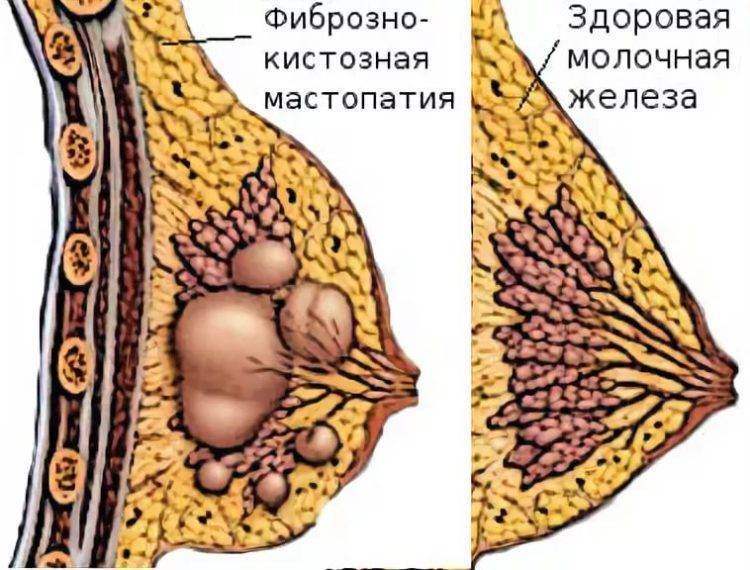
Мастопатия
В международной классификации болезней (МКБ) мастопатия кодируется как N60.1 и относится к доброкачественной дисплазии молочной железы.
Это означает, что мастопатия не является предком и не увеличивает риски по его возникновению.
Всемирная Организация Здравоохранения (ВОЗ, 1984г.) в Гистологической классификации опухолей (оценивает процесс под микроскопом) определяет мастопатию как дисгормональный гиперпластический процесс в молочной железе или фиброзно-кистозная болезнь (ФКБ), характеризующийся пролиферативными и регрессивными изменениями в ткани молочной железы с ненормальным соотношением эпителиального и соединительнотканного компонентов.
Профилактика
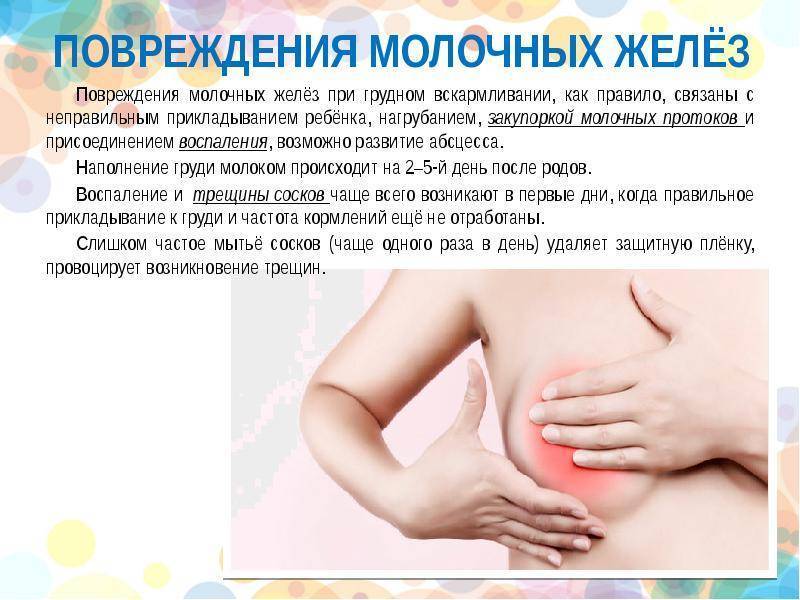
Шишка в груди при грудном вскармливании никогда не появляется просто так. Образованию уплотнений предшествуют либо неправильно организованный процесс кормления малыша, либо несоблюдение правил здорового образа жизни.
Поэтому профилактикой застоя в молочных протоках каждая мама должна заниматься с первых дней жизни малыша.
А именно:
- Кормить по требованию;
- Не отнимать от груди ребёнка раньше, чем он отстраниться сам;
- Обязательно кормить по ночам;
- Стараться больше спать и отдыхать. Если ребенок плохо спит, вы часто встаёте к нему ночью, смотрите интернет-курс Спокойный сон малыша от 0 до 6 месяцев>>>
- Избегать переохлаждения и стрессов.
Важно правильно подобрать бельё, отказаться от поролона и бюстгальтеров на косточках. Благо, выбор специальной одежды для кормления сегодня большой
Берегите себя, и кормите грудью с удовольствием!
- Послеродовая депрессия
- Как повысить жирность грудного молока?
- Температура у кормящей матери
Диагностика воспаления молочной железы
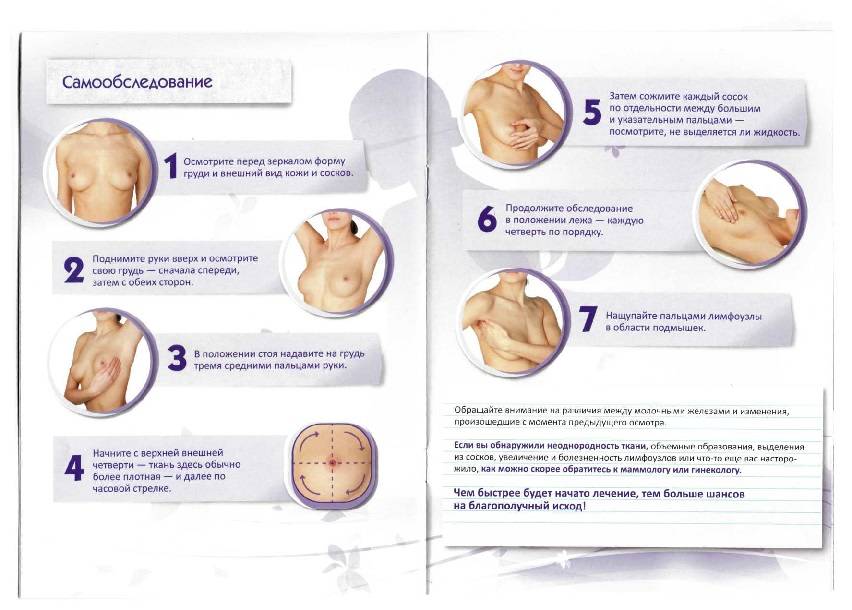
При появлении тревожных симптомов нужно в срочном порядке идти на прием к маммологу. Врач проводит осмотр, пальпацию, в большинстве случаев назначает дополнительные исследования
Это важно для исключения других болезней груди. Для точной диагностики используют УЗИ — ультразвуковое исследование молочных протоков
Это позволяет определить характер воспалительного процесса, его стадию, а также предотвратить вероятные осложнения. По результата УЗИ лечащий врач назначает определенные средства консервативной терапии.
При подозрении на абсцесс или злокачественные опухоли, проводят не только УЗИ, но маммографию, магнитно-резонансную томографию, а также делают биопсию для дальнейших исследований в лаборатории.
Что касается дифференциальной диагностике при мастите, нужно исключить опухоли груди, что не является простым заданием. Раковые состояния можно спутать с абсцессом. Проводится дифференциальная диагностика молочной железы с помощью ультразвукового исследования. Если у женщины в анамнезе есть кисты, работа врача становится проще.
Диагностика
При наличии у женщины характерных жалоб выполняется ряд диагностических исследований:
- Рентгенография груди. Маммография является скрининговым методом диагностики, который позволяет подтвердить наличие патологического очага в молочной железе. Дуктография — это рентгенконтрастное исследование, которое позволяет визуализировать систему протоков груди.
- Ультразвуковое исследование молочных желез. Помогает определить локализацию, форму и распространенность патологического уплотнения в тканях груди. Метод является безопасным и может выполняться беременным или кормящим женщинам.
- Биопсия груди. Гистологическое исследование уплотнения молочной железы помогает достоверно определить природу заболевания, отличить доброкачественную опухоль от злокачественной.
- Термография области груди — регистрация теплового излучения тканей. Метод основан на том, что активно делящиеся клетки злокачественных образований испускают больше энергии и выглядят на снимке более красными, чем окружающие здоровые ткани.
Для диагностики уплотнения и болевого синдрома в груди в обязательном плане проводится консультация онколога-маммолога. Могут привлекаться эндокринолог, гинеколог и другие специалисты.
Советы
При появлении первых симптомов, многие женщины начинают совершать ошибки, способные значительно усугубить ситуацию. Чтобы этого не произошло, необходимо соблюдать следующие рекомендации:
- При обнаружении первых симптомов мастита у кормящей матери, нельзя оказывать воздействие на грудь. Сильное сжатие или массаж, может способствовать увеличению отека.
- Необходимо исключить любые тепловые процедуры. Горячая ванна, долгое нахождение на солнце или компрессы, могут оказать пагубное влияние.
- Обнаружив мастит, необходимо прекратить кормление ребенка больной грудью и регулярно сцеживать молоко. При симптомах гнойного мастита, нужно прекратить кормление даже здоровой грудью, так как в ее молочной железе тоже могут находиться патогенные микроорганизмы. Продолжить вскармливание можно после курса лечения и сдачи соответствующих анализов.
- Категорически противопоказано заниматься самостоятельным лечением и применением народных средств. Такая тактика в подавляющем большинстве случаев приводит к осложнениям и запущенным формам заболевания.
- Нельзя откладывать посещение врача. Данная болезнь быстро прогрессирует, поэтому требуется быстрая диагностика и назначение адекватного лечения.
Руководствуясь этими советами, можно избежать тяжелых последствий и добиться скорейшего выздоровления.
Профилактика
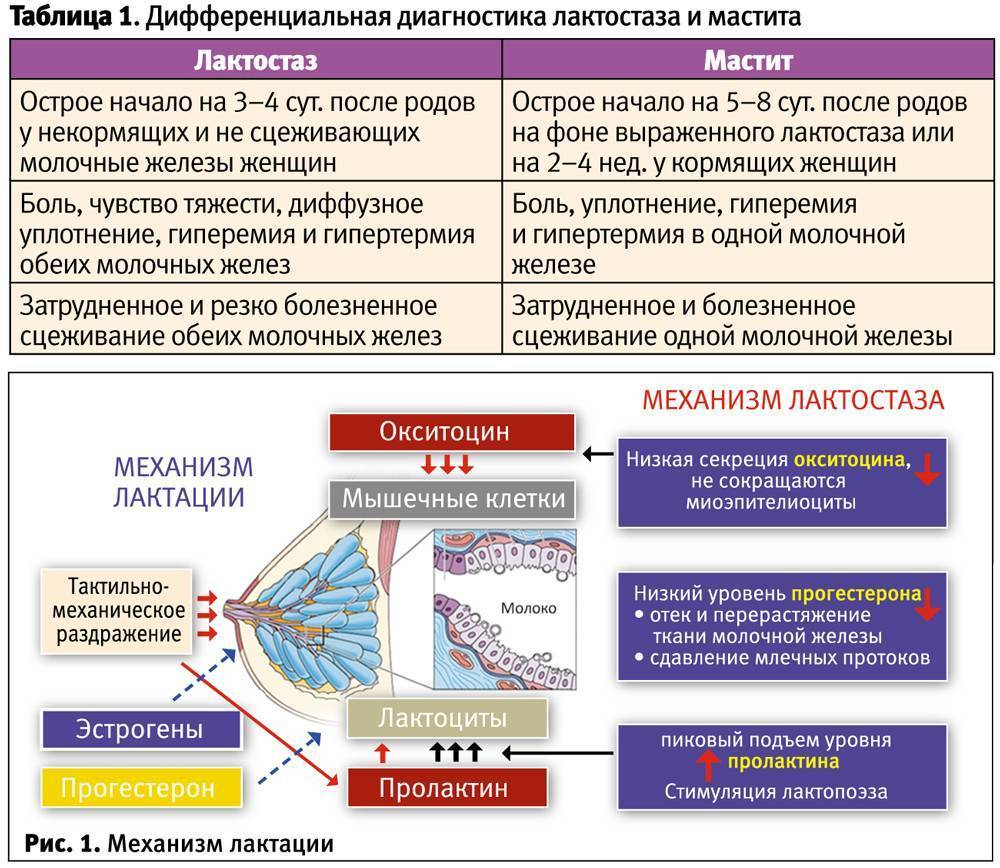
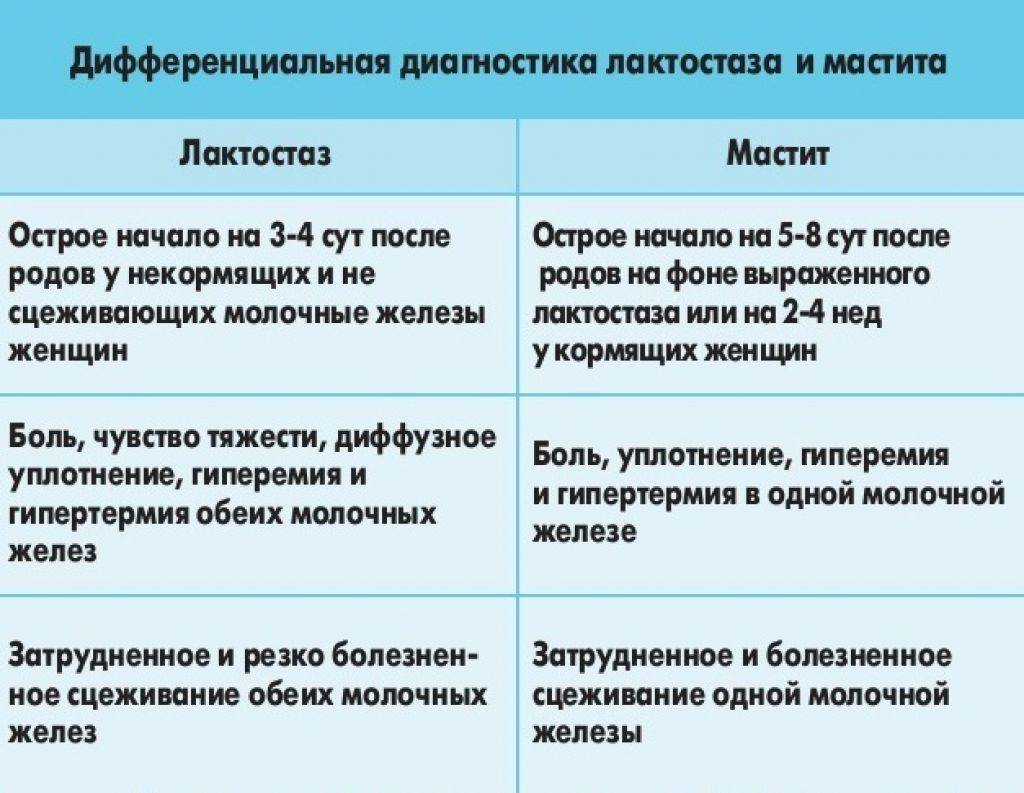
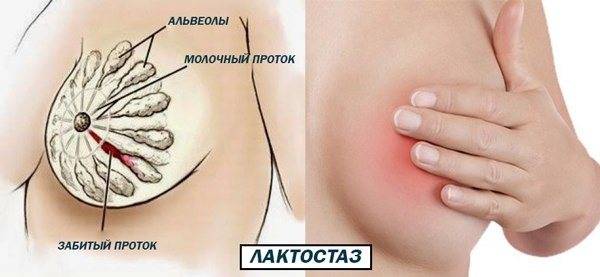
Мастит при грудном вскармливании возникает вследствие запущенного лактостаза
Поэтому меры предосторожности для этих заболеваний схожи. Женщина должна полностью опорожнять молочные железы
Если этого не делает ребёнок во время кормления, нужно пользоваться молокоотсосом или сцеживать молоко руками.
Если ребёнку достаточно молока из одной груди, в следующее кормление его прикладывают к нетронутой ранее молочной железе.
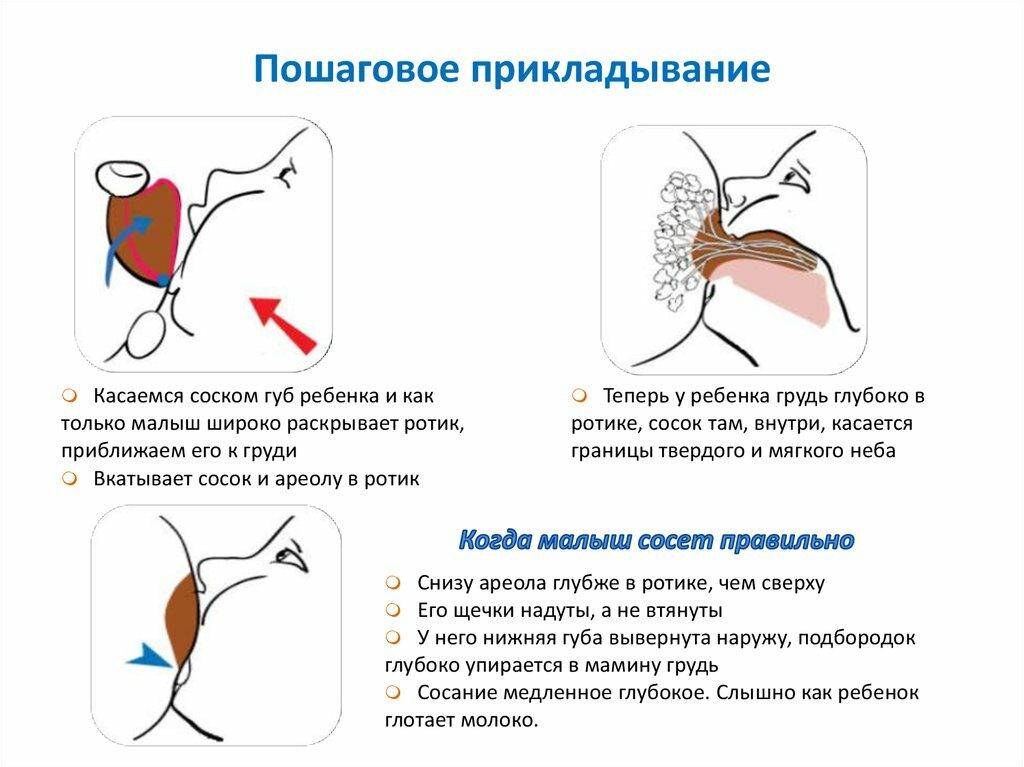
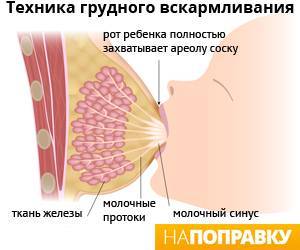
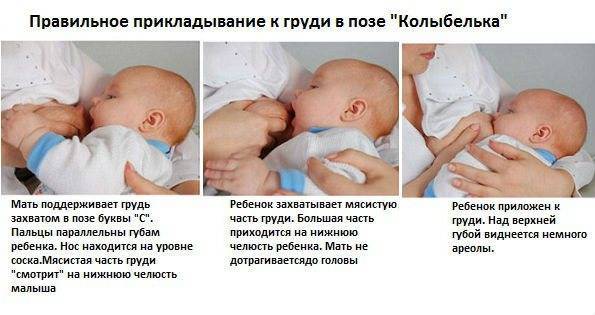
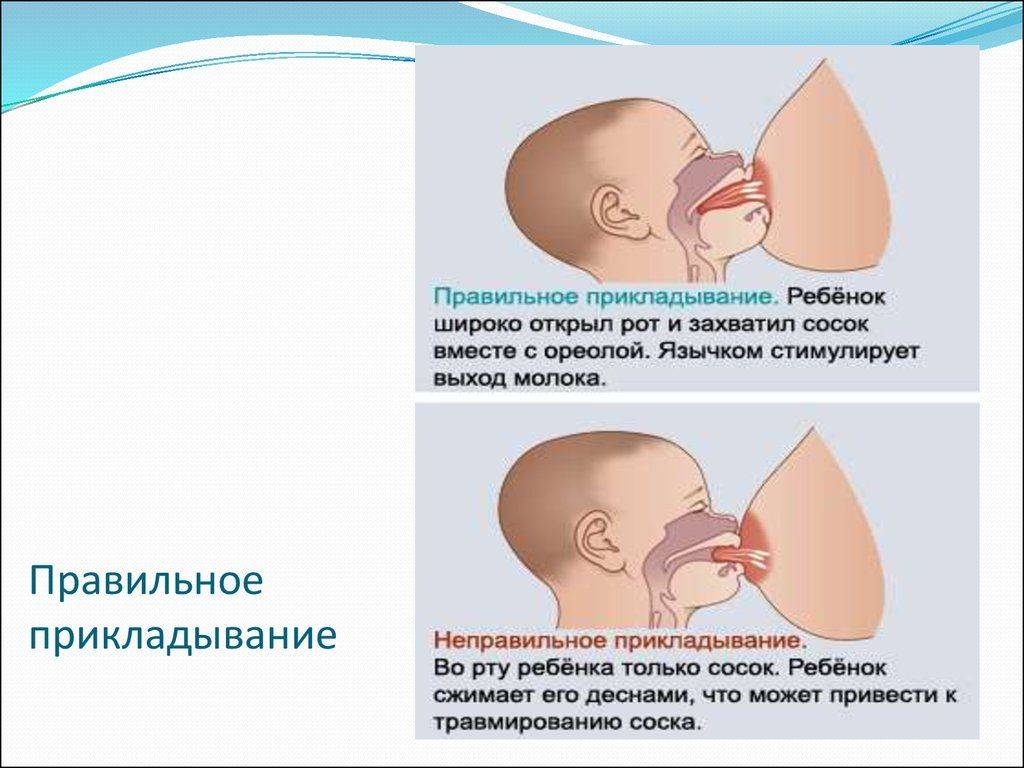
Обязательно соблюдать гигиену, давать малышу только чистую грудь, обязательно мыть руки. Ребёнок должен правильно захватывать сосок. Если этого не происходит, стоит обратиться к консультантам по грудному вскармливанию. Кроме того, не стоит давать ребёнку грудь для успокоения. Постоянное посасывание приводит к появлению трещин и воспалению сосков, что чревато развитием инфекции.
Во время не обнаруженная или невылеченная болезнь способна привести к развитию гнойного мастита. В этом случае потребуется оперативное вмешательство и сложная антибактериальная терапия, при которой дальнейшая лактация противопоказана.
Вопрос-Ответ
Женщины часто не знают, как проявляется мастит и поздно обращаются к врачу. Предлагаем не махать рукой на собственное здоровье, а задавать вопросы квалифицированным специалистам.
Как можно определить мастит самостоятельно? Можно ли справиться с ним народными методами?
Не стоит заниматься самолечением! Мастит – это запущенное состояние, которому предшествовал лактостаз. Дальнейшее промедление и отсутствие квалифицированной терапии способно привести к серьёзным осложнениям. Советуем немедленно обратиться к доктору.
Может ли развиться мастит у женщины старшего возраста, после менопаузы?
Такой вариант заболевания возможен, хотя и довольно редко. В первую очередь не стоит паниковать. Рекомендуем также без промедления обратиться к маммологу и получить назначение качественного лечения. Это поможет оперативно справиться с заболеванием, не доводя до развития осложнений.
Как инфекция попадает в молочную железу?
Инфекционное воспаление может развиться в следствии попадания патогенной микрофлоры через повреждения кожных покровов, соска или с кровотоком из других заражённых органов.
Почему возникает лактостаз?
Лактостаз возникает, когда грудь производит слишком много молока, либо затруднен его отток. Основные факторы риска:
- Молока вырабатывается много, а протоки молочных желез — молочные ходы — слишком узкие. Чаще всего такая ситуация возникает после первых родов.
- Мать не может нормально кормить ребенка грудью из-за того, что сосок имеет неправильную форму (втянут), на нем есть трещины.
- Чрезмерные физические нагрузки и стрессы. Эти факторы приводят к спазму молочных протоков.
- Травмы груди.
- Ситуация, когда грудь вырабатывает достаточно молока, но мама по каким-либо причинам (болезнь, работа) переходит на искусственное вскармливание.
- Ношение обтягивающего белья, привычка спать на животе.
- Слишком короткие и редкие кормления.
- Если грудь большая, сильно обвисает, отток молока из её нижней части может быть затруднен.
- Переохлаждение.
- Психологические причины.
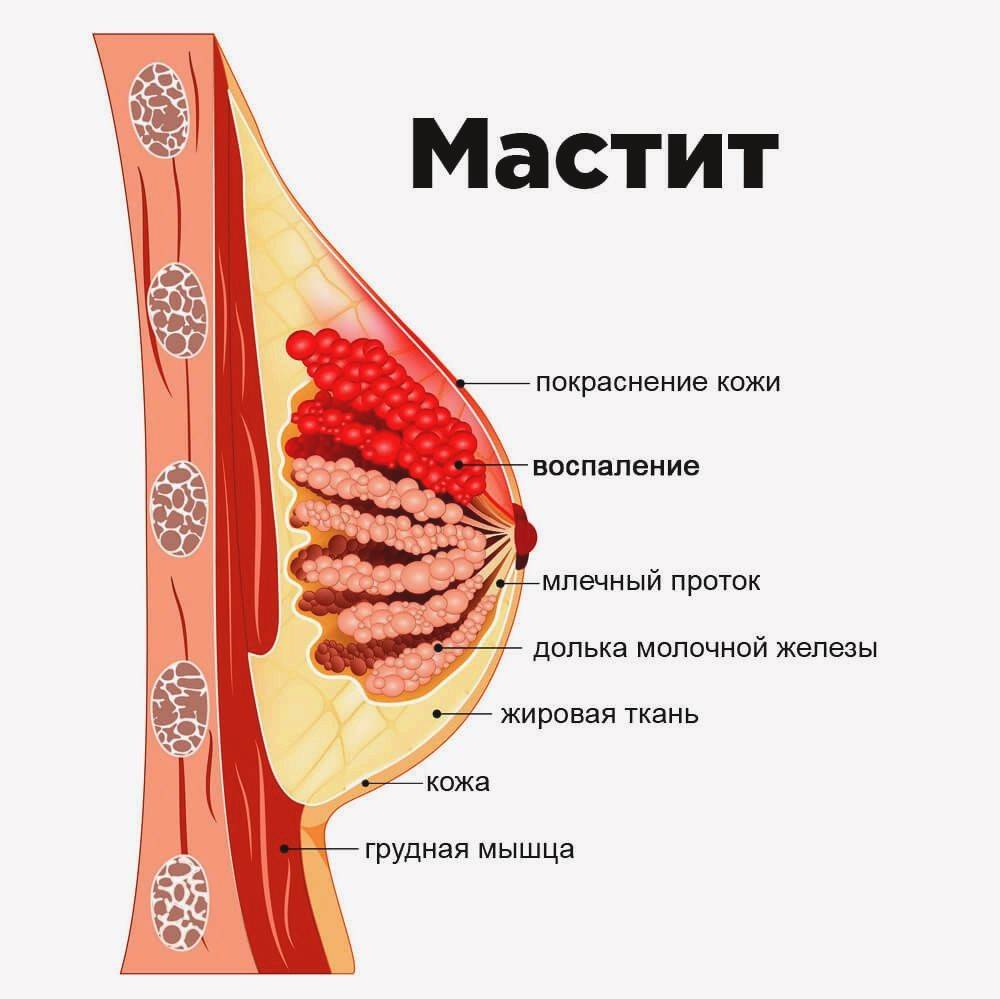
Мастит фото
Иногда гнойник сам прорывается в протоки и тогда гной вытекает через сосок. Если это не происходит – необходимо или делать разрез, или прокол – для удаления гноя.
Принцип разреза для удаления гноя был предложен в эру отсутствия антибиотиков.
Сегодня (под прикрытием антибиотиков, противовоспалительных и антигистаминных препаратов) можно удалять гной через проколы. При первой пункции удаляется гной, в который превратились погибшие ткани молочной железы. Но при этом удаляется только то, что погибло и сгнило. То, что не сгнило но погибло – осталось на стенках полости. Оно превратится в гной и будет удалено при следующей пункции (следующих пункциях). Когда полость очистится – при пункции мы получим скудное сукровичное отделяемое (светлое, прозрачное). После этого можно пункции прекратить.
Если пациентка продолжает курить или не корректирует свой диабет – следует ожидать повторения мастита.
Иногда после неоднократных маститов грудь деформируется, а в ней появляются уплотнения. Их можно удалить с выполнением пластики молочных желёз (подтяжка или мамморедукция). Если пациентка не бросила курить или не скорректировала диабет – это неперспективно (вероятности повторения мастита и плохого заживления – высоки).
Когда обратиться к врачу?
Если в груди есть образовавшееся уплотнение, обязательно надо обратиться к врачу. Хотя фиброаденома не представляет опасности, за ее состоянием необходимо регулярно наблюдать.
Если появляется новое уплотнение, которое выглядит по-другому или сопровождается другими признаками, такими как выделения из соска, следует обратиться к врачу. Эти симптомы могут указывать на рак груди.
Если женщина планирует беременность, рекомендуется удалить фиброаденому. Опухоль может расти в этот период под действием гормонов.
Фиброаденома также увеличивается во время грудного вскармливания. Если опухоль большая, то она может заблокировать молочные протоки, что приводит к дополнительным осложнениям.
Профилактика мастита
В 95 случаях из 100 мастит фиксируют у кормящих матерей. Именно потому профилактика этого заболевания очень важна. В период кормления грудью женщина должна следить за гигиеной молочных желез
Важно избежать их пересушивания. Утром женщина принимает душ, меняет бюстгальтер
Для гигиенических процедур нужно выбрать мыло с нейтральным содержанием рН, оно не сушит кожные покровы.
Рекомендованы для ежедневного применения впитывающие прокладки. Их помещают в бюстгальтер, менять прокладки нужно несколько раз в сутки. После приёма душа нужно нанести на кожу груди специальные увлажняющие средства, например Пурелан, который состоит из 100 % ланолина, Бепантен, масляный раствор витамина А.
Трещины сосков нужно лечить при помощи Видестима, облепихового натурального масла, бальзама Спасатель. В тяжёлых случаях применяют компрессы с линиментом синтомицина (синтомициновой мазью), фурацилиновой мазью или масляным раствором хлорофиллипта. После того, как вы покормили ребенка, на чистую кожу соска нужно нанести какое-либо из выше перечисленных средств. Не забудьте смыть лекарство перед кормлением малыша, чтобы препарат не попал ему в грудь.
Между кормлением малыша можно воспользоваться несколькими капельками грудного молока, которые нужно выдавить, растереть по соску и груди и дать впитаться. Подобная мера эффективно заживляет соски после появления на них трещин.
Мастит нужно лечить на острой стадии, чтобы избежать печальных последствий. Женщины, вступающие в климактический возраст, должны быть особенно внимательны к своему здоровью. У них часто находят хроническое воспаление желез. Среди профилактических мер для избежания мастита женщины должны минимум раз в год посещать гинеколога/маммолога.
Важно заботиться об иммунитете, лечить дисбаланс гормонов, правильно питаться, лечить инфекции в организме. Нужно избегать механическим травм груди
Если же такое случилось, обратитесь к врачу. Нужно своевременно лечить ссадины и царапины на кожи груди и то же самое на сосках. Необходимо беречь грудную железу от переохлаждения, а также перегревания. Не рекомендуется злоупотреблять соляриями, а также воздействием ультрафиолетовых лучей в летний период с целью получения загара.
Психология завершения грудного вскармливания
Для мамы окончание такого сближающего процесса, как кормление малыша грудью, оказывается большим стрессом. Это обусловлено и гормональными, и психологическими изменениями. Женщина испытывает перепады настроения, ей грустно, хочется плакать.
- Поговорите со специалистом по грудному вскармливанию и психологом: каждая ситуация индивидуальна, и вам нужно найти свой путь преодоления этого кризиса.
- Общайтесь с опытными мамами: сейчас вам нужна поддержка от людей, которые вас понимают.
- Уделяйте малышу больше времени, специально позаботьтесь о том, чтобы убрать подальше телефон и планшет. Для вашего ребенка это тоже большой стресс: вы поможете и себе, и ему, если будете больше общаться.
Причины
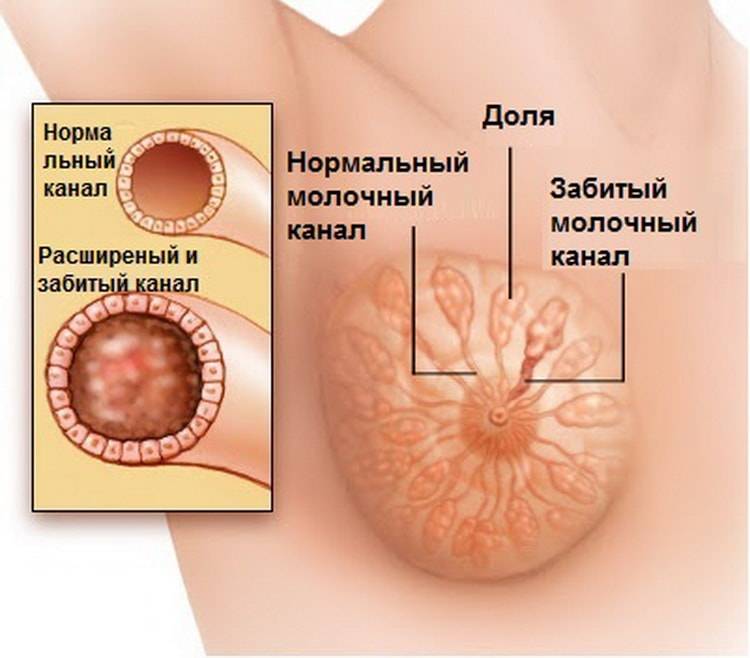
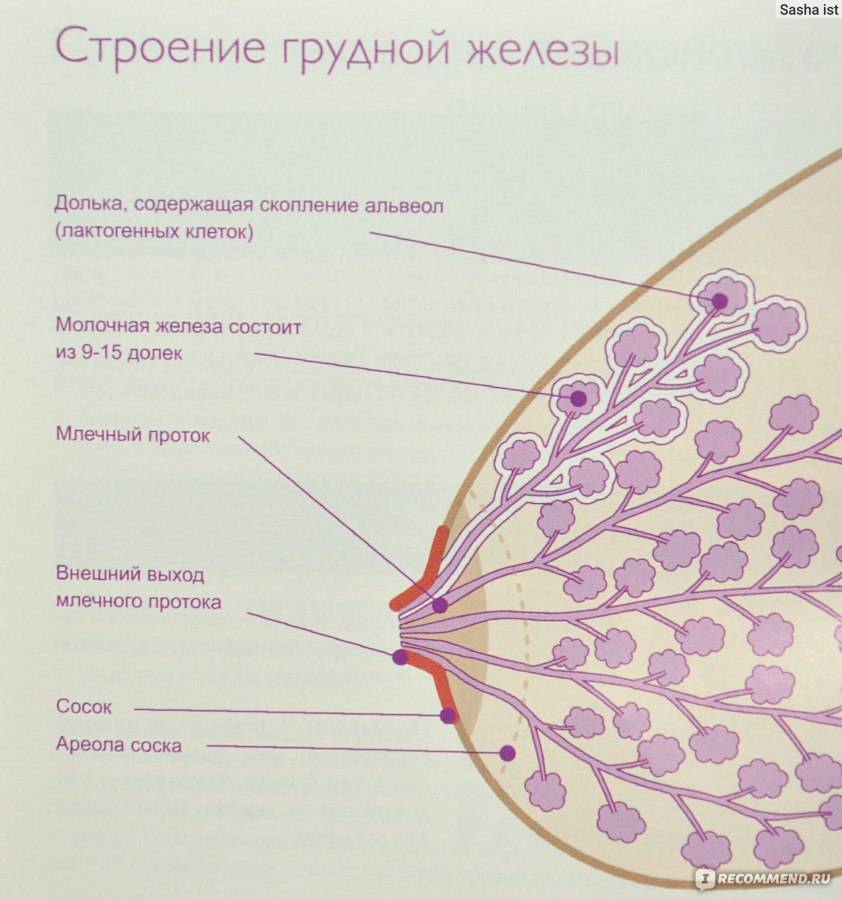
Неправильные действия мамы или особенности малыша приводят к возникновению уплотнения в грудных железах при кормлении. Причин, которые вызывают лактостаз достаточно много, но все они сводятся к тому, что из некоторых отделов груди молоко не выходит.
- неправильный режим кормления малыша,
- повышенная лактация, когда образуется слишком много молока, которое младенец не в состоянии съесть,
- ребенок сосет грудь не активно,
- введение прикорма, что значительно сокращает время нахождения ребенка у груди,
- неудобная поза в период ночного сна,
- закупорка молочного протока, которая возникает из-за трещин на сосках или очень жирного молока,
- неправильная поза при кормлении или поддержание груди рукой, при которых некоторые дольки молочной железы пережимаются и не опорожняются.
Грудь во время беременности: что именно начинает меняться
Бывает, что растет грудь в период беременности в первые недели довольно быстро, но случается и так, что размер ее становится больше постепенно. Зависят такие расхождения от того, каким первоначально был размер и, безусловно, от особенностей организма каждой отдельно взятой беременной женщины. В любом случае все женщины – разные и естественно то, как ведет себя организм, всегда индивидуально.
Узнаем, что еще характерно для женской груди во время беременности.
Цвет сосков: изменения
На раннем сроке ареолы и соски у женщины становятся более темными, увеличивается диаметр первых. Эти изменения важны, как подготовительный этап к появлению ребенка и вскармливанию. Специалисты уверяют, что благодаря потемневшему цвету ареол, младенцу проще искать источник питания. Также стоит отметить, что, кроме изменившегося диаметра и цвета, на ареолах можно наблюдать небольшие прыщики.
Боли в молочных железах, чувствительность
Боли, дискомфортные ощущения могут стать сопровождением всего периода беременности. Однако, именно боль в груди – один из признаков того, что женщина беременна, это проявление характерно для начала вынашивания малыша.
Так, железы нередко чешутся либо болят даже когда соски соприкасаются с нижним бельем. Отмечают при этом в груди будущие матери:
- покалывание;
- утяжеление;
- набухание.
Нередки и растяжки.
Венозная сетка, растяжки
Почему проявляются такие изменения? Это итог увеличения молочных желез в объеме и усиленного кровообращения в организме беременной. Если у женщины коллаген на достаточном уровне, растяжки ей могут и не грозить. Кроме того, если заняться уходом груди, делать это правильно, то растяжки, хотя и будут, но почти не заметны.
Соски: выделения из них
Самой первой пищей младенца является молозиво, благодаря которому необходимые полезные вещества он получает уже в первые минуты жизни. Молозиво способствует укреплению иммунитета новорожденного, обеспечивает необходимую защиту от негативного воздействия, которое несет окружающая среда.
Что представляет собой молозиво? Это клейкая, довольно густая масса, характерным цветом которой является желтый. Выделяется молозиво перед появлением, собственно, молока. Грудь на ранних сроках беременности также способна выделять капельки молозива – это свидетельство ее подготовки к:
- родам;
- последующему вскармливанию будущему малыша.
На данном этапе очень важна гигиена груди. Чтобы ее обеспечить, рекомендовано купить специальные вкладыши. Они предназначены для сосков и накладываются в бюстгальтер. Таким образом, обеспечивается чистота нижнего белья: молозиво не будет попадать на бюстгальтер