Как сохранить крепкое здоровье малыша

Новорожденный кажется таким крохотным и беспомощным, что хочется сделать все возможное, чтобы оградить его от любых опасностей и болезней. Следуйте нашим советам, и пусть ваши малыши растут здоровыми и крепкими.
Постарайтесь наладить грудное вскармливание
Мамино молоко — это лучшее средство для профилактики заболеваний у ребенка, волшебная формула, которую дала нам сама природа, чтобы защитить кроху. Ученые доказали, что малыши на грудном вскармливании не только менее подвержены вирусным заболеваниям, но также и в будущем реже страдают от различных аллергических реакций (согласно исследованию Американской академии аллергии, астмы и иммунологии за 2015 год). Если же грудное вскармливание по какой-то причине пришлось отменить, отнеситесь ответственно к выбору смеси — доверяйте лишь проверенным производителям.
Следите за своим рационом
Очень важно, чтобы грудное молоко не содержало никаких вредных компонентов, которые могут ослабить иммунитет малыша, вызвав аллергическую реакцию или даже отравление. Для этого следуйте рекомендациям специалистов, посвященным правильному питанию для мамы.. Исключите контакты с инфекцией
Исключите контакты с инфекцией
Перед тем как малыш появится в доме, желательно, чтобы все домочадцы посетили врача и прошли обследование на возможное наличие инфекций. Рекомендуется не только сдать анализы крови, но также сделать флюорографию — чтобы исключить подозрение на туберкулез. Это заболевание может протекать в скрытой форме, но для малыша оно представляет жизненную угрозу. В первые недели после родов, конечно, все родственники и друзья горят желанием увидеть малютку, но врачи все же советуют придерживаться карантина
Это важно не только для новорожденного, но и для мамы, которой сейчас требуется отдых. Принимая гостей, не стесняйтесь заранее спросить у них об их самочувствии и здоровье
Объясните, что это требование педиатров: люди, проходящие лечение от инфекционных заболеваний или же подозревающие наличие у себя вирусной инфекции, не должны оказываться в доме, где есть кроха.
Не перегревайте малыша
Старайтесь чаще проветривать помещение, не кутайте кроху.
- Оптимальная температура в детской комнате — 18 – 19 °С, и она точно не должна быть выше 22 °С;
- Потовые железы у ребенка развиты плохо, а обмен веществ идет очень активно. Даже при небольшой нехватке жидкости ему становится жарко, что приводит к дискомфорту, покраснению кожи, возникновению потницы. Поэтому при жаре рекомендуется допаивать малыша водой;
- Следите за тем, чтобы подгузник не приводил к перегреву ребенка, особенно в жару. Если кожа под ним красная — нужно помочь малышу охладиться и желательно на время избавиться от подгузника.
Если помещение не слишком холодное, оставляйте его на некоторое время полежать без подгузника и одежды. Бывайте на свежем воздухе. И не приучайте малютку к купанию в слишком горячей воде — выше 37 – 38 °С.
Следите за эмоциональным фоном
Журнал Parenting Science приводит исследования 2011 года, результаты которых говорят: чем меньше подвергался стрессу малыш в возрасте до года, тем ниже у него риск в будущем приобрести метаболический синдром (целую гамму расстройств, связанных с гормональным обменом и пищевыми нарушениями). И это далеко не единственное заболевание, которое вызвано чрезмерной выработкой маленьким организмом гормона стресса — кортизола. Также следует опасаться возникновения воспалительных, инфекционных процессов и даже снижения скорости развития умственных реакций (исследования Университета Британской Колумбии за 2011 год). Поэтому старайтесь по возможности поддерживать спокойную атмосферу в семье.
Давайте себе отдых
Связь мамы с малышом в первые полгода его жизни настолько крепка, что любые нарушения в вашем физическом или эмоциональном состоянии немедленно отражаются на поведении и самочувствии крохи. Поэтому отдых, забота о собственном здоровье — пусть даже в ущерб хозяйственным делам — это для вас необходимость. Не упускайте минутки поспать в течение дня, чтобы наверстать ночной недосып, не забывайте правильно питаться и пить много воды и свежих соков, уделяйте время любимому занятию и общению с подругами — хотя бы по телефону или через интернет.
Пусть ваша забота о малыше обеспечит его крепкое здоровье!
Список использованной литературы
- Аптулаева Т. Г. Первый год вместе. Важнейшая книга начинающей мамы. Москва: Издательство «Эксмо-Пресс», 2016 — 672 с.
- Конева Л. С. Мать и дитя. Большая энциклопедия. Минск: Издательство «Харвест», 2015. — 432 с.
- Аптулаева Т. Г. Я мама первый год. Книга о счастливом материнстве. Москва: Издательство «Эксмо», 2012. — 800 с.
- Комаровский Е. О. Начало жизни вашего ребенка. Москва: Издательство «Клуб 36`6», 2008 — 320 с.
Какие прививки рекомендованы для новорожденных

Родители малыша часто не уверены, надо ли делать прививки новорожденному. Информация ниже носит рекомендательный характер. Есть немало как сторонников, так и противников вакцинации. Официальная позиция российской медицины — прививки все же надо делать. Многих детей это оберегает от болезней, а другим позволяет перенести их легче и без осложнений. В то же время у прививок немало противопоказаний. Мы рекомендуем заранее изучить информацию по теме, проконсультировавшись с педиатром, а затем принять собственное решение, предупредив о нем врачей в роддоме и поликлинике. Вот как выглядит график прививок для малыша до 1 месяца:
- Первую прививку новорожденному делают, когда ему исполняется 12 часов, — от гепатита В;
- С 3-го по 7-й день ребенка прививают от туберкулеза;
- Когда малышу исполняется месяц, проводят вторую вакцинацию от гепатита В, но ее можно и отложить до 3 месяцев.
Что такое физиологическая потеря веса
Молодые мамы должны иметь в виду, что детки при выписке из роддома имеют меньший вес, чем при рождении. Это происходит из-за так называемой физиологической потери веса, которая случается при отсыхании пуповины, потере воды через легкие и кожу, налаживании кормления и т. д.
Как правило, максимальная потеря веса у новорожденных наблюдается на 3 – 5-м дне жизни и в норме составляет не более 6 – 10 % от первоначального веса.
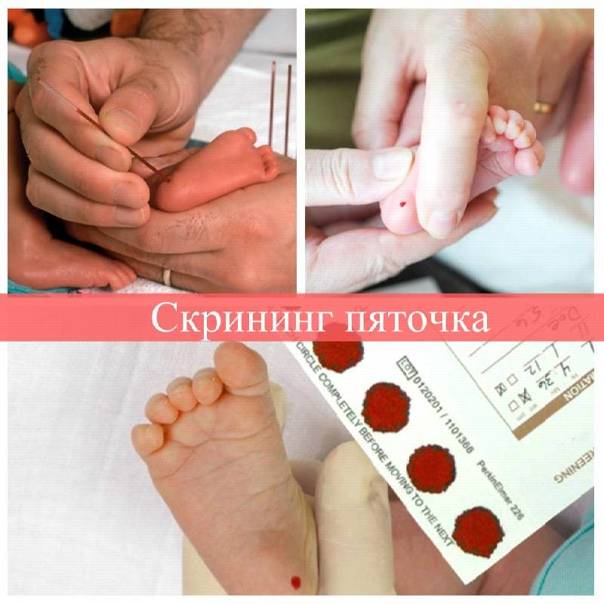
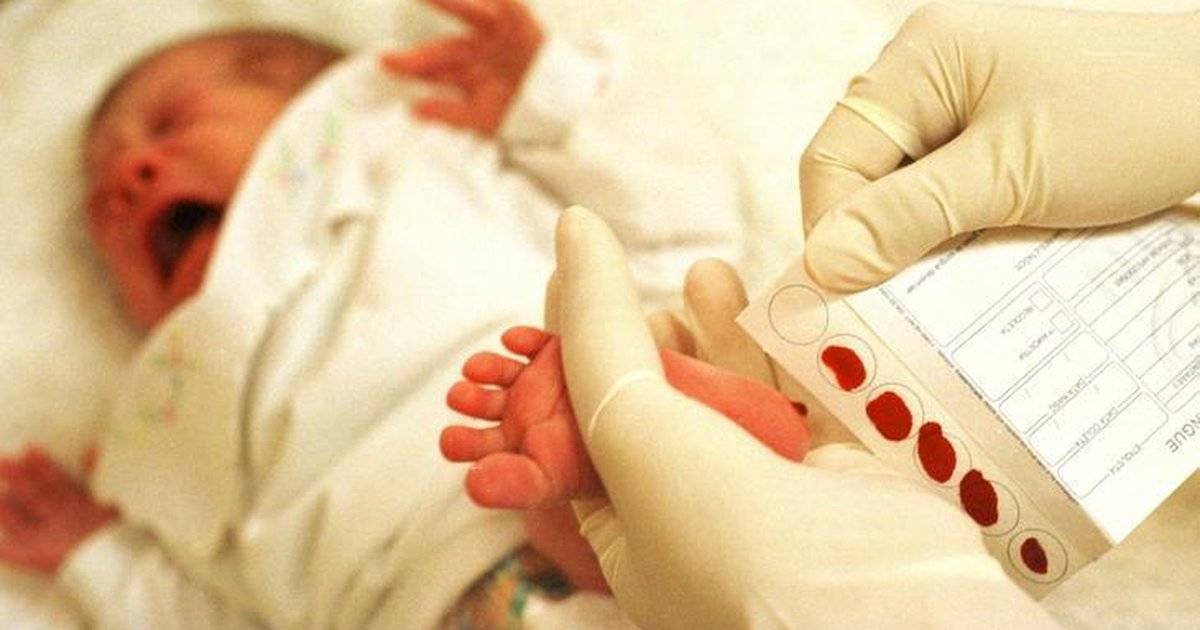
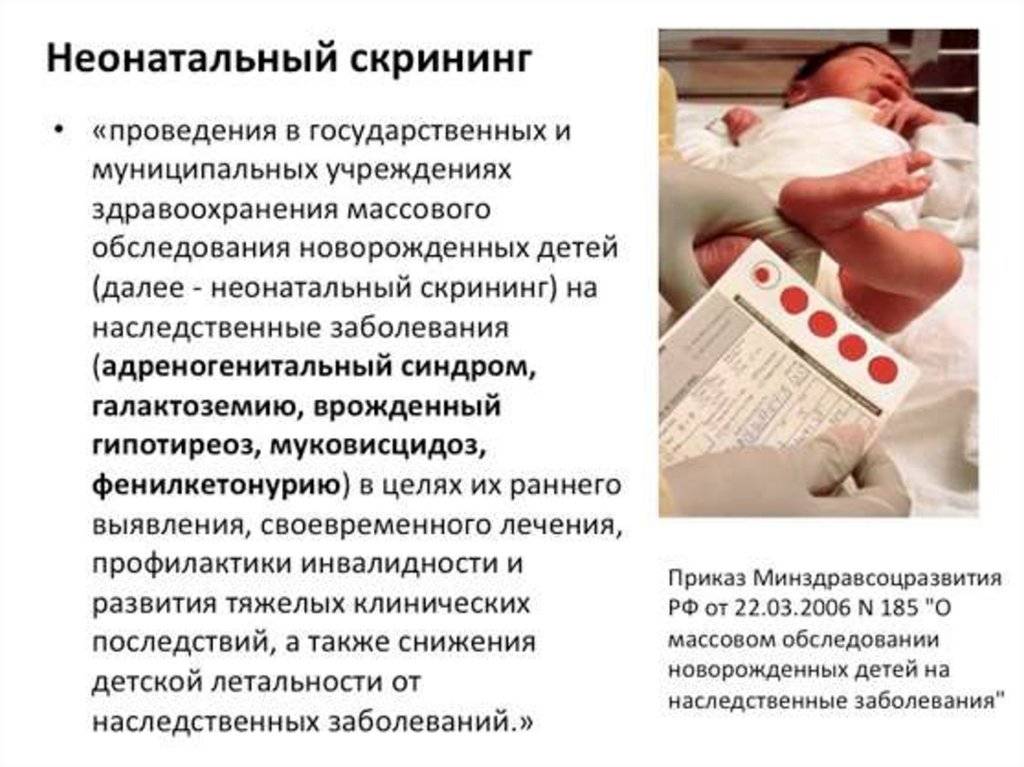
Что такое скрининг-тест детей и что он включает?
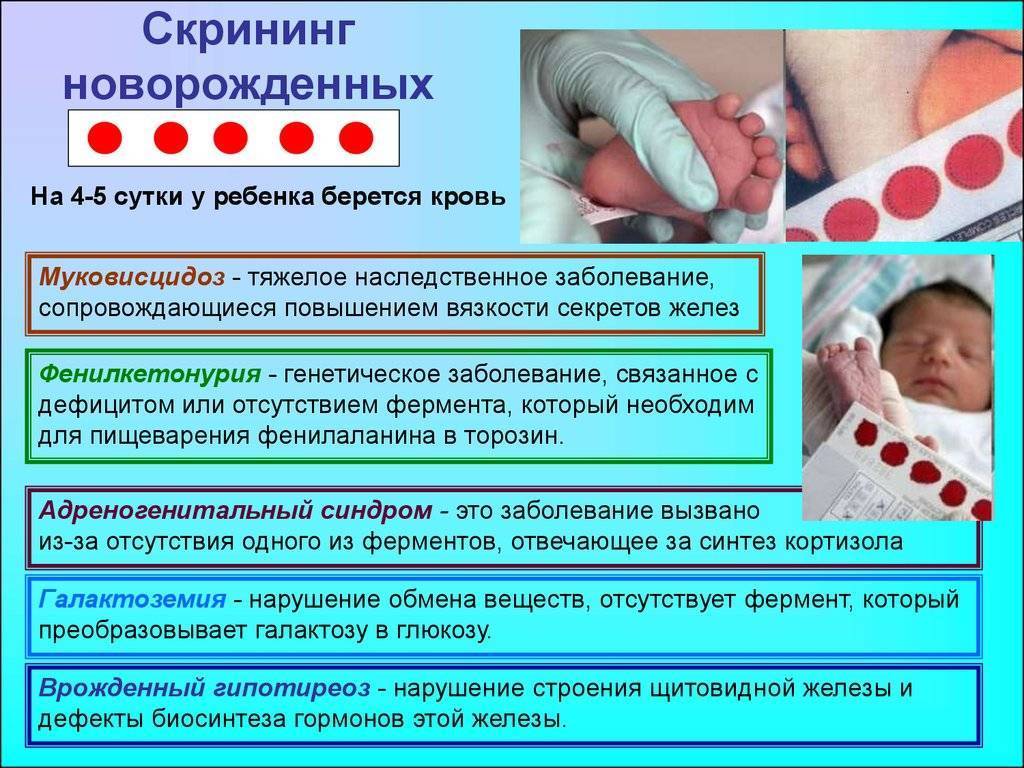
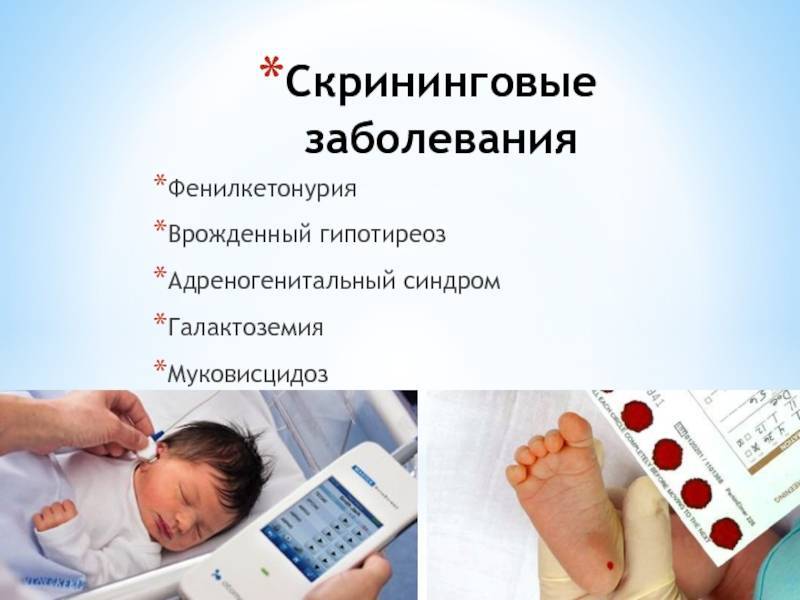
Мамы малышей часто переживают по поводу странной, на их взгляд, процедуры – зачем брать кровь из пятки? Скрининг новорожденных проводится с целью выявления врожденных заболеваний, которые не всегда проявляются сразу после рождения, но поддаются лечению на самых ранних стадиях. Несколько капель биоматериала помогают специалистам выявить предрасположенность младенца к:
- гипотиреозу;
- фенилкетонурии;
- муковисцидозу;
- галактоземии и другим заболеваниям.
В неонатальный скрининг новорожденных включены сразу два исследования. Первое позволяет определить количество ТТГ (специфического тиреотропного гормона) в крови. Если это значение выше нормы, вероятно, ребенок унаследовал гипотиреоз.
Второе исследование направлено на поиски фенилаланина. Присутствие его в большом количестве – это один из признаков фенилкетонурии.
Какие врожденные заболевания можно выявить?
В России с помощью экспресс-анализа у новорожденных детей могут выявить гипотиреоз, муковисцидоз, галактоземию, адреногенитальный синдром и другие заболевания (см. также: врожденный гипотиреоз у новорожденных детей). Как только дополнительные исследования, проведенные на основании положительного результата скрининга, позволят установить точный диагноз, назначается соответствующее лечение.

Фенилкетонурия
Фенилкетонурия относится к достаточно тяжелым и в то же время редко встречающимся заболеваниям. В организме ребенка, страдающего врожденным недугом, нарушается выработка фермента, ответственного за разрушение фенилаланина. Вредные продукты распада начинают накапливаться в крови. Поражаются ЦНС и головной мозг. Нередко у таких деток возникают судороги.
По статистике, фенилкетонурией страдает 1 человек из 15000. Чтобы снизить риски развития осложнений, человеку предстоит в течение всей жизни придерживаться особой диеты, исключающей продукты, содержащие финилаланин.
Муковисцидоз
Муковисцидоз с помощью неонатального скрининга удается диагностировать у одного ребенка из 2000–3000 появившихся на свет. При таком заболевании у человека в легких и ЖКТ вырабатывается секрет слишком густой консистенции.
ЧИТАЕМ ТАКЖЕ: муковисцидоз у детей: что это такое и как он лечится?
Врожденный недуг приводит к закупорке протоков, работа всех выделяющих секрет органов нарушается. Больше всего страдают печень, поджелудочная железа и легкие. Родители, зная о проблеме, могут вовремя начать лечение. Если ребенок с рождения будет получать соответствующую терапию, тогда у него есть все шансы на счастливое будущее.

Галактоземия
Симптомы галактоземии проявляются у ребенка не сразу, долгое время состояние здоровья малыша не вызывает никаких подозрений у родителей. Однако нехватка фермента, отвечающего за расщепление галатозы, приводит к появлению белка в моче и отекам. У ребенка пропадает аппетит, часто возникает рвота.
ЧИТАЕМ ТАКЖЕ: симптомы и фото галактоземии у новорожденных
Данное наследственное заболевание встречается редко. Проводимые в роддомах генетические тесты выявляют 1 больного галактоземией ребенка из 13000 родившихся. Если не приступить к лечению, из-за галактоземии начнет страдать печень и испортится зрение. Больные дети часто отстают в развитии. Лечение включает в себя отказ от пищи, содержащей лактозу.
Гипотиреоз
Согласно статистике, из 5000 обследованных новорожденных, лишь у 1 ребенка диагностируют гипотериоз. Щитовидная железа выделяет недостаточное количество гормонов, из-за этого страдают все жизненно важные органы. Ребенок начинает отставать в развитии, его интеллектуальные способности снижаются.
ЧИТАЕМ ТАКЖЕ: что означают оценки состояния новорожденного по шкале Апгар?
Неонатальный скрининг позволяет обнаружить превышение ТТГ в крови. Вовремя начатое лечение помогает детям естественно развиваться. Умственная отсталость у них не прогрессирует.
Адреногенитальный синдром
Группа различных генетических заболеваний, связанных с нарушением выработки кортизола, объединена в один синдром – адреногенитальный. У больного ребенка из-за патологии надпочечников замедляется половое развитие, страдают почки и сердечно-сосудистая система. Нередки случаи летального исхода.
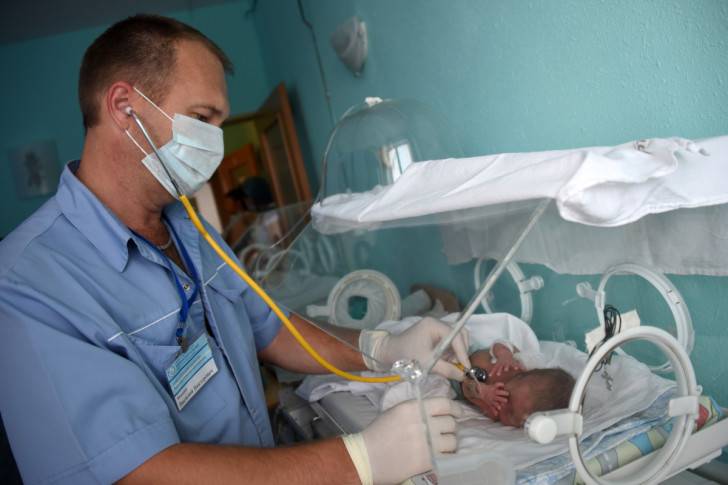
Лишь у одного ребенка из 15000 диагностируется это тяжелое заболевание. Человеку с адреногенитальным синдромом приходится всю жизнь принимать гормональные препараты.
Другие заболевания, на которые проводится анализ
Около 500 различных болезней приводят к нарушению обмена веществ в организме. В развитых странах, проводя скрининг новорожденных в роддоме, специалисты могут диагностировать разное количество наследственных заболеваний. В Германии кровь новорожденных тестируют на 14 тест-бланках. В США у детей могут выявить одно из 40 исследуемых недугов.
В России выделяют 5 самых тяжелых наследственных болезней. Их-то и пытаются обнаружить при помощи генетического исследования. Когда малыш рождается раньше срока или входит в группу риска, тогда проводят диагностику по 16 заболеваниям.
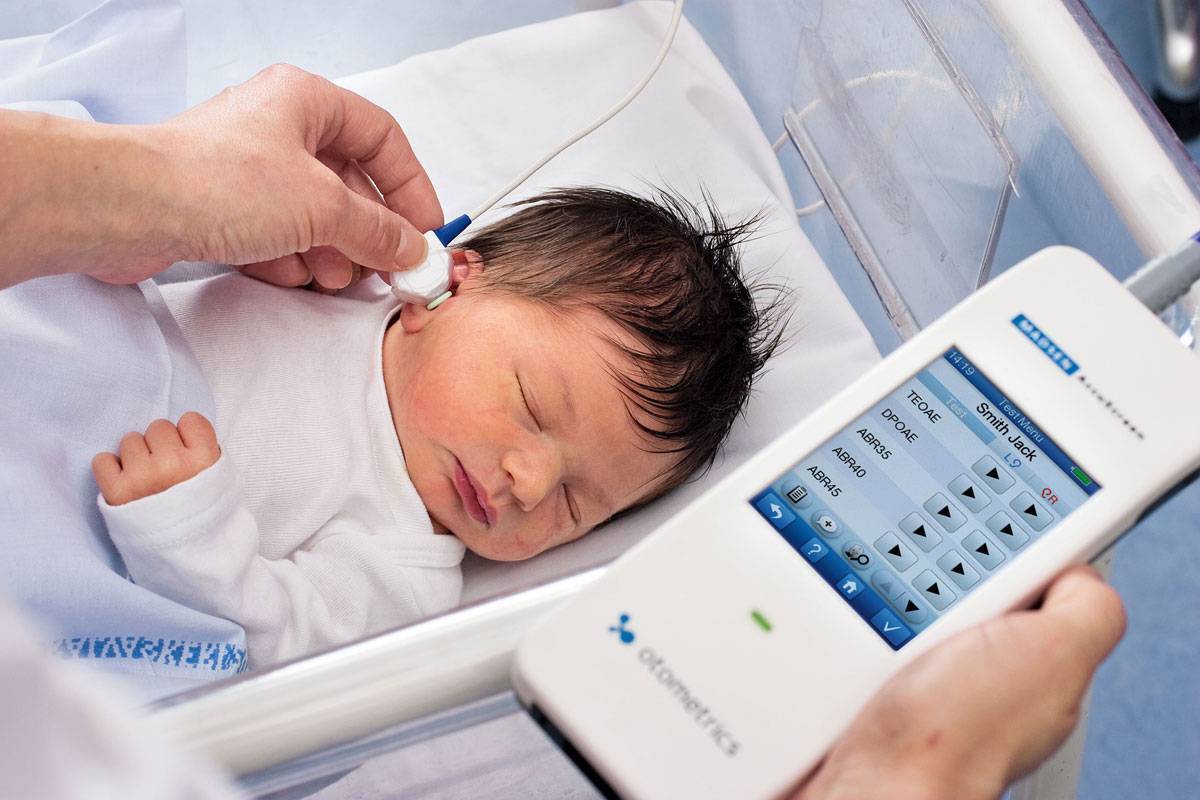
Трактовка результатов
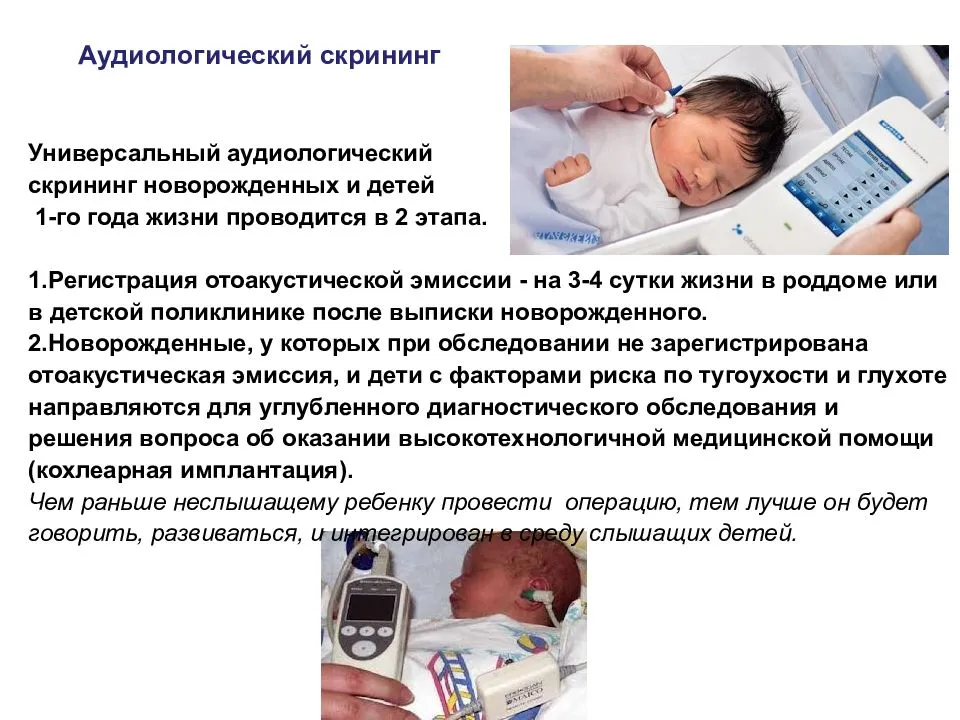
Регистрация спонтанной ОАЭ (от 1 до 2 кГц) без внешних раздражителей подтверждает полноценное функционирование органа слуха. Этот вид эмиссии чувствителен к нехватке кислорода, шуму и лекарственным средствам, отрицательно влияющих на слух. При этом чаще наблюдается у женской половины человечества.
Задержанная вызванная ОАЭ применяется для диагностики слуховых нарушений у детей и может выявлять нарушения на 3-4 сутки жизни. У взрослых, при отсутствии патологии, амплитуда эмиссии становится меньше.
ОАЭ на частоте продукта искажения оценивает состояние органа, воспринимающего звуковые колебания — улитку.
Почему необходим неонатальный скрининг?
Потому что он позволяет выявить заболевания на раннем сроке и вовремя начать лечение. Потому что в нашей стране есть система для их выявления и есть протоколы их лечения. Некоторые заболевания, например, СМА или спинально-мышечная атрофия, возможно победить в случае, если начать лечение в возрасте до 3-4 месяцев. Если позже, то даже самое дорогое лечение может не помочь. Почему на лечение СМА нужны такие огромные деньги? Потому что заболевание выявляется слишком поздно, когда малыш уже перестаёт нормально двигаться. Это всё тоже играет большую роль.
Некоторые виды тяжёлых иммунодефицитов возможно вылечить только пересадкой костного мозга или пересадкой гемопоэтических клеток. К сожалению, при запущенных случаях шанс к выздоровлению 50 на 50.
В России существуют центры по пересадке: в Москве это Российская детская клиническая больница, онкоцентр имени Блохина, детская Морозовская больница, в Санкт-Петербурге центр имени Раисы Горбачёвой, в Екатеринбурге пересадки делают в областной детской больнице. Также есть подразделения в Краснодаре, Волгограде, Ростове, Казани.
По данным мировой статистики, если ребёнку пересадили стволовые клетки в первые полгода жизни, то он вылечивается в 94% случаев. Если позже, то только 20% случаев закончатся успехом. В некоторых случаях нужна поддерживающая терапия, но даже при этом человек может нормально развиваться, хорошо учиться, работать, иметь детей и вполне нормально существовать в обществе.
Поэтому так важно вовремя выявить те самые коварные заболевания, о которых мы говорили выше, чтобы вовремя начать лечение, тем самым, увеличив шанс к выздоровлению ребёнка
Кому показан пренатальный скрининг
Биохимическую и ультразвуковую пренатальную диагностику рекомендуется проводить всем беременным женщинам. Полученные в результате скринингов данные позволяют выделить группы риска осложнений беременности и риска врожденных пороков у плода.
При этом отнесение женщины и плода по результатам пренатального скрининга к группе риска по какой-либо патологии вовсе не означает, что это осложнение неминуемо разовьется. Правильнее будет сказать, что вероятность развития определенного вида патологии у ребенка этой пациентки выше, чем у остальных.
Также в группы риска автоматически входят пациентки:
- в возрасте 35+ (и/ или если будущий отец старше 40 лет);
- имеющие в роду генетические аномалии развития плода;
- принимавшие препараты, способные негативно повлиять на развитие плода;
- подвергшиеся вредному облучению;
- перенесшие инфекционные или вирусные заболевания в первом триместре беременности;
- с отягощенным анамнезом (замершая беременность, мертворождение, невынашивание в прошлом).
Какие параметры учитывает биохимический пренатальный скрининг:
Двойной тест (скрининг первого триместра). Сдается на 10-13 неделе беременности (на более поздних сроках анализ не проводится, поскольку становится неинформативным).
В ходе исследования определяются:
- свободная b-субъединица хорионического гонадотропина человека (ХГЧ) – гормон, вырабатываемый на всем протяжении беременности и регулирующий множество важнейших процессов в развитии плода.
- РАРР-А (pregnancy associated plasma protein A) – плазменный протеин А, вырабатываемый плацентой. Его концентрация растет постепенно в течение беременности.
Просчитать риски хромосомных аномалий у плода позволяет специальное программное обеспечение. Причем учитываются не сами показатели концентрации ХГЧ и РАРР-А в крови беременной женщины – эти данные программа переводит в специальные величины, именуемые МоМ. А уже по МоМ вычисляется, насколько близок к норме или далек от нее искомый показатель в соответствии с данным сроком беременности. В норме значения МоМ варьируются от 0,5 до 2. Отклонения от этих величин могут указывать на генетические дефекты.
Хромосомные патологии регистрируются примерно у 0,6-1% новорожденных. Наиболее распространенными являются синдром Дауна (встречается у 1 ребенка на 600-700 новорожденных), синдром Эдвардса (1:6500), синдром Патау (1:7800), синдром Шерешевского-Тернера (1:3000).
Анализ крови всегда делается после ультразвукового исследования плода. Каждое из обследований дает свой объем информации о беременности и помогает врачу максимально верно объединить результаты в общую картину.
Тройной тест. Данная биохимическая диагностика проводится на 16-20 неделе беременности (оптимально на – 16-18 неделе).
Тройным тест называется из-за того, что в его ходе определяются три показателя:
- общий хорионический гонадотропин (ХГЧ);
- эстриол – гормон беременности, вырабатываемый плацентой. При нормально протекающей беременности его концентрация неуклонно растет;
- альфа-фетопротеин (АФП) – белок, вырабатываемый при беременности. Его концентрация возрастает по мере увеличения срока, затем постепенно уменьшается.
Иногда в исследование еще включают гормон ингибин А. Его уровень в норме также изменяется в ходе беременности – в сторону понижения концентрации к поздним срокам.
Информативность тройного теста такова, что позволяет в 80% выявить пороки развития нервной трубки (то есть позвоночника, спинного и головного мозга) и ряд генетических дефектов (синдромы Дауна, Эдвардса, Клайнфельтера).
Опираясь на все полученные данные, врач корректирует тактику ведения беременности, либо (при худшем сценарии) решается вопрос о возможности пролонгирования беременности.
Важно: не следует интерпретировать результаты пренатального скрининга самостоятельно, опираясь на советы «экспертов» из интернета. Только опытный специалист, получивший специальное образование, имеет право трактовать данные исследований, заниматься расшифровкой данных
Беременность – не то состояние, при котором возможны самодиагностика или самолечение!
В третьем триместре в пренатальный скрининг входит только УЗИ. Вся информативная ценность стандартных биохимических тестов к этому времени уже исчерпана.
Неинвазивный пренатальный тест ДНК.
Сегодня появился еще один метод определения хромосомных отклонений – неинвазивный пренатальный тест ДНК. Исследование информативно и безопасно как для женщины, так и для плода. А сдать кровь на анализ можно уже после 9 недель беременности. К сожалению, на сегодня этот тест еще мало распространен и весьма дорогостоящ.
Спинальные рефлексы
Спинальные автоматизмы связаны с развитием спинного мозга и представляют собой набор реакций, отвечающих за состояние мышечного аппарата. К ним относят:
Защитный – если малыша положить на живот, то он рефлекторно поднимает голову и поворачивает ее набок, чем обеспечивает себе доступ кислорода. Это защитная реакция с рождения от возможного нарушения дыхания. Исчезает спустя около 1,5 месяцев после рождения.
Опоры и автоматической ходьбы – если новорожденного поставить на ноги с поддержкой, то он автоматически выпрямляет ноги и становится на поверхность всей стопой, а если в том же положении его слегка наклонить вперед, то младенец начнет перебирать ножками, как при ходьбе. При этом он может скрестить ноги, что является показателями нормы
Особое внимание следует уделить, если ребенок становится на поверхность не всей стопой, а только носочками, что может означать тонус мышц. Наиболее проявлен в первые 1,5 месяца жизни, после угасает, и лишь к 10-12 месяцам организм уже абсолютно готов к ходьбе.
Важно! Ни в коем случае не стимулируйте с раннего возраста этот автоматизм, «тренируя» ребенка ходить
Этим можно нанести только вред неокрепшему организму
Важно! Ни в коем случае не стимулируйте с раннего возраста этот автоматизм, «тренируя» ребенка ходить. Этим можно нанести только вред неокрепшему организму. Когда придет время, малыш освоит передвижение в пространстве без особых проблем.
Когда придет время, малыш освоит передвижение в пространстве без особых проблем.
- Ползания (Бауэра) – если перевернуть малыша на живот, он будет пытаться делать ползательные движения, а если дать опору ножкам в таком положении (подставить руку, например), то он будет сильнее отталкиваться ногами, имитируя ползание. Возникает с первых дней жизни и сохраняется на протяжении первых 4-х месяцев, после чего исчезает, и лишь после полугода младенец готов осваивать ползание самостоятельно.
- Хватательный (Янишевского и Робинсона) – любой предмет, попадающий в ладонь младенца, он крепко сжимает. Захват бывает достаточно сильным. Если вложить в ладони новорожденного по пальцу взрослого, то таким образом, его вполне можно поднять. Возникает с рождения и сохраняется до 4-х месяцев. После этого периода захватывание предметов приобретает более сознательный характер. Также выделяют еще нижний хватательный рефлекс у новорожденных – если надавить на стопу ребенка, на основание 2-го пальца, то малыш подожмет все пальцы ноги. Как и верхний, проявляется до 4-х месяцев, после угасает.
- Галанта – если при положении на боку провести вдоль позвоночника младенца сверху вниз, то он выгибается, и при этом, разгибает ногу со стороны раздражителя. Проявляется симметрично на обе стороны. Возникает с 5-6 дня после рождения и сохраняется до 3-4-х месяцев.
- Переса – при положении на животе проводят пальцем от низа до шеи по позвонкам, малыш выдает бурную реакцию в виде крика, подгибания рук-ног, поднятия таза. Проявляется в период первых 3-4-х месяцев жизни.
- Моро – проявляется при резких раздражителях: хлопки по поверхности в районе головки на расстоянии 15 см с двух сторон, внезапными манипуляциями с нижней частью туловища – поднятием или разгибанием ног. Малыш сначала раскидывает руки в стороны, разжимая ладони, затем резко сводит их, обхватывая себя. Рефлекс Моро у новорожденных еще называют рефлексом объятий. Проявляется в норме до 4-5-х месяцев.
Генетический скрининг в роддоме у новорожденного
Основное предназначение скрининга новорожденных – тест на наследственные заболевания. Такой анализ крови дает возможность проверить наличие пяти генетических болезней:
- фенилкетонурии;
- муковисцидоза;
- галактоземии;
- адреногенитального синдрома;
- врождённого гипотиреоза.
Каждая из этих болезней опасна как для физического, так и психического здоровья ребенка. При получении положительного результата, родители новорожденного приглашаются на беседу к педиатру. Обязательно назначается повторный анализ, а в случае подтверждения диагноза проводится консультация с узкими специалистами и выбор соответствующего лечения.
Хочу отметить, что даже при установлении наличия заболевания не стоит паниковать. Ведь самое главное, что при ранней диагностике эти болезни поддаются лечению! Большое счастье для родителей, если благодаря генетическому скринингу новорожденных, удастся спасти своего малыша от развития тяжелой патологии.
Какие анализы берут у ребенка в роддоме?
Первые дни жизни малыша изобилуют всяческими исследованиями, осмотрами и процедурами. Перечислю, какие анализы берут у новорожденных в роддоме. Это может быть:
- Анализ крови;
- Анализ мочи;
- Анализ кала.
Также делают:
- обследование физического состояния по шкале Апгар;
- проверку слуха (читайте в статье о том, когда новорожденный начинает слышать>>>);
- ультразвуковое исследование;
- кроме этого обязательно проводится закапывание глаз Альбуцидом (вам может быть интересно узнать о том, когда новорожденный начинает видеть>>>)?;
- этим же веществом обрабатывают половые органы у девочек (читайте актуальную статью: Как подмывать новорожденную девочку и мальчика?>>>).
За время нахождения в роддоме новорожденному ставят первые прививки. Обычно их две:
- БЦЖ (противотуберкулезная);
- от гепатита В.
Врач может сделать и персональные назначения:
- инъекция витамина К;
- питание с глюкозой.
Обычно, любая процедура скрининга новорожденных в роддоме сопровождается разъяснениями доктора: как и для чего она будет проводиться. Но в любом случае нужно понимать, что в медицинском учреждении никто без необходимости не станет проводить ненужные манипуляции. Каждая из них важна для укрепления здоровья вашего малыша.
Процедура проведения неонатального скрининга
Неонатальный скрининг проводят всем новорожденным детям. Экспресс-анализ способен указать на патологии со стороны иммунной системы и обмена веществ. Ценность данного обследования состоит в том, что имеющиеся аномалии обнаруживаются еще до того, как проявляются первые симптомы тяжелых заболеваний.
Врожденные болезни приводят к задержке развития детей. Правильное, вовремя начатое лечение позволяет избежать всех неприятных последствий.
Если результаты экспресс-анализа положительные, то лечащий врач никогда не будет ставить диагноз на основании единожды проведенного пяточного скрининга. Чтобы диагностировать болезнь, необходимо использовать другие, более информативные методы.
Крайне редко родителей не уведомляют о наличии заболевания, а у ребенка вскоре проявляются симптомы болезни. Все дело в ложноотрицательном результате неонатального экспресс-анализа.
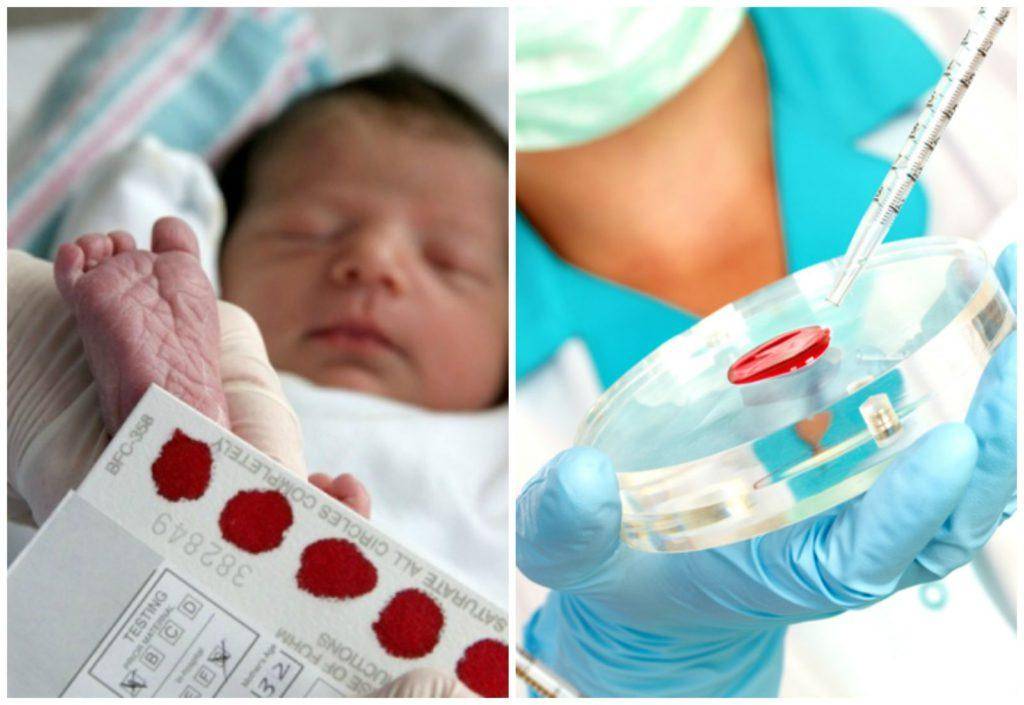
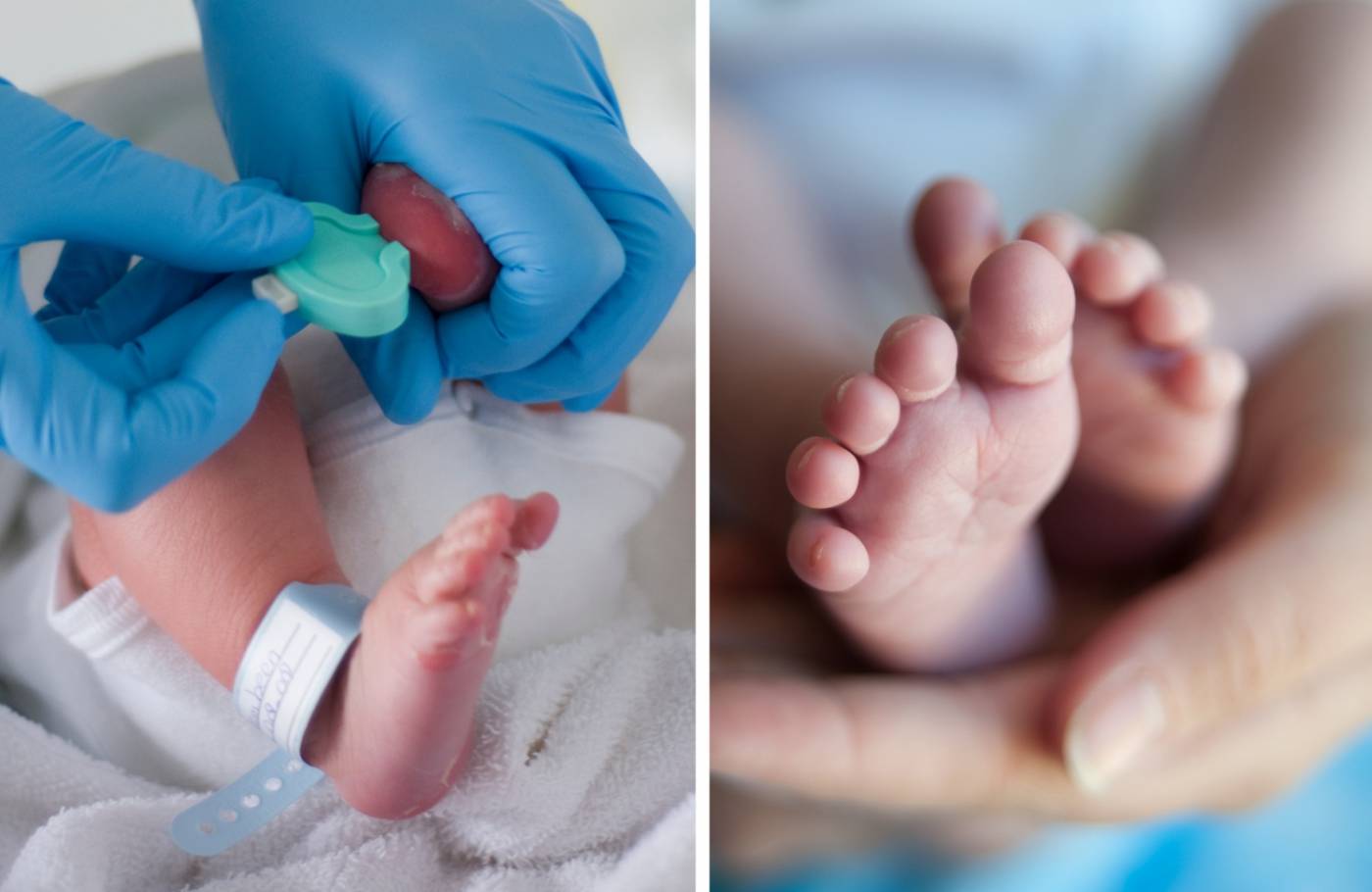
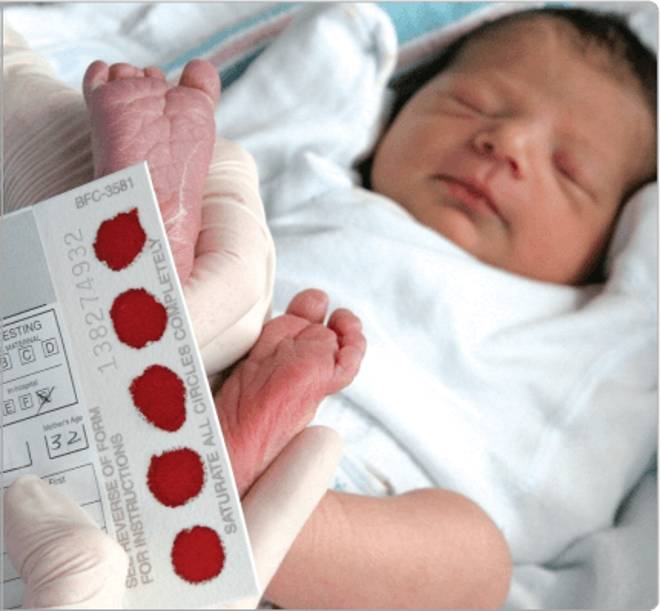
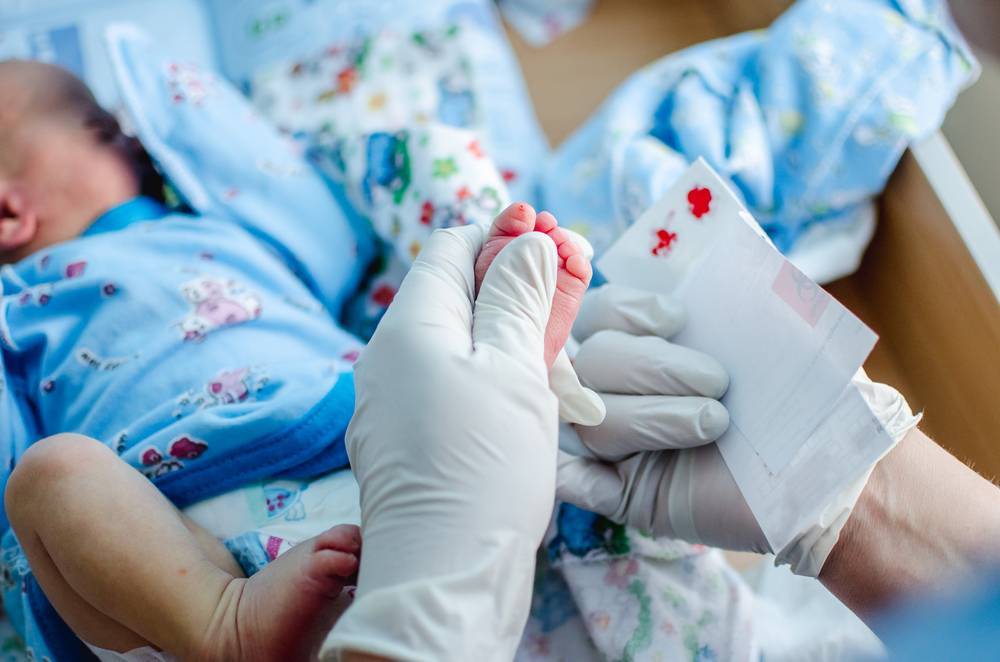
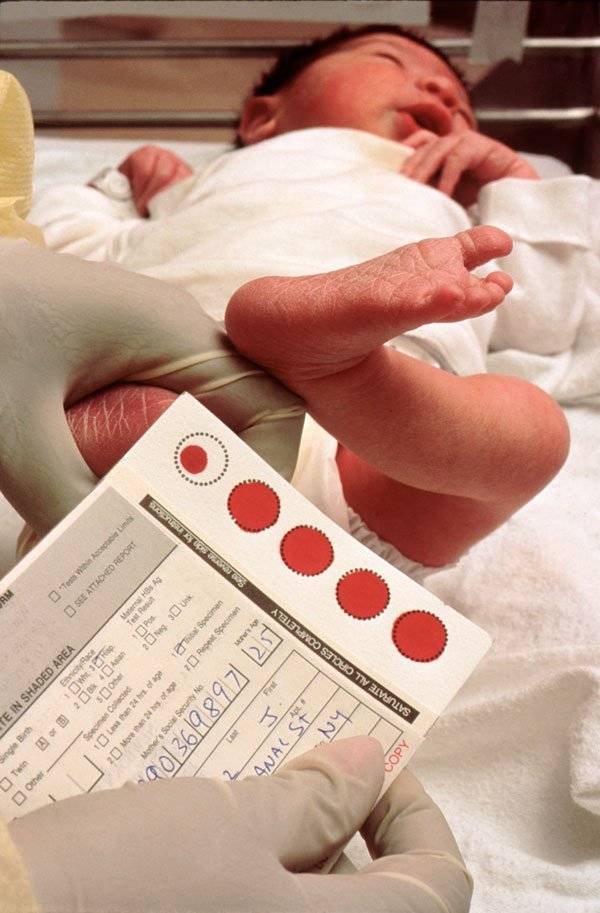
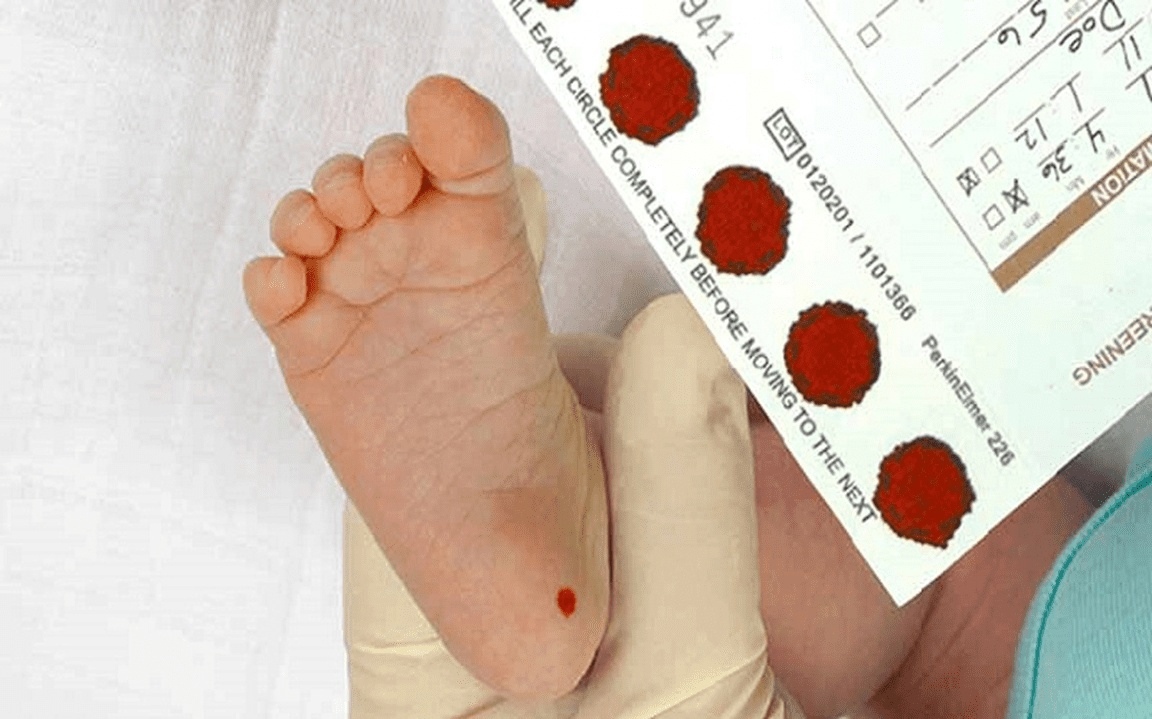
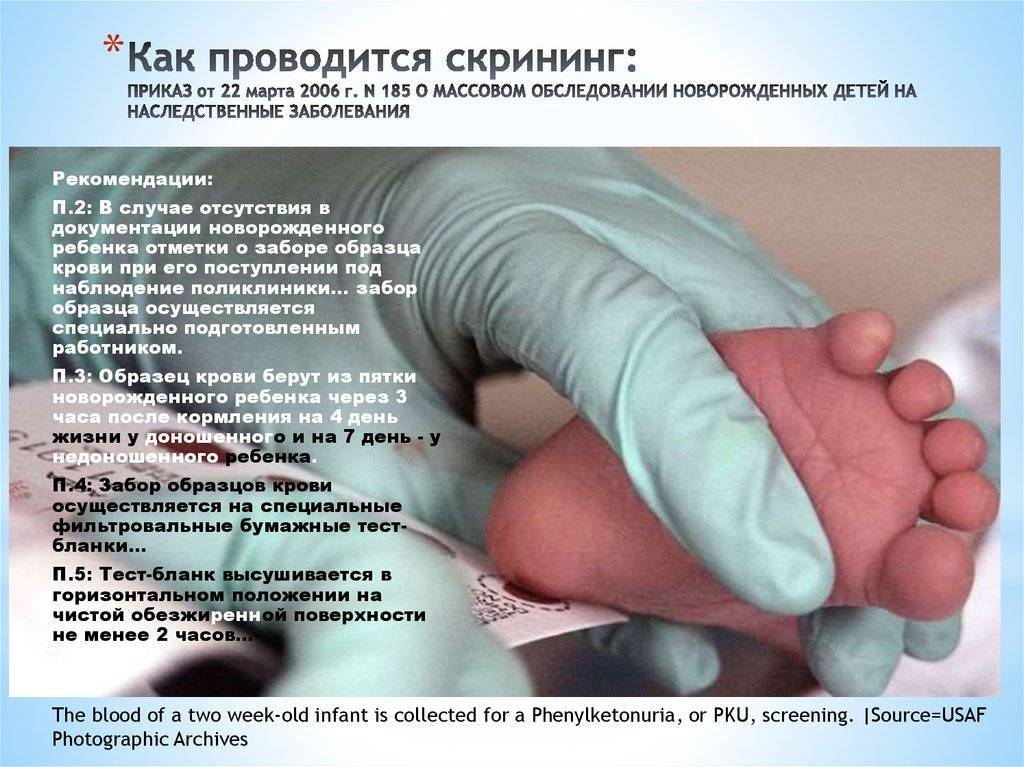
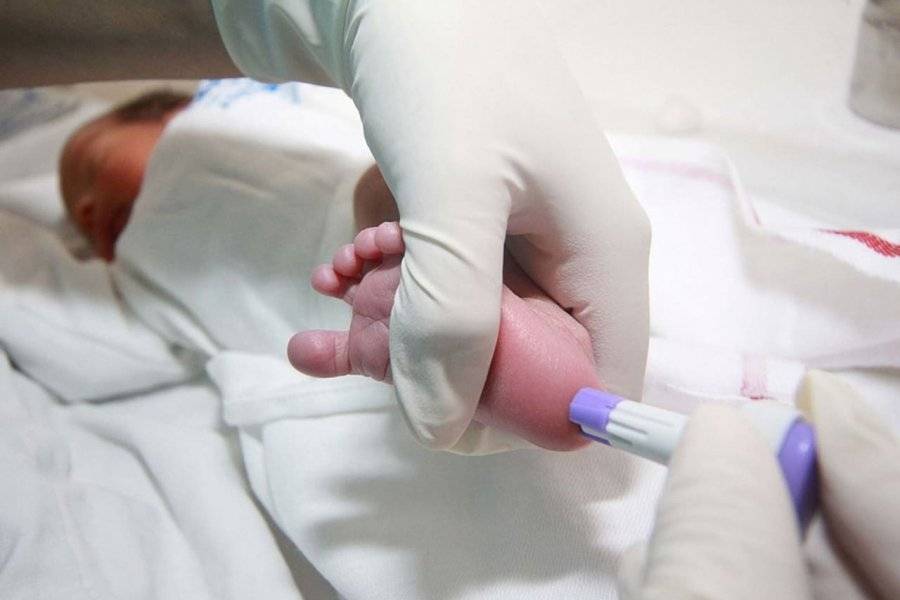
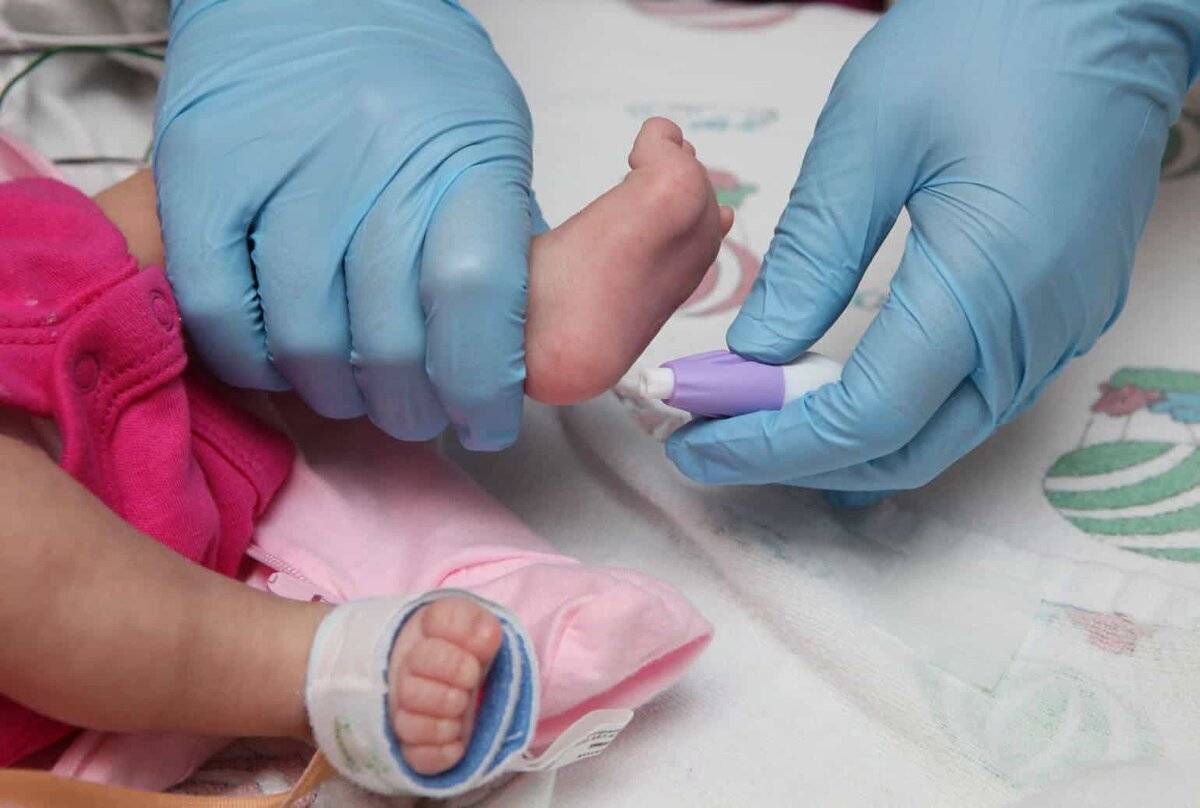
Как и когда берут кровь?
Для взятия крови у новорожденного из пятки медперсонал должен соблюсти основные правила. Процедуру назначают детям, кормление которых производилось 3 часа назад. Кровь берут у 4-дневных малышей, появившихся на свет в срок и без каких-либо серьезных патологий.
ЧИТАЕМ ПОДРОБНО: как берут кровь из вены у грудничка: правила забора биоматериала
Недоношенным малюткам процедуру проводят на 7 сутки или в течение второй недели жизни. Если брать кровь на анализ раньше, то результаты генетического скрининга будут недостоверными, их придется перепроверить.
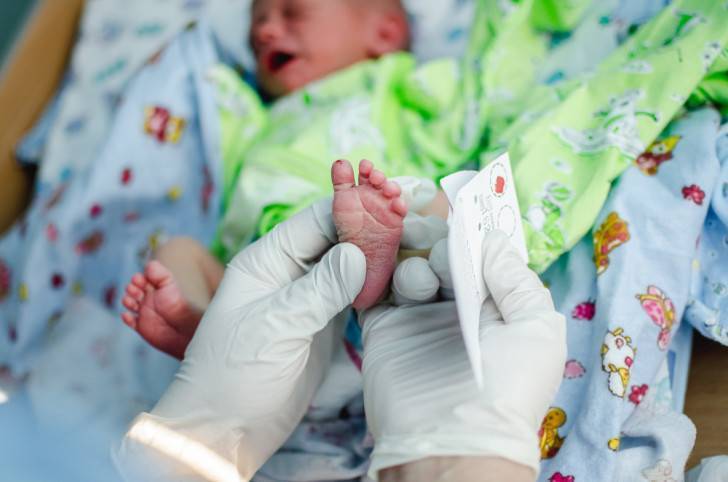
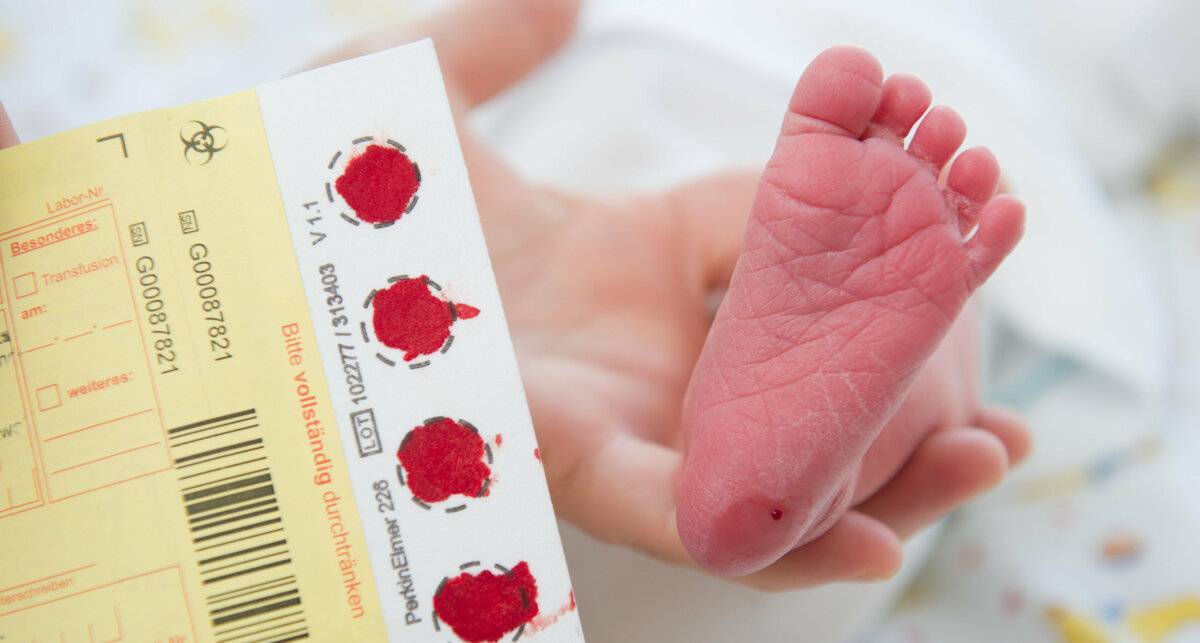
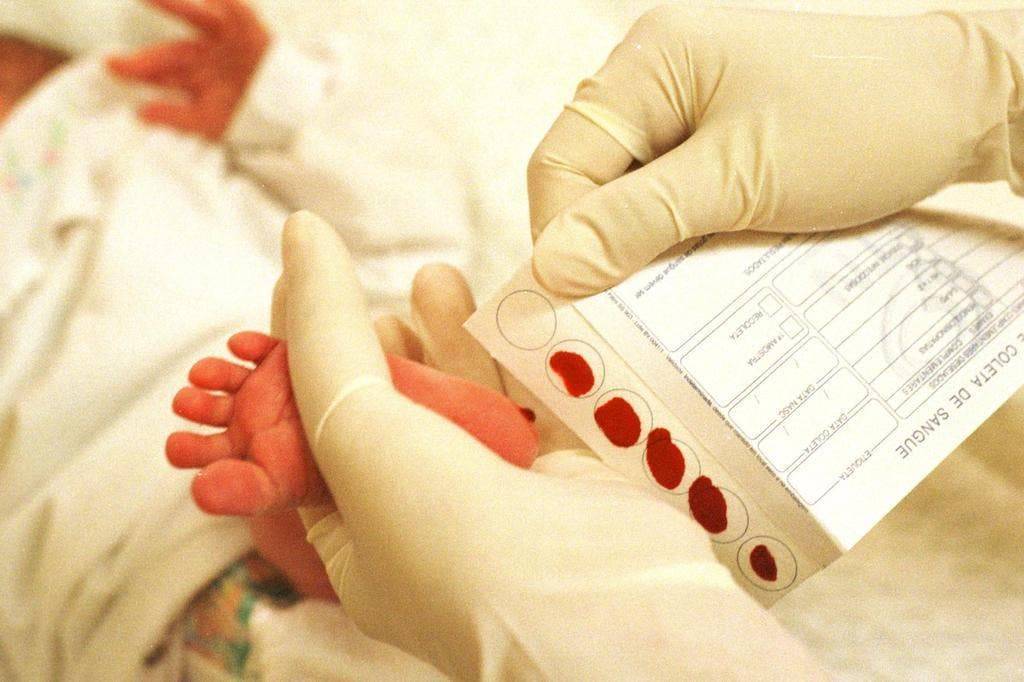
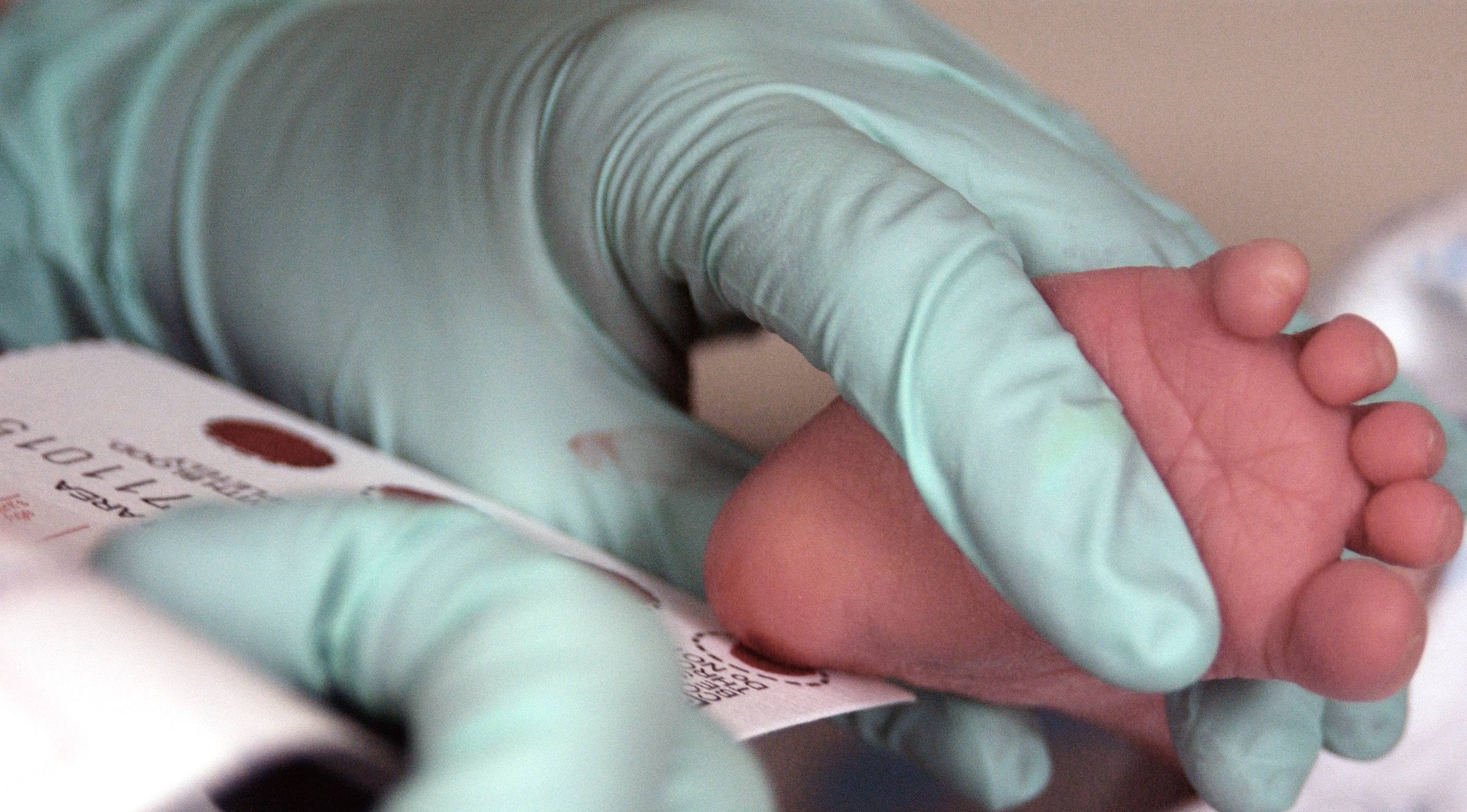
Прежде чем приступить к процедуре, медсестра обрабатывает пяточку ребенка спиртовым раствором. Затем на коже делают прокол глубиной 1-2 мм. Легкими надавливающими движениями на пятку процедурная сестра старается собрать нужное количество крови. Затем биоматериал переносится на 5 бланков, каждый из которых способен выявить конкретное заболевание.
ЧИТАЕМ ТАКЖЕ: какие прививки делают новорожденным детям в роддоме?
Как проводят анализ?
Тестовые бланки пропитаны реактивом. Попавшая на тест кровь окрашивает его в соответствующий цвет. Медсестре после процедуры необходимо указать в специальной форме данные маленького пациента: рост, вес, дату рождения и пр. Далее бланки передаются в лабораторию. На проведение масс-спектрометрии уходит не больше 10 дней, после чего родители могут узнать результаты неонатального скрининга.