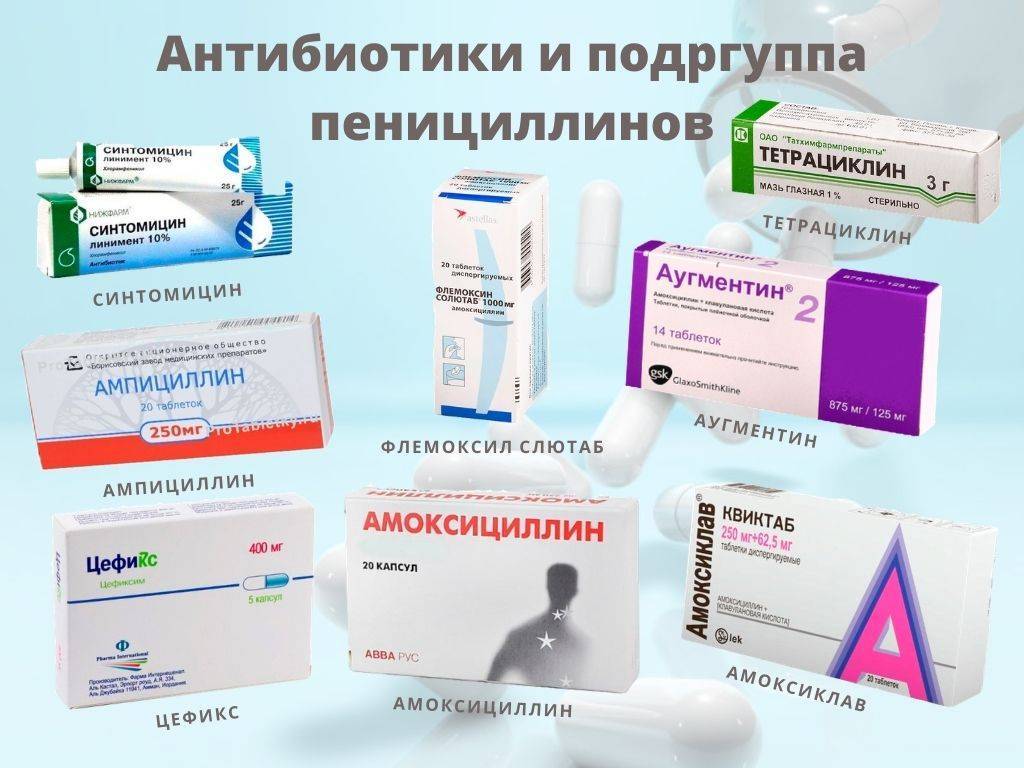
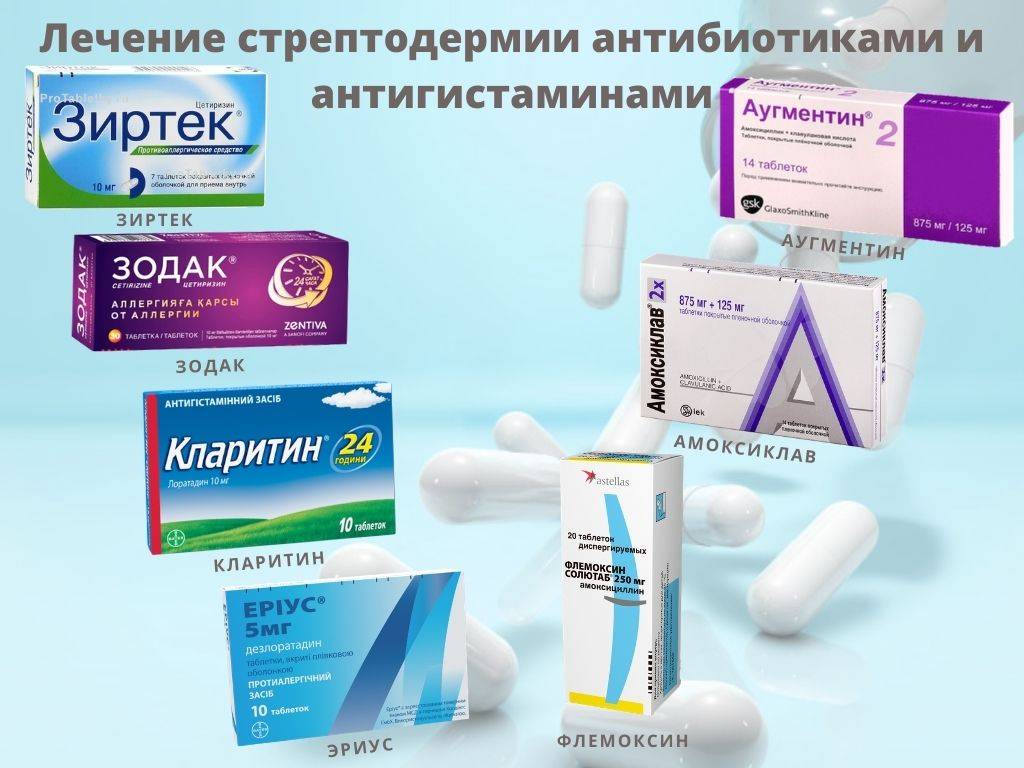
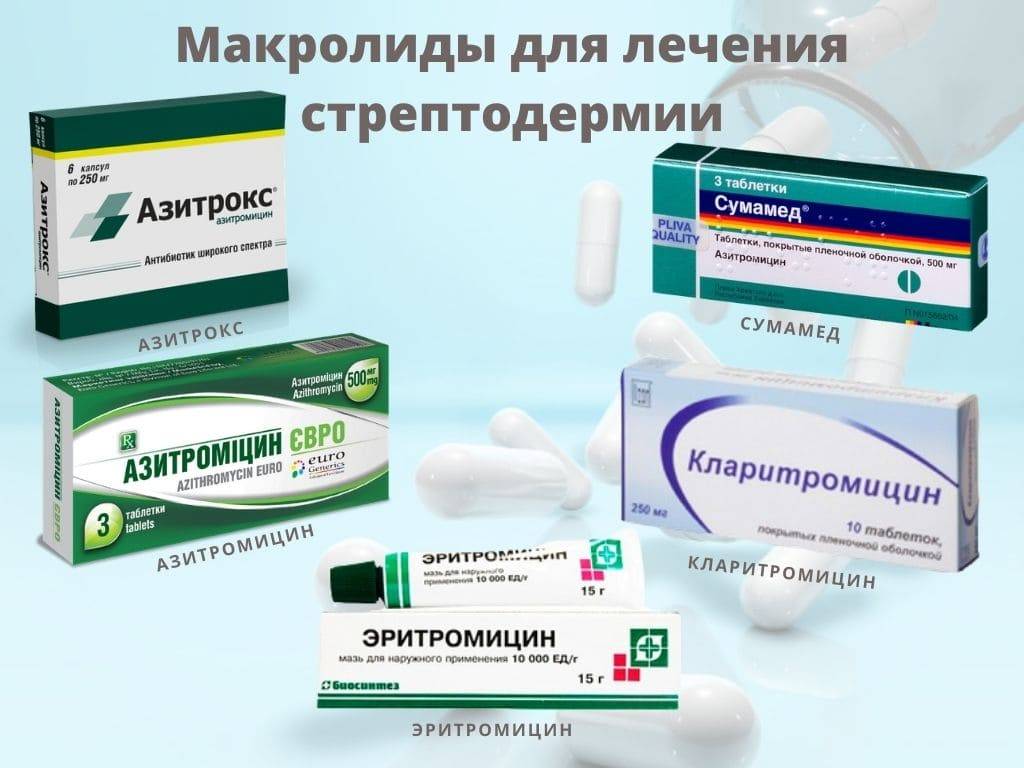
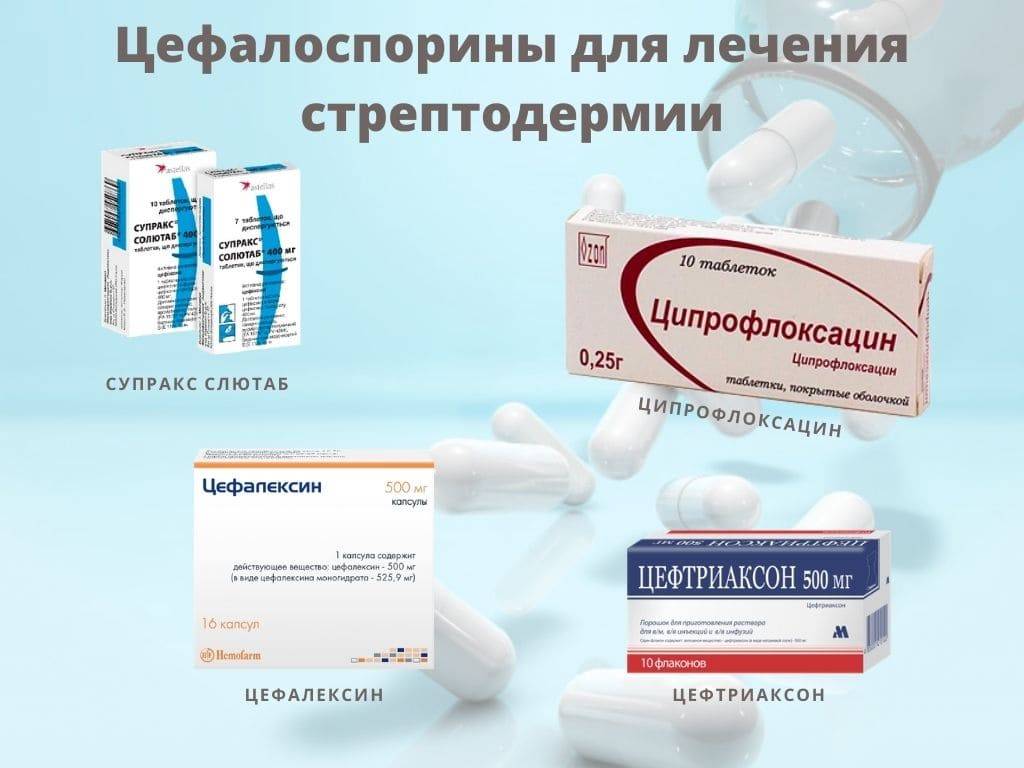
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Этиология и патогенез заболевания
Возбудитель аденовирусной инфекции характеризуется весьма значительной степенью устойчивости во внешней среде, что обусловливает высокую контагиозность заболевания. В связи с этим, вспышки нередки в детских дошкольных учреждениях. При комнатной температуре аденовирусы могут сохранять жизнеспособность до двух недель. Вирус способен выдерживать получасовое нагревание и неоднократное замораживание; погибает он только при кипячении и при обработке помещения ультрафиолетовой лампой.
Источником возбудителя является инфицированный человек. Вирус выделяется с секретом носоглотки и калом. Больной представляет опасность для окружающих в течение трех-четырех недель от момента заражения. Чаще всего передача происходит воздушно-капельным путем. Возможно также алиментарное заражение (фекально-оральная передача при недостаточном уровне личной гигиены) и распространение вируса контактно-бытовым путем. Возбудитель может присутствовать в открытых водоемах и попадать в организм при случайном заглатывании воды.
Продолжительность инкубационного периода в различных случаях колеблется в пределах от 1-2 до 12 дней. У инфицированного ребенка могут еще отсутствовать характерные симптомы, но выделение возбудителя в окружающую среду уже происходит.
Обратите внимание: вероятность заражения грудничка сравнительно невелика, поскольку малыша надежно защищают антитела, присутствующие в организме матери и получаемые с грудным молоком. После перенесенной аденовирусной инфекции у детей вырабатывается иммунитет, который сохраняется 5-8 лет
Следует отметить, что иммунитет отличается типоспецифичностью, а типов аденовируса выявлено уже более 50. В связи с этим, перенесенное заболевание не страхует от заражения другой разновидностью вируса данной группы
После перенесенной аденовирусной инфекции у детей вырабатывается иммунитет, который сохраняется 5-8 лет. Следует отметить, что иммунитет отличается типоспецифичностью, а типов аденовируса выявлено уже более 50. В связи с этим, перенесенное заболевание не страхует от заражения другой разновидностью вируса данной группы.
«Входными воротами» для аденовируса становятся слизистые оболочки органов респираторной и пищеварительной системы, а также конъюнктивы глаз. Проникнув в эпителий, вирус активно размножается, убивая клетки в течение нескольких часов. Характерной особенностью заболевания является высокая вероятность поражения возбудителем клеток лимфоидной ткани.
Скарлатина
Скарлатина – это острое инфекционное заболевание, которое вызывается β-гемолитическим стрептококком группы А и протекает с симптомами острого тонзиллита.
Источником заболевания может быть больной человек или бессимптомный носитель стрептококковой инфекции. Передача бактерии происходит преимущественно воздушно-капельным путем. Место входа инфекции – полость рта. Алиментарный путь заражения (через пищу) наблюдается при несоблюдении гигиенических норм при приготовлении продуктов. А контактно-бытовой путь передачи инфекции актуален только для маленьких детей. Одна из опасностей стрептококка – это высокая выживаемость во внешней среде, на бытовых предметах и в молочных продуктах они могут сохраняться до нескольких месяцев.
Наиболее часто скарлатиной болеют дети в возрасте от 2 до 10 лет, особенно если они пребывают в скученных коллективах. После болезни формируется стойкий иммунитет, а повторные случаи заболеваемости возможны при развитии иммунодефицита.
Скарлатина начинается с резкого повышения температуры до 39 С°, появляется головная боль, рвота. Уже в первый день заболевания появляется боль в горле, которая усиливается при глотании. Близлежащие лимфатические узлы уплотняются и становятся болезненными.
Мягкое небо при осмотре ярко-красного цвета, а на миндалинах появляется фибринозно-гнойный налет. К 4-5 дню заболевания налет на языке сменяется явлением «малиновый язык» (ярко-красный с крупными сосочками).
Сыпь на теле у ребенка появляется на 1-2 день заболевания. Это ярко-розовые пятна на фоне общей гиперемии кожи. Сыпь появляется одномоментно по всему телу, единственный участок, который не поражается ей, – это треугольник Филатова (носогубный треугольник). К 4-5 дню заболевания сыпь становится бледной, а затем начинает активно шелушиться.
У новорожденных случаи заболевания скарлатиной наблюдаются редко. Однако, при отсутствии лечения они могут осложняться стрептодермией (гнойно-воспалительным поражением кожи), пневмонией, сепсисом и менингитом. У детей старшего возраста также могут развиваться серьезные осложнения при этом состоянии:
- инфекционно-токсический шок;
- острая ревматическая лихорадка;
- кардит;
- артрит;
- хорея;
- PANDAS-синдром;
- Гломерулонефрит.
Многие из этих осложнений развиваются не сразу, а спустя несколько месяцев после выздоровления.
Диагностика скарлатины основана на данных анамнеза и лабораторных исследований. Для быстрой диагностики стрептококка и выбора подходящей антибиотикотерапии даже существует специальный тест.
Лечением скарлатины занимается детский врач-инфекционист. Терапия может проводиться как в домашних условиях, так и в стационаре. Этот выбор основывается на степени тяжести заболевания. Для борьбы со стрептококковой инфекцией используются антибиотики, а для облечения самочувствия подбирается симптоматическая терапия. Лечить скарлатину народными методами нет смысла, это лишь приведет к развитию серьезных осложнений.
В настоящее время нет прививки против скарлатины, а единственные методы профилактики – это частое мытье рук и объяснение ребенку правил личной гигиены.
С чем можно спутать стрептодермию?
Иногда стрептодермия очень схожа с другими состояниями.
- Атопический дерматит. Отличительные признаки — хронические или рецидивирующие зудящие поражения и аномально сухая кожа; у детей часто затрагивает лицо и в местах сгиба конечностей.
- Кандидоз. Для него характерны эритематозные папулы или красные влажные бляшки; поражения обычно ограничиваются слизистыми оболочками или складочными областями.
- Простой герпес. Для этого заболевания характерны сгруппированные волдыри на воспаленной основе, которые разрываются, вызывая эрозию, покрытую коркой; возможны предшествующие симптомы.
- Дерматофития. Поражения могут быть чешуйчатыми и красными со слегка поднятой «подвижной границей» или являться классическим стригущим лишаем; возможны волдыри, особенно на ногах.
- Дискоидная красная волчанка. Хорошо идентифицируемые бляшки с плотно прилегающими чешуйками, проникающие в волосяные фолликулы; очищенные чешуйки имеют вид ковровых ворсинок.
- Укусы насекомых. Папулы обычно видны на месте укуса, могут быть болезненными; возможна ассоциированная крапивница.
- Чесотка. Повреждения состоят из нарывов и мелких дискретных (изолированных) волдырей, часто в перемычках пальцев, характерен ночной зуд.
- Синдром Свита. Резкое появление болезненных бляшек или узелков со случайными волдырями или пустулами.
- Ветрянка. При ней наблюдаются распространенные по всему телу волдыри на разных этапах развития. Может быть затронута слизистая ротовой полости.
Лечение кожных заболеваний у детей
Поскольку детские кожные заболевания возникают под воздействием разных факторов, при появлении сыпи у ребёнка посетите дерматолога, он назначит анализы для выявления причин патологии.
Для борьбы с дерматозом используют препараты против основных возбудителей заболевания, применяют наружные средства и таблетки, действие которых направлено на устранение неприятных проявлений, укрепление иммунитета. В качестве дополнительных методов лечения используют физиопроцедуры – УВЧ, УФО, лазеротерапию.
Терапию проводят в домашних условиях, при хроническом течении кожных заболеваний детям выписывают путёвки в специализированные санатории.
Чем лечить кожные заболевания
| Название лекарственного препарата | К какой группе относится | Для чего назначают |
| Виферон, Панавир | Противовирусные | При дерматозах вирусного происхождения. |
| Ацикловир | Противогерпесное средство | При инфекциях, которые вызваны различными типами вируса герпес. |
| Колломак, Ферезол | Прижигающие средства | Помогают убрать бородавки. |
| Ламизил, Кетоконазол, Флуконазол, шампунь Низорал, Дермазол | Противогрибковые препараты | При микозах, себорее. |
| Тетрациклин, Эритромицин | Антибиотики | При гнойных поражениях, присоединении вторичных инфекций из-за расчёсывания сыпи. |
| Медифокс, Бензилбензоат, серная мазь | Акарицидные препараты | При чесотке. |
| Педикулен Ультра, Никс | Противопедикулезные препараты | При педикулёзе. |
| Трихопол, Метронидазол | Противопротозойные средства | При демодекозе |
| Зиртек, Цетрин | Антигистаминные | Назначают при всех видах дерматозов для устранения зуда, отёчности. |
| Преднизолон, Дипроспан, Гидрокортизоновая мазь, Лоринден | Глюкокортикостероиды | Устраняют сильные воспалительные процессы, нестерпимый зуд при тяжёлых формах кожных заболеваний. |
| Полисорб, активированный уголь | Энтеросорбенты | Выводят токсины, аллергены из организма, необходимы при всех видах кожных заболеваний. |
| Ибупрофен, парацетамол | Жаропонижающее | Снижают температурные показатели при инфекционных заболеваниях. |
| Иммунал, Полиоксидоний | Иммуномодуляторы | Укрепляют иммунитет, лекарства необходимы при любых видах дерматозов. |
| Бепантен | Наружные средства со смягчающим действием | При сильном шелушении кожи. |
| Мирамистин, Фукорцин | Антисептики | Для смазывания высыпаний при дерматозах. |
| Тенотен, Пантогам | Седативные средства | При нервных расстройствах. |
Если сыпь возникла на фоне заболеваний почек, печени, крови, органов пищеварительной системы, необходимо устранить основное заболевание.
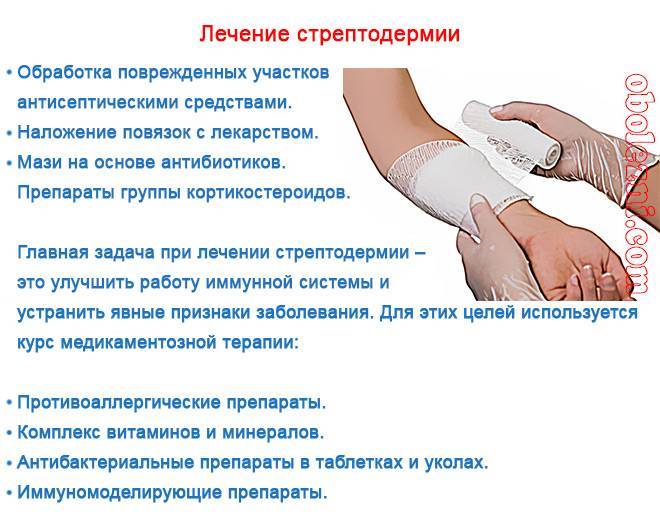
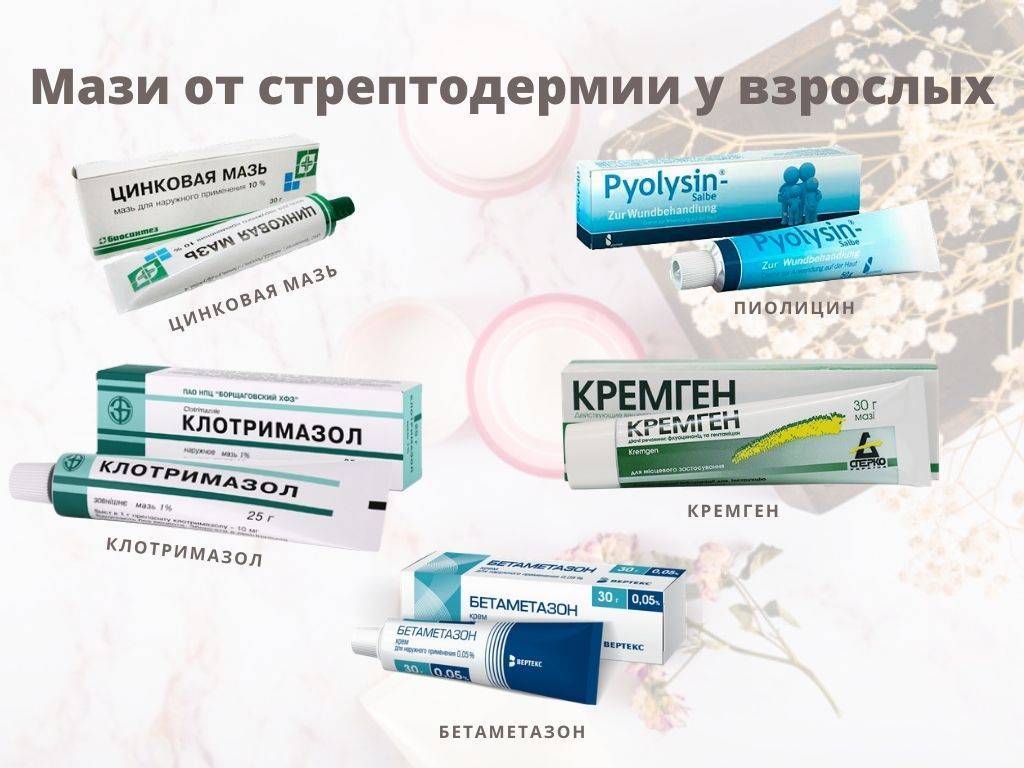
Лечение стрептодермии
Курс терапии подразумевает комплексное использование антисептических средств, антибиотиков, выбор которых зависит от типа возбудителя и специальные мази. В некоторых случаях могут дополнительно назначаться медикаментозные препараты в виде таблеток и инъекции. Кожный зуд снимается супрастином и телфастом. Для укрепления иммунитета принимают витамины группы A, B и C.
В зависимости от стадии развития заболевания может потребоваться вскрытие гнойных высыпаний. Все сопутствующие манипуляции проводятся в стерильной операционной, разрешается проведение действий на дому. После успешного вскрытия гнойников, появившиеся раны обрабатываются анилиновыми красителями дважды в день. Это поможет предотвратить попадание инфекции.
Чтобы ускорить процесс выздоровления требуется следовать рекомендациям врача:
- выделить собственные столовые приборы и посуду, исключить контакт с домашними;
- отказаться от приёма ванны и душа;
- стараться чаще менять постельное белье с последующей тщательной стиркой;
- исключить посещение людных мест, желательно вообще не покидать дома до полного выздоровления.
Допускается применение народных средств, к которым относятся настойки элеутерокк, эхинацея и левзея. Приём следует осуществлять только после предварительного согласования с лечащим врачом. Эффективность лечения будет зависеть от индивидуальных характеристик организма, возраста и текущего состояния пациента.
Причины стрептодермии
Кожный покров у любого человека всегда покрыт большим количеством условно-патогенных бактерий, которые не несут угрозы для здоровья. Такое положение наоборот укрепляет способность кожи бороться с болезнетворными микроорганизмами, в число которых входят и стрептококки.
Пока иммунитет не ослаблен, кожный покров играет роль надёжного барьера и бактерии не способны причинить вред. Но при ослаблении защитных свойств организма, появляется угроза образования стрептодермии.
Снижение иммунитета может возникать по следующим причинам:
- наличие других хронических патологий;
- регулярные стрессовые состояния, плохой сон, чрезмерные физические нагрузки;
- резкое переохлаждение или наоборот перегревание организма;
- гельминтоз;
- ранее перенесённые заболевания вирусного характера.
Несоблюдение личной гигиены или механическое повреждение кожного покрова также может послужить причиной образования инфекционного заболевания.
Факторами риска являются:
- плохие условия работы, например, слишком жаркое, влажное или душное помещение;
- изменения гормонального фона;
- наличие избыточного веса;
- неправильное питание;
- диабет и другие эндокринные заболевания.
Иногда в качестве возбудителя может выступить некачественное средство личной гигиены или косметика. Стрептодермия может способствовать развитию других заболеваний расчёсывания, из-за сильного кожного зуда.
Общая тактика лечения стрептодермии
На первом этапе выполняется изоляция больного. В случае тяжелого повреждения кожных покровов пациенту рекомендуется проходить лечение в стационаре. В дальнейшем лечебная тактика основывается на клинических проявлениях и самочувствии больного.
- Если состояние стабильно, нарушения самочувствия нет, а высыпания единичны, назначаются наружные средства (антисептические растворы и антибактериальные мази).
- При остром распространенном течении с мокнущими очагами показаны средства в виде порошка, а также топические глюкокортикостероиды.
- Системные антибиотики назначаются при хронических и рецидивирующих формах стрептодермии, отсутствия эффекта от местных средств и общем ухудшении самочувствия. Первой линией антибактериальных препаратов идут пенициллины, цефалоспорины и макролиды.
В качестве дополнительных мер может проводится УВЧ-терапия курсом до 10 сеансов. Также рекомендуется особый порядок ухода за кожей. Самолечение противопоказано. Некорректная терапия может привести к осложнениям и переходу болезни в хроническую форму. Обращайтесь к врачу, он подскажет, чем лечить стрептодермию на коже в вашем случае.
Лечение стрептодермии
Терапия заболевания осуществляется в стационаре. В домашних условиях проводить лечение можно с разрешения врача, строго соблюдая рекомендации.
Ускорить процесс выздоровления, пациенту поможет гипоаллергенная диета и исключение из рациона:
- сладостей;
- жирных блюд;
- копчёностей;
- экзотических фруктов и овощей;
- газированную воду.
Пищу лучше готовить на пару. Ее можно разнообразить запечёнными яблоками, тыквой, тушёной рыбой, лёгкими мясными бульонами. Полезно пить ромашковый чай.
- Во время купания стрептококки с лёгкостью разносятся по телу и количество поражённых участков увеличивается. Во избежание этого в течение 10 дней с начала лечения нельзя мыться.
- Протирайте пузырьковую сыпь и язвы 2-3 раза в день салициловым спиртом, а здоровые участки кожи аккуратно очищайте смоченной в воде салфеткой. Вместо воды можно использовать настой ромашки, череды, календулы.
- Не допускайте расчёсывания пузырьков. Если тревожит сильный зуд, принимайте антигистаминные препараты. Любые повреждения сразу заливайте перекисью водорода и обрабатывайте зелёнкой.
- Ежедневно осуществляйте влажную уборку квартиры и проветривайте помещение. Нательные вещи проглаживайте с двух сторон. Если заболел ребёнок, обязательно продезинфицируйте игрушки.
Лекарства при инфекционном заболевании
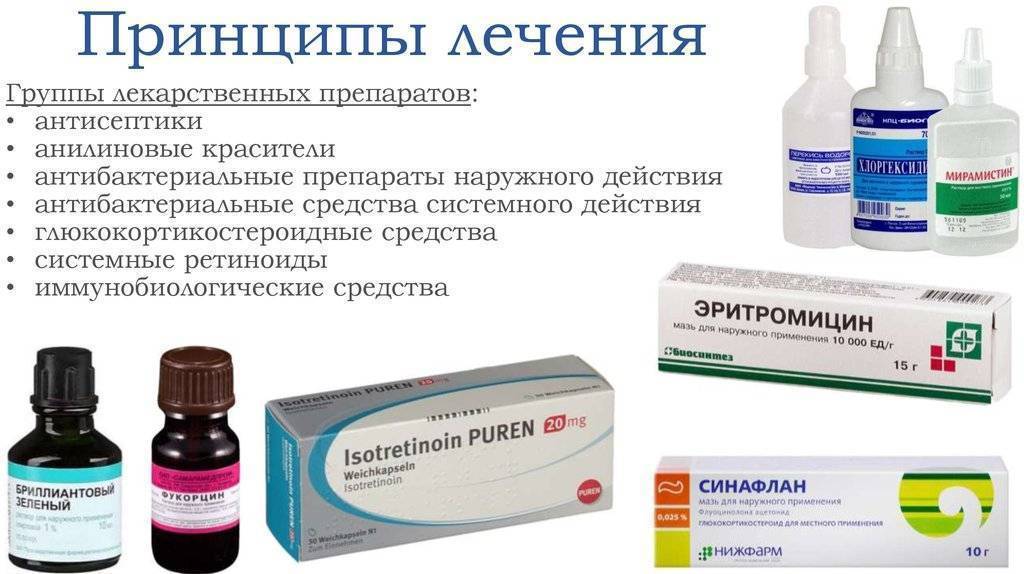
Чтобы блокировать активность стрептококков, кожный покров обрабатывают антисептическими средствами:
- Мирамистином;
- Хлоргексидином;
- концентрированным раствором марганца;
- Фукорцином;
- Перекисью водорода;
- раствором бриллиантовой зелени.
Смазывают корочки и кожу вокруг них, проведение обработки 2-3 раза в день, предотвращает распространение инфекции.
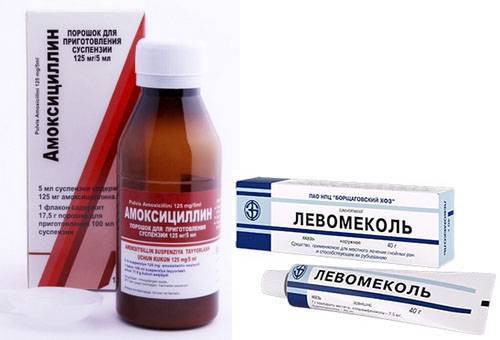
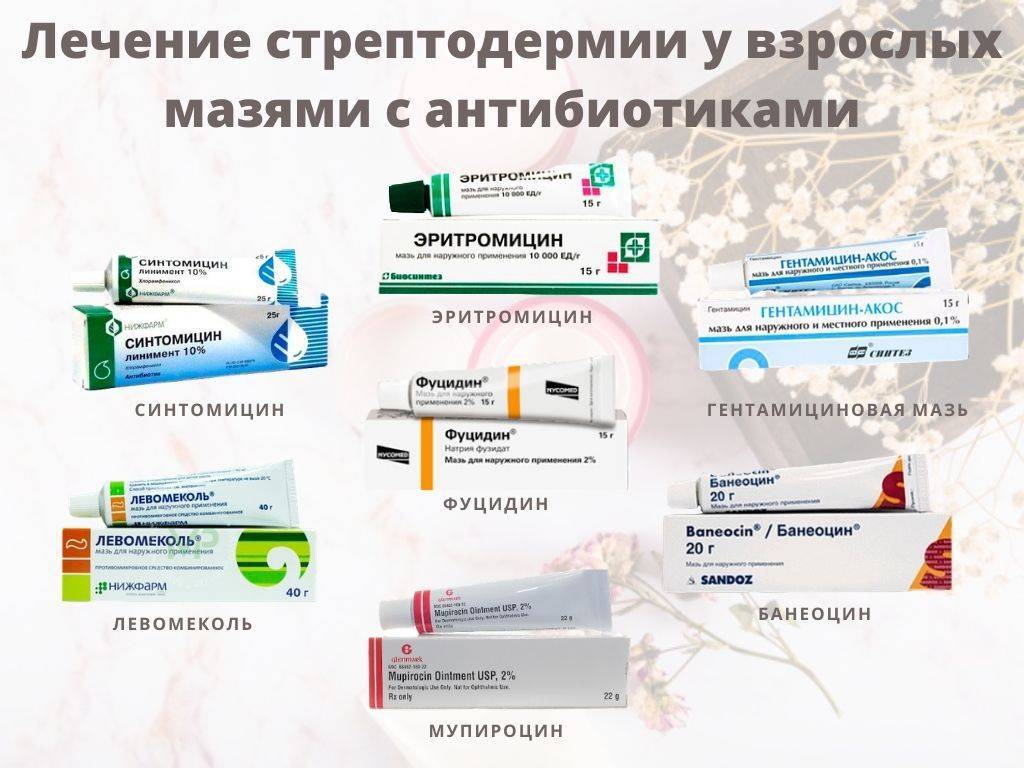
Через 30 минут после антисептиков высыпания смазывают мазями на основе антибиотиков и глюкокортикостероидов:
- Тридерм;
- Банеоцин;
- Левомеколь;
- Резорцин;
- Эритромицин.
Препараты для системного лечения
| Наименование | Действие |
| Антибиотики | |
| Амоксициллин, Флемоксин, Агументин, Ципрофлоксацин | Препараты разрушают клеточную структуру возбудителей, ускоряют регенерацию тканей, предупреждают скопление гноя и осложнения. Назначают индивидуально, основываясь на результатах обследования. |
| Иммуномодуляторы | |
| Левамизол, Пирогенал | Средства укрепляют защитные силы организма, устраняют воспаление, стимулируют заживление ран. |
| Антигистаминные лекарства | |
Травегил, Супрастин, Цетиризин | Убирают отёчность, кожный зуд, снижают выраженность симптомов. |
| Витаминные комплексы | |
| Никотиновая кислота, Ниацинамид, витамины А, С, Д | Укрепляют иммунитет, способствуют очищению кожи, ускоряют выздоровление |
Лечение длится около 14 дней. В процессе терапии могут быть использованы физиотерапевтические методы: очистка крови ультрафиолетом, УФ-облучение кожи. Для улучшения иммунитета ребёнка востребована гомеопатия: препараты Афлубин, Энгистол, Эхинацея.
Народные средства
Во время лечения стрептодермии применение медикаментозных средств можно комбинировать с народными рецептами, если врач считает это целесообразным.
- Отмерьте 1 ст. л. аптечной ромашки или шалфея. Залейте 250 мл воды. Доведите до кипения на водяной бане и томите на огне 10 минут. Остывшую жидкость отцедите. Делайте примочки на раны 2 раза в день.
- По 2 ст. л. череды или дубовой коры залейте 500 мл воды и закипятите. Проварите на медленном огне 5 минут, остудите и пропустите через марлю. Используйте для протираний ран на голове, теле и для накладывания примочек.
- Измельчите листья эвкалипта и наполните банку объёмом 250 мл. Залейте сырьё маслом холодного отжима, закройте крышкой и поставьте в шкаф на 3 дня. Положите в духовку частички коры дуба и запекайте в течение часа. Измельчите в порошок и смешайте с процеженным эвкалиптовым маслом 1:1. Мажьте раны на коже 3 раза в сутки. Через час убирайте остатки антисептиком.
- Выдавите из недозрелого граната сок. Соедините с натуральным мёдом в одинаковой пропорции. Средством требуется мазать пятна 3-4 раза в день.
- Достаньте живицу сибирской сосны. Наносите ее на гнойнички. Через 30 минут аккуратно убирайте ватным диском, смоченным в салициловом спирте.
Виды
Стрептококковое импетиго — самый распространенный вид, кожные высыпания на щеках, вокруг рта, на нижней челюсти, в области носа и ушей.
Простой лишай — возникает чаще у детей (на лице).
Буллёзное импетиго — места локализации: руки, голени, стопы, спина, живот. Созревание гнойного пузыря медленное, болезненное, возможны септические осложнения.
Ангулярный стоматит, щелевидное импетиго, стрептодермия углов рта или заеда — вид заболевания, известный многим людям.
Стрептококковая опрелость — возникает на соприкасающихся поверхностях ( в кожных складках),большей частью у маленьких детей и взрослых с сахарным диабетом, ожирением, атопическим дерматитом, гипергидрозом.
Турниоль, поверхностный панариций, импетиго ногтевых валиков — воспаление околоногтевых пластинок.
Эктима вульгарная — большой гнойник чаще в области голеней, оставляет после себя рубцы.
Сухая стрептодермия — похожа на стригущий лишай, после больших высыпаний остаются шрамы.
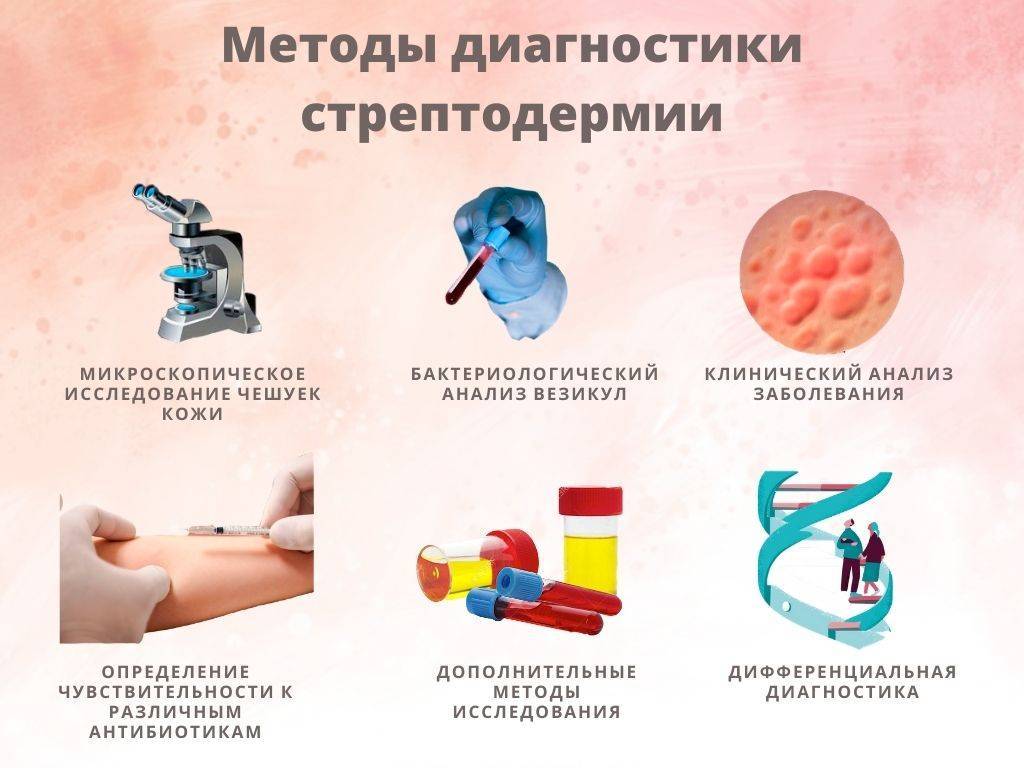
Диагностика
Устанавливать диагноз и назначать лечение стрептодермии должен только врач.
- Врач-дерматовенеролог составляет анамнез и проводит внешний осмотр.
- Проводится бактериологическое исследование, бактериологический посев содержимого папул.
- Определяется чувствительность стрептококка к антибиотикам.
- При необходимости назначаются дополнительные анализы крови, мочи, кала.
- Может потребоваться консультация эндокринолога.
Как лечить народными средствами?
Чтобы ускорить выздоровление, при стрептодермии у взрослых допускается вспомогательное лечение народными средствами. К ним относятся:
- нужно избегать перегрева кожи и повышенного потоотделения;
- соблюдение диеты, которая исключает из рациона сладкое, жирное, острое;
- одежда должна быть из «дышащих», натуральных материалов;
- повязки, смоченные в отварах трав, которые обладают подсушивающими свойствами и не являются аллергенами: это ромашка и кора дуба;
- так как на время болезни нельзя принимать ни душ, ни ванны, здоровую кожу рекомендуется протирать салфетками, смоченными в отваре ромашки.
Любое лечение даже самыми проверенными методами должно сопровождаться разрешением и контролем врача. В ином случае могут возникнуть осложнения, трудно поддающиеся корректировке.
Общие данные
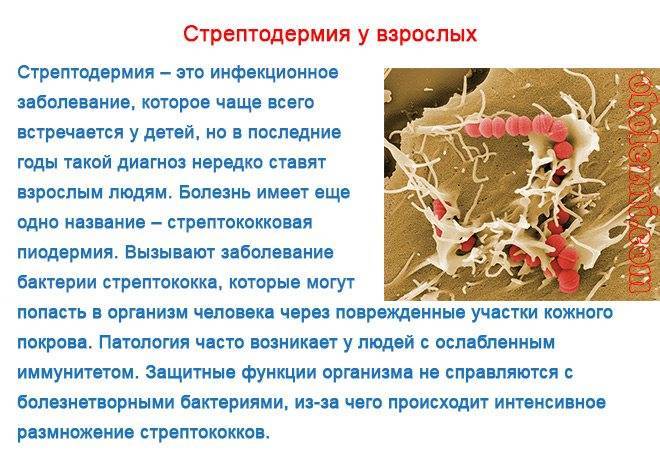
Стрептодермия на коже является инфекционной болезнью, которая отличается высокой заразностью. В связи с этим чаще всего ей болеют дети, которые близко контактируют во время игр и обучения. Кроме того, их иммунитет слабее, чем у взрослых. Достаточно незначительных ссадин или ран, чтобы патологические микроорганизмы поразили нежную кожу ребенка. Часто стрептодермия является осложнением других кожных патологий, например, зудящих дерматозов.
Основной возбудитель — стрептококк группы А, другие группы играют меньшую роль. При стрептодермии гноеродные бактерии поражают все слои кожи, но не затрагивают сальные и потовые железы, а также волосяные луковицы. Чаще страдают складки и гладкие участки, при этом участки склонны к разрастанию. Проникая в ткани, стрептококк выделяет вещества, которые воздействуют на стенки сосудов — повышают их проницаемость и способствуют выходу плазмы в кровь. Из-за этого образуется отек, а на поверхности кожи возникают пузыри с гнойным содержимым.
Консультация
Название процедуры
Цена
Рассрочка ежемесячно (x12)
Консультация трихолога, компьютерная микродиагностика кожи головы и волос
Цена:
Бесплатно
Консультация специалиста по структуре волос
Цена:
Бесплатно
Диагностика
Название процедуры
Цена
Рассрочка ежемесячно (x12)
Компьютерная диагностика (фототрихоскопия)
Цена:
Бесплатно
Последствия и осложнения
Опасность стрептодермии в том, что если болезнь диагностирована несвоевременно, приобрела хроническую форму, то последствия могут быть очень серьезными:
- возможны аутоиммунные заболевания;
- велик риск поражения сердечно-сосудистой системы, почек и других внутренних органов;
- не исключено развитие аллергических дерматитов;
- существует риск появления абсцесса тканей;
- возможные заболевания – рожа, ревматизм, сепсис, экземы микробного происхождения, гломерулонефрит, скарлатина;
- есть опасность появления косметических недостатков – шрамов и рубцов.
Любая из этих болезней представляет опасность для здоровья и нуждается в своевременном лечении.
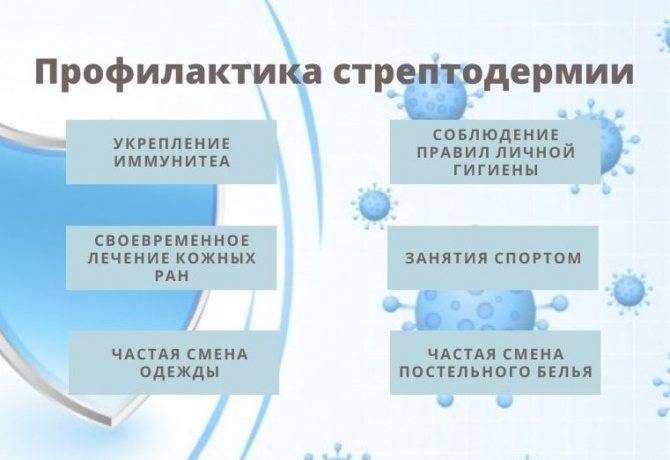
Профилактика детских заболеваний кожи
Полностью предотвратить появление высыпаний на коже ребёнка практически невозможно, но соблюдение простых правил поможет свести риск развития дерматологических проблем к минимуму.
Как избежать болезней кожи:
- своевременная вакцинация – прививки защищают детей от многих вирусных заболеваний;
- регулярно укреплять иммунитет – закаливание, соблюдение режима дня, правильное питание, занятие спортом;
- соблюдать правила гигиены;
- регулярно проводить влажную уборку, проветривать помещения;
- все ранки и царапины сразу обрабатывать антисептическими средствами;
- дважды в год принимать витаминные комплексы;
- не давать ребёнку антибиотики, другие сильнодействующие препараты без назначения врача;
- регулярно посещать профильных специалистов для профилактического осмотра.
Большинство кожных заболеваний заразны, больных детей следует оградить от общения со здоровыми, посещать школу и садик можно только при наличии справки от дерматолога.
Высыпания на коже могут появиться у каждого ребёнка, задача родителей – вовремя обратиться к дерматологу для выявления причины заболевания, точно выполнять все рекомендации врача, поддерживать чистоту в комнате, соблюдать гигиенические правила.
Список литературы
- Бутов Ю.С., Скрипкин Ю. К., Иванова О. Л., «Дерматовенерология» Национальное руководство // ГЭОТАР Медиа 2017, Москва.
- ООО Российское общество дерматовенерологов и косметологов Клинические рекомендации пиодермии – 2020 год.
- Михальский В.В., Богданов А.Е, Жилина С.В., Привиденцев А.И, Аникин А.И., Ульянина А.А. Применение препарата Бетадин в лечении инфицированных ран // РМЖ №29 от 23.12.2010.
- Инструкция по медицинскому применению ЛП Хлоргексидин, РЛС.
- Инструкция по медицинскому применению ЛП перекись водорода, РЛС.
- Инструкция по медицинскому применению ЛП калия перманганат, РЛС.
- Инструкция по медицинскому применению ЛП Фуцидин крем/мазь, РЛС.
- Инструкция по медицинскому применению ЛП Бактробан мазь, РЛС.
- Инструкция по медицинскому применению ЛП Гентамициновая мазь, РЛС.
- 10. Инструкция по применению ЛП Бетадин (раствор, мазь). РУ П№015282/03, РУ П№015282/02.
- Блатун Л. А. Местное медикаментозное лечение ран. Хирургия. Журнал им. Н. И. Пирогова. 2011;(4):51 59.
Симптомы стрептодермии
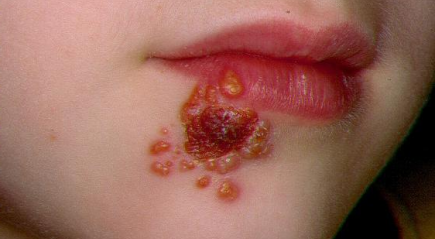
После попадания в организм стрептококков первые симптомы стрептодермии появляются не раньше, чем через 7 дней. Основные проявления – формирование на коже пузырьков с быстро мутнеющей жидкостью (фликтен).
Пузырьки появляются на начальной стадии стрептодермии, со временем сливаются, потом лопаются и высыхают. На месте фликтен образуются кровоточащие трещины. Кожа вокруг сохнет и воспаляется. Нередко возникают гнойные образования.
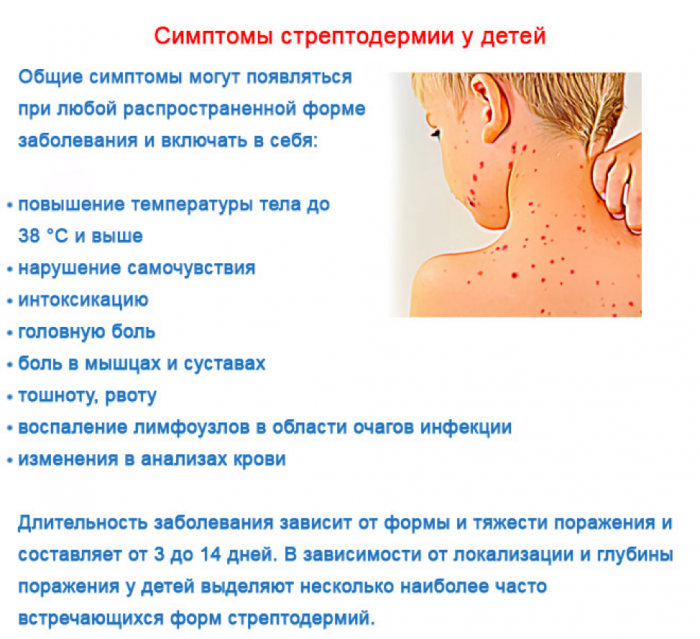
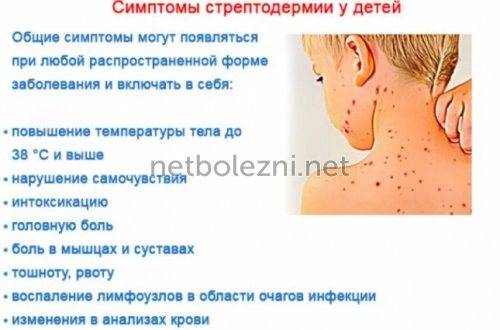
У детей наблюдаются общие симптомы стрептодермии:
- кожный зуд и жжение;
- пигментация на месте очагов заболевания;
- недомогание, вялость, отсутствие аппетита;
- повышение температуры;
- воспаление лимфоузлов.
Описание
Аденовирус, ДНК Adenovirus spp. в крови, качественный — определение ДНК Adenovirus spp в крови, методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени». Метод ПЦРпозволяет идентифицировать в биологическом материале искомый участок генетического материала и обнаружить единичные молекулы ДНК вируса, не выявляемые другими методами. Принцип метода основан на многократном увеличении числа копий, специфичных для данного возбудителя участка ДНК. С помощью ПЦР-анализа можно диагностировать инфекцию в остром периоде и выявлять случаи носительства.Аденовирусы — семейство ДНК-содержащих вирусов, принадлежащих к группе вирусов, оказывающих повреждающее действие на мембраны клеток и оболочки тканей. Их около 40 серологических вариантов. Роль аденовирусов в патологии человека неодинакова. Аденовирусы относительно устойчивы во внешней среде, выдерживают температуру до 50°С и сохраняются при замораживании. Аденовирусы хорошо размножаются на культуре ткани человека и животных.Аденовирусная инфекция — группа антропонозных, острых вирусных заболеваний с поражением слизистых дыхательных путей, глаз, кишечника, лимфатических узлов и протекающая с умеренно выраженной интоксикацией. Возбудители аденовирусной инфекции — ДНК-содержащие вирусы рода Mastadenovirus семейства Adenoviridae. Инкубационный период обычно 4–6 дней. Основной путь передачи — воздушно-капельный. Так как вирус размножается и в слизистой оболочке кишечника, то возможен и алиментарный путь передачи. Аденовирусными инфекциями в основном болеют дети до 14 лет. Аденовирусы преимущественно поражают дыхательную систему, глаза, кишечник, лимфатические узлы, печень, селезёнку. В основном аденовирусная инфекция протекает как ОРВИ, но возможны более тяжёлые варианты течения — пневмонии. При инфицировании роговицы — возможны тяжёлые варианты течения с потерей зрения.Клинические проявления аденовирусной инфекции Клинические проявления аденовирусной инфекции: фарингит, пневмонии, кератоконьюнктивит, конъюнктивит, ринит, ринофаринготонзиллит, бронхит, ринофарингит, ринофарингобронхит, ларинготрахеобронхит, диарея, неспецифический мезаденит (генерализованная форма). Температура при аденовирусной инфекции колеблется в пределах 38–39 °С. Явления токсикоза выражены слабо или умеренно. Симптоматология зависит от распространённости процесса.Основными причинами выявления ДНК аденовирусов являются:
- ОРВИ;
- инфекции нижних дыхательных путей (бронхиты, пневмонии);
- фарингоконъюктивит;
- эпидемический кератоконъюктивит;
- аденовирусный энтерит.
Показания:Подготовка Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приёма пищи. Забор крови производится в соответствующую пробирку строго до метки. Сразу после заполнения и извлечения пробирки из держателя её нужно аккуратно перевернуть 5–10 раз на 180° для смешивания пробы с наполнителем. Не встряхивать! Интерпретация результатов Ответ выдаётся в качественном формате: «обнаружено» или «не обнаружено».
Симптомы стрептодермии
Симптомы стрептодермии у детей и взрослых одинаковые. Продолжительность инкубационного периода при стрептококковой инфекции составляет от 7 до 10 дней. Затем:
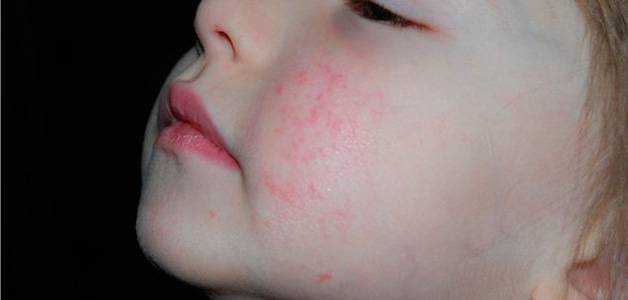
- На коже (чаще всего лица) появляются розовые пятна округлой формы. Их очертания могут быть правильными или неправильными.
- Через несколько дней на поверхности очагов образуются гнойно-пузырьковые элементы.
- При импетиго они быстро вскрываются и заживают. После них на коже не остаются рубцы и шрамы.
- При эктиме происходит поражение росткового слоя кожи, поэтому не исключено образование непроходящих шрамов.
- При неглубоком поражении кожи после выздоровления возможна временная гипопигментация кожи.
Какие-либо субъективные ощущения при заболевании отсутствуют. В редких случаях пациенты жалуются на:
- кожный зуд;
- сухость пораженных участков;
- головную боль;
- боль в мышцах.
При обширных дерматологических поражениях у детей возможно повышение температуры тела, увеличение лимфатических региональных узлов.
Если патологический процесс принимает диффузный характер, очаги стрептодермии очень быстро распространяются по телу, сливаются друг с другом, образуя более крупные элементы.
Признаки хронической стрептодермии
Перевести заболевание в хроническую форму могут:
- перегрев, переохлаждение;
- варикозное расширение вен;
- снижение местного иммунитета;
- наличие открытых раневых поверхностей;
- пониженная реактивность организма;
- постоянная травматизация пораженных участков кожи (например, расчесывание болячек детьми).
Хроническая стрептодермия проявляется:
- Большими шелушащимися очагами с неровными фестончатыми краями (диаметр около 10 см).
- Гнойными пузырями, после вскрытия которых образуются серозно-гнойные корки желтого либо коричневого цвета.
- Если удалить корки, обнажается эрозивная ярко-розовая поверхность.
При затяжном течении заболевание может переходить в микробную экзему.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Профилактика
Стрептодермия может быть у человека любого возраста, пола и социального уровня, так как абсолютной защиты не существует. Следует придерживаться общих правил по соблюдению гигиены:
- своевременно лечить зубы;
- ежедневно принимать душ с мылом;
- своевременно подстригать ногти;
- каждый день менять нижнее белье;
- вести здоровый образ жизни;
- сбалансировано питаться;
- лечить хронические заболевания, не допускать обострения.
Врачи клиники трихологии «Доктор Волос» располагают современным оборудованием для диагностики стрептодермии кожи волосистой части головы у взрослых. Для вашего удобства в Москве открыты два филиала. Запишитесь к врачу-трихологу и получить квалифицированную помощь.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Записаться на бесплатную консультацию трихолога по телефону:
+7 (495) 788-35-93