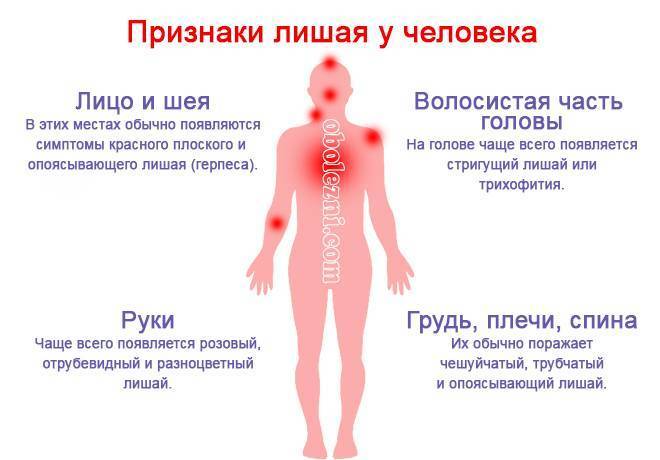
Этиология и классификация лишая
В зависимости от причин развития выделяют несколько видов лишая:
- Опоясывающий.Является заразным, вызывается возбудителем ветряной оспы (вирусом семейства Herpesviridae – Varicella zoster). Чаще развивается у людей старшего или среднего возраста, дети при контакте с такими больными заболевают ветрянкой.
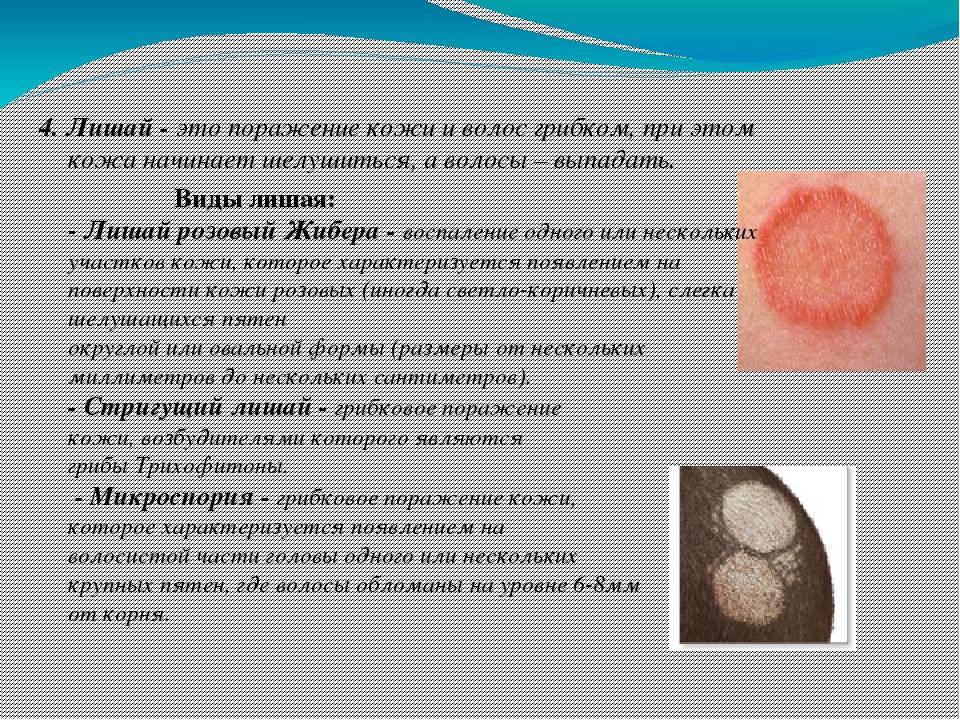
- Стригущий (трихофития, микроспория).Относится к заразным, провоцируется грибками рода Trichophyton или Microsporum canis, ferrugineum или audoin, которые часто разносятся бездомными животными: кошками, собаками, кроликами, обезьянами и др. Риск заражения возрастает при частом контакте с источником инфекции: при работе в ветеринарных клиниках, кормлении бродячих кошек и собак, работе на животноводческих фермах и пр.
- Черный (кладоспориоз эпидермальный, микроспороз черный).Относится к заразным микозам, вызывается Cladosporium wemeckii и Stenella arguata, которые более распространены в зонах с жарким и влажным климатом: Юго-Восточной Азии, Африке, странах тропического пояса Америки.
- Отрубевидный (разноцветный).Относится к малозаразным кератомикозам, поскольку заражение вероятно только на фоне предрасполагающих факторов при продолжительном и тесном контакте с больным. Вызывается грибками Malassezia furfur, Pityrpsporum orbiculare или ovale.
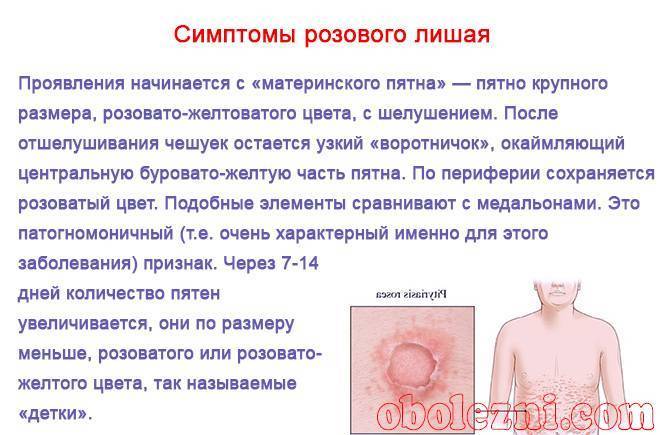
- Розовый (питириаз, болезнь Жибера).Не считается заразным. Точные причины лишая пока неизвестны, предполагается его инфекционно-аллергическая природа.
- Красный плоский (кожи и полости рта).Является незаразным, точные причины развития пока неизвестны. Часто наблюдается при стрессе, патологиях пищеварительного тракта, печени и поджелудочной железы, сахарном диабете, гипертонической болезни, токсико-аллергических реакциях, например, при длительном приеме тетрациклина и препаратов золота, у людей, чья работа заключается в проявке цветной кинопленки или связана с контактом с парафенилдиамином.
- Белый (солнечный).Не относится к заразным, причины развития пока точно не известны. Но, скорее всего, связаны с деятельностью грибков Malassezia, выделяющих компонент, который прекращает поступление ультрафиолета на кожу и замедляет доставку меланина.
- Чешуйчатый (псориаз).Не является заразным, предположительно вызывается мультифакторными причинами: наследственность, невротические реакции, перенесенные инфекции.
- Мокнущий (экзема).Не относится к заразным, может провоцироваться множеством причин или сразу несколькими: нарушениями иммунной системы, аллергией, эндокринными патологиями, нарушениями в работе ЖКТ, стрессом, работой на вредных производствах, нарушениями трофики при запущенной варикозной болезни и др.
- Склероатрофический (болезнь белых пятен, крауроз вульвы/пениса, каплевидная склеродермия).Является незаразным, причины пока изучены недостаточно, обычно возникает на фоне наследственной предрасположенности, аутоиммунных нарушений, гормонального дисбаланса, эндокринных патологий или частых психоэмоциональных стрессов.
- Линейный (полосовидный).Не относится к заразным, причины развития пока точно не известны, вероятнее всего, они связаны с врожденными изменениями в развитии нервных и кожных тканей или заболевание развивается как нейродермит, чаще возникает в 2–3 года.
- Блестящий лишай.Не является заразным, предполагается инфекционно-аллергическая природа заболевания.
Микроспория: почему важно вовремя обратиться к врачу?
Имеются факторы, обуславливающие трудности в лечении:
• Грибы-дерматофиты рода Microsporum глубоко проникают в кожные покровы и волосяные мешочки.
• Грибки долго сохраняют жизнеспособность в условиях окружающей среды.
• Быстрых способов избавиться от микроспории не существует. Доказано, что рост грибка останавливается на 14-20 день лечения. Придётся набраться терпения и вам, и ребёнку.
• При наличии хронических заболеваний победить грибок сложнее: чаще развивается нагноительная форма, выздоровление затягивается из-за ослабленной иммунной системы.
• Недостаточная дозировка препаратов или самостоятельное прекращение лечения ведёт к быстрому возвращению болезни — рецидиву. Чем чревато? Возникновением привыкания грибка к лекарственным средствам, длительным течением заболевания и/или развитием осложнений.
При назначении лечения врач учитывает все эти факторы, подбирая для каждого больного индивидуальный план ведения.
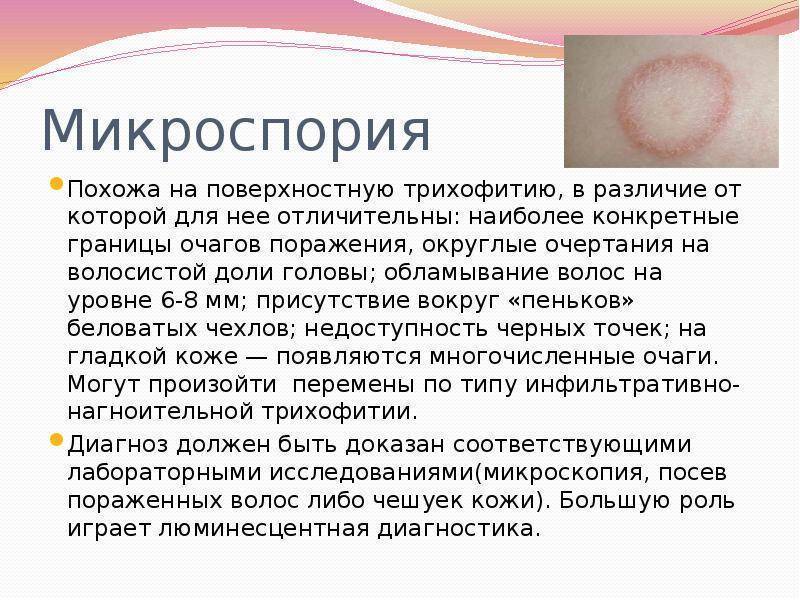
Что такое микроспория
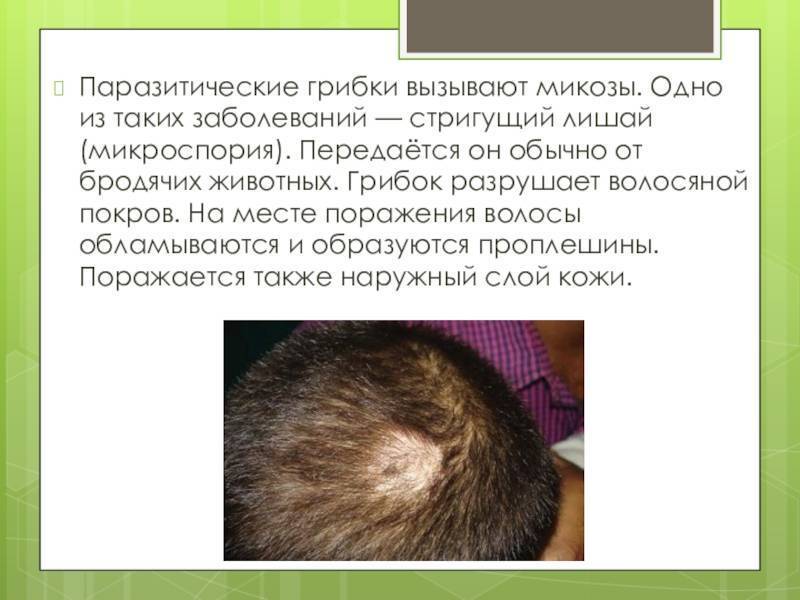
Микроспория – грибковое заболевание, при котором поражаются кожа и волосы, а в исключительно редких случаях и ногтевые пластинки. Возбудители заболевания – два вида грибка: Microsporum ferrugineum и Microsporum canis. Обе разновидности паразитируют на человеке, а второй – и на животных. Чаще люди заражаются микроспорией при контакте с зараженной кошкой или собакой.
Микроспория у человека передается и бытовым путем. Споры, как правило, накапливаются под чешуйками кожи. Попадая во внешнюю среду, грибок жизнеспособен еще на протяжении 1–3 месяцев. Поэтому подхватить заболевание можно при совместном использовании постельного белья, полотенец, игрушек, расчесок для волос и прочих предметов ежедневного обихода.
Микроспория с продолжительным и слабовыраженным течением иногда проходит самостоятельно, когда ребёнок переходит в фазу полового созревания. Дети болеют гораздо чаще взрослых, среди же взрослых людей микроспория чаще встречается у молодых женщин. Грибок способен сохранять жизнеспособность на протяжении нескольких месяцев, даже попав на почву. В этом случае, почва выступает только как переносчик инфекции, но не источник заболевания.
Микроспория поддается полному излечению, исход заболевания благоприятный. Если болезнь не лечить, то к периоду полового созревания наступает самоизлечение. Для микроспории, которая передается от больных животных, характерна сезонность, чаще вспышки заболевания происходят в конце лета и начале осени.
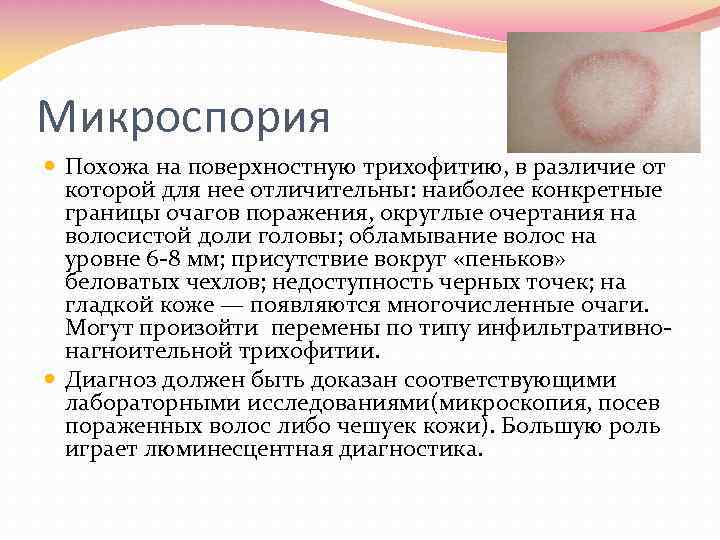
Микроскопия волосистой части головы
Микроскопия волосистой части головы поражает в большей степени детей 5-12 лет. Чаще участками поражения грибком становятся височная и теменная области, в том числе макушка. Заболевание проявляется овальными или круглыми очагами с четкими контурами и размером 5 см.
В начале болезни, грибок локализуется в устье луковицы волоса, формируя белую кольцевидную чешуйку, окружающую волосинку как манжеткой. По мере прогрессирования процесса, через неделю микроспория поражает 100% волоса, который в результате обламывается, так как становится хрупким.
Оставшиеся волосы утрачивают блеск и кажутся тусклыми, так как покрываются серо-белым чехлом, сформированным из спор гриба. Кожные покровы пораженного участка становятся отечными, покрасневшими с чешуйками бело-серого оттенка.
При присоединении дополнительной инфекции развивается нагноение, которое характеризуется наличием выраженного воспалительного процесса. На поверхности возникают чешуйки, при поднятии которых выделяется гной. Нагноение развивается при отсутствии полноценного лечения микроспории или при наличии серьезной сопутствующей патологии.
Микроспория гладкой кожи
В зоне проникновения гриба образуется красное отечное пятно, возвышающееся над кожей, с четкими границами, которое постепенно увеличивается. По краю пятна формируется возвышающийся валик из узелков, корочек и пузырьков.
В центре воспаление разрешается, приобретая бледно-розовый оттенок, на поверхности – отрубевидное шелушение. Очаги поражения в виде кольца, не вызывают субъективных ощущений или сопровождаются умеренным зудом.
Как правило, грибок поражает кожу шеи, лица, предплечий и плеч. Редко поражается кожа подошв, ладоней и ногтевые пластинки. У детей раннего возраста, молодых женщин воспаление выраженное, а шелушение минимальное. При склонности к аллергии грибок маскируется затрудняя диагностику.
Как происходит заражение микроспорией?
Микроспория — заразное заболевание, распространяют которое чаще всего больные животные.
Болеть грибковым заболеванием могут как домашние, так и дикие животные. Среди домашних животных микроспории подвержены кошки, собаки, кролики, крупный рогатый скот, а среди диких – лисы, песцы, обезьяны.
Для заражения микроспорией не обязательно непосредственно контактировать с животным. Достаточно попадания на кожу человека шерсти или чешуек с окружающих предметов, например, при уходе или кормлении домашнего животного.
Дети чаще всего подхватывают заболевание при контакте с зараженными кошками, котятами, реже – при общении с собаками или через инфицированные предметы ухода.
Опасность представляет и больной микроспорией человек, который выделяет возбудителя в окружающую среду. Для детей источником инфекции часто является больной ребенок, например, играющий в песочнице или посещающий детский коллектив.
Возможно заражение от больных членов семьи, при контакте с предметами обихода, зараженной грибком одеждой. Опасно пользоваться одной расческой или надевать головной убор больного микроспорией.
При соблюдении правил гигиены, тщательном мытье рук заболевание можно предупредить. Попадание спор грибов на поверхность кожи человека не говорит о неизбежности заболевания, хотя риск заразиться остается высоким.
Как выставляется диагноз?
На основании внешнего осмотра (признаки описаны выше) и проведения специальных исследований.
Использование лампы Вуда
Основано на том, что она излучает ультрафиолетовые волны, которые вызывают яркое свечение разных оттенков у некоторых микроорганизмов.
Как проводится процедура? В тёмной комнате врач при помощи лампы Вуда исследует поражённые участки кожных покровов и волосистой части головы. Для микроспории характерно зелёное свечение: при поражении антропофильным видом грибка — изумрудное, зоофильным — бледно-зеленоватое.
Осмотр при помощи лампы Вуда выполняется на первом этапе. Остальные дополнительные исследования проводятся при появлении специфического свечения в очагах — признак микроспории.
Примечательно, что метод применяется не только для диагностики, но и для контроля над эффективностью лечения.
Посев материала
Чешуйки и поражённые волосы из очага помещаются на специальные питательные среды. Если в материале имеются грибки, спустя несколько дней вырастают его колонии — используется для определения вида возбудителя и подбора наиболее оптимального препарата для лечения.
Важно!
Перед посещением врача не смазывайте мазями поражённые участки — затрудняет правильную и своевременную диагностику.
P.S. Микроспория по симптомам нередко схожа с другими заболеваниями — например, псориазом, экземой или плоским лишаем. Поэтому обращайтесь к врачу при появлении на коже у ребёнка любых высыпаний. И помните, что неправильное и поздно начатое лечение значительно затягивает наступление выздоровления при любом заболевании.
врач-ординатор детского отделения
фото: http://globallookpress.com/
Осложнения
При нарушении иммунного статуса ребенка микроспория из простой формы может переходить к инфильтративную и нагноительную. Лечение этих разновидностей микоза длительное, а после терапии существует риск появления рубцов. Инфильтративный вариант заболевания проявляется интенсивным воспалением в очаге, что характеризуется отечностью и гиперемией кожного покрова, зудом и дискомфортом в пораженной зоне.
Наиболее тяжело у детей протекает нагноительная форма, при которой в толще кожи и подкожной клетчатки образуются глубокие абсцессы. При этом увеличиваются регионарные лимфатические узлы, возникает общий интоксикационный синдром. После вскрытия и заживления гнойников остаются шрамы. Если лечение микроспории головы проводилось несвоевременно, существует вероятность очагового облысения.
Кто чаще болеет?
 Наиболее часто стригущий лишай регистрируется в детском возрасте, начиная с малышей и заканчивая подростками. Это связывают с тем, что дети чаще контактируют с животными, в том числе уличными и бродячими, которые могут быть заражены грибком. Плюс, кожные покровы у детей гораздо нежнее взрослых, волосы на голове и теле тоньше и нежнее, они менее защищены от негативных влияний внешней среды естественными выделениями желез (кожное сало, органические кислоты). Обычно с бляшками, похожими на стригущий лишай, максимально обращаются к врачу в середине лета и осенью, когда в школе каникулы и дети много времени проводят на улице или в деревнях, где контактируют с животными и тесно общаются между собой.
Наиболее часто стригущий лишай регистрируется в детском возрасте, начиная с малышей и заканчивая подростками. Это связывают с тем, что дети чаще контактируют с животными, в том числе уличными и бродячими, которые могут быть заражены грибком. Плюс, кожные покровы у детей гораздо нежнее взрослых, волосы на голове и теле тоньше и нежнее, они менее защищены от негативных влияний внешней среды естественными выделениями желез (кожное сало, органические кислоты). Обычно с бляшками, похожими на стригущий лишай, максимально обращаются к врачу в середине лета и осенью, когда в школе каникулы и дети много времени проводят на улице или в деревнях, где контактируют с животными и тесно общаются между собой.
Нередко отмечаются семейные случаи лишая, так как эта заразная болезнь, передающаяся от заболевшего ребенка взрослым. Эта грибковая инфекция по распространенности стоит на втором месте после микотического поражения стоп и ногтей. Однако взрослые менее восприимчивы к стригущему лишаю в силу того, что косметика, органические кислоты и выделение кожного сала сдерживает размножение и рост грибка на теле взрослых. Чаще параллельно с детьми болеют молодые женщины.
Обратите внимание
Люди с рыжим цветом волос и веснушками природно защищены от стригущего лишая.
Диагностика
Заподозрить инфекцию педиатр может при физикальном обследовании, когда детально осматривает волосистую зону головы и всю поверхность тела. Учитывая широкую распространенность болезни в педиатрии, постановка предварительного диагноза не составляет труда. Чтобы подтвердить микроспорию, требующую помещения ребенка на карантин, назначаются инструментальные и лабораторные методы диагностики:
- Люминисцентное исследование. При осмотре головы ребенка с помощью лампы Вуда в очагах микроспории появляется изумрудно-зеленое свечение, которое является патогномоничным признаком патологии. При недавнем инфицировании симптом может отсутствовать, поэтому для подтверждения диагноза несколько волосков эпилируют и тщательно сканируют лампой их фолликулы.
- Микроскопия. Проводится специфическая реакция с гидроокисью калия, для которой используют чешуйки с пораженных участков кожи или обломки волос. Под микроскопом видны нити септицированного мицелия, множественные мелкие споры, которые располагаются хаотично, напоминая мозаику.
- Культуральный метод. Адекватное лечение и профилактика микозов невозможна без определения вида возбудителя, для чего выполняется посев на питательную среду Сабуро. Диагностически значимые грибковые колонии вырастают на 10-й день. Они покрыты беловатым нежным пушком, расположенным в виде лучей. Обратная сторона колонии имеет желтый цвет.
Дифференциальная диагностика
Заболевания при дифференциальной диагностике могут по внешнему виду напоминать дерматомикоз. Они также обычно связаны с кольцевидными поражениями. Случаи, устойчивые к противогрибковой терапии или имеющие отрицательный микроскопический тест на гидроксид калия, должны быть дополнительно исследованы.
При тяжелом заболевании, например значительном поражении кожи, врач должен исключить другие, более опасные заболевания.
Чешуйчатая экзема, кольцевидная центробежная эритема, отрубевидный лишай, кожный кандидоз, подострая кожная красная волчанка, розовый лишай, контактный дерматит, атопический дерматит, себорейный дерматит и псориаз — другие частые заболевания, которые могут проявляться сходным образом.
Вторичный сифилис, грибовидный микоз и парапсориаз относятся к числу серьезных заболеваний, которые необходимо исключить.
Причины
Чаще всего стригущим лишаем заражаются контактно-бытовым способом, который подразумевает непосредственную связь с больным человеком или животным. Однако известны определенные факторы, наличие которых увеличивает вероятность инфицирования патогенными микроорганизмами:
- сниженный иммунитет (местный и общий);
- нарушенная целостность кожных покровов (после травм, ожогов, ссадин и царапин);
- мацерация кожных покровов, вызванная длительным контактом с водой;
- гормональные сбои в организме;
- неврологические расстройства;
- недостаточное соблюдение правил личной гигиены;
- частые контакты с зараженными животными.
Диагностика
Дерматолог на первом приёме осматривает кожные покровы пациента, поражённые участки, ногти и волосы.
- Если при визуальном осмотре диагностировать заболевание не получается, назначаются лабораторные исследования сыворотки крови и мочи.
- При подозрении на отрубевидную форму лишая, проводят йодные пробы. Обработка йодом бляшек на коже выявляет изменение цвета поражённых мест.
- Для подтверждения опоясывающего лишая используют метод микроскопии и серологические исследования.
- Увеличение показателя уровня СОЭ и лейкоцитов в анализе крови свидетельствуют о наличии плоского красного лишая.
- Для более подробного изучения картины болезни берут биопсию образца кожи с проблемной зоны, посев из зева на состояние микрофлоры, соскоб с поверхности пятен.
- Люминесцентная диагностика позволяет отличить розовый лишай от отрубевидного.
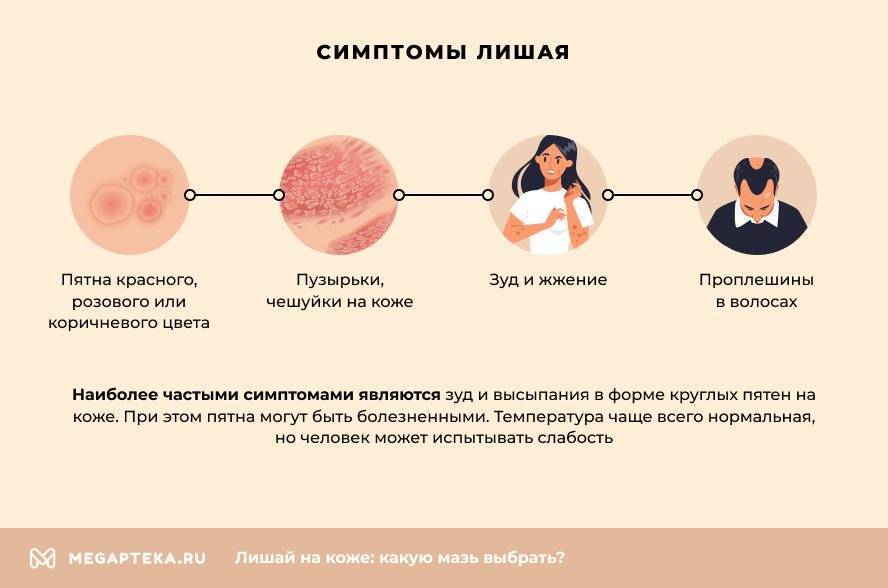
Симптомы заболевания
Заболевание может начинаться незаметно. На ранних стадиях образуются не более двух небольших пятен с четкими границами на кожных покровах. По мере развития недуга их размеры становятся больше 3−4 мм, возникают множественные высыпания. Цвет пятен может варьироваться от розового до коричневого, поэтому лишай носит название разноцветного.
В основном заболевание поражает кожу грудной клетки, руки, ноги, спину, реже встречается на волосистой части головы. Пятна шелушатся, могут зудеть при повышенной потливости, расчесах и травмах. Пытаться самостоятельно удалить их не рекомендуется, это может привести к еще более быстрому распространению высыпаний, слиянию пятен друг с другом.
Отличить заболевание от других дерматологических патологий несложно: если смазать пятно йодным раствором, оно становится более заметным. Дерматолог может использовать такой тест, а также подсветить элементы флуоресцентной лампой. Характерное свечение указывает на грибковую инфекцию.
Общие данные о лишае у детей
Наиболее часто зоны стригущего лишая обнаруживаются на волосистой части головы, в силу чего патология и получила свое специфическое название. В области активного размножения грибка видны круглые или овальные очаги, внутри которых волос обломлен над уровнем кожи примерно на 5-7 мм. Участки поражения имеют размеры от 10-20мм до 10 см и более, описаны области поражения до детской ладони и более. Внутри пораженной области волосы кажутся сбритыми бритвой с торчащими пеньками одного уровня.
Важно
Может поражаться кожа и по всему телу, образуя красноватые овальные пятна, по краю которых имеется воспалительный валик с более интенсивно окраской.
По центру пораженной бляшки кожа шелушится, отсюда и пошло название лишая. Иногда дети постарше могут жаловаться на зуд кожи в пораженной зоне.
Предотвращение заражения стригущим лишаем
Гораздо проще предотвратить заражение стригущим лишаем, чем потом длительно и упорно лечить детей
Важно не допускать контакта малышей с бродячими кошками и собаками, а домашних, ели они бывают на улице, регулярно осматривать на предмет поражений. Нужно учить детей мыть руки с мылом после игр с животными, не тянуть их к лицу и не целоваться с кошками-собаками
Если ребенок контактировал с подозрительным животным, необходимо принимать срочные меры, чтобы избежать возможного заражения. Прежде всего, нужно:
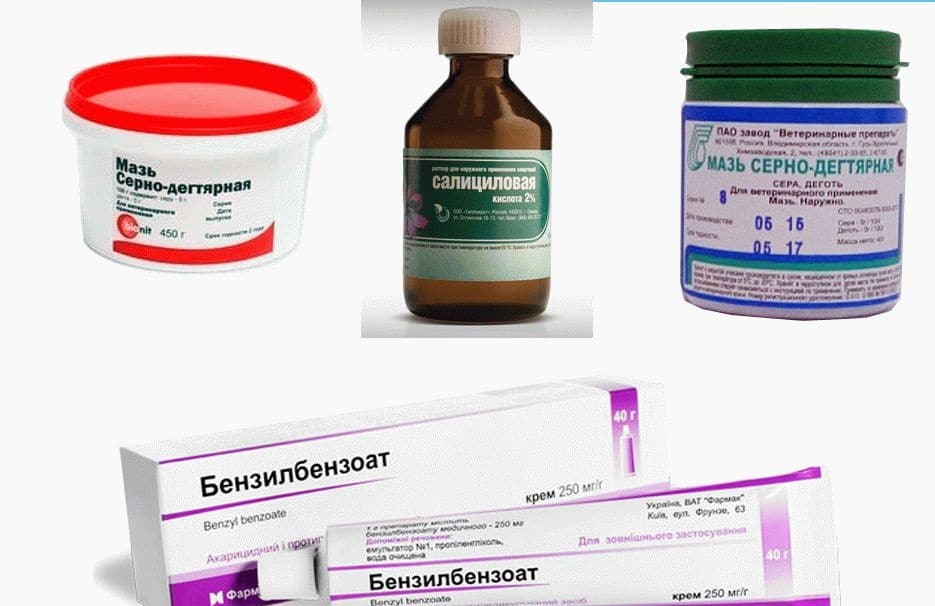
- тщательно несколько раз вымыть руки с мылом и противогрибковым средством (хозяйственное мыло, дегтярное мыло, жидкие антисептики во флаконах, Мирамистин).
- если ребенок играл с животным, нужно вымыть хозяйственным мылом под душем все его тело (без жесткой мочалки, чтоб не нанести микроповреждений), а всю одежду тщательно простирать с кипячением.
- для мытья тела и головы нужно использовать специальные растворы и шампуни с противогрибковыми компонентами. Но известно, что чем раньше провести превентивные меры, тем меньше шансов на заражение кожи и волос грибком. Могут бороться со спорами грибка масло лаванды и чайного дерева, ими можно обработать небольшие участки кожи или добавить к детскому шампуню, чтобы помыть голову.
Важно
На протяжении двух недель нужно постоянно осматривать тело и голову ребенка на предмет образования округлых бляшек с пузырьками. При выявлении хотя бы малейших подозрительных элементов – немедленно к врачу.
Как передаются паразитарные кожные инфекции?
К паразитарным дерматозам, с которыми ребенка не пустят в детское дошкольное учреждение, относятся педикулез и чесотка.
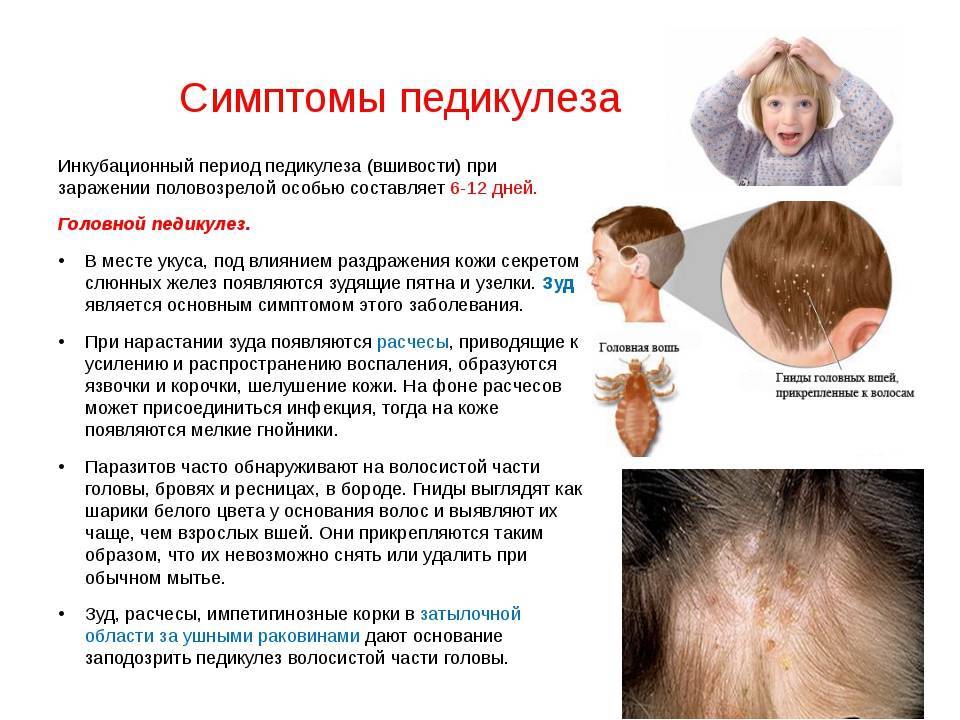
Педикулез
Педикулез или вшивость — паразитарное заболевание, вызываемое вшами, которое передаётся контактным путем от человека к человеку. Вши откладывают яйца на волосах, на расстоянии 2–3 см от кожи, где они приклеиваются. Питаются вши кровью, и без хозяина могут прожить не более двух суток.
Симптомы педикулеза:
сильный зуд в области кожи головы (если педикулез вызван головными вшами), лобка (педикулез вызван лобковыми вшами) и по всему телу (педикулез вызван платяными вшами);
мелкие красные точки на коже (укусы вшей);
белые точки на волосах, на вид как перхоть — это гниды, яйца вшей;
плохой сон, постоянное беспокойство и раздражённость, вызванные зудом;
образование ранок и корочек при расчесывании.
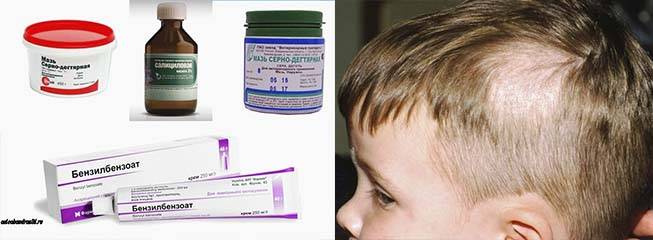
Лечение вшивости основано на применении специализированных наружных средств и вычесывании гнид. Необходимо обработать не только голову «заболевшему», но и одежду, постельное белье, мебель.
Важно знать, что у детей до 3 лет местные средства для лечения педикулеза запрещены, в этом возрасте можно только вычесывать паразитов. При выявлении педикулеза у одного из членов семьи обработке подвергаются все, даже те, кто не заразился
Использование народных средств по типу керосина, уксуса и др. небезопасно и неэффективно.

Чесотка
Чесотка — высококонтагиозное заболевание, которое вызвано чесоточным клещом sarcoptes scabie. Заражение чесоточным клещом происходит при тесном контакте с заболевшим, а также при использовании зараженных предметов обихода (мочалки , полотенца и т.д.), при этом инкубационный период составляет 7–14 дней, то есть первые симптомы заражения проявляются не сразу после контакта.
Клинические проявления при чесотке:
интенсивный зуд в вечернее и ночное время (т.к. чесоточный клещ прогрызает ходы именно в ночное время);
иногда при чесотке визуализируются чесоточные ходы — они выглядят как тонкие полосочки телесного цвета на поверхности кожи;
на участках с тонкой кожей видны папулы и везикулы слегка красного цвета.
Если больной не обращается своевременно к врачу, высыпания могут распространиться на всю поверхность туловища и конечностей, а также может присоседиться вторичная бактериальная инфекция.
У взрослого человека чесоточный клещ не поражает область головы и шеи, а вот у ребенка, напротив, основными местами поражения являются голова, шея, ладони и подошвы.
Различают несколько форм чесотки:
Типичная — классическая клиническая картина с зудом, везикулами и характерными локализациями.
Малосимптомная чесотка наблюдается у часто моющихся людей, т.к. они смывают большое количество клещей.
Чесотка без ходов, если первоначальное заражение произошло личинкой клеща.
Норвежская чесотка является редким заболеванием и наблюдается у людей с иммунодефицитом.
Диагностика чесотки основана на грамотном сборе анамнеза, осмотре всего кожного покрова, дерматоскопии (использование дерматоскопа для поиска чесоточных ходов). Применяются лабораторные исследования и микроскопия на наличие чесоточного клеща.
При лечении чесотки терапевтические схемы должны быть направлены не только на лечение заболевшего, но и на профилактику заражения членов семьи.
При этом обязательно полное кипячение одежды, белья и обработка помещения, где был пациент с чесоткой. Клещ может жить при комнатной температуре без хозяина до 4 суток. Кипячение при 100 градусах убивает клеща, а при температуре в 60 градусов клещ умирает только через час.
Лечение заключается в использование местных специализированных средств по определенной схеме. Рекомендовано применение Бензилбензоата, 20% эмульсия для нанесения взрослым и 10% детям.

Особенности у детей в разном возрасте
 После 3-4 лет и в подростковом возрасте стригущий лишай обычно протекает также как и среди взрослых. Общее самочувствие детей со стригущим лишаем обычно не страдает, преобладают только местные кожные реакции без выраженного дискомфорта. Если же говорить о малышах и детях, склонных к аллергическим реакциям, у них возможно развитие эритематозно-отечной формы патологии. На фоне нее дети становятся беспокойными и капризными, что связано с сильным зудом в области поражения, ощущением жжения и нарушениями сна. Дети могут ощущать сильную слабость и недомогание, развивается воспаление в области лимфоузлов, которые резко увеличиваются, при прощупывании резко болезненные. Очаги поражения имеют ярко-красный цвет, отечные края очагов с выраженными пузырьками по краям. Поверхность пораженной кожи склонна к мокнутиям, возникающим в силу просачивания плазмы сквозь тонкие стенки капилляров. Пораженные участки из-за травмирования и расчесывания склонны к нагноению, нередко лечение их сложное, иногда может требоваться госпитализация.
После 3-4 лет и в подростковом возрасте стригущий лишай обычно протекает также как и среди взрослых. Общее самочувствие детей со стригущим лишаем обычно не страдает, преобладают только местные кожные реакции без выраженного дискомфорта. Если же говорить о малышах и детях, склонных к аллергическим реакциям, у них возможно развитие эритематозно-отечной формы патологии. На фоне нее дети становятся беспокойными и капризными, что связано с сильным зудом в области поражения, ощущением жжения и нарушениями сна. Дети могут ощущать сильную слабость и недомогание, развивается воспаление в области лимфоузлов, которые резко увеличиваются, при прощупывании резко болезненные. Очаги поражения имеют ярко-красный цвет, отечные края очагов с выраженными пузырьками по краям. Поверхность пораженной кожи склонна к мокнутиям, возникающим в силу просачивания плазмы сквозь тонкие стенки капилляров. Пораженные участки из-за травмирования и расчесывания склонны к нагноению, нередко лечение их сложное, иногда может требоваться госпитализация.
Как передаются гнойничковые кожные инфекции?
Пиодермии или гнойничковые заболевания кожи особенно распространены среди детей. Они часто встречаются в практике врача дерматолога, составляя 30–40% всех обращений.
Частота пиодермий в детском возрасте напрямую связана с недостатком личной гигиены самого ребенка и людей, окружающих его и непосредственно заботящихся о нем.
Пиодермии — это бактериальные инфекции кожи, вызванные различными патогенными бактериями. Основными возбудителями опасных кожных гнойничковых инфекций являются грамположительные кокки: стафило- и стрептококки. Также иногда причиной развития гнойничковых заболеваний кожи могут стать такие возбудители, как вульгарный протей, синегнойная и кишечная палочки и др.
Как передаются такие кожные инфекции? Заражение происходит за счет тесного контакта «кожа к коже», поэтому дети, которые посещают дошкольные учреждения, находятся в группе риска.
Существует ряд факторов, которые увеличивают риск заражения пиодермиями:
переохлаждение и перегревание (потливость);
микротравмы — ссадины, порезы, укусы, расчесы, потертости;
длительное и нерациональное использование антибиотиков;
наличие хронических неинфекционных дерматозов (атопический и себорейный дерматит, экзема, псориаз и др.);
нарушение обмена веществ, особенно углеводного;
нарушение питания, гиповитаминозы, анемии.
Симптомы пиодермий
Внешние признаки пиодермий схожи с симптомами многих дерматологических заболеваний. Самостоятельно поставить диагноз очень сложно, а определить возбудителя по внешнему виду высыпаний практически невозможно. Поэтому чаще всего необходимы лабораторные анализы на определение возбудителя заболевания.
Есть несколько моментов, которые помогут заподозрить пиодермию у ребенка:
на коже визуализируются гнойничковые элементы;
сыпь имеет тенденцию к распространению по телу;
высыпания влажные, мокнущие, с образованием корочек;
самая распространенная локализация пиодермий у детей — волосистая часть головы и кожа лица.
Для стафилодермии (именно так называется пиодермия, вызванная стафилококками) характерен глубокий характер распространения, а излюбленной локализацией является кожа волосистой части головы.
Для стрептодермии (поражение вызванное стрептококками) характерно формирование мелких пузырьков с мутным содержимым, которые окружены воспалительной каймой. Пузырьки могут лопаться при прикосновении, а на их месте образуются корочки серого цвета, которые отпадают совершенно безболезненно и не оставляют следов.
Лечение гнойничковых инфекций кожи:
При лечении пиодермий препаратами первой линии являются антибиотики. Подбираются они индивидуально на основе результатов бактериологического исследования элементов.
Поверхностная пиодермия редко является опасной кожной инфекцией и представляет какую-либо угрозу для ребенка. Обычно достаточно использования антибактериальной мази.
При тяжелой форме болезни или генерализованном процессе назначается антибиотикотерапия внутрь. Детям чаще всего выписывают антибиотики из группы пенициллинов, цефалоспоринов или макролидов. Терапия назначается на одну-две недели, в зависимости от распространенности и тяжести процесса.
При осложненных формах пиодермии, а также при заболевании грудных детей, лечение проводится в условиях стационара.
Симптомы
Как выглядит стригущий лишай в начальной стадии, как распознать его вовремя и не допустить утраты волос? К сожалению, первые признаки недуга человек может заметить не сразу. Любой участок волосистой головы начинает терять свою растительность. Волосинки постепенно редеют, выпадают и ломаются, изменяя свою длину до 1 – 2 мм. К проблеме присоединяется шелушение кожи. По мере прогресса заболевания очаг приобретает четкие очертания.
Симптомы стригущего лишая (см. фото) более заметно проявляются на груди, спине, нижних и верхних конечностях. Человек может замечать такие отклонения, как:
- жжение и зуд пятна;
- покраснение и припухлость кожи;
- обрамление очага цельным валиком;
- пузырчатость очага с последующим истечением содержимого и образованием корочек.
В случае поражения трихофитией ногтей, пластины становятся ломкими, тусклыми. Их структура утолщается и грубеет. Впоследствии ногти крошатся и меняют свой цвет. Вмятины на пластинах, бороздки и грязно-серый окрас являются характерным признаком лишая.
Скопление дерматофитов приводит к образованию яркой каёмки. Ее пузырчатость и чешуйчатость говорят о повышенной активности грибков в данной зоне. Иногда паразиты возвращаются в центр кольца и снова используют его как источник питания. Но это возможно только при восстановлении запасов кератина. Так называемое «кольцо в кольце» служит явным признаком повышенной активности дерматофитов.
Какие существуют опасные грибковые кожные инфекции?
Микозы — это инфекционные поражения кожного покрова, вызванные патогенными грибами.
Грибковые заболевания кожи имеют обширную классификацию и включают в себя трихомикозы, кератомикозы, дерматомикозы, кандидоз, а также онихомикозы и др.
Одним из наиболее часто встречающихся заболеваний в дошкольных учреждениях является микроспория (относится к группе трихомикозов). В народе микроспория или, как ее еще принято называть, контагиозная дерматофития, известна под названием «стригущий лишай».
Микроспория является заболеванием, обладающим наиболее высокой контагиозностью из всей группы дерматофитий и вызывается она грибами рода Microsporum.
Заразиться стригущим лишаем можно от больных животных (кошек, собак), боль¬ного трихомикозом человека, чрезвычайно редко от почвы.
Как выглядит микроспория?
На гладкой коже очаги стригущего лишая имеют вид отечных, возвышающихся круглых пятен, которые покрыты чешуйками. Постепенно пятна увеличиваются в диаметре, и по их периферии формируется возвышающийся венчик. Очень часто в инфекционный процесс вовлекаются пушковые волосы, реже брови и ресницы.
Купание больного стригущим лишаем ребенка способствует распространению спор грибка по телу, в результате чего возникают десятки новых очагов.
Микроспория имеет весьма характерные симптомы. При поражении грибком волос они теряют жизнеспособность, ломаются и выглядят как «пеньки» длиной до 1 см. Именно поэтому за ней закрепилось название «стригущий лишай».
Еще одна опасная грибковая кожная инфекция из группы трихомикозов, которая часто встречается в детских коллективах, — трихофития, которая вызывается грибком рода Trichophyton violaceum.
Характерным проявлением трихофитии являются множественные очаги поражения диаметром от 1 до 2 см, расположенные изолированно друг от друга и покрытые чешуйками серо-белого цвета.
Для точной диагностики и дифференцировки грибка врач тщательно осматривает кожу и волосистую часть головы. Обязательно проводит микроскопическое исследование чешуек на грибы, а также осматривает очаги под люминесцентным фильтром (лампой Вуда): при наличии грибкового поражения элементы будут иметь зеленоватое свечение.
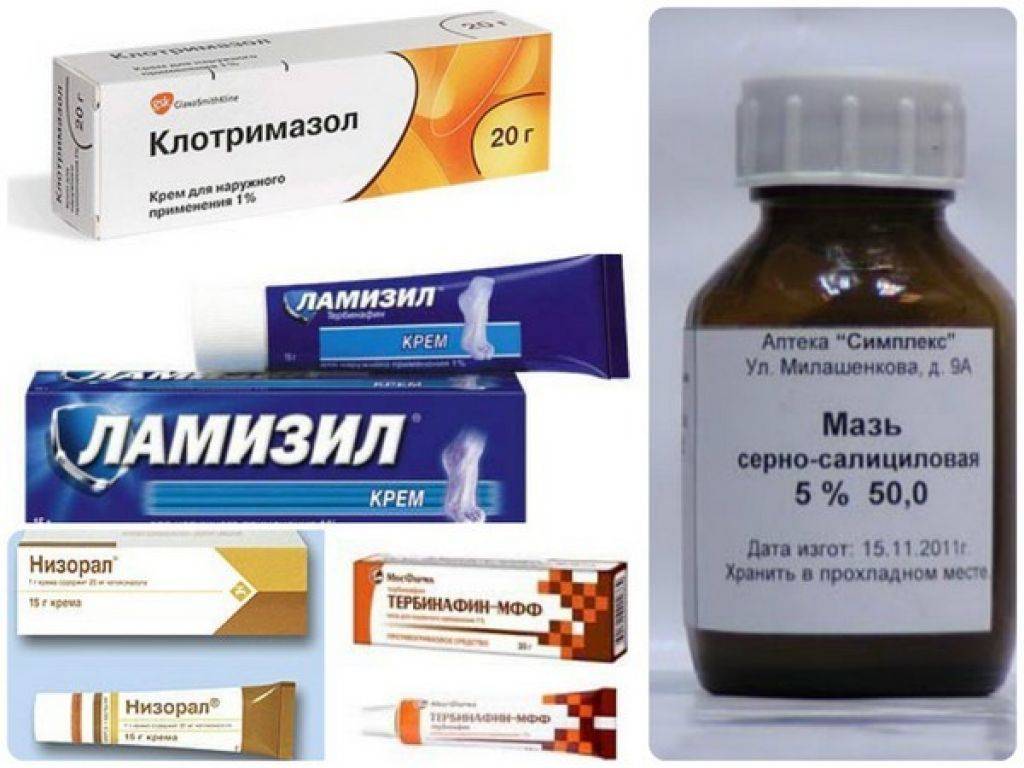
Основными лекарственными средствами для лечения трихомикозов и других грибковых заболеваний являются антимикотические препараты. Применяют как системные, так и наружные противогрибковые средства.
Профилактические мероприятия при микозах включают в себя: соблюдение мер личной гигиены, дезинфекционные мероприятия.
При выявлении в детских учреждениях больного с грибковым поражением кожных покровов его немедленно изолируют домой и проводят текущую дезинфекцию, а также осматривают детей, которые находились в контакте с больным.
Осложнение розового лишая
Рецидивы не так часто происходят, но в некоторых случаях имеются осложнения. К ним относятся фолликулит, экзема, остеофолликулит и другие. Повторное заражение может быть в результате ношения не удобной одежды, при не выполнении терапии, у людей, которые страдают аллергией.
Вторичное заболевание характерно на кожных покровах, которые подвержены растяжению: бедра, пах, предплечья. Заражение появляется в местах потовых желез или на коже лица. Если вы заметили появление лишая, срочно обращайтесь к специалисту. Своевременное лечение позволит избежать негативных последствий.
Симптомы опоясывающего лишая
Возникновению кожных поражений при опоясывающем герпесе могут предшествовать продромальные симптомы в виде болезненности в разных областях тела – головная боль, боль в ухе, горле, плече, позвоночнике, животе, в сердце. Боль может предшествовать появлению кожных повреждений, похожих на везикулы при ветряной оспе, примерно в течение 5 дней.
Герпес опоясывающий
Из-за воспаления сенсорного нерва и кожи, которую он иннервирует, возникающая при опоясывающем лишае боль острая, жгучая и очень сильная. Это первые симптомы, указывающие на опоясывающий лишай.
Через несколько дней в том месте, где ранее была сильная боль, появляется сыпь с волдырями. Пятна красные и зудящие. Поражения чаще всего располагаются односторонне вдоль нервов вокруг лица и туловища (наиболее частое расположение также при ветряной оспе).
Примерно через четыре дня появляются новые пузырьки, свидетельствующие о развитии опоясывающего лишая. Со временем они превращаются в прыщики. Они, в свою очередь, через некоторое время, как в случае ветряной оспы, превращаются в струпья, которые постепенно отпадают.
Развитие опоясывающего лишая
Возникновение кожных высыпаний может сопровождаться повышением температуры тела, увеличением окружающих лимфатических узлов. В случае опоясывающего лишая лица, поражения также возможны на слизистой оболочке рта и могут поражать глазное яблоко.