Частые вопросы
Какие симптомы характерны для детской розеолы?
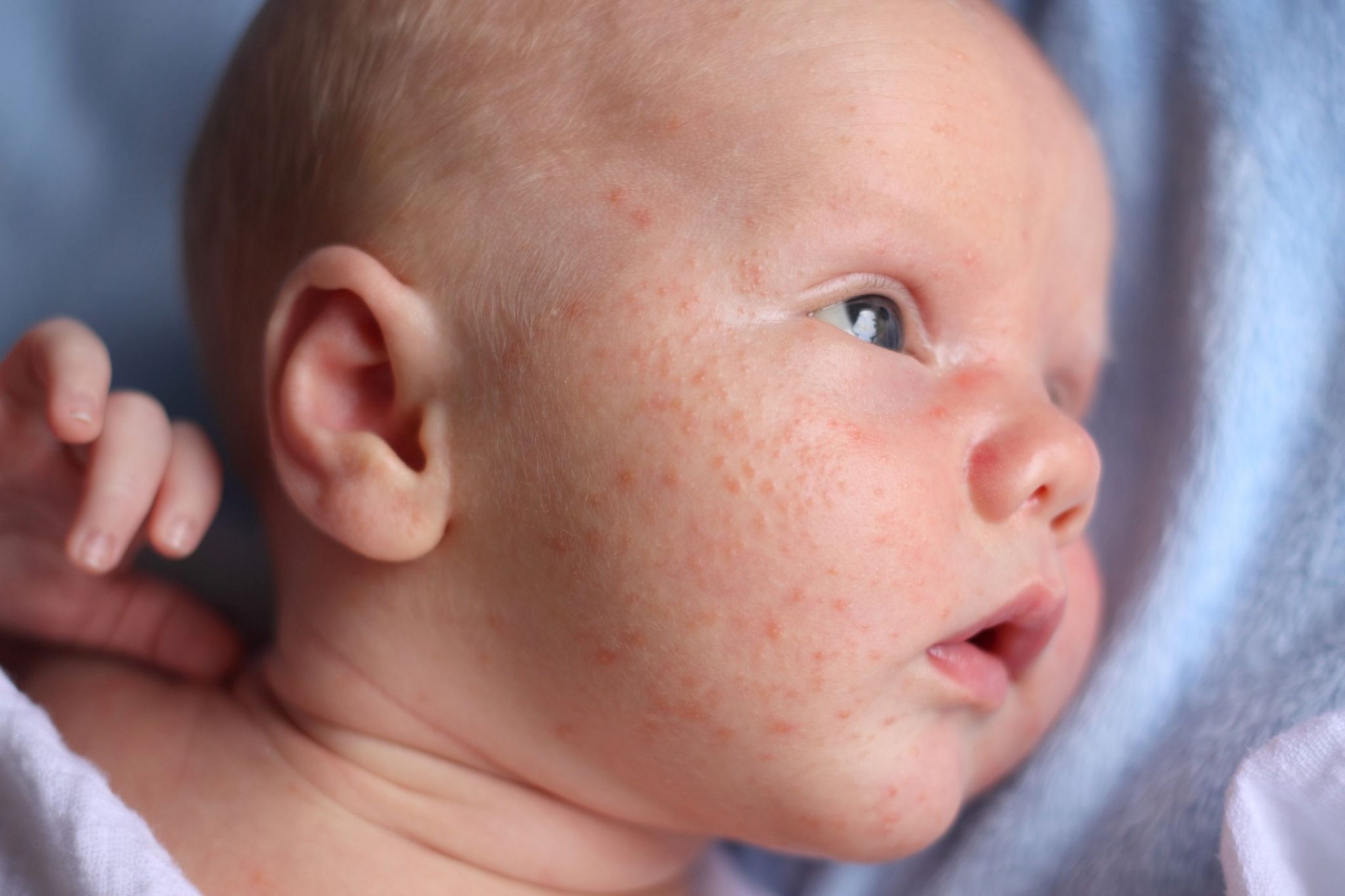
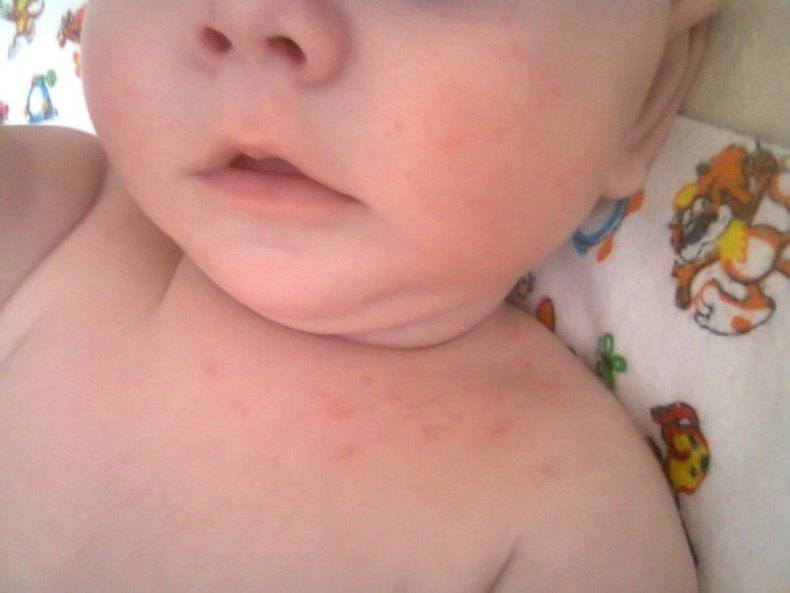
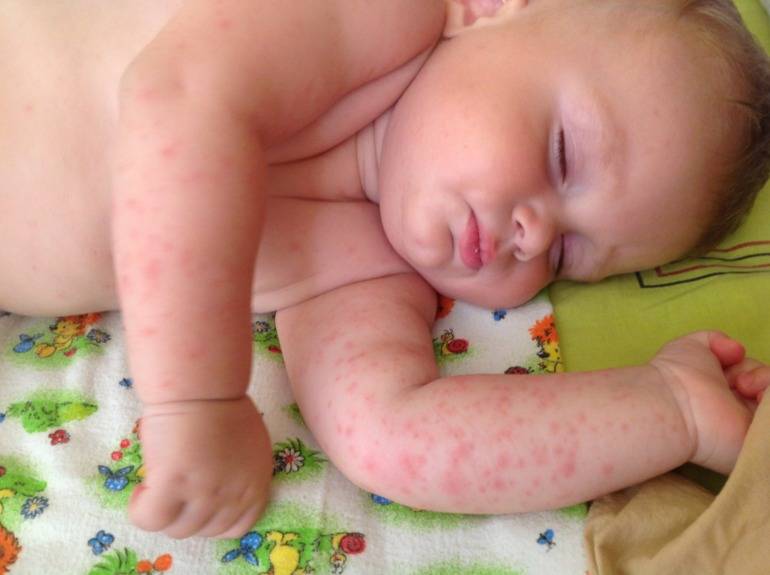
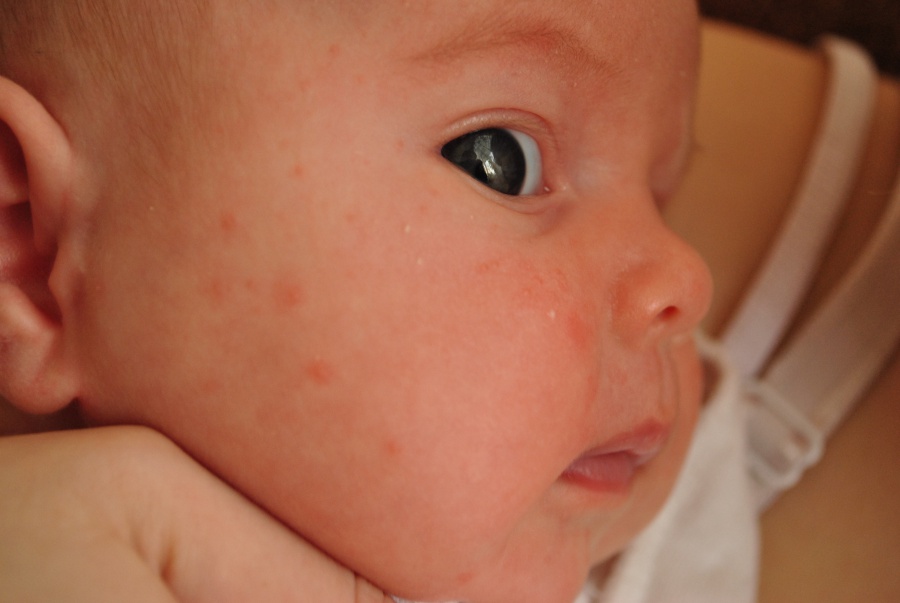
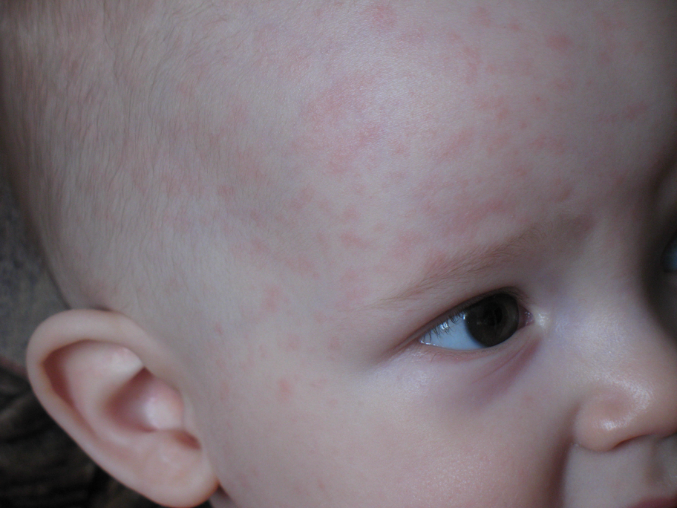
Детская розеола проявляется в виде высыпаний на коже, которые начинаются с лица и шеи, а затем распространяются по всему телу. Они имеют розовый или красный оттенок и обычно не вызывают зуда или дискомфорта. У детей также может наблюдаться повышение температуры тела, легкая боль в горле и увеличение лимфатических узлов.
Как лечить детскую розеолу?
Детская розеола обычно проходит самостоятельно без необходимости особого лечения. Однако, для облегчения симптомов можно принимать противопиретические препараты для снижения температуры и обезболивающие средства для снятия боли в горле
Важно также обеспечить ребенку комфортные условия, позволить ему отдохнуть и пить достаточное количество жидкости
Как долго длится период заражаемости при детской розеоле?
Период заражаемости при детской розеоле длится обычно до тех пор, пока на коже присутствуют высыпания. После исчезновения высыпаний ребенок перестает быть заразным и может ходить в детский сад или школу
Важно помнить о гигиене рук и предосторожностях, чтобы не заразить других детей
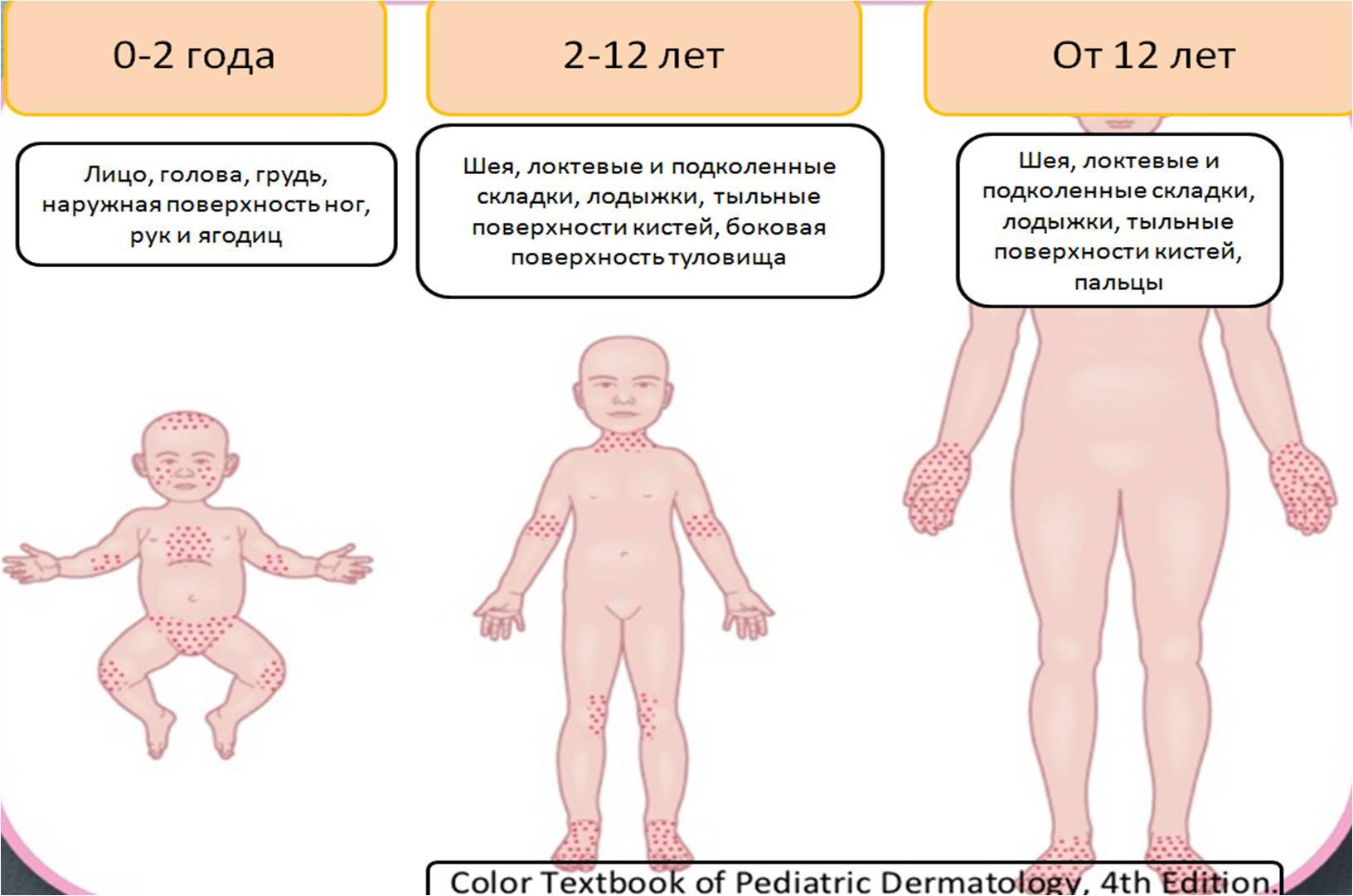
Виды сыпи у новорожденных
Первые 4 недели после рождения считаются периодом новорожденности.
Кожа новорожденного ребенка еще не до конца развилась, поэтому чересчур нежна и восприимчива. К тому же это наибольшая поверхность, которая контактирует с внешним миром.
Любые воздействия внешней среды и различные процессы, происходящие в маленьком организме, будут вызывать различные реакции именно на коже.
Это могут быть различного рода сыпи на коже новорожденного:
- пятна – розовые, красные, белые;
- папулы – в виде узелков или бугорков;
- бляшки – утолщения, уплотнения, поднимающиеся над уровнем кожи;
- волдыри – при отеке сосочков дермы, плотные образования;
- пузырьки – экссудативные элементы;
- пустулы – пузырьки с гнойным содержимым.
У новорожденных детей возникают такие заболевания кожи:
- токсическая эритема;
- акне новорожденных;
- потница.
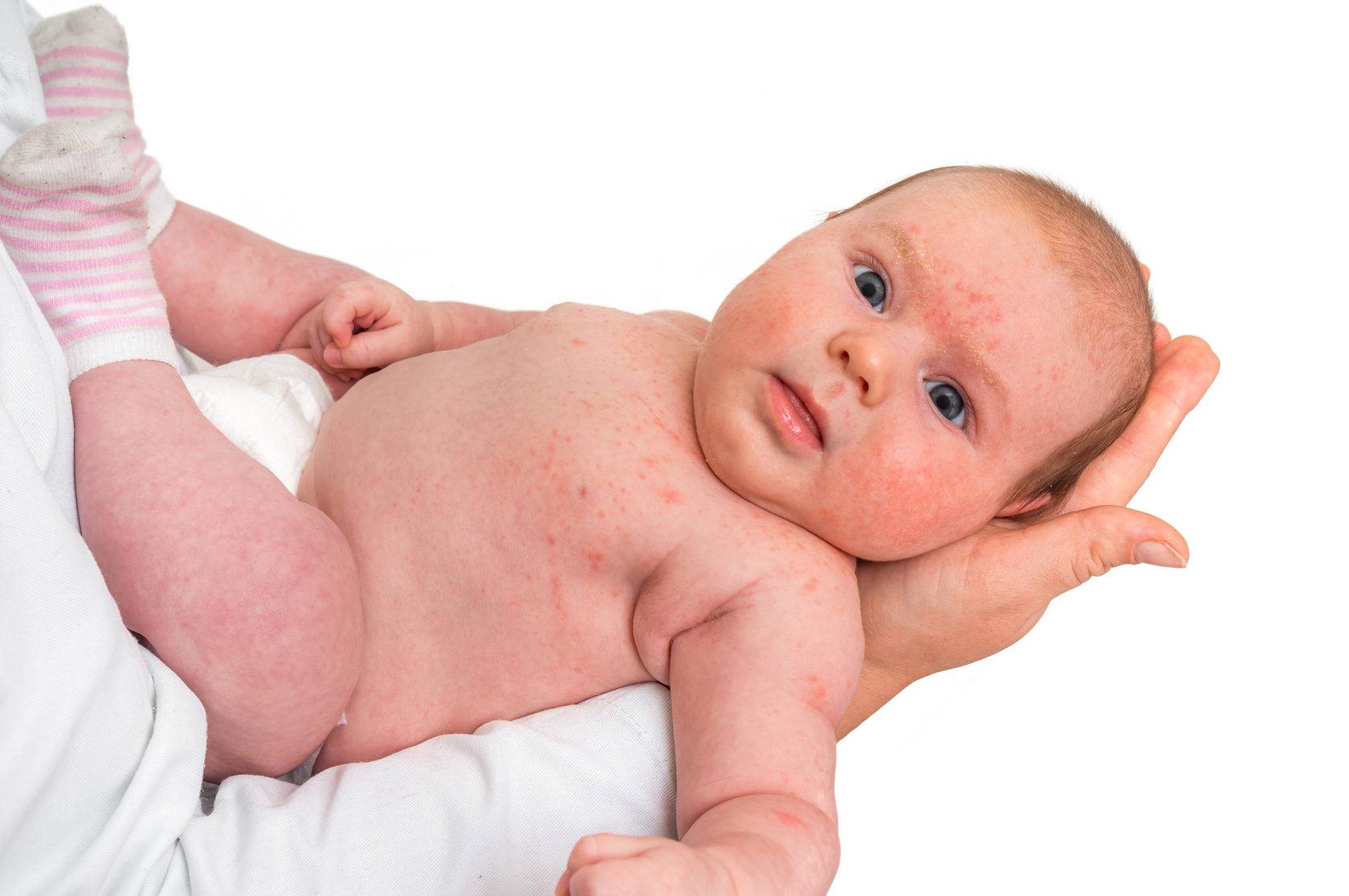
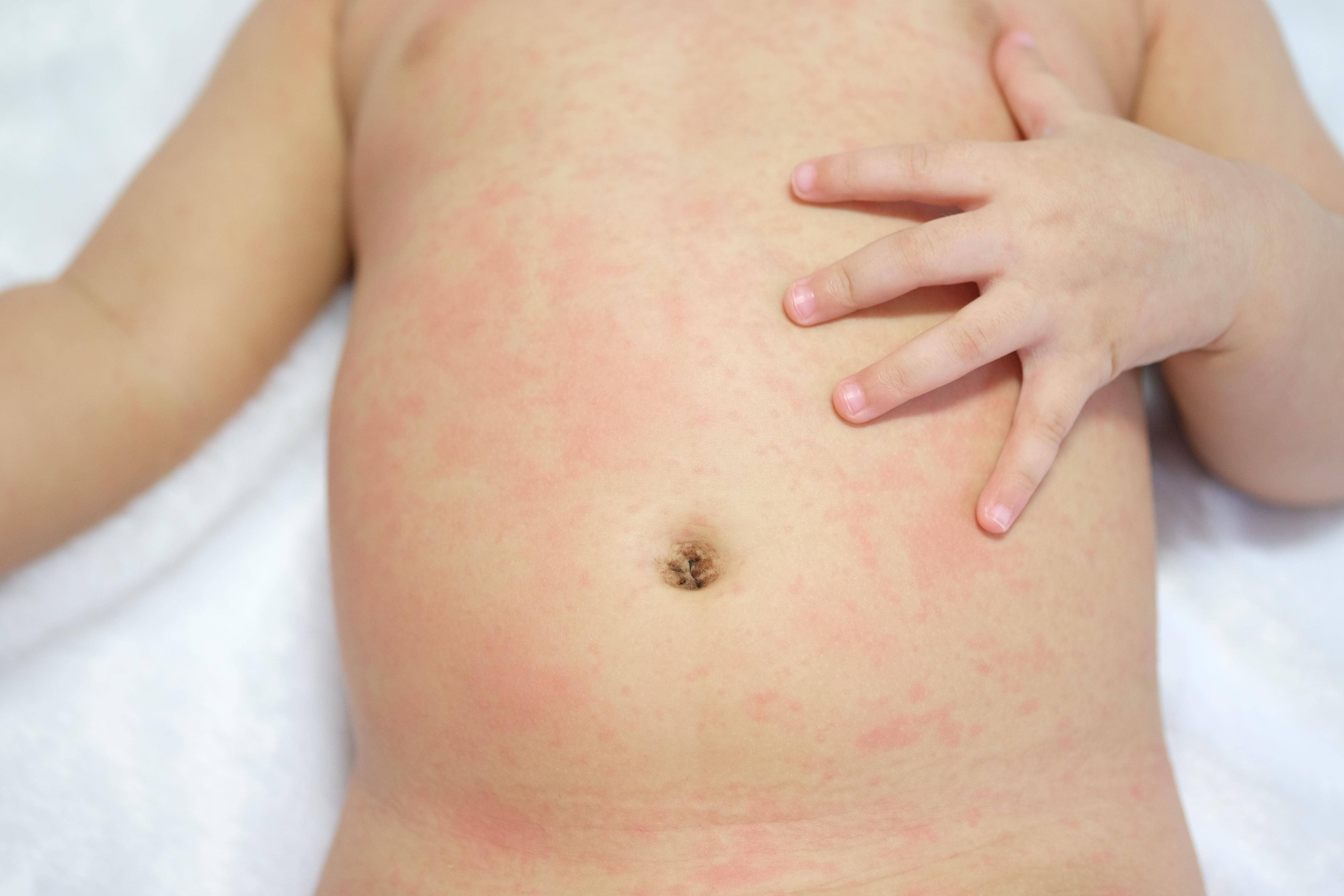
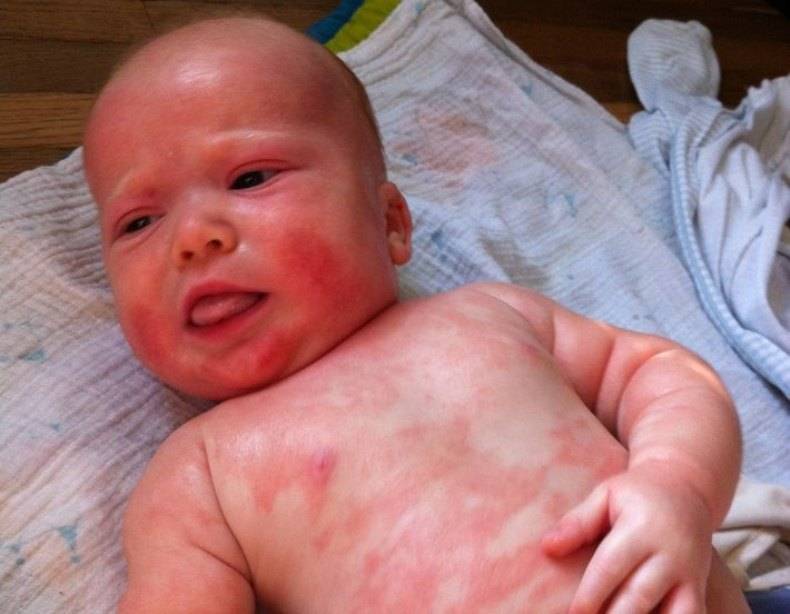
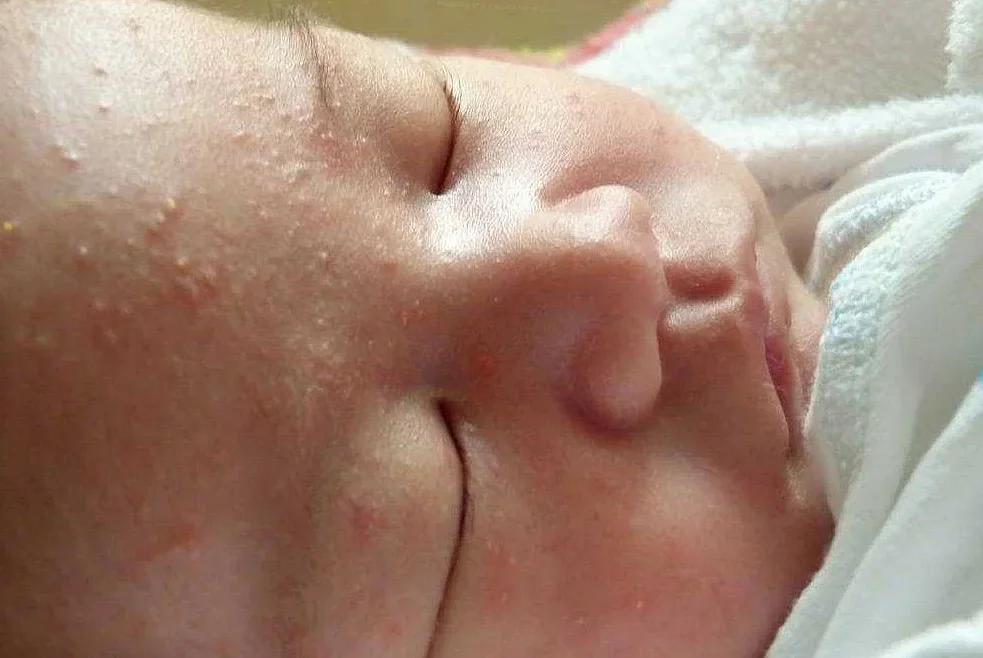
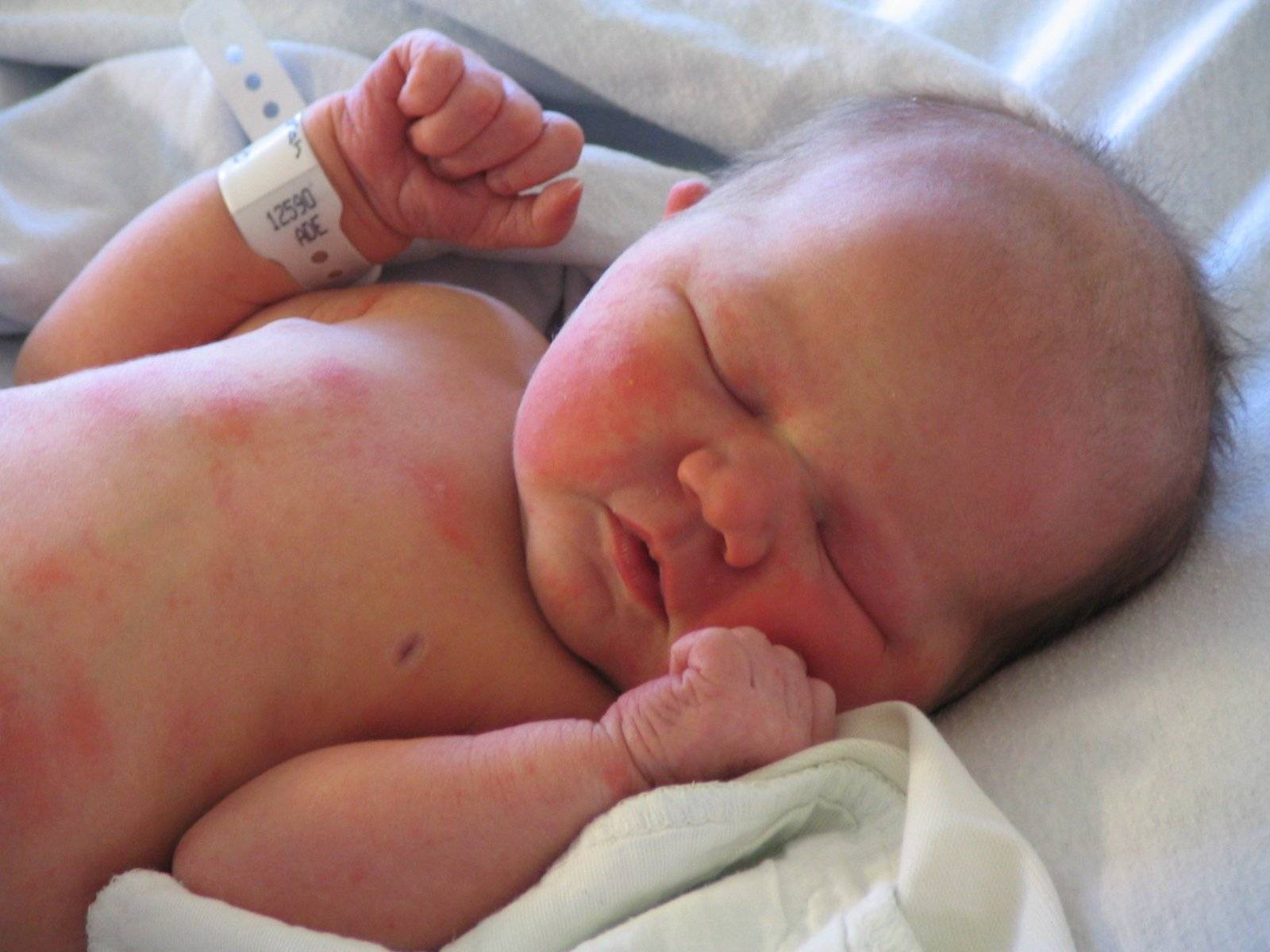
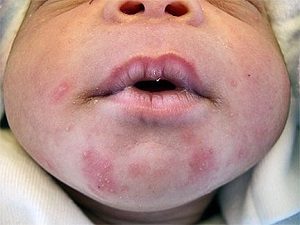 При токсической эритеме на коже малыша появляется сыпь из красноватых, плотненьких пятнышек, усеянных мелкими пузырьками, заполненными экссудатом (см. фото).
При токсической эритеме на коже малыша появляется сыпь из красноватых, плотненьких пятнышек, усеянных мелкими пузырьками, заполненными экссудатом (см. фото).
Обычно они покрывают сгибы ручек или ножек, шейку, ягодицы, грудь.
При сильных высыпаниях увеличиваются лимфоузлы. Лечение назначает врач.
Замечено, если кормящая мать изменяет свой рацион, у ребенка все нормализуется.
Кормилица должна исключить из своего питания:
- мед, яйца;
- цитрусовые;
- шоколад;
- некоторые фрукты.
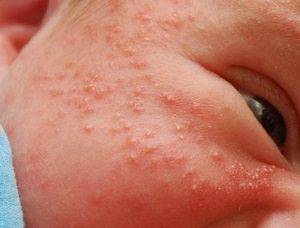 Акне новорожденных или младенческие угри выглядят как единичные узелки или пузырьки, заполненные желтовато-светлой жидкостью (см. фото).
Акне новорожденных или младенческие угри выглядят как единичные узелки или пузырьки, заполненные желтовато-светлой жидкостью (см. фото).
- на лбу;
- щечках;
- затылке;
- шейке.
Эти высыпания связаны с проблемами кожных фолликул или сальных желез.
Прыщики не сливаются, не вызывают зуд, их легко отличить от других заболеваний.
Требуется усиленный гигиенический уход, чтобы избежать вторичной инфекции.
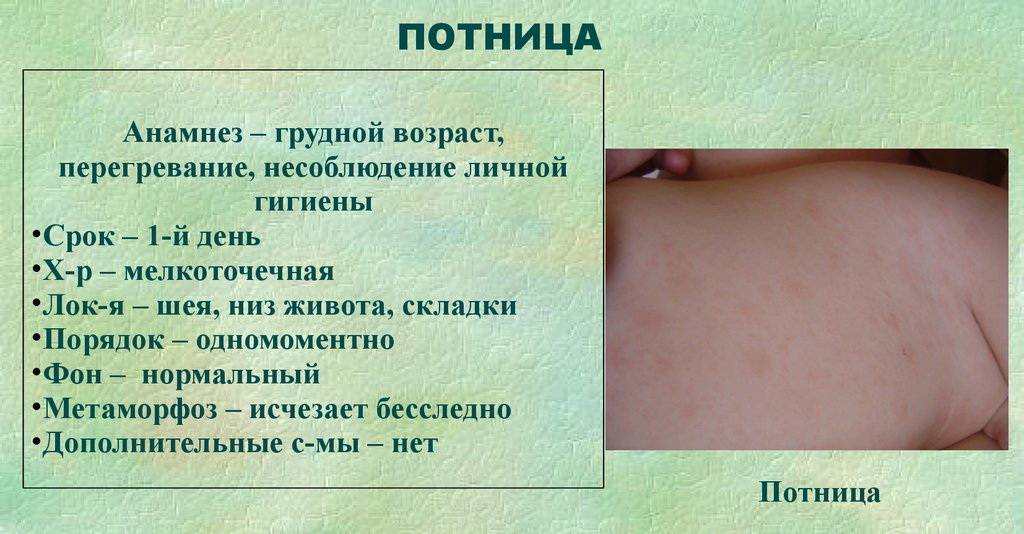
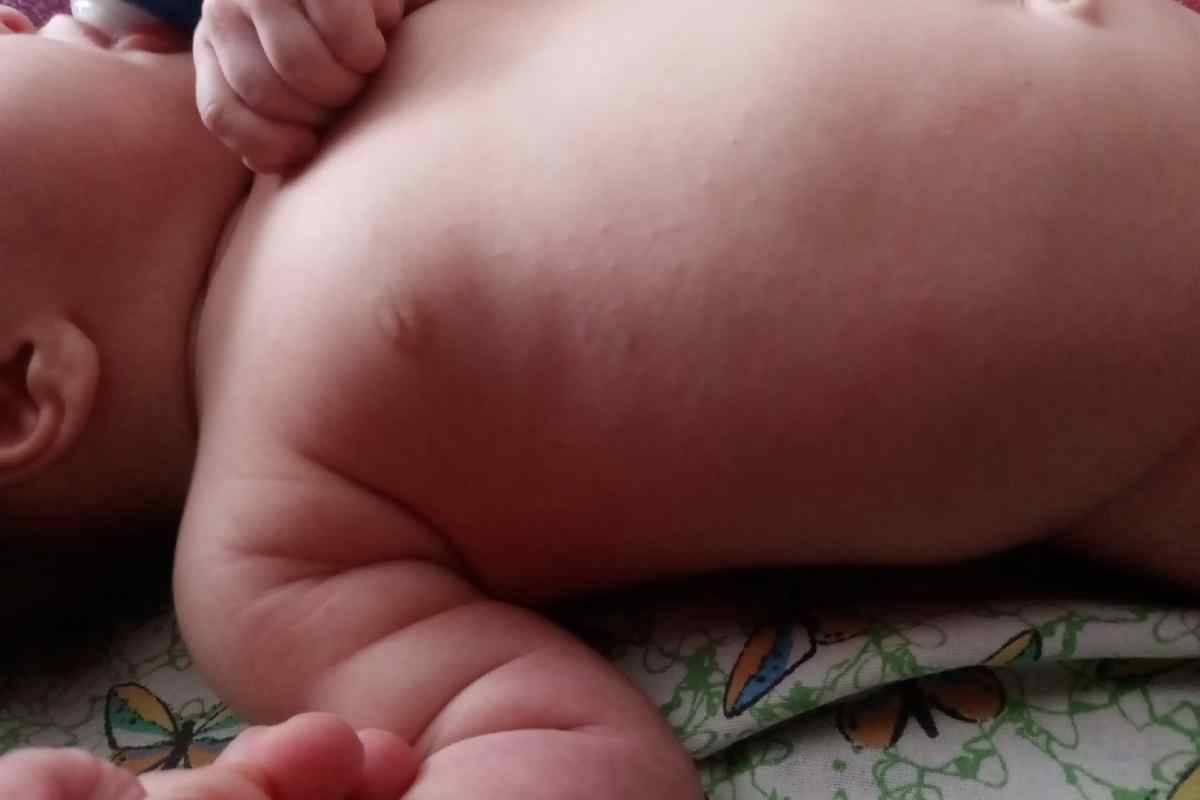
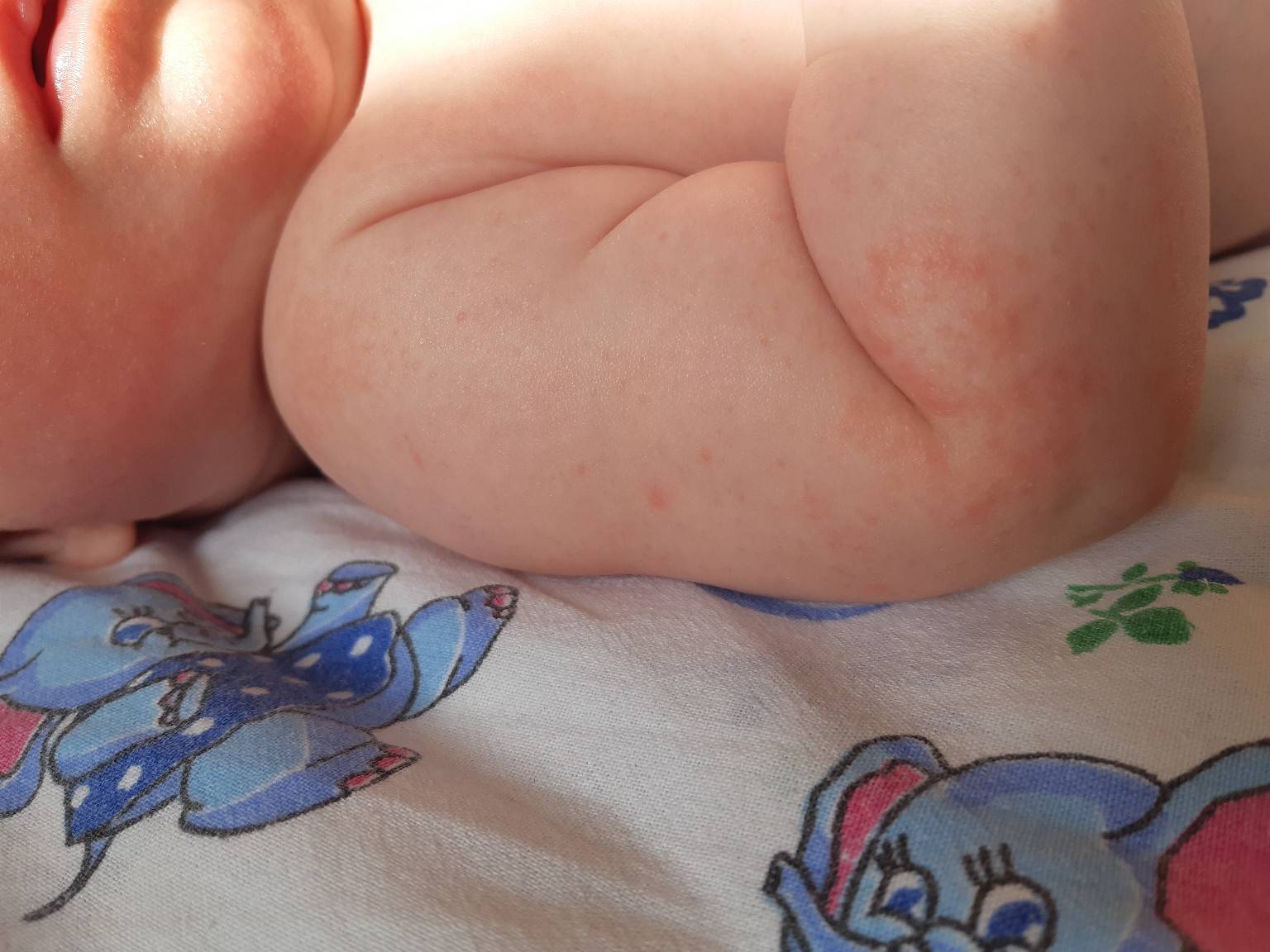
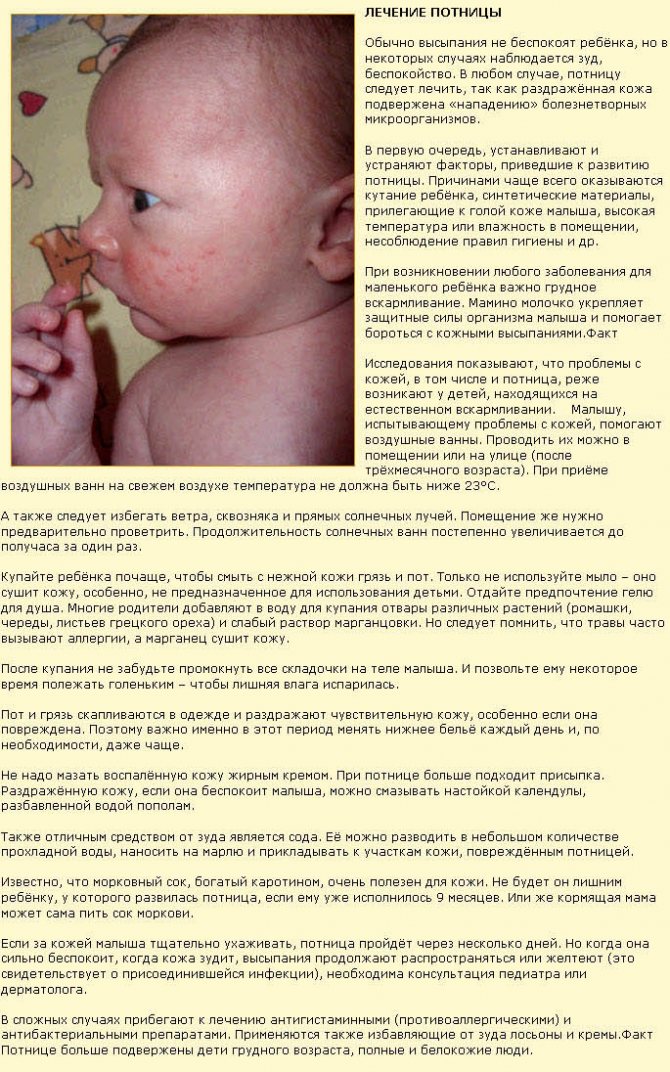
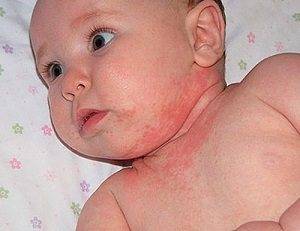 При потнице у новорожденных появляется красноватая или розовая мелкая сыпь в местах, которые более всего подвержены выделению пота (см. фото).
При потнице у новорожденных появляется красноватая или розовая мелкая сыпь в местах, которые более всего подвержены выделению пота (см. фото).
Это все складочки, районы ягодичек, ножек, ручек, шейки.
Маленькие пузырьки с жидкостью обычно появляются, если малыша сильно укутывать или не соблюдать правил гигиены и ухода.
Видео о детской сыпи от доктора Комаровского:
Особенности сыпи при аллергии
Сложнее всего идентифицировать высыпания, спровоцированные аллергической реакцией. В зависимости от типа раздражителя (пищевой, контактный, медикаментозный, бытовой и т. д.), отметины на коже малыша могут принимать всевозможные виды и менять локализацию. Как же выявить болезнь?
Аллергия – одна из самых распространенных причин, по которым может возникнуть сыпь у ребенка годовалого или младшего возраста. Именно поэтому, когда речь идет о новорожденном, этот диагноз следует подозревать в первую очередь. Чтобы подтвердить или опровергнуть свои опасения насчет вероятной аллергии у малыша, его родителям предстоит ответить себе на следующие вопросы:
- Наблюдаются ли у ребенка другие симптомы непереносимости (отечность, затрудненное дыхание и кожный зуд)? Последний признак наиболее важен. Вне зависимости от вида, сыпь при аллергии обычно чешется.
- Можно ли исключить вероятность инфекции? Большинство таких заболеваний имеет и другие характерные симптомы (повышенная температура тела, утрата аппетита, утомляемость, апатия). Если ни одного из перечисленных признаков инфекции у ребенка нет, вероятность того, что он столкнулся именно с аллергией, повышается.
- С какими факторами риска малыш сталкивался в последнее время? Вводились ли в его рацион новые продукты? Назначались ли непривычные лекарства? Менялась ли обычная обстановка? Мог ли появиться в жизни ребенка новый, неизвестный ранее раздражитель?
Облегчит диагностику проблемы и знание того, какие именно формы может принимать болезнь у ребенка. Как правило, детская аллергия протекает по одному из 2 сценариев:
- Крапивница (рекомендуем прочитать: симптомы, лечение и фото крапивницы у детей ). Высыпания принимают вид волдырей, расцветка которых может варьироваться от бледно-розового до ярко-красного. Визуальный эффект схож с тем, что бывает после ожога крапивой, отсюда и название болезни. Среди характерных симптомов недуга следует выделить отечность и выраженный зуд кожи. Проходит сыпь при крапивнице внезапно, так же как и появляется.
- Атопический дерматит (рекомендуем прочитать: атопический дерматит в начальной стадии у детей: фото ). Альтернативные названия – детская экзема, диатез, нейродермит. При аллергии такого типа сыпь на теле ребенка четко локализуется. Чаще всего отметины появляются на локтях, шее и голове (как на лице, так и под волосами), чуть реже – на ногах, под коленками. Побочные симптомы – покраснение и шелушение кожи. Иногда поверх высыпаний образуются характерные мокнущие корки.
Особенности течения у взрослых
Все эти заболевания наиболее характерны для детей в возрасте до 15 лет. Однако нередко эта патология встречается и среди взрослых, развиваясь менее типично, а часто и более тяжело. У взрослых пациентов имеются случаи с летальным исходом при заболеваниях детскими инфекциями. Обычно такое тяжелое течение отмечается у пациентов со сниженным иммунитетом, принимающих химиотерапию или кортикостероиды.
При этом наличие сыпи и температуры у взрослого может отмечаться и при вторичном сифилисе, течение которого напоминает краснуху.
Для сифилиса характерна локализация высыпаний преимущественно на ладонях и ступнях. Однако для уточнения диагноза дерматологи всегда направляют таких пациентов на дополнительные анализы (RW).
Основные причины сыпи на теле у ребенка
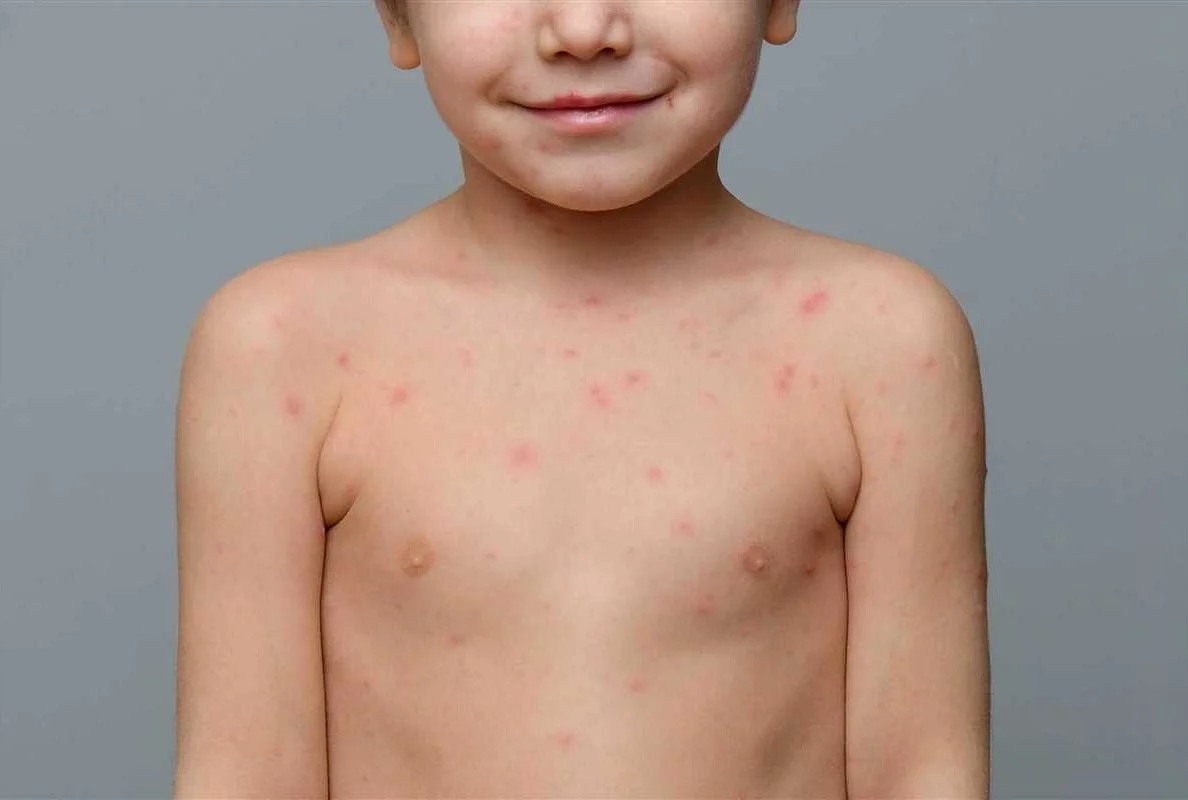
Сыпь на теле у ребенка после повышенной температуры может быть вызвана различными причинами. Вот некоторые из них:
- Вирусные инфекции, такие как краснуха, корь, ветряная оспа и рубец;
- Бактериальные инфекции, например скарлатина или инфекционный эритематоз;
- Аллергические реакции на пищу, лекарства или другие вещества;
- Реакция на прививку;
- Аутоиммунные заболевания, такие как красная волчанка или псориаз;
- Определенные состояния кожи, например экзема или дерматит.
Если у ребенка появляется сыпь после повышенной температуры, важно обратиться к врачу для диагностики и лечения. Только опытный специалист может определить точную причину сыпи и рекомендовать правильное лечение
Диета при аллергии
Если на коже у ребенка выявляют признаки аллергии и есть вероятность, что она была спровоцирована пищевым продуктом, то наряду с медикаментозным лечением назначается неспецифическая диета. Конечно, если конкретный пищевой продукт, вызвавший реактивность кожи известен, то диета подразумевает исключение этого продукта из рациона питания. Но чаще всего конкретный продукт неизвестен, поэтому назначается диета, исключающая из пищи все продукты, способные вызвать аллергию.
Чаще всего детям с аллергией на коже назначают диету по А.Д. Адо. Ее разработал советский патофизиолог и основоположник отечественной аллергологии. Согласно такой диете, из рациона рекомендуется исключить:
- цитрусовые (апельсины, мандарины, помело, лимоны);
- яйца и всевозможные соусы на их основе;
- орехи (арахис, фундук, миндаль);
- рыбу и рыбные продукты (в любом виде);
- птицу (курица, утка, индейка) и продукты, приготовленные из нее;
- горчицу, уксус и всевозможные специи;
- томаты, баклажаны;
- редис, редьку, хрен;
- грибы;
- цельное коровье молоко;
- сладости, содержащие какао-бобы, мед;
- кофейные напитки, какао;
- кондитерские изделия;
- клубнику, дыню, ананас, арбуз.
Такая система питания предполагает исключение из рациона питания ребенка всех потенциальных пищевых аллергенов. После стабилизации самочувствия эти специфические продукты поочередно вводят в меню. Диета по Адо помогает нейтрализовать симптомы аллергии и снизить риск их появления в дальнейшем. Также с ее помощью удается наверняка выявить конкретные пищевые аллергены.
Мелкая сыпь на лице и теле
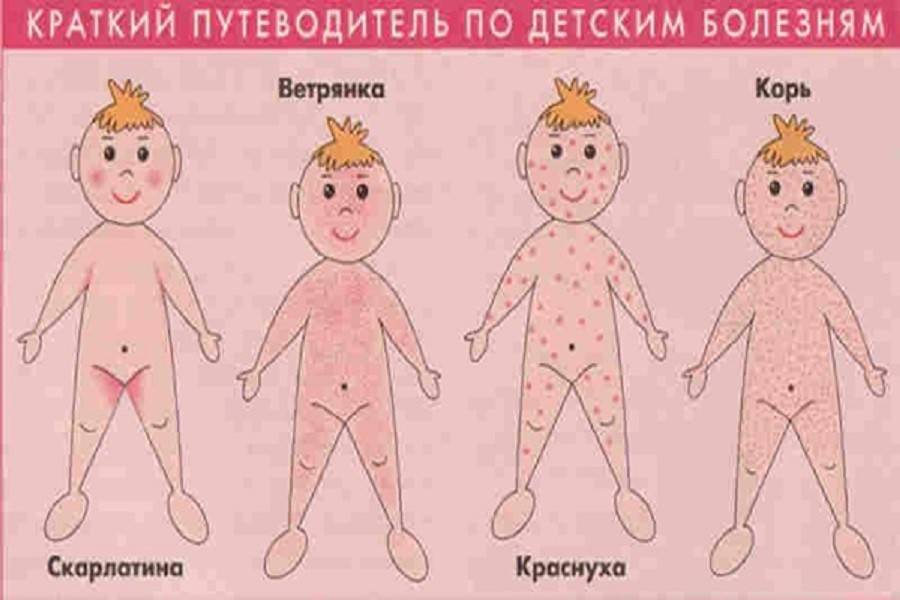
Скарлатина
Скарлатина – инфекционное заболевание, вызывающее сыпь, которая выглядит как укол булавкой и на ощупь грубая, как наждачная бумага. Сыпь может быть красной, но менее заметна на коричневой и черной коже. Скарлатина обычно начинается с белого налета на языке, боли в горле, головной боли и высокой температуры. Необходимо как можно скорее обратиться к педиатру, если есть подозрения, что у ребенка скарлатина. Данная инфекция лечится антибиотиками.
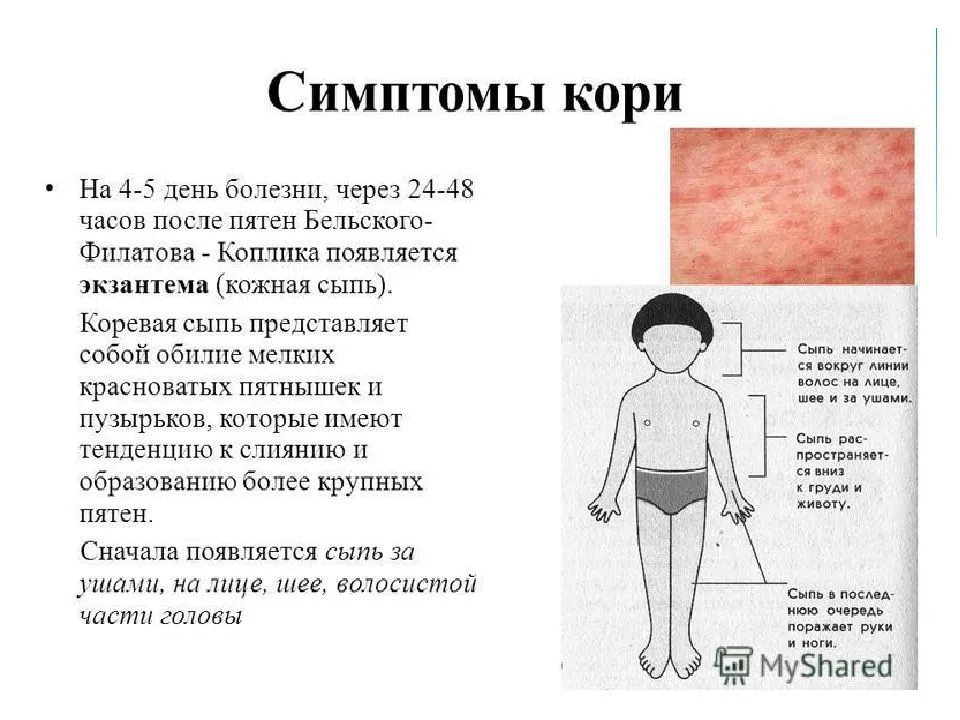
Корь
Корь обычно начинается с тех же симптомов, что и простуда, плюс высокая температура, воспаление глаз. Через несколько дней на голове или шее появляется пятнистая сыпь, которая распространяется на все тело. Пятна обычно мелкие, могут быть красными или коричневыми. При подозрении на заболевание также стоит сразу обратиться за медицинской помощью.
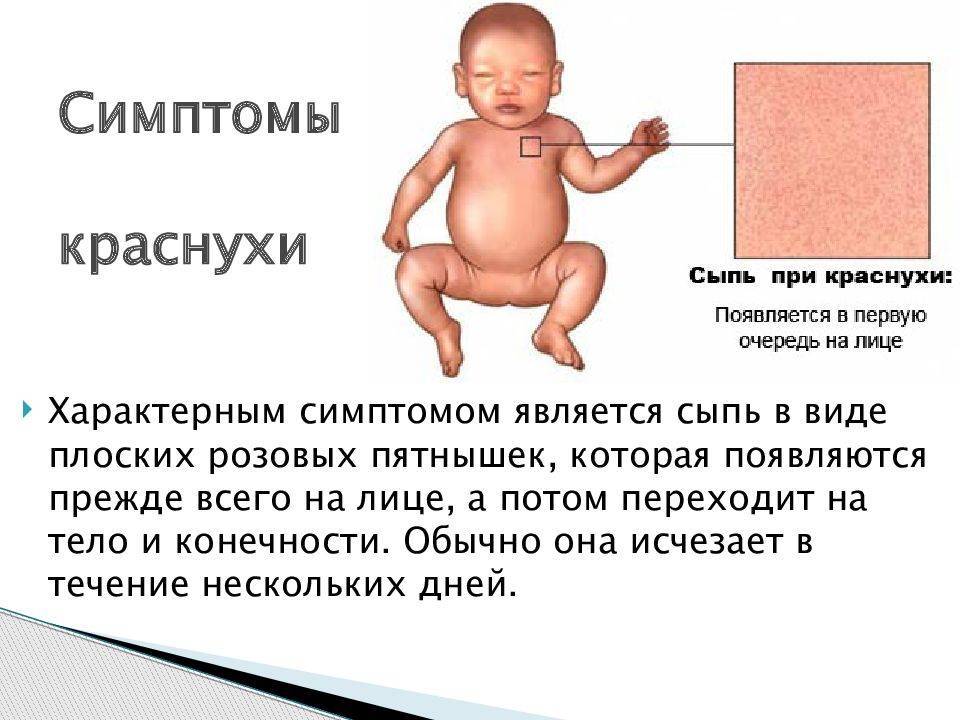
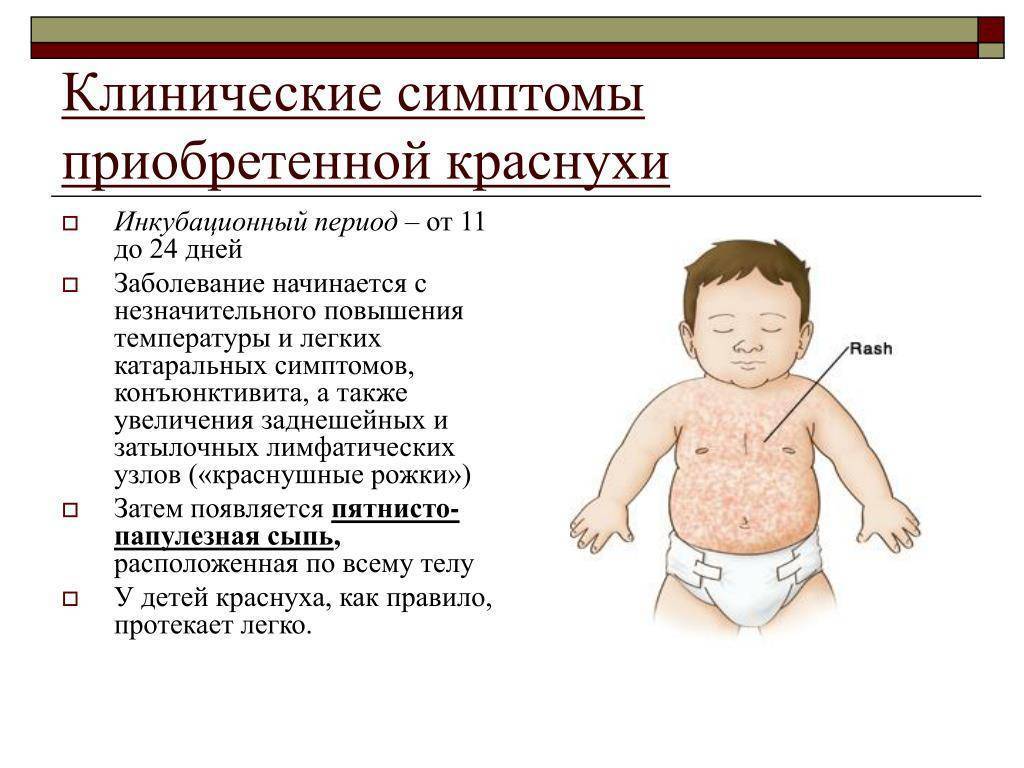
Краснуха
Краснуха также сопровождается появлением сыпи на лице, быстро распространяющейся вниз по всему телу. Однако в отличие от кори она бледного цвета, часто даже мало заметна. В течение трех дней бесследно проходит. Патогномоничным симптомом, позволяющим безошибочно диагностировать данную патологию, является увеличение заднешейных и затылочных лимфоузлов, чувствительных при пальпации.
Несмотря на то, что заболевание в большинстве случаев протекает нетяжело, оно весьма опасно при беременности, так как заражение на ранних сроках беременности может вызвать развитие врожденных пороков у ребенка, а на поздних сроках – риск рождения ребенка с врожденной краснухой, сопровождающейся тугоухостью, поражением мозга, глаз.
В случаях заражения краснухой может ставиться вопрос о прерывании беременности.
Причины сыпи у грудничков
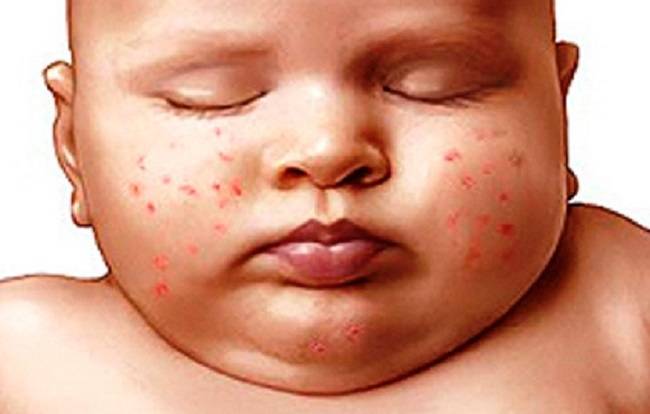
Рост и адаптация организма
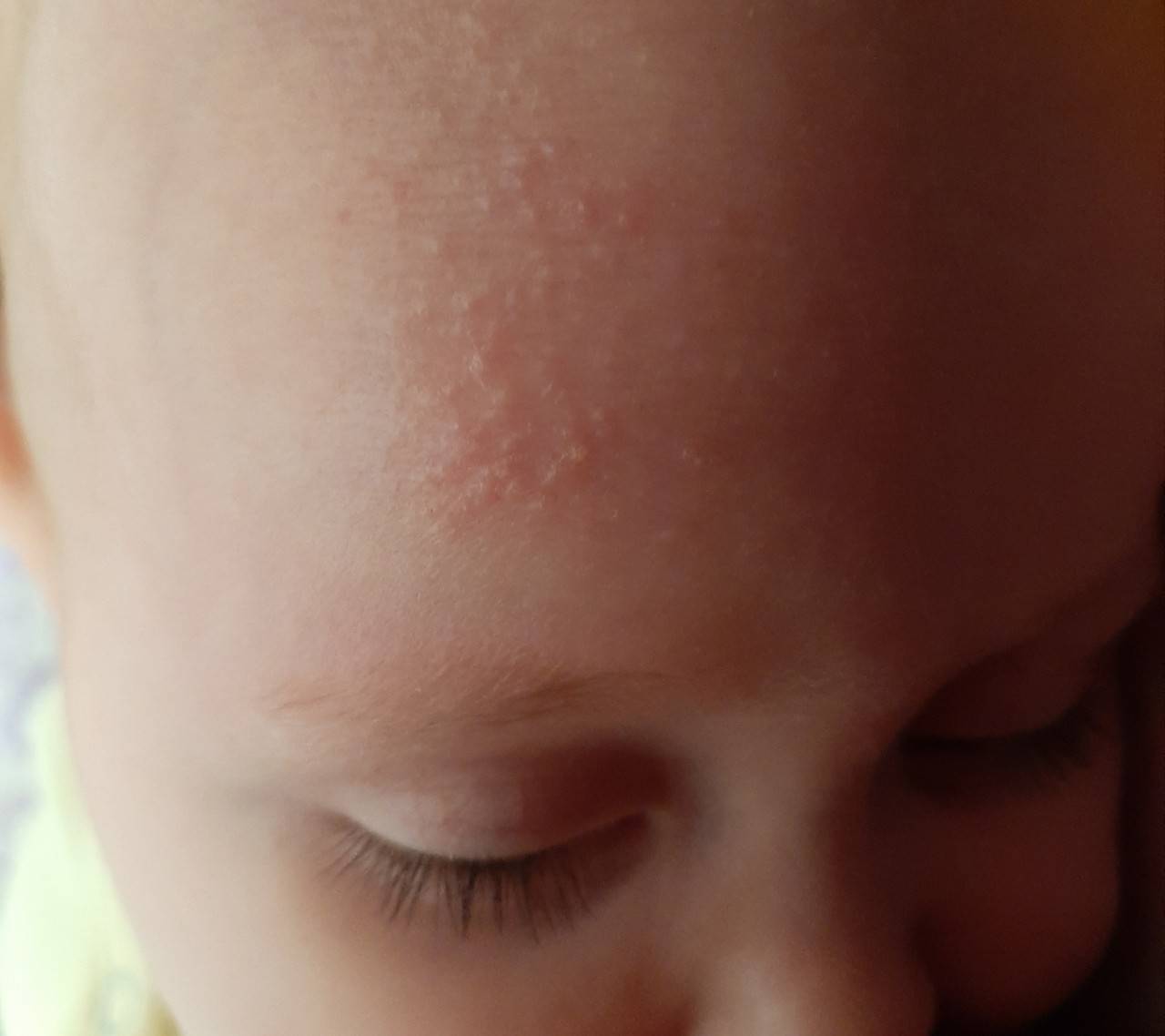
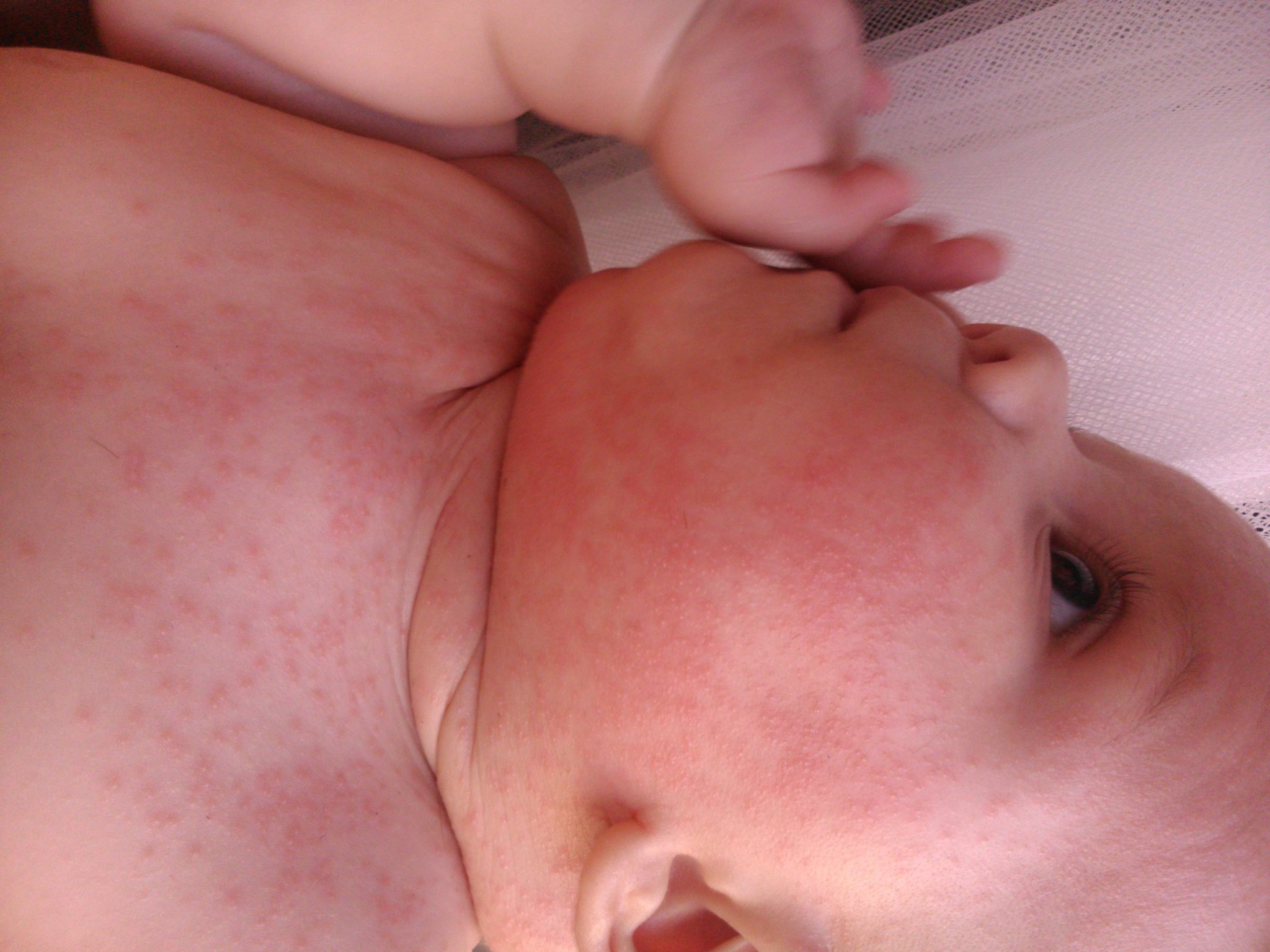
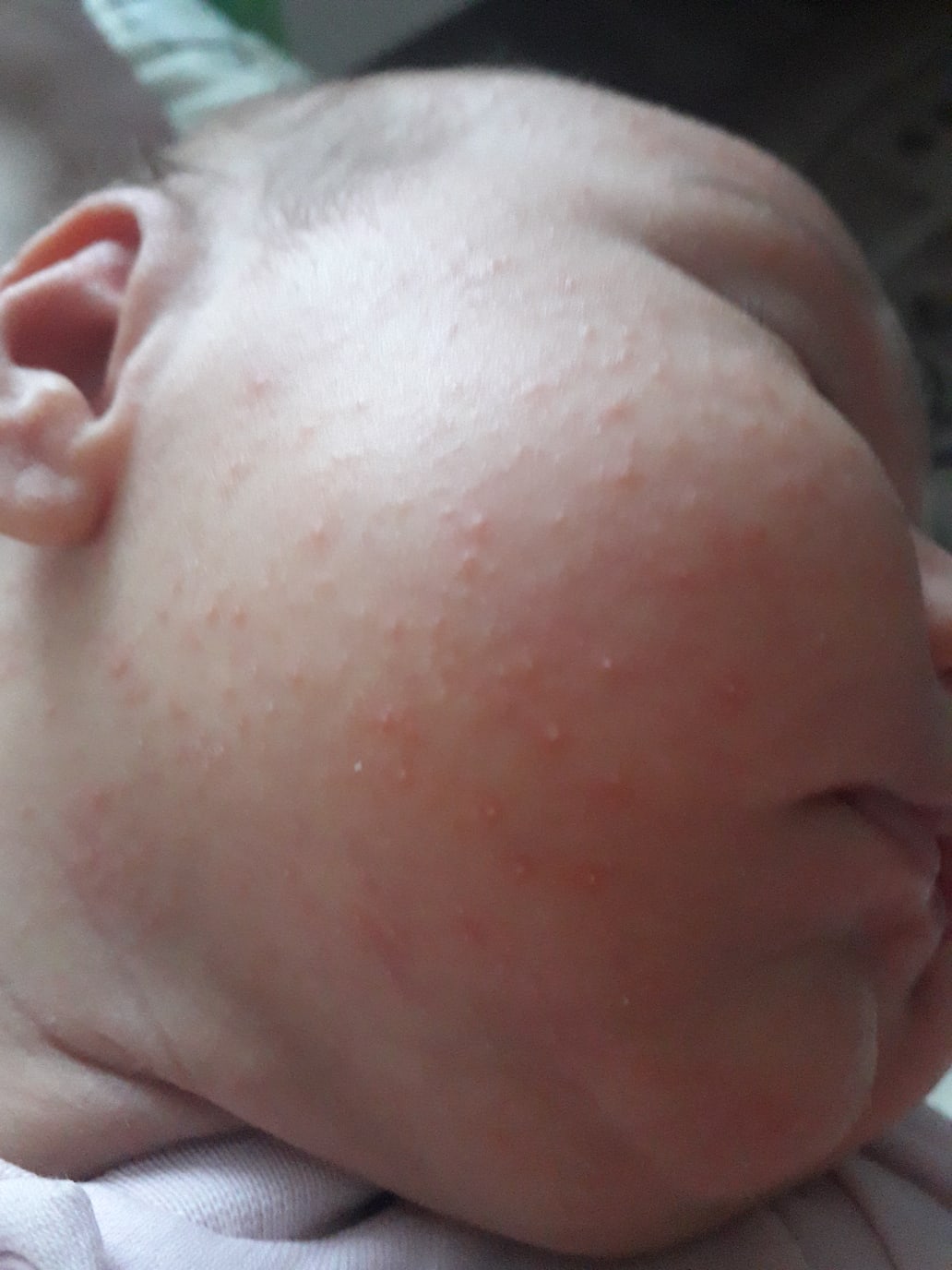
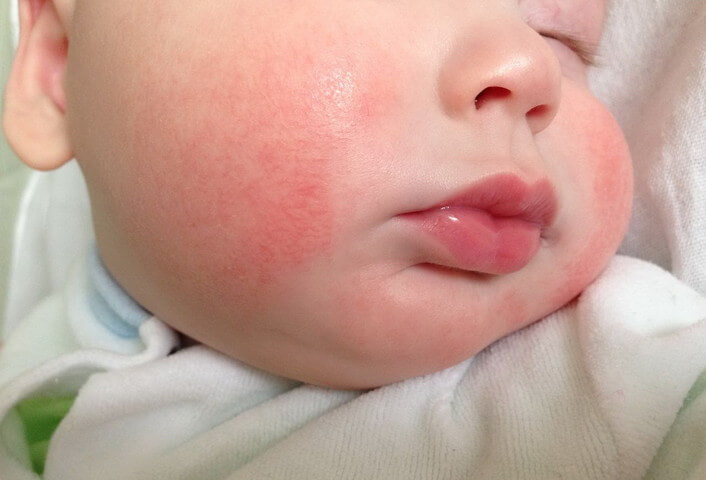
- Милии. Мелкая сыпь белого или желтоватого цвета на носу, щечках и подбородке встречается у половины новорожденных и проходит самостоятельно в течение первого месяца жизни.
- Акне новорожденных. Бесцветная или красная сыпь на щеках у грудничка (иногда еще вокруг глаз, на лбу и носу) говорит о формировании гормонального фона и проходит самостоятельно в течение нескольких недель. Лишь в редких случаях такие прыщи говорят о гормональном нарушении.
- Раздражение. Когда приходит время прорезывания зубов, у малыша начинает обильно выделяться слюна. Из-за этого у ребенка нередко появляется мелкоточечная сыпь на подбородке.
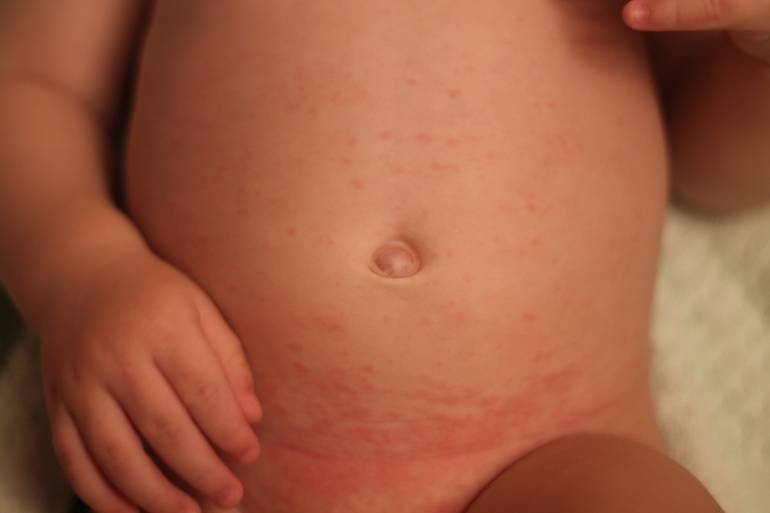
- Токсическая эритема. Сыпь в виде красных пятен с небольшими белыми или желтыми пузырьками появляется у грудничка вокруг суставов, на груди и животе, Это явление обычно возникает на 2-4 день жизни. Ребенок может проявлять беспокойство из-за зуда, но в течение нескольких дней все проходит. Это явление не опасно для здоровья и говорит об адаптации ребенка к внешней среде.
- Себорейный дерматит. Желтоватая сыпь у новорожденных в виде жирных или твердых чешуек на лице и голове встречается довольно часто и проходит в течение года самостоятельно.
Неверный уход
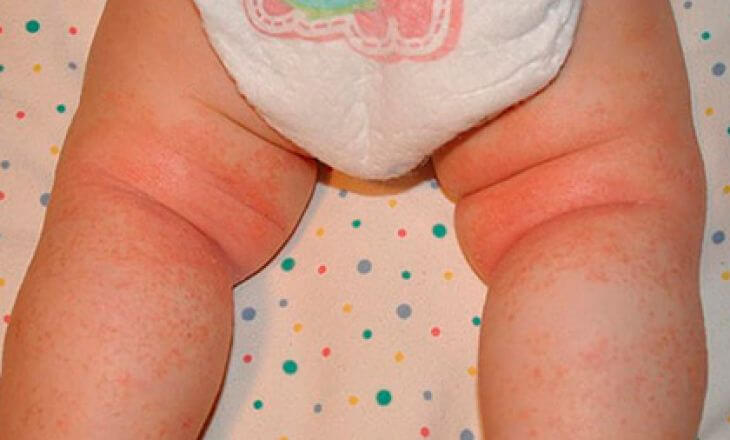
- Потница. Красная сыпь на шее у грудничка, которая может переходить в мелкие белые прыщики, может говорить о том, что ребенка перегревают. Такое бывает в условиях жаркого климата или просто у родителей, которые все время боятся, что их чадо замерзнет. Если при первых признаках потницы ребенка продолжают кутать, то сыпь у новорожденных может распространиться на все естественные складки кожи и голову. Как только ребенок попадает в нормальные климатические условия, потница быстро исчезает.
- Опрелости. Красные мелкие прыщики на попе, в паховых складках и в области гениталий (иногда еще в подмышечных впадинах и на шее) могут говорить о неправильной гигиене (редкое купание, несвоевременная смена подгузника) или о грибковой инфекции.
- Пеленочный дерматит. Как правило, является следствием неправильного ухода за малышом и проявляется красными сливающимися пятнами на складках шеи, ягодицах, в области гениталий. Затем появляются небольшие папулы (пузырьки), кожа начинает шелушиться, появляются ранки и эрозии. Если меры вовремя не принимаются, то может присоединиться стафилококковая и грибковая инфекции.
Аллергия
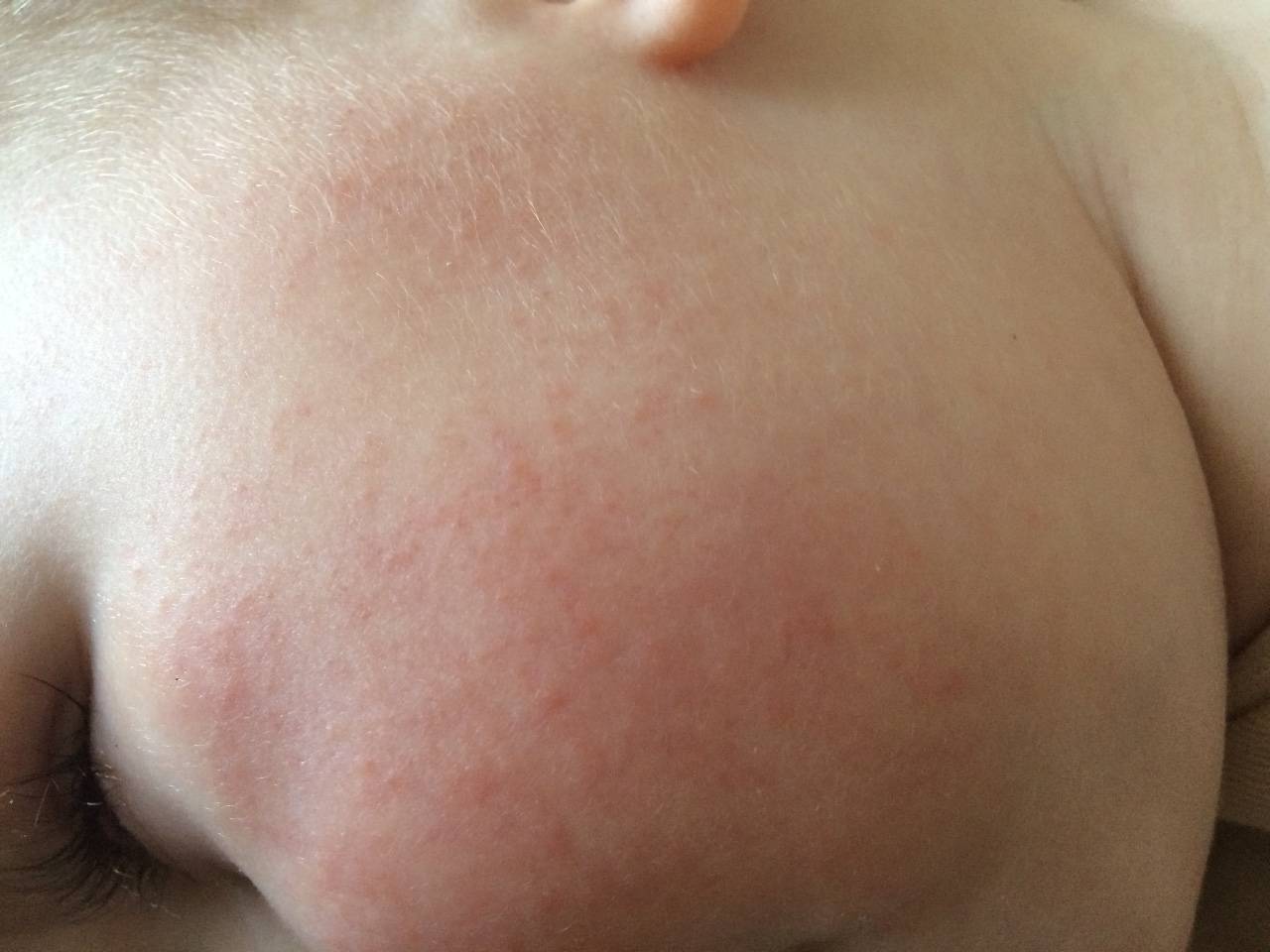
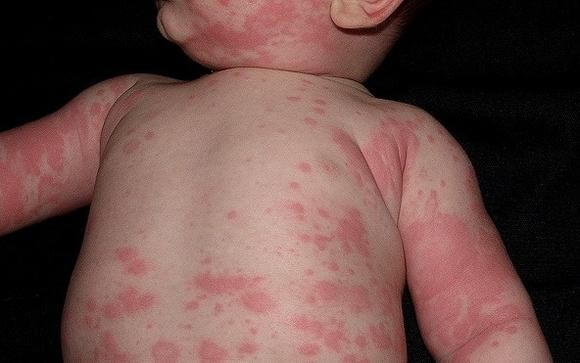
- Аллергический дерматит, крапивница. Красная шелушащаяся сыпь у грудничка на лице, которая постепенно переходит на уши, шею, спину, грудь и живот, чаще всего является признаком аллергии. Причиной может послужить питание кормящей матери (присутствие в диете таких аллергенов как морепродукты, арахис, клубника и т. д.), вдыхание пыли или перхоти домашних животных, реакция на стиральный порошок, на продукты питания в прикорме, на лекарства. Иногда об аллергии может говорить и бесцветная сыпь. Например, при лактазной недостаточности (аллергия на цельное молоко).
- Атопический дерматит (экзема). Красная зудящая сыпь на теле у грудничка появляется в возрасте до 6 месяцев и, как правило, связана с аллергией на молоко и яичный белок (съеденные кормящей мамой или самим малышом). Сначала элементы сыпи возникают на лице, волосистой части головы и туловище, а когда ребенок становится старше, они могут появляться в естественных складках кожи, в подколенных впадинах и локтевых сгибах.
Инфекции
- Импетиго. Кожное заболевание, проявляющееся болезненными красными пятнами вокруг рта, в области носа, на ручках и ножках. Это весьма заразное заболевание, которое чаще поражает именно грудничков, но оно легко лечится антибиотиками.
- Чесотка. Эта неприятность может возникнуть в любом возрасте, и без помощи врача здесь не обойтись. Мелкая зудящая сыпь у грудничка распространяется по всему телу, в том числе на подошвы ног. Заболевание купируется специальными кремами или спреями, но лечиться должны все члены семьи.
- Корь. Если красная сыпь на лице у месячного ребенка сочетается с высокой температурой (около 38 градусов), отеком под глазами, кашлем и насморком, это могут быть признаки кори. Обратитесь к врачу как можно скорее.
- Ветряная оспа (ветрянка). Заболевание начинается с одного маленького красного пятна, на котором в течение нескольких часов появляется пузырь. Таких элементов может быть от нескольких штук до сотен. У ребенка может быть повышена температура тела, тошнота, боль в мышцах, потеря аппетита. Обратитесь к врачу за уточнением диагноза.
Аллергическая сыпь у грудничка
Сыпь часто образовывается по причине воздействия аллергена. Высыпания на теле у грудничка могут быть вызваны разными факторами.
Аллергическая реакция на пищу
При ее возникновении первые проявления образовываются на щеках. Аллергия возникает при неграмотном употреблении продуктов матерью либо когда питание (смесь) малышу не подходит.
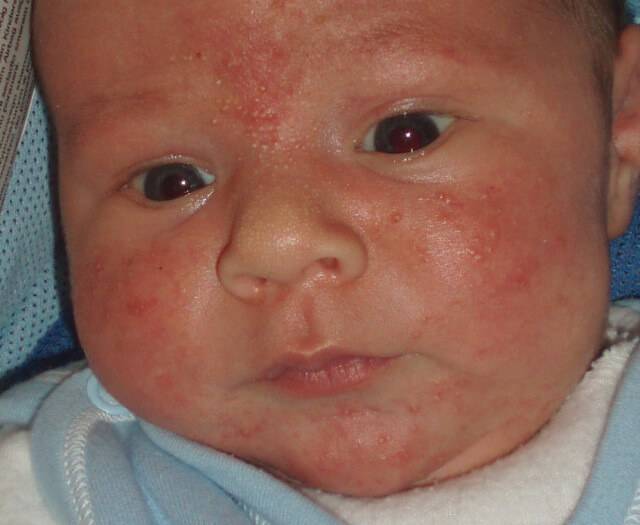
К такому фактору относится укус насекомых, аллергия на красящие вещества, на животных.
Напоминает внешне поражение кожных покровов крапивой.
Потница
Раздражение кожи, развивающееся вследствие повышенного потоотделения и замедленного испарения пота. Потница локализируется именно в складках кожи.
Дерматит пеленочный
Воспаление кожи, которое появляется из-за раздражения избыточной влагой либо каловыми массами (плохой уход за малышом).

Диффузный нейродермит
Хроническое генетически обусловленное воспалительное поражение кожи аллергической природы. Сыпь на всех участках тела младенца. Она может быть из-за чрезмерного кормления ребенка. Когда мама ест продукты питания во время вынашивания ребенка, что в последующем могут порождать аллергический ответ организма.
Что такое сыпь?
Экзантема или сыпь – это патологическое формирование на коже и слизистых, отличающееся от здоровых участков внешним видом. В большинстве случаев высыпания являются признаком различных заболеваний (контактный дерматит, корь, краснуха). И проявлением защитной реакции кожи на отрицательное воздействие внешних факторов (бактерии и вирусы, аллергены). Подобные изменения могут сопровождаться покраснением и зудом.
Классификация
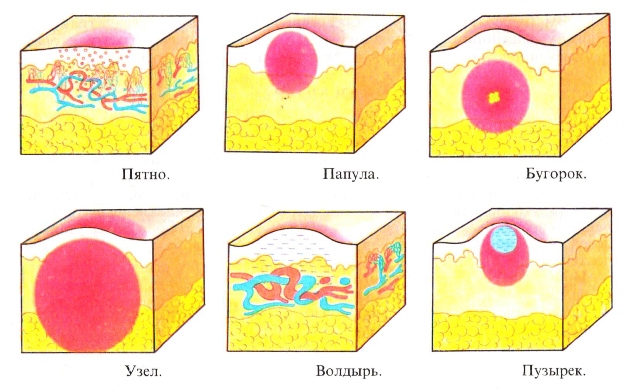
Специалисты разделяют первичную сыпь и вторичную.
Первичные высыпания образуются непосредственно на нормальной коже. К этой группе относят макулу, папулу, бугорок, узел, пузырек, пятно и гнойничок.
Вторичные элементы являются результатом изменения первичной сыпи. К ним относится нарушение трофики, эрозии, язвы, нарушение окраски.
Размеры элементов могут быть различными:
- До 2 мм – мелкие.
- От 2 мм до 5 мм – средние.
- Больше 5 мм – крупные высыпания.
От количества образований различают:
- Единичная экзантема.
- Необильная (можно сосчитать).
- Обильная (множественная).
Их различное сочетание составляет картину заболевания. Разновидность экзантемы — важный диагностический критерий для врача.
Причины сыпи у новорожденного
Рассмотрим возможные причины возникновения высыпания у новорожденного ребенка и грудничка:
- Генетические нарушения.
- Инфекционные и паразитарные заболевания.
- Аллергические проявления, дерматит.
- Диатез.
- Изменение гормонального фона.
- Нарушение работы пищеварительной системы.
- Дисфункция сосудов.
- Неудовлетворительный гигиенический уход за малышом.
Если вы кормящая мать, следует помнить, что употребляемые вещества с молоком попадают в организм ребенка.
Аллергические проявления у ребенка
Данный патологический процесс встречается довольно часто среди малышей в возрасте до пяти лет. Все дело в том, что их организм еще не до конца адаптировался ко всей пище, которую предлагают ему взрослые.
Нередко сыпь и температура у ребенка возникает вследствие длительного ношения синтетической одежды или использования моющих средств. Чтобы мелкая сыпь побыстрее прошла, необходимо в первую очередь устранить раздражитель. После этого назначается лечебная терапия, которая включает:
- прием антигистаминных средств в виде капель Фенистил, Зодак, Зиртек. Они снимают отечность тканей и зуд;
- смазывание кожного покрова противоаллергическими мазями;
- применение сорбентов для быстрого выведения токсинов в виде активированного угля или Смекты.
Если состояние малыша только ухудшается, то нужно в срочном порядке вызвать скорую помощь. Они при помощи капельницы и уколов быстро выведут аллерген.
Цены на прием врача-педиатра
Врач приедет в день обращения либо в любой удобный для вас день. Специалисты выезжают по адресу как в Екатеринбурге, так и за город.
- Выезд и консультация врача педиатра (1 зона) 3 400 руб.
- Выезд и консультация врача – детского хирурга в выходные и праздничные дни (5 зона) 6 000 руб.
- Выезд и консультация врача педиатра (2 зона) 3 800 руб.
- Выезд и консультация врача педиатра (3 зона) 4 000 руб.
- Выезд и консультация врача педиатра (4 зона) 4 500 руб.
- Выезд и консультация врача педиатра (5 зона) 5 600 руб.
- Выезд медицинской сестры (1, 2 зоны) (без манипуляций) 2 000 руб.
- Выезд медицинской сестры (3 зона) (без манипуляций) 3 000 руб.
- Назад
- 1
- Вперед
Стоимость выезда за пределы Екатеринбурга – по прайсу, в зависимости от удаленности территории.1 зона: Микрорайоны – Центральный, Автовокзал (Южный), Ботанический, Юго-Западный,Заречный ВИЗ, Широкая речка, Академический (до ул Амундсена) 2 зона: Микрорайоны – Семь ключей, Сортировка, Новая Сортировка, Вокзальный, Завокзальный, Пионерский, Втузгородок, Европейский, Академический, Широкая речка 3 зона: Микрорайоны – Мичуринский, Медный, Веер, Уралмаш, Эльмаш, , Уктус, Чусовское озеро, Аппаратный, Шарташ, ЖБИ, Комсомольский, Синие камни, Сибирский, Лечебный, УНЦ 4 зона: Микрорайоны – Шинный, Елизавет, Солнечный, Елизавет , Вторчермет, РТИ, Совхоз, Птицефабрика, Химмаш, Компрессорный, Калиновский, Изоплит, Технопарк (часть), Кольцово, Рудный, Нижне-Исетский 5 зона (до 60 км): Верхняя Пышма, Среднеуральск, Балтым, Залесье, Зеленый бор, Калина красная, Березовский, Новоберезовский, Новый исток, Растущий, Косулино, Арамиль, Патруши, Бородулино, Малый и Большой исток, Большое и Малое Седельниково, Курганово, Верхнемакарово, Решёты, Старые Решеты, Северка, Исеть, Коптяки, Кирпичный, Первоуральск, Ревда, Таватуй, Монетный, Лосиный, Старопышминск, Сарапулка, Заречный, Белоярский, Верхнее Дуброво, Бобровский, Уральский, Двуреченск, Сысерть, Кашино, Октябрьский, Полевской, Дегтярск, Горный щит, Полеводство, Медный, Палкинский торфянник, Палкино, Шувакиш
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
Причины появления сыпи
Мелкая сыпь на теле у ребёнка может быть вызвана следующими факторами:
- Появление инфекционной болезни, которая вызвана бактериями (скарлатина) или вирусными возбудителями (мононуклеоз, ветряная оспа, краснуха, корь).
- Аллергия, развивающаяся вследствие контактного дерматита, средств гигиены или продуктов питания.
- Механические повреждения кожи или укусы насекомых.
- Проблемы со свёртываемостью крови (например, менингококковый менингит), при которых образуется сыпь в виде небольших кровоизлияний.
У грудных детей
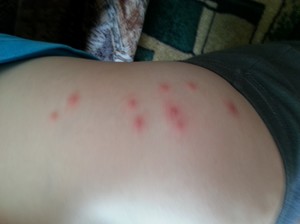 В первые недели после рождения в организме младенца происходит активная гормональная перестройка, о чём и свидетельствуют высыпания на его кожном покрове. Большинство родителей обращаются к специалистам из-за того, что появилась мелкая сыпь у грудничка по всему телу.
В первые недели после рождения в организме младенца происходит активная гормональная перестройка, о чём и свидетельствуют высыпания на его кожном покрове. Большинство родителей обращаются к специалистам из-за того, что появилась мелкая сыпь у грудничка по всему телу.
Однако у грудничков это частое явление. При повышенных температурах окружающей среды их потовые железы выделяют активно пот. Поэтому в местах естественных складок — под руками, в паху, на попе и лице появляется красноватая мелкая сыпь. На ощупь кожа влажной.
Опасным недугом потничка не является и, спустя некоторое время, проходит самостоятельно. Но родителям необходимо знать о том, что влияние таких факторов, как долгое нахождение в мокром подгузнике или в жаркой одежде у младенца могут спровоцировать появление опрелостей. При уходе за новорождённым матери необходимо тщательно следить за состоянием кожи младенца и замечать какие-либо изменения на ней.
Учитывайте и то, что у грудничков очень часто может развиваться аллергия на материалы одежды, средства гигиены или продукты питания. При формировании детского иммунитета их необходимо оберегать от внешних раздражителей.
Лечение
Наличие сыпи, сопровождающейся высокой температурой, – это повод обратиться к педиатру. Самолечением заниматься в этом случае не стоит, так же, как и оставлять все на самотек. Если краснуха, в принципе, не требует особого лечения и проходит сама собой, то скарлатина, наоборот, без приема антибиотиков чревата осложнениями, которые в первую очередь коснутся почек и сердца малыша. Любое заболевание инфекционной этимологии должно развиваться под врачебным контролем.
Когда сыпь сопровождается повышением температуры, речь может идти о серьезном инфекционном заболевании, развитие которого должно обязательно протекать под контролем педиатра. Однако сыпь с температурой может оказаться и проявлением аллергии или следствием того, что ребенка покусали насекомые
Обратите внимание на общую симптоматику и, если необходимо лечение, согласуйте его с врачом
Виды аутоиммунных заболеваний
Аутоиммунные болезни классифицируются на локальные, с поражением определенных органов и тканей, и системные, при которых аутоиммунное воспаление затрагивает весь организм и приводит к развитию тяжелого состояния.
К органоспецифичечским заболеваниям можно отнести тиреоидит Хашимото, хронический гастрит, сахарный диабет 1 типа, болезнь Аддисона. Среди органонеспецифических процессов — системная красная волчанка, ревматизм, склеродермия. К смешанным формам относятся неспецифический язвенный колит и рассеянный склероз.
При аутоиммунных заболеваниях происходит поражение различных органов и систем организма, чем определяются степень тяжести патологии, терапевтическая тактика и прогноз:
- суставов;
- эндокринной системы;
- центральной и периферической нервной системы;
- печени и других органов желудочно-кишечного тракта;
- системы кроветворения;
- почек;
- сердечно-сосудистой системы;
- кожных покровов;
- соединительной ткани;
- дыхательной системы, включая легкие.
Почему нужно прививаться
Ветряная оспа — не такое уж безобидное заболевание, как многим кажется. Нельзя исключать возможные осложнения — вторичные дерматологические патологии, ветряночный энцефалит, пневмония, поражение лицевого нерва. Вероятность летального исхода — 1: 60 тыс.
У 10-20% переболевших вирус остается на всю жизнь в нервных ганглиях. Во взрослой жизни это может обернуться частыми рецидивами герпесной инфекции, опоясывающим лишаем. Вакцинированные дети не болеют опоясывающим лишаем, им не страшна натуральная оспа.
Вероятность заболеть ветрянкой после прививки минимальная. У привитых детей ее признаки проявляются в нескольких везикулах, болезнь протекает без повышения температуры и каких-либо осложнений.
Вакцинироваться можно и в течение 72 часов после контакта с носителем вируса.
Многие педиатры рекомендуют обязательно сделать прививку, если ребенок до 13 лет не переболел ветрянкой.
Вакцина появилась недавно, поэтому нельзя судить о том, дает ли она пожизненный иммунитет. Но пока есть данные, что вакцинация защищает от заражения на 15-20 лет точно. Если организм борется с инфекцией самостоятельно, то гарантированно формируется пожизненный иммунитет. Случаи повторного заражения случаются, но очень редко.
Родители могут взвесить все за и против, самостоятельно решить, нужно или нет делать ребенку прививку от ветрянки. Обязательно вакцинироваться нужно детям с иммунодефицитными состояниями, онкологическими патологиями, врожденными заболеваниями внутренних органов.
Мнение Комаровского
https://youtube.com/watch?v=17F40AT5VTo
Доктор Комаровский придерживается традиционных взглядов на причины появления сыпи у ребенка и всегда обращает внимание родителей на риск серьезных заболеваний. Одни состояния бывают банальными, но другие могут требовать оказания немедленной помощи
При повышении температуры велика вероятность инфекционной патологии, а потому педиатр настаивает на необходимости посещения врача и проведении всесторонней диагностики.
Сыпь и повышенная температура – распространенное сочетание симптомов у детей. Они могут свидетельствовать о заболеваниях инфекционной, аллергической, иммуновоспалительной природы, среди которых есть достаточно серьезные состояния
И чтобы исключить риск для ребенка, важно вовремя обращаться за медицинской помощью
Менингококковая инфекция у ребенка
Одним из опаснейших недугов является менингококковая инфекция. Она может встречаться не только в детском возрасте, но и у взрослых. Главным признаком болезни выступают мельчайшие пузырьки, которые располагаются на задней стенки гортани. При этом на вид они напоминают кровоизлияния.
Также менингит характеризуется и другой симптоматикой в виде:
- высоких температурных показателей, которые могут доходить до 39-40 градусов;
- болезненных ощущений в мышечных структурах;
- рвоты и тошноты;
- светобоязни;
- сильной ослабленности и сонливости.
При этом сыпь возникает на спинной и грудной области, голове и лице. При проявлении такой симптоматики необходимо срочно вызвать врача, так как семьдесят процентов случаев заканчиваются печально.
Как избежать заражения розеолой?
Розеола — это заболевание, вызванное вирусом. Хотя избежать заражения полностью невозможно, существует несколько мер, которые помогут снизить риск заражения:
Избегайте контакта с больными: Розеола заразна в период высыпаний, поэтому очень важно избегать близкого контакта с больными. Соблюдайте правила гигиены: Часто мойте руки с мылом, особенно перед едой и после посещения общественных мест
Укрепляйте иммунитет: Многие вирусы, включая вирус розеолы, не атакуют пользователей сильного иммунитета. Поэтому регулярно занимайтесь спортом, высыпайтесь, ешьте здоровую пищу и принимайте витаминные добавки.
Помните, что существуют различные факторы, которые увеличивают риск заражения розеолой. В первую очередь это контакт с больными и нарушение гигиены рук
Важно следить за состоянием здоровья и принимать своевременные меры для укрепления иммунитета
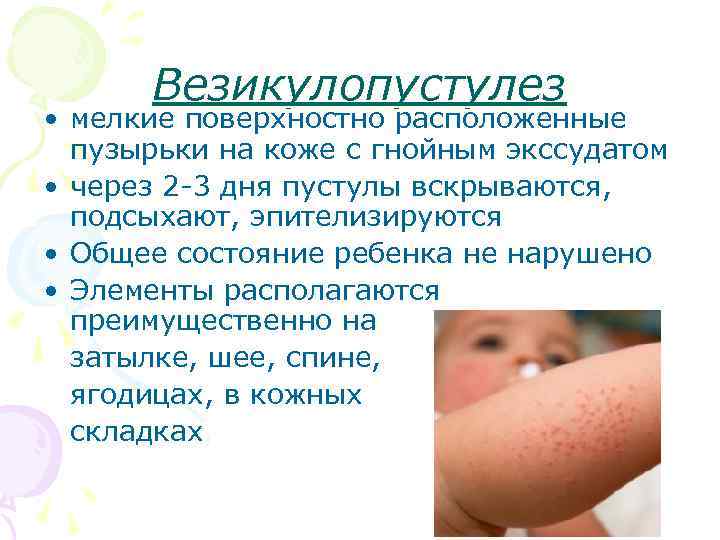
Причины и симптомы неонатального пустулеза
Милии, они же «неонатальный пустулез» — проявляются как «цветение» кожи новорожденного, спровоцированное нестабильностью гормонального фона. Выглядят как мелкая сыпь красного цвета, появляющаяся на коже в первые дни жизни детей. Локализуется в области лица, головы, спины и шеи. В частных случаях гормональная сыпь имеет вид остроконечных прыщиков, возвышающихся над поверхностью кожи и имеющих белое навершие.
Гормональной сыпь в виде красных мелких прыщей с белой точкой по центру.
Причина неонатального пустулеза кроется в изменении эндокринного статуса малыша. Организм ребенка начинает адаптироваться к жизни вне материнской утробы, через поры кожи из крови выводятся остатки женских гормонов.
Если тщательно соблюдать правила гигиены тела, то акне новорожденных пройдет за 2-3 месяца даже при отсутствии лечения.
Однако очаги гормональных высыпаний могут быть обсеменены грибками. Они есть в составе нормальной микрофлоры кожи, но в условиях плохого ухода за телом малыша становятся опасными.
Классификация
По типу скарлатину разделяют на:
- типичную – болезнь протекает классически, с проявлением всех симптомов;
- атипичную – может проходить без характерных симптомов.
Типичная форма
Разделяют по тяжести и течению болезни. Она может протекать в легкой, среднетяжелой и тяжелой формах (токсической, септической и токсико-септической). По течению заболевания различают скарлатину:
- без аллергии и осложнений;
- с аллергическими волнами;
- с осложнениями (синовит, нефрит, лимфаденит, септикопиемия, гнойные образования);
- абортивную.
Атипичные формы
Стертое течение проходит в легкой форме и без последствий, такая форма свойственна больше взрослым. Сыпь быстро проходит, наблюдается легкое недомогание, покраснение горла, температура слегка повышена, тошнота.
Атипичные формы с аггравированной симптоматикой: гипертоксическая и геморрагическая скарлатина.
Экстрабуккальная форма протекает без общих симптомов. У больного наблюдается сыпь в месте, где проникла инфекция, и слабость.
Токсико-септическая развивается преимущественно у взрослых, сопровождается быстрым развитием сосудистой недостаточности, возникают осложнения в виде поражения суставов, сердца, отита, ангины.
Причины заболевания
Считается, что детская розеола возникает, когда в организме ребенка появляются вирусы герпеса 6 и 7 типов. В большинстве случаев, это заболевание вызывается герпесвирусом типа 6. У взрослых этот тип вируса может вызывать синдром хронической усталости и другие заболевания, связанные с ВИЛ/СПИДом. Часто, когда вирус попадает в организм, он остается в неактивном состоянии, не вызывая заболевания.
В 10% случаев детская розеола вызывается герпесвирусом 7 типа. Однако это не он напрямую вызывает появление сыпи. Вместо этого, частицы вируса активируют иммунную систему ребенка и способствуют переходу герпесвируса типа 6 из неактивного состояния в активное.
В течение первых двух недель жизни, антитела матери защищают организм ребенка от развития герпесвирусной инфекции. Если ребенок находится на грудном вскармливании, инфекция не имеет возможности развиваться до полугодовалого возраста.
Как отпаивать ребенка при обезвоживании.
При первых симптомах дегидратации нужно немедленно начать дробное выпаивание. Правильнее приобрести в аптеке солевые растворы, сухие порошки для приготовления. Солевые растворы следует чередовать с кипяченой водой. Для предотвращения рвотного рефлекса следует давать жидкость маленькими порциями. Грудничку – по 1 чайной ложке, более старшего возраста детям – по 1 столовой ложке, чередуя с водой. Младенцев можно выпаивать шприцом. Выпаивать следует каждые пять минут, не реже и не чаще. В противном случае, жидкость не усвоится и можно снова спровоцировать рвотный позыв. При «запавшем родничке» у младенца необходимо капельное введение жидкости в стационарных условиях. Интересный факт, что при таком выпаивании, а именно при переходе со стакана на ложку, рвота в большинстве случаев прекращается. Признаками того, что лечение ребенку помогает, будет исчезновение всех характерных симптомов болезни. Во всех ситуациях, связанных со здоровьем малыша нужно помнить, что первым делом необходимо проконсультироваться с врачом. Доктор осмотрит ребенка, послушает жалобы и на основании лабораторных и диагностических данных назначит лечение. Только строгое соблюдение рекомендаций приведет к быстрому исцелению вашего ребенка.
Последствия розеолы для здоровья ребенка
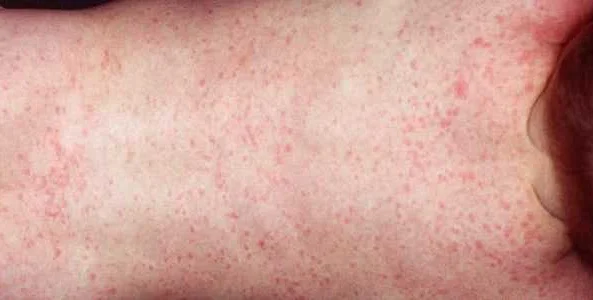
Розеола не представляет угрозы для здоровья, как правило, проходит самостоятельно и без последствий. Однако, у детей с ослабленной иммунной системой или сопутствующими заболеваниями розеола может стать причиной развития осложнений.
Одно из осложнений розеолы — вирусное воспаление легких, которое вызывает кашель, высокую температуру и затруднение дыхания. В случае появления подобных симптомов необходимо обратиться к врачу.
Также, розеола может усугублять существующие заболевания кожи или вызывать их появление. Детям, страдающим дерматитом или экземой, следует быть особенно внимательными при появлении сыпи.
В редких случаях розеола может привести к развитию синдрома Рейта, который характеризуется повышенным артериальным давлением, отечностью и нарушением работы почек и печени. Однако, такие случаи очень редки и возникают у детей с серьезными заболеваниями иммунной системы.
В целом, розеола, как правило, не вызывает серьезных проблем со здоровьем и проходит без последствий. Однако, чтобы избежать осложнений, необходимо следить за состоянием ребенка и при первых признаках развития осложнений обратиться к врачу.