Какая базальная температура должна быть при овуляции?
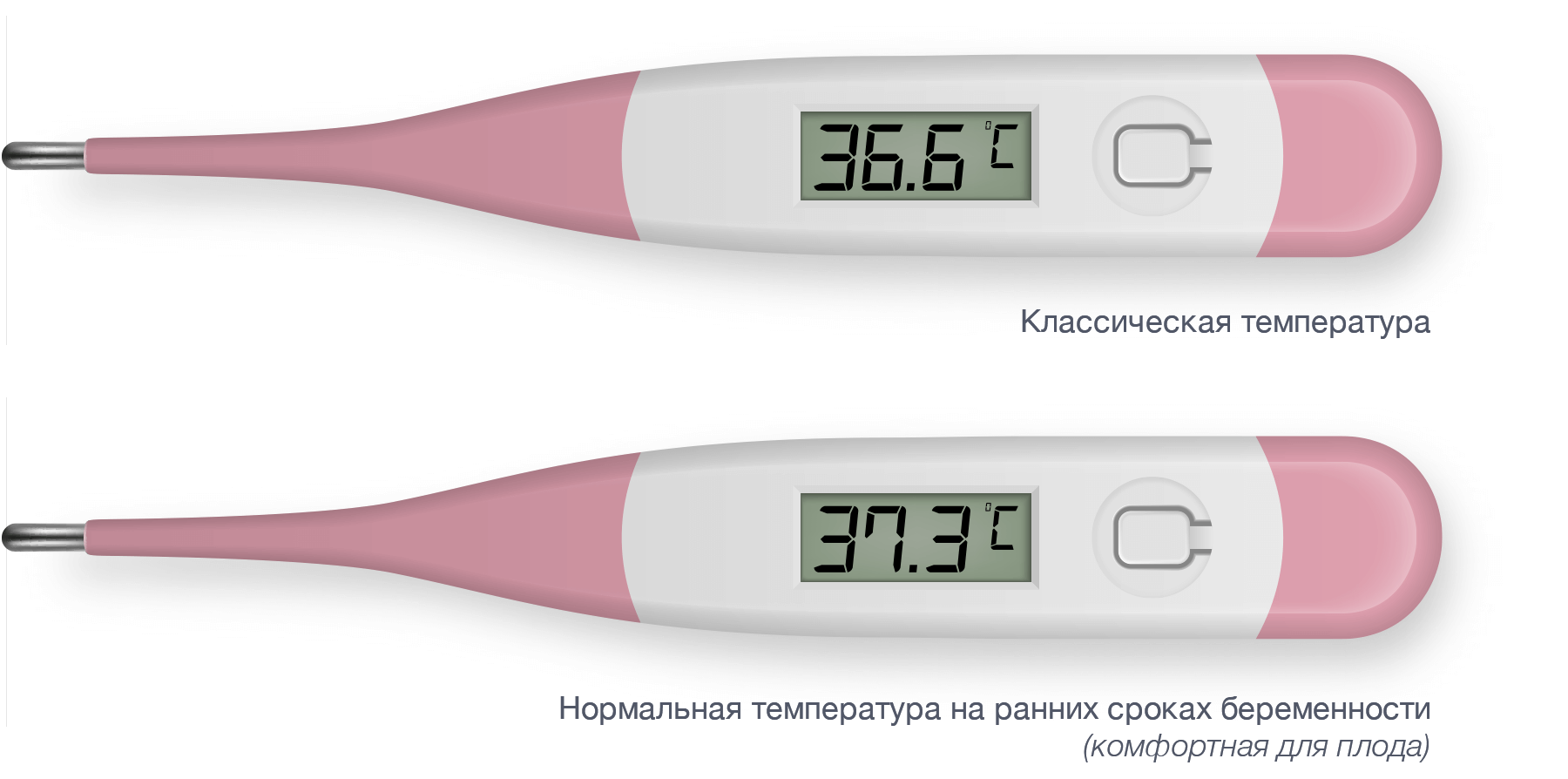
Температура тела женщины в репродуктивном возрасте меняется под воздействием гормонов, и далеко не всегда она равна классическим 36,6°C. Базальная температура уже на ранних сроках беременности поднимается до более комфортной плоду — чуть выше 37 °C. Впрочем, гораздо важнее понимать, как она ведет себя в течение менструального цикла: наряду с концентрацией лютеинизирующего гормона в крови и моче изменение этого показателя является одним из главных признаков овуляции.
С началом месячных базальная температура чуть поднимается, затем опускается к норме и держится на этом уровне в течение всей первой фазы менструального цикла. Перед самой овуляцией из-за растущего уровня эстрогена она ненадолго проседает ниже нормы. С момента овуляции выработка эстрогена понижается, а прогестерона — повышается, поэтому температура резко подскакивает выше первоначального уровня и держится там всю вторую фазу цикла, медленно уменьшаясь с каждым днем.
Описанные выше изменения в начале возможной беременности, на самом деле, минимальны — разговор идет о долях градуса. Тем не менее, характерная картина, при которой температура «ныряет» вниз, а потом быстро «вскарабкивается» на новые высоты, позволяет обнаружить овуляцию. Значит, подготовиться к долгожданному зачатию.
Эмбриональный и акушерский срок беременности: в чем разница?
Различают два разных срока беременности: · При определении эмбрионального срока точкой отсчета является момент оплодотворения яйцеклетки. При этом беременность продолжается 38 недель. · Понять, когда именно яйцеклетка встретилась со сперматозоидом, и образовался зародыш, очень сложно. Намного удобнее рассчитывать акушерский срок беременности. При этом точка отсчета – дата последних месячных. Это происходит примерно за 2 недели до оплодотворения яйцеклетки, поэтому при определении акушерского срока беременность в среднем продолжается 40 недель. Таким образом, первая неделя эмбрионального срока – это уже третья неделя акушерского срока.
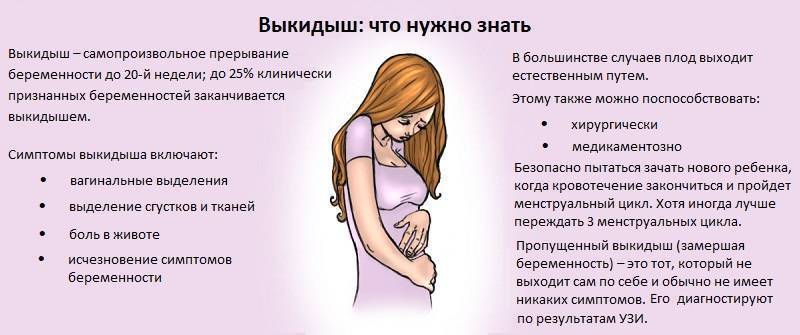
Классификация замершей беременности
При замершей беременности диагноз ставят (или подтверждают, если выкидыш уже начался) по результатам УЗИ. Исследование может показать анэмбрионию или гибель плода. Между этими ситуациями есть разница:
- Анэмбриония — это патология, при которой внутри плодного яйца нет эмбриона, он не был сформирован или перестал расти до пятой недели.
- Гибель плода — нарушение, при котором эмбрион сначала формировался нормально, но затем перестал расти⁴.
Если эмбрион погиб на раннем сроке, при ультразвуковом исследовании будут видны сгустки, его фрагменты. Если на УЗИ видно пустое плодное яйцо, это не всегда является анэмбрионией — иногда так же выглядит нормальный плод на очень раннем сроке.
Пузырный занос
Пузырный занос — нарушение во время беременности, при котором плод погибает. Патология развивается, если в оплодотворении участвует яйцеклетка без гаплоидного ядра или сразу два сперматозоида. Состав хромосомного набора при пузырном заносе оказывается нарушенным. В норме оболочка плода (хорион) имеет ворсинки, с помощью которых она прикрепляется к эпителию матки. При пузырном заносе на месте ворсинок образуются пузырьки, заполненные жидкостью (рис. 1). Если при этом ткани эмбриона отсутствуют, пузырный занос называют полным. Если эмбрион или ткани эмбриона частично сформированы, пузырный занос является неполным.
Пузырный занос может развиваться:
- при нарушениях во время оплодотворения;
- после выкидыша из оставшихся в матке клеток;
- после доношенной беременности из оставшихся в матке клеток.
Пузырный занос является одним из вариантов гестационной трофобластической болезни, при которой клетки аномально растут и быстро делятся, формируя опухоли. В 80% случаев они доброкачественные. Пузырный занос удаляют, а затем обязательно продолжают наблюдение (анализ крови на ХГЧ, УЗИ органов малого таза) в течение 6-12 месяцев, чтобы убедиться, что не образовалась злокачественная опухоль.
На начальной стадии пузырный занос сложно отличить от нормальной беременности: женщина чувствует симптомы токсикоза, а ее живот растет. Сначала есть только небольшие различия: тошнота и слабость могут оказаться очень сильными, а живот может расти слишком быстро. Позже начинается вагинальное кровотечение, при котором вместе с кровью выходят плотные сгустки. Обычно это происходит между 4 и 12 неделями. Если начинается кровотечение, нужно срочно обратиться к врачу.
Женщине, перенесшей пузырный занос, необходимо пройти обследование, а затем наблюдаться у врача
Важно убедиться, что содержимое матки удалено полностью, нет инфекции, воспаления. Чтобы проверить, не распространился ли занос на другие органы, проводят рентген или КТ органов грудной клетки, малого таза, живота, головного мозга
Даже при хороших результатах исследования после пузырного заноса нежелательного беременеть в течение полугода. При наступлении следующей беременности на ранних сроках нужно пройти УЗИ, чтобы убедиться, что плод развивается нормально⁵.
Отчего повышается температура и почему ее не всегда надо сбивать
В основе температурной реакции лежит защитный механизм, борющийся с инфекциями, воспалением или другими патологическими состояниями. Лихорадку вызывают вещества пирогены, что в переводе с латинского означает «создающие жар», которые бывают двух видов:
- Внешние (экзогенные) – попадающие в организм с ядами или чужеродными микроорганизмами. К ним относятся токсины, вырабатываемые возбудителями инфекционных болезней и паразитами.
- Внутренние (эндогенные) – вещества, образующиеся в организме в результате болезней – воспалений, опухолей, нарушений работы иммунной системы.
Пирогены, попадая в кровь, воздействуют на головной мозг, в котором находится особая структура – преоптическое ядро, являющееся терморегулятором тела. При получении сигнала мозг запускает целую серию иммунологических реакций, повышающих температуру до оптимальной величины. В результате в организме происходят:
- Усиление обменных процессов – начинает усиленно работать сердце, увеличивается кровоток, ткани лучше снабжаются кислородом. Организм мобилизуется для противодействия болезни.
- Увеличение концентрации Т-лимфоцитов, усиливающих иммунитет, уничтожающих чужеродные микроорганизмы и поврежденные клетки.
- Разложение токсинов, попавших в организм, и создание условий, не дающих размножаться патогенным микроорганизмам.
Поэтому, увидев на градуснике 37,5, не надо срочно принимать жаропонижающие средства. Таблетки только ухудшат общее состояние, прервав защитный процесс и дополнительно нагрузив организм химическими компонентами.
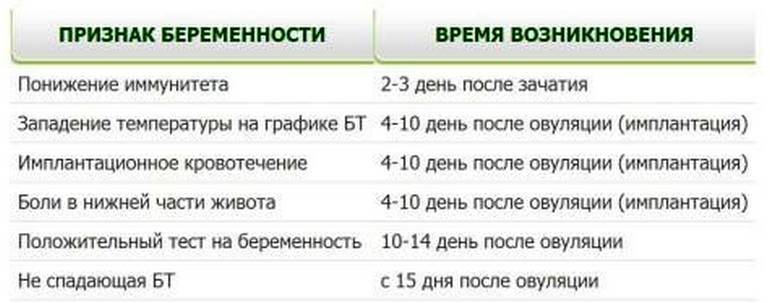
Ощущения, указывающие на беременность
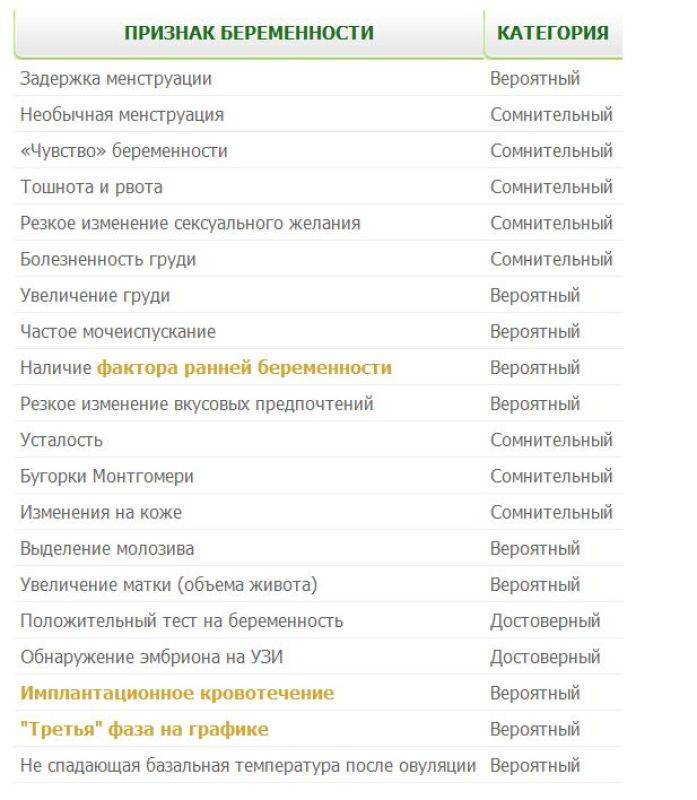
Внимательно прислушайтесь к своему организму – и ответьте себе на вопрос: ощущаете ли вы что-то из этих признаков беременности на ранних сроках до задержки?
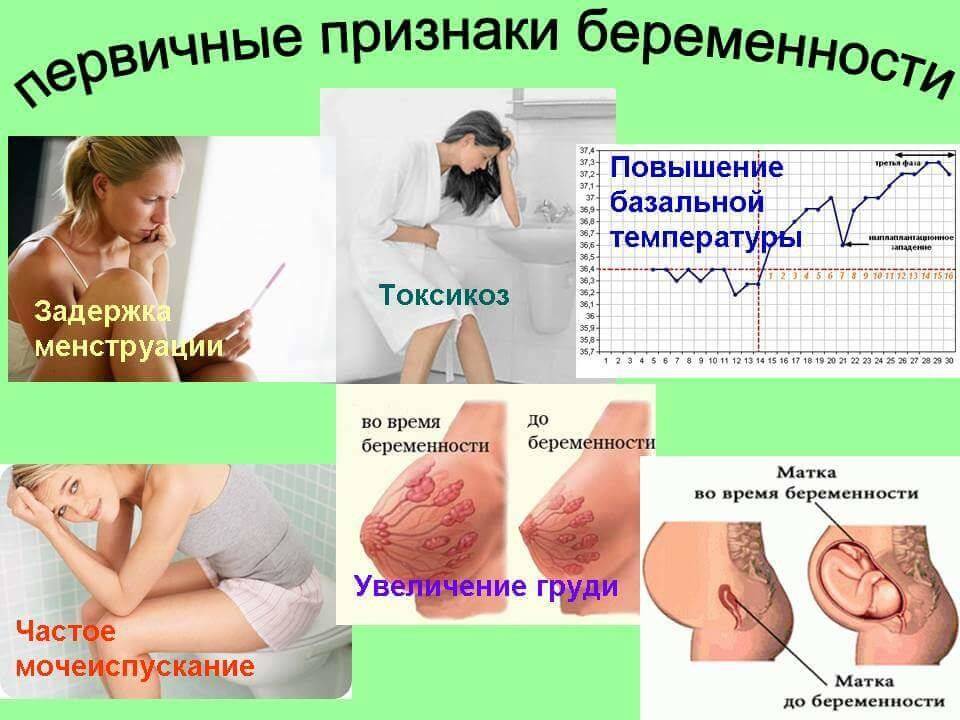
Итак, первичные признаки того, что вы беременны:
- ощутимые боли в зоне поясницы (будто вы её слегка потянули);
- легкое покалывание чуть ниже живота (там, где расположены яичники);
- метеоризм в кишечнике, вздутие в районе живота (если вы не употребляли пищу, которая могла бы вызвать эти неприятные ощущения);
- дискомфорт и выделения из вагинального отверстия, как при молочнице.
Также эти симптомы могут указывать на гормональный дисбаланс, поэтому если вы заметили их у себя – то обязательно сдайте анализы на гормоны.
В первые дни после полового акта очень сложно определить случилась ли беременность, желательно подождать хотя бы 5 дней. Сделать обычный тест в домашних условиях. А к врачу лучше идти не раньше 10 дня с момента возможной овуляции. Гинеколог легко определит беременность с первого взгляда на состояние вашей шейки матки – при беременности она становится рыхлой.
Головных болей и тошноты (токсикоза), которые являются самыми известными первыми признаками беременности на ранних сроках поначалу может и не быть.
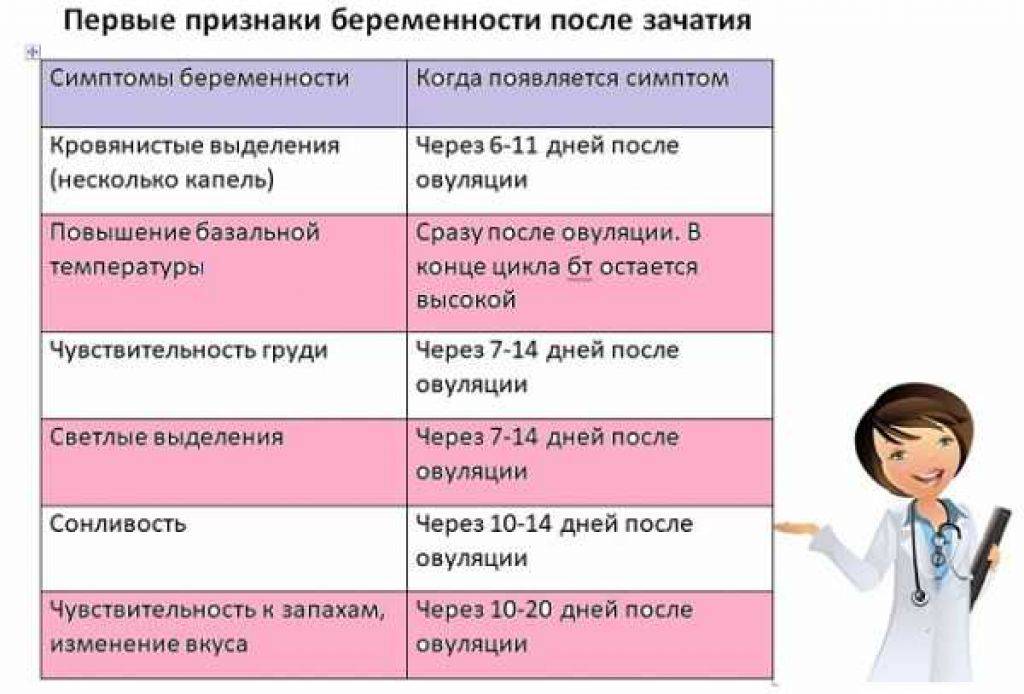
Обратите внимание на присутствие у себя следующих вещей:
- слабость и состояние, похожее на простуду или сильную усталость (без кашля и насморка, без першения в горле);
- резкие перепады настроения (гормональная перестройка организма сильно влияет на нервную систему, вы то плачете, то смеетесь, то раздражаетесь на ерунду);
- сонливость или бессонница (усталость, хотя вы недавно проспали 15 часов, или невозможность уснуть всю ночь напролет);
- сильные мигрени (к которым прежде вы небыли расположены);
- меняется уровень либидо (влечение может совсем пропасть, либо появиться в невиданных прежде объёмах);
- ощущение тяжести внизу туловища (что происходит из-за чрезмерного притока крови к матке у беременных);
- боль в пояснице (которая в течение беременности будет всё нарастать и нарастать);
- грудь становится очень чувствительной (она наливается, соски могут болезненно реагировать на прикосновения);
- у вас могут наблюдаться необъяснимые перепады температуры (вам становится то холодно, то жарко);
- тошнота (токсикоз, при котором вас мутит даже перед приемом пищи и во время него);
- увеличение аппетита. Необходимо много энергии для развития плода, поэтому возникает желание, есть за двоих или тянет на определенные виды продуктов из-за нехватки какого-то элемента.
- обоняние достигает небывалой резкости (поэтому вам могут не нравится прежде любимые запахи, равно как и наоборот);
- нерезкие боли в животе заставляют все время искать более удобную позу, во время того как женщина где-то сидит.
Следует иметь в виду, что большинство этих признаков могут появляться также и перед началом месячных. Поэтому не следует радоваться или пугаться раньше времени, если вы обнаружили у себя какие-то из признаков беременности на ранних сроках.
Что делать при постоянной повышенной температуре
Главное – выявить причину такого состояния. Для этого нужно посетить врачей – уролога, эндокринолога, гинеколога, иммунолога, терапевта. Пациенту проводится УЗИ почек, органов брюшной полости и таза.
По результатам осмотра и УЗ-диагностики назначаются анализы:
- Общие анализы крови и мочи – исследования покажут наличие воспалительного процесса в организме, болезни почек, лейкоз, диабет, нарушения кроветворения.
- Биохимическое исследование крови – для выявления причины повышенной температуры нужно сдать биохимию на максимальное количество показателей, выявив состояние внутренних органов.
- ПЦР-анализы на половые инфекции, выявляющие даже болезни, протекающие скрыто, стерто и имеющие нетипичную клиническую картину.
- Кровь на показатели ревматизма – антистрептолизин О, ревматоидный фактор, С-реактивный белок, антигиалуронидазу.
- Кровь на онкомаркеры сдается при подозрении на онкологические процессы в органах. Анализ лучше проводить после комплексного УЗИ, показывающего, в каком органе могут находиться опухоли.
- Кровь на ВИЧ, гепатиты, сифилис и туберкулез.
- Анализы крови на гормоны щитовидной, поджелудочной и паращитовидных желез, надпочечников, гипофиза.
Всесторонняя диагностика позволит выявить причины повышенной температуры и устранить их. Только так можно привести свой организм в норму, избежав тяжелых осложнений, вызванных скрыто протекающими болезнями.
Тантум® Верде для лечения тонзиллита
При выборе средства для местного лечения стоит обратить внимание на его комплексный характер воздействия. Препарат должен обладать антимикробным действием против широкого спектра микроорганизмов (бактерий, вирусов, грибов и их биопленок), оказывать противовоспалительный и местный обезболивающий эффекты
В ЛОР практике препарат Тантум Верде широко используется при лечении острого и хронического тонзиллита. В состав лекарства входит действующие вещество Бензидамин.
При местном применении Бензидамин хорошо проникает через слизистую оболочку и обильно насыщает воспаленные ткани. Кроме того, Бензидамин способствует скорейшему процессу заживления и обладает противовоспалительным и обезболивающим эффектом. Сочетание этих свойств обеспечивает эффективное устранение возбудителя заболевания непосредственно в очаге воспаления, а не только на поверхности слизистой.
Препарат Тантум Верде представлен в форме спрея, раствора для полосканий, таблеток для рассасывания.
Спрей Тантум Верде
подробнее
Раствор Тантум Верде
подробнее
Таблетки Тантум Верде
подробнее
Разнообразие форм препарата позволяет выбрать наиболее удобный для вас вариант применения.
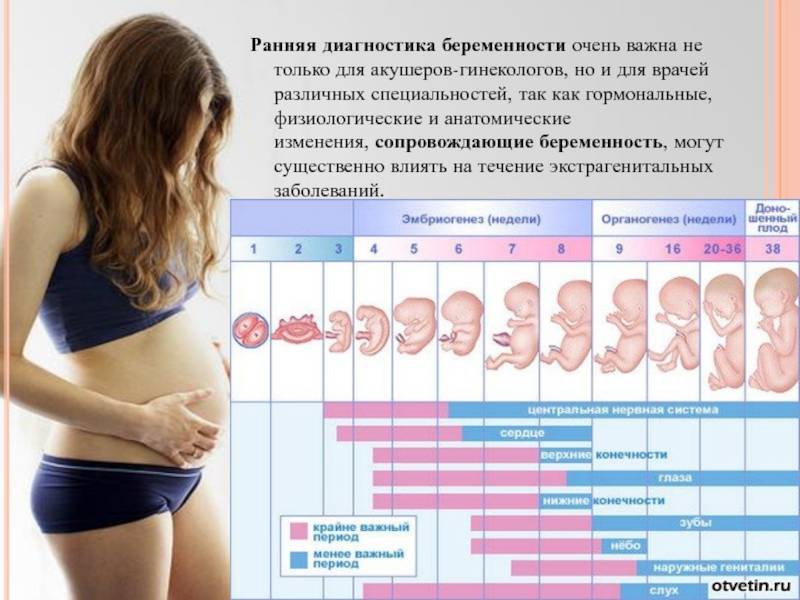
Как определяется срок беременности
Зачатие обычно происходит через две недели после начала очередного менструального цикла. Чтобы рассчитать срок беременности и вычислить примерную дату родов, акушеры отсчитывают 40 недель от первого дня последней менструации.
Чтобы вести календарь беременности, акушеры руководствуются именно такой системой отсчета, в которой недели называются «акушерскими» и «опережают» реальную беременность на 14 дней. Фактическая же беременность наступает в дату зачатия.
Причина, по которой акушеры пользуются своей шкалой расчета срока беременности, проста: в связи с тем, что цикл у разных представительниц прекрасной половины человечества может сильно различаться по своей продолжительности, точную дату зачатия установить бывает затруднительно. Расчет сроков беременности и даты родов от первого дня последней менструации в этом случае является более надежным способом.
В дальнейшем физическое развитие вашего будущего ребенка, данные о котором можно получить с помощью целого ряда исследований (в том числе УЗИ), может внести небольшие коррективы в определение даты родов, но прогнозы акушеров подчас бывают удивительно точны.
Методы и правила измерения температуры
Существуют несколько методов, которые помогают определить, является ли температура первым признаком беременности.
Температуру можно измерять в подмышке, в прямой кишке и ротовой полости.
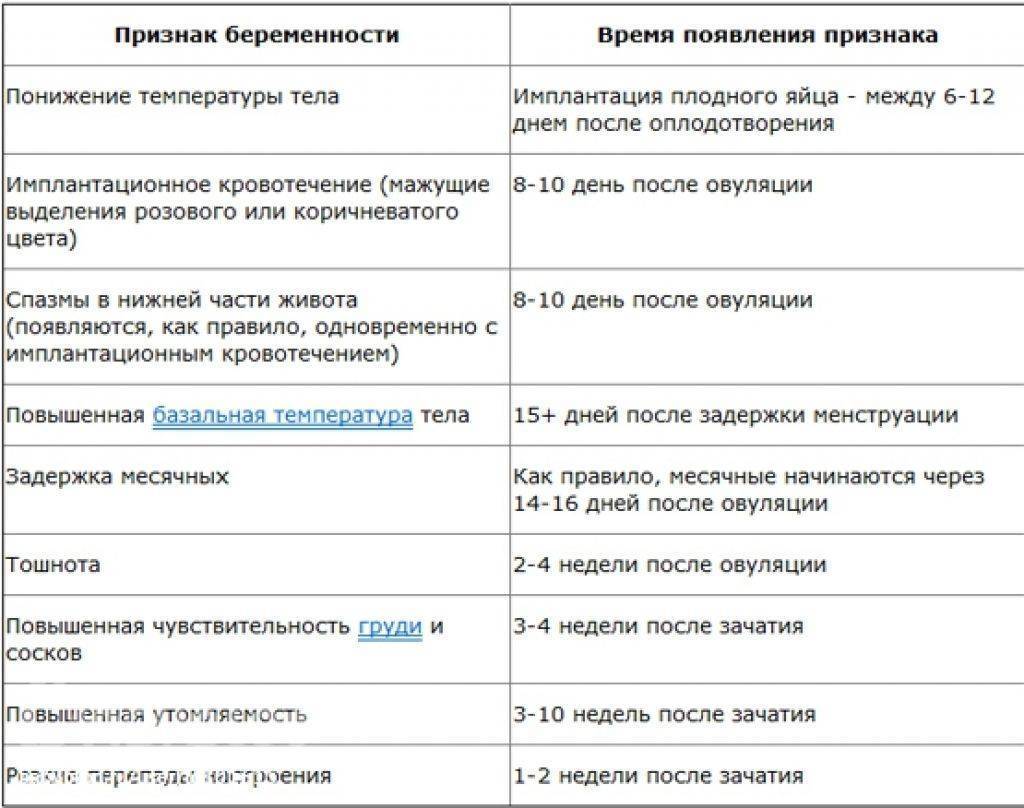
- Одним из показателей наличия беременности является повышенная базальная (ректальная) температура;
- Ее измеряют в прямой кишке утром, не вставая с кровати;
- Если показатели перед началом менструации и в дни предполагаемой менструации держатся на высокой отметке 37.1 – 37.4 градусов, то вы беременны.
Чтобы данная процедура дала точный результат, необходимо правильно ее проводить:
- электронным термометром измерять температуру не менее 5 минут, а ртутным – 10 минут;
- измерять температуру нужно сразу при пробуждении, не вставая с постели,
- измерять базальную температуру нужно в спокойном состоянии.
Подробно об этом способе читайте в статье Базальная температура при беременности на ранних сроках>>>.
Симптомы беременности во втором триместре
Во втором триместре самочувствие и состояние значительно улучшаются. Выравнивается настроение, гормональный фон не так активно меняется. Больше перемен происходит с телом — растет живот, а к концу второго триместра женщина начинает ощущать движение плода. Какие проблемы могут сопровождать беременность в период с 13 по 27 неделю.
Боли в пояснице
Увеличивается вес, растет матка — все это дает нагрузку на суставы и кости. Чтобы избавиться от болей в пояснице можно носить специальный бандаж, больше отдыхать в комфортном положении. При сильных и мучительных болевых ощущениях стоит посоветоваться с врачом, который может назначить курс физиотерапии, или другие средства для облегчения.
Растяжки на коже
Причиной их появления опять же является резкий набор веса, увеличение живота. Обязательно использование кремов, смягчающих кожу. Начинать втирать такие средства стоит вначале беременности, и продолжать на протяжении всего срока.
Питание и физические нагрузки во втором триместре
Сбалансированное питание поможет сохранить собственный вес в норме, набирая только положенные килограммы. Это предупредит множество проблем — появление растяжек, боли в суставах, варикозное расширение вен. Занятия спортом будут не такими, как до беременности. Тренировки, бег, силовые и аэробные нагрузки нужно отложить на период после родов и кормления. Пока оптимально много гулять в спокойном темпе на свежем воздухе. Если до этого женщина практиковала йогу, то после консультации с врачом и его разрешения, некоторые виды асан можно продолжать выполнять. Все зависит от самочувствия и состояния здоровья беременной.
Тревожные симптомы
Плохое самочувствие во втором триместре должно насторожить и заставить обратиться к врачу. Если возникли такие симптомы, то медлить не стоит:
- боль в области живота;
- спазмы;
- повышение температуры;
- кровотечение, особенно обильное;
- появление отеков;
- любые виды болей — при мочеиспускании, головная, мышечная, суставная;
- сильная рвота;
- затрудненное дыхание.
Такие случаи могут свидетельствовать о каких-либо инфекциях, которые поддаются лечению на начальном этапе, и не успеют нанести вред плоду. Иногда беременные паникуют, но лучше, чтобы врач развеял все сомнения.
Признаки
Повышенная температура тела сама по себе является симптомом, то есть признаком того или иного заболевания. Что касается проявлений, которые обычно сопутствуют гипертермии, то среди них можно выделить следующие:
- головная боль;
- чувство ломоты в мышцах и суставах;
- гиперчувствительность (тактильная, светобоязнь, иногда — обонятельная);
- общая слабость;
- снижение аппетита;
- раздраженные слизистые оболочки;
- озноб;
- потливость;
- ухудшение концентрации внимания.
Выраженность этих симптомов во многом зависит от степени выраженности гипертермии. Проще говоря, чем выше температура, тем больше перечисленных симптомов будут ей сопутствовать и тем сильнее они будут беспокоить пациента. Однако не следует забывать и об индивидуальной переносимости. Одни пациенты уже при температуре 37,5 чувствуют себя настолько плохо, что с трудом находят силы для того, чтобы выбраться из постели и самостоятельно приготовить чай. Другие же совершенно спокойно переносят куда более высокие температурные значения, почти не теряя аппетита и трудоспособности.
Фото: nikki_meel / freepik.com
Ранние признаки вынашивания девочки
Приведенные ниже признаки могут говорить о том, что через 9 месяцев вы родите именно девочку. Внешность меняется в худшую сторону, начиная примерно с 21-го дня вынашивания. Лицо становится опухшим, отечным, менее красивым. Женщина чувствует озноб, при этом температура ног у нее высокая.
Аппетит может быть понижен или отсутствовать. В еде беременные девочками дамы предпочитают цитрусовые фрукты и сладости (десерты, выпечку, шоколад и пр.). Тошнота начинается утром, к вечеру чуть стихает. Настроение беременной женщины часто меняется, ее поступки сложно предугадать. Живот может долгое время не расти.
Система оценки безопасности лекарств
Все лекарства, рекомендуемые Минздравом РФ, проходят необходимый цикл клинических и доклинических исследований, в соответствии с чем и определяется их эффективность и безопасность, в том числе, для беременных
Поэтому, перед тем как начать прием того или иного препарата, важно внимательно ознакомиться с инструкцией, где должно быть указано с какой недели беременности можно принимать это лекарство
Какие препараты можно применять беременным для лечения гриппа и ОРВИ?
Антивирусное лечение следует начинать как можно раньше в первые-вторые сутки от начала заболевания, основываясь на клинические проявления болезни. Некоторые противовирусные средства относятся к категории «С» поэтому их назначают только при письменном согласии пациентки.
При ОРЗ с целью профилактики или лечения с первого дня беременности можно наносить в носовые ходы мазь или гель ВИФЕРОН (действующее вещество – интерферон альфа 2b обладает противовирусной, иммуномодулирующей активностью). Указанные препараты оказывают только местное действие. Начиная с 14-й недели, в качестве противовирусного средства можно применять свечи ВИФЕРОН.
Схема применения препарата ВИФЕРОН Свечи для лечения гриппа и ОРВИ при беременности
Суппозитории ректальные 500 000 МЕ применяют по одному суппозиторию 2 раза в сутки через 12 часов ежедневно в течение 5 суток, начиная с 14-й недели беременности. По клиническим показаниям терапия может быть продолжена.

При ректальном использовании препарата печень и желудок не испытывают избыточной нагрузки, что позволяет избежать многих побочных эффектов. Мазь и гель не всасываются в кровь, действуют локально в месте нанесения.
Следует учитывать, что антибиотики не оказывают воздействия на вирусы, поэтому их применение в лечение вирусных заболеваний не обосновано. В случае бактериального осложнения, например тонзиллита, отита или пневмонии, может быть назначен антибиотик. Включение препарата ВИФЕРОН в комплексную терапию ОРВИ и гриппа у беременных женщин способствует уменьшению риска преждевременного прерывания беременности в 3,54 раза (1), а также способствует достоверному сокращению длительности симптомов интоксикации.
Справочно-информационный материал
Автор статьи
Врач общей практики
- Малиновская В.В., Баранов И.И., Выжлова Е.Н., Шувалов А.Н. «Лечение острых респираторных инфекций у беременных», Акушерство и гинекология, 2019
https://ru.wikipedia.org/
https://www.who.int/
https://www.rosminzdrav.ru/
https://www.rmj.ru/
Что происходит с зародышем на 1 неделе беременности?
Всё начинается с того, что в промежутке с 10 по 19 день после последних месячных происходит овуляция: один из фолликулов в яичниках женщины увеличивается в размерах, созревает, и из него в брюшную полость выходит готовая к оплодотворению яйцеклетка. Её «ловят» ворсинки, которые находятся на конце маточной трубы. В течение 12–24 часов после выхода из яичника яйцеклетка сохраняет способность к оплодотворению. Сперматозоиды более «живучие» – они могут находиться внутри женщины и сохранять способность к оплодотворению в течение 6 дней. Поэтому секс за несколько дней до овуляции тоже помогает забеременеть. Яйцеклетка (которая, кстати, является самой крупной клеткой человека) встречается со сперматозоидом в маточной трубе. Образуется зародыш, который затем опускается в полость матки и прикрепляется к ее стенке. С этого момента он начинает быстро расти. Уже на этом этапе появляются самые первые зачатки сердца, мозга и позвоночника будущего ребенка. Сразу же определяется и пол, хотя будущие родители еще долгое время не будут о нем знать. Яйцеклетка всегда несет X-хромосому. Если она встретится со сперматозоидом, который несет аналогичную X-хромосому, получится девочка. Если же сперматозоид несет Y-хромосому, будет зачат мальчик. Как раз к концу первой недели зародыш успевает спуститься из маточной трубы в матку. Он внедряется в слизистую оболочку, частично разрушая её – в будущем она восстановится. В течение 1 недели беременности зародыш называется бластоцистом. Он делится на две части: в будущем одна из них (наружная) превратится в плаценту, другая (внутренняя) – в эмбрион. На 7–8 день беременности в развитии зародыша наступает первый критический период. В это время он особенно чувствителен к любым повреждающим воздействиям, будь то вредные привычки женщины, контакт с вредными веществами, стрессы, травмы или гормональные нарушения.
Если понижена температура
Вы уже знаете, что повышенная температура, как признак беременности, не опасна. Когда ее показатели в пределах нормы, то ее не нужно сбивать. А вот могут ли в начале вынашивания быть ее низкие показатели?
В первые недели вынашивания температура может быть не только повышена, но и понижена. Это связано с индивидуальной особенностью вашего организма и вреда эмбриону не принесет.
Однако, есть ситуации, когда снижение терморегуляции тела в начале беременности говорит о проблеме в организме. Пониженный показатель в первые дни интересного положения может быть в случае:
- раннего токсикоза (читайте по теме: Токсикоз на ранних сроках беременности>>>);
- переутомления;
- нарушения работы эндокринной системы.
Такое состояние приводит к серьезным проблемам с вынашиванием. Если низкие показатели терморегуляции не лечить, то могут возникнуть головокружения и обмороки.
Будьте внимательны к себе!
Чтобы правильно подготовиться к желанной беременности и зачать здорового ребенка, смотрите интернет-курс Хочу ребенка: как подготовиться к легкой и здоровой беременности>>>
- Грудь на ранних сроках беременности
- Первая неделя беременности, ощущения
- Тянет низ живота – признак беременности
Ответы на популярные вопросы про тонзиллит
1. Какие антибиотики назначают при тонзиллите?
В лечении острого тонзиллита выделяют несколько групп антибиотиков:
- полусинтетические пенициллины
- цефалоспорины
- макролиды
Назначить антибиотики может только врач. Бесконтрольное самостоятельное применение антибиотиков запрещено, так как возможно развитие устойчивости бактерии к антибиотику, что ведет к неэффективности определенного лекарства к бактерии в дальнейшем. При вирусной форме ангины лечение антибиотиком не показано!
2. Можно ли делать прививки при тонзиллите?
В обязательном порядке следует проконсультироваться с лечащим врачом. Прививку можно делать при хроническом тонзиллите, но ТОЛЬКО в ОТСУТСТВИЕ ОБОСТРЕНИЯ.
3. Какой врач лечит тонзиллит?
В современной медицине лечением острого тонзиллита или ангины может заниматься врач-оториноларинголог (ЛОР), врач-инфекционист и терапевт.
4. Можно ли делать ингаляции при тонзиллите?
Применение ингаляции при остром тонзиллите допустимо только после консультации врача! Не при всех формах ангины допустима данная процедура. Показания и противопоказания зависят от формы острого тонзиллита и возбудителя, поэтому дифференциальная диагностика играет ключевую роль. Только врач может назначить лекарство для ингаляции и его правильную дозировку. Также врач поможет подобрать правильный тип небулайзера.
5. Можно ли есть мороженое при тонзиллите?
Для облегчения боли в горле рекомендовано употребление холодных продуктов, в том числе мороженого. Холод обладает местноанестезирующим эффектом, достигаемым за счет воздействия на нервные окончания.
6. Какие анализы назначают при тонзиллите?
- мазок из глотки – с миндалин, дужек, задней стенки глотки на определение возбудителя и устойчивости к антибиотику, в том числе на предмет дифтерии
- экспресс-тест на выявление бета-гемолитического стрептококка группы А
- общий анализ крови
- общий анализ мочи
- СОЭ
7. Может ли тонзиллит возникать только с одной стороны?
В основном тонзиллит протекает с двусторонним поражением миндалин, но бывают исключения. Тонзиллит может протекать не только как самостоятельное заболевание, но и быть проявлением какого-либо другого заболевания. Например, при туляремии или первичном сифилисе тонзиллит проявляется с одной стороны.
8. Как долго лечится тонзиллит?
В среднем лечение может занимать 7 дней. Например, антибактериальная терапия назначается на 5-10 дней. Все зависит от группы антибиотика и наличия осложнений.
9. Можно ли самостоятельно удалять пробки при тонзиллите?
Нет, самостоятельное удаление пробок строго запрещено! Ни ватными палочками, ни зубной щеткой, ни руками. Это связано с опасностью повреждения миндалины и окружающих тканей. Повреждение может спровоцировать распространение инфекции и развитие осложнений.
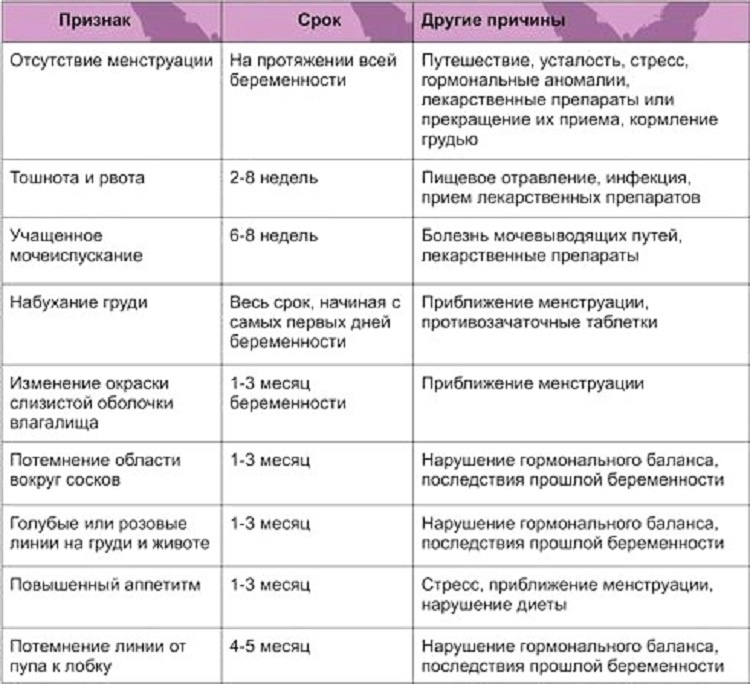
Изменения во внешности на ранних сроках
После зачатия есть несколько недель, пока женщина не заметит задержку месячных. Однако уже в это время можно увидеть изменения внешнего вида. Перемены практически не видны окружающим, но женщина задумывается о своем положении при следующих основных симптомах:
- Отекание ног и рук. Одутловатость конечностей (а иногда и лица) заметна даже в тех случаях, когда женщина не пьет много воды. К вечеру стопы отекают так, что трудно надеть обувь. Отек рук можно заметить по следам от колец или при сжатии ладоней в кулаки.
- Высыпания на лице, спине и груди. Появление прыщей говорит о гормональной перестройке организма. Акне могут заметить даже те девушки, которые ранее не сталкивались с данной проблемой.
- Вздутие живота. Несмотря на то, что плод на первых неделях очень мал, живот может увеличиться в размерах из-за вздутия. Вместе с этим возможен запор или диарея.
- Увеличение груди. Молочные железы наливаются, становятся чувствительными. На ранних сроках увеличение незначительное, но ношение бюстгальтера доставляет дискомфорт.
- Потемнение сосков и полоски на животе. Вокруг сосков нередко появляются пигментные пятна или коричневый кружок. У некоторых будущих мам полосочка под пупком немного темнеет уже на первых месяцах.
- Появление геморроя. Если женщина ранее сталкивалась с геморроем, то после зачатия возможно его появление. Объясняется это усиленным кровообращением в органах малого таза и запорами.
Как часто вы посещаете гинеколога?
Раз в год
35.34%
Уже не помню, когда была в последний раз
27.32%
Раз в полгода
14.9%
Каждые 2-3 месяца или чаще
8.88%
Раз в 3 года и реже
7.38%
Раз в 2 года
6.19%
Проголосовало: 87344
Заметив один из явных признаков, рекомендуется пойти на прием к врачу. Подтвердить удачное зачатие способны только анализы и УЗИ.