Молоко не для всех?
Основной задачей иммунной системы является распознавание «своих» и «чужих» клеток. Реагирует она в основном на вещества белковой природы, формируя либо ответ «Друг» (так называемую иммунологическую толерантность), либо «Враг» (антиген). При ответе «Враг» происходит выработка специфических веществ (антител), направленных на борьбу с ним. Но, как и в любой системе, бывают сбои.
Аллергия (атопия) – это пример одного из таких сбоев, когда даже друзья заносятся в черный список. Иммунная система ребенка начинает реагировать на БКМ неадекватно и избыточно, заносит его в черный список. Полезный белок превращается в аллерген. Такая реакция называется «гиперчувствительностью». Причины возникновения таких «неполадок» достоверно никому не известны. Учёные лишь строят гипотезы, накапливают и систематизируют знания. Все специалисты, солидарны в том, что генетическая предрасположенность играет важную роль. Единственный способ разорвать порочный круг аллергии и помочь человеку – это исключение причинно-значимого аллергена из питания (окружения) этого человека. Называется это элиминация (и элиминационные мероприятия).
Лечение век у ребенка
Способы лечения красных глаз у детей: советы Комаровского
Какое бы ни было назначено лечение касательно устранения симптомов красных глаз у ребенка, особенно эффективным оно будет только в комплексе с правильным уходом. С данными симптомами нельзя пренебрегать рекомендациями Е. Комаровского.
Если глазик у грудного ребенка пострадал от попадания инородного тела, тогда его обязательно нужно извлечь. Сделать это можно мягкой бумажной салфеткой. Если же малыш не дается к процедуре, вызовите врача, он сделает все профессионально.
Синдром покраснения белков зрительного органа грудничка можно снять, начав укладывать ребенка спать пораньше. Следите, чтоб младенец как можно меньше находился под ярким освещением, а в комнате сделайте его немного приглушенным.

Лечить красные глаза у грудничков стоит в комплексе с правильным уходом
Конъюнктивит и попадание грязи и пыли в глаза малыша можно устранить при помощи ежедневного промывания глазок проточной теплой водой, а также раствором фурацилина или ромашки. Готовые составы можно купить в аптеке.
От чего у младенцев меняется цвет роговицы
Различное состояние глаз, отличающееся от нормального, возникает у грудничков, которые не успели адаптироваться в новой среде окружающего мира, у них увеличен риск инфицирования из-за слабых не сформированных защитных функций.
Провоцирующими факторами могут служить:
- проникновение инородных тел;
- заражение конъюнктивитом;
- простудные заболевания;
- вирусное, бактериальное влияние;
- закупоренный слезный канал;
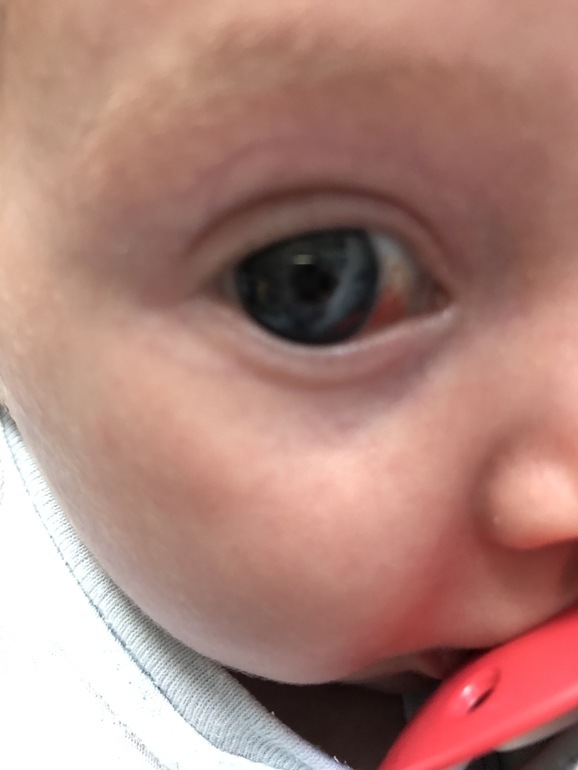
- родовая травма, этому свидетельствуют появление красных пятен возле хрусталика;
- проявление блефарита;
- образование увеита, измененными сосудистыми оболочками;
- аллергические реакции на сезонные растения, содержание в доме питомцев, скопление пыли, грязи.
Частые вопросы
Почему у ребенка может появиться красный глаз?
Красный глаз у ребенка может быть вызван различными причинами, включая конъюнктивит, аллергическую реакцию, инфекцию или травму. Конъюнктивит – наиболее распространенная причина покраснения глаза у детей, и она может быть как вирусной, так и бактериальной.
Как лечить красный глаз у ребенка?
Лечение красного глаза у ребенка зависит от его причины. Если причиной является конъюнктивит, то врач может назначить противовирусные или антибактериальные капли или мази. В случае аллергической реакции, врач может рекомендовать антигистаминные капли или противоаллергические препараты. Если красный глаз вызван инфекцией, то может потребоваться применение антибиотиков. В случае травмы, рекомендуется обратиться к врачу для определения необходимого лечения.
Лечение
После установления точного диагноза, специалист подберёт соответствующую комбинацию лекарственных средств.
Капли
Если причиной покраснения глаз была бактериальная инфекция, врач назначает капли, обладающие противомикробным действием: Альбуцид, Флоксал, Витабакт. Эти препараты противодействуют размножению патогенных микроорганизмов и оказывают антисептическое действие.
В случае вирусной инфекции назначаются следующие препараты: Окоферон, Офтальмоферон, Актипол, характеризующиеся иммуномодулирующей и антивирусной активностью.

Фото 1. Глазные капли Актипол, 5 мл, от производителя «Диафарм».
Кетотифен, Аллергодил, Олопатадин — антиаллергические капли для глаз, применяющиеся для купирования проявлений аллергических поражений глаз у ребенка. При остром приступе ВГД назначают следующее лечение:
- раствор пилокарпина 1% — первый час через каждые пятнадцать минут, далее ежечасно по 2–3 раза, затем 3–6 р/сут., в зависимости от степени улучшения;
- р-р тимолола малеата 0,5% – 2р/сут.;
- р-р дорзоламида 2% — 3 р/сут.
Использование этих препаратов приводит к ослаблению внутриглазного давления, снижая офтальмотонус и стимулируя трофические процессы в глазном яблоке.
Важно! Подобрать правильное лечение с учётом возраста и анамнеза ребёнка имеет право только специалист соответствующего профиля!
Другие формы лекарственных препаратов
В зависимости от природы конъюнктивита, врач может назначить:
- Левомицетиновая, Тетрациклиновая, Эритромициновая мази — при бактериальном.
- Зовиракс, Ацикловир, Флореналь, Теброфеновая мазь — при вирусном.
При аллергическом конъюнктивите зачастую достаточно устранения аллергена у ребенка, однако доктор может прописать антигистаминные препараты: Кларитин, Эриус, Лоратадин.
Фото 2. Препарат Эриус, 10 таблеток по 5 мг, от производителя «Байер Фарма АГ».
Правильно устанавливает тип конъюнктивита глаз и подбирает соответствующее лечение лишь специалист!
При приступе ВГД, помимо капель, иногда назначается следующая системная терапия:
- ацетазоламид по 0,25–0,5 гр. 2–3 р/сут. внутрь;
- глицерол по 1–2 гр. на 1 кг веса внутрь.
Внутривенно или внутримышечно:
- маннитол в/в капельно на протяжении не менее 30 мин. по 1,5–2 гр. на 1 кг веса;
- мочевина в/в капельно по аналогичной схеме по 1–1,5 грамма на 1 кг веса;
- фуросемид по 20–40 мг в сутки.

Фото 3. Раствор для инъекций Фуросемид, 10 ампул по 2 мл, от производителя ОАО «Борисовский завод медицинских препаратов».
Если не произошло купирование приступа на протяжении 3–4 часов, в/м вводится литическая смесь: раствор аминазина 2,5% — 1–2 мл, р-р димедрола 2% — 1 мл, прометазина, р-р промедола 2% — 1 мл.
Внимание! Лечение по такой схеме проводится в лечебном заведении под контролем врача!
Личная гигиена
Дополнительно при конъюнктивите проводится регулярное промывание глаз раствором фуросемида или отваром ромашки
Народные средства, такие как отвар лепестков розы, шиповника, сок алоэ, стоит применять с осторожностью, чтобы избежать аллергические реакции
Во время лечения необходимо соблюдать усиленные меры гигиены: чаще мыть руки ребёнку, менять полотенца, следить, чтобы малыш без надобности не касался глаз.
Массаж при дакриоцистите
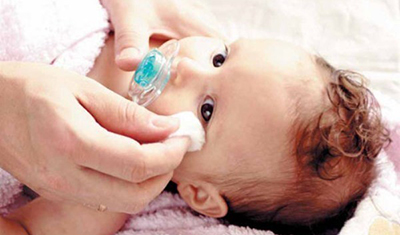
При дакриоцистите у новорождённого, нужно делать массаж слёзного мешочка глаз, который способствует прорыву желатинозной плёнки. Техника массажа:
- Глаз промывают тёплым раствором фурацилина.
- Чистым пальцем толчкообразными движениями с небольшим давлением, по направлению сверху вниз, от внутреннего угла верхней части глаза книзу, массажируют слёзный канал. Создаваемое давление помогает прорыву плёнки.
- После окончания процедуры в глаза закапывают дезинфицирующие капли, например, Левомицетин.
Ежедневно применяют 4–5 массажных процедур, минимум в течение двух недель.
Причины красных сосудов на белках в глазах у детей
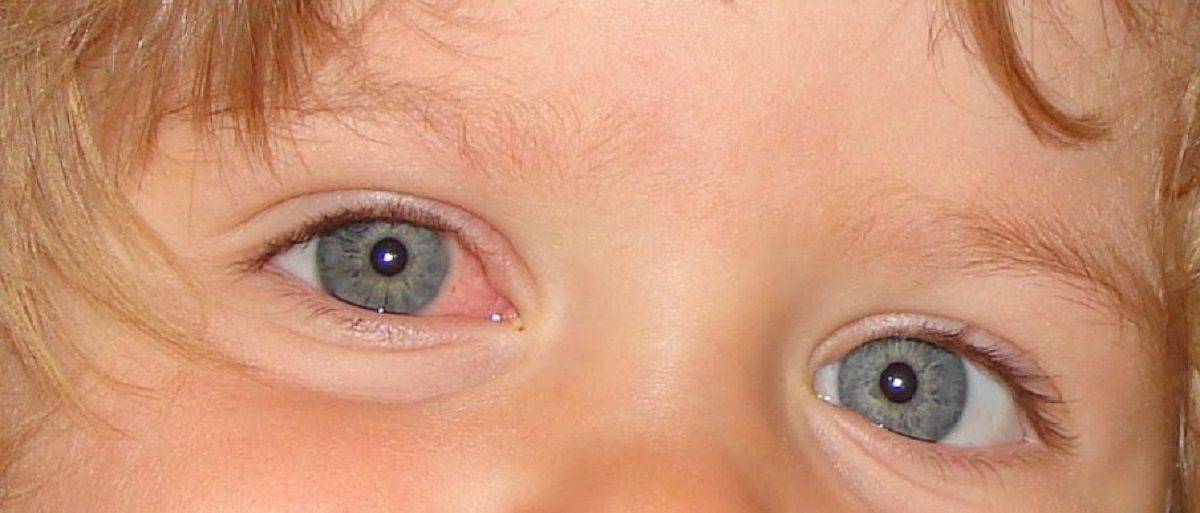
Существует множество причин, по которым краснеют сосуды в глазах: инфекционные заболевания, аллергические реакции, травмы и инородные предметы, повышение внутриглазного давления, а у детей старшего возраста — банальное переутомление.
Конъюнктивит у ребенка
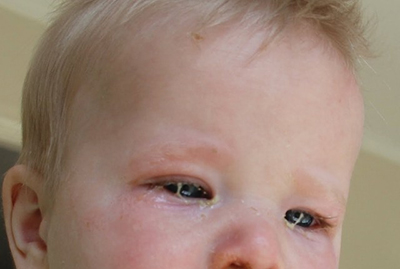
Следствием воспаления слизистой оболочки глаз чаще всего становится недостаточная гигиена рук ребенка, особенно в жаркий период, благоприятный для быстрого размножения возбудителей.
Основным патогеном бывает стафилококк, попадающий на слизистую глаза с рук вместе с уличной пылью, когда ребенок начинает тереть орган зрения.
Кроме бактериального, встречается вирусный и аллергический конъюнктивит глаз.
Главные симптомы:
- покраснение слизистой оболочки глаза;
- отёчность век;
- появление видимых мелких сосудиков в зрительном органе;
- обильная слезоточивость с примесью гноя.
Иногда воспаление слизистой оболочки глаз сопровождается болью в горле, увеличением шейных лимфоузлов, лихорадкой. Ребёнок становится вялым, его раздражает дневной свет, вызывающий боль в глазах.
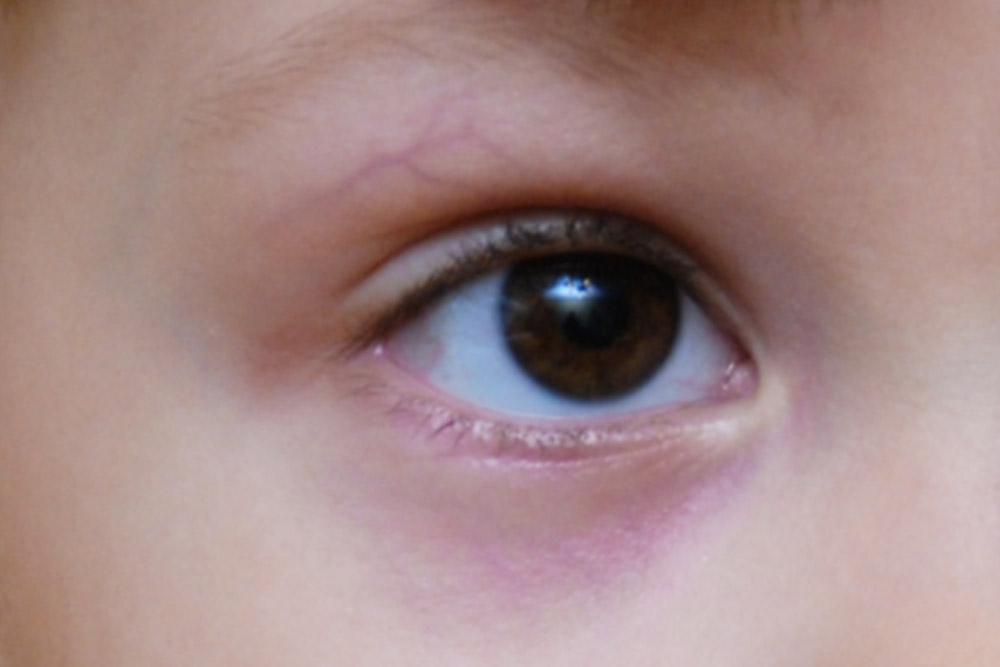
Аллергия с покраснением сосудиков у грудничка
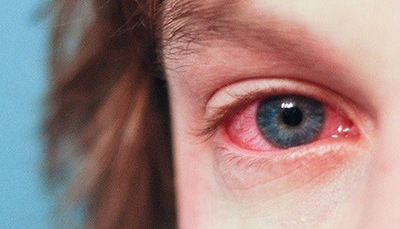
Другой причиной возникновения красных сосудов в глазах у детей становится аллергическая реакция.
В этом случае специфическое лечение, как правило, не требуется, достаточно устранить аллерген.
Аллергия может быть вызвана пылью, пыльцой растений, шерстью домашних животных, лекарствами, стиральным порошком, бытовой химией.
У грудничков иногда возникает аллергическая реакция на никотин, особенно если курят в помещении, или на отдушки, входящие в состав присыпок, мыла и другой детской косметики. В случае если не удаётся самостоятельно определить тип аллергена, необходимо обратиться к специалисту.
Инородные предметы и травмы
Травма или попадание в зрительный орган инородного объекта также являются причиной покраснения у ребенка. Дискомфорт, который испытывает малыш от ощущения чужеродного тела, заставляет ребёнка непрерывно тереть глаза, что и вызывает покраснение сосудов.
Если ребенок жалуется на неприятные ощущения, следует внимательно осмотреть органы зрения и белки, отодвигая поочерёдно верхние и нижние веки. Обнаруженный инородный предмет можно попытаться удалить промыванием прохладной кипячёной водой или уголком чистого носового платка, предварительно проглаженного утюгом и смоченного в кипячёной воде. При неудачной попытке необходимо обратиться к врачу.
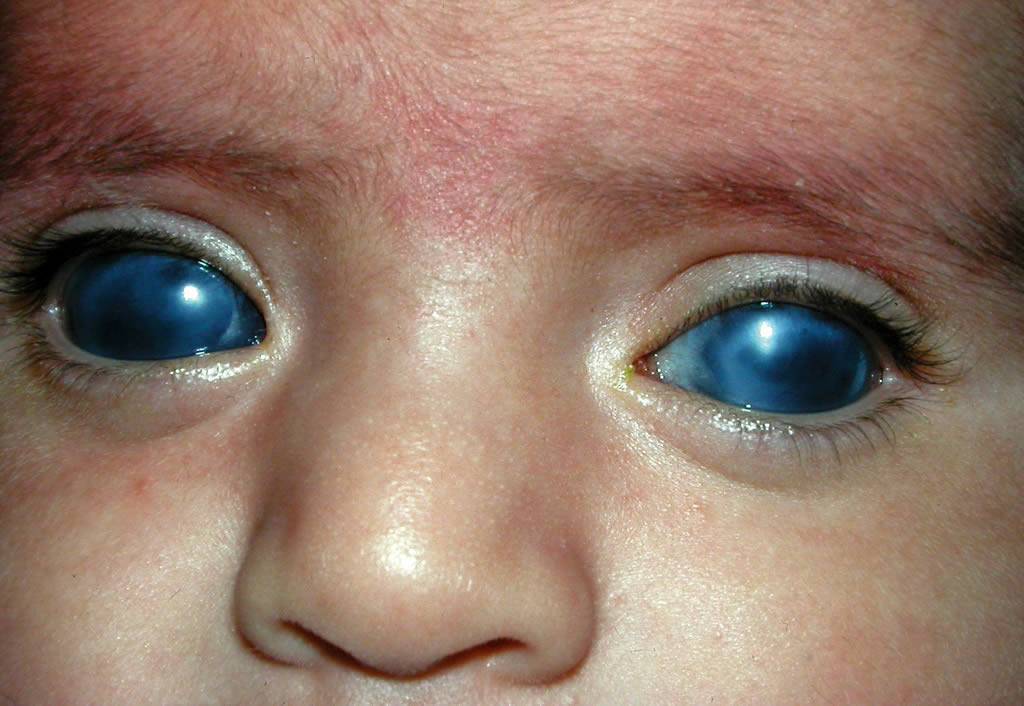
Повышенное внутриглазное давление

Напряжение глазных яблок во время продвижения по родовым путям иногда вызывает разрыв зрительных сосудов у новорождённого.
По статистике, при нормально протекающих родах, 20% малышей появляются на свет с такой проблемой, а при проблемных — уже 40%. В роддоме офтальмолог даст необходимые рекомендации.
Повреждение сосудов возникает у грудничка при сильном плаче или кашле, в этом случае малыша обязательно следует показать врачу.
Повышение внутриглазного давления у ребёнка служит показателем некоторых форм первичной закрытоугольной глаукомы.
Если, помимо покрасневших сосудов в глазах, малыш жалуется на глазную и головную боль, мельтешение радужных кругов, незначительное снижение зрения, необходимо как можно быстрее обратиться к врачу для постановки точного диагноза и скорейшего начала лечения.
Вам также будет интересно:
Дакриоцистит
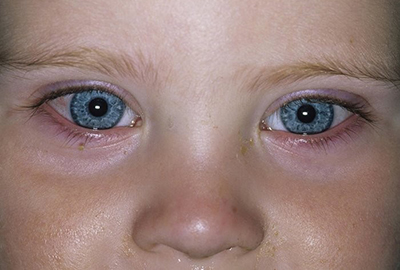
Это воспаление слёзных мешочков, представляющих собой верхнюю часть слёзных протоков, проходящих изнутри угла глаза вниз к носовым проходам.
Слезы, смывающие грязь с поверхности органа зрения, проходят через слёзные каналы и появляются свежие слёзы.
Если же в слёзных мешках или слёзных протоках происходит закупорка, процесс нарушается, слёзы не могут течь, и через некоторое время начинают размножаться бактерии.
Справка! Дакриоцистит у новорождённых возникает из-за сохранения желатинозной пробки, защищавшей нижнюю часть слёзного канала во время пренатального периода. Как правило, она разрывается при первом вдохе ребенка, иногда разрыв происходит в течение 2 недель после рождения.
Дакриоцистит неонатальной инфекционной этиологии встречается гораздо реже.
Покраснение глаз у ребенка, лечение:
Многие мамы спрашивают, какие меры нужно предпринять и что делать, если покраснел глаз у ребенка. Рассмотрим разные методы лечения и поговорим сначала о медикаментозной терапии:
- Борьба с вирусами предполагает комплексное лечение, применение противовирусных медикаментов и средств для купирования симптомов.
- При аденовирусной инфекции полезны промывания носовых проходов, улучшающие кровообращение и отток лимфы (для этого можно использовать «Аквамарис»).
- Бороться с симптомами кори и аденовирусной инфекции помогает «Парацетамол», уменьшающий светобоязнь и красноту глаз.
- При инфицировании хламидиями специалист назначает антибиотик («Азиклар» или «Кларитромицин»).
- Аллергические реакции необходимо лечить антигистаминными препаратами («Левоцетиризин», «Дифенгидрамин» и др.)
- При бактериальной инфекции подбираются соответствующие возрасту ребенка антибактериальные средства («Цефалоспорин», «Тетрациклин», «Тетризопин» и др.)
- Лечение глаукомы проводится такими препаратами, как «Бетаксалол», «Ацетазоламид», но может потребоваться хирургическое вмешательство.
- Для лечения увеита офтальмолог выписывает рецепт на глюкокортикостероиды.
| Медикаментозная терапия должна назначаться после проведения необходимых анализов и постановки диагноза профильным специалистом. |
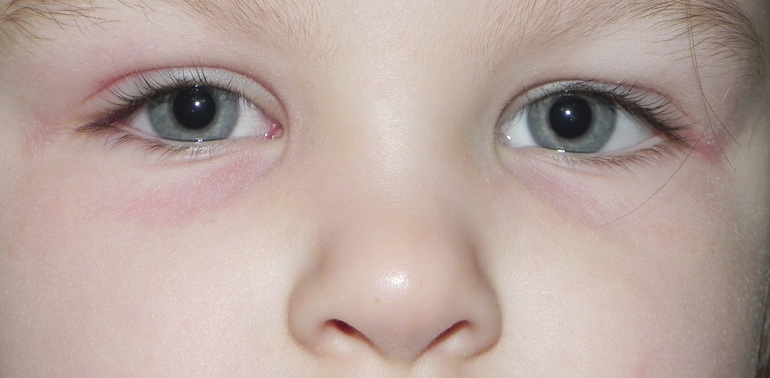
Профилактика блефарита у новорожденных
Главным правилом, которое необходимо соблюдать родителям для того, чтобы избежать возникновения блефарита у ребенка, — это тщательно следить за его гигиеной
Не менее важно соблюдать чистоту и порядок в квартире или доме, где проживает малыш. Необходимость влажной уборки очень важна. Нужно ежедневно протирать пыль, особенно в детской комнате
Ребенка с детства следует приучать к соблюдению правил личной гигиены и контролировать их выполнение в дальнейшем. Очень важно всячески оздоравливать организм. Это способствует укреплению иммунной системы. Лечение, которое назначит окулист, можно дополнить приемом витаминов
Нужно ежедневно протирать пыль, особенно в детской комнате. Ребенка с детства следует приучать к соблюдению правил личной гигиены и контролировать их выполнение в дальнейшем
Очень важно всячески оздоравливать организм. Это способствует укреплению иммунной системы
Лечение, которое назначит окулист, можно дополнить приемом витаминов.
Внимание стоит обращать на любые появляющиеся у ребенка симптомы. Лечение стоит начинать незамедлительно. Так удастся выявить хронические заболевания на ранних стадиях и не дать им развиваться в дальнейшем
Ослабленный болезнями иммунитет является идеальной средой для развития бактерий. А они, в свою очередь, становятся причинами появления блефарита. Огромную роль в профилактике такого офтальмологического заболевания, как блефарит, играет предотвращение развития его хронической формы
Так удастся выявить хронические заболевания на ранних стадиях и не дать им развиваться в дальнейшем. Ослабленный болезнями иммунитет является идеальной средой для развития бактерий. А они, в свою очередь, становятся причинами появления блефарита. Огромную роль в профилактике такого офтальмологического заболевания, как блефарит, играет предотвращение развития его хронической формы.
Уход за глазами ребёнка
Вопрос о том, как нужно ухаживать за глазами новорождённого, волнует многих мам. Туалет глаз заменяет малышу утреннее умывание, помогает избавиться от естественного отделяемого, которое скопилось за ночь. Процедура очень простая и не причиняет никакого дискомфорта малышу. Следует отметить, что обычный ежедневный туалет глаз можно проводить только здоровым детям. Если у ребёнка имеет место воспалительный процесс в глазах (например, конъюнктивит), то нужно обратиться к врачу-педиатру или офтальмологу. У таких новорождённых уход за глазами будет специфическим.
Как убрать инородное тело из глаза новорождённого
Существует мнение, что убрать соринку, ресницу или волос из глаза ребёнка очень просто. Однако это не совсем так. У детей порог чувствительности роговицы ниже, чем у взрослых, поэтому малыши реагируют не так остро на прикосновение к слизистой оболочке глаз. Это может привести к тому, что родители не рассчитают силу прикосновения и повредят роговицу ребёнка.
Туалет глаз младенца
Главное правило при уходе за глазами малышей — это стерильность. Родителям нужно помнить, что инфекция, попавшая на слизистую, может привести к конъюнктивиту (воспалению конъюнктивы) и нарушению зрения ребёнка.
Порядок действий мамы при обработке глаз новорождённого:
- Вымыть с мылом руки и протереть их антисептиком (например, Хлоргексидином).
- Взять стерильный бинт и кипячёную воду.
- Из бинта сложить салфетку, смочить её в кипячёной воде.
- Аккуратно, не надавливая на глазное яблоко, протереть глаз в направлении от наружного его угла (со стороны уха) к внутреннему (со стороны носа).
- Использованную салфетку отложить и взять новую стерильную.
- То же самое проделать со вторым глазом.
Такое умывание нужно проводить ежедневно после ночного сна.
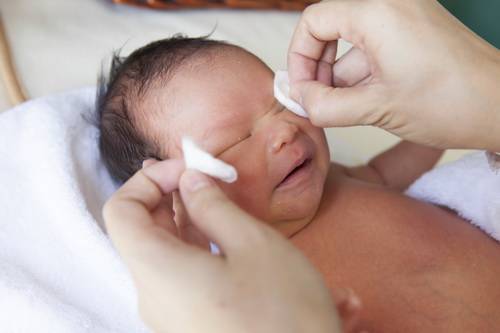
Главное правило ухода за глазами новорождённого — это стерильность
Чем обрабатывать глаза новорождённому
Глаза здорового новорождённого ребёнка рекомендуется обрабатывать чистой кипячёной водой. Если у малыша закисает глаз или есть отделяемое из него, то медикаменты для промывания нужно использовать только по назначению врача. Это может быть стерильный раствор Фурацилина или Хлоргексидина. С отваром ромашки и других трав врачи советуют быть осторожными, так как они могут вызвать аллергическую реакцию.
Как закапать капли
Любые капли в глаза ребёнка следует использовать только по рекомендации врача. Если доктор назначил лекарство, его нужно приобрести в аптеке, проверить срок годности и открыть дома непосредственно перед закапыванием. Практически все капли для глаз рекомендуют хранить в прохладном месте, поэтому перед закапыванием их нужно нагреть в ладони.

Лекарство должно попасть под нижнее веко, для этого достаточно оттянуть вниз нижнее веко и закапать капли в конъюнктивальный мешок
Для наиболее эффективного закапывания малыша нужно уложить на спину. Один из родителей удерживает головку с двух сторон так, чтобы ребёнок не смог повернуть её. Второй родитель моет руки с мылом, обрабатывает их антисептиком (Хлоргексидином), оттягивает вниз нижнее веко и аккуратно, не касаясь пипеткой конъюнктивы, закапывает лекарство. То же самое повторяют с другим глазом.
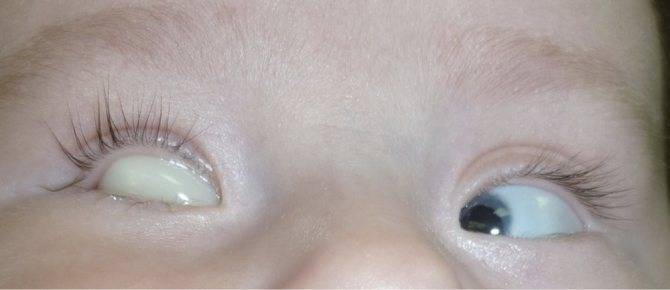
Желтые глаза – признак желтухи
Да, желтые глаза у новорожденного могут быть явным, признаком желтухи, часто встречающейся у младенцев. Более половины детей рождаются с физиологической желтухой, из-за которой их кожа приобретает желтый оттенок.
Обычно желтый белок глаз у новорожденных — это состояние временное, не несет серьезных последствий и никак не связано с заболеваниями печени или других органов. Желтуха развивается из-за увеличения количества билирубина — желто-оранжевой субстанции, вырабатывающейся при распаде красных кровяных телец (эритроцитов). Поскольку печень новорожденного младенца еще не в состоянии достаточно быстро выводить билирубин, у многих детей глаза, и кожа окрашиваются в желтый цвет. В большинстве случаев желтуха новорожденных проходит сама в первую же неделю жизни.
Но если желтизна белка глаз и кожи у новорожденных не проходит через неделю после рождения, вполне вероятно, что у ребенка развилась желтуха от грудного молока, в целом безопасное состояние, при котором отдельные составляющие материнского молока смешиваются с продуктами распада билирубина. Такая желтуха может длиться до шести недель и больше и обычно является наследственной. Хотя в большинстве случаев беспокоиться не о чем. Ребенка с желтухой от грудного молока должен осмотреть врач, также необходимо измерить у него уровень билирубина.
Иногда у младенцев развивается желтуха при недостаточном вскармливании (ее нельзя путать с безобидной желтухой от грудного молока). При желтухе от недостаточного вскармливания значительное превышение уровня билирубина может вызывать разрушение печени и другие серьезные последствия. В качестве лечения чаще всего назначают фототерапию (светолечение) и более частое прикладывание к груди. В особо сложных случаях назначают дополнительное питание со специальной формулой.
У некоторых малышей желтуха бывает признаком инфекции или патологии щитовидной, железы — и в том, и в другом случае необходимо лечение. Желтуха, возникает при несовпадении резус-фактора, потенциально опасного состояния и для младенцами для матери. В большинстве случаев в больницах принимают превентивные меры до и после рождения, чтобы исключить резус-конфликт. Без необходимого лечения дети, появившиеся на свет с гемолитической болезнью новорожденных, могут страдать от многочисленных осложнений, которые приводят к различным формам анемии и желтухи, разрушению клеток головного мозга и сердечной недостаточности.
Независимо от причины желтухи, если глаза й кожа ребенка сохраняют желтый цвет в течение нескольких недель после рождения, необходимо измерить у малыша уровень билирубина. При повышенном содержании билирубина в организме требуются срочные меры профилактики серьезных заболеваний печени, глухоты, церебрального паралича и повреждения головного мозга. Лечение включает в себя фототерапию, но в редких случаях может понадобиться переливание крови.
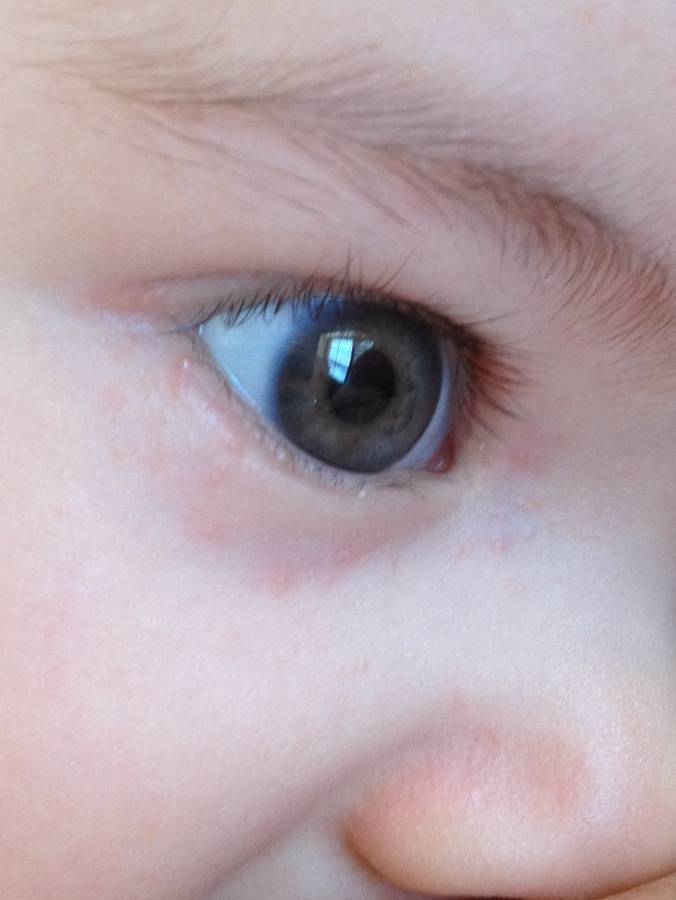
Как устранить розовые подглазины у ребенка?
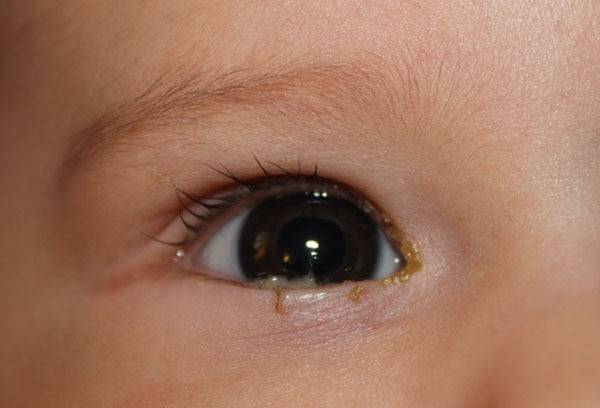
Причины и симптомы конъюнктивита
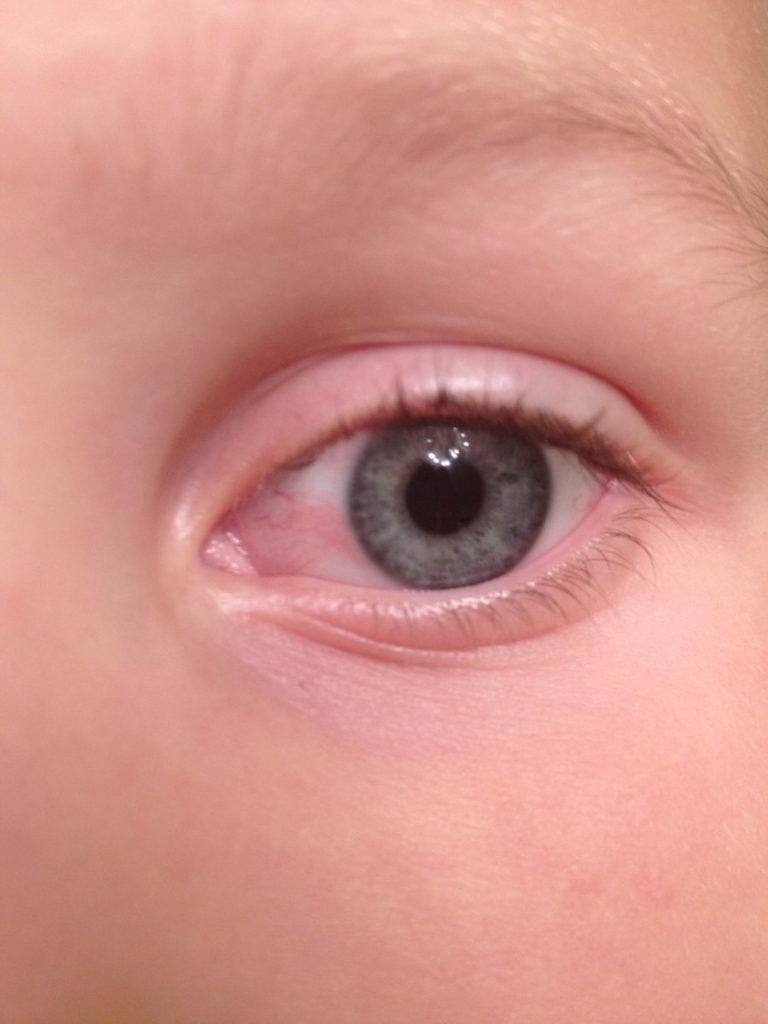
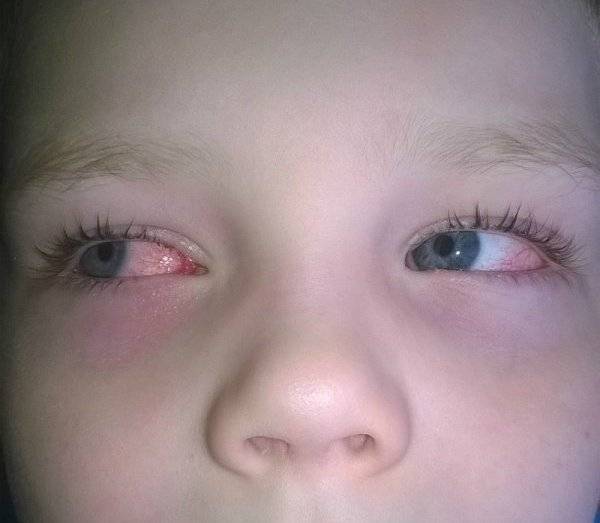
Какая бы причина не вызвала развитие конъюнктивита – симптомы воспаления слизистой оболочки глаза похожи:
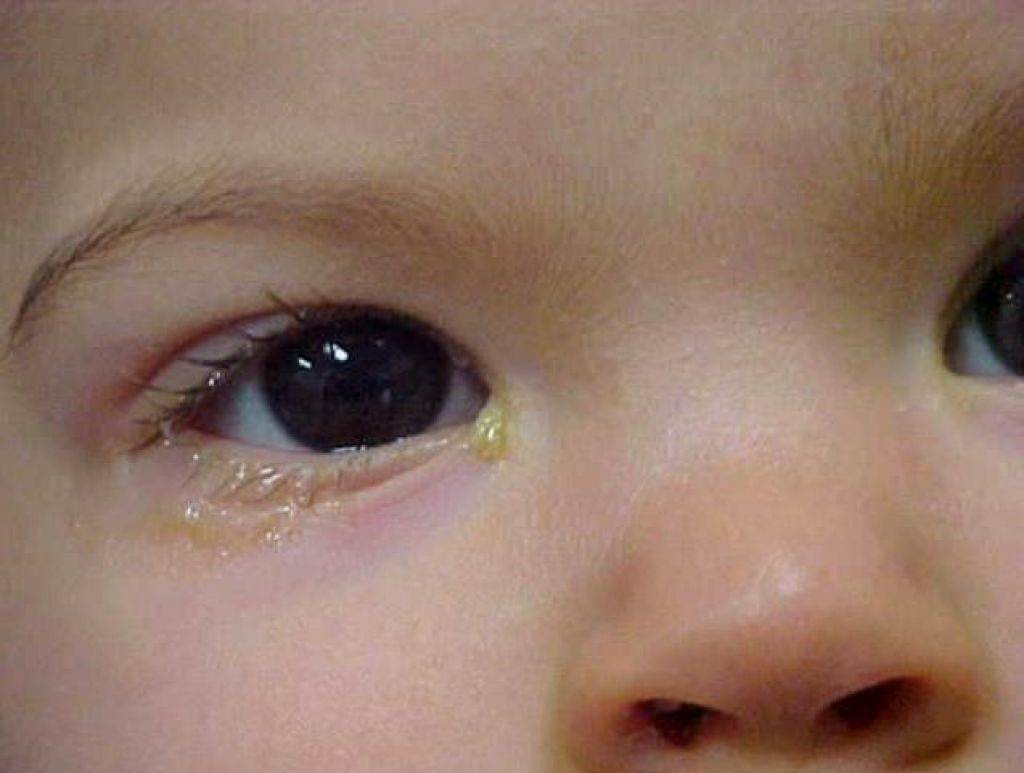
- Гнойное отделяемое, отек и покраснение глаза, слезотечение – основные симптомы воспаления конъюнктивы глаз бактериями.
- Такие симптомы, как раздражение и покраснение глаза, светочувствительность, обильное слезотечение, иногда образование пленок чаще всего вызваны вирусами. Обычно происходит заражение сначала одного, затем и другого глаза.
Покраснение глаза, отек, гнойное отделяемое и слезотечение характерны для любого вида конъюнктивитаПроникнуть в глаз и вызвать воспаление могут:
- бактерии(золотистый стафилококк, хламидия и др.),
- вирус (герпес, аденовирус вызывают герпесный и аденовирусный конъюнктивит)
- грибки (кандида или другие грибки),
- аллергены (пыль, пыльца растений, пылевые клещи).
Бактериальный, острый, гнойный или хронический конъюнктивит – это воспаление слизистой оболочки глаз бактериями (стафилококк, стрептококк, хламидии и др.). На различные виды бактерий действуют различные противомикробные лекарства. Для правильного лечения бактериального конъюнктивита мы установим тип инфекции и соответственно подберем лекарства. Существенное улучшение самочувствия обычно наступает в течение 2х суток. Анализы для определения стрептококка и стафилококка – это микробиологический посев из глаза, для хламидии, микоплазмы, токсоплазмы – ПЦР анализ из глаза.
Вирусный конъюнктивит, аденовирусный и герпесный (герпетический) конъюнктивит. Это поражение конъюнктивы глаз вирусами (аденовирус, вирус герпеса, вирус гриппа и др.) Глазные капли обычно не помогают. Аденовирусный конъюнктивит может продолжаться несколько недель, но при правильной противовирусной терапии можно получить существенное улучшение уже в первые дни лечения. Наша основная задача – в максимально быстрые сроки снять воспаление, т.к. вирусы могут серьезно повредить глаз и нарушить зрение: возможны помутнение роговицы, воспаление глубоких отделов глаз (кератит, увеит). Для идентификации аденовируса и других вирусов мы чаще всего пользуемся надежным и недорогим методом ПЦР. Для этого мы возьмем соскоб или мазок на анализ из глаза (это безболезненно).
Мы используем современные противовирусные средства.
Грибковый конъюнктивит. Обычно в конъюнктиву глаз проникает грибок Кандида – возбудитель молочницы. При плохой работе иммунитета возможно серьезное поражение и более опасными грибами. Некоторые противоаллергические глазные капли могут еще больше понизить местный иммунитет. Грибковый конъюнктивит часто путают с бактериальным, но лечится он по-другому, и антибиотики могут принести ухудшение. Чтобы подобрать правильный противогрибковый препарат, мы идентифицируем грибок с помощью анализов из глаза.
Аллергический конъюнктивит – воспаление слизистой оболочки глаза при воздействии аллергена. Аллергический конъюнктивит могут вызвать: пыль, пыльца растений, пылевые клещи, лекарства и другие аллергены. Чаще всего мы наблюдаем зуд, слезотечение, отек век. Глазные капли с антибиотиками могут вызвать ухудшение.
Виды кровоизлияний
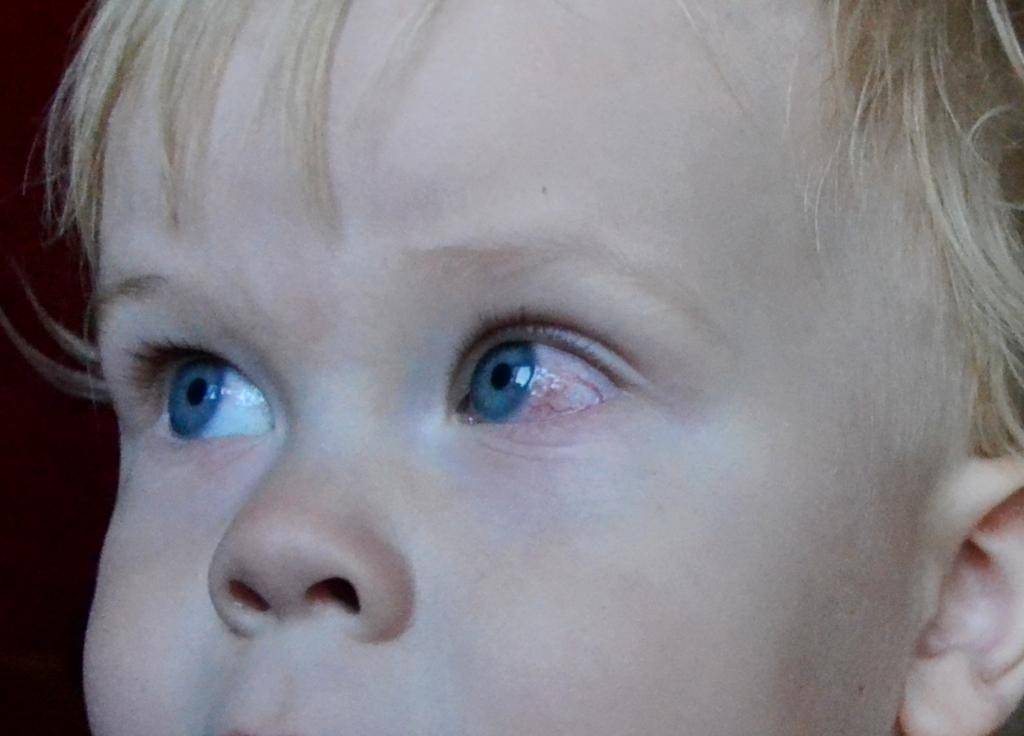
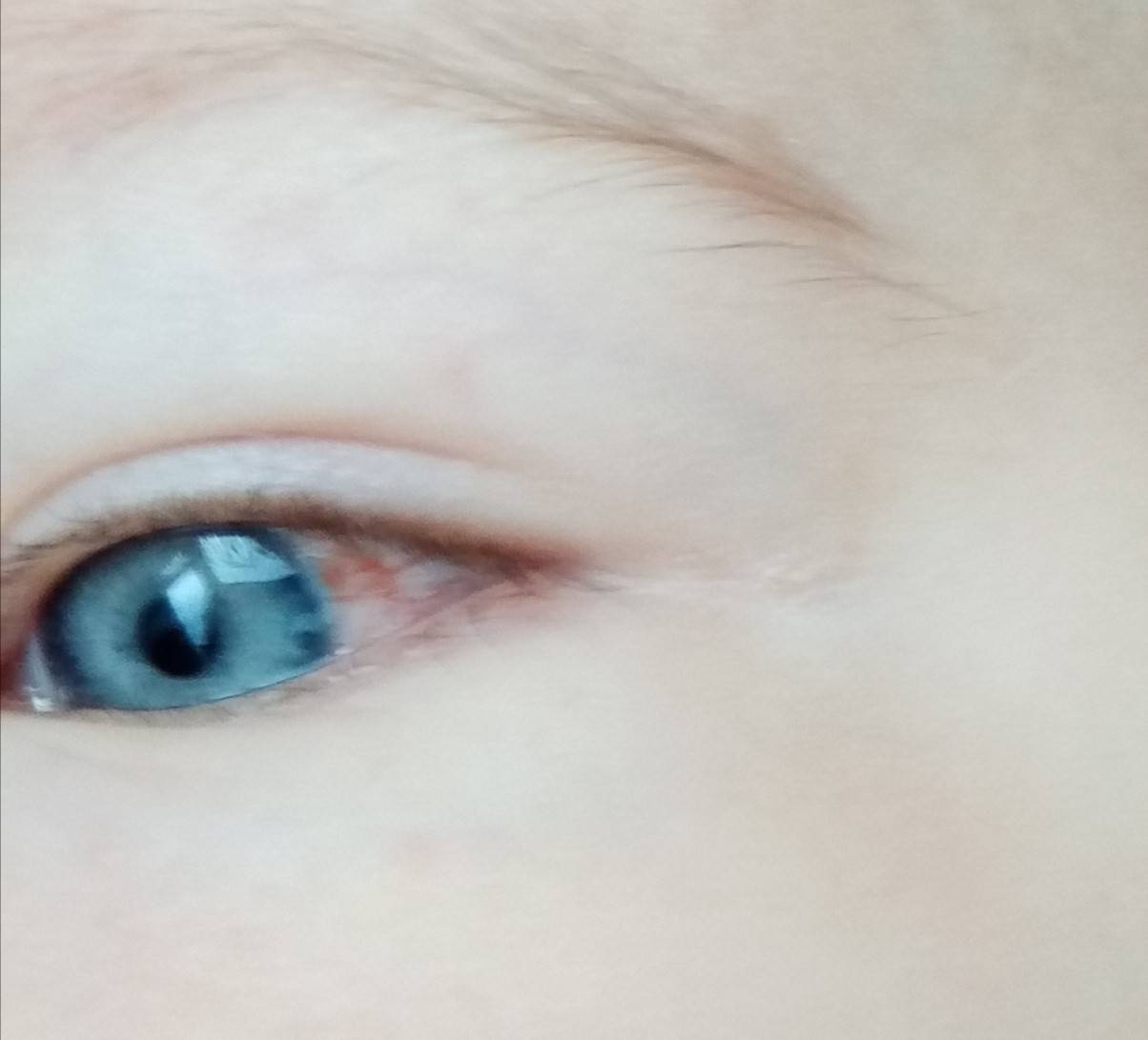
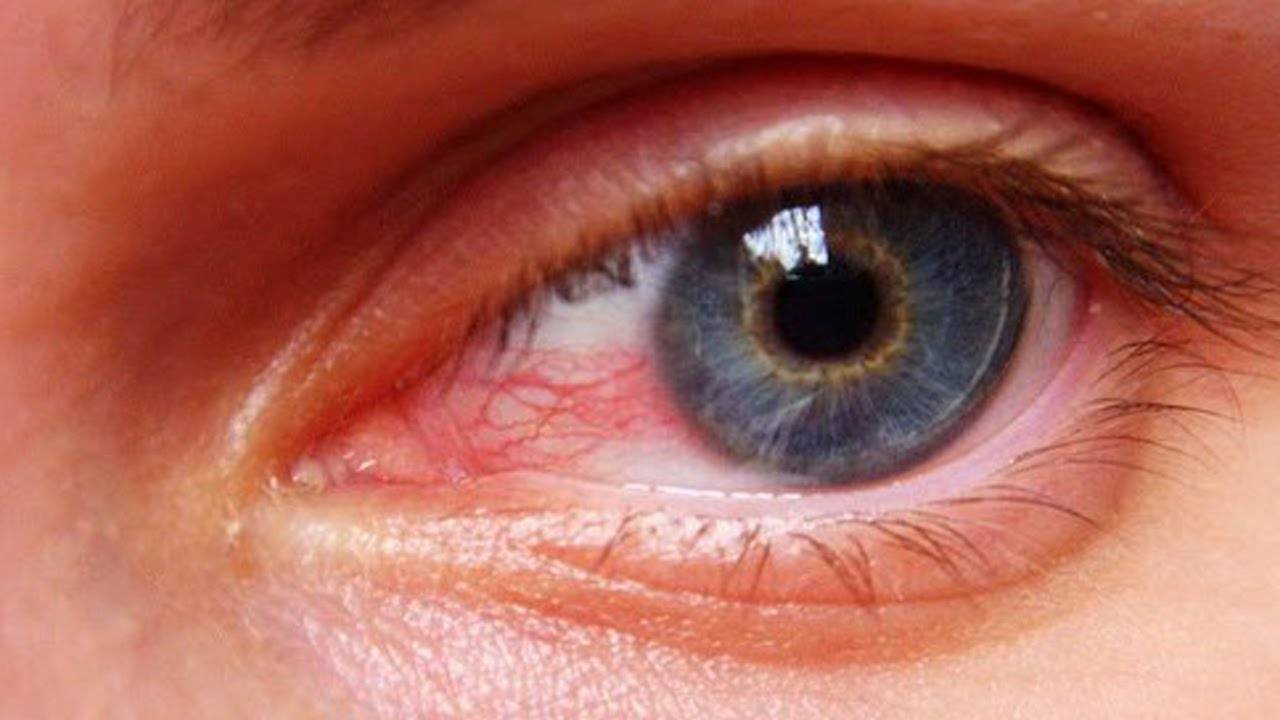
Кровоизлияние происходит в результате повреждения кровеносных сосудов и излития крови. Внешне оно проявляется красным цветом глаза.
У здоровых доношенных младенцев в 10–20% случаев происходят ретинальные офтальмологические кровоизлияния. Чаще всего они развиваются при родах через естественные родовые пути, при стремительных, травматических родах. После вакуум-экстракции составляют более 70%. Наличие ретинальных кровоизлияний устанавливается обнаружением крови в сетчатке и стекловидном теле.
Виды кровоизлияний:
- ретинальное, происходящее в слоях сетчатки;
- преретинальное, происходящее в слоях стекловидного тела;
- частичный гемофтальм — занимает часть от всего объема стекловидного тела;
- геморрагическая киста сетчатки, при которой образуется полость со скопившейся кровью.
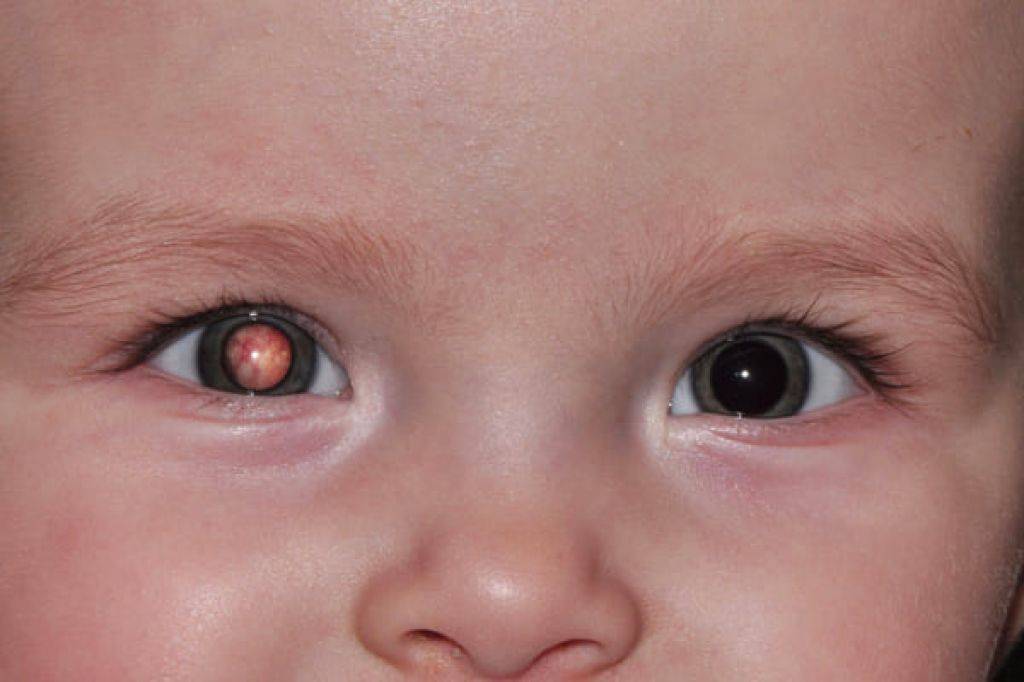
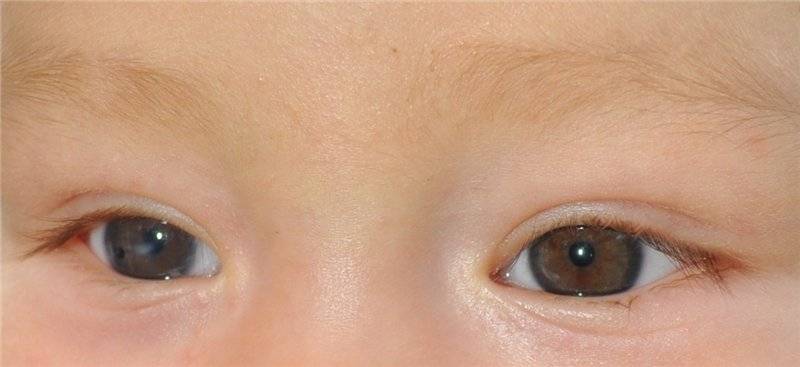
Разный цвет глаз — гетерохромия
Разные глаза у новорожденных — гетерохромия — редкое явление, при котором у человека радужные оболочки глаз неодинаковой окраски (есть еще одна его форма, когда одна радужна оболочка может быть двух разных цветов и кажется пятнистой).
Если же у ребенка глаза разного цвета, а также белая прядь в волосах, это может быть признаком синдрома Ваарденбурга — редкого, потенциально опасного генетического нарушения. У малышей с синдромом Ваарденбурга нередко проявляются проблемы со зрением и слухом. Хотя полностью это заболевание не излечивается, терапевтические меры позволяют улучшить состояние глаз и ушей и поднять качество жизни этих детей.
Гетерохромия может быть признаком нескольких других врожденных, но не наследственных патологий, в том числе синдрома Дуэйна — нарушения двигательной активности глаз, которое сказывается на зрении ребенка и врожденного синдрома Хорнера — нервного расстройства. Другие характерные признаки синдрома Хорнера — зрачки разного размера и опущенные веки. В некоторых случаях на пораженной части лица отсутствует потоотделение.
Как промыть глаза ребенку при конъюнктивите
Промывание при воспалении проводят каждые 30 минут. Используют раствор фурацилина, марганцовки, настой ромашки или календулы
Конъюнктивит у грудничка развивается из-за отсутствия правильной гигиены, поэтому рекомендуется обратить внимание на этот пункт и правильно ухаживать за глазками крохи
При бактериальной форме используют соляной раствор. Готовится быстро и просто: 0,5 ч. л. морской соли развести в стакане кипяченой воды. Лекарство закапывают пипеткой по 2 капли в каждый орган зрения.
При аллергической форме болезни применяют раствор Фурацилина и мажут Мирамистином.
Что могут сделать родители
Во-первых, обратите внимание на размер глазных яблок вашего ребенка. Глаза в норме имеют практически одинаковый размер, они не должны быть слишком увеличены или уменьшены
Если глазные яблоки ребенка в возрасте одного месяца слегка навыкате и увеличены, это сигнал к срочной консультации офтальмолога. Причиной увеличения глаз в этом возрасте может оказаться врожденная (повышенное внутриглазное давление), которая может повлечь необратимое снижение зрения вплоть до полной .
Во-вторых, посмотрите на зрачки ребенка. В норме форма зрачков круглая, оба зрачка равны в диаметре, сужаются под действием света. Если при осмотре зрачков вы не уверены в своих выводах, это также повод внепланово обратиться к офтальмологу.
Обратите внимание на цвет глаз. Обычно оба глаза имеют одинаковый цвет, он станет окончательным примерно к трехмесячному возрасту
Проследите, способен ли ваш ребенок фиксировать взгляд на каком-либо близко расположенном предмете (начиная с двухмесячного возраста), может ли он активно следить за движущимся предметом (с третьего месяца жизни). В возрасте полгода или чуть старше ребенок способен различать несложные фигуры, в год он уже видит рисунки.
В человеческом организме есть множество сложных систем и органов, от работоспособности которых зависит нормальное функционирование всего тела, а также способность человека к полноценной жизнедеятельности.
Одним из таких органов является человеческий глаз. Любые изменения в его структуре приводят к серьёзным проблемам со зрением – оно может значительно ухудшиться или пропасть вовсе. Одним из частых дефектов является красное пятно на глазу.
Диагностика блефарита у младенцев
Окулист должен проверить глазное дно малыша, родители которого обратились за помощью.

Это позволит исключить другие офтальмологические заболевания. Чтобы назначить лечение ребенку, врач должен провести следующие исследования:
- взять соскоб и сделать лабораторный анализ на предмет наличия чешуйчатых отложений;
- провести микроскопию ресниц для того, чтобы исключить присутствие клещей;
- взять у ребенка общие анализы мочи, кала и крови, чтобы установить возможные возбудители инфекции;
- вклеить в историю болезни цветную фотографию, которая фиксирует внешний вид ребенка;
- порекомендовать консультацию врача-инфекциониста и назначить лечение совместно.
Часто малышам, страдающим блефаритом, окулисты рекомендуют пройти врача-иммунолога, гастроэнтеролога, отоларинголога, эндокринолога и других специалистов.
Причины симптома у новорожденного ребенка
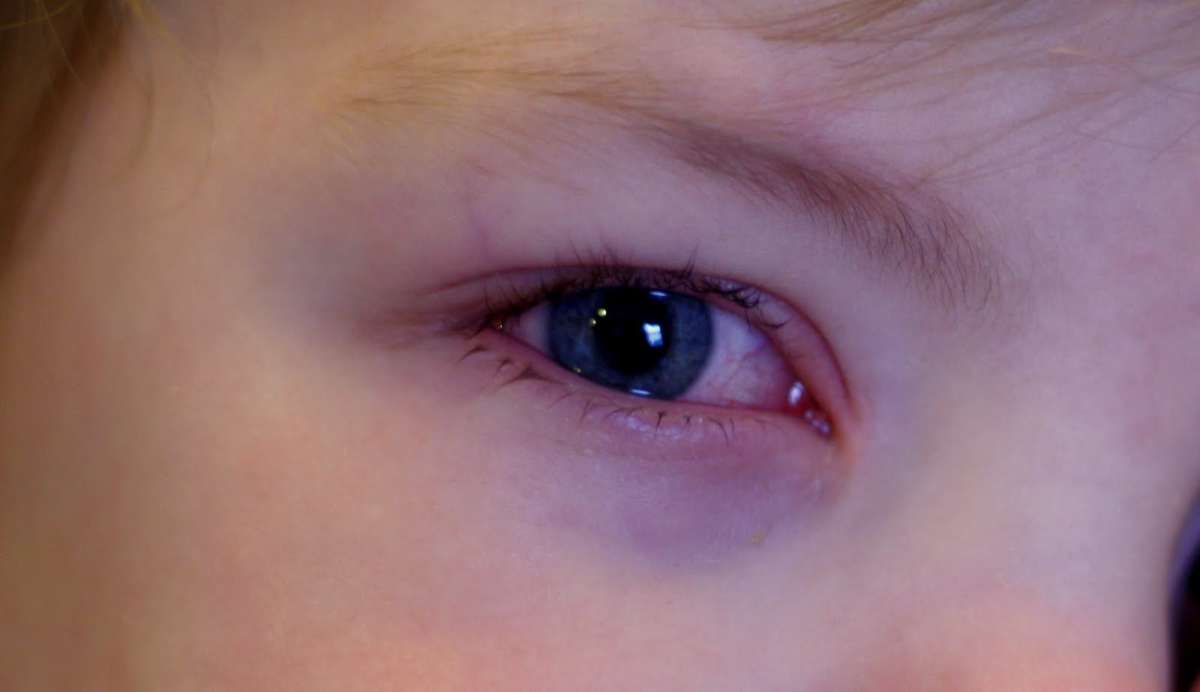
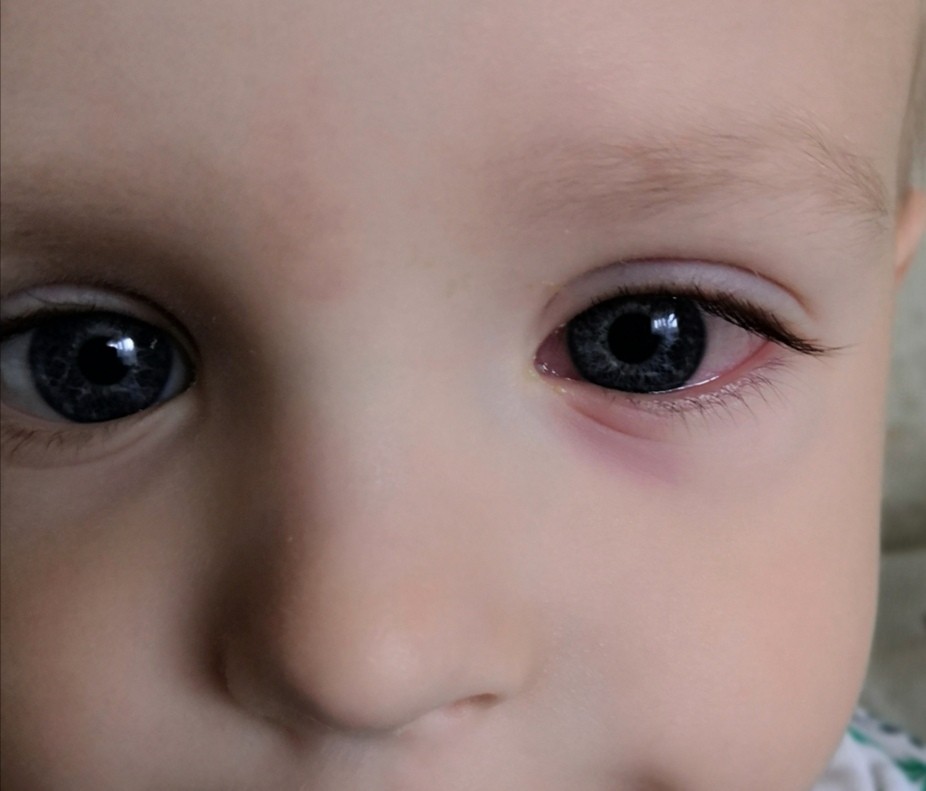
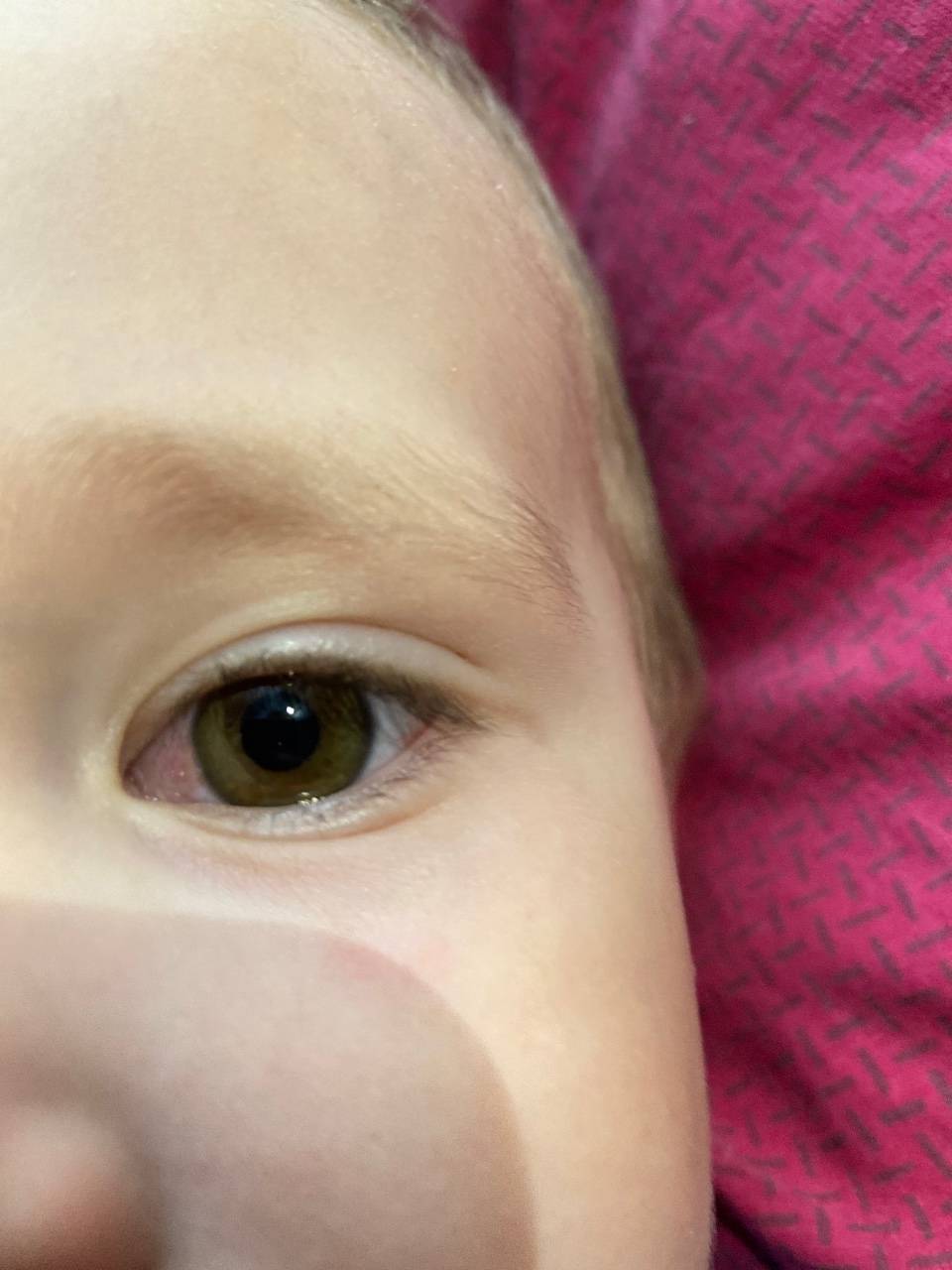
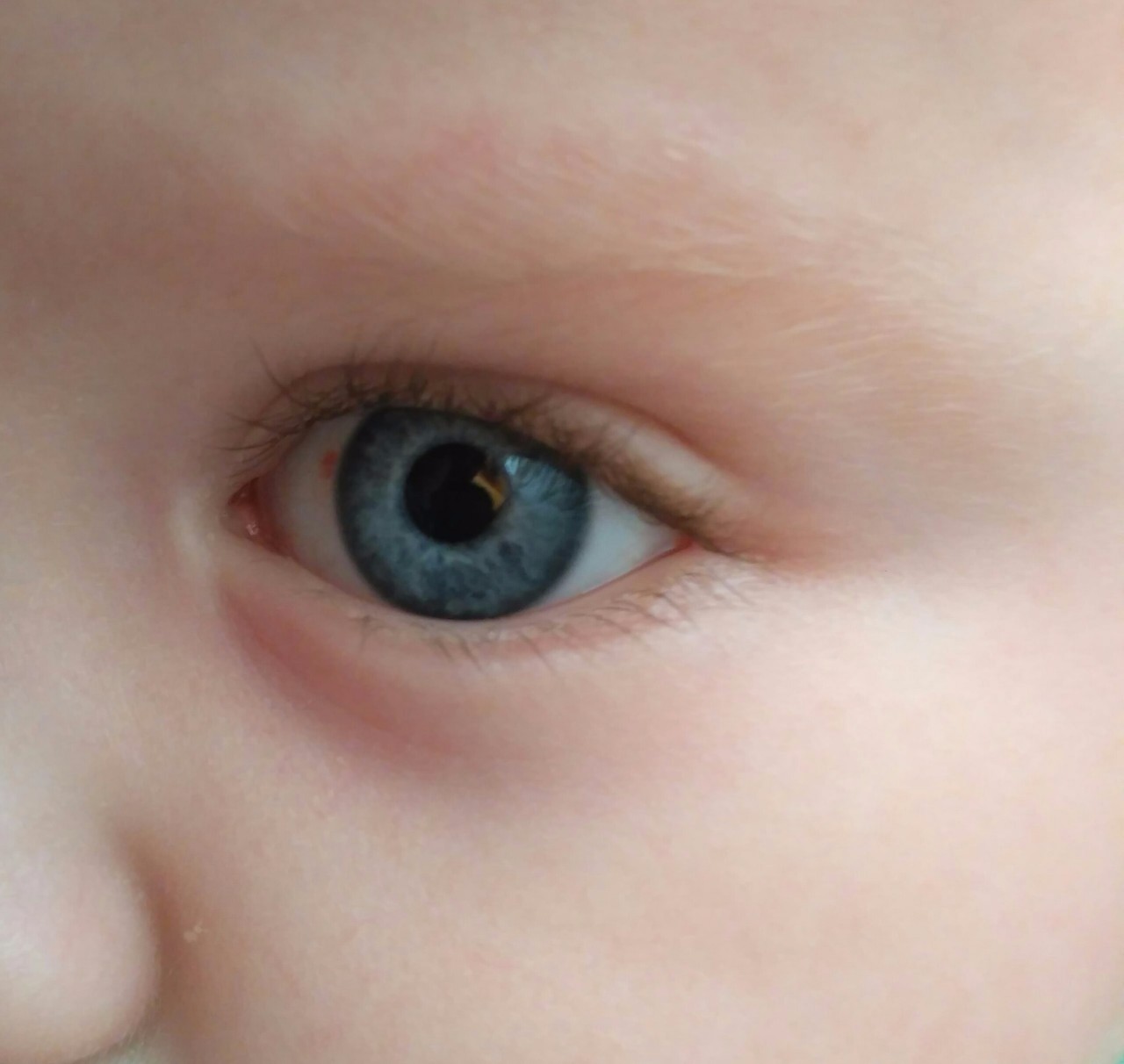
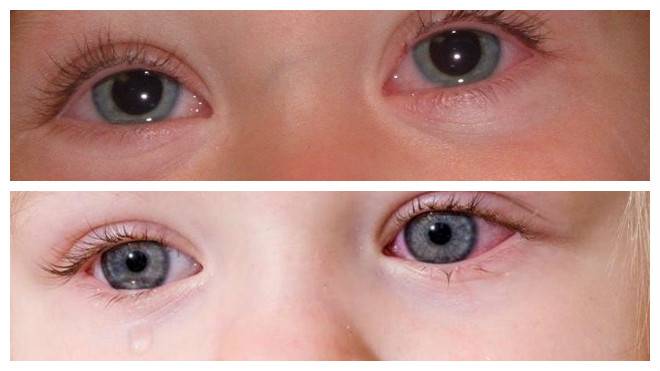
Причин покраснения глаз может быть много. В каких-то случаях оно быстро проходит само, в других же не обойтись без врачебной помощи.

Возможные факторы, которые могут оказать негативное влияние на зрение — переутомление, перенапряжение, если он долго не спал. Тогда покраснение будет легким, возможны зуд, беспокойство, но выделений нет.
Если у грудничка один красный глаз (или его уголок), есть вероятность, что в него попала соринка или инородное тело. Младенец может тереть глаза руками, еще больше их раздражая.
Краснота слизистой также может быть спровоцирована попаданием инфекции или травмированием органа зрения.
В первые месяцы жизни у детей возникает такое явление, как дакриоцистит — закупорка слезного канала. Воспаляется слезный мешок, возникает непроходимость носослезного протока, при котором закрывающая отверстие слезного канала тоненькая перегородка не рвется при рождении.
Помимо покраснения, симптомами будут припухлость во внутреннем угле глаза, выделения слизистого или гнойного характера, усиливающиеся при надавливании.
Часто покрасневшие органы зрения говорят о конъюнктивите. Он может носить аллергический, вирусный, бактериальный характер. Кроме красных глаз, дает о себе знать зудом, слезными выделениями.
Спровоцировать красные глазки у грудничка может ряд других офтальмологических заболеваний. Одно из них — это увеит, представляющий собой воспаление какой-то из составляющих увеального тракта.
При болезни появляется боль, боязнь света, зрение становится затуманенным. Еще одна причина — блефарит, в народе известный, как «ячмень». Вызывает покраснение краев век, припухлость, гнойные выделения.
Еще этот симптом может быть следствием глаукомы, аллергической реакции или поражения век клещами.
Младенец родился с покраснениями
Если покраснение глаз видно у ребенка сразу с рождения, то причина может быть в конъюнктивите, спровоцированном наличием в организме матери инфекций.

Возможны такие причины, как увеит, блефарит, дакриоцистит.
В ряде случаев это явление нормальное. Роды являются сложным травматичным процессом не только для мамы, но и для малыша.
Если они проходили долго, и головка малыша в течение долгого времени находилась в родовом канале, возможно кислородное голодание. Из-за давления красные сосуды в глазах будут заметны.
Возможно также небольшое покрасневшее пятно на глазном белке. Обычно такая физиологическая краснота проходит еще до выписки из роддома.
Бывают сильные кровоизлияния, при которых покрасневшее кольцо образуется даже около зрачка.
Лечения они не требуют
Но важно получить консультацию специалиста, чтобы устранить риск возможных заболеваний
Глазки покраснели после родов
Если глазки у малыша покраснели не сразу, а спустя какое-то время после родов, возможная причина этого — попадание инородного тела. Тогда нужно просто аккуратно очистить глазик. Также речь может идти о закупорке слезных каналов или о конъюнктивите.
Если это произошло неожиданно
Резкое неожиданное покраснение органов зрения может испугать родителей. Но повод для паники есть не всегда. Причиной красных глаз у грудного ребенка может быть обычная усталость младенца, недосып, раздражение слизистых оболочек солнечными лучами или ветром.
Но причиной этого могут быть уже знакомые нам заболевания — увеит, блефарит, воспаление конъюнктивы, глаукома. Установит точную причину только врач.