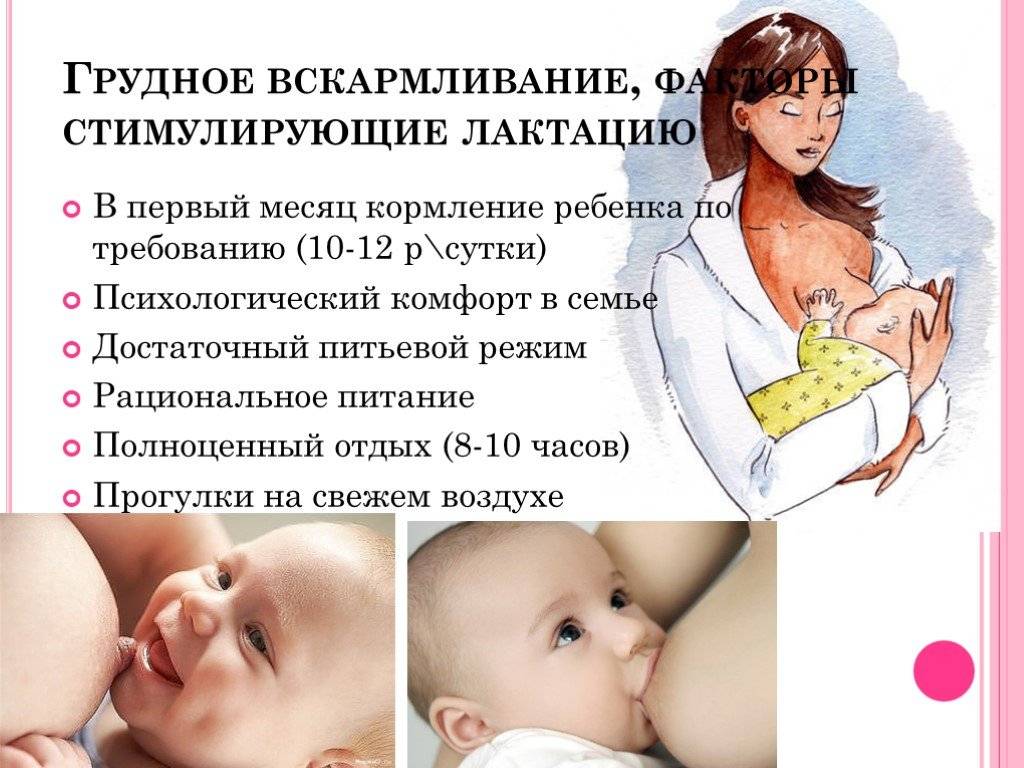
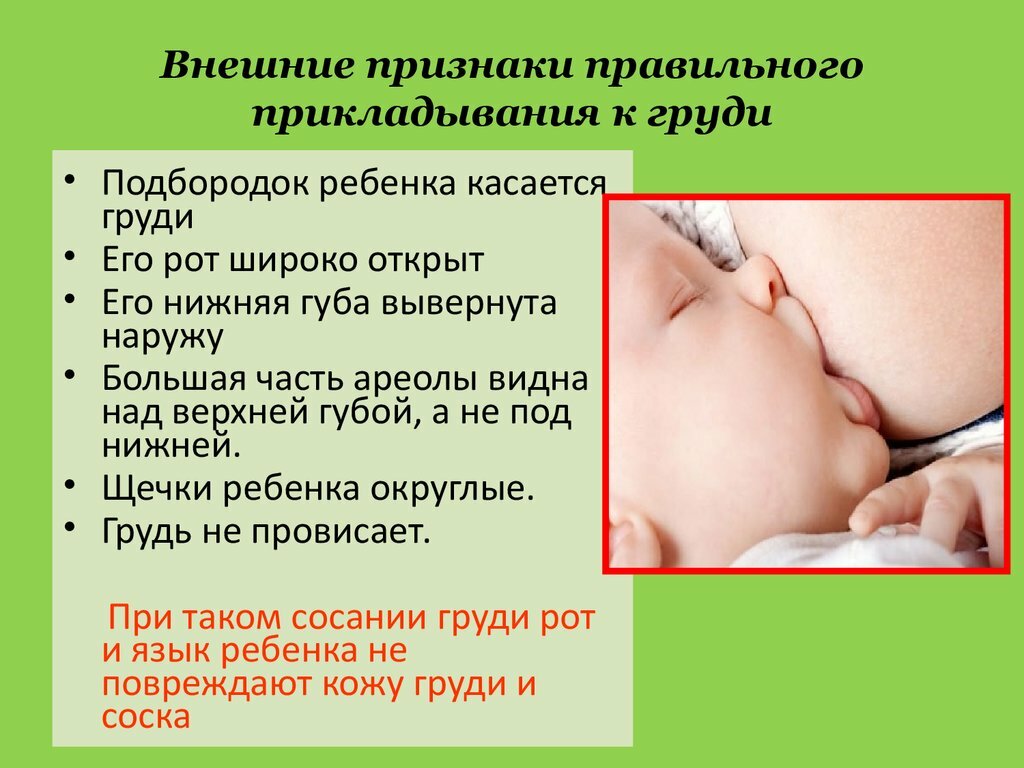
Возможно ли предупредить развитие АБКМ?
Да. Во время беременности уже закладывается процесс распознавания «свой/чужой». Питание будущей мамы в этом играет немалую роль. Продукты, содержащие холин, метионин, цинк, фолиевую кислоту, витамины В6 и В12могут регулировать работу генов и способствовать формированию толерантности (устойчивости организма) к БКМ. В период кормления грудью можно ограничить употребление молочных продуктов и других облигатных аллергенов. Это уменьшит нагрузку на организм ребёнка и также поспособствует формированию адекватного ответа иммунной системы на БКМ. Облигатные аллергены – продукты, которые часто вызывают аллергические реакции: яйца, рыба, морепродукты, бобовые: горох, бобы, соя, арахис; орехи, мед, клубника, гранат, киви, дыня, черная смородина, грибы.
Запрещенные препараты
Все эти таблетки почти наверняка есть в вашей аптечке. Но они строго запрещены женщинам, кормящим грудью. В этот список попали:
- Анальгин. В большинстве стран этот препарат в принципе запрещен к применению (не только кормящими женщинами), так как содержит вещество, провоцирующее развитие агранулоцитоза. При попадании в грудное молоко крайне негативно сказывается на работе почек и кровеносной системы младенца. Анальгин входит в состав «Баралгина», «Темпалгина», «Спазмалгона», «Пенталгина», «Спазгана». Разрешен к применению только в самых крайних случаях, при высоких температурах, которые не сбиваются другими лекарствами. Тогда делается внутримышечная инъекция анальгина с димедролом и папаверином. Однако такие радикальные методы может назначать только врач!
- «Нимесил» («Найз», «Нимид» и другие препараты на основе нимесулида). Оказывает практически мгновенное обезболивающее действие. Но из-за отсутствия достаточного количества клинических исследований запрещен для приема беременным и кормящим женщинам, а также детям до 12 лет.
- Ацетилсалициловая кислота (аспирин и цитрамон). Негативно сказывается на работе желудочно-кишечного тракта грудничка, способствует нарушению работы почек и системы кроветворения.
Это важно!
Как видите, разрешенных препаратов гораздо больше, чем запрещенных. Так что страдать от боли, боясь навредить ребенку единственной обезболивающей таблеткой или инъекцией, не стоит. Конечно же, злоупотреблять лекарствами тоже не нужно: при зубной боли нужно посетить стоматолога, при постоянных головных болях — невропатолога, чтобы выяснить их причину и найти способ эффективного лечения.
(85 оценок; рейтинг статьи 4.8)
Кормление грудью ребенка с температурой
Когда ребенок болеет и у него повышается температура, возникает вопрос о том, можно ли продолжать кормить его грудью. В этой статье мы рассмотрим этот вопрос и дадим рекомендации по кормлению грудью при повышенной температуре у ребенка.
Кормление грудью при повышенной температуре
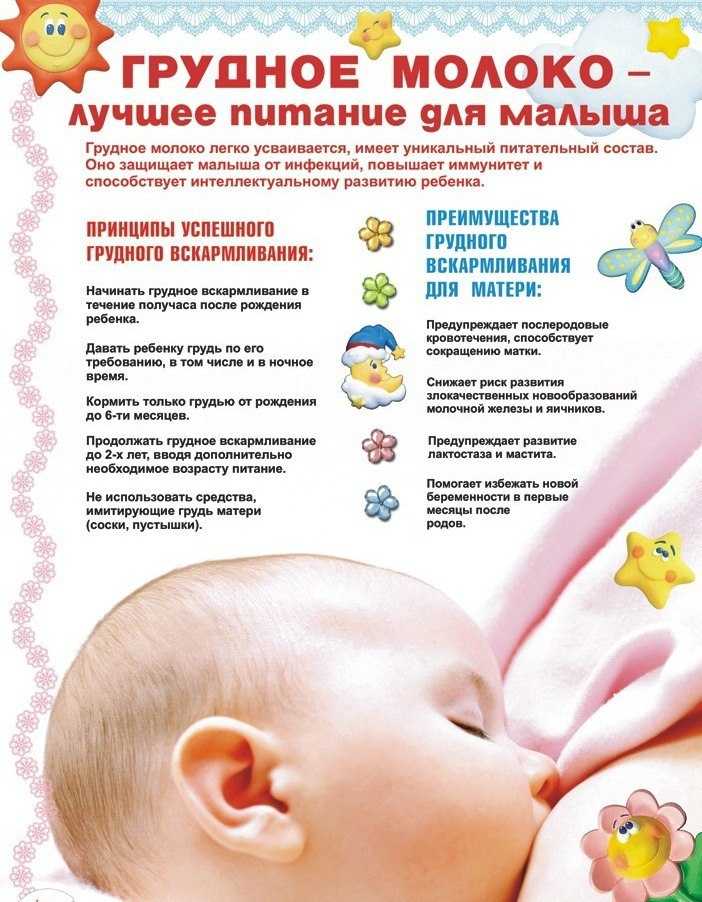
Во многих случаях кормление грудью является наиболее предпочтительным способом питания ребенка, даже при наличии температуры. Грудное молоко содержит все необходимые питательные вещества и антитела, которые помогают укрепить иммунную систему ребенка.
Если у ребенка есть аппетит и он способен сосать грудь, то необходимо продолжать кормить его грудью в обычном режиме. Грудь можно предлагать чаще, так как молоко содержит вещества, которые помогают бороться с инфекцией и снижают температуру.
Обеспечение комфорта ребенка
Во время кормления грудью с температурой, следует обеспечить ребенку комфортные условия. Сделайте так, чтобы помещение было не слишком жарким или холодным. Одевайте ребенка в легкую одежду и оберните его в пеленку, если ему холодно.
Вы также можете предложить ребенку пить теплую жидкость перед или после кормления грудью. Это поможет снизить его температуру и увлажнить горло.
Когда следует обратиться к врачу?
Несмотря на то, что кормление грудью при повышенной температуре обычно является безопасным, есть случаи, когда следует обратиться к врачу:
- Если у ребенка температура продолжает повышаться или не снижается после кормления грудью.
- Если ребенок отказывается от груди или показывает признаки серьезного недомогания.
- Если у ребенка появляются другие симптомы, такие как сильные боли или сыпь.
Врач сможет провести диагностику и определить причину повышенной температуры у ребенка. Он также даст рекомендации по кормлению и лечению.
Вывод
В большинстве случаев кормление грудью при повышенной температуре является безопасным и рекомендуемым. Грудное молоко содержит все необходимые питательные вещества и помогает укрепить иммунную систему ребенка. Если у ребенка есть аппетит, продолжайте кормить его грудью, предлагая грудь чаще. Если у вас возникли вопросы или сомнения, обратитесь к врачу для консультации.
Как правильно кормить малыша сцеженным грудным молоком
Раньше, до появления рекомендаций кормить свое дитя грудью по первому требованию, мамам часто приходилось сцеживаться, так как кормление по определенным часам могло плохо повлиять на лактацию.
Конечно, прикладывание к груди тогда, когда малыш захочет, облегчает мамочкам жизнь, всё обходится без сцеживания. Но все же, иногда, приходится поить кроху сцеженным грудным молоком. Почему так происходит? А случаи достаточно обыденные:
- малыш родился недоношенным и просто не умеет сосать грудь и многие другие причины.
- маме необходимо или она сама желает выйти на работу, и молоком будет кормить кто-нибудь из родных или няня;
- разлука мамы и малыша по разным причинам — отъезд, болезнь и другие;
- самостоятельный отказ крохи от груди;
- втянутые соски, с которыми проблематично наладить кормление;
А чаще всего бывает так: в начале кормления молодой маме никто не помог, а сама она справиться не смогла.
Какое лечение приемлемо
Для лечения матери нужно выяснить причину заболевания. А это может сделать только доктор. Не жалейте времени для установления диагноза. Врач не только определит болезнь, но и рекомендует лекарственные средства. Помните, что не все допустимо принимать, если кормите ребёнка. Вот список запрещённых.
- Антибиотики тетрациклинового ряда. Да и, вообще, все антибиотики нежелательны при кормлении.
- Лекарства на основе фторхинолов. Это нарушит формирование костной ткани.
- Анальгин может негативно повлиять на кроветворение.
- Сульфаниламидные средства также могут оставить негативный отпечаток на качестве крови малыша.
- Нитромидазол нарушит пищеварение карапуза.
Любой приём лекарственных средств должен быть строго согласован с лечащим врачом. Отказ от консультации может привести к губительным последствиям для ребёнка. Это основная и самая главная причина, почему нельзя заниматься самолечением.
Но если врач, несмотря на грудное вскармливание, назначил приём данных препаратов, не отказывайтесь! Просто на время прекратите кормить дитя естественным способом. К сожалению, есть поводы, когда без терапии не обойтись. Об этом стоит помнить. При правильном поведении и настойчивости мамы процедуру можно восстановить. Контролируйте процессы своего организма, при возможности сразу начинайте естественный путь вскармливания. Предлагайте карапузу раз за разом, терпеливо без нервов. В итоге Вы победите.Да и такое серьёзное лечение бывает в крайне редких случаях.
Если мать подхватила обычное ОРЗ, лечить можно народными средствами. Конечно, обильное питьё. С водой выводятся все токсины и микробы. Это способствует нормализации процессов, происходящих в организме. И конечно, малина, лимон, мёд
Но с мёдом стоит быть очень осторожной, это сильнейший аллерген. Может оказать губительное воздействие на ребёнка
Из допустимых лекарств для снижения температуры рекомендуют «Парацетамол», возможен «Ибупрофен». И если этот показатель менее 38 градусов, сбивать нет необходимости.
Также, есть определённые рамки, выше которых стоит прекратить на время вскармливание. Это температура тела выше 39 градусов. Именно при этом показателе молоко изменит свои вкусовые свойства. Даже если дать грудь, малышок сам откажется. Не отчаивайтесь и следите за градусником. Как только произойдёт понижение, возобновляйте кормление ребёнка.
Читайте далее:
Во сколько прекращать кормить малыша грудным молоком

До скольки лет можно кормить ребёнка грудью: лучший возраст для прекращения кормления

Как правильно кормить грудью новорожденного: рекомендации специалистов
Возможные источники изменения температуры
- Если у кормящей матери наблюдаются субфебрильные значения температуры, которые не превышают 37-37,5 градусов, то во многих случаях нет необходимости беспокоиться. Часто такая реакция организма связана с выработкой грудного молока. Однако, если молоко вырабатывается слишком интенсивно и время кормления ребенка еще не наступило, рекомендуется сцедить грудь, чтобы предотвратить возможное развитие лактостаза или гнойного мастита. В таких ситуациях температура может подняться до 38-39 градусов.
- После рождения ребенка у кормящей матери часто наблюдается повышение температуры в результате обострения различных хронических заболеваний или инфекций, так как в послеродовой период иммунитет женщины снижен. Если температура поднялась выше 38 градусов и сопровождается ухудшением общего самочувствия, необходимо немедленно обратиться к врачу.
- Одной из причин повышения температуры в первый месяц после родов может быть воспалительный процесс, такой как воспаление шва после операции кесарева сечения, эндометрит или расхождение швов в промежности.
- Если температура поднялась до 39 градусов и сопровождается рвотой, диареей и болями в области живота, это может свидетельствовать о развитии отравления или ротавирусной инфекции. При любой инфекции не следует прекращать грудное вскармливание, так как именно в молоке матери содержатся антитела, которые помогут защитить малыша.
- Если наблюдается повышение температуры тела до 38 градусов и выше, насморк, озноб и першение в горле, скорее всего это простое ОРВИ. В этом случае рекомендуется обратиться к врачу, чтобы получить грамотное лечение препаратами, разрешенными в период лактации.
Повышение температуры при грудном вскармливании является опасным симптомом, поэтому важно помнить, что самостоятельные выводы и самолечение недопустимы. В случае пропуска мастита или любых других осложнений после родов может потребоваться сильная медикаментозная терапия, которая может негативно сказаться на продолжении грудного вскармливания ребенка
В случае пропуска мастита или любых других осложнений после родов может потребоваться сильная медикаментозная терапия, которая может негативно сказаться на продолжении грудного вскармливания ребенка.
Что поможет быстрее выздороветь?
В период болезни, да и вообще, следите за температурой в комнате у малыша. Сухой и слишком теплый воздух только ухудшает состояние ребенка. Из-за повышенной температуры и слишком сухого воздуха слизистые носа и горла пересыхают, ухудшается отхождение слизи и мокроты, засыхают корочки, скапливается инфекция.
Слизистые носоглотки — естественный защитный барьер для инфекций. Но если они пересушены и повреждены, местный иммунитет снижается, организм не в состоянии должным образом противостоять болезни. Не встретив серьезного сопротивления, вирусы и бактерии активно проникают в организм, разрушают здоровые клетки и быстро размножаются.
Быстрее справиться с болезнью малышу поможет Деринат — инновационный препарат комплексного действия для лечения простуды у детей. Его можно применять при ОРВИ у грудничка и гриппе даже у самых маленьких! Противовирусный препарат для грудничков Деринат помогает бороться с простудами сразу по нескольким направлениям:
- восстанавливать поврежденные слизистые носоглотки, укреплять их и усиливать защитные функции,
- нормализовать работу иммунной системы, активизировать собственные защитные силы организма,
- противостоять вирусам, бактериям, грибкам.
Деринат помогает защищать детский организм от осложнений ОРВИ и гриппа, и быстрее справиться с болезнью. Для профилактики ОРЗ и в период эпидемий Деринат послужит лучшим иммуномодулятором для детей всех возрастов.
Берегите малышей! Заботьтесь об их здоровье и не забывайте о своём!
Полезные статьи:
Особенности сцеживания и хранения грудного молока
Указательный расположить строго напротив большого, примерно на 3-4 сантиметра ниже соска.
Теперь можно начать сцеживаться. Сцеживать грудь следует в таком порядке:
- Следует сцеживать столько, сколько ребенку надо на один раз.
- Снова надавить, подождать 3 секунды и отпустить, продолжить ритмично надавливать, пока не появятся капельки;
- Обхватить грудь рукой, как описано выше;
- Аккуратно надавить большим и указательным пальцами на края ареол, задержать на 3 секунды, отпустить;
- Сесть на стул, выпрямить спину;
Часто до появления первых капель может пройти несколько минут, это нормально.
Стоит отметить, что процесс сцеживания вручную, если все делать правильно, совершенно безболезненный. Типичными ошибками при сцеживании являются вытягивание соска, скольжение пальцами по коже.
Влияние температуры на аппетит ребенка
Температура является одним из признаков заболевания у детей. Повышение температуры может сопровождаться снижением аппетита. И это неудивительно, ведь организм ребенка тратит больше энергии на борьбу с инфекцией.
Однако, не всегда повышенная температура сопровождается потерей аппетита. У некоторых детей, напротив, аппетит может усилиться. Это может быть связано с различными факторами, такими как нарушение обмена веществ, учащенное дыхание, потеря жидкости и другие.
Если у ребенка повышенная температура, но он все же проявляет интерес к еде, необходимо предложить ему легкую и питательную пищу, богатую витаминами и минералами. Подходящие продукты включают легкие супы, каши на воде, киселевые напитки, фрукты и овощи.
Однако, если ребенок отказывается от пищи и потеря аппетита сопровождается другими симптомами, такими как рвота, диарея, слабость, рвотный рефлекс или сонливость, необходимо обратиться к врачу. Это может быть признаком серьезного заболевания и требовать медицинского вмешательства.
Итак, влияние температуры на аппетит ребенка может быть разным
Важно учитывать индивидуальные особенности каждого ребенка и следить за его общим состоянием. В случае снижения аппетита, но отсутствия других тревожных симптомов, можно предложить легкую и питательную пищу
Однако, при повышенной температуре и сопутствующих симптомах необходимо обратиться к врачу для консультации.
Схема сцеживания
Пока выделяется только молозиво, можно сцеживаться руками. Когда прибывает молоко, лучше обзавестись молокоотсосом, причём электрическим. Ведь такой помощник сэкономит в дальнейшем много времени и сил. Необходимо согласовать с педиатром норму потребляемого молока для каждого конкретного возраста малыша. После этого рекомендуется сцеживаться по следующей схеме:
До становления лактации
До становления лактации после каждого кормления сцеживать молоко из одной груди за один раз в количестве чуть большем, чем требуется малышу. Это обеспечит наличие молока к следующему приёму пищи. Излишек должен быть незначительным, чтобы не вырабатывалось слишком много молока.
После налаживания лактации
После налаживания лактации (примерно через неделю) можно сцеживать каждые полтора – два часа обе груди до полного опустошения.
Когда малышу исполниться месяц
Когда малышу исполниться месяц, достаточно сцеживаться через каждые три часа (две груди до последней капли). Из одной груди получается обычно объём молока на один приём пищи. Вторая порция – запасная. С учётом сна малыша, может получиться ещё несколько запасных бутылочек.
Советы по сцеживанию
Важно сцеживаться ночью в промежутке с трёх до семи утра. Иначе будет нехватка молока
Лучше делать это два раза – около трёх ночи и в шесть утра. После введения прикорма молока потребуется меньше, поэтому одно ночное сцеживание можно убрать. А промежутки между дневными могут увеличиться до четырёх часов. К моменту завершения лактации (по решению мамы) сцеживаться нужно будет всего три раза в сутки.
Чем нельзя кормить при простуде?
При температуре не стоит перегружать желудок. На время болезни исключите из рациона ребенка:
- жирные молочные продукты,
- дрожжевое тесто, сдобу,
- красное мясо,
- жирную рыбу,
- шоколад,
- новые, ранее не пробованные блюда и сочетания вкусов,
- маринованные овощи,
- продукты с содержанием уксуса.
Избегайте еды с резким вкусом, пряностей, кислых и соленых блюд. Они раздражают желудок, могут усилить воспаление в горле.
Современные врачи не рекомендуют кормить детей мясными бульонами: при варке в них попадают все вредные вещества из мяса. Предложите малышу легкий овощной или молочный суп. Когда температура снизится, можно покормить ребенка нежным куриным супом на втором бульоне.
Повышенная температура при гв у мамы: нужно ли сбивать и можно ли кормить?
В течение всего периода вскармливания малыша грудью практически любая женщина хотя бы раз испытывает ощутимое недомогание. Нередко – с подъемом температуры. О чем может свидетельствовать повышенная температура у кормящей мамы, чем ее можно нормализовать и стоит ли срочно переводить кроху на смеси – об этом будем говорить далее.
Причины температуры у мамы при грудном вскармливании
Они могут быть разными. Чаще всего температура при гв у мамы свидетельствует о:
- простудных заболеваниях – ОРЗ или ОРВИ;
- кишечной инфекции, особенно если у кормящей мамы – и температура, и понос одновременно;
- обострении хронических заболеваний внутренних органов – почек, легких, ЖКТ;
- застойных явлениях: например, температура при лактостазе и мастите у кормящей мамы может повышаться до 39-40 градусов.
Кроме того, если повышение температуры тела кормящей мамы возникает в первые несколько дней или недель после родов, речь может идти о воспалительных процессах в матке или других гинекологических заболеваниях.
Чтобы правильно определить, почему у кормящей мамы поднимается температура, и разработать тактику дальнейшего лечения и вскармливания, необходимо обязательно обратиться к врачу. Желательно вызвать его на дом – дабы не усугублять свое состояние посещением поликлиники.

Нужно ли отлучать ребенка от груди при температуре при гв у мамы?
Вопреки распространенному мнению, делать это целесообразно далеко не всегда. Например, если женщина просто простужена, стоит продолжать кормить: в этот период в ее организме вырабатываются специфические антитела, которые, попадая с молоком в организм крохи, принимают активное участие в формировании его иммунитета
Конечно, если по причине ОРЗ либо ОРВИ у кормящей мамы поднялась температура, следует во время контакта с грудничком соблюдать меры предосторожности: тщательно мыть руки и надевать одноразовую маску
При лактостазе и мастите кормление тем более показано – оно позволит уменьшить застой молока и облегчить общее состояние. Но если температура при мастите у кормящей мамы сопровождается гнойными выделениями из молочной железы, процесс следует временно прекратить, переведя ребенка на смесь до полного устранения патологии. В это время женщине настоятельно рекомендуется сцеживать молоко.
Есть смысл прервать кормление и при острой кишечной инфекции – существует вероятность, что болезнетворные бактерии могут вместе с молоком попасть в организм малыша.
Во всех остальных случаях вполне можно кормить грудью, если у мамы температура. Правда, и здесь следует учитывать несколько моментов: препараты, которые применяются для лечения, не должны влиять на качество и состав грудного молока.
В этом контексте возникает резонный вопрос: а что с антибиотиками? Не вызовут ли они у ребенка резистентность? Чтобы избежать риска и при этом не прекращать кормление, следует, во-первых, посоветоваться с врачом, во-вторых, внимательно изучить инструкцию. Если период вывода препарата составляет, к примеру, 6 часов, то через это время, перед приемом следующей дозы, вполне можно покормить чадо. Либо сцедить молоко и использовать его в одном из последующих кормлений.
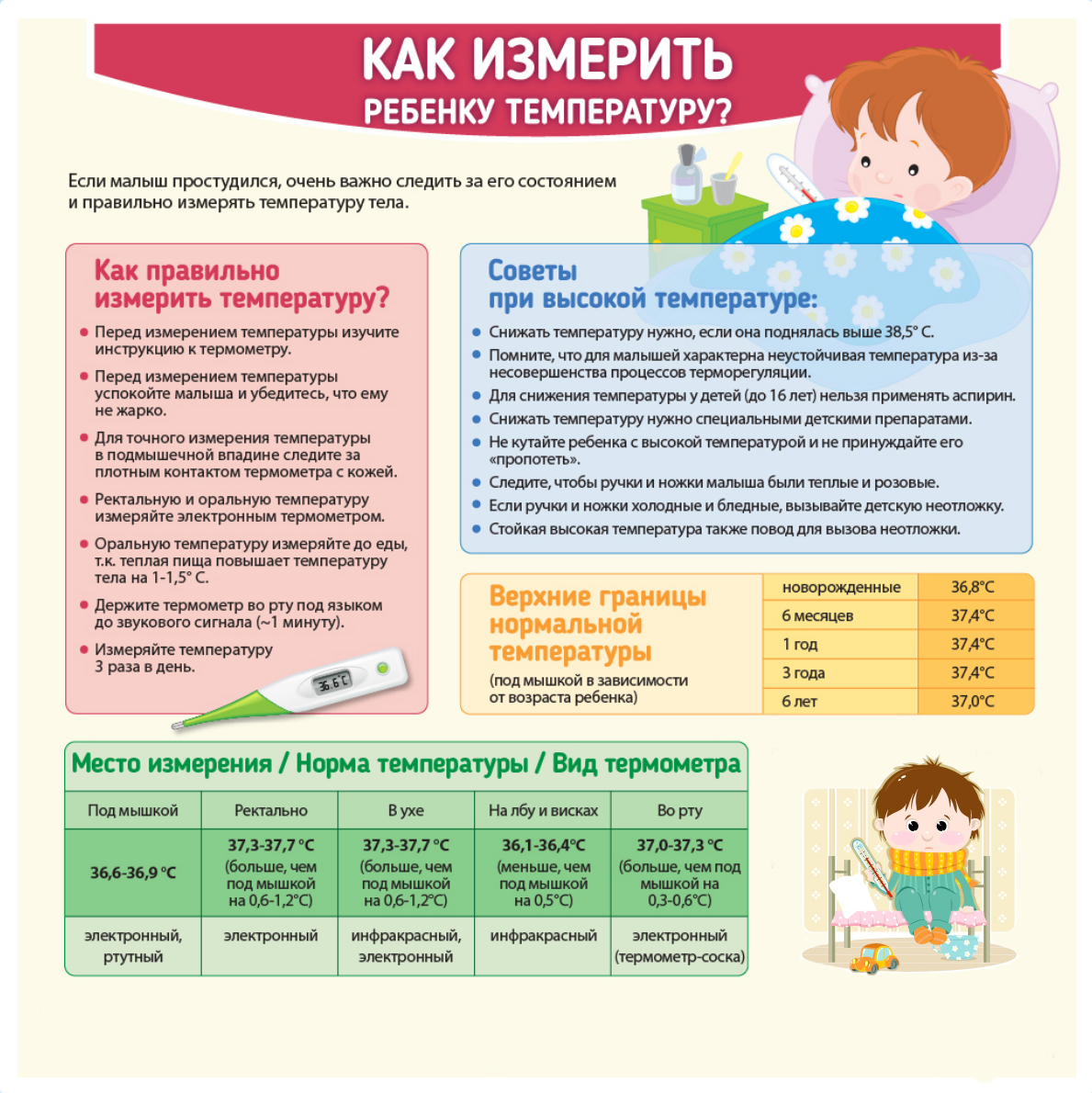
Как правильно измерить температуру?
Не стоит паниковать, если температура кормящей мамы 37.2 или около того. Причин ее поднятия может быть несколько:
- перед кормлением – из-за переполненной молочной железы;
- после кормления – из-за тесного контакта с телом ребенка и, как следствие, перегрева кожных покровов;
- в любое время – вследствие погрешностей измерения.
Дабы этого избежать, необходимо знать, как правильно мерить температуру кормящей маме. Делать это следует через 15-20 минут после завершения детской трапезы, предварительно протерев место, в которое будет ставиться термометр, прохладной влажной салфеткой.
Важно устранить из зоны измерения пот – он может, наоборот, снизить значения, поскольку, как и любая жидкость, способен поглощать тепло. Кстати, именно измерение в условиях вспотевшего тела, а не переутомление, как принято считать, – одна из частых причин пониженной температуры у кормящей мамы
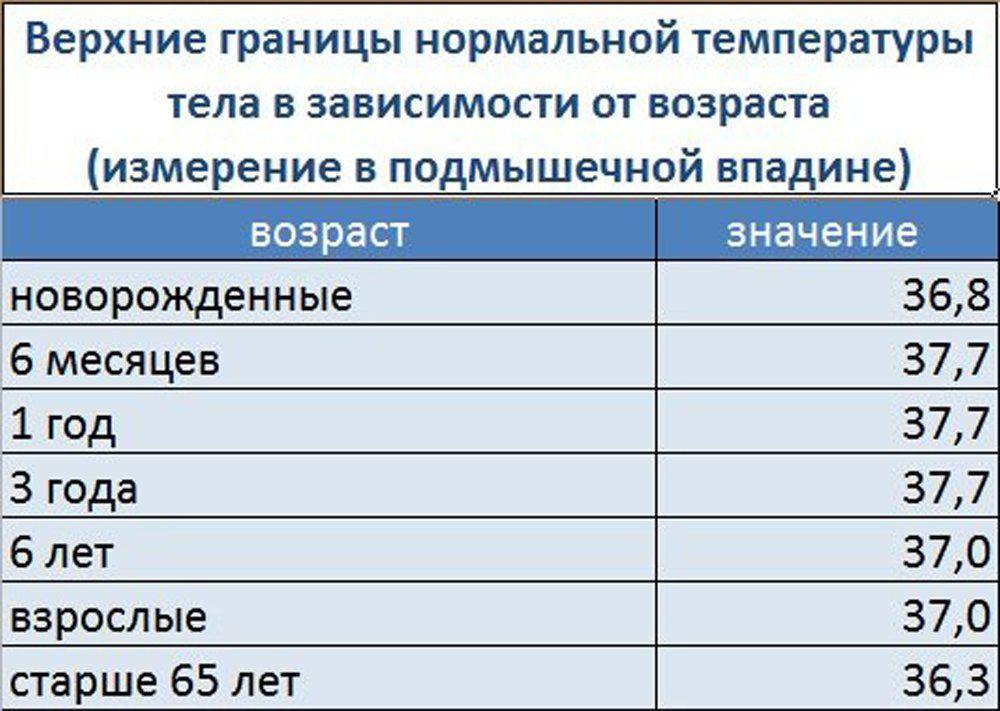
Традиционно большинство людей измеряет температуру в подмышечных впадинах. Однако медики утверждают, что это – не лучшее место для получения объективной информации о состоянии здоровья. Поэтому мы, вместе со специалистами, рекомендуем измерять температуру кормящей маме в локтевом сгибе. Это позволит снизить вероятность погрешности до минимума.

Вопрос-ответ:
Можно ли кормить грудью ребенка с температурой?
Да, можно. Кормление грудью при температуре не только допустимо, но и рекомендуется. Молоко матери содержит антитела и другие питательные вещества, которые помогают укрепить иммунную систему ребенка и бороться с инфекцией. Кроме того, грудное молоко легко усваивается и позволяет предотвратить обезвоживание, которое может возникнуть при высокой температуре.
Можно ли кормить грудью ребенка, если его температура очень высокая?
Если у ребенка очень высокая температура, то кормление грудью может быть затруднено. В этом случае стоит обратиться к врачу для консультации. Возможно, врач посоветует временно приостановить грудное вскармливание и предложит альтернативные способы питания, такие как насос или прикорм. Однако, решение всегда должно быть принято с учетом конкретных обстоятельств и рекомендаций врача.
Мой ребенок отказывается есть, если у него температура. Что мне делать?
Если ребенок отказывается есть из-за повышенной температуры, вам необходимо обратиться к врачу для консультации. Врач может рекомендовать принять меры по снижению температуры (например, дать антипиретик) и предложить альтернативные способы питания, такие как насос или прикорм
Важно помнить, что у ребенка может быть снижен аппетит из-за болезни, поэтому нельзя насильно заставлять его есть
Могу ли я продолжать кормить грудью ребенка, если у меня самой повышенная температура?
Если у вас самой повышенная температура, кормление грудью ребенка может быть затруднено. В этом случае стоит попросить помощи у родственников или использовать выраженное грудное молоко
Важно также соблюдать меры гигиены, чтобы не заразить ребенка. Не забывайте проконсультироваться с врачом, чтобы получить индивидуальные рекомендации и советы
Можно ли кормить грудью ребенка, если у него повышенная температура?
Да, можно. Грудное молоко содержит антитела и другие вещества, которые помогают укрепить иммунную систему ребенка и бороться с инфекцией
Кроме того, грудное вскармливание способствует увлажнению слизистых оболочек и предотвращает обезвоживание, что особенно важно при повышенной температуре. Однако, если ребенок отказывается от груди или не может сосать из-за сильного недомогания, необходимо обратиться к врачу
Какие еще преимущества имеет грудное вскармливание при повышенной температуре?
Грудное молоко содержит ферменты и антитела, которые помогают ребенку бороться с инфекцией. Кроме того, оно содержит витамины и минералы, которые помогают укрепить иммунную систему ребенка
Кроме того, грудное вскармливание способствует увлажнению слизистых оболочек и предотвращает обезвоживание, что особенно важно при повышенной температуре. Также, физический контакт между матерью и ребенком, который возникает во время кормления грудью, способствует укреплению связи между ними и снижению тревожности ребенка
В каких случаях можно кормить грудью при температуре, а когда лучше от этого отказаться
Если температура тела повышена незначительно (в пределах субфебрильных значений), то маме следует продолжать кормления. Объясняется это следующим образом:
- При лактостазе и ранней стадии мастита отсутствие естественного опорожнения молочной железы лишь усугубит состояние: грудь переполнится ещё больше и температура вырастет до более высокой отметки.
- Если мама подхватила вирусную инфекцию простудного характера, то она, конечно, уже успела передать микроорганизмы ребёнку (ведь их контакт очень тесный). И к моменту повышения температуры женский организм уже начал продуцировать защитные тела. В молоко они попадают в большом количестве, и малыш вполне может совсем не заболеть. Даже если произойдёт заражение, то младенец легче перенесёт болезнь.
- С лёгким пищевым отравлением женщине под силу справиться самостоятельно, все симптомы обычно исчезают в течение суток после очищения организма. При кормлении грудью, таким образом, малышу ничего не угрожает. Вместе с материнским молоком он опять-таки получит антитела, противостоящие кишечной инфекции.
- Такие факторы, как стресс, овуляция никак не влияют на качество грудного молока и не являются препятствием для кормления.
Для мамы резкая остановка грудного вскармливания может быть опасной: к основному заболеванию, которое вызвало подъём температуры, вполне может присоединиться мастит. Ручное или аппаратное сцеживание не опустошит грудь так хорошо, как ребёнок. К тому же, если женщина ощущает слабость, то сцеживаться несколько раз в сутки ей будет довольно тяжело, особенно в ночное время.
Небольшое повышение температуры — не повод отказываться от кормления грудью
Несмотря на то, что в большинстве случаев повышение температуры у мамы не представляет риска для здоровья ребёнка, существуют ситуации, когда кормление грудью необходимо временно прекратить. Речь идёт о серьёзных заболеваниях. Слишком ослабленное состояние женщины само по себе может вызвать исчезновение молока, ведь лактация связана с определёнными затратами энергии. В таких обстоятельствах главная задача — лечение, ведь малышу, прежде всего, нужна здоровая мама.
Сильную гипертемию обычно вызывает бактериальная инфекция (хотя при этом температура и не всегда бывает высокой). При этом больной назначаются антибиотики. И не всегда они совместимы с грудным вскармливанием (попадая в детский организм, лекарственные препараты могут вызвать дисбактериоз, аллергию и прочие осложнения). Кроме того, из-за инфекции токсичные вещества проникнут в детский организм и окажут своё пагубное влияние. Приведём перечень конкретных заболеваний преимущественно бактериального характера:
- Пневмония.
- Ангина.
- Гайморит.
- Цистит.
- Дизентерия.
- Эндометрит.
- Запущенный тромбофлебит (когда необходимо уже оперативное вмешательство).
- Тяжёлое кишечное отравление. Экстренные меры не могут облегчить состояние больной, температура растёт, добавляется озноб, неукротимая рвота, тахикардия. В таких ситуациях необходима срочная госпитализация женщины, что, конечно же, означает остановку грудного вскармливания.
- Гнойный мастит. Кормление грудью необходимо на время остановить, поскольку в полости молочной железы накапливается гной, который попадает в молоко. К тому же, такая патология часто предполагает оперативное вмешательство: женщине вскрывают грудь для удаления гнойного содержимого. В любом случае маме придётся употреблять сильные антибиотики, не совместимые с лактацией.
Существует ложное мнение, что из-за высокой температуры грудное молоко меняет свой вкус, консистенцию, сворачивается, становится кислым или горьким и пр. Врачи его полностью опровергают. Единственное препятствие для кормления в данной ситуации — это токсины и лекарственные препараты, попадающие в пищу младенца.
Если температура связана с бактериальной инфекцией, то маме назначаются антибиотики, часто несовместимые с грудным вскармливанием
Причины высокой температуры
Послеродовые проблемы
В случае повышения столбика термометра в первые дни после родов можно заподозрить развитие воспалительного процесса, связанного с осложнениями во время родовой деятельности: эндометрит, воспаление наложенных швов при эпизиотомии (разрезе промежности) или кесаревом сечении, а также расхождение швов. Нередко развивается послеродовой мастит, о нем мы поговорим чуть позже.
Обострение старых хронических заболеваний
Роды — испытание для организма матери, на фоне которого обостряются хронические болезни: пиелонефрит, тонзиллит, герпес. При грамотном лечении и своевременном обращении приостанавливать лактацию не потребуется.
Только лишь 4 хронически протекаемых заболевания могут быть прямым показанием для отказа от кормления грудью: ВИЧ, туберкулез в активной форме, сифилис, гепатит B и C, и то не всегда.
Поскольку мама близко контактирует со своим малышом, о здоровье нужно задумываться еще тогда, когда встает вопрос о планировании беременности. Хронические болезни подлечиваются, пересматривается образ жизни.
ОРВИ
Мамочки, как правило, реже обычного болеют ОРЗ, так как практически не бывают в общественных местах первое время. Однако посещение поликлиники, вынужденный проезд в общественном транспорте, переохлаждение или заболевшие домашние могут стать причиной развития ОРВИ у кормящей женщины.
Доктор без труда сможет поставить диагноз и назначить лечение, разрешенное при лактации. При температуре выше 38,5° C следует принимать безопасные жаропонижающие на основе парацетамола и ибупрофена: Панадол, Эффералган, Цефекон, Нурофен, Ибуфен и т. п. О других эффективных способах сбивания температуры можно прочитать здесь.
При вирусных инфекциях рекомендовано также обильное питье и постельный режим. Для стимуляции работы иммунной системы матери используют гомеопатические средства и фитопрепараты. В период лактации лучше отдавать предпочтение однокомпонентным препаратам, чем комбинированным, так как если даже на один из компонентов у ребенка возникнет аллергия, лекарство уже использовать нельзя.

Польза от кормления в случае, когда поднялась температура, очевидна. Вместе с молоком мама дает малышу лучшее лекарство в виде уже выработанных к вирусу антител, а также веществ-защитников, например, интерферона. У ребенка есть шансы не заболеть вообще, либо перенести инфекцию в легкой форме.
Использовать ли маску, приближаясь к ребенку? Вопрос спорный. Контакт матери и малыша на протяжении дня достаточно близкий, а одноразовая маска спасает только на 2, максимум на 4 часа, и надевать ее должен здоровый человек, а не больной. На ребенка надеть такое средство защиты невозможно, да и больной маме находиться в ней круглые сутки будет тяжело. Оптимальный вариант — масочный режим во время кормления, каждый раз надевая новую маску.
Воспалительный процесс бактериальной природы
Типичной ситуацией, когда развивается воспаление, является послеродовой мастит. Как правило, он возникает на фоне лактостаза или же инфекция попадает в грудь через трещины на сосках. Реже мастит развивается вследствие эндокринных заболеваний.
Послеродовой мастит — это заболевание молочной железы, вызванное бактериями (стафилококком, стрептококком и др.) и характеризующееся развитием воспалительного процесса на одной или обеих грудях. Мастит сопровождается болезненными уплотнениями в железе, повышением температуры, он может быть гнойным.
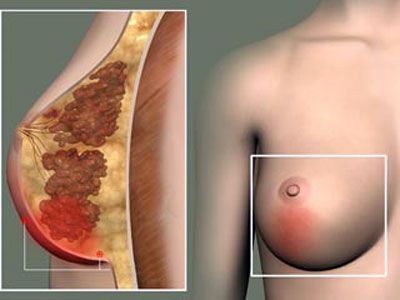
В большинстве случаев мастит служит показанием для приостановления лактации (но не всегда) и временного перехода на кормление ребенка смесью. Так, если мастит гнойный, велика вероятность попадания гноя, а с ним и стафилококковой инфекции в молоко (при лактостазе же, наоборот, кормление используется в качестве терапевтического лечения). Помимо этого, лечение мастита сопровождается приемом антибактериальных препаратов, а многие из них противопоказаны при грудном вскармливании.
В случае продолжения кормления малыша и одновременного применения антибиотика (есть такие, которые разрешены при ГВ) учитывайте тот факт, что данная группа лекарств убивает не только болезнетворные организмы, но и полезную микрофлору кишечника, которую придется восстанавливать. А поскольку антибиотики проникают в грудное молоко, пробиотические препараты необходимо будет пропить не только маме, но и грудничку.