Как проводится процедура УЗИ?
Провести обследование у детей можно до достижения ребенком 1 года, пока не зарос участок черепа, называемый родничком. В течение этого времени происходит быстрое развитие организма, в том числе и развитие головного мозга. Если были обнаружены нарушения, то исправить их легче всего именно на этом этапе, так как формирование клеток головного мозга в течение года после рождения ребенка достигает от 25% до 90%.
Процедура включает следующие аспекты:
- в область родничка наносится гель для УЗИ;
- происходит настройка аппарата под необходимые возрастные нормы;
- врач исследует мозг с помощью датчика, держа его под определенным углом для получения изображения.
После проведения обследования врач делает снимок головного мозга, получает цифровые данные и выписывает заключение. Однако полученная информация не является окончательным результатом. В дополнение ко всему требуется консультация у невропатолога. Нейросонография, стоимость которой зависит от типа клиники, дает лишь информацию для дальнейшего анализа
Кроме того, принимается во внимание наличие внешних признаков нарушений
Процедура УЗИ головного мозга у грудничка не является опасной для малыша. Главное, чтобы маленький пациент сохранял спокойствие и был накормлен заранее. На область родничка запрещается наносить какие-либо крема или мази, так как это затруднит работу датчика.
Проведение процедуры и нормы результатов
| Показатели | Норма | Метрические показатели | Размер, мм |
|---|---|---|---|
| мозговые структуры | симметричные | большая цистерна | 3-6 мм |
| извилины и борозды | четкие, хорошо просматриваются | передний рог бокового желудочка | 1-2 мм |
| межполушарная щель | следов жидкости не обнаружено | тело бокового желудочка | не более 4мм |
| желудочки | симметричны, однородны анэхогенны, без посторонних элементов | межполушарная щель | не более 2 мм |
| мозжечок | симметрия, трапецевидная форма | третий симметричный желудочек | не более 6 мм |
| сосудистые сплетения | однородные, гиперэхогенные | субарахноидальное пространство | не более 3 мм |
| патологические образования | не просматриваются |
Исследование длится 10-15 минут. Ребенок укладывается на кушетку или в кювет. Мама фиксирует головку малыша. Врач наносит на родничок гипоаллергенный гель для улучшения проводимости и прикладывает к нему датчик, параллельно смотря на монитор. Во время процедуры диагност изменяет положение и угол датчика, что дополняет информацию о строении мозга ребенка.
Что должно быть на мониторе при нормальном развитии ребенка:
- Визуализация извилин и борозд.
- Однородность мозговой ткани.
- Отсутствие новообразований.
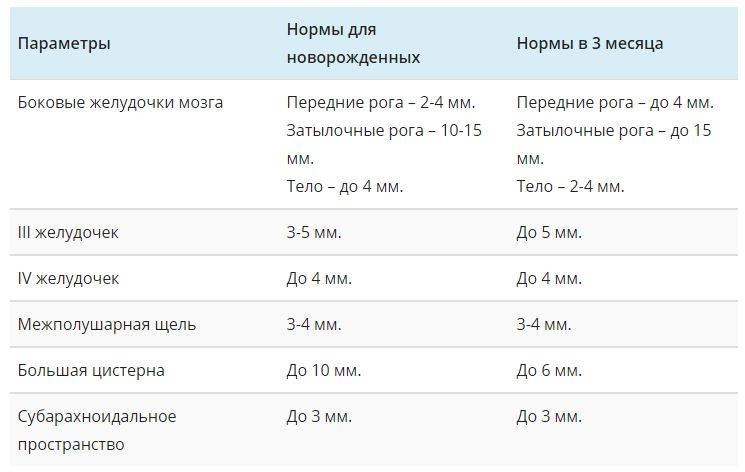
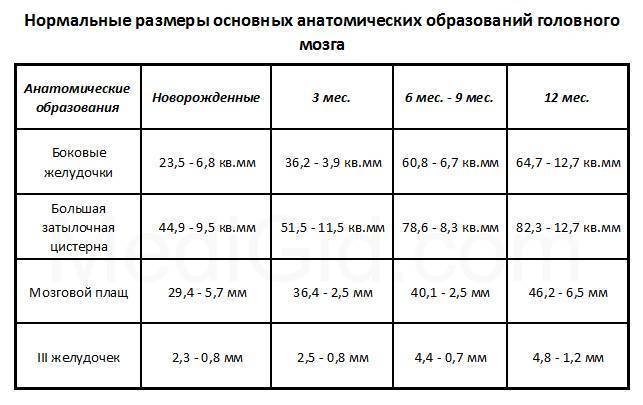
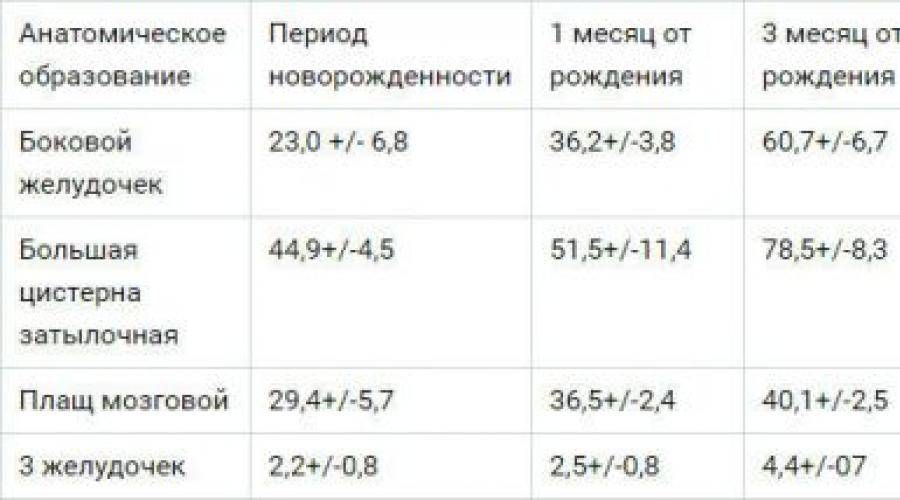
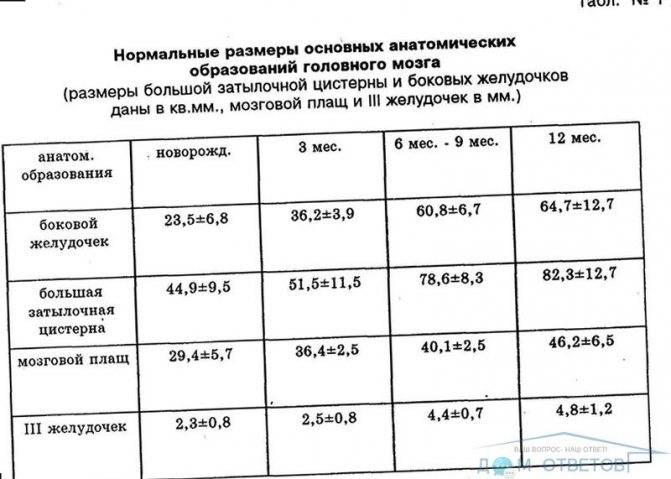
Нейросонография также исследует состояние желудочков, цистерн и пространств мозга, где циркулирует цереброспинальная жидкость. Расшифровка нормальных размеров:
- Боковые желудочки:
- новорожденные: переднее расширение – до 4 мм; затылочные рога – 12-15 мм;
- в 3 месяца норма та же.
- Третий желудочек:
- новорожденные: 3-5 мм;
- 3 месяца: до 5 мм.
- Четвертый желудочек:
- новорожденные: до 4 мм;
- 3 месяца: 4 мм.
- Полость прозрачной перегородки мозга:
- новорожденные: 3-4 мм;
- 3 месяца: до 4 мм.
- Мозго-мозжечковая цистерна:
- новорожденные: 10 мм;
- 3 месяца: до 6 мм.
- Пространство между мягкой и арахноидальной оболочками:
- новорожденные: 2-3 мм;
- 3 месяца: до 3 мм.
Как часто нужно проходить УЗИ во время беременности?
Стандартное количество процедур – 2-3, однако в некоторых случаях посещать кабинет диагностики пациентке приходится несколько раз в месяц. Это женщины, которые входят в группу риска в связи с высокой вероятностью развития аномалий у плода. К данной категории относятся люди:
- старше 35 лет;
- имеющие детей с врожденными патологиями;
- с отягощенной наследственностью;
- подвергавшиеся воздействию радиации, контактирующие с ядовитыми веществами;
- имеющие в анамнезе преждевременные роды, случаи мертворождения либо гибели плода в утробе, выкидыши.
Не стоит пугаться, если врач назначает дополнительное УЗИ – тщательный контроль за состоянием плода позволяет избежать врожденных патологий, заметить отклонения от нормы на ранних стадиях.
УЗИ мозга у взрослых
Поскольку у взрослых людей кости черепа прочно сращены между собой, транскраниальное УЗИ через родничок им провести уже не представляется возможным. Тем не менее, метод можно применить, если датчик расположить в области глазных яблок, височных костей и нижней части затылочной, где костная ткань наиболее тонка. Такое исследование называют эхоэнцефалографией. УЗИ успешно применяют для диагностики сосудистой патологии головы и шеи совместно с допплером — УЗДГ сосудов головы и шеи. УЗДГ позволяет уточнить характер изменений сосудов и кровотока при аномалиях развития сосудистого русла, компрессии артерий из вне, нарушении иннервации.
Сроки проведения УЗИ плода
На каких сроках (триместрах) беременности делают УЗИ — один из основных вопросов, интересующих будущих родителей.
Согласно приказу Министерства здравоохранения Российской Федерации №457 от 28 декабря 2000 года, в обязательное обследование беременных женщин наряду с проведением биохимического скрининга (анализ крови на содержание специфических белков) входит УЗИ, которое проводится на сроке 11-13 недель, а также 2 морфологических УЗИ во втором и третьем триместрах. Всего за период беременности проводится трехкратное скрининговое УЗ-обследование.
Плановые УЗИ плода по неделям беременности делают в следующие сроки:
- скрининг 1 триместра — в 11-13 недель;
- скрининг 2 триместра — в 20-24 недель;
- скрининг 3 триместра — в 32-34 недели.
Дополнительные (внеплановые) УЗ-исследования могут проводиться по рекомендации врача на любом сроке беременности. Это не должно пугать пациентку, поскольку УЗИ не оказывает вредной нагрузки на организм. Повторные процедуры могут назначаться для уточнения диагноза либо, при обнаружении той или иной патологии беременности, для принятия необходимых мер по улучшению состояния здоровья женщины и плода.
Первое УЗИ плода помогает установить точный срок беременности, получить данные о размере и количестве эмбрионов, услышать сердцебиение плода, оценить степень его развития, обнаружить возможные отклонения.
Частота сердечных сокращений, формирование носовой кости, толщина воротниковой области и копчико-теменной размер (КТР) — крайне важные параметры, по которым судят о формировании плода. Существенные отклонения от норм вкупе с соответствующими результатами лабораторных анализов будут указывать на наличие патологии беременности.
Важно! Расшифровкой скрининга должен заниматься профессионал. Только так вы можете быть уверены, что никакая патология беременности не осталась незамеченной
Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период.
На втором УЗИ при беременности врач-гинеколог проверяет, соответствуют ли размеры плода текущему этапу беременности. Оцениваются длина конечностей ребенка, размеры его головы, внутренних органов, объемы груди и живота и т.д
Не менее важно в этот период проследить, нормально ли развиваются внутренние органы, позвоночник, сердечно-сосудистая система
Также во время УЗИ-скрининга 2 триместра оценивается состояние стенок и шейки матки, придатков, расположение, толщина и структура плаценты, число сосудов в пуповине.
1
УЗИ плода
2
УЗИ плода
3
УЗИ плода
Третье УЗИ плода — ключевое. На этом этапе врач тщательно анализирует соответствие анатомического и функционального состояния плода нормам скрининга для данного периода беременности. Чрезвычайно важным является выявление поздних пороков развития.
Если результаты скрининга 3 триместра показывают некоторую задержку в развитии плода, пациентке назначается дополнительная диагностика (оценка кровотока в сосудах матки, эмбриона и пуповины). Также доктор анализирует состояния системы «матка-плацента-плод»
Пристальное внимание при этом уделяется плаценте — зоне ее прикрепления, степени зрелости и толщине
Определение пола ребенка при третьем плановом скрининге по точности достигает 90%.
Более подробную информацию о пренатальных скринингах вы можете прочитать здесь.
Внеплановые УЗИ при беременности проводятся, если:
- пациентка испытывает боли внизу живота;
- перенесла инфекционное заболевание;
- не ощущает шевеления плода после 20-й недели;
- имеет кровянистые и иные выделения;
- началась преждевременная родовая деятельность;
- появились схватки на сроке 36-40 недель;
- имеются другие осложнения беременности.
Понятие нормы и наиболее распространенные варианты патологии, выявляемые при нейросонографии
Понятие нормы при интерпретации результатов нейросонографии находится в непосредственной связи с нормой строения структур мозга в определенный возрастной период или срок беременности. Это обстоятельство дает возможность, с одной стороны, сравнения данных с установленными нормами при известном сроке беременности, а с другой — определения срока беременности по выявленным в ходе УЗИ показателям.
Оценке подлежат:
- борозды и извилины полушарий мозга;
- желудочковая система с сосудистыми сплетениями;
- мозолистое тело с полостями под ним;
- подкорковые структуры;
- мозжечок;
- ликворные цистерны;
- собственно мозговая ткань.
Рисунки: снимки и расположение структур мозга
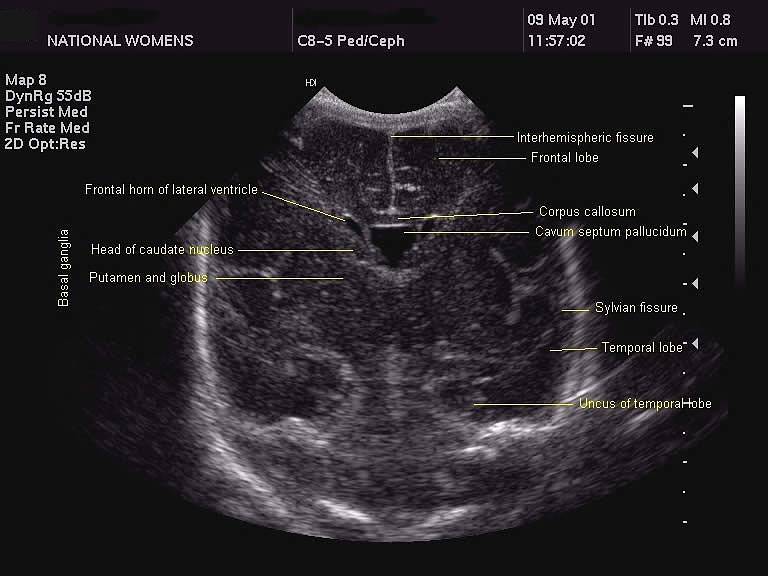
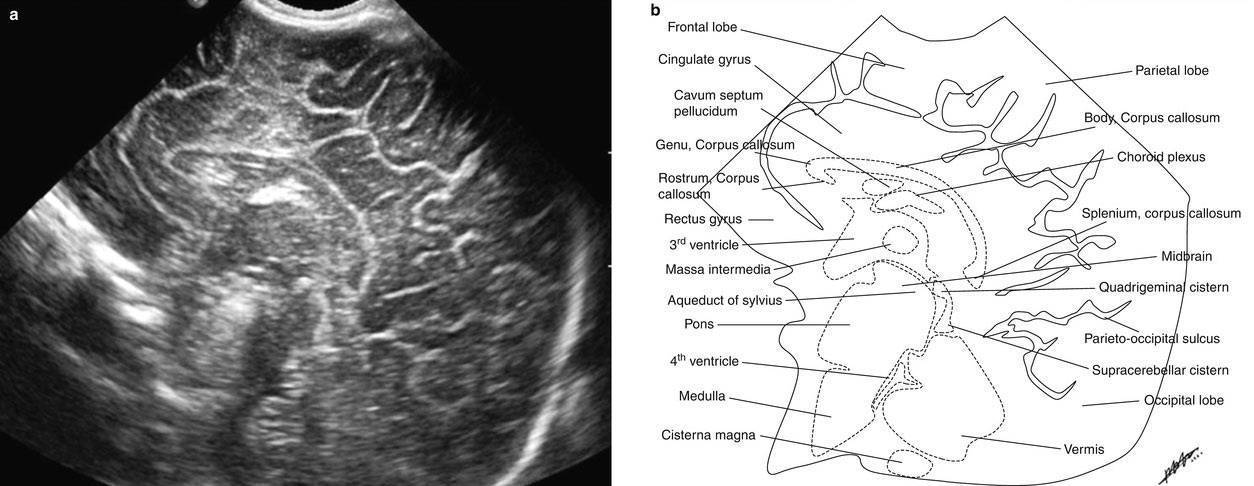
Борозды и извилины коры мозга отражают степень его зрелости. Извилины полушарий активно дифференцируются с 28 недели беременности и становятся видны при УЗИ спустя 2-6 недель после того, как сформируются в анатомические структуры. После рождения ребенка локализация и количество борозд и извилин в норме соответствуют строению мозга взрослого человека.
Желудочковая система представлена четырьмя сообщающимися полостями, заполненными спинномозговой жидкостью. Боковые желудочки по мере увеличения срока беременности суживаются, становясь щелевидными, каковыми и остаются в норме и у ребенка, и у взрослого. Допускается некоторая асимметрия желудочков в пределах двух миллиметров на уровне отверстия Монро, которая считается вариантом нормы.
Расширение полостей боковых мозговых желудочков говорит о гидроцефалии, и начинается оно с задних рогов. С уверенностью говорить об увеличении желудочков можно в том случае, если размер передних рогов в области отверстия Монро становится более пяти миллиметров.
Сосудистые сплетения находятся в желудочковой системе и вырабатывают ликвор. Их не должно быть в передних и задних рогах боковых полостей, обычно они ровные, гладкие и симметричные, однако не считается патологией и некоторая шероховатость со слабой асимметричностью сосудов. Чем больше срок беременности, тем меньше становятся сплетения относительно объема желудочка. Несомненная патология в виде кровоизлияний в желудочки проявляется асимметрией и очаговым увеличением плотности сплетений, которые сменяются появлением кистозной полости.
Из всех отделов мозга наиболее удален от большого родничка мозжечок, поэтому он хуже всего просматривается при нейросонографии. В норме он должен иметь два сформированных полушария и червь, расположенный между ними. Поперечник мозжечка пропорционален диаметру головы плода, поэтому этот показатель может служить для определения срока беременности.
Нейросонографическая оценка состояния мозговой паренхимы включает анализ коркового слоя, толщина которого в норме не должна быть более нескольких миллиметров. Белое вещество отличается большей эхогенностью, нежели кора
Особое внимание уделяется так называемой перивентрикулярной (вокруг боковых желудочков) зоне, которая должна быть симметричной с обеих сторон, с нечеткими краями. Появление асимметрии или увеличение плотности этой области может говорить о возможной лейкомаляции, которая влечет неврологические проблемы у малышей
Например:
- В случае нормы в заключении будет указано об отсутствии изменений со стороны паренхимы, желудочковой системы, оболочек мозга, а также о нормальных показателях мозгового кровотока;
- Гипоксические изменения довольно часто встречаются в заключениях нейросонографии, о них говорит увеличение эхогенности тканей вокруг желудочков и подкорковых структур;
- О возможной гидроцефалии скажет указание в заключении на излишек жидкости под оболочками и в других ликворных пространствах мозга, который нередко сочетается с расширением пространства между полушариями, увеличением объема желудочков;
- Указание на признаки незрелости мозга может говорить о наличии врожденных пороков развития органа, недоношенности, гипоксии и других внутриутробных проблемах;
- Кисты сосудистых сплетений — нередкая находка при УЗИ во время беременности и в первые месяцы жизни малыша. Они не считаются вариантом нормы, однако изолированно не представляют угрозы ни для развития, ни для жизни ребенка, исчезая самостоятельно;
- врожденные пороки развития могут указываться в заключении в виде диагноза (синдром Арнольда-Киари, агенезия мозолистого тела, аневризма вены Галена и т. д.), с которым нужно идти к неврологу за разъяснениями.
Когда необходимо проводить нейросонографию?
В качестве профилактической меры транскраниальная нейросонография проводится всем новорожденным детям однократно в возрасте одного-полутора месяцев даже при отсутствии клиники неврологической патологии. При необходимости ее можно повторять через каждые полтора-два месяца, обычно при наблюдении в динамике ее проводят в 3, 6, 9 месяцев и год
Особенно важной является нейросонография в следующих случаях:
- Состояние недоношенности;
- Низкий или чрезмерно большой вес новорожденного ребенка;
- Роды путем кесарева сечения;
- Низкая оценка по шкале Апгар;
- Необычная, неправильная форма головы грудничка или отклонение ее диаметра от нормальных для данного возраста показателей;
- Травмы ребенка, перенесенная гипоксия или асфиксия в родах;
- Сложные роды с применением акушерских пособий (вакуум-экстракция, выходные щипцы), стремительные или затяжные роды;
- Врожденные пороки развития со стороны других органов для исключения сопутствующих пороков нервной системы;
- Наличие неврологической симптоматики;
- Резус-конфликт, гемолитическая болезнь, желтуха у ребенка;
- Вероятное внутриутробное инфицирование плода;
- Заметное выбухание, пульсация родничков, которые могут говорить о повышении внутричерепного давления;
- Судорожный синдром.
Нейросонографию назначает невролог, если у малыша первых месяцев жизни замечены судорожные подергивания, мама жалуется на сильное срыгивание, беспокойство, долгий плач и плохой сон малыша. К полугоду могут стать заметными отставание в развитии, несоответствие размеров головки возрасту и другие симптомы, требующие дополнительной ультразвуковой диагностики.
Известно, что при сильном плаче и крике маленького ребенка большой родничок может сильно выбухать и пульсировать, что говорит о преходящем повышении внутричерепного давления на фоне натуживаний и крика малыша. Нередко мамы в таких ситуациях проявляют чрезмерную бдительность и сами решают, что ребенку нужна нейросонография. При каких-либо опасениях, которые могут быть не вполне обоснованными, в первую очередь следует обратиться к педиатру для объективной оценки поведения, анатомии головы и родничков грудничка. В случае необходимости врач сам направит маму с ребенком на нейросонографию.
Подбор схемы лечения
Коррекция минимальной мозговой дисфункции у детей требует комплексного подхода. Обычно для каждого ребенка составляется индивидуальная программа, которая учитывает особенности клинической картины и этиологию.
Терапия ММД ведется по нескольким направлениям:
Педагогические методы позволяют минимизировать последствия социальной и педагогической запущенности, способствуют адаптации ребенка в коллективе. Социальные педагоги ведут работу не только с ребенком, но и его родителями
Они советуют поощрять ребенка, акцентировать внимание на его успехах и достижениях, меньше употреблять слова «нельзя» и «нет», разговаривать с ребенком сдержанно, спокойно и мягко. Просмотр телевизора и игра на компьютере должны занимать не более 40—60 минут в день
Следует отдавать предпочтение таким играм и занятиям, в ходе в которых задействуется внимание и концентрация (пазлы, конструкторы, рисование и т.д.).
Психотерапевтические методы направлены на коррекцию задержки психического развития. Психолог и психотерапевт выбирает способы воздействия на своего маленького пациента исходя из его возраста. Если ребенок еще слишком мал, чтобы пойти с врачом на контакт, то работа ведется в основном с его родителями. Необходимо чтобы в семье был установлен положительный психологический микроклимат — от этого в большей степени зависит исход лечения.
Медикаментозное лечение назначается крайне редко. Прием препаратов позволяет купировать отдельные симптомы, например, снотворные препараты помогают нормализовать сон, седативные — успокоить излишне возбудимого малыша и т.д. В отдельных случаях могут быть рекомендованы к приему стимулирующие средства, транквилизаторы и антидепрессанты.
Физиотерапия позволяет улучшить функционирование нервной системы как центральной, так и периферической, а также максимально восстановить их работу. Наиболее эффективны при коррекции этого вида расстройства различные виды массажа, гидрокинезотерапия, комплекс лечебных упражнений. Полезны будут занятия такими видами спорта, как бег, езда на велосипеде или катание на лыжах, а также плавание. Во время спортивных занятий ребенок должен концентрироваться и проявлять ловкость, а это также положительно сказывается на процессе лечения ММД.
Специалисты в большинстве случаев дают положительные прогнозы для детей с ММД. Примерно 50% пациентов «перерастают» свое заболевание, при этом в подростковом и взрослом периоде жизни симптомы патологии исчезают полностью. Тем не менее, у ряда больных некоторые из проявлений заболевания остаются на всю жизнь.
Для людей с ММД характерна невнимательность и нетерпеливость, они испытывают затруднения в общении с окружающими людьми, нередко у них возникают проблемы в личной жизни и при попытках создать полноценную семью, сложно им обучаться профессиональным навыкам.
Что показывает нейросонография
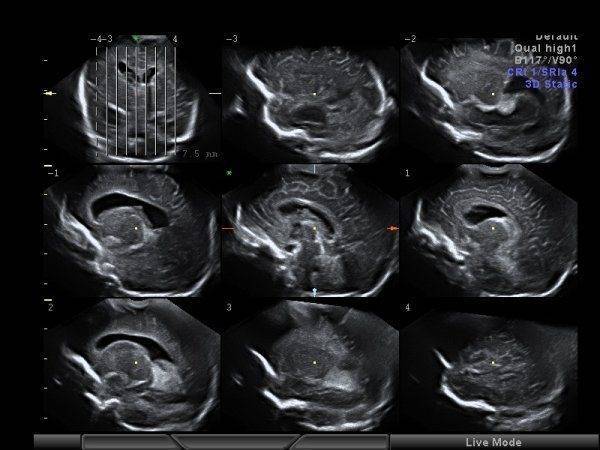 Результатом процедуры является эхографическое изображение, которое проецируется на экран монитора. Специалисты проверяют картинку на соответствие показателям, присущим абсолютно здоровому ребенку.
Результатом процедуры является эхографическое изображение, которое проецируется на экран монитора. Специалисты проверяют картинку на соответствие показателям, присущим абсолютно здоровому ребенку.
УЗИ мозга ребенка показывает:
- Размеры и очертания мозговых желудочков: изменение показателей этих структур — свидетельство кровоизлияний, гидроцефалии, рахита (все эти патологии могут привести к задержке развития и должны быть устранены на ранних этапах);
- Состояние кровеносных сосудов: изображение позволяет выявить врожденные аневризмы (выпячивание артериальных стенок);
- Наличие кровоизлияний в черепные полости и мозговое вещество (для недоношенных младенцев такой симптом типичен и требует наблюдения в дальнейшем);
- Присутствие врожденных мозговых аномалий;
- Наличие ишемии мозга — недостаточности кислородного питания: патология может привести к отмиранию (некрозу) нервных клеток и часто диагностируется у детей с врожденными патологиями органов дыхания;
- Наличие арахноидальных кист (пузырей, заполненных жидкостью): такие образования могут вызвать симптомы эпилепсии — дети с диагностированными кистами нуждаются в постоянном наблюдении;
- Признаки менингита — инфекционного воспаления мозговых оболочек.
Любые выявленные патологии не остаются без внимания врачей: по возможности назначается их быстрое и эффективное устранение.
Техника проведения и интерпретация результатов
Главное требование к ребенку – «просьба» 10-15 минут полежать спокойно. Если в возрасте года это можно выполнить проще, то в возрасте, к примеру, 3 месяца, малыш может сильно плакать. Но даже в этом случае УЗИ головного мозга можно сделать и «сквозь плач». Главное – это нанести немного геля на область родничка, то есть на «окно», сквозь которое будет проводиться обследование.
В то время как врач выполняет исследование, ему нужно обращать особое внимание на симметричность, и визуализировать некоторые структуры мягких тканей головы и головного мозга:
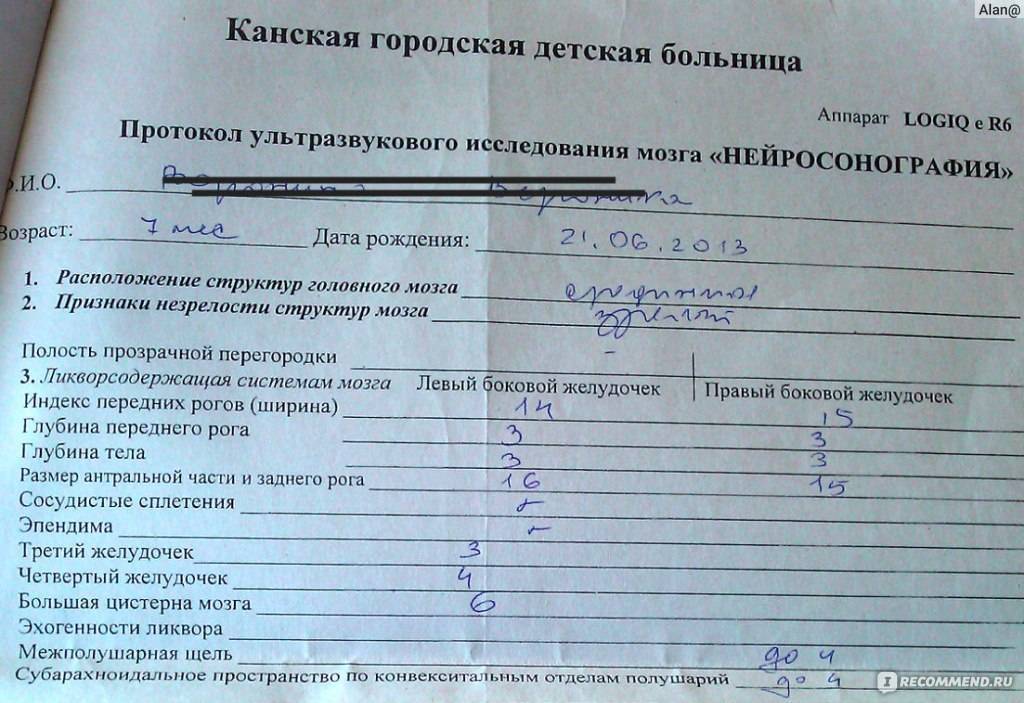
- оценить желудочки головного мозга, их размеры и форму. Расшифровка данных предполагает указание ширины боковых желудочков, их рогов, а также конфигурацию и размеры в миллиметрах. Нормы и отклонения от нее могут говорить о гидроцефалии и повышении внутричерепного давления;
- проводится оценка коры головного мозга. Нормы развития коры предусматривают четкую картину борозд и извилин, которые нужно оценить врачу УЗИ. Сквозь родничок делается «фотография», поскольку транскраниальная оценка коры может быть затруднена;
- визуализируют мозжечок, делают оценку его симметричности, локализации относительно большого затылочного отверстия;
- отыскивают сосудистые сплетения желудочков (пахионовы грануляции), их параметры. Зачем это делается? Чтобы оценить количество жидкости, которое находится в желудочках, а также способность грануляций к всасыванию цереброспинальной жидкости, или резорбции, а так же ищут элементы артериовенозного круга;
- особо тщательно детям младшего возраста нужно искать очаговые образования. Транскраниальная методика позволяет провести поиск крупных, контрастных образований в атипичных местах. Естественно, норма не предусматривает нахождение таких теней. В некоторых случаях, и достаточно часто, могут быть найдены кисты, например, или мозолистого тела. Данные о найденных очаговых образованиях могут быть представлены в сравнительной таблице. Расшифровка предполагает тщательное сравнение данных с левой и с правой стороны головы.
В случае обнаружения очаговых теней, кист, или чего-либо подобного, врач не только выполняет снимок, но и может записать видео.
Кроме того, нейросонография – это предварительный метод. Например, в том случае, если выявляется киста, или какое-нибудь отклонение от нормы, но стабильное и не изменяющее свои размеры, то назначается, например, МРТ, которая позволяет часто или уточнить, или опровергнуть диагноз. И дело здесь не в уровне образования и опыте врачей ультразвуковой диагностики: их обучение длится достаточно долго, и они не один и не два месяца учатся, чтобы отличать вариант нормы от патологических изменений. Просто МРТ и компьютерная томография являются более чувствительными и специфичными способами исследования.
Просто проведение МРТ детям может быть затруднено: ведь спокойно полежать нужно будет 20 и более минут, и для этой цели маленьким детям, которым исполнился, например, месяц, врачи вынуждены назначить медикаментозную седацию, или ввести в сон.
Следует заметить, что УЗИ, в отличие от МРТ, может проводиться хоть каждый месяц, а вот рентгеновская компьютерная томография причиняет лучевую нагрузку на организм. И норма радиационной нагрузки не позволяет проводить это исследование часто, а при беременности оно вообще противопоказано.
В заключение
Таким образом, такое исследование, как нейросогонрафия, является простым, безопасным и высокоинформативным. Его расшифровка несложна, исследование проводится быстро и безболезненно. Противопоказаний к такому методу, как транскраниальное ультразвуковое исследование, практически не существует. Даже в случае тяжелого состояния малыша, этот метод может быть выполнен быстро, и одновременно с манипуляциями реанимационной бригады, которая может выполнять свою работу.
Единственное, чего требует транскраниальная НСГ, так это качественного аппарата для ультразвуковой диагностики и специального датчика, который может стоить весьма дорого. Несмотря на эти особенности, средняя стоимость этого исследования практически нигде, даже в платных медицинских центрах, не превышает 1500 рублей.
Оцените эту статью:
4.25
Всего голосов: 124