Режим кормления грудничка
Ребенок от 2 до 6 месяцев находится исключительно на грудном вскармливании — или на искусственном, если таковы медицинские показания. Постепенно меняется объем и режим кормлений. Пищевое поведение малыша по месяцам выглядит следующим образом:
- 2 месяца: практикуем кормление «по требованию», то есть прикладываем малыша к груди так часто, как он сам об этом «просит». Кормления связаны не только с питанием, но и с желанием быть ближе к маме, получить эмоциональное утешение, поэтому не бойтесь «перекормить» ребенка. Прикладывания могут быть очень частыми — до 3 – 4 раз в час, «питательные» же кормления происходят через каждые 40 минут – 2,5 часа.
- 3 месяца: около 8 – 10 дневных и 2 – 4 ночных кормлений. Общее количество прикладываний несколько уменьшается, по-прежнему часть из них не связана только с питанием. Продолжительность самих кормлений также сокращается, а ночью перерывы между ними могут увеличиться.
- 4 месяца: количество кормлений ощутимо уменьшается. Основные «приемы пищи» связаны со сном: ребенок сосет перед тем, как уснуть, во время сна и при пробуждении. После 4 – 6 месяцев происходит ввод прикорма.
- 5 месяцев: 8 – 10 дневных кормлений и 2—3 ночных. Дети часто отвлекаются от груди, и накормить ребенка днем становится сложно. В 5 месяцев у многих деток начинают прорезываться первые зубки. Это может приводить к частому сосанию, ночным пробуждениям вне графика и даже к временному отказу от груди, если кормления вызывают болезненные ощущения в ротике.
- 6 месяцев: режим кормления корректируется — в первой половине дня малыш реже, чем раньше, прикладывается к груди, зато вечером прикладывания становятся частыми.
Развитие малыша к 4 месяцам
В 4 месяца главным для ребенка становится координация движений глаз и рук. Хватательный рефлекс постепенно ослабевает, движения рук становятся осознанными, приобретают смысл, особенно когда нужно до чего-нибудь дотянуться, хватательный рефлекс постепенно угасает. Именно собственные ручки (а иногда уже и ножки) становятся самыми любимыми игрушками для малыша.
Может появиться активное слюноотделение — так начинают прорезываться зубки. Не удивляйтесь, если произойдет это только через пару месяцев и больше.
Физическое развитие в 4 месяца:
- Самостоятельно или при помощи взрослого, придерживающего его за одну руку, переворачивается со спины на живот (а иногда и с живота на спину);
- Тянется за предметами, ощупывает их;
- Облизывает пальцы, сосет кулачок, с этой же целью пытается дотянуть до рта ножки;
- Ритмично дрыгает ножками и переносит на них вес;
- Исчезает гипертонус ног.
Психоэмоциональное развитие в 4 месяца:
- В общении отдает предпочтение маме, узнает ее, радуется при ее появлении, может капризничать, когда она ненадолго отходит;
- «Воркует» с родителями, когда у него хорошее настроение;
- Активно улыбается, смеется, визжит от восторга;
- Реагирует на звук своего имени;
- Долго может заниматься висящими над кроваткой игрушками;
- Появляется лепет и первые слоги — «ма», «ба», «па».
Обследование органов брюшной полости
Обследование органов брюшной полости посредством УЗИ осуществляется в детской поликлинике малышам имеющим возраст около одного месяца во время первоначального общего обследования. Во время исследования происходит изучение расположения, строения и размеров органов, а также наличие травматических повреждений, дополнительных образований и воспалительных процессов. Исходя из результатов УЗИ, есть возможность обнаружить поражение печени, мочевыводящих путей, а также поджелудочной железы и других сопутствующих им органов. Исключаются во время этого:
– врожденные аномалии развития;
– воспалительные заболевания (панкреатит, холецистит и гепатит);
– различные виды опухолей;
– желчнокаменная болезнь;
– паразитарные инвазии.
УЗИ селезенки производят в случае подозрения на недостатки развития органа (изменение формы, неправильное расположение, полное отсутствие, блуждающая селезенка), болезнях крови, воспалительных процессов, а также, в случае если имеются травмы живота, во время которых достаточно часто встречается повреждения и селезенки. Также во время данного исследования можно увидеть состояние внутриорганных и центральных сосудов, а также лимфатических узлов.
Подготовка к УЗИ органов брюшной полости
Чтобы исследование органов брюшной полости было проведено успешно, для этого необходима тщательная подготовка. УЗИ обязательно нужно делать натощак! Перед исследованием нельзя принимать лекарства, есть и пить. Это является главным условием для того, чтобы процедура была проведена успешно. В желудке малыша не должно быть газов, поскольку пищеварение могут исказить картину исследования и могут перекрывать отдельные элементы органов, которые исследуются. Пациентам в возрасте до одного года довольно сложно голодать из-за чего рекомендуется записываться для исследования на утро, когда ребенок еще не успел поесть.
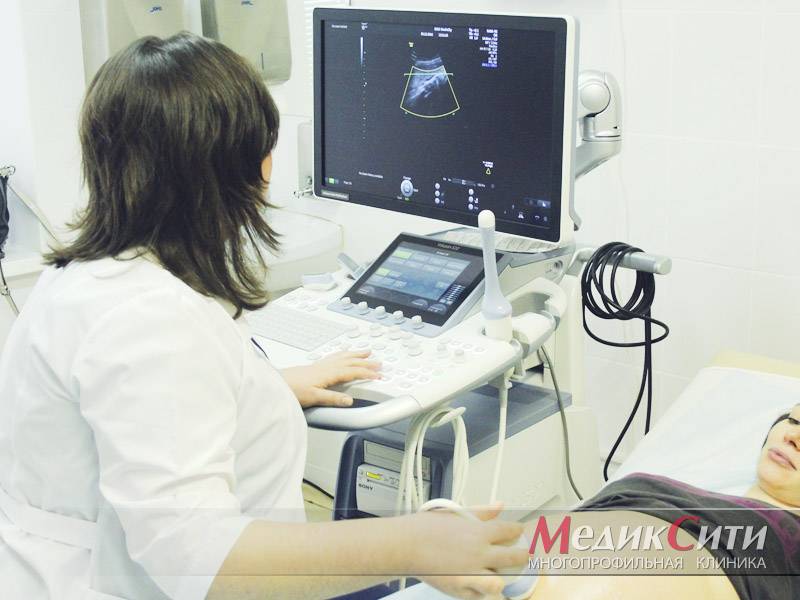
Проведение УЗИ исследования
Планируя визит к специалисту, проводящему диагностику с помощью ультразвука, детей удобно одевают. Одежда в верхней части живота должна легко приоткрываться. Во время манипуляции ребенок ложится на кушетку, врач наносит на датчик гель и медленно проводит им по животу маленького пациента.
Для получения четкого изображения на экране врач может попросить малыша повернуться поочередно на каждый бок, затаить дыхание. После манипуляции врач в течение нескольких минут составляет заключение и консультирует родителей.
На протяжении многих лет ультразвуковое исследование – эффективный метод, с помощью которого удается на ранней стадии распознать заболевания и вовремя начать их лечение.
Протокол УЗИ при беременности
Расшифровка ультразвуковой диагностики при беременности выявляет параметры развития плода в утробе матери на разных сроках. Показатели УЗИ по неделям беременности включают в себя следующие данные:
- HC – окружность головы ребенка;
- FL – длина кости бедра;
- BPD – размер между висками (бипариетальный диаметр);
- СRL – длина эмбриона от темени до копчика (этот параметр дает возможность определить по УЗИ срок беременности).
При расшифровке УЗИ по неделям беременности можно выявить следующие пороки развития плода:
- грыжа спинного мозга, которая угрожает нормальному развитию спинного и головного мозга;
- порок сердца;
- скопление спинномозговой жидкости в черепе;
- отсутствие головного мозга (этот порок может привести к прекращению беременности);
- сращивание двенадцатиперстной кишки;
- задержка умственного развития ребенка (Синдром Дауна).
1
Снимок плода на 11 неделе
2
Снимок плода на 27 неделе
3
Снимок плода на 28 неделе
Сроки проведения УЗИ плода
На каких сроках (триместрах) беременности делают УЗИ — один из основных вопросов, интересующих будущих родителей.
Согласно приказу Министерства здравоохранения Российской Федерации №457 от 28 декабря 2000 года, в обязательное обследование беременных женщин наряду с проведением биохимического скрининга (анализ крови на содержание специфических белков) входит УЗИ, которое проводится на сроке 11-13 недель, а также 2 морфологических УЗИ во втором и третьем триместрах. Всего за период беременности проводится трехкратное скрининговое УЗ-обследование.
Плановые УЗИ плода по неделям беременности делают в следующие сроки:
- скрининг 1 триместра — в 11-13 недель;
- скрининг 2 триместра — в 20-24 недель;
- скрининг 3 триместра — в 32-34 недели.
Дополнительные (внеплановые) УЗ-исследования могут проводиться по рекомендации врача на любом сроке беременности. Это не должно пугать пациентку, поскольку УЗИ не оказывает вредной нагрузки на организм. Повторные процедуры могут назначаться для уточнения диагноза либо, при обнаружении той или иной патологии беременности, для принятия необходимых мер по улучшению состояния здоровья женщины и плода.
Первое УЗИ плода помогает установить точный срок беременности, получить данные о размере и количестве эмбрионов, услышать сердцебиение плода, оценить степень его развития, обнаружить возможные отклонения.
Частота сердечных сокращений, формирование носовой кости, толщина воротниковой области и копчико-теменной размер (КТР) — крайне важные параметры, по которым судят о формировании плода. Существенные отклонения от норм вкупе с соответствующими результатами лабораторных анализов будут указывать на наличие патологии беременности.
Важно! Расшифровкой скрининга должен заниматься профессионал. Только так вы можете быть уверены, что никакая патология беременности не осталась незамеченной
Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период.
На втором УЗИ при беременности врач-гинеколог проверяет, соответствуют ли размеры плода текущему этапу беременности. Оцениваются длина конечностей ребенка, размеры его головы, внутренних органов, объемы груди и живота и т.д
Не менее важно в этот период проследить, нормально ли развиваются внутренние органы, позвоночник, сердечно-сосудистая система
Также во время УЗИ-скрининга 2 триместра оценивается состояние стенок и шейки матки, придатков, расположение, толщина и структура плаценты, число сосудов в пуповине.

1
УЗИ плода

2
УЗИ плода
3
УЗИ плода
Третье УЗИ плода — ключевое. На этом этапе врач тщательно анализирует соответствие анатомического и функционального состояния плода нормам скрининга для данного периода беременности. Чрезвычайно важным является выявление поздних пороков развития.
Если результаты скрининга 3 триместра показывают некоторую задержку в развитии плода, пациентке назначается дополнительная диагностика (оценка кровотока в сосудах матки, эмбриона и пуповины). Также доктор анализирует состояния системы «матка-плацента-плод»
Пристальное внимание при этом уделяется плаценте — зоне ее прикрепления, степени зрелости и толщине
Определение пола ребенка при третьем плановом скрининге по точности достигает 90%.
Более подробную информацию о пренатальных скринингах вы можете прочитать здесь.
Внеплановые УЗИ при беременности проводятся, если:
- пациентка испытывает боли внизу живота;
- перенесла инфекционное заболевание;
- не ощущает шевеления плода после 20-й недели;
- имеет кровянистые и иные выделения;
- началась преждевременная родовая деятельность;
- появились схватки на сроке 36-40 недель;
- имеются другие осложнения беременности.
Основные правила сбора мочи для анализов
Сбор биоматериала происходит утром, после пробуждения, натощак.
С грудничком всё просто: после необходимых приготовлений и подмывания прикрепить мочесборник и немного подождать, пока младенец помочится.
А детишки постарше должны, вооружившись контейнером, отправиться в туалет.
Первую небольшую порцию мочи рекомендуется слить в унитаз, а через одну-две секунды, не прерывая мочеиспускания, подставить тару.
Контейнер не должен касаться кожи. Сразу же после сбора урины баночку нужно плотно закрыть.
Правильно собрать биоматериал недостаточно. Нужно ещё вовремя доставить его в лабораторию. Мочу рекомендуется привезти сразу же, ведь через полтора-два часа её свойства начнут изменяться. И в этот короткий промежуток времени нужно следить, чтобы контейнер не нагревался: высокая температура также может повлиять на результат анализа.
Моча ребенка, который находится на грудном вскармливании, практически не имеет ни запаха, ни цвета. После введения прикорма она приобретает характерный цвет и запах.
Подготовка к УЗИ — что взять с собой?
 Никакая особая подготовка перед УЗИ-процедурой не нужна. Подготовительный этап заключается в смазывании кожи пациента специальным гелем, облегчающий скольжение датчика. Исключение составляет УЗИ брюшной полости: за 2–3 суток до исследования следует убрать из меню газообразующую пищу — бобы, цельное молоко, газировку, фрукты, сладости. Если малыш склонен к метеоризму, несколько дней следует принимать ферменты для уменьшения газообразования.
Никакая особая подготовка перед УЗИ-процедурой не нужна. Подготовительный этап заключается в смазывании кожи пациента специальным гелем, облегчающий скольжение датчика. Исключение составляет УЗИ брюшной полости: за 2–3 суток до исследования следует убрать из меню газообразующую пищу — бобы, цельное молоко, газировку, фрукты, сладости. Если малыш склонен к метеоризму, несколько дней следует принимать ферменты для уменьшения газообразования.
УЗИ грудным детям проводится в специальном кабинете поликлиники. Направляясь на процедуру, брать с собой ничего не нужно. Результаты исследования выдаются сразу после окончания исследования. Результаты УЗИ не всегда бывают на 100% информативны: для уточнения диагноза могут быть назначены другие анализы и процедуры.
Делать ли прививки ребенку
Делать или не делать прививки, каждый родитель решает сам. Если вы считаете, что они необходимы, то можно опираться на Национальный прививочный календарь.
Согласно ему, от 2 месяцев до полугода вам надо будет привить малыша от следующих болезней:
- 2 месяца — вакцинация от пневмококка;
- 3 месяца — первая вакцинация против дифтерии, коклюша, столбняка, полиомиелита, вторая вакцинация против гепатита B;
- 4,5 месяца — вторая вакцинация против коклюша, дифтерии, столбняка и полиомиелита; вторая вакцинация от пневмококка;
- 6 месяцев — третья вакцинация против коклюша, дифтерии, столбняка, полиомиелита и третья вакцинация против гепатита B.
Не забудьте познакомиться с нашими советами, как сохранить здоровье ребенка, — вы найдете их в этом материале.
Крепкого здоровья вашему малышу!
Список использованной литературы
- Мак-Кенна Джеймс Дж. Спим с ребенком. Руководство для родителей. Москва: Издательство «СветЛо», 2016. – 152 с.
- Хогг Трейси, Блау Мелинда. Чего хочет ваш малыш? Москва: Издательство «Альпина нон-фикшн», 2015. – 350 с.
- Гонсалес Карлос. Подарок на всю жизнь. Руководство по грудному вскармливанию. Москва: Издательство «Ресурс», 2014. – 392 с.
- Комаровский Е. О. Здоровье ребенка и здравый смысл его родственников. Екатеринбург: Издательство «У-Фактория», 2008. – 608 с.
- Бутрий С. А. Здоровье ребенка. Современный подход. Как научиться справляться с болезнями и собственной паникой. Москва: Издательство «Эскимо», 2018. – 240 с.
Осмотр малыша врачами в первый месяц жизни
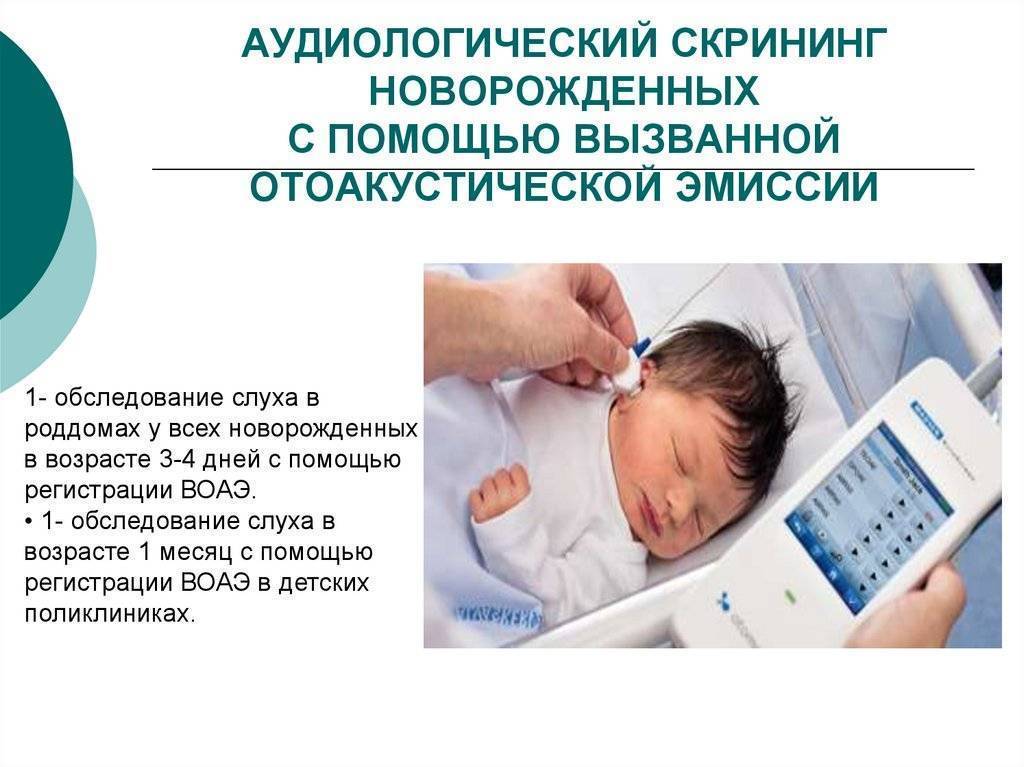
Первый медосмотр новорожденный проходит непосредственно после появления на свет в роддоме у врача, который называется неонатолог, он оценивает общее состояние ребенка и показатели по шкале Апгар. В течение 4-5 последующих суток, пока мама и малыш находятся в роддоме, неонатолог посещает грудничка ежедневно, проводя осмотр и наблюдая за состоянием новорожденного.
По возвращении женщины с младенцем домой, на протяжении первого месяца жизни их регулярно посещают врач-педиатр и патронажная сестра из детского медицинского учреждения. Врач визуально осматривает ребенка, проверяет его рефлексы, ощупывает родничок, дает матери необходимые советы и делает замеры окружности головы и грудной клетки.
Новый порядок осмотра несовершеннолетних в 2019 году регулируется Приказом Минздрава России от 10.08.2017 N 514н «О Порядке проведения профилактических медицинских осмотров несовершеннолетних». Согласно которому, в поликлинике в 1 месяц вам предстоит осмотр педиатра, а также:
- Невролога
- Детского хирурга
- Офтальмолога
- Детского стоматолога.
Педиатр при осмотре грудного ребенка выполняет следующие действия: взвешивание; измерение роста; оценка физического и нервно-психического развития.
Офтальмолог выявляет врожденные и воспалительные заболевания глаза и слезных путей. Чаще всего встречается врожденный дакриоцистит ( нарушение проходимости носослезного протока и воспаление слезного мешочка) и конъюнктивит. Если нужно — назначает лечение. Окулист выявляет также изменения на глазном дне, что тоже отражает состояние центральной нервной системы ребенка
На это обязательно обратит внимание невролог.
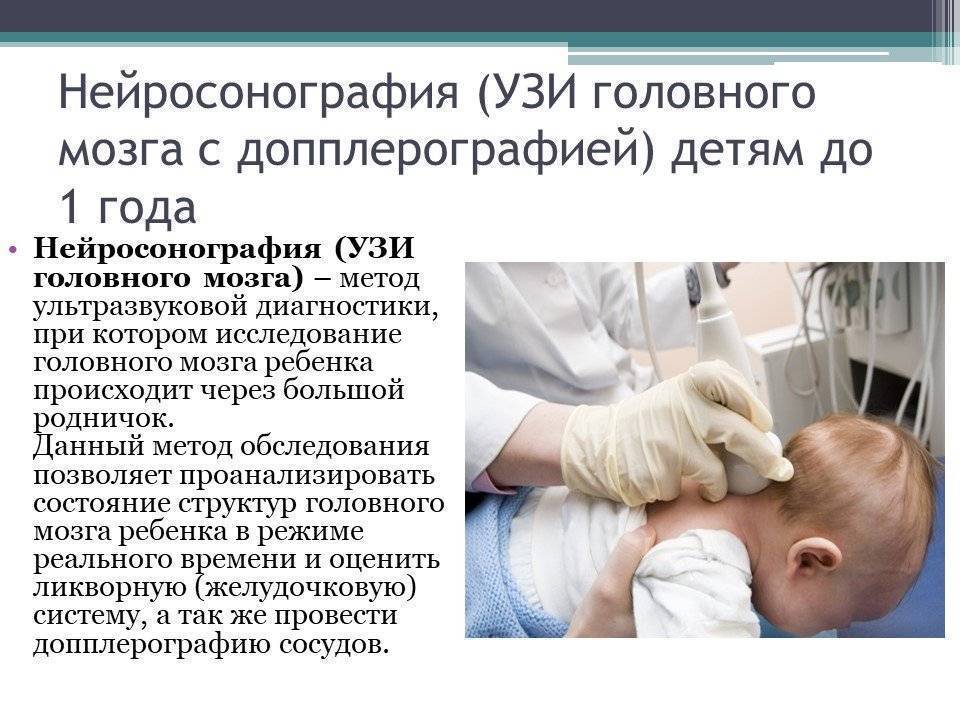
Невролог осмотрит ребенка, проверит рефлексы, измерит окружность головы и груди, оценит результаты УЗИ головки и осмотра глазного дна и, если нужно назначит лечение вашему ребенку.
Хирург проверит нет ли у ребенка грыж, а у мальчиков осмотрит наружные половые органы. Даст свои рекомендации.
Стоматолог включен в осмотры с целью ранней диагностики стоматологических заболеваний у детей, своевременного лечения и предотвращения осложнений
Детский стоматолог оценит состояние полости рта, даст маме необходимые рекомендации по ее уходу и осмотрит уздечку языка, отвечающую за будущую речь ребенка.
Кроме того, малышу дадут направление на:
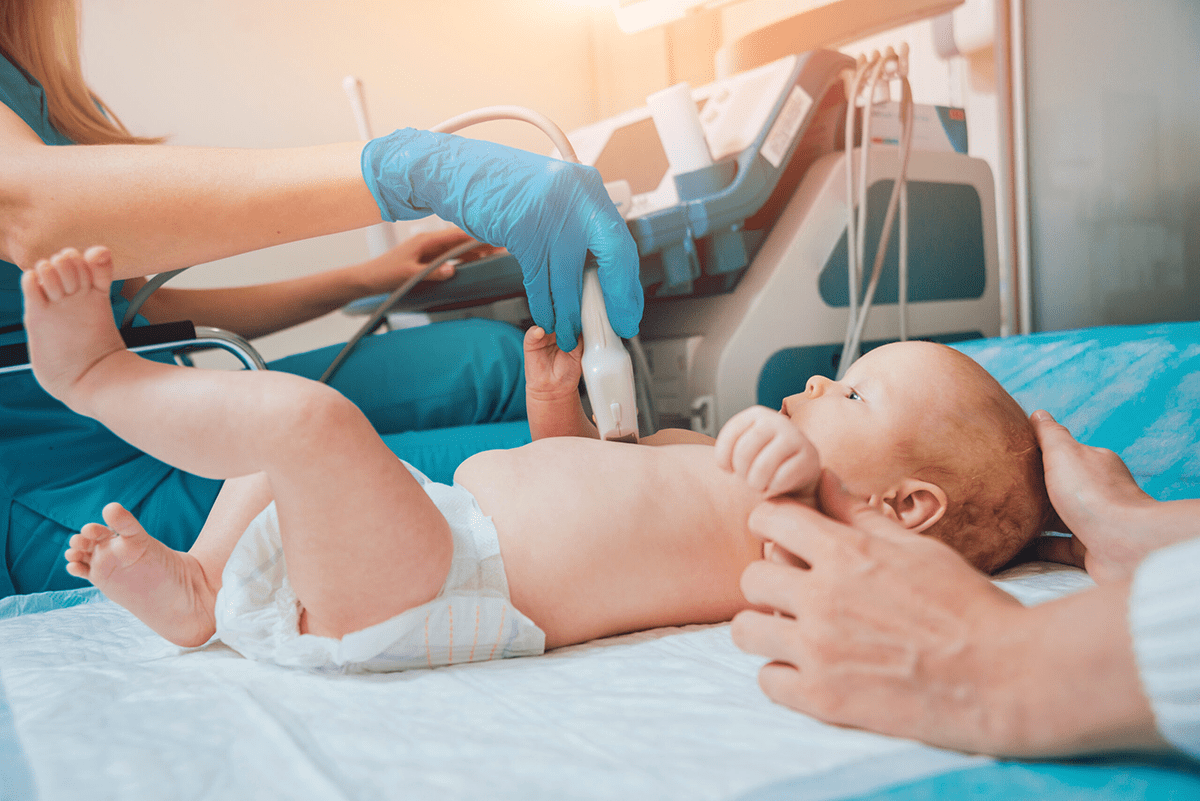
- Ультразвуковое исследование органов брюшной полости (комплексное)
- Ультразвуковое исследование почек
- Ультразвуковое исследование тазобедренных суставов
- Эхокардиография
- Нейросонография
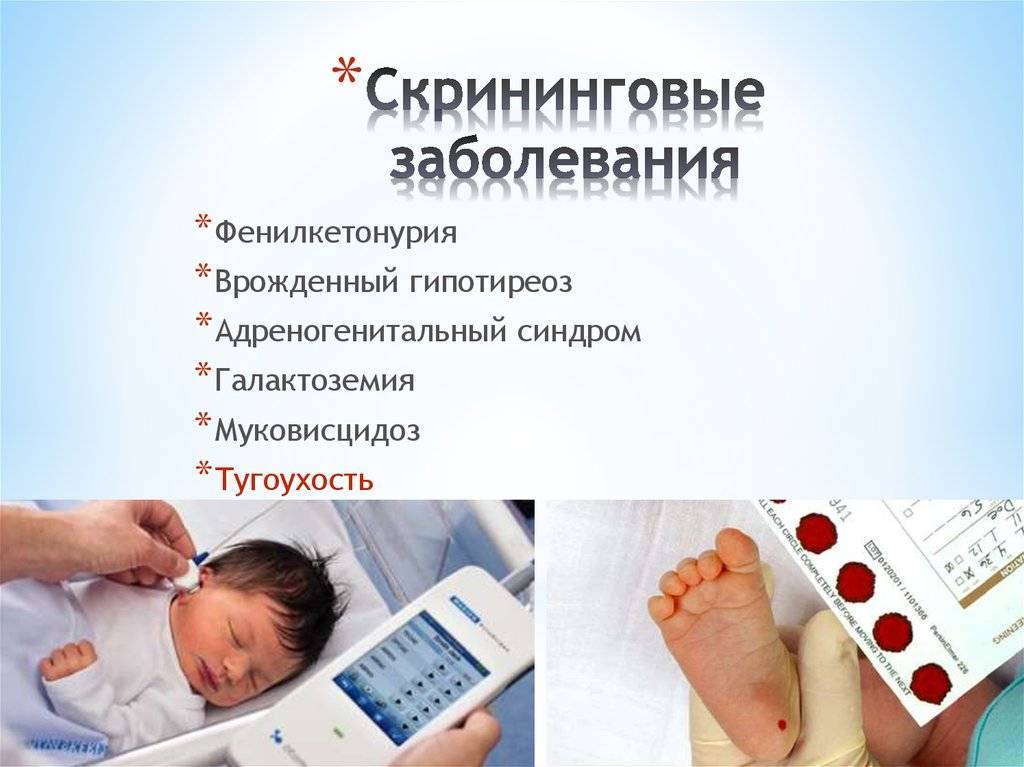
- Аудиологический скрининг проводится в 1 месяц, если не был сделан ранее.
Кстати, уже с 2020 года в России станут обязательными еще две прививки.
Дополнительная (специальная) диагностика у новорожденных
- Необходимость проведения, при исследовании брюшной полости, дополнительного УЗИ почек грудным детям устанавливает врач. Эту процедуру, при показаниях, можно проводить до достижения малышом возраста в один месяц жизни. У новорожденных встречается врожденный гидронефроз одной из почек различной степени тяжести. Он требует, как правило, хирургического лечения. Отдельно от брюшной полости назначается скрининг желудка малышу в 1-й или 2-й месяц жизни при постоянных сильных срыгиваниях и снижении веса, для исключения врожденного пилоростеноза. Такая патология исправляется немедленным хирургическим вмешательством.
- Скрининговое УЗИ сердца является одной из важнейших методик исследования, которое в течение 1 года жизни показано каждому ребенку. При необходимости, оно может быть назначено новорожденному. Данный вид обследования дает самую достоверную информацию о состоянии клапанов и сосудов, изменении в оболочках сердца, наличии пороков и аномалий развития.
- Скрининговое УЗИ шейного отдела позвоночника назначают ребенку до 3-х месяцев, если есть подозрения на родовую травму, при мышечной кривошее. У новорожденного шейные позвонки еще не окостенели и имеют хрящевую структуру. При своевременном лечении возможно сведение негативных последствий к минимуму.
- УЗИ скрининг мошонки у мальчиков или органов малого таза у девочек проводится, при необходимости, в любом возрасте. Малышам мужского пола процедура назначается при отсутствии яичка в мошонке, при возникновении водянки яичек, с целью принятия решения о необходимости оперативного вмешательства. Девочкам УЗИ делается при генетической патологии, а также для обнаружения врожденного отсутствия матки и яичников.
- Не является скрининговым УЗИ обследование вилочковой железы, однако, может назначаться младенцам до года при сильном диатезе, выраженном дисбактериозе и других нарушениях иммунной системы.
Какое еще УЗИ малышам 1 года жизни понадобится, определят во время обследования соответствующие специалисты.
Как проводится УЗИ скрининг
Во время первого УЗИ скрининга при беременности осуществляется сканирование плода и околоплодных образований, стенок и придатков матки (маточных труб и яичников). В 1 триместре беременности УЗИ осуществляется как трансвагинальным методом, когда датчик вводится во влагалище, так и трансабдоминальным через переднюю брюшную стенку.
Исследование обычно начинается с определения копчико-теменного размера плода, который должен находиться в пределах от 45 до 84 мм. Далее измеряется размер головы, ее бипариетальный диаметр, симметричность полушарий головного мозга. Также доктор проверяет наличие и размеры носовой кости у будущего младенца, измеряет лицевой угол, осматривает глазницы, размеры верхней челюстной кости, мочевого пузыря, место нахождения желудка, сердца и других органов. Далее необходимо посмотреть длинные трубчатые кости, оценить их количество и визуально сопоставить длину правой и левой ног.
Толщина воротникового пространства — еще один важный параметр, коррелирующий с хромосомными заболеваниями. Для определения этого показателя доктор, используя масштабирование, увеличивает область шеи, измеряет наибольшую толщину скопления жидкости по задней поверхности шеи под кожей. Во время проведения измерений головка ребенка должна находиться в нейтральном положении. Если она будет слишком запрокинута назад, можно получить завышенные показатели, а если подбородок сильно прижат к груди, наоборот, заниженные. Для того чтобы получить точные результаты, доктор может предложить подождать, пока ребенок сам расположится правильно, либо поспособствовать его движению посредством легких надавливаний на брюшную полость матери.
Посещение хирурга
Хирург может определить такие патологические изменения:
- фимоз – эта патология проявляется сужением крайней плоти у мальчиков;
- паховую или пупочную грыжу, которые появляются в результате различных дефектов в развитии;
- крипторхизм, при котором яички не опускаются после рождения в мошонку;
- гемангиомы – сосудистые опухоли на поверхности кожи, которые относятся к доброкачественным.
Если патологии обнаружены вовремя, лечение их проводится своевременно. Это позволяет предупредить развитие последствий и осложнений. Чем старше становится ребенок, тем сложнее лечить патологические процессы.
Зачем проводят обследование?
Первый скрининг включает в себя осмотр педиатром, неврологом, хирургом и ортопедом. Эти специалисты оценивают, как идет развитие малыша. Кроху обязательно взвешивают, чтобы оценить прибавку в массе. С мамой беседуют о грудном вскармливании и рассказывают ей о предстоящих профилактических прививках. По рекомендации Министерства здравоохранения России в первый скрининг для новорожденных включают и УЗИ.

Ультразвуковое исследование – не прихоть чиновников, не дань моде и не банальная врачебная «перестраховка». Диагностика призвана оценить состояние тазобедренных суставов (врожденного или приобретенного вывиха, подвывиха, дисплазии). Оценивается состояние головного мозга посредством проведения УЗИ головного мозга (нейросонографии). Проводится органов брюшной полости (печени, селезенки, и мочевого пузыря, желудка, пищевода и части кишечника, а также крупных кровеносных сосудов в брюшной полости).

Что включает в себя скрининг I триместра
В течение всего периода вынашивания малыша рекомендуется пройти 3 полных диагностических обследования, каждый из которых проводится в определенные сроки и для разных целей. Скрининг 1 триместра включает в себя УЗИ и биохимический анализ крови, взятый из вены.
УЗИ. Данный способ позволит определить точный срок развития малыша, оценить его телосложение, работу и симметричность расположения некоторых органов, а также количество околоплодных вод, состояние плаценты, матки матери.
Биохимический анализ крови. Позволяет определить уровень гормонов b-ХГЧ и PAPP-A. Превышение или недостаток первого гормона может говорить как о многоплодной беременности, так и о наличии серьезных патологий или пороках развития. PAPP-A вне пределов нормы указывает на хромосомные сбои, гибель плода, неправильное развитие, дефицит массы тела и другие нарушения. Учитывая все факторы в совокупности, можно избежать серьезных осложнений во втором и третьем триместрах. Одним из таких осложнений является преэклампсия и эклампсия — опасное состояние, которое развивается у 5-8 женщин из 100, угрожающее жизни не только малыша, но и матери.
Полученные в результате всех манипуляций данные помещаются в специальную программу ASTRAIA или PRISCA. Данные программные обеспечения обрабатывают информацию и с высокой точностью вычисляют вероятность наличие у малыша врожденных патологий, таких как синдромы Дауна, Эдвардса, Патау; дефект нервной трубки плода и другие.
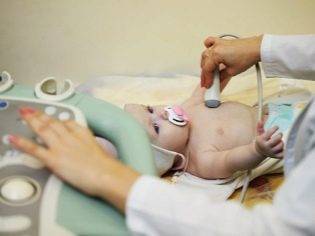
Что позволяет выявить УЗИ тазобедренных суставов у новорожденных
Данный метод диагностики позволяет выявить широкий спектр отклонений. С его помощью детально изучаются форма и структура суставов, определяются врожденные или приобретенные патологии. Врач может оценить состояние суставных хрящей, качество суставной жидкости, обнаружить сужение суставных щелей.
Качественное УЗИ тазобедренных суставов у новорожденных позволит выявить дисплазию тазобедренного сустава, наличие воспалительных процессов или заболеваний ревматического характера. Метод абсолютно безвреден и позволяет наблюдать за состоянием малыша в динамике.
Первое обследование рекомендуется пройти в один месяц. При необходимости его могут назначать еще несколько раз до достижения ребенком 6-месячного возраста.
В каких случаях требуется внеплановое посещение врача
Иногда возникает необходимость внепланового посещения доктора. Если ребенок не достиг месяца, можно обратиться на консультацию к педиатру внепланово в таких случаях:
если нет прибавки в массе тела;
если масса тела набирается очень медленно либо вес вообще не увеличивается. Причиной такой проблемы может быть отсутствие правильного кормления. Например, у кормящей мамы слишком мало грудного молока, ребенок не может правильно захватывать сосок, ему очень сложно сосать. Также недобор веса может быть спровоцировать различными заболеваниями пищеварительной системы, лактазной недостаточностью, скрытыми инфекционными процессами или аномалиями развития;
у младенца появилась рвота либо срыгивания очень обильные, вытекает практически все съеденное молоко
Особенно важно обратиться к доктору, если сильное срыгивание или частая рвота сопровождаются недобором массы тела. Это первые признаки аномалий развития желудочно-кишечного тракта;
если через две недели после появления малыша на свет у него отсутствует заживление пупочной ранки
Причиной такого состояния может быть отсутствие ухода за ней, проникновение внутрь болезнетворных микроорганизмов;
при наличии физиологической желтушки более двух недель. Педиатр должен обязательно осмотреть ребенка, может понадобиться дополнительное лабораторное исследование биохимических показателей крови, чтобы определить уровень билирубина и составить наиболее правильную схему терапии;
при наличии гипертермии – показатели температуры превышают 37,5 градусов. Если родители после измерения температуры тела ребенку видят, что показатели превышают указанную отметку, необходимо вызывать скорую помощь или самостоятельно поехать за помощью в медицинское учреждение;
если в каловых массах появляются кровяные прожилки, капли или сгустки. Это может свидетельствовать о развитии опасных болезней, в том числе и непроходимость кишечного тракта. Обращение к доктору должно быть незамедлительным.
Благодаря своевременному посещению педиатра можно не допустить развитие различных патологических процессов и при необходимости начать своевременное лечение малыша.