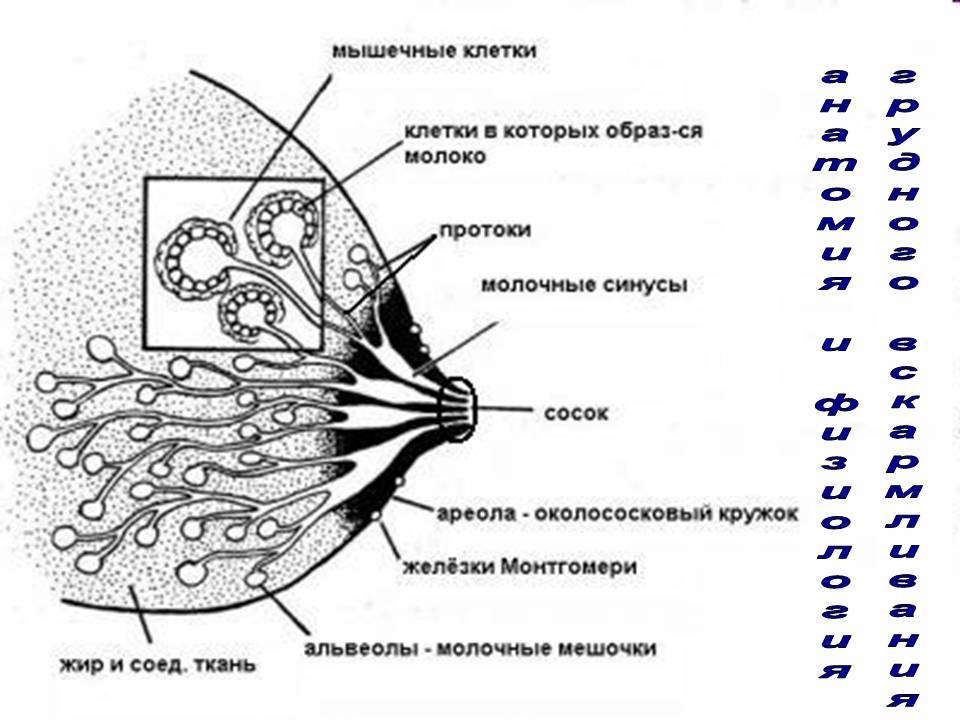
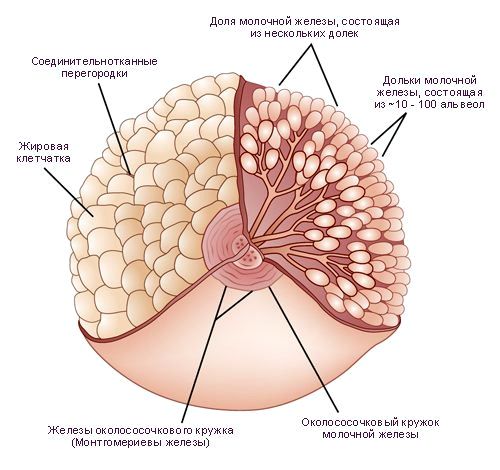
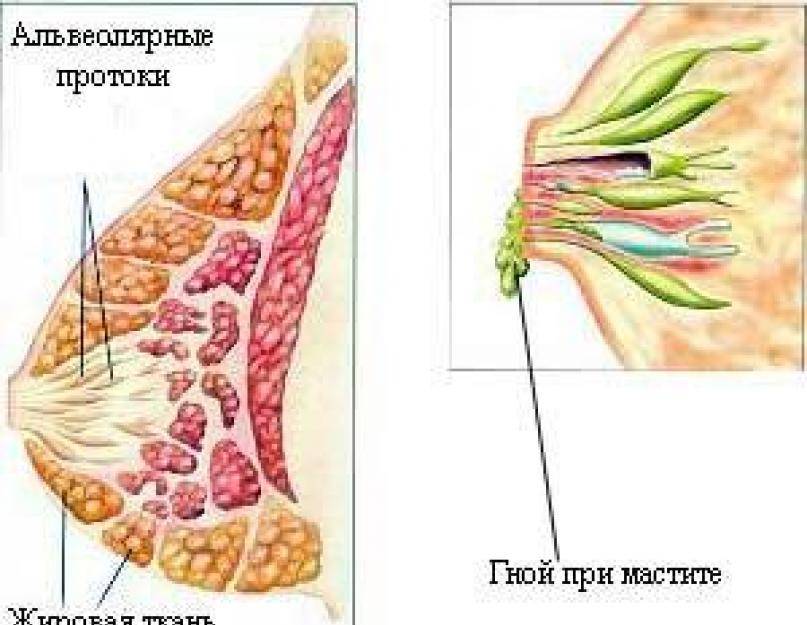
Симптомы лактостаза у кормящих
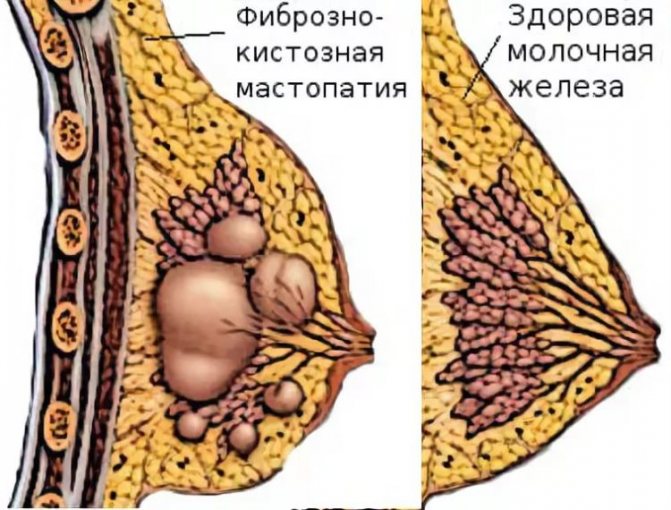
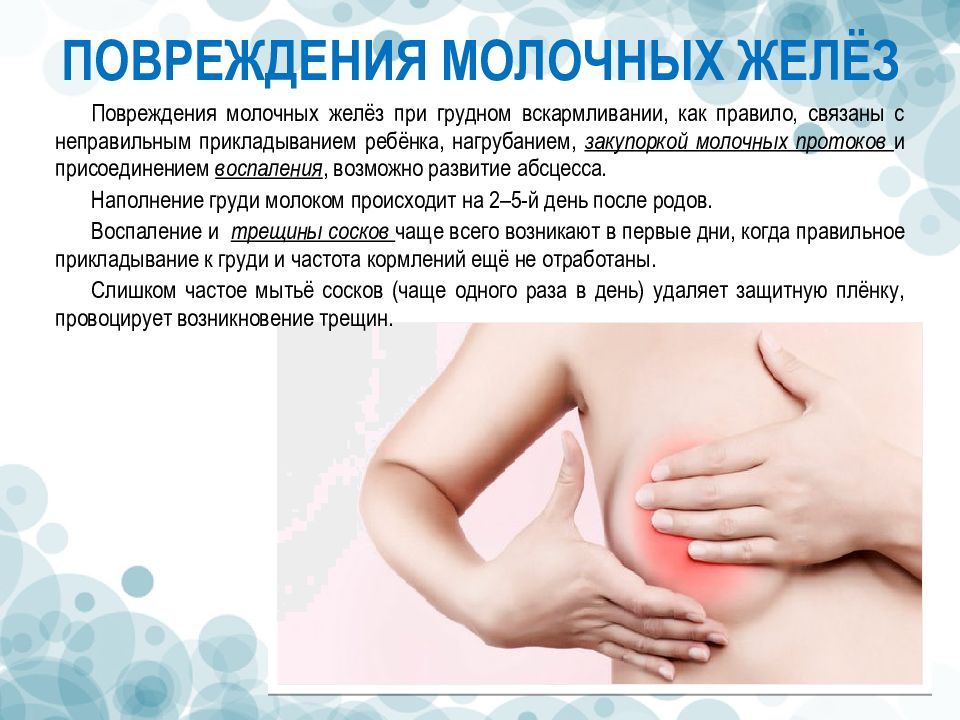
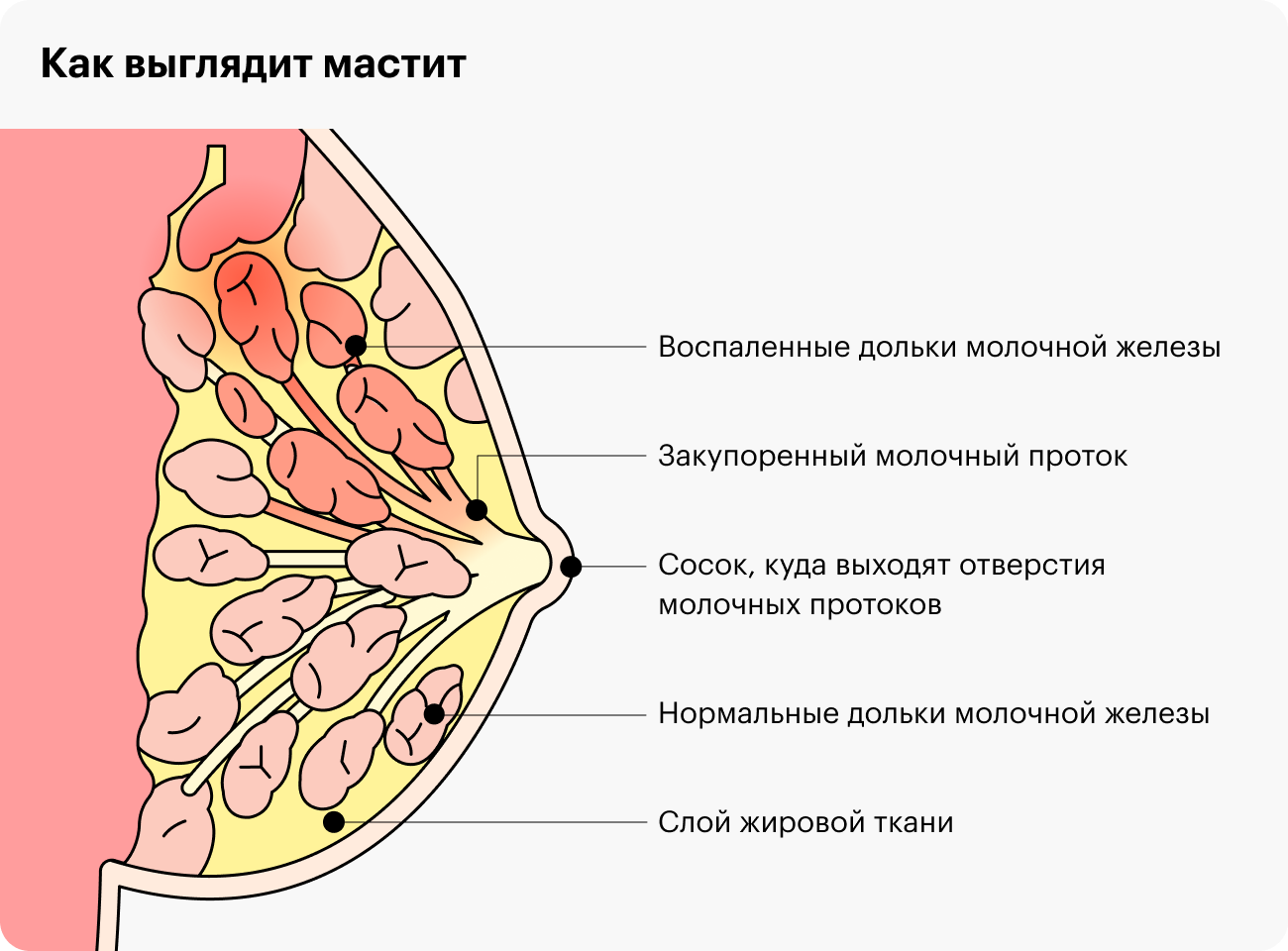
Задержка оттока молока приводит к накоплению его в одном из участков молочной железы. Пострадавший участок увеличивается в объеме и уплотняется. На ранних этапах такое уплотнение выявляется только пальпаторно, т.е. при ощупывании, что позволяет распознать застой молока. В дальнейшем размер уплотнения увеличивается, окружающие ткани сдавливаются, формируется отек.
Кормящая женщина предъявляет жалобы на общее ухудшение самочувствия, недомогание и слабость, озноб, головные боли, появление болезненного уплотнения в области молочной железы, усиление болевых ощущений при кормлении и, связанную с этим, малоэффективность самого кормления.
При осмотре обнаруживается определяемая пальпаторно (при ощупывании) и видимая на глаз припухлость, нагрубание, покраснение пострадавшей зоны. Также при пальпации выявляется болезненность участка. Кожа над пораженным сегментом плотная, натянутая, неэластичная, горячая на ощупь. Отмечается субфебрильная лихорадка с повышением температуры тела до 37,4-37,5оС.
Как отличить лактостаз от мастита?
Осложнением и последствием продолжительного лактостаза является лактационный мастит – воспаление ткани молочной железы.
Различают лактационный мастит неинфекционный и инфекционный. Последний развивается в условиях включения в процесс патогенной микрофлоры, чаще всего стафилококковой. Возбудитель инфицирует протоки и ткань молочной железы, поступая в них через трещины сосков, при кормлении грудью, сцеживании молока.
Проявления лактационного мастита соответствуют местным и общим проявлениям воспаления. Местные реакции описаны еще Гиппократом: покраснение (rubor), припухлость (tumor), местное повышение температуры (calor), боль (dolor), нарушение функций (function laesae).
К общим относятся снижение трудоспособности, недомогание, головные боли, озноб, температура до 38,0-39,5оС, изменения со стороны клеточного состава крови.
Все эти проявления в целом, аналогичны таковым для лактостаза, но выражены в значительно большей степени. Например, температура при лактостазе (неосложненном) не поднимается более 37,4-37,6оС, а при мастите она значительно выше; отклонения в общем анализе крови отсутствуют при банальном застое молока и весьма выражены в условиях лактационного мастита. Если при лечении лактостаза у кормящих центральным мероприятием является сцеживание молока в домашних условиях, то лактационный мастит требует комплексной консервативной терапии, а в ряде случаев – хирургического вмешательства.
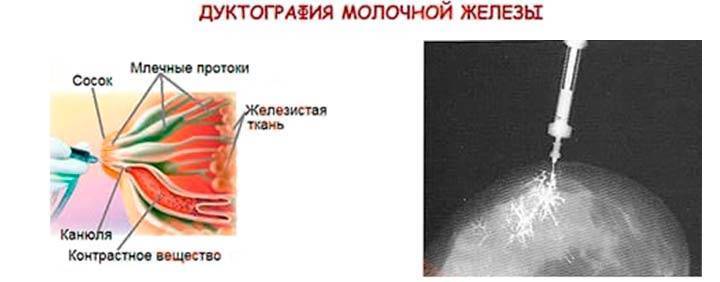
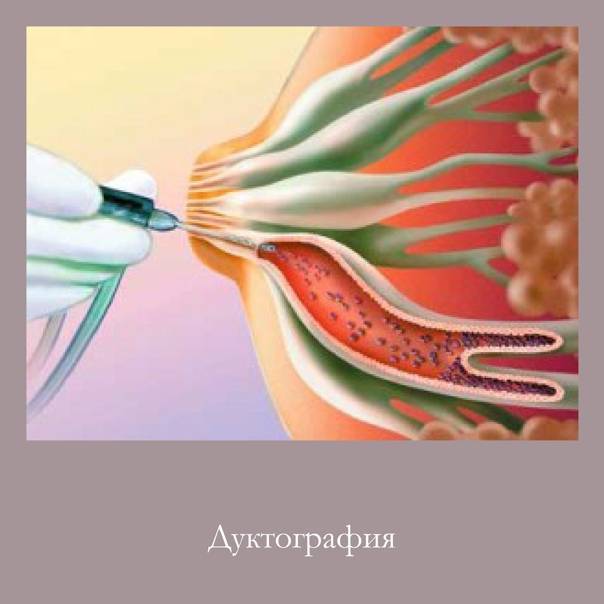
Для того чтобы различить лактостаз и лактационный мастит, может назначаться общий анализ крови, бактериологическое исследование отделяемого из сосков молочных желез, ультразвуковое исследование (УЗИ).
В общем анализе крови пациенток с лактационным маститом имеют место неспецифические признаки воспалительной реакции, нехарактерные для лактостаза (см. таблицу).
Бактериологическое исследование выявляет обсемененность патогенной микрофлорой в отделяемом гное или молоке, отсутствующая при банальном лактостазе.
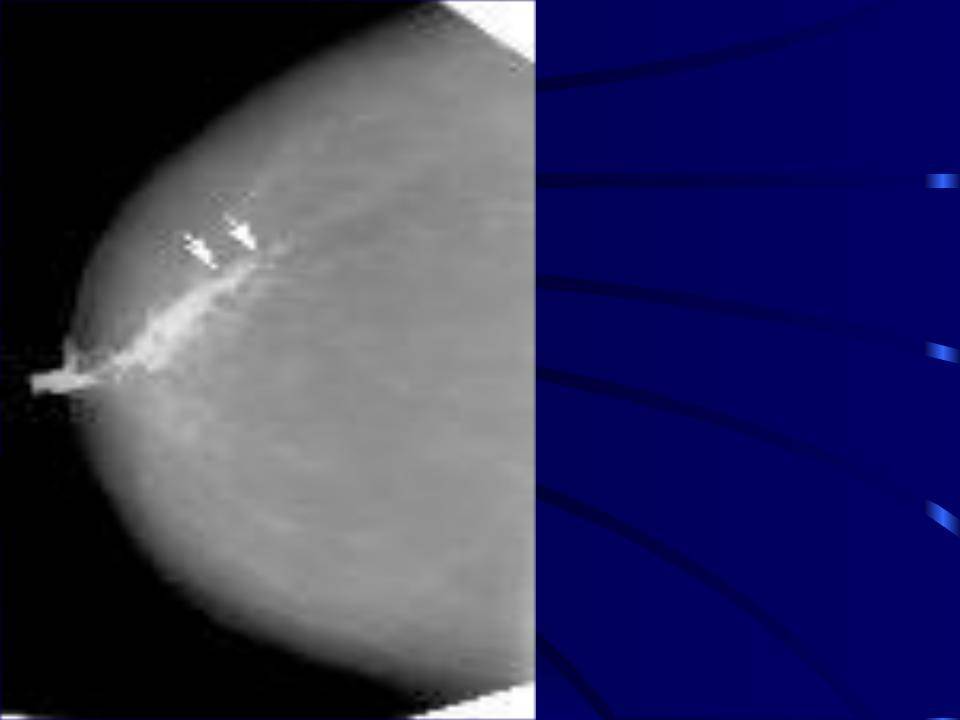
Ультразвуковое исследование позволяет оценить происхождение уплотнения, дает ответ на вопрос «Мастит или лактостаз?», а также разграничивает отдельные формы лактационного мастита, что является определяющим фактором при выборе тактики лечения.
Основные отличия лактостаза и лактационного мастита показаны в таблице:
Проявления заболевания | Лактостаз | Лактационный мастит |
|---|---|---|
Общее состояние | Страдает в меньшей степени | Слабость, озноб, мигрень. Возможна тошнота и рвота. |
Улучшение после сцеживания | Значительное | Отсутствует |
Температурная реакция | до 37,4-37,6оС | до 38,0-39,5оС Возможны скачки температуры |
Разница температур в подмышечных впадинах | Выше в той, которая находится рядом с пострадавшей железой | Нет различий или небольшие |
Нормализация температуры после сцеживания | Есть | Отсутствует |
Выделение гноя из сосков, слизь и гной в молоке | Нет | Есть |
Общий анализ крови | Без нарушений | Лейкоцитоз > 9,00х109/л Нейтрофилез > 75% СОЭ > 20 мм/час |
Бактериологическое исследование молока из обеих желез | Без нарушений | Обсемененность патогенной микрофлорой |
Цитологическое исследование молока | Без нарушений | Присутствие эритроцитов |
К какому врачу обращаться при лактостазе?
В таких случаях лучше всего сразу обратится к хирургу, который проконсультирует Вас по поводу как лактостаза, так и мастита. Можно также пройти осмотр у акушера-гинеколога.
У специалистов, практикующих в области маммологии или педиатрии совсем другие сферы деятельности. Например, маммолог занимается онкологическими заболеваниями молочных желез, педиатр – детскими болезнями.
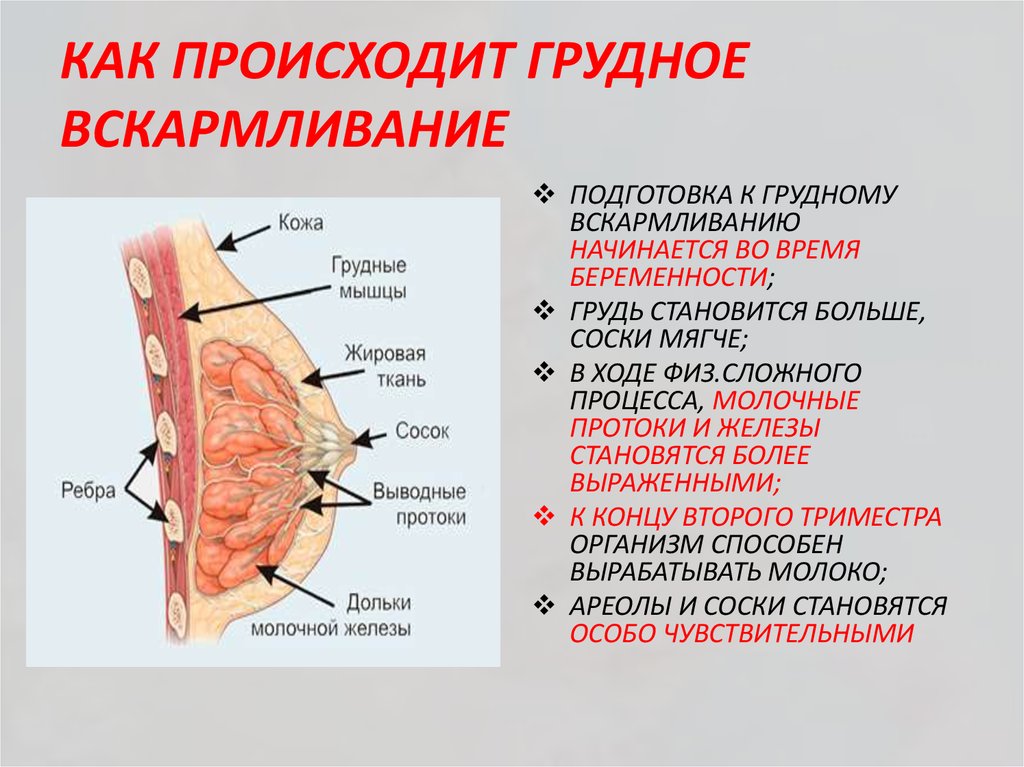
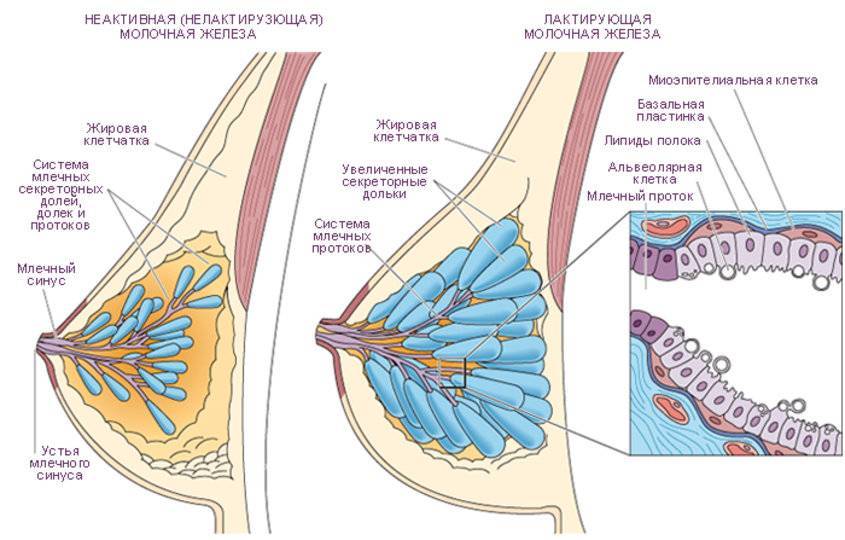
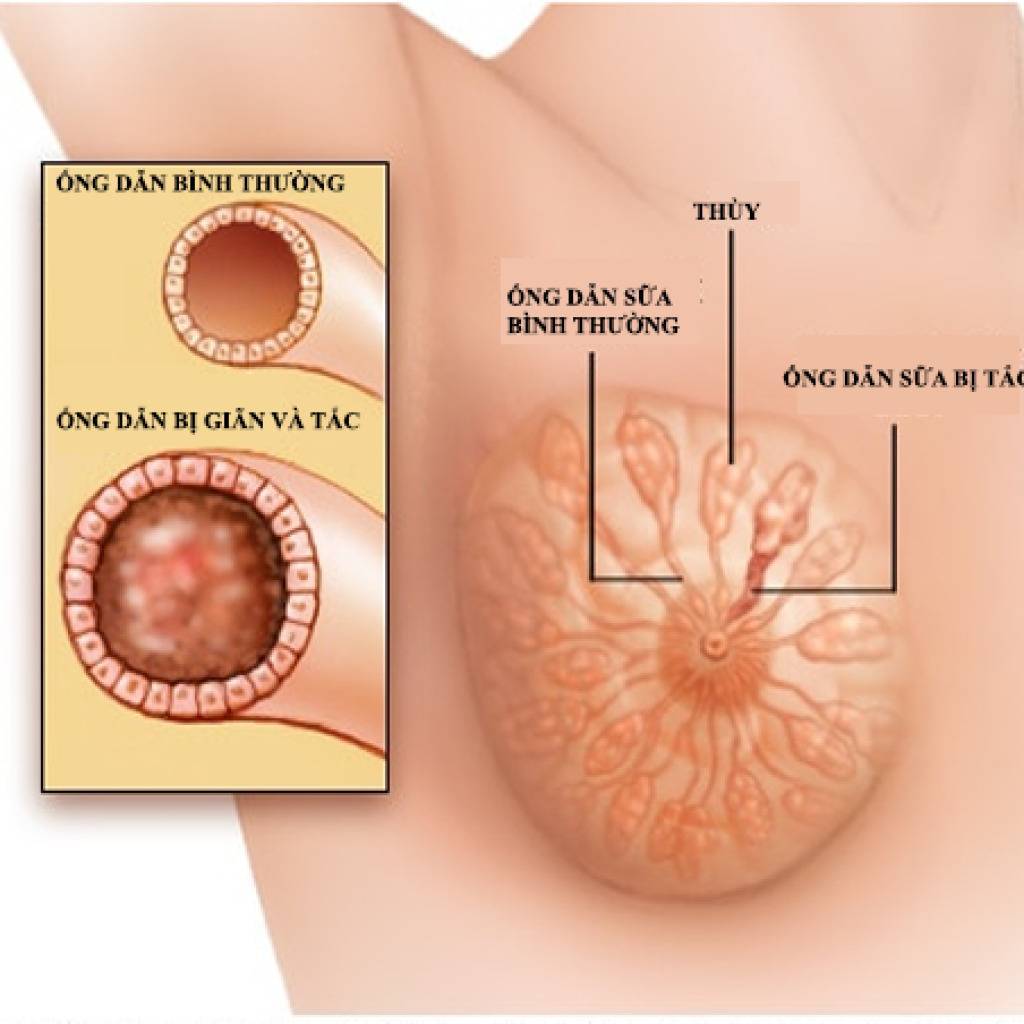
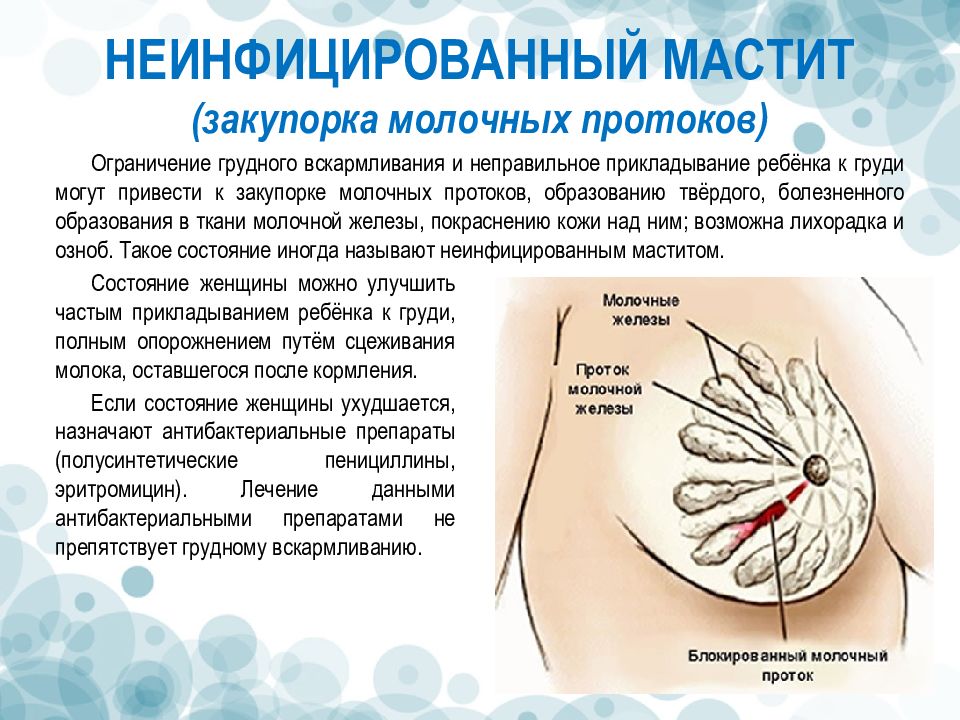
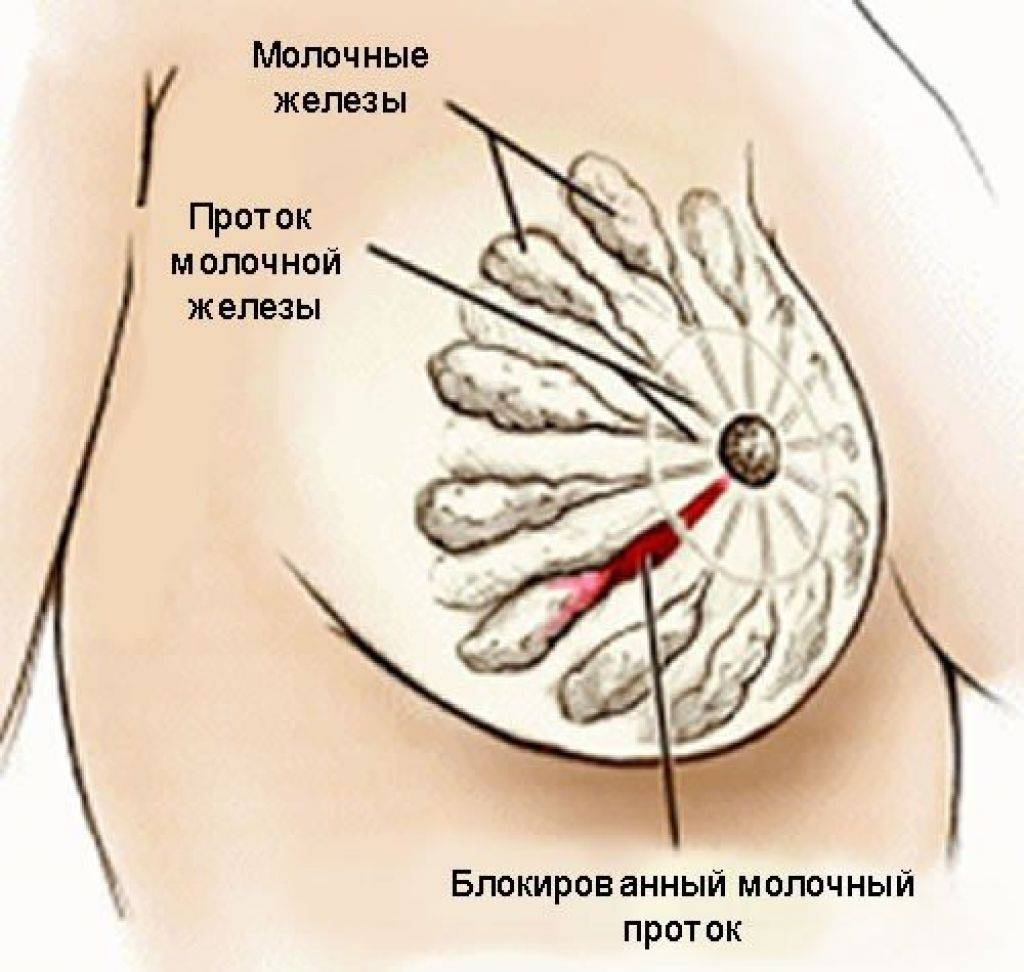
Как происходит закупорка и к чему приводит
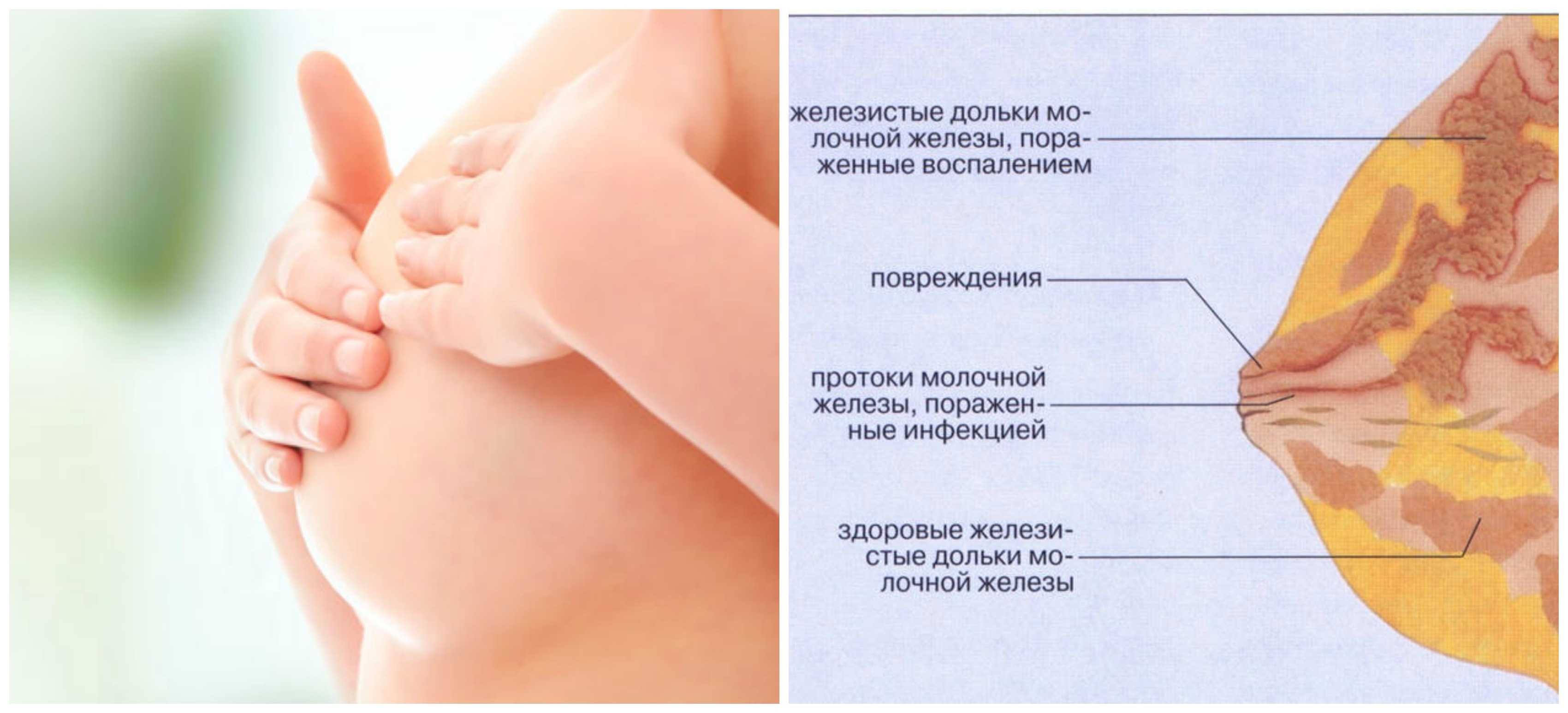
Застой жидкости формируется на фоне пережима грудного протока. Чрезмерное сужение этих каналов блокирует вывод молока из ацинусов. Образовывается маленькая молочная пробка, которая в дальнейшем может сдавливать соседние ацинусы. В конечном итоге это приводит к полноценному лактостазу.
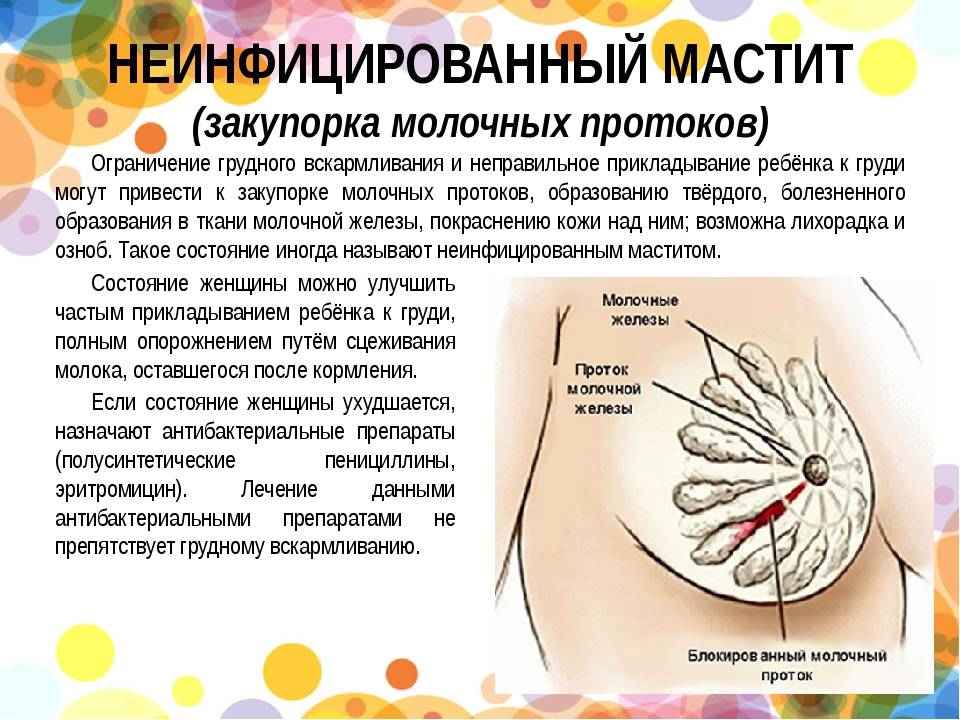
Наиболее распространенное осложнение лактостаза – неинфекционный мастит. Это – воспаление молочной железы без инфекционных причин. Как и всякий воспалительный процесс, мастит ухудшает общее самочувствие женщины. При заболевании повышается температура тела, на железах появляются твердые бугристости. Они краснеют и со временем там появляется боль. Из внешних признаков – грудь увеличивается в объеме. При этом кормление вызывает интенсивный болевой синдром.
Абсцесс железы является продолжением воспалительных процессов в груди. Основной признак – гнойные выделения, что смешиваются с молоком. При абсцессе температура тела повышается до 39 градусов. В груди возникает сильная боль, она набухает и краснеет. При пальпации женщины обнаруживают, что их грудь горячая. Крайний симптом – выделение крови и гноя вместе. Также абсцесс сопровождается воспалением подмышечных лимфоузлов. При тяжелом течении появляется тошнота и рвота.
Другое осложнение – инфекционный мастит. Отличаешься лишь природа заболевания – миграция бактерий. В клинической картине инфицированный мастит почти не отличается от неинфицированного.
Основные признаки и симптомы
Важно вовремя начать лечить лактостаз. Для этого женщине полезно знать, какими симптомами проявляется данное состояние
Признаки, характерные для застоя молока в железах:

- повышение температуры тела до субфебрильных или фебрильных отметок. Это объясняется тем, что в молочном протоке накапливается белок, который становится для организма чужеродным. Иммунная система начинает его атаковать, вызывая воспаление и гипертермию. Лихорадку может провоцировать также частичное обратное всасывание молока. Жар сопровождается ознобом, слабостью, сонливостью, тошнотой и головной болью;
- болезненность, повышенная чувствительность желез. Объясняется отечностью тканей;
- появление уплотнения в груди. Возникает за счет скопления молока. Может сопровождаться ощущением тяжести, распирания;
- чувство жара, локальное повышение температуры. Наблюдается при продолжительном стазе;
- увеличение в объеме одной груди (той, в которой имеется застой молока).
Как правило, после кормления неприятная симптоматика лактостаза становится менее выраженной. Во время высасывания ребенком молока, женщина может испытывать сильную боль. Область застоя способна увеличиваться и смещаться.
Способы предотвращения застоя молока
Необходимо придерживаться следующих рекомендаций:
Кормите ребенка часто и по требованию (не по часам) с рождения, не менее 8-12 раз в первые 24 часа. В будущем ребенку следует чаще предлагать грудь, в идеале каждые 1-3 часа в течение дня.
Ребенка следует кормить грудью столько, сколько он пожелает, не менее 20 минут. Если есть сонный ребенок, необходимо разбудить его, чтобы покормить. Избегайте давать ребенку смесь между кормлениями грудью, потому что, когда придет время кормить грудью, он будет есть меньше грудного молока.
При необходимости нужно использовать молокоотсос или ручное сцеживание, чтобы откачать небольшое количество молока и уменьшить возможное давление или дискомфорт
Однако необходимо соблюдать осторожность, чтобы не сцедить слишком много молока и не заставить организм продолжать вырабатывать больше молока, чем необходимо.
Ребенку не следует предлагать жидкости, кроме грудного молока, за исключением случаев необходимости по конкретной медицинской причине.
Необходимо изменить позы для кормления грудью, чтобы опорожнить все места в груди, где находится молоко. Все кормление следует производить только с одной стороны, чтобы полностью опорожнить эту часть груди
Следующее кормление начинается с противоположной стороны.
Во время грудного вскармливания рекомендуется массировать грудь, чтобы снять напряжение и дать ребенку больше молока.
Классификация, стадии и осложнения
Опухоли могут отличаться по разным типам признаков. К примеру, поражать не одну, а сразу обе груди, или локализоваться в определённом месте молочной железы. Эти факторы обязательно учитываются при классификации болезни.
Выделят три основные группы опухолей:
- Узловой рак. Характерно чёткое прощупывание опухоли круглой формы, внутри которой опознаётся бугристый узелок.
- Диффузный или отёчно-инфильтративный. Представляет собой крупную опухоль без чётко очерченной структуры, болезнь охватывает всю железу разом, проявляясь повышением температуры тела, отёчность и покраснением тканей.
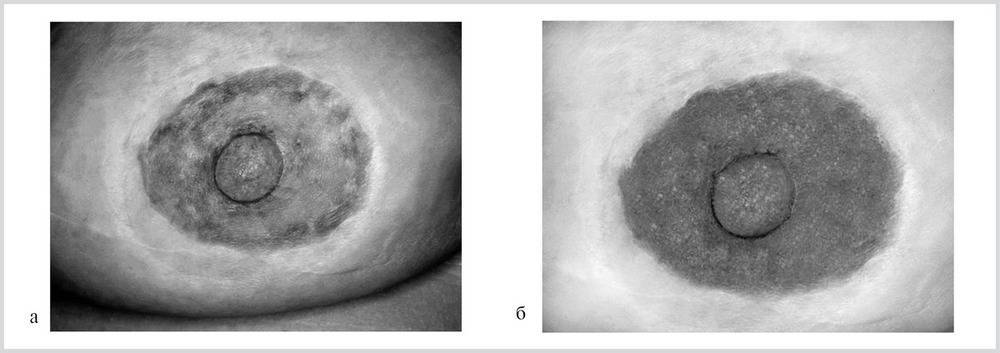
- Болезнь Педжета. Злокачественное новообразование, для которого характерна локализация в области соска или ареолы. Развитие её медленное с постепенным переходом на другие ткани молочной железы.
Принадлежность исследуемых клеток к определённому типу определяют техникой гистологии. Оно предполагает взятие биоматериала – кусочка опухоли, который исследуют под микроскопом
Чтобы назначенная терапия оказалась максимально эффективной, важно определить к какому типу относится опухоль
Подтипов существует всего три:
- люминальный, который в свою очередь делится на HER2-позитивный и HER2-негативный;
- нелюминальный HER2-позитивный;
- трижды негативный.
Последний подтип – самая опасная форма рака, которая развивается быстро и незаметно, даёт большое количество метастаз в другие органы и приводит к смертельному исходу. Наиболее благоприятный исход имеет заболевание люминальным типом HER2-позитивным. Он отлично реагирует на гормонотерапию, но практически отсутствует ответ на лечение химией.
Стадии рака молочной железы сильно отличаются друг от друга. На каждом этапе развития опухоли человек чувствует определённые изменения в организме, даже если на первый взгляд они незаметны.
На первой стадии определяется опухоль диаметром не более двух сантиметров. Она не имеет метастазов и чаще всего не прощупывается при пальпации. Определить её можно только случайно, проходя регулярное обследование.
Вторая стадия характеризуется ростом опухоли до пяти сантиметров в диаметре. Обычно на этом этапе лимфатическая система ещё не затронута, но новообразование уже отправило метастазы в несколько рядом расположенных лимфоузлов.
Третья стадия обычно характеризуется внушительной опухолью свыше пяти сантиметров. Метастазы уже наблюдаются в лимфоузлах, но ещё не успевают распространиться по организму в другие органы.
На четвёртой стадии рака молочных желёз опухоль уже чётко определяется и даёт метастазы в различные органы: печень, головной мозг, лёгкие и другие. Данная ступень уже плохо поддаётся лечению и чаще имеет неблагоприятный исход. Не стоит затягивать с диагностикой, чтобы не оказалось поздно.
Осложнения
Негативные последствия развития заболевания напрямую связаны не только с ростом опухоли и распространением метастазов. Тяжеловесная терапия, предусмотренная в рамках лечения рака молочной железы также оказывает негативное воздействие на организм. При распространении метастаз также происходит поражение различных внутренних органов с последующим развитием сопутствующих болезней. К примеру, при поражении лёгких часто развивается плеврит.
Не менее опасны психологические осложнения терапии. Вследствие оперативного вмешательства женщине практически всегда приходится лишиться груди полностью. Пациенткам зачастую сложно принять подобные изменения в своём теле. Однако современная пластическая хирургия позволяет провести процедуру реконструкции и протезирования.
Нередко после операции рука в месте развития опухоли остаётся отёчной, появляется болезненность и нарушение лимфатического потока. Происходит это из-за зажатости лимфоузлов. В таком случае требуется комплексная терапия с установкой дренажа, переносом лимфатических узлов и использования специального комплекса физических упражнений.
Лучевая и химиотерапия оказывают огромное негативное влияние на организм. Ослабляются функции иммунной системы, в результате чего могут присоединяться инфекции и вирусы, развитию кровотечений. У пациента может наблюдаться тошнота и общее недомогание. Кроме того, в результате химиотерапии при раке молочной железы выпадают волосы, ногти становятся ломкими, а кожа истончается и становится очень хрупкой.
Удаление лимфатических узлов
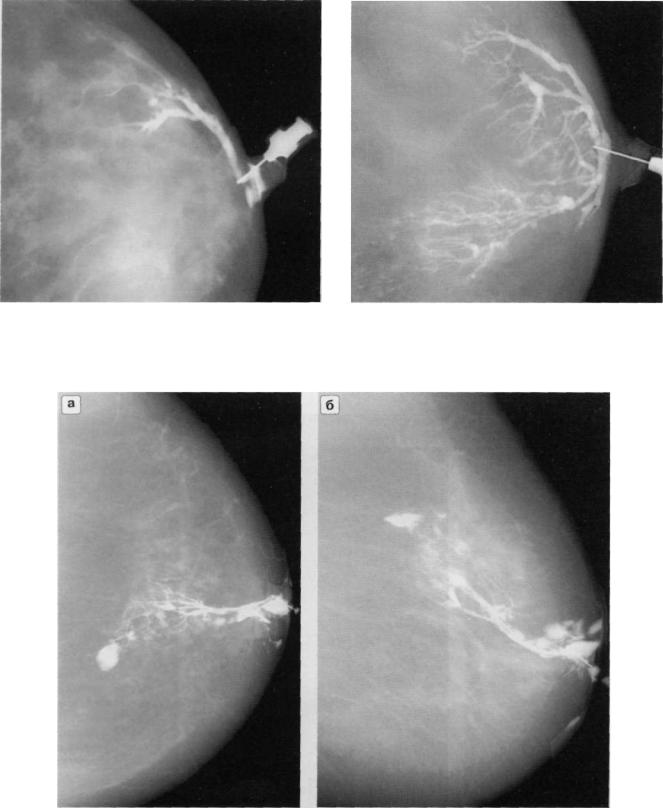
Неинвазивные – не повреждающие кожу и другие ткани методы исследования, такие как УЗИ, КТ или МРТ, не всегда позволяют понять, распространилась ли онкология на лимфатические узлы. Для изучения состояния этих важнейших органов один или несколько из них вырезаются во время удаления молочной железы или ее части, либо в ходе отдельной операции:
- Биопсия сторожевого лимфатического узла – изъятие ближайшего к опухоли органа лимфатической системы. Как правило, именно он поражается онкологией в первую очередь. Изъятие только одного или нескольких лимфоузлов снижает риски серьезных побочных эффектов, таких как лимфедема – постепенное увеличение объема руки из-за нарушения оттока лимфы – бесцветной жидкости, омывающей все ткани и клетки организма.
- Диссекция – удаление большого количества, обычно менее 20, подмышечных лимфатических узлов. Процедура довольно травматична и применяется не часто, но в некоторых случаях она может оказаться лучшим способом обнаружения раковых клеток.
Причины и факторы, способствующие возникновению недуга
По мнению маммологов практически каждая женщина в период кормления сталкивается с лактостазом. Недомогание может отличаться интенсивностью признаков, течением внутренних процессов. Однако в медицинской практике закупорка молочных протоков имеет одинаковую природу, обусловленную двумя причинами, способными вызвать лактостаз. Главным, по мнению медиков, условием для возникновения закупорки молочных протоков является обилие грудного молока у женщин в послеродовой период. Другой причиной, оказывающей влияние на состояние женской груди при кормлении, является ширина молочных протоков, свидетельствующая о способности справиться с оттоком молока естественным образом. И в том и в другом случае, причины носят естественный, природный характер. Соблюдение нормального режима кормления ребенка, профилактика состояния груди в период вскармливания могут предотвратить развитие лактостаза.
По поводу факторов, вызывающих нарушение естественных процессов образования и оттока материнского молока, необходимо знать ряд аспектов, на которые следует обращать внимание. К ним относятся:
- первые роды;
- анатомическое строение соска и его состояние;
- преждевременное прекращение грудного вскармливания;
- негативное воздействие психогенных факторов, физические травмы грудных желез;
- слабая интенсивность высасывания ребенком грудного молока;
- физиологические нарушения в грудных железах, связанные с бытовыми факторами;
- анатомические особенности строения женской груди;
- переохлаждение железистых тканей.
Большинство перечисленных факторов являются искусственно созданными, которые возникают в процессе жизнедеятельности человека. Изменяющаяся физиология женского организма после рождения ребенка требует от кормящей мамы кардинальных изменений в социально-бытовом поведении. Правила гигиены, соблюдение режима кормления в соответствии с рекомендациями врача, образ жизни и поведение откладывают отпечаток на состояние кормящей матери. По ряду причин женщины не обращают внимания на многие факторы, действие которых в конечном итоге способствует развитию лактостаза. Среди наиболее частых явлений в современной медицине медикам приходится сталкиваться с желанием женщины преждевременно отказаться от кормления грудью, отсутствием должного опыта у молодой мамы при обращении с младенцем во время кормления.
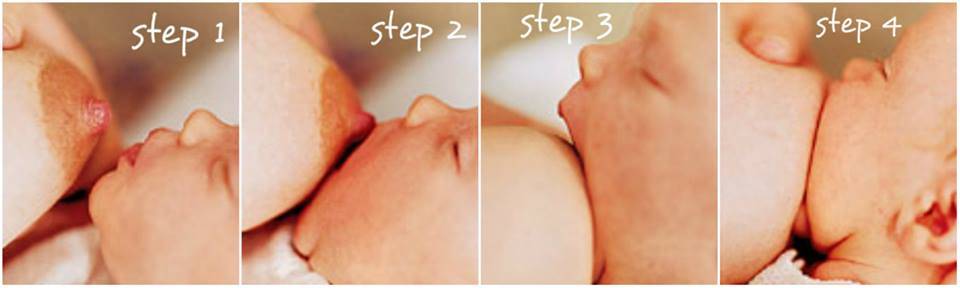
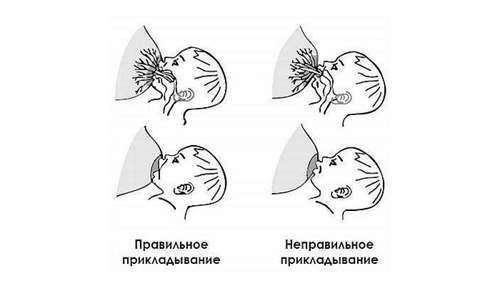
Ранний отказ от вскармливания и переход на искусственное питание, негативно отражаются на физиологии молочных желез, которые продолжают продуцировать грудное молоко. Без постоянного оттока молока и регулярной профилактики у таких женщин в 85% случаев возникает закупорка протоков. Лактостаз развивается при неправильном прикладывании ребенка к груди. Младенец не способен, находясь в неудобном положении во время кормления, эффективно высасывать молоко, в результате чего грудь остается заполненной.
К другой группе факторов относятся естественные процессы, связанные с особенностями женского организма. Для молодых женщин при первых родах часто наблюдается несоответствие продуктивности молочных желез с проходимостью млечных протоков. Количество грудного молока может превышать физиологические возможности протоков, вызывая застойные явления. С возрастом женщины и последующими родами функциональность протоков нормализуется. Плоская форма сосков, имеющиеся трещины на сосках, другие физиологические нарушения, вызывающие затруднения с кормлением, так же влияют на состояния молочных желез.
Провисание груди в случаях с большими размерами, наличие искусственных имплантатов могут способствовать нарушению оттока грудного молока в нижних частях молочных желез. Крайне негативно на состоянии кормящей матери отражаются последствия травм груди, полученных ранее, чрезмерные физические нагрузки.